Болезни прорезывания зубов.pptx
- Количество слайдов: 71

Болезни прорезывания зубов. Дистопия, ретенция, затрудненное прорезывание нижнего третьего моляра. Принципы диагностики и лечения. Осложнения при затрудненном прорезывании нижнего третьего моляра

МОТИВАЦИОННАЯ ХАРАКТЕРИСТИКА ТЕМЫ • Проблема диагностики и лечения ретенции и дистопии третьих моляров нижней челюсти является актуальной на протяжении многих веков. • В. Ф. Войно Ясенецкий отмечал: «Из нижних коренных зубов самым частым виновником околочелюстных флегмон бывает зуб мудрости. • В самих условиях прорезывания его таятся нередко большие опасности, потому что он прорезывается далеко не так легко, как другие зубы. • Прежде всего для него остается очень мало места в альвеолярном крае челюсти, и ему приходится протискиваться не прямо вверх, а скорее сзади наперед, как бы наклонив голову и упираясь ею в коронку или даже в корень второго моляра» . • В связи с большим количеством пациентов (54 % населения) с осложнениями, обусловленными аномалиями формирования и прорезывания зубов, данный вопрос продолжает оставаться актуальным как в современной стоматологии, так и в челюстно лицевой хирургии.

Нарушения прорезывания зубов включает следующие заболевания: 1) Задержка сроков прорезывания нормально сформировавшегося зуба Ø Полная ретенция Ø Неполная ретенция; 2) смещение или аномалия положения зуба дистопия 3) осложнения, связанные с затрудненным прорезыванием зуба перикоронит

• Ретенция зуба задержка сроков прорезывания нормально сформировавшегося постоянного зуба • Полная ретенция это когда непрорезавшийся зуб полностью находится в костной ткани. Полную ретенцию зуба можно разделить на 3 степени: • I степень толщина костной ткани от коронки ретенированного зуба до альвеолярного края челюсти (рентгенологически) не превышает 1 мм; • II степень толщина костной ткани над ретенированным зубом от 1 до 3 мм; • III степень толщина кости над зубом превышает 3 мм. • Полуретенированный зуб неполное прорезывание зуба через костную ткань челюсти или слизистую оболочку.
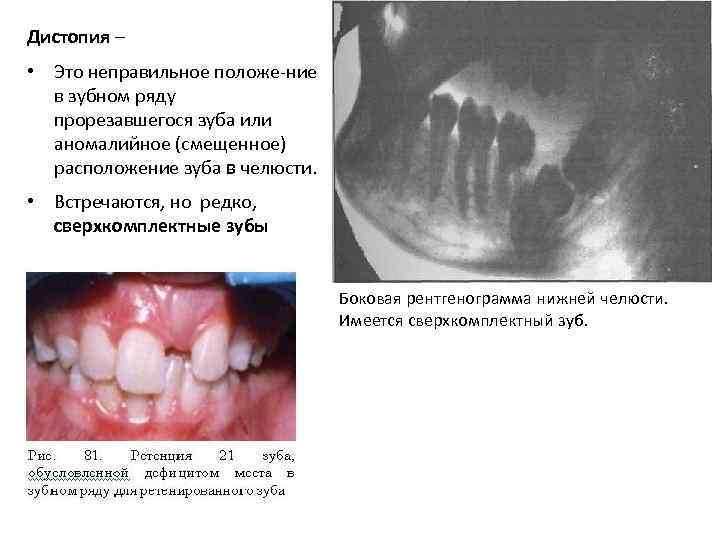
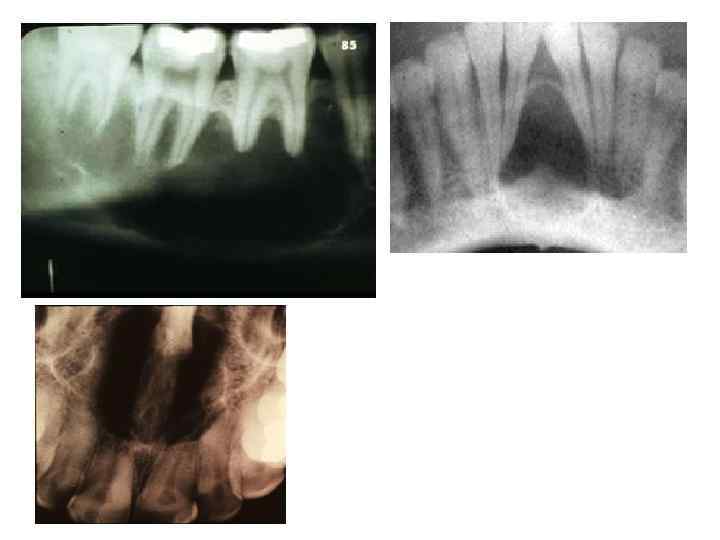
Дистопия – • Это неправильное положе ние в зубном ряду прорезавшегося зуба или аномалийное (смещенное) расположение зуба в челюсти. • Встречаются, но редко, сверхкомплектные зубы Боковая рентгенограмма нижней челюсти. Имеется сверхкомплектный зуб.

•

ЭТИОЛОГИЯ Причины ретенции зубов окончательно не определены Связывают данную патологию с группами факторов: 1. Обменные нарушения и перенесенные инфекции: а) эндокринные нарушения (патология щитовидной и паращитовидной желез); б) перенесенный рахит; в) авитаминозы; г) специфические инфекции (сифилис) и т. д. 2. Филогенетические аспекты. В процессе филогенеза организма человека происходит постепенное уменьшение размеров челюстей. При этом число зубов и их размеры, в основном, не изменяются. В результате возникает диспропорция, и прорезывающимся зубам не хватает места в зубном ряду.

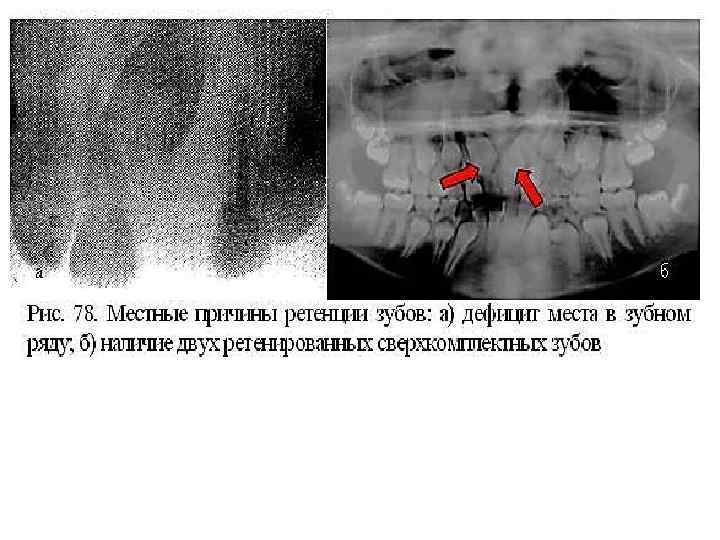
ЭТИОЛОГИЯ 3. Местные факторы: а) осложненный кариес молочных зубов, в результате которого формируется плотная склерозированная костная ткань — «рубец» альвеолярного отростка, возникают плотные рубцы на десне, происходит интоксикация зачатка постоянного зуба продуктами воспаления; б) ранняя утрата молочного зуба (более 2 лет до физиологической смены) и связанное с этим образование плотного рубца на альвеолярном гребне; в) задержка молочного зуба в лунке и преграждение им пути для прорезывания постоянного зуба; г) конвергенция коронок зубов, соседствующих с преждевременно удаленным молочным зубом, что может обусловливать полуретенцию по стоянного зуба; д) сращение ретенированного зуба с корнем соседнего прорезывающегося зуба; е) патологические разрастания на корне зуба (цементомы, костные отложения); ж) искривление корня зуба; з) размещение зубного зачатка чрезмерно глубоко в теле челюсти; и) развитие вокруг зубного зачатка фолликулярной кисты, содержимое которой оказывает на него давление; к) оттеснение зубного зачатка доброкачественной опухолью (одонтома, адамантинома, киста, остеома и т. д. ); л) травмы челюстно лицевой области в детском возрасте.


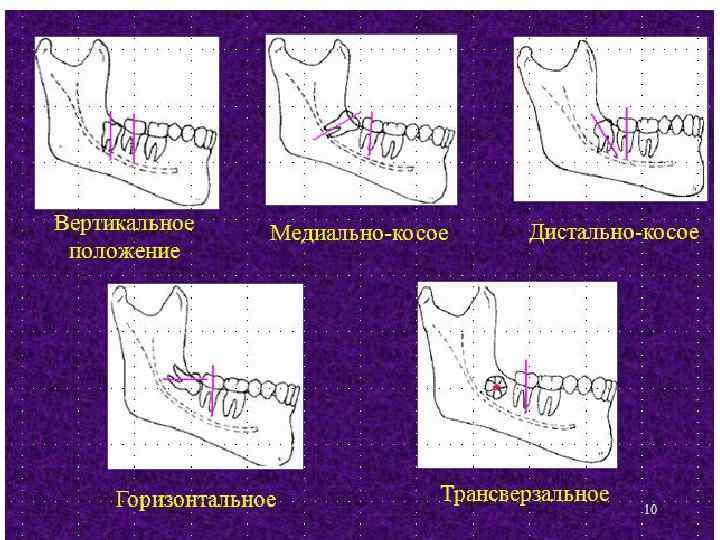
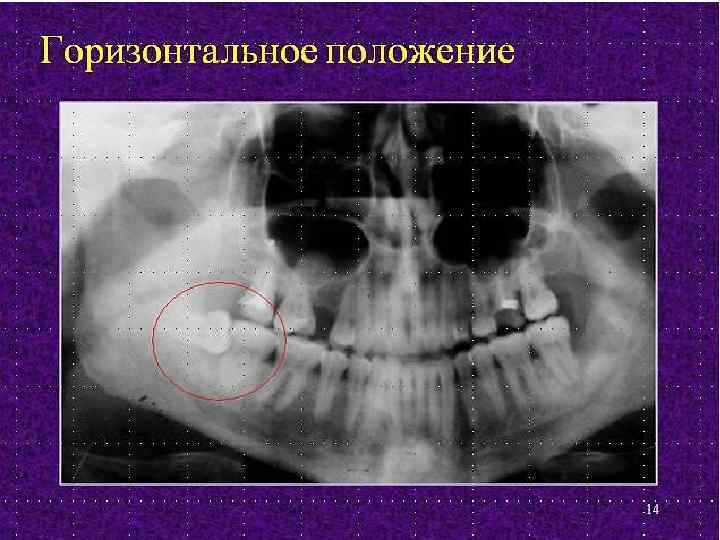
В зависимости от расположения ретенированного или полуретенированного нижнего зуба муд рости ринято п различать следующие его положения: – вертикальное ось зуба расположена параллельно оси второго моляра 40% ; – горизонтальное ось зуба расположена перпендикулярно к оси второго моляра 9%; – медиально косое ось зуба мудрости наклонена к оси второго моляра в 21%, ; – дистально косое ось зуба мудрости наклонена под острым углом к переднему краю ветви нижней челюсти 5%; – язычно косое (язычное) ось зуба мудрости наклонена в язычную сторону 11%; – щечно косое (щечное) ось зуба мудрости наклонена в щечную сторону 14%; – комбинированное сочетание предыдущих положений.
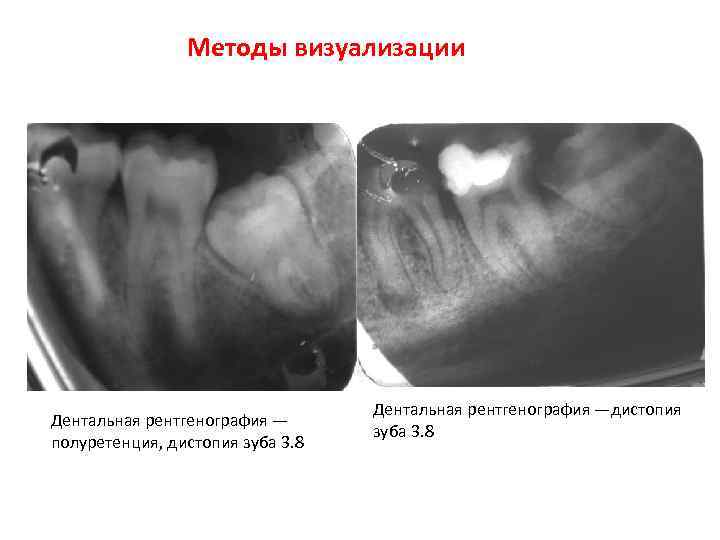
Методы визуализации Дентальная рентгенография — полуретенция, дистопия зуба 3. 8 Дентальная рентгенография —дистопия зуба 3. 8
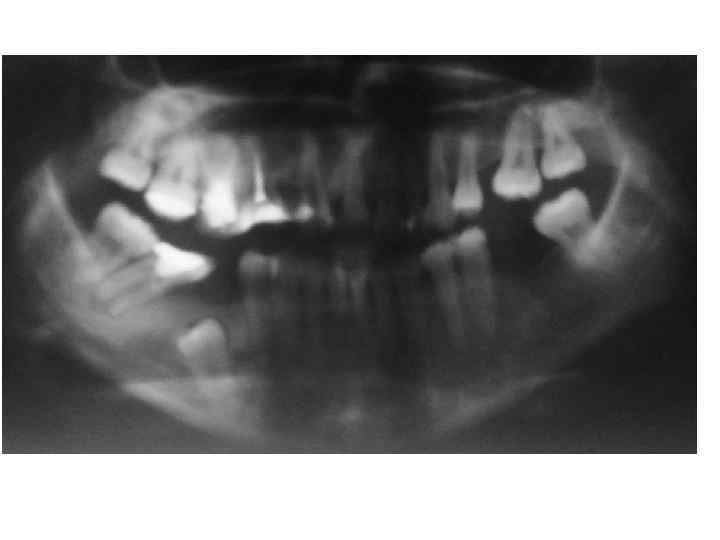
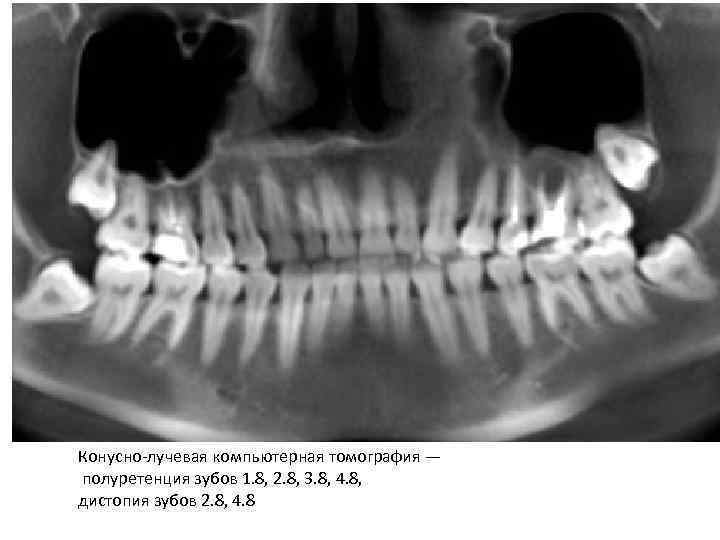
Конусно лучевая компьютерная томография — полуретенция зубов 1. 8, 2. 8, 3. 8, 4. 8, дистопия зубов 2. 8, 4. 8
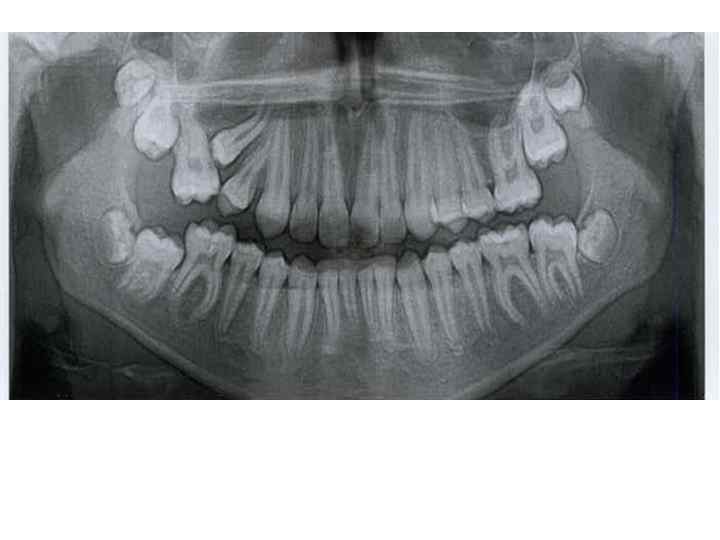
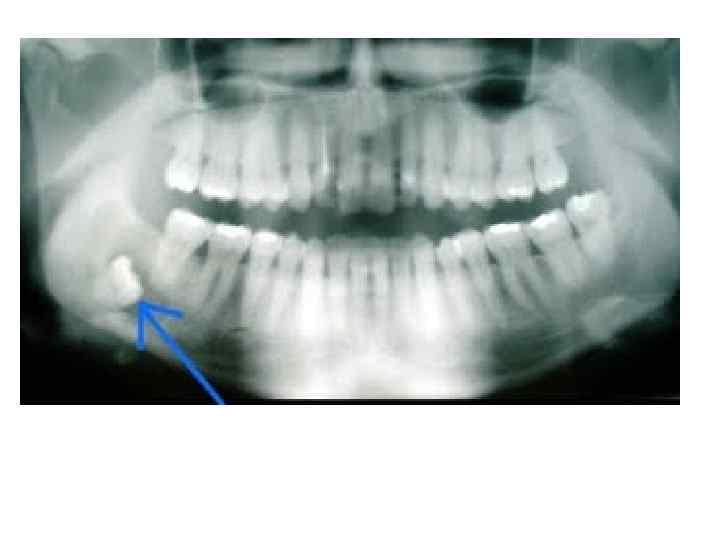
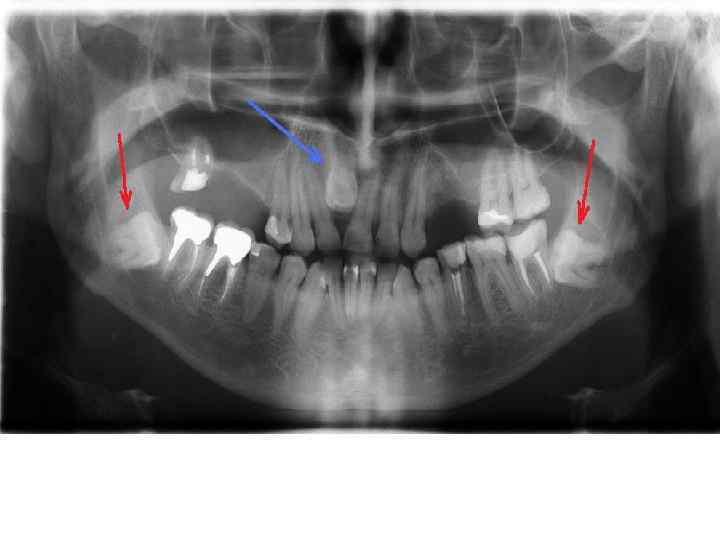
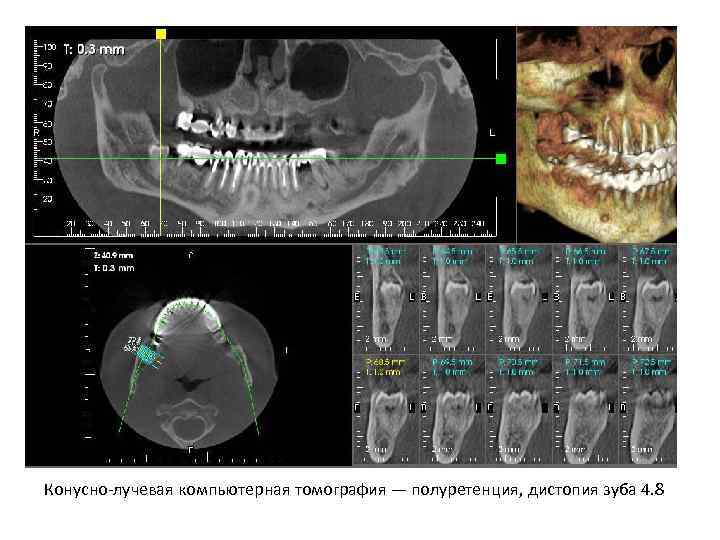
Конусно лучевая компьютерная томография — полуретенция, дистопия зуба 4. 8
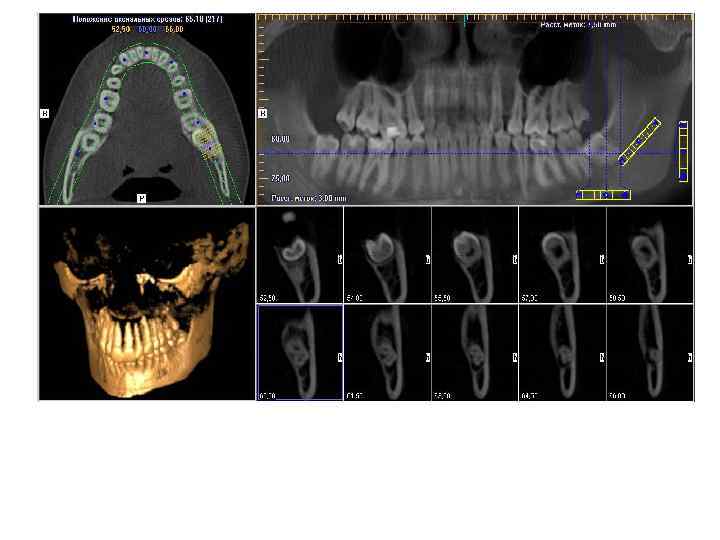
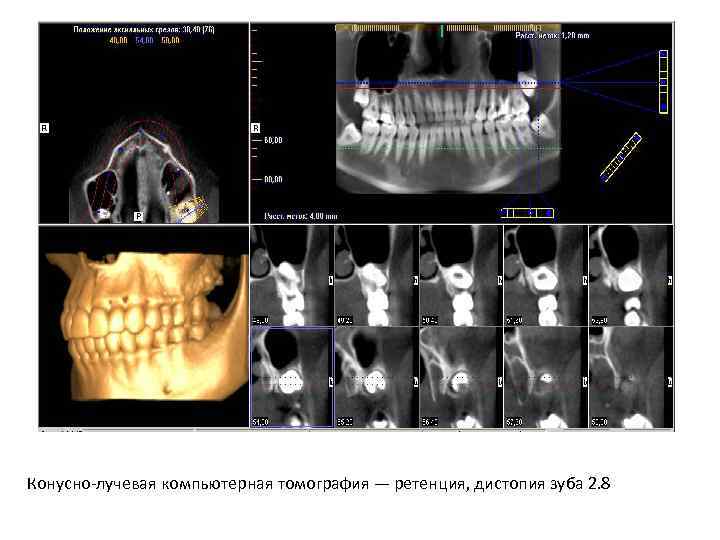
Конусно лучевая компьютерная томография — ретенция, дистопия зуба 2. 8

Конусно лучевая компьютерная томография — инклюзия зуба 3. 3

Клиническая картина ретенированного и дистопированного зуба характеризуется • бессимптомным течением. • обнаруживается случайно при рентгенологическом исследовании. • На ретенцию указывает отсутствие одного из постоянных зубов в альвеолярной дуге и из анамнеза удается установить, что данный зуб ранее не был удален. • Во время обследования полости рта на альвеолярном отростке, в области ретенированного зуба, удается прощупать небольшое утолщение (выпячивание кости), которое не имеет резких границ. • Иногда можно четко определить контуры зуба или его части по выпячиванию ограниченного участка кости. • На месте ретенированного зуба может находиться молочный зуб или это место частично или пол ностью занимают соседние зубы (т. е. происходит смещение соседних зубов).

Возможные осложнения Ретенированные и дистопированные зубы могут являться источником: • рецидивирующих воспа лительных процессов • развития одонтогенных кист с соответствующей клинической симптома тикой. • вызывают невриты и невралгии в результате давления их на нервные во локна и их окончания, • в редких случаях краевую гнёздную алопецию в затылочной области.

Клиническая картина полуретенированного зуба характеризуется • появлением через кость или слизистую оболочку прорезывающейся части коронки зуба на каком либо участке альве олярного отростка челюсти. • В результате пос тоянной травмы (с одной стороны с прорезы вающимся зубом, с другой зубом антагонис том) возникает воспаление слизистой оболочки, которое окружает зуб. • Коронка полуретенированного зуба своими буграми может быть повернута в сторону второго моляра, ветви челю сти, язычную или щечную сторону. • При помощи рентгенограммы удается уточнить – локализацию и положение зуба в иссле дуемой челюсти, – толщину костной ткани над коронковой частью и его смещение по отношению к зубному ряду. • Нужно сделать прицельную рентгенографию зуба, – боковую рентгенограмму нижней челюсти или – ортопантомограмму.

Осложнения, связанные с затрудненным прорезыванием зуба мудрости перикоронит Ø Перикоронит воспаление мягких тканей, окружающих коронку зуба при его неполном или затрудненном прорезывании. Ø Прорезывание зубов мудрости на нижней челюсти, реже на верхней, может сопровож даться различного рода воспалительными осложнениями. Ø Затрудненное прорезывание зубов мудрости или их ретенция, возникает в связи с недостатком места в челюсти за счет уменьшения, главным обра зом, длины ее тела. Ø После обнажения одного или обоих медиальных бугров зуба мудрости дистальная его часть остается закрытой надкостницей и слизистой оболочкой, под которыми скапливаются остатки пищи и микрофлора. Ø Во время жевания лоскут, закрывающий зуб, травмируется, что вызывает развитие эрозий, а иногда и язв. Ø Проникновение микрофлоры в толщу мягких тканей, покрывающих зуб, вызывает развитие воспалительного процесса.
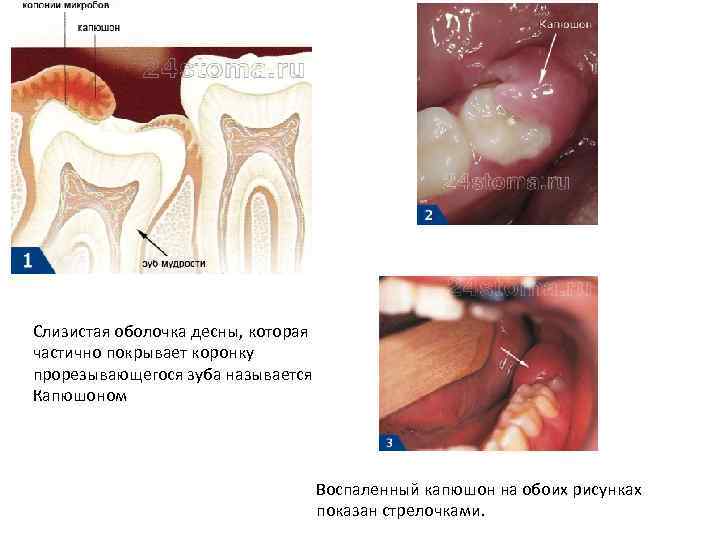
Слизистая оболочка десны, которая частично покрывает коронку прорезывающегося зуба называется Капюшоном Воспаленный капюшон на обоих рисунках показан стрелочками.

Перикоронит • • • В ряде случаев на рентгенограмме нижней челюсти можно обнаружить, кроме расшире ния периодонтальной щели у шейки зуба мудрости, также широкую щель полулунной формы позади зуба. Расширение перикоронарного пространства с дистальной сто роны коронки зуба до 2 мм является физиологической нормой (Нагглзс. Н, 1961). В тех слу чаях, когда размеры его увеличиваются, может развиться патологический процесс. Возникают полулунные разрежения кости позади зуба мудрости размером более 2 мм (полулуния Вассмунда). Причиной резорбции костной ткани позади коронки нижнего зуба мудрости является хроническое воспаление. В этом случае костный карман является резервуаром микроорганиз мов. Даже тогда, когда слизистая оболочка может покрывать всю коронку непрорезавшегося зу ба, в ней удается обнаружить небольшое отверстие, через которое ретромолярное пространст во сообщается с полостью рта и постоянно инфицируется ее содержимым. При затрудненном прорезывании нижнего зуба мудрости позади него возникает костный карман, в котором обна руживаются тяжи из фиброзной волокнистой ткани. Затем в этих тяжах появляются небольшие полости, выстланные эпителием. Со временем костный карман, ранее сообщавшийся с поло стью рта, закрывается и полости внутри фиброзных тяжей изолируются, что приводит к образо ванию парадентальной кисты.

• • • Термин "затрудненное прорезывание зуба мудрости" понятие собирательное. Вся кое нарушение нормального прорезывания зуба мудрости как по сроку, так и по направлению или месту расположения его в челюсти можно считать затрудненным. Прорезывание нижнего зуба мудрости и развивающиеся при этом осложнения воспали тельного характера тесно связаны с натомическими а особенностями области расположения этого зуба. Доказано, что под слизистой оболочкой в области язычной поверхности дистальных отделов тела челюсти находится небольшое количе ство жировой клетчатки, распространяющейся дистально на внутреннюю поверхность ветви нижней челюсти в крыловидно нижнечелюстное пространство. На внутренней поверхности те ла нижней челюсти оответственно с ретромолярному треугольнику располагается узкая полоска (прослойка) жировой клетчатки, которая распространяется назад на внутреннюю поверхность ветви челюсти. Под слизистой оболочкой наружной переходной складки нижней челюсти также имеется небольшое количество жировой клетчатки, которая поднимается вверх и как бы окуты вает снаружи щечную мышцу. Между внутренней поверхностью жевательной мышцы находятся довольно значительное количество жировой клетчатки, артериальные и венозные сосуды.

Классификация осложнений затрудненного прорезывания нижних зубов мудрости И. П. Горзов (1975) А. Непосредственные осложнения затрудненного прорезывания I. Перикорониты 1. Острый: а)серозный; б) гнойный; в) язвенный. 2. Рецидивирующий хронический. II. Прочие осложнения 1. Осложнения в соседних зубах: а) кариес; б) пульпит; в) периодонтит. 2. Парадентальная киста. 3. Невралгии III ветви тройничного нерва симптоматическая. Б. Осложнения перикоронитов 1. Острый гнойный периостит нижней челюсти. 2. Абсцессы, флегмоны околочелюстных мягких тканей. 3. Остеомиелиты нижней челюсти: а) острый; б) хронический. 4. Язвенный стоматит.

• • • Перикоронит. Клиническая картина. Воспаление вызывает обычная микрофлора полости рта. Благоприятным фактором для ее развития является скопление остатков пищи, слизи в зубодесневом кармане, травма слизистой коронкой непрорезавшегося зуба или при жевании и др. Острый серозный перикоронит развивается в начале заболевания. Больные жалуются на боль при жевании в области прорезывающегося зуба мудрости. Общее состояние удовлетворительное, температура тела нормальная. Отека околочелюстных тканей нет. Определяется увеличенный и болезненный лимфатический узел в поднижнечелюстной области. Открывание рта свободное. Зуб мудрости покрыт гиперемированным и отечным капюшоном слизистой оболочки. Обычно видны только один или оба медиальных бугра зуба. В некоторых случаях вся коронка зуба находится под капюшоном, и, только приподняв его, можно увидеть зуб. Выделений из под капюшона нет, пальпация его болезненна. Эта форма перикоронита протекает благоприятно и при своевременном лечении быстро купируется.

Перикоронит. Клиническая картина Острый гнойный перикоронит характеризуется • сильной постоянной болью позади второго моляра, усиливающейся при жевании. • Боль отдает в ухо, височную область. • Появляется боль при глотании. • Общее состояние больного нарушается, • температура тела повышается до 37, 2 – 37, 5*С. • Открывание рта становится ограниченным и болезненным (воспалительная контрактура 1 степени). • При прогрессировании воспалительных явлений ограничении открывания рта нарастает (контрактура 2 степени). • Поднижнечелюстные лимфатические узлы увеличены, болезненны при пальпации. • Слизистая оболочка у зуба мудрости гиперемирована, отечна как в области инфильтрированного и приподнятого кверху капюшона, так и в области крыловидно нижнечелюстной складки и нижнего свода преддверия рта на уровне нижних моляров. • Воспалительные явления распространяются на слизистую оболочку небно язычной дужки, щеки, мягкое небо. При надавливании из под него выделяется гнойное содержимое, возникает резкая боль.

Острый перикоронит может перейти в хроническую форму. • При хроническом перикоранорите воспалительные явления полностью не стихают, нередко возникают обострения. • Во время ремиссии жалоб не бывает. • Определяется увеличенный, слегка болезненный поднижнечелюстной лимфатический узел. • Открывание рта свободное, безболезненное. • Слизистая оболочка, покрывающая зуб мудрости, гиперемирована, безболезненна или незначительно болезненна при пальпации. • Иногда из под капюшона выделяется небольшое количество серозной жидкости. • Осложнением перикоранорита могут стать позадимолярный периостит, остеомиелит, абсцессы и флегмоны прилегающих клетчаточных пространств.

Позадимолярный периостит • развивается вследствие нарушения оттока экссудата при перикороните и распространения гнойной инфекции из маргинального периодонта и из под капюшона на надкостницу позадимолярной ямки и клетчатку позадимолярного пространства, где формируется абсцесс. • Заболевание характеризуется клиническими симптомами гнойного перикоронита, но более выраженными. • Боль становится более интенсивной. • Нарушается общее состояние, появляются слабость, разбитость, температура тела повышается до 38 – 38, 5*С. • Резко выражены воспалительная контрактура (2 – 3 степени), • разжевывание пищи становится невозможным, нарушается сон. • Больной бледен, отмечается выраженный отек тканей в заднем отделе поднижнечелюстной и нижней части щечной областей. • Увеличены и болезненны поднижнечелюстные лимфатические узлы. • Осмотр полости рта удается осуществить только после насильственного разведения челюстей. • Воспалительные изменения слизистой оболочки вокруг прорезывающегося зуба мудрости выражены более значительно, чем при гнойном перикороните, и распространяются на соседние участки слизистой оболочки полости рта. • Пальпация капюшона и окружающих тканей резко болезненна. • В позадимолярной области определяется инфильтрат, переходящий на наружную, реже внутреннюю поверхность альвеолярной части челюсти.

Диагноз. • Перикоронит и позадимолярный периостит диагностируют на основании характерной клинической картины и рентгенологических данных. • На рентгенограмме нижней челюсти в боковой проекции видны положения нижнего зуба мудрости, состояние его периодонта и окружающей кости, отношение к ветви и каналу нижней челюсти. • Позадимолярный периостит в отличие от перикоронита сопровождается образованием воспалительного инфильтрата в позадимолярной области. • При хроническом процессе характерна резорбция кости чаще в виде широкой щели у шейки зуба и по ходу корня, нередко в виде полулуния. Дифференциальный диагноз. • Острое воспаление при затрудненном прорезывании нижнего зуба мудрости не представляет трудностей для распознавания; • хронический перикоронит следует дифференцировать от хронического пульпита и периодонтита, в отдельных случаях – • от невралгии 3 ей ветви тройничного нерва.

Осложнения затрудненного прорезывания зубов Если своевременно не создать условия для оттока экссудата, то он может распространяться на соседние органы и ткани, вызывая, таким образом, ряд тяжелых осложнений: 1) остеомиелит челюсти; 2) флегмоны и абсцессы околочелюстных мягких тканей: ‒ подчелюстной области; ‒ крыло челюстного пространства; ‒ окологлоточного пространства; ‒ щечного пространства; ‒ челюстно язычного желобка; 3) лимфаденит; 4) аденофлегмону
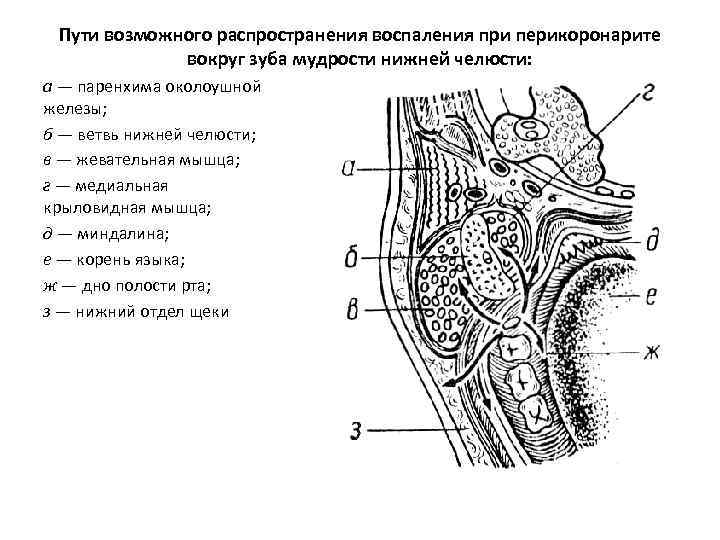
Пути возможного распространения воспаления при перикоронарите вокруг зуба мудрости нижней челюсти: а — паренхима околоушной железы; б — ветвь нижней челюсти; в — жевательная мышца; г — медиальная крыловидная мышца; д — миндалина; е — корень языка; ж — дно полости рта; з — нижний отдел щеки

ОСТЕОМИЕЛИТ РЕТРОМОЛЯРНОГО ПРОСТРАНСТВА Остеомиелит ретромолярного пространства развивается в результате перикоронарита, ретромолярного периостита или периодонтита третьего моляра. • Характерно тяжелое общее состояние с выраженной интоксикацией и гектической температурой. Местно отмечается • подвижность причинного зуба 2– 3 степени, • сек вестрация участков костной ткани, • образование флегмон подчелюстной области, крыло челюстного и окологлоточного щечного пространства, • абсцесса челюстно язычного желобка. Хирургическое лечение. Обязательно следует удалить причинный зуб и провести первичную хирургическую обработку всех гнойных очагов. Противовоспалительная терапия. Предпочтение отдается парен теральному введению антибактериальных препаратов, комплекс должен быть дополнен дезинтоксикационной терапией (капельное внутривенное введение кровезамещающих солевых растворов: 0, 9% ного раствора Na. Cl, растворов Рингера–Локка, Ацесоль, Дисоль, Трисоль, Гемодез, Полидез).

• ЛЕЧЕНИЕ воспалительных осложнений, которые возникают на почве затрудненного прорезывания нижнего зуба мудрости, зависит от его вида. • При перикороните врач в пер вую очередь должен решить вопрос о необходимости удаления зуба мудрости, т. к. в большин стве случаев эта операция может явиться основным лечебным мероприятием. • Решение во проса о сохранении нижнего третьего моляра будет зависеть от его положения в зубной дуге, от наличия патологических изменений в окружающей костной ткани и вида ослож нения. • При вертикальном положении зуба необходимо определить, достаточно ли места для его прорезывания. Если расстояние от дистальной поверхности коронки второго моляра до перед ней поверхности ветви нижней челюсти (определяемое при рентгенологическом исследовании) на 4 5 мм шире коронки зуба мудрости, то места для прорезывания достаточно. • Следует иметь в виду, что судить о наличии места для прорезывания зуба только по данным рентгенограммы нельзя. • Следует обязательно рентгенографические данные сопоставить с клиническими. При этом необходимо, чтобы положение зуба было вертикальным, очаги разрежения в окру жающей костной ткани отсутствовали, рецидивы воспалительного процесса не наблюдались. При вертикальном положении нижнего зуба мудрости, наличии места для прорезывания, отсут ствии патологических изменений в кости и хронического рецидивирующего перикоронита мож но принять решение о сохранении зуба.

Тактика лечения • Прежде, чем избрать способ лечения затрудненного прорезывания зуба, необходимо ре шить вопрос о его судьбе в каждом конкретном случае. • При правильном положении и наличии места в челюсти следует проводить лечение с со хранением зуба. • Что касается нижнего зуба мудрости, то следует знать, что для нормального его прорезывания необходимо, чтобы • ретромолярное пространство, т. е. расстояние от зад него края второго нижнего моляра до переднего края ветви нижней челюсти, должно быть не менее 15 мм. • Расстояние от заднего края коронки зуба мудрости до переднего края ветви ниж ней челюсти, для нормального прорезывания должно быть е н менее 5 мм. • При обследовании больного следует обратить внимание на следующие моменты: – состояние мягких тканей, окружающих зуб; – положение нижнего зуба мудрости (или другого ретенированного, дистопированного зуба); – состояние рядом стоящих зубов; – состояние зуба антагониста; – состояние костной ткани.

Тактика лечения • • Состояние мягких тканей, окружающих зуб. Нужно обратить внимание на цвет слизистой оболочки (гиперемию, цианотичность, анемичность), границу изменения цвета, наличие ин фильтрата и флюктуации, состояние капюшона, а также характер экссудата, выделяемого из под него. Положение нижнего зуба мудрости. Как уже ранее было сказано, различают следую щие положения зуба мудрости: вертикальное, горизонтальное, медиально косое, дистально косое, язычное, щечное, комбинированное. Состояние рядом стоящих зубов. При значительном разрушении коронковой части вто рого и первого нижнего моляра нет необходимости в их сохранении, т. к. это может способство вать сохранению нижнего зуба мудрости ри п вертикальном его положении. То же самое отно сится и к другим зубам, т. е. удаление рядом стоящего разрушенного зуба может обеспечить со хранение ретенированного или полуретенированного зуба. Особенно это важно проводить в определенном возрасте пациента (15 20 лет). При горизонтальном (медиально косом) расположении нижнего зуба мудрости последний может упираться в рядом расположенный второй моляр и в нем возникает дефект цемента кор ня зуба (на вид грязно серого цвета). Если корень второго моляра оголен более, чем на 1/3, то необходимо его удалять вместе с ретенированным зубом мудрости. В случае сохра нения такого второго моляра послеоперационный дефект сохраняется длительное время, при водя к рецидивирующему воспалению и развитию кист челюстей.

Тактика лечения • Состояние зуба антагониста. Травма слизистой оболочки (капюшона) зубом антагони стом значительно ухудшает условия прорезывания зуба и отягощает течение воспалительного про цесса в окружающих мягких тканях, что требует изготовление разобщающей прикус каппы. • В прак тической деятельности врачу очень часто приходится пользоваться кусочком резиновой трубки для разобщения прикуса. Это устраняет травму и снижает активность воспалительного процесса. • Состояние костной ткани. После проведения рентгенографического исследования уда ется оценить состояние костной ткани вокруг ретенированного зуба мудрости (или другого зу ба). • Наличие костного кармана (полулунного разрежения) позади коронки нижнего зуба мудро сти более 2 мм указывает, что здесь имеется источник хронического инфицирования и возмож ности развития пародонтальных кист, что требует удаления зуба мудрости. • Применяются Методы атипичного удаления ретенированных и дистопированных зубов или репланта ции.

Тактика лечения Показания к удалению ретенированных и дистопированных зубов следующие: 1) удаляют зуб, если с его наличием связаны общие патологические проявления (головная боль и др. ); 2) показано удаление дистопированного или ретенированного зуба, который находится в опухоли или опухолеподобном образовании; 3) показано удаление этих зубов при остеотомиях, если данные зубы проходят через линию остеотомии.

Лечение. • • • Перикоронит и позадимолярный периостит лечат преимущественно в условиях поликлиники. Комплекс терапевтических мероприятий зависит от выраженности воспалительных явлений, общей и местной картины заболевания, а также рентгенологических данных. Прежде всего, необходимо ликвидировать острые воспалительные явления. При катаральной форме перикоронита может оказаться эффективной только обработка пространства под капюшоном антисептическими растворами из шприца с затупленной иглой. При гнойном перикороните проводят перикоронаротомию – рассечение капюшона, прикрывающего коронку зуба или его дистальную часть. Под рассеченный капюшон вводят небольшую тонкую полоску йодоформной марли. Разрез при позадимолярном периостите производят через слизистую оболочку от основания крыловидно нижнечелюстной складки вниз к нижнему своду преддверия рта. При воспалительной инфильтрации тканей нижнего свода преддверия рта разрез продолжают по альвеолярной части челюсти на уровне моляров. Рану дренируют резиновой полоской. Необходимо систематические ежедневные перевязки и лечение гнойной раны.
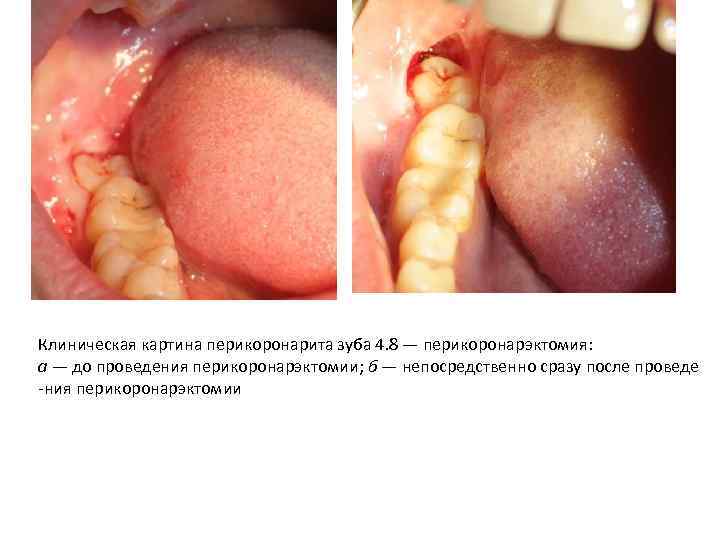
Клиническая картина перикоронарита зуба 4. 8 — перикоронарэктомия: а — до проведения перикоронарэктомии; б — непосредственно сразу после проведе ния перикоронарэктомии
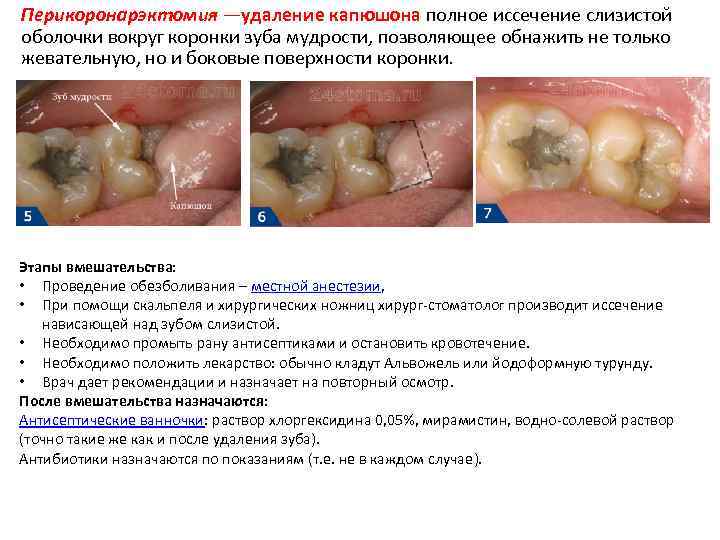
Перикоронарэктомия —удаление капюшона полное иссечение слизистой оболочки вокруг коронки зуба мудрости, позволяющее обнажить не только жевательную, но и боковые поверхности коронки. Этапы вмешательства: • Проведение обезболивания – местной анестезии, • При помощи скальпеля и хирургических ножниц хирург стоматолог производит иссечение нависающей над зубом слизистой. • Необходимо промыть рану антисептиками и остановить кровотечение. • Необходимо положить лекарство: обычно кладут Альвожель или йодоформную турунду. • Врач дает рекомендации и назначает на повторный осмотр. После вмешательства назначаются: Антисептические ванночки: раствор хлоргексидина 0, 05%, мирамистин, водно солевой раствор (точно такие же как и после удаления зуба). Антибиотики назначаются по показаниям (т. е. не в каждом случае).

Общее медикаментозное лечение при остром гнойном перикоронарите, перисотите Противовоспалительная терапия включает в себя: 1. Антибактериальные препараты с учетом чувствительности микрофлоры: 1) ингибиторозащищенные пенициллины, обладающие наиболее сбалансированным действием на аэробные и анаэробные микроорганиз мы. Амоксициллин/клавуланат характеризуется высокой активностью против всех штаммов золотистого стафилококка, против клебсиеллы. Также установлено, что амоксициллин/клавуланат является одним из наиболее активных антибиотиков по отношению к анаэробным микро организмам; 2) клиндамицин и линкомицин, проявляющие высокую активность в отношении стафилококков. Однако в последние годы отмечен рост устойчивости анаэробов к линкозамидам. В связи с этим в настоящее время линкозамиды не могут рассматриваться как адекватные средства лечения в режиме монотерапии; 3) метронидазол. К нему не чувствительны аэробные микроорганиз мы и факультативные анаэробы, но в присутствии смешанной флоры (аэробы и анаэробы) он действует синергически с антибиотиками, эффек тивными против обычных аэробов;

Противовоспалительная терапия (продолжение) 4) цефалоспорины. Большинство штаммов анаэробов устойчиво к данным антибиотикам, поэтому их следует сочетать с клиндамицином или метронидазолом; 5) фторхинолоны I–II поколения (ципрофлоксацин, пефлоксацин), которые наряду с высокой активностью против грамотри цательных бактерий характеризуются умеренной активностью против стафилококков, что вместе с низкой антианаэробной активностью ограни чивает их значение; 6) фторхинолоны более новых поколений — левофлоксацин и моксифлоксацин, которые отличаются существенно более высокой ак тивностью против грамположительных бактерий, однако антианаэробная активность у них разная: ‒ левофлоксацин обладает умеренной активностью против некото рых анаэробов; таким образом, он может назначаться в качестве альтерна тивного средства в комбинации с метронидазолом; ‒ моксифлоксацин — единственный из фторхинолонов, проявляю щий высокую активность против анаэробов, поэтому он может назначать ся в режиме монотерапии.

Противовоспалительная терапия (продолжение) 2. Нестероидные противовоспалительные препараты: 1) кеторолак; 2) нимесулид; 3) ибупрофен и др. 3. Антигистаминные препараты: 1) тавегил 2) супрастин; 3) диазолин; 4) лоратадин и др.

Местное лечение: 1. Ванночки с антисептиком (0, 05% ный раствор хлоргексидина, 0, 01% ный раствор мирамистина, бледно розовый раствор перманганата калия (КMn. O 4)). 2. Местная гипотермия в течение 1 х суток по 20 минут с переры вами. Ежедневно выполняются перевязки пациента, во время которых оценивается динамика воспалительного процесса, проводится антисептиче ская обработка раны и замена дренажа. Средние сроки временной утраты трудоспособности составляют 2– 3 дня. Лечение периостита ретромолярного пространства комплексное амбулаторное. • При первичной хирургической обработке во время перикоронарэктомии/перикоронаротомии производят также периостотомию и дрениро вание гнойного очага резиновой полоской. • Противовоспалительное лечение аналогично таковому при перикоронарите, добавляется назначение дезинтоксикационной терапии в виде обильного щелочного питья (минеральная вода, клюквенный морс). • Средние сроки временной утраты трудоспособности составляют 3– 4 дня.

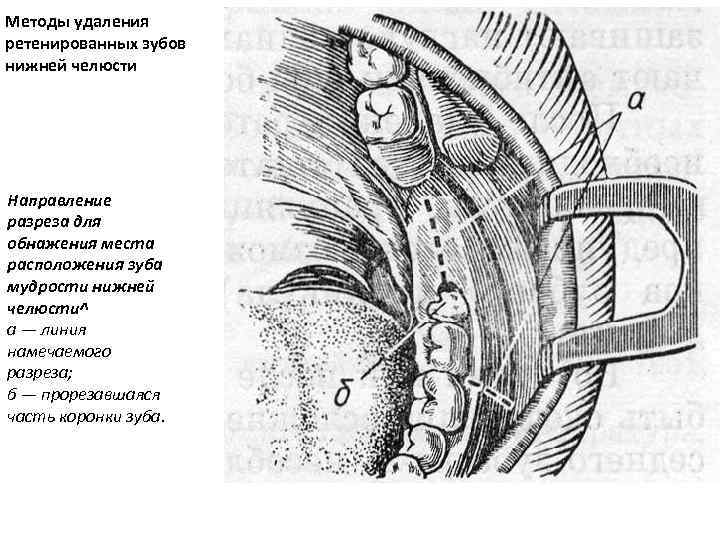
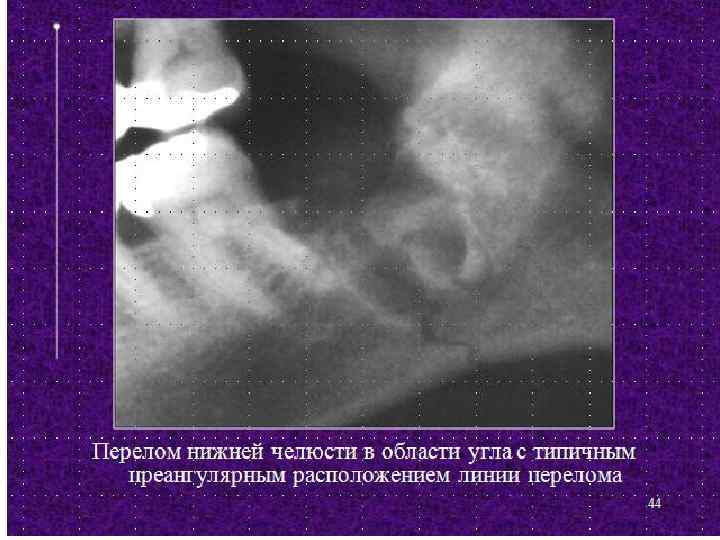
Методы удаления ретенированных зубов нижней челюсти Направление разреза для обнажения места расположения зуба мудрости нижней челюсти^ а — линия намечаемого разреза; б — прорезавшаяся часть коронки зуба.
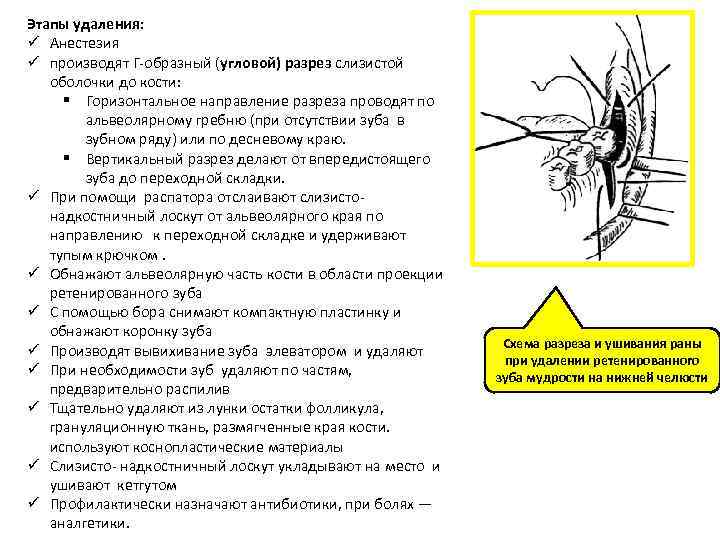
Этапы удаления: ü Анестезия ü производят Г образный (угловой) разрез слизистой оболочки до кости: § Горизонтальное направление разреза проводят по альвеолярному гребню (при отсутствии зуба в зубном ряду) или по десневому краю. § Вертикальный разрез делают от впередистоящего зуба до переходной складки. ü При помощи распатора отслаивают слизисто надкостничный лоскут от альвеолярного края по направлению к переходной складке и удерживают тупым крючком. ü Обнажают альвеолярную часть кости в области проекции ретенированного зуба ü С помощью бора снимают компактную пластинку и обнажают коронку зуба ü Производят вывихивание зуба элеватором и удаляют ü При необходимости зуб удаляют по частям, предварительно распилив ü Тщательно удаляют из лунки остатки фолликула, грануляционную ткань, размягченные края кости. используют коснопластические материалы ü Слизисто надкостничный лоскут укладывают на место и ушивают кетгутом ü Профилактически назначают антибиотики, при болях — аналгетики. Схема разреза и ушивания раны при удалении ретенированного зуба мудрости на нижней челюсти
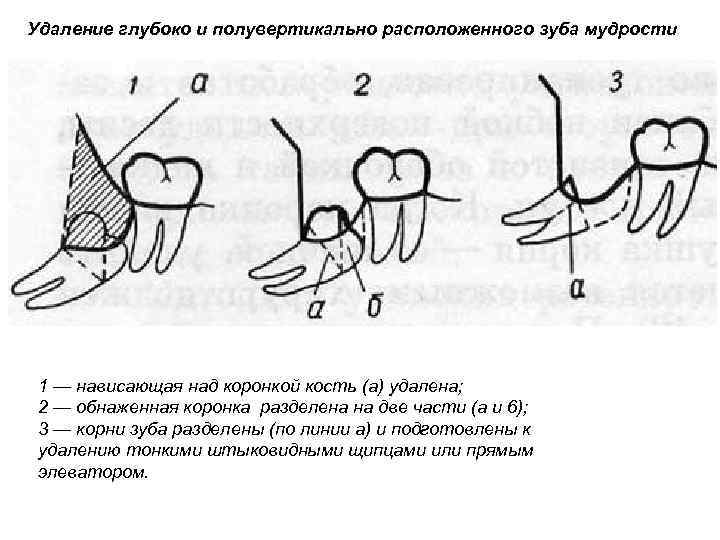
Удаление глубоко и полувертикально расположенного зуба мудрости 1 — нависающая над коронкой кость (а) удалена; 2 — обнаженная коронка разделена на две части (а и 6); 3 — корни зуба разделены (по линии а) и подготовлены к удалению тонкими штыковидными щипцами или прямым элеватором.
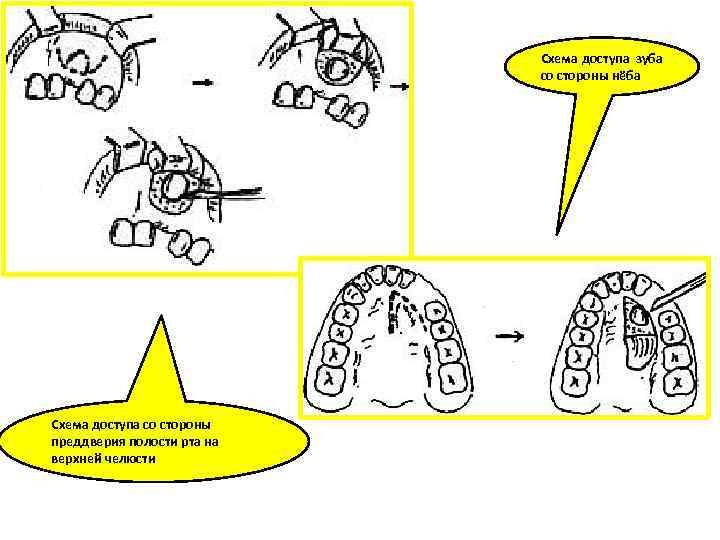
Схема доступа зуба со стороны нёба Схема доступа со стороны преддверия полости рта на верхней челюсти

Удаление глубоко расположенного зуба мудрости с одним мощным и искривленным корне 1 — удалена нависающая кость (а) и отпилена дистальная часть коронки (б); рядом с зубом сделано углубление — траншея (в) для погружения в нее элеватора; 2 — зуб, выведенный из лунки, упирается остатком коронки (а) в соседний моляр, произведено отсечение ее (по линии б); 3— корень зуба (а) извлекается элеватором (б).

Удаление вертикально расположенного зуба мудрости с двумя конвергирующими корнями 1 — удален нависающий костный капюшон (а) та сделана траншея вдоль наружной поверхности коронки (б) и сзади нее (в); 2 — фиссурным бором С а) произведено разделение корней; 3 — розовидным бором (а) производится разрушение межкорневой перегородки (б), препятствующей раздельному выведению корней из ячеек (по Г. А. Васильеву).

Во время или после операции удаления ретенированных зубов могут быть следующие осложнения (В. А. Петренко, 1956): 1) Повреждение соседнего зуба из за несоблюдения технических правил этого вмешательства (резкие и грубые движения элеваторами или долотом, кюретажной ложкой). Такой зуб необходимо сразу же реплантировать. 2) Кровотечение ввиду ранения небной или подбородочной артерии (останавливают его прошиванием сосуда в мягких тканях, либо тугой тампонадой большого небного или подбородочного отверстий кетгутом либо сдавлением кости). 3) Вскрытие носовой или верхнечелюстной полостей. Если вскрыта носовая полость, слизистую ее ушивают, а в соответствующий носовой ход вводят валик из йодоформной марли. Вскрытие здоровой верхнечелюстной пазухи не требует особых мероприятий. Операцию заканчивают наложением на рану глухих швов, назначают закапывание в нос сосудосуживающих средств при возникновении послеоперационных невралгических болей назначают аналгезирующие препараты (пираминал, анальгин, кодеин, дионин) и физиотерапевтические процедуры (УВЧ, соллюкс, лампа Минина, токи Бернара); если этих мероприятий окажется недостаточно, делают спиртово новокаиновую блокаду. 4) Профилактика перечисленных осложнений состоит в тщательном соблюдении техники операции удаления зуба: строгое соблюдение асептики, бережное отношение к тканям, применение острых боров, фрезов, трепанов или долот, сглаживание острых краев костной раны, удаление опилок промыванием раны антибиотиками. 5) Очень большое значение имеет и послеоперационный уход: давящая повязка для предупреждения гематомы, профилактическое внутримышечное введение антибиотиков, прием сульфаниламидов, жидкая и высококалорийная пища, витамины и т. д. В связи со значительным развитием в нашей стране высшего стоматологического образования, широкой подготовкой большого числа опытных хирургов стоматологов и открытием специализированных стоматологических стационаров во всех областных и крупных районных центрах число послеоперационных осложнений в последние годы резко сократилось.

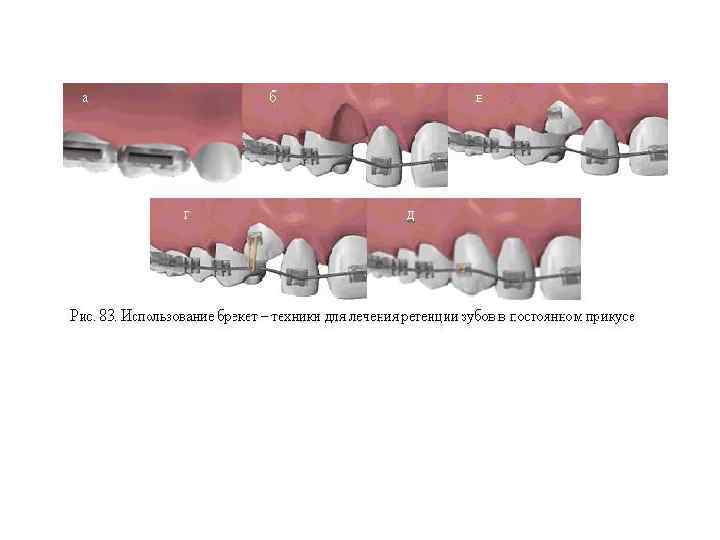
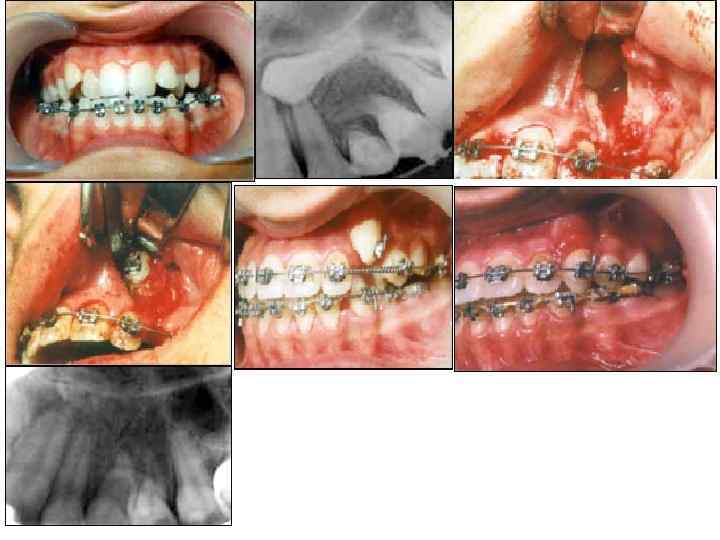
Методика операции выведения ретинированных зубов с применением композиции коллагена и гидроксиапатита (КП 3) и аутокости Ø Под местной анестезией в области отсутствующего зуба производят Ø линейный разрез по гребню альвеолярного отростка и Ø два вертикальных разреза в зоне ретинированного зуба. Ø Распатором отслаивают слизисто надкостничный лоскут трапециевидной формы, основанием обращенный к переходной складке. Ø Производят удаление костной ткани вокруг ретинированного зуба и обнажают его коронку. Ø Далее очень осторожно (во избежание повреждения сосудисто – нервного пучка) проводят репозицию зуба, чтобы придать ему более благоприятное положение. При этом перемешается только коронковая часть зуба, а верхушка корня остается в первоначальном положении. Ø Удаление костной прослойки производят при помощи специальных острых инструментов, позволяющих снимать кость в виде стружки. Ø Костную стружку собирают в стерильную чашечку для дальнейшего использования. Ø В результате репозиции зуба образуется большая костная полость, которая заполняется биоматериалом КП 3 и аутокостью, полученной в результате хирургического вмешательства. Ø Брекет наклеен во время операции Ø На рану накладываются швы в области вертикально произведенных разрезов. Ø При необходимости проводят шинирование проволочно композиционной конструкцией. Ø В послеоперационном периоде всем больным назначали курс противовоспалительной, десенсибилизирующей терапии и физических методов лечения.
Болезни прорезывания зубов.pptx