Болезни органов пищеварения.ppt
- Количество слайдов: 152

БОЛЕЗНИ ОРГАНОВ ПИЩЕВАРЕНИЯ

НАРУШЕНИЯ ФУНКЦИЙ ОРГАНОВ ПИЩЕВАРЕНИЯ

1. Нарушения аппетита: - анорексия; - булимия; - извращенный аппетит. 2. Нарушения функции пищевода: - гипокинезия; - гиперкинезия; - эзофагоспазм.

3. Нарушения функций желудка: - нарушение секреции желудочного сока а) гипосекреция; б) гиперсекреция; в) ахилия. -нарушение моторики желудка а) гипокинез; б) гиперкинез. - нарушения эвакуаторной функции желудка.

3. Нарушения функций кишечника: - нарушение секреции -нарушение моторики а) гипокинез; б) гиперкинез.

Болезни пищевода. Болезни желудка. Холецистит. Панкреатит. Болезни кишечника.

Болезни пищевода
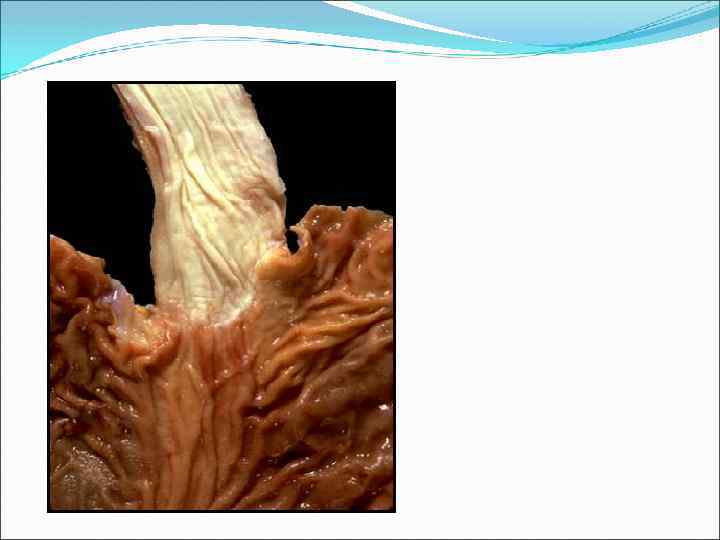

Функции пищевода – проведение пищи и жидкости из глотки в желудок и предупреждение рефлюкса (перемещения содержимого желудка в пищевод).

Дивертикулы пищевода – карманообразные или мешковидные выпячивания стенки пищевода.
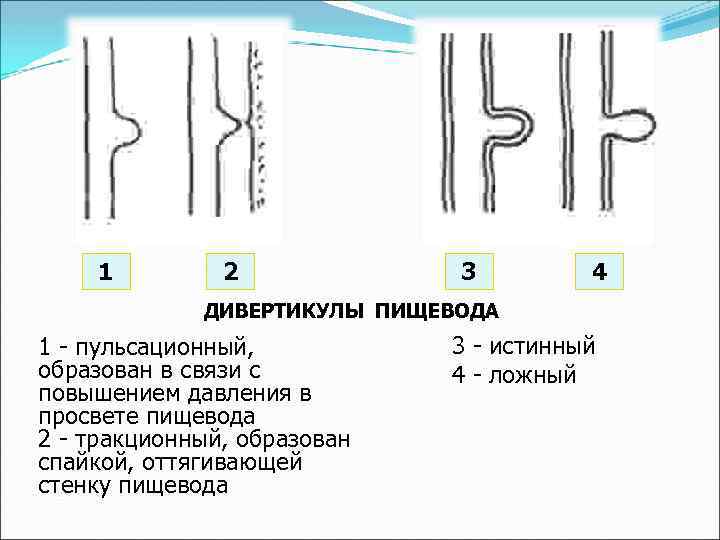
1 2 3 4 ДИВЕРТИКУЛЫ ПИЩЕВОДА 1 - пульсационный, образован в связи с повышением давления в просвете пищевода 2 - тракционный, образован спайкой, оттягивающей стенку пищевода 3 - истинный 4 - ложный

Варикозное расширение вен пищевода – при портальной гипертензии и обтурирующем тромбозе воротной вены.
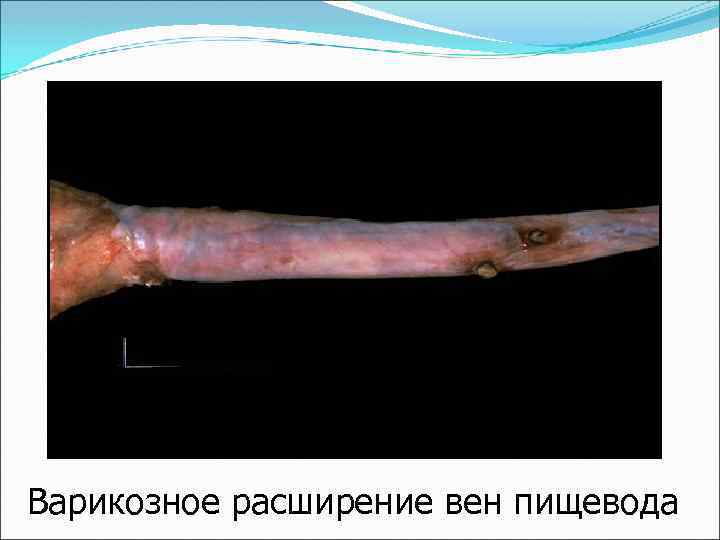
Варикозное расширение вен пищевода

Эзофагит – воспаление пищевода вследствие рефлюкса желудочного содержимого в пищевод, продолжительного зондирования (интубации) желудка, химических ожогов кислотами и основаниями, термических ожогов (горячим чаем), курения, употребления крепких спиртных напитков, инфекции, микозов.
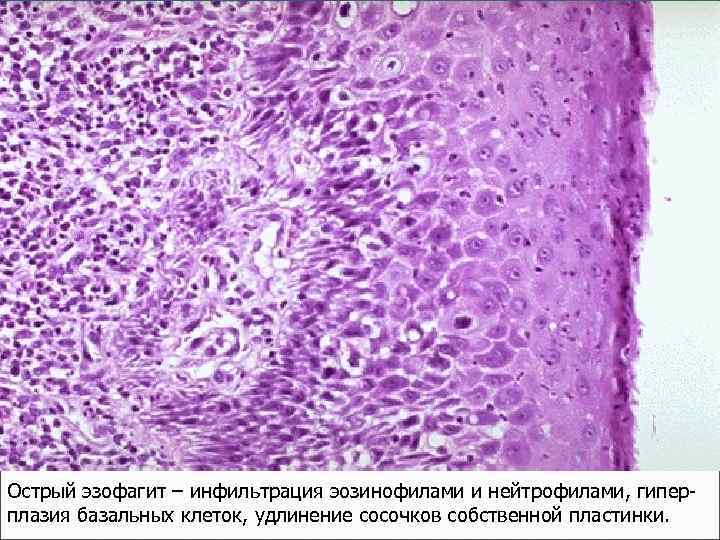
Острый эзофагит – инфильтрация эозинофилами и нейтрофилами, гиперплазия базальных клеток, удлинение сосочков собственной пластинки.
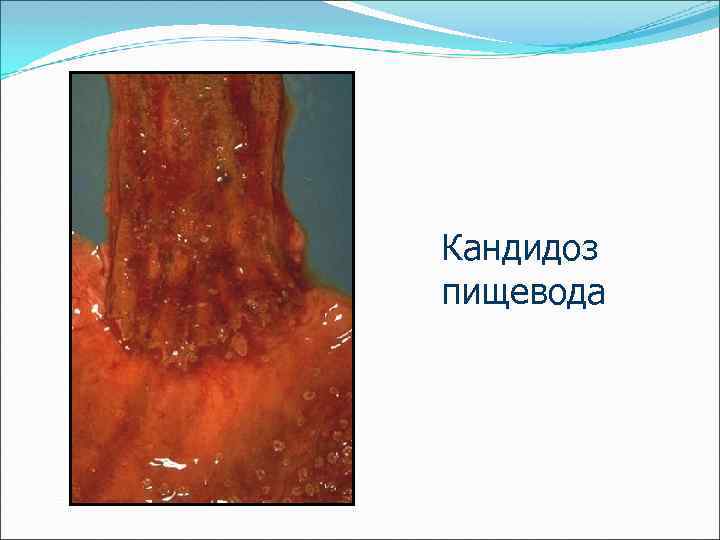
Кандидоз пищевода
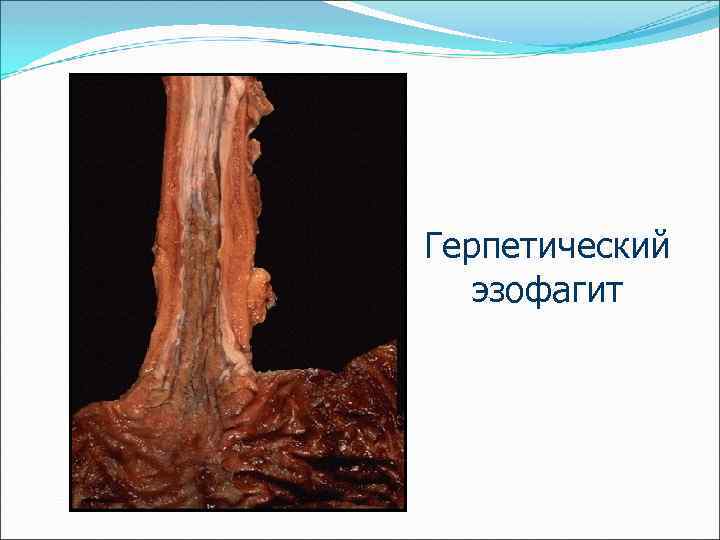
Герпетический эзофагит
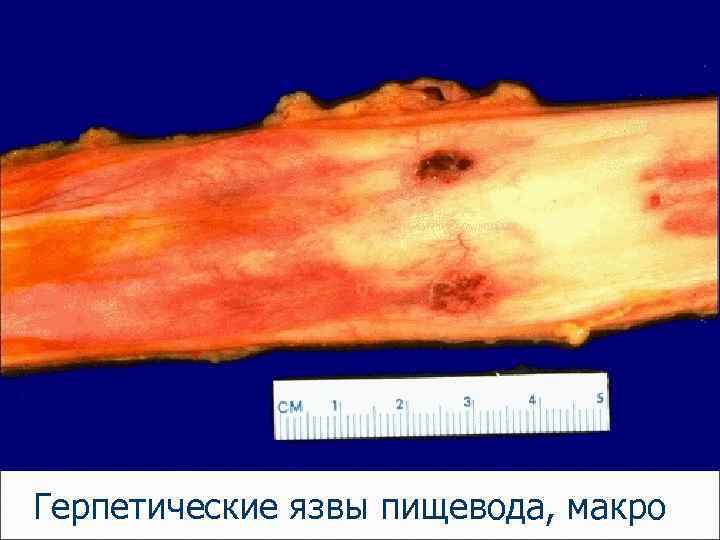
Герпетические язвы пищевода, макро
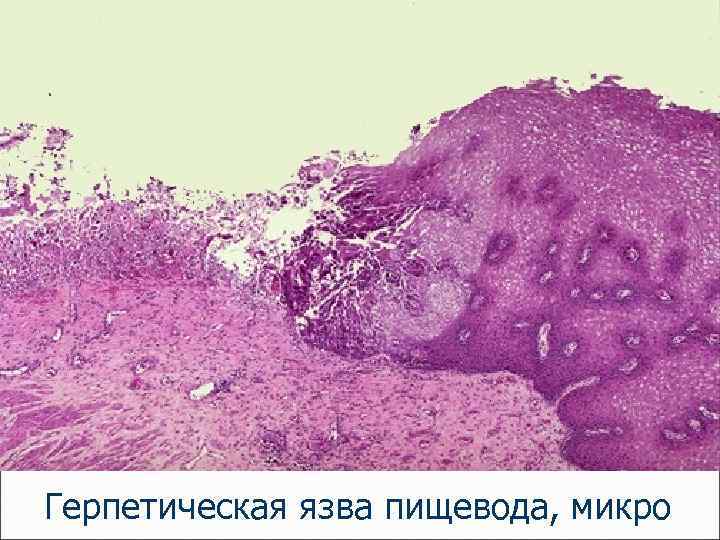
Герпетическая язва пищевода, микро

Пищевод Барретта (N. R. Barrett) (часто осложняет длительный пищеводно-желудочный рефлюкс) – метаплазия пищеводного эпителия в цилиндрический железистый желудочный или даже кишечный эпителий
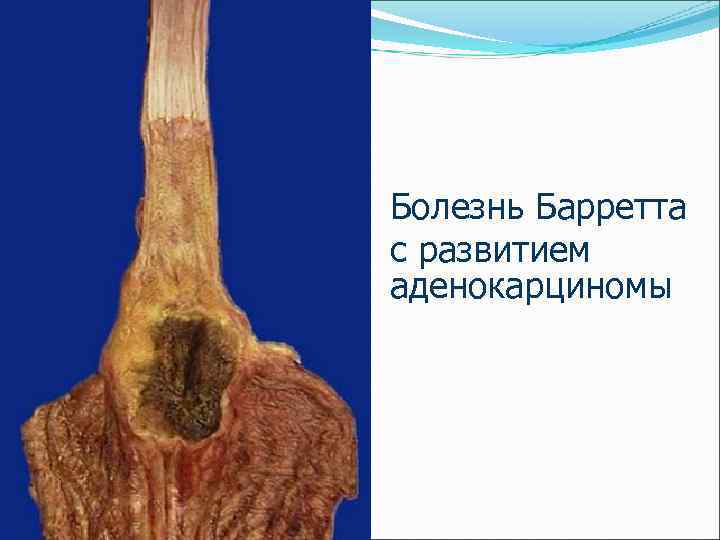
Болезнь Барретта с развитием аденокарциномы
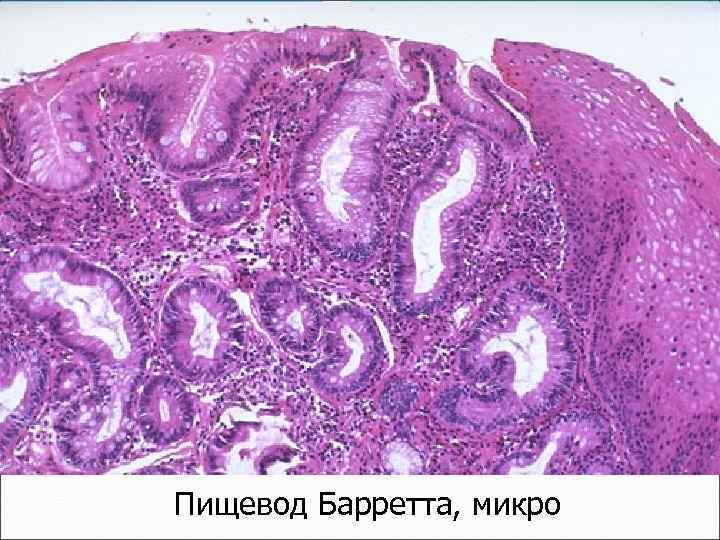
Пищевод Барретта, микро
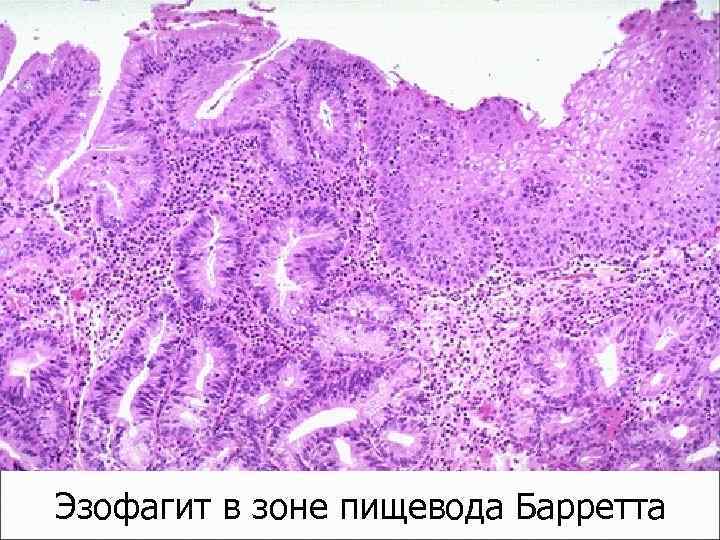
Эзофагит в зоне пищевода Барретта
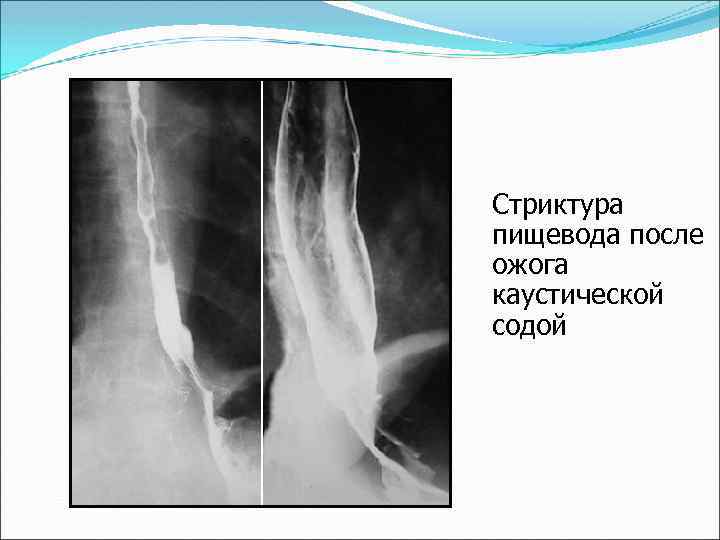
Стриктура пищевода после ожога каустической содой

Болезни желудка
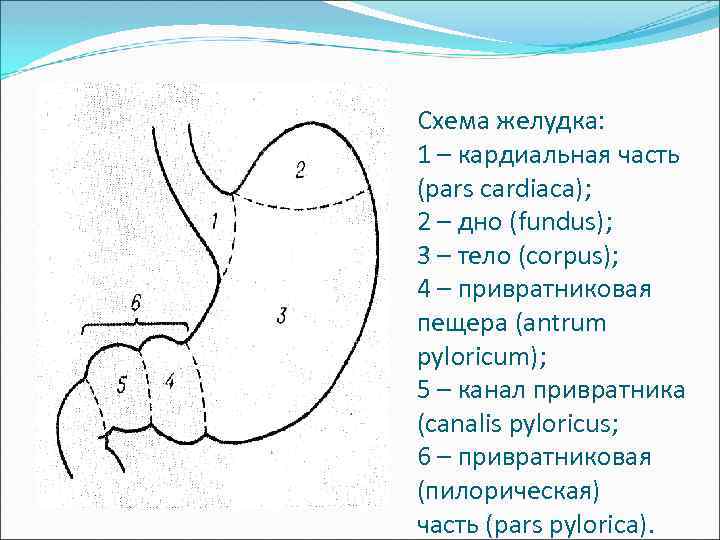
Схема желудка: 1 – кардиальная часть (pars cardiaca); 2 – дно (fundus); 3 – тело (corpus); 4 – привратниковая пещера (antrum pyloricum); 5 – канал привратника (canalis pyloricus; 6 – привратниковая (пилорическая) часть (pars pylorica).


Морфология слизистой оболочки: 1) поверхностный железистый однослойный цилиндрический эпителий → мукоидный секрет (слизь); 2) (в собственном слое) трубчатые желудочные железы (собственно желудочные, кардиальные и пилорические); 3) мышечная пластинка.
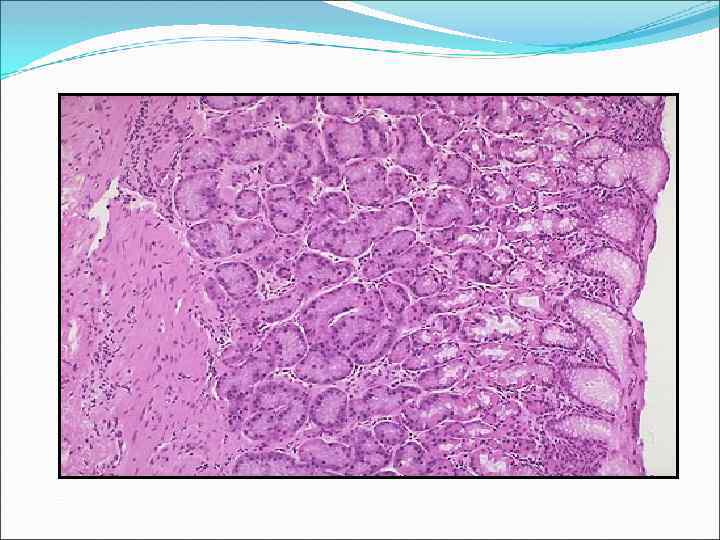

Секреторная функция желудка обеспечивается железами, находящимися в его слизистой оболочке, Различают три вида желез: кардиальные, фундальные (собственные железы желудка) и пиллорические (железы привратника). Железы состоят из главных, париетальных (обкладочных), добавочных клеток и мукоцитов. Главные клетки вырабатывают пепсиногены, париетальные — соляную кислоту, добавочные и мукоциты — мукоидный секрет. Фундальные железы содержат все три типа клеток. Поэтому в состав сока фундального отдела желудка входят ферменты и много соляной кислоты и именно этот сок играет ведущую роль в желудочном пищеварении.

Состав и свойства желудочного сока У взрослого человека в течение суток образуется и выделяется около 2– 2, 5 л желудочного сока. Желудочный сок имеет кислую реакцию (р. Н 1, 5 - 1, 8). В его состав входят вода — 99% и сухой остаток — 1%. Сухой остаток представлен органическими и неорганическими веществами. Главный неорганический компонент желудочного сока — соляная кислота, которая находится в свободном и связанном с протеинами состоянии.

Соляная кислота выполняет ряд функций: 1) способствует денатурации и набуханию белков в желудке, что облегчает их последующее расщепление пепсинами; 2) активирует пепсиногены и превращает их в пепсины; 3) создает кислую среду, необходимую для действия ферментов желудочного сока; 4) обеспечивает антибактериальное действие желудочного сока; 5) способствует нормальной эвакуации пищи из желудка: открытию пилорического сфинктера со стороны желудка и закрытию со стороны 12 перстной кишки; 6)возбуждает панкреатическую секрецию.

Кардиальные железы (в абдоминальной части пищевода, в кардии) → мукоид, дипептидаза. собственно желудочные железы (в дне, теле): гландулоциты главные → про-фермент пепсина - пепсиноген (+ HCl = пепсин); гландулоциты париетальные (обкладочные клетки –≈ 1 млрд. ) → HCl и внутренний фактор Касла (+ вит. В 12 в пище → всасывание вит. В 12 в подвздошной кишке); гландулоциты добавочные → мукоидный секрет. пилорические железы (в антруме, пилорусе) → муцин, дипептидаза; G-клетки → гастрин.

Функциональные расстройства желудка и 12 -перстной кишки – заболевания с незначительной структурно-функциональной перестройкой слизистой оболочки при отсутствии в ней лимфоцитарной иммунной реакции.

Факторы, лежащие в основе ФРЖ: - нейрогенный, - нерегулярное питание, - употребление чрезмерно острой пищи и алкоголя, - курение.

Макроскопическая картина: заболевания на макроскопическом уровне не проявляются.

Микроскопическая картина При ФР желудка: - отек слизистой оболочки, - гиперсекреция нейтральных мукополисахаридов. При ФР 12 -перстной кишки: - отек слизистой оболочки, - гипосекреция нейтральных мукополисахаридов.
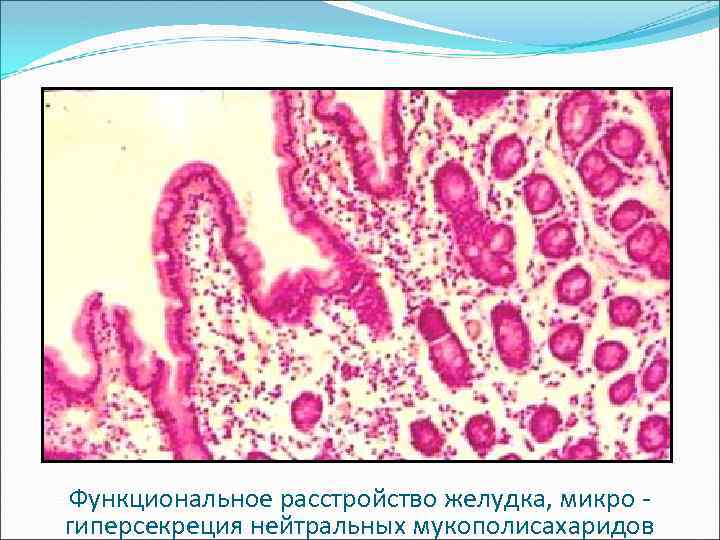
Функциональное расстройство желудка, микро - гиперсекреция нейтральных мукополисахаридов

Клинические проявления - боли в желудке после еды, - изжога, отрыжка, - поносы или запоры.

Острые гастриты – острое воспаление слизистой оболочки желудка - при употреблении лекарственных препаратов, алкоголя, при курении, стрессах, ишемии, уремии. Формы острого гастрита: катаральный, гнойный, фибринозный.
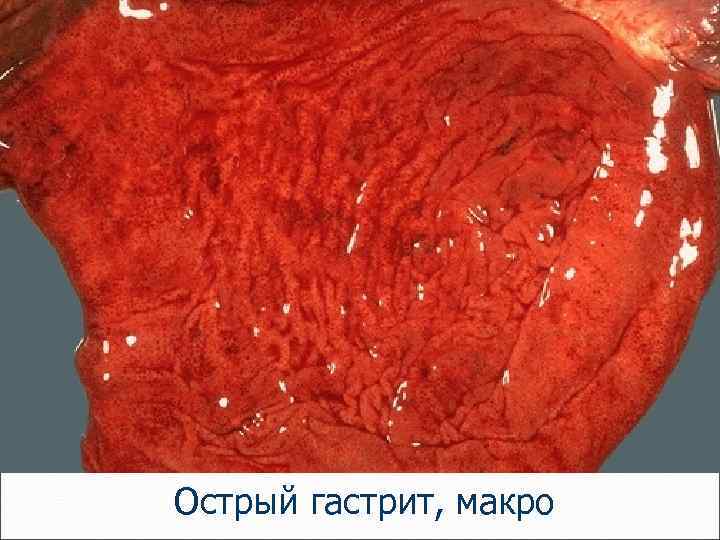
Острый гастрит, макро
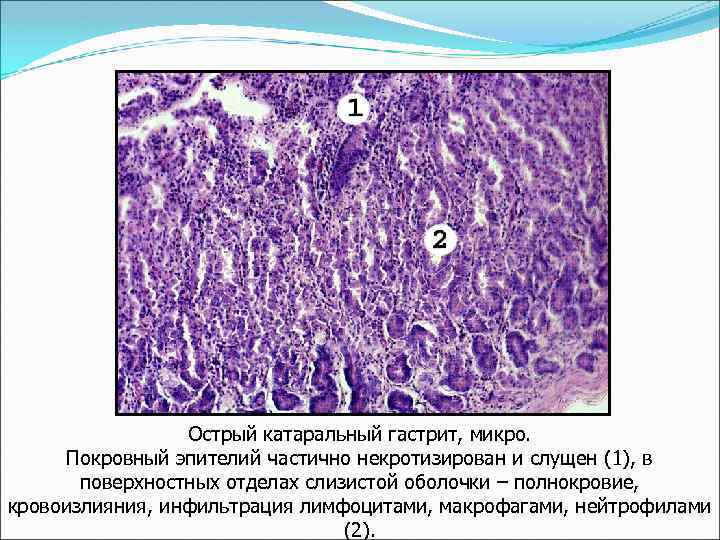
Острый катаральный гастрит, микро. Покровный эпителий частично некротизирован и слущен (1), в поверхностных отделах слизистой оболочки – полнокровие, кровоизлияния, инфильтрация лимфоцитами, макрофагами, нейтрофилами (2).

Хронические гастриты – группа хронических заболеваний с лимфоцитарной иммунной реакцией в слизистой оболочке желудка и ее структурной и функциональной перестройкой.

Классификация хронических гастритов - этиопатогенетическая; - по высоте слизистой оболочки; - по топографии; - по глубине поражения; - по интенсивности лимфоцитарной иммунной реакции; - по наличию кишечной метаплазии; - по наличию перестройки желез.

Этиопатогенетическая классификация 1. Хронический гастрит типа A (autoimmune). 2. Хронический гастрит типа B (bacterial). 3. Хронический гастрит типа C (chemical). 4. Сочетанные формы (А + B, В + С). 5. Особые формы (эозинофильный, гранулематозный и другие формы).

По высоте слизистой оболочки 1. С нормальной высотой слизистой оболочки. 2. С атрофией слизистой оболочки. 3. С гипертрофией слизистой оболочки (болезнь Менетрие).
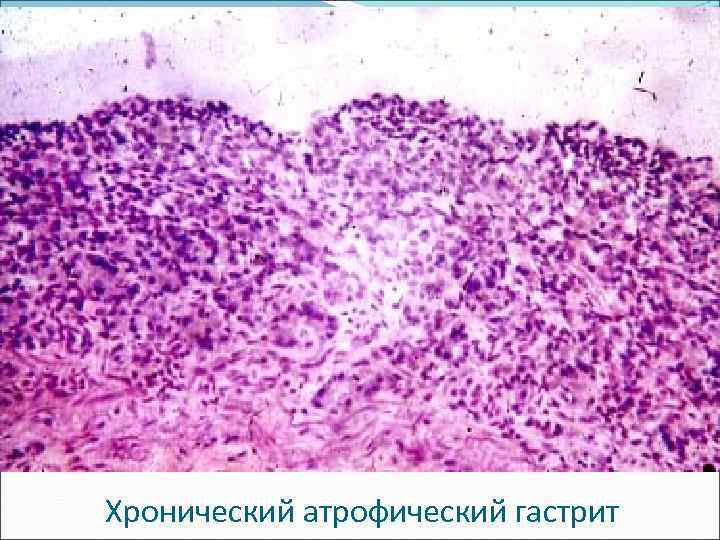
Хронический атрофический гастрит

Хронический гипертрофический гастрит

Классификация по топографии 1. Хронический гастрит с поражением тела желудка (фундальный – неверно). 2. Антральный гастрит. 3. Тотальный гастрит.

Классификация по глубине поражения 1. Поверхностный. 2. Глубокий.
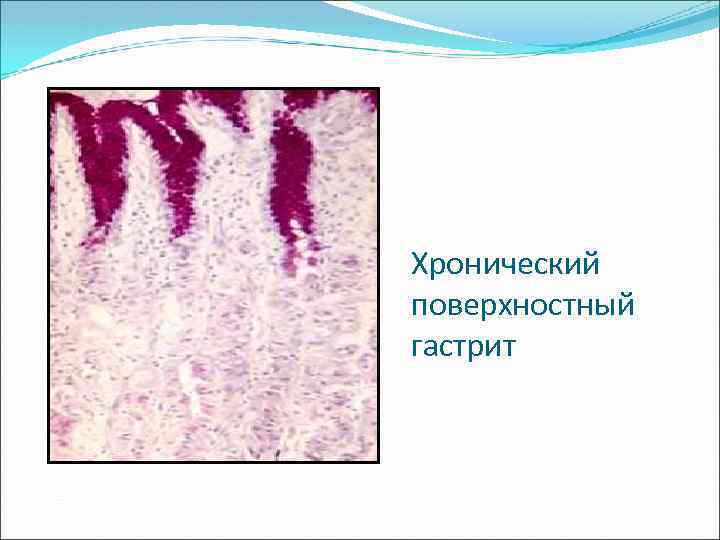
Хронический поверхностный гастрит

По интенсивности лимфоцитарной иммунной реакции (по степени поражения) 1. Незначительный гастрит. 2. Умеренный гастрит. 3. Выраженный гастрит.

По наличию кишечной метаплазии 1. С кишечной метаплазией. 2. Без метаплазии.

По наличию перестройки желез 1. С перестройкой (поражением, энтеролизацией) желез. 2. Без перестройки (поражения, энтеролизации) желез.
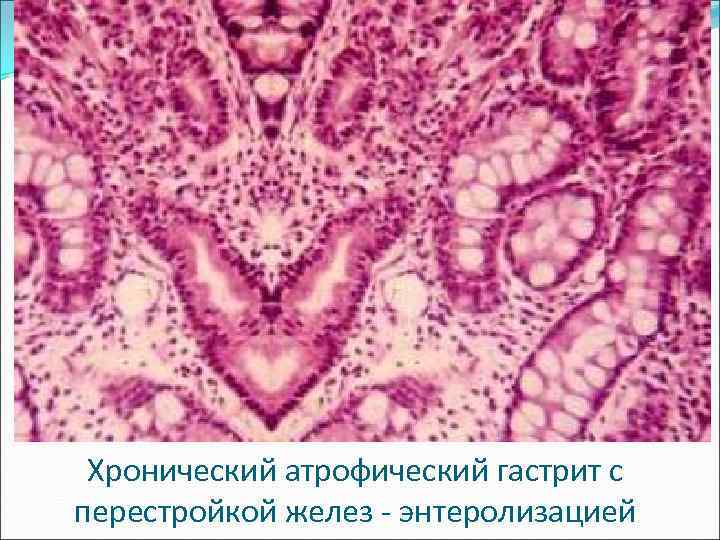
Хронический атрофический гастрит с перестройкой желез - энтеролизацией
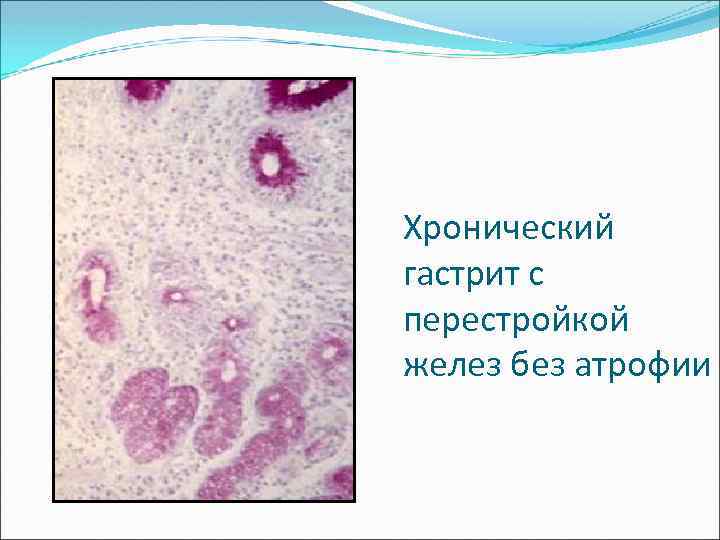
Хронический гастрит с перестройкой желез без атрофии

Варианты диагнозов 1. Хронический выраженный антральный атрофический гастрит типа C с кишечной метаплазией. 2. Хронический тотальный гастрит: выраженный атрофический типа А в теле желудка с перестройкой желез и кишечной метаплазией, умеренный поверхностный типа B в антруме, хеликобактериоз.

Этиологический фактор ХГ типа B – бактерия Нelicobacter pylori: неспорообразующая, S-образная, грамотрицательная палочка 3, 5 × 0, 5 мкм. Пленчатые колониеподобные сообщества на поверхности эпителия. Не проникают вглубь слизистой оболочки.
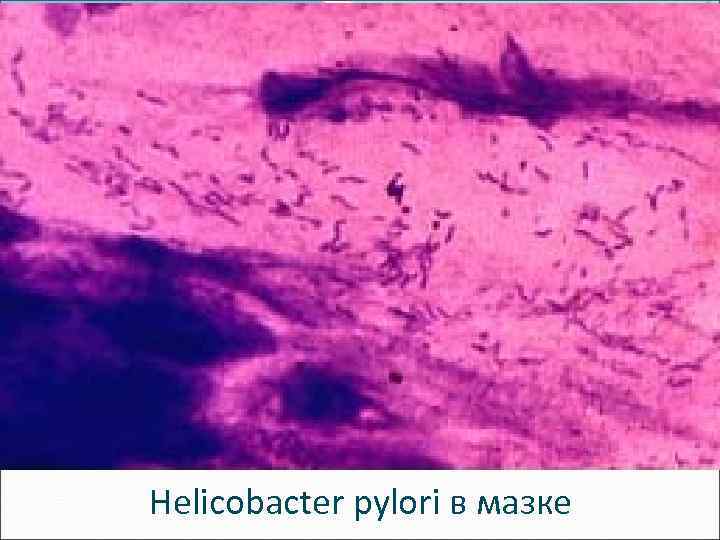
Нelicobacter pylori в мазке

Патогенез хронического гастрита типа В Фермент уреаза Нelicobacter pylori + Мочевина в просвете желудка аммиак и угольная кислота разрушение защитного слоя слизи повреждение эпителия желудочным соком с плазмоклеточной инфильтрацией слизистой оболочки

Этиологический фактор ХГ типа C - желчные кислоты. Заболевание связано с забросом (рефлюксом) дуоденального содержимого в желудок. Повреждение слизистой оболочки антрального отдела желудка ведет к фиброзу в ней и очень часто - к ее атрофии.

Этиология ХГ типа A не установлена. У больных - аутоантитела к антигенам обкладочных (париетальных) клеток. У 50 % больных - вирус гепатита B. Аутоантитела метят клетки, Т-киллеры уничтожают → атрофия слизистой, перестройка желез в теле: нет главных и обкладочных, все - добавочные (мукоциты) со слизью, как в пилорических железах, откуда и «пилоризация» .
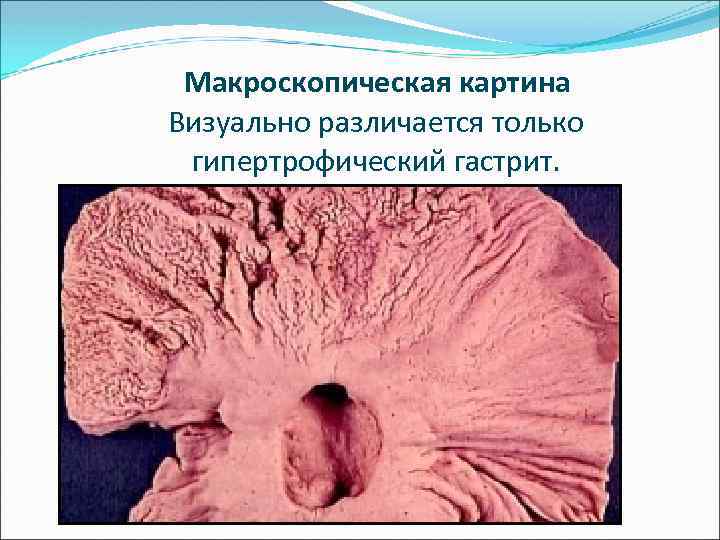
Макроскопическая картина Визуально различается только гипертрофический гастрит.

Микроскопическая картина ХГ типа B – в теле, дне, антруме: плазмоклеточная инфильтрация, отек и кровоизлияния в поверхностных отделах слизистой. ХГ типа C - в антруме; атрофия и фиброз слизистой, лимфоцитарная инфильтрация с наличием лимфатических фолликулов. ХГ типа A - в теле: атрофия, лимфоцитарная инфильтрация слизистой, часто перестройка желез.
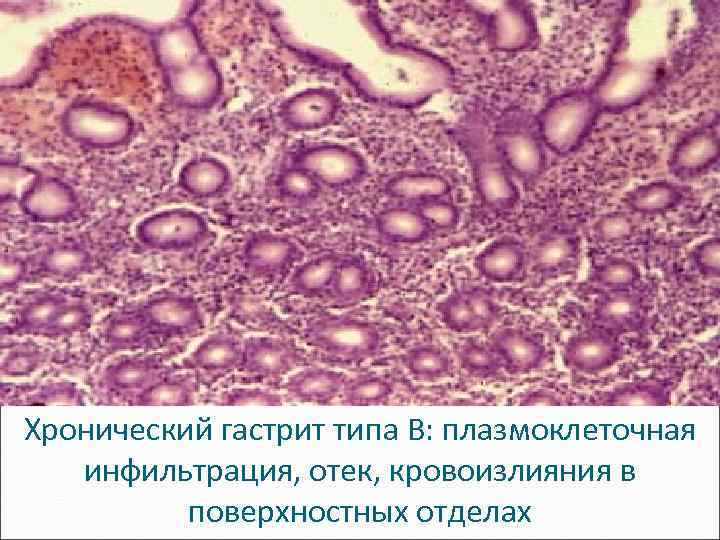
Хронический гастрит типа B: плазмоклеточная инфильтрация, отек, кровоизлияния в поверхностных отделах
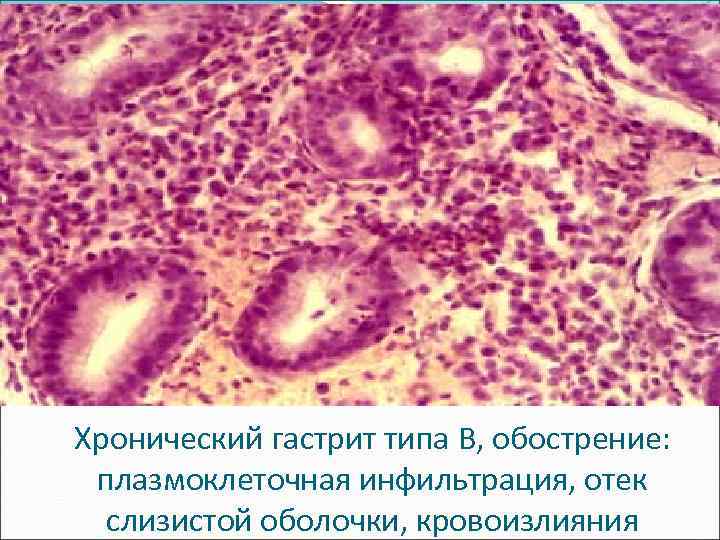
Хронический гастрит типа B, обострение: плазмоклеточная инфильтрация, отек слизистой оболочки, кровоизлияния
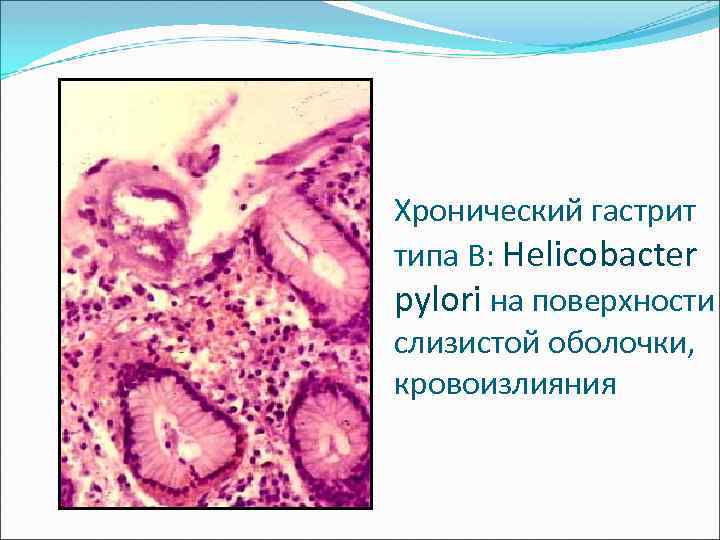
Хронический гастрит типа B: Нelicobacter pylori на поверхности слизистой оболочки, кровоизлияния
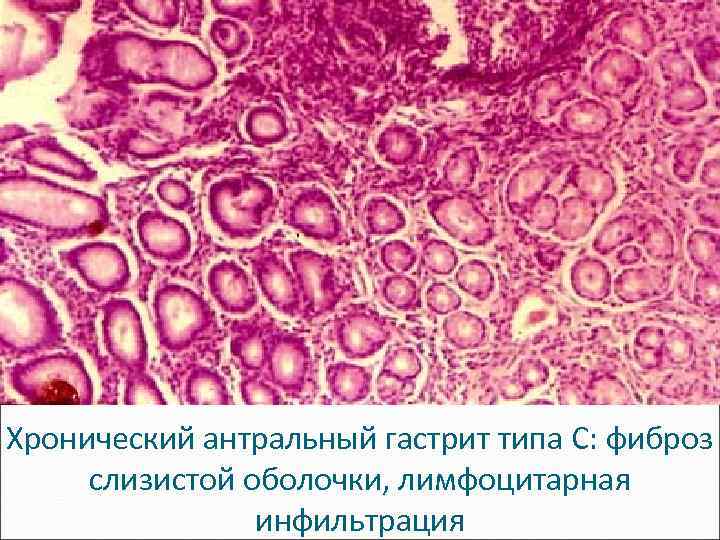
Хронический антральный гастрит типа С: фиброз слизистой оболочки, лимфоцитарная инфильтрация

Клинические проявления и осложнения Боли в желудке после еды, изжога, отрыжка, поносы или запоры. При ХГ типа A - В 12 -дефицитная анемия (атрофия главных желез в теле → недостаток выработки внутр. фактора Касла, нужного для всасывания в тонкой кишке экзогенного витамина В 12). При ХГ с кишечной метаплазией – чаще рак желудка.

Непосредственные причины смерти от хронических гастритов не умирают.

Язвенная болезнь желудка и двенадцатиперстной кишки – хроническое заболевание с длительно существующим, периодически заживающим язвенным дефектом в стенке желудка или 12 -перстной кишки.

Факторы, способствующие возникновению язв: - неблагоприятная наследственность, - хрониостресс, - курение, - паразитирование в желудке или 12 перстной кишке Нelicobacter pylori.
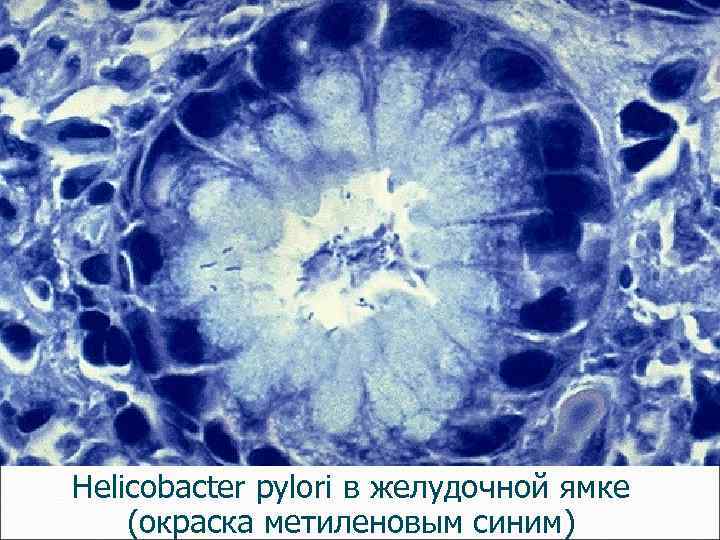
Нelicobacter pylori в желудочной ямке (окраска метиленовым синим)
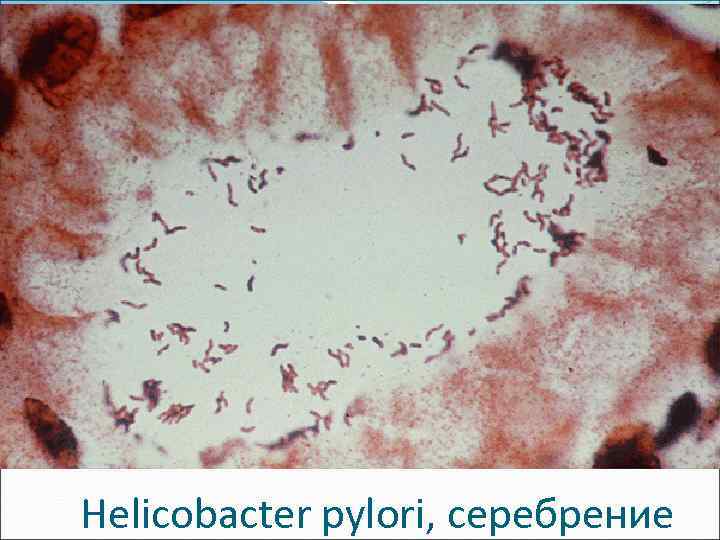
Нelicobacter pylori, серебрение
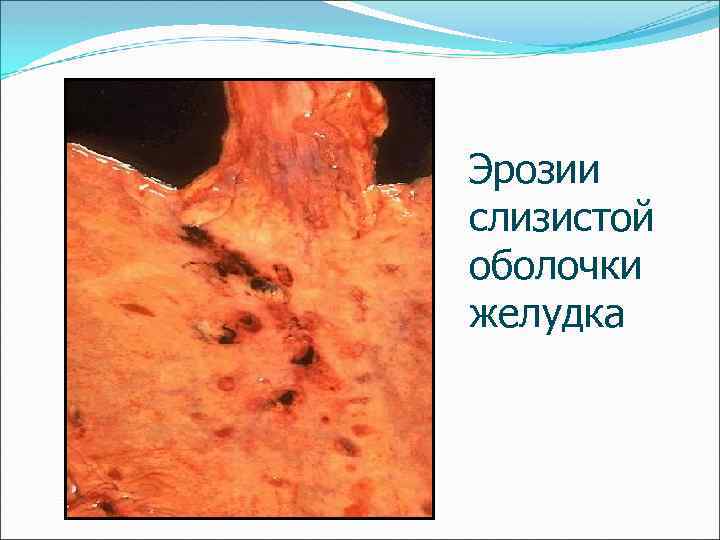
Эрозии слизистой оболочки желудка
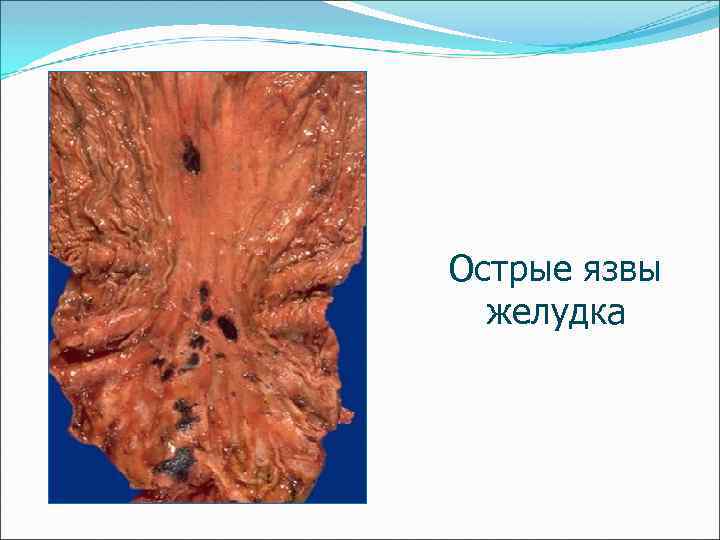
Острые язвы желудка
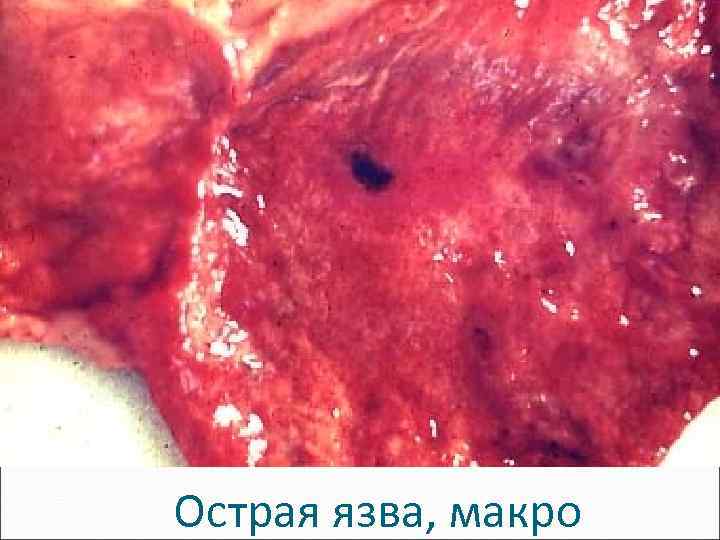
Острая язва, макро
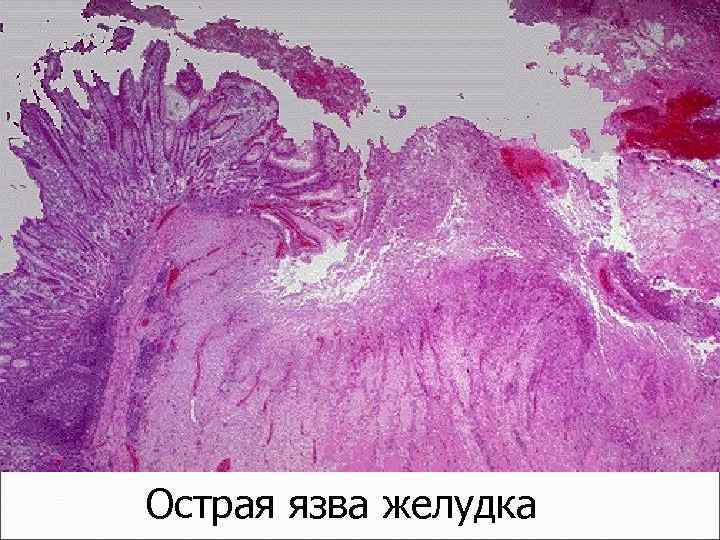
Острая язва желудка
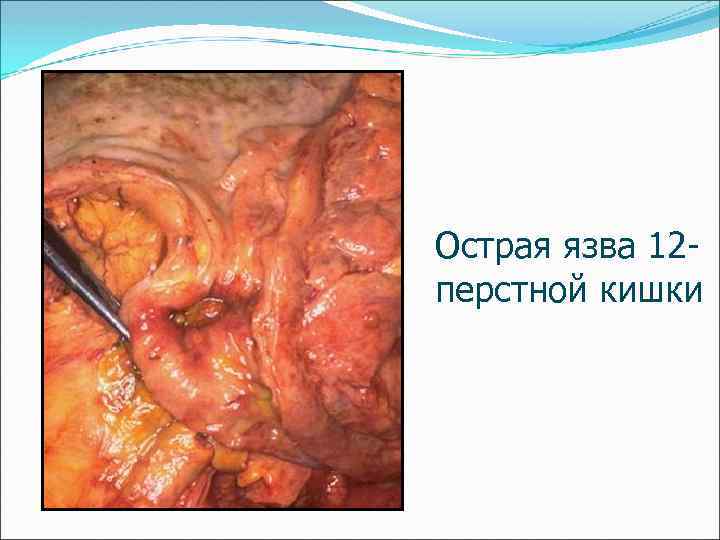
Острая язва 12 перстной кишки

При заполнении язвенного дефекта на поверхность рубца с краев наползает однослойный призматический непрочный эпителий, при его десквамации язва открывается, за счет действия ферментов в рубце вновь возникает дефект различной глубины.

Хроническая язва макро: - края язвы валикообразные, уплотненные (каллезная язва), - проксимальный край подрыт, нависает над дном, дистальный - более пологий, - дно неровное, грязно-бурое за счет соляно-кислого гематина, - при язве в области привратника или луковицы 12 -п. кишки - обычно стеноз пищеварительной трубки.
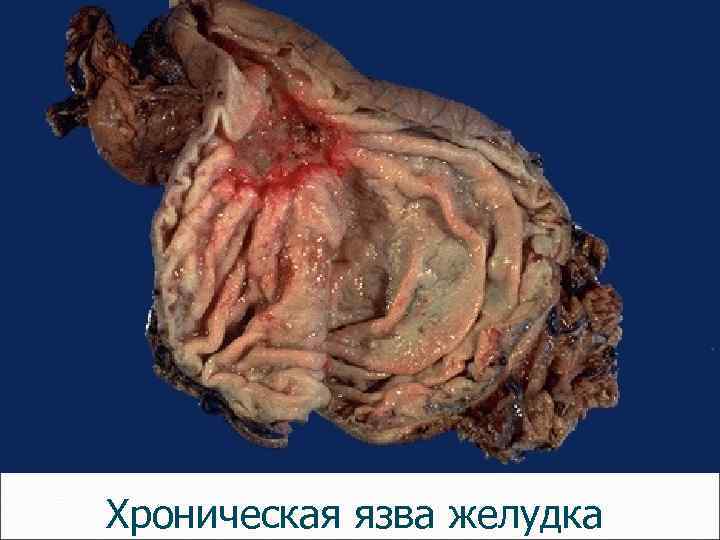
Хроническая язва желудка

Хроническая язва, макро

Микроскопическая картина Дно язвы в стадии обострения: - лейкоцитарно-некротический слой, - грануляционная ткань с преимущ. лимфоцитарной инфильтрацией, - зрелая соединительная ткань. В краях язвы - лимфо-лейкоцитарная инфильтрация. В желудочных ямках - Нelicobacter pylori, нередко - кишечная метаплазия, в дне среди детрита м. б. Candida
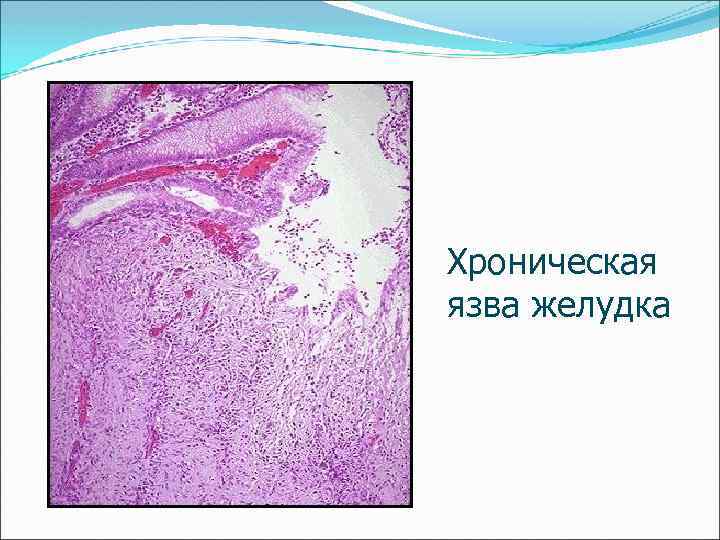
Хроническая язва желудка
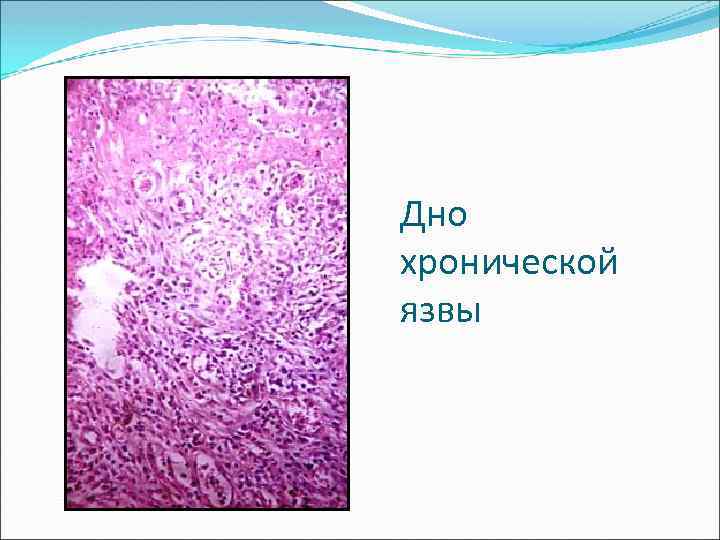
Дно хронической язвы

Язва в стадии ремиссии представлена рубцом, покрытым однослойным призматическим эпителием, в толще рубца долго сохраняется очаговая воспалительная инфильтрация.

Клинические проявления - боли после еды; - ночные боли (при язве 12 -п. кишки); - поносы, запоры, изжога, отрыжка; - при стенозе отрыжка тухлым, рвоты; При обострении из-за кровотечения: - рвота «кофейной гущей» , - дегтеобразный стул (мелена), - хр. постгеморрагическая анемия с ↑ селезенки и печени за счет очагов экстрамедуллярного кроветворения.
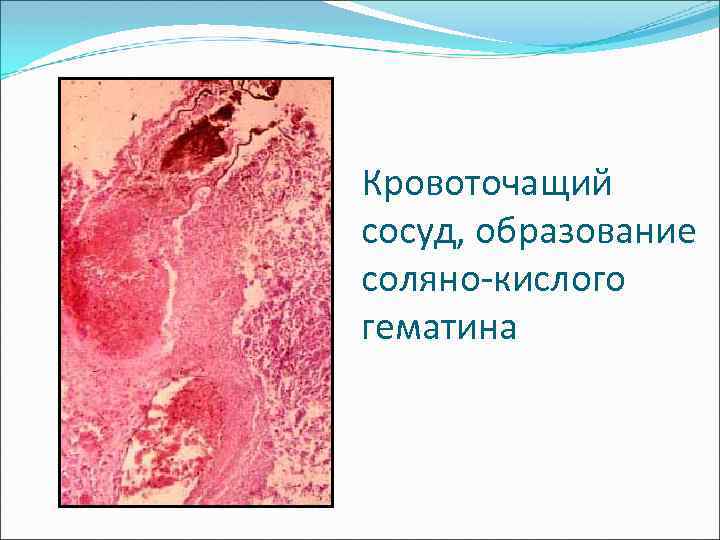
Кровоточащий сосуд, образование соляно-кислого гематина

Осложнения - кровотечение, - прободение (перфорация), - перитонит, - пенетрация (опасна пенетрация в поджелудочную железу), - гипохлоремическая кома при потере организмом жидкостей и электролитов во время многократной рвоты (стенозирующая язва привратника), - малигнизация.

Непосредственные причины смерти 1. Кровотечение. 2. Разлитой перитонит вследствие перфорации. 3. Истощение. 4. Гипохлоремическая кома. 5. Панкреонекроз (при пенетрации в поджелудочную железу).
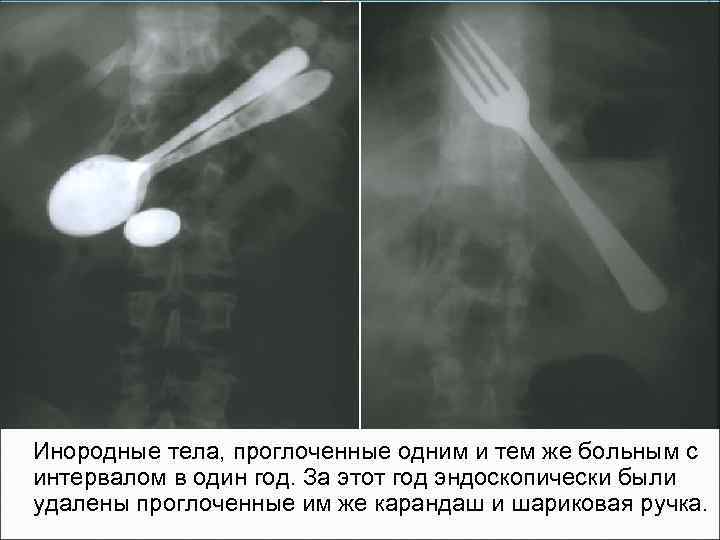
Инородные тела, проглоченные одним и тем же больным с интервалом в один год. За этот год эндоскопически были удалены проглоченные им же карандаш и шариковая ручка.

Холецистит

Нормальный желчный пузырь, макро
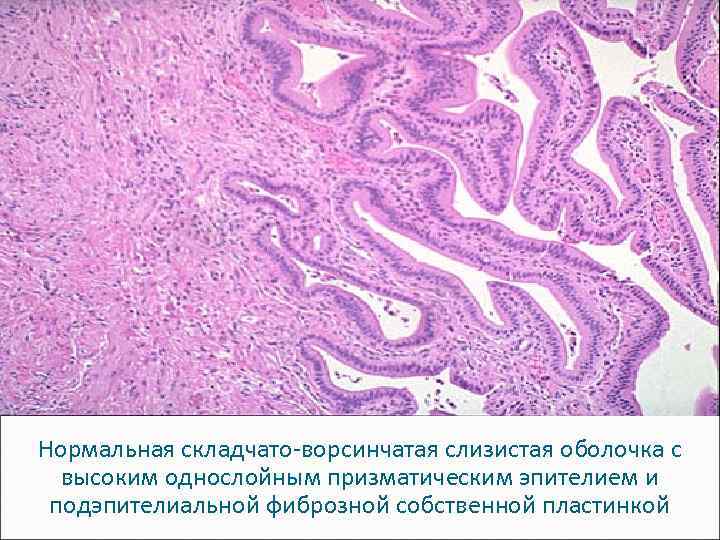
Нормальная складчато-ворсинчатая слизистая оболочка с высоким однослойным призматическим эпителием и подэпителиальной фиброзной собственной пластинкой

Желчь – секретируется гепатоцитами. Важная роль в переваривании и всасывании липидов в кишке, в сутки - 10 мл на 1 кг массы тела.

Острый холецистит - острое воспаление желчного пузыря. Морфологические варианты: - катаральный, - фибринозный, - гнойный (флегмонозный), - гангренозный.
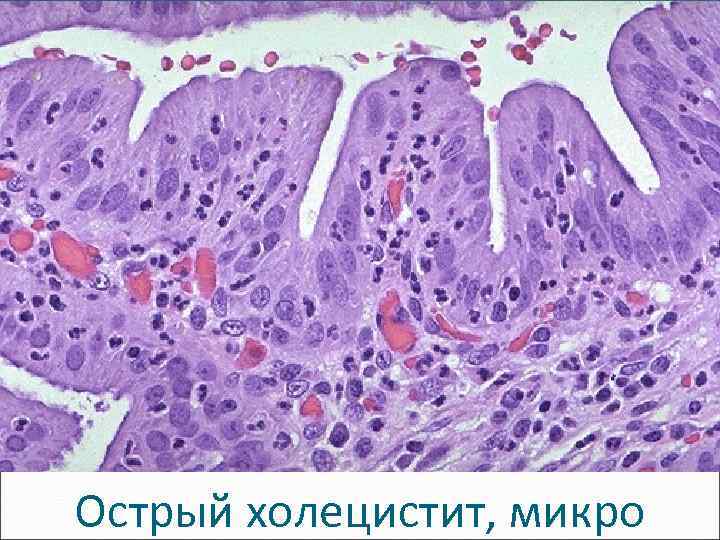
Острый холецистит, микро

Хронический холецистит – хроническое воспаление с лимфоцитарной иммунной реакцией в стенке желчного пузыря и структурной перестройкой стенки пузыря.

Классификация - по наличию камней: калькулезный и бескаменный холецистит - по морфологии: склеротическая и атрофическая формы

Макроскопическая картина Склеротическая форма: - уменьшение пузыря или обычных размеров, - утолщение стенки до 0, 5 см и более, - нередко деформация (вид песочных часов), - спайки с фиксацией к печени, - после вскрытия просвета не спадается, - слизистая беловатая, не бархатистая. Атрофическая форма: - увеличение пузыря в размерах, - атония пузыря, истончение стенки до 0, 1 см, - при вскрытии пузырь спадается, - слизистая коричневая (оливковая), не бархатистая.

Клинические проявления - боли в правом подреберье, - тошнота при употреблении жирной и жареной пищи, - склонность к поносам из-за сопутствующего хронического панкреатита с явлениями внешнесекреторной недостаточности поджелудочной железы, - болезненность при поколачивании по правой реберной дуге.

Осложнения - гангрена пузыря, - перфорация его камнем, - перитонит.

Непосредственные причины смерти Разлитой перитонит при гангрене или перфорации стенки пузыря камнем

Панкреатит

Поджелудочная железа Экзокринная часть: ацинусы из экзокринных панкреатоцитов с пищеварительными ферментами (1 -2 л, ≈ 20 ферментов: протеазы – трипсин, химотрипсин; липазы; эластаза; амилаза…) → 12 -перстная кишка. Эндокринная часть: островки Лангерганса - инсулинсекретирующие β (В)-клетки → инсулин (утилизация глюкозы, стимуляция синтеза белка), глюкагонсекретирующие α (А)-клетки, соматостатинсекретирующие δ (Д)-клетки, PP-клетки (панкреатический полипептид).
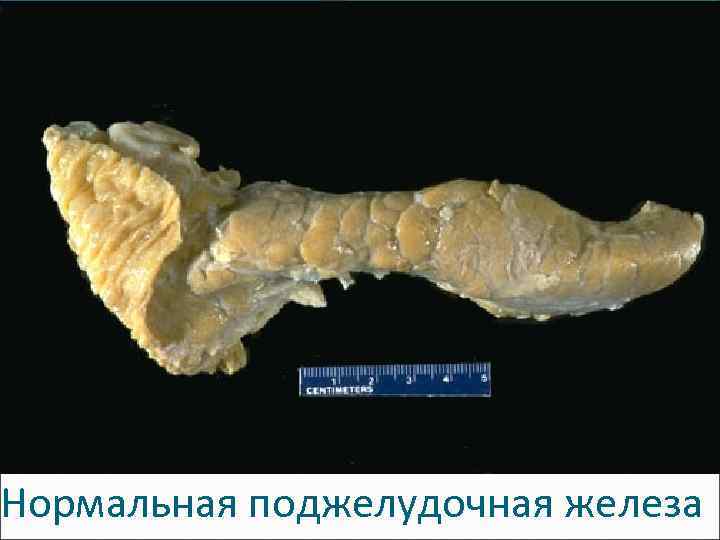
Нормальная поджелудочная железа
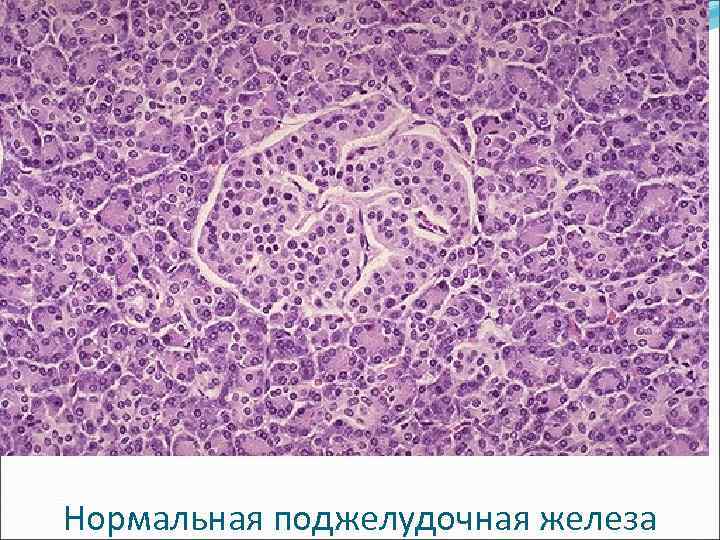
Нормальная поджелудочная железа

Острый панкреатит – заболевание, характеризующееся отеком, деструктивными изменениями в поджелудочной железе и общетоксическими проявлениями. Наиболее часто – у злоупотребляющих алкоголем и больных желчно-каменной болезнью.

Классификация - в форме стеатонекрозов, - серозный, - серозно-геморрагический, - гнойно-некротический
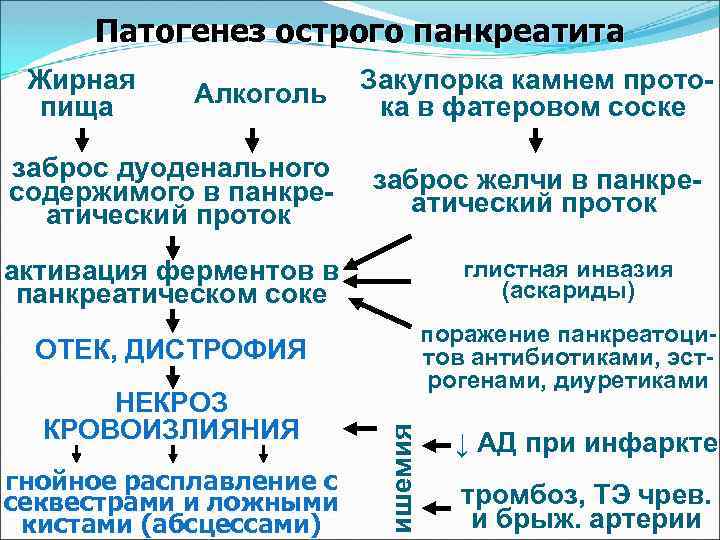
Патогенез острого панкреатита Жирная пища Алкоголь заброс дуоденального содержимого в панкреатический проток Закупорка камнем протока в фатеровом соске заброс желчи в панкреатический проток глистная инвазия (аскариды) ОТЕК, ДИСТРОФИЯ поражение панкреатоцитов антибиотиками, эстрогенами, диуретиками НЕКРОЗ КРОВОИЗЛИЯНИЯ гнойное расплавление с секвестрами и ложными кистами (абсцессами) ишемия активация ферментов в панкреатическом соке ↓ АД при инфаркте тромбоз, ТЭ чрев. и брыж. артерии

Макроскопическая картина Панкреатит в форме стеатонекрозов: масса до 300 г (норма 80 -120), плотная, беложелтые очажки стеатонекрозов D 0, 2 -0, 3 см. Серозно-геморрагический панкреатит: + пропитывание железы кровью. Гнойно-некротический панкреатит: грязно-серый, буро-черный цвет, очаги распада, полости с гноем и секвестрами. Серозный перитонит – проявление П.

Острый панкреатит со стеатонекрозами
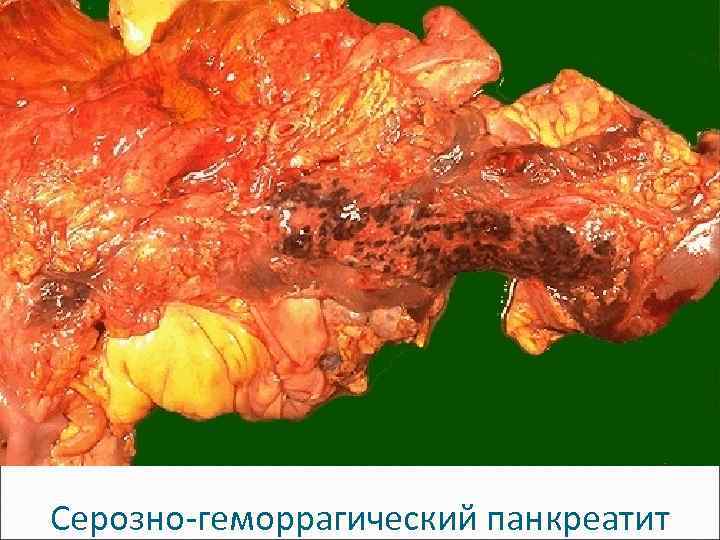
Серозно-геморрагический панкреатит
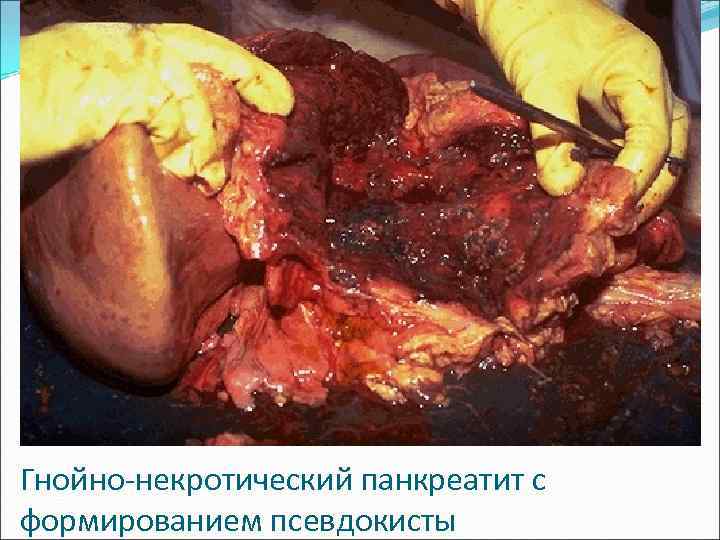
Гнойно-некротический панкреатит с формированием псевдокисты

Клинические проявления -Опоясывающая боль. -Тошнота, рвота. -Коллапс. -В крови активность амилазы выше 1200 МЕ/л (в моче она - диастаза).

Осложнения Гнойный перитонит. Эндотоксикоз. РДСВ. Механическая желтуха при сдавлении общего желчного протока увеличенной головкой поджелудочной железы. При деструкции железы - сахарный диабет.

Непосредственные причины смерти 1. Разлитой перитонит или флегмона забрюшинного пространства. 2. Острая дыхательная недостаточность, связанная с респираторным дистресс-синдром взрослых. 3. Острая пневмония. 4. Острая сердечная недостаточность, связанная с эндотоксикозом. 5. Диабетическая кома.

Болезни кишечника
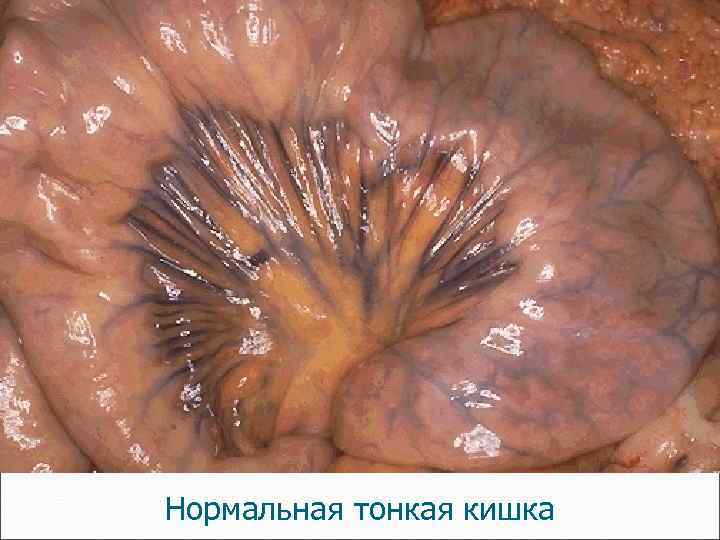
Нормальная тонкая кишка
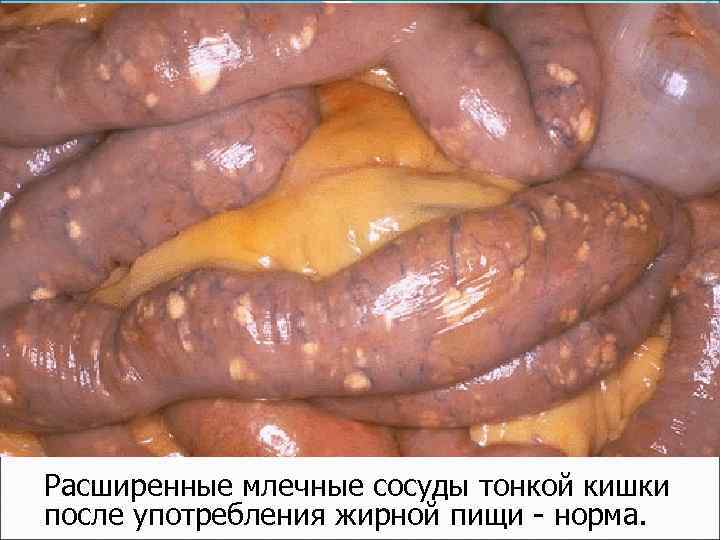
Расширенные млечные сосуды тонкой кишки после употребления жирной пищи - норма.

Подвздошная кишка, илеоцекальный угол, пейеровы бляшки (до 30 шт. )
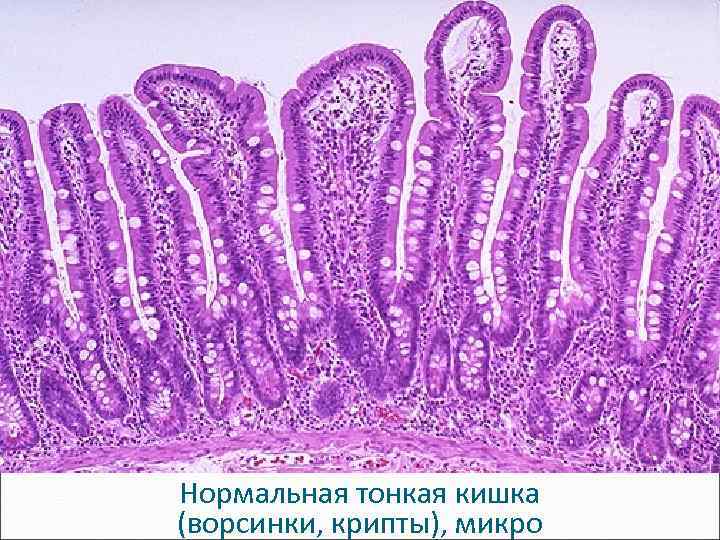
Нормальная тонкая кишка (ворсинки, крипты), микро
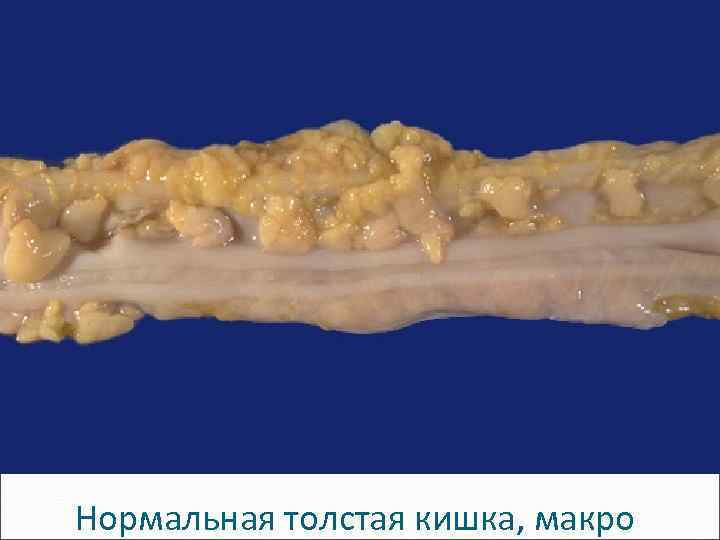
Нормальная толстая кишка, макро
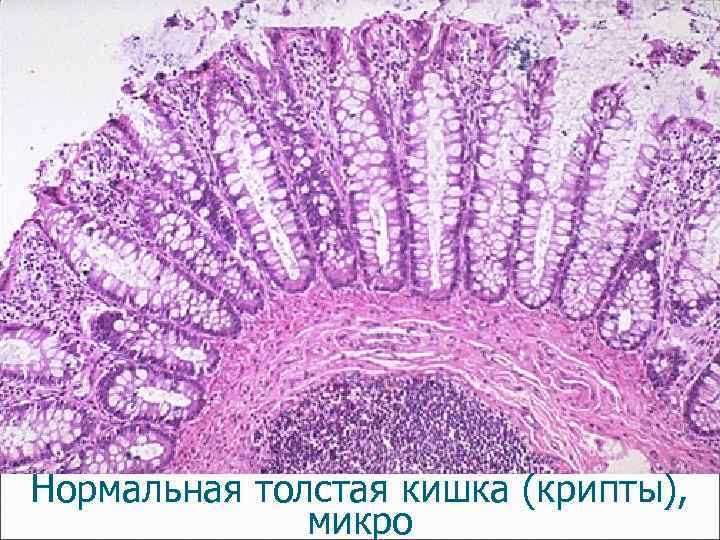
Нормальная толстая кишка (крипты), микро

Кишечная непроходимость — патологическое состояние, характеризующееся прекращением пассажа химуса по кишечнику.

Классификация -Механическая кишечная непроходимость. -Динамическая кишечная непроходимость.

Механическая кишечная непроходимость 1. Обтурационная (внутрикишечная) непроходимость: инородные тела, безоары, клубки глистов, копролиты, опухоли. 2. Компрессионная (внекишечная) непроходимость: опухоли и кисты в полости брюшины и забрюшинном пространстве, воспалительные инфильтраты и абсцессы в полости брюшины. 3. Странгуляционная непроходимость: заворот тонкой (толстой) кишки, узлообразование, ущемление кишки в грыжевом отверстии. 4. Сочетанные формы непроходимости: инвагинация кишки, спаечная непроходимость.

Динамическая кишечная непроходимость 1. Паралитическая непроходимость. 2. Спастическая непроходимость.
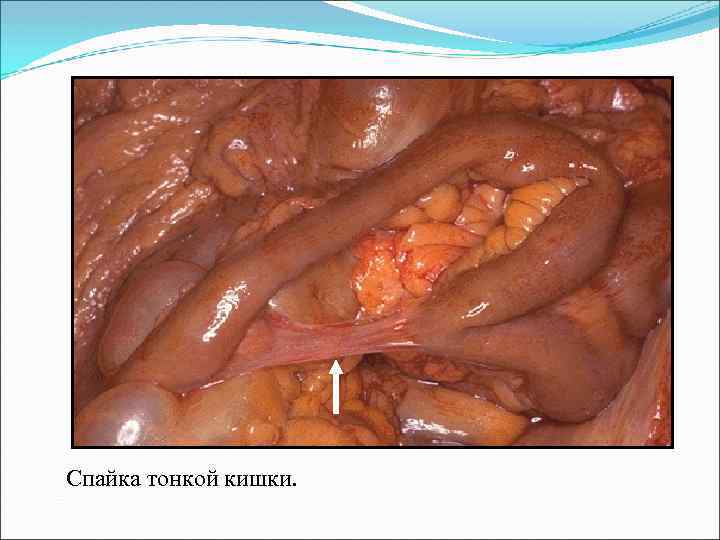
Спайка тонкой кишки.
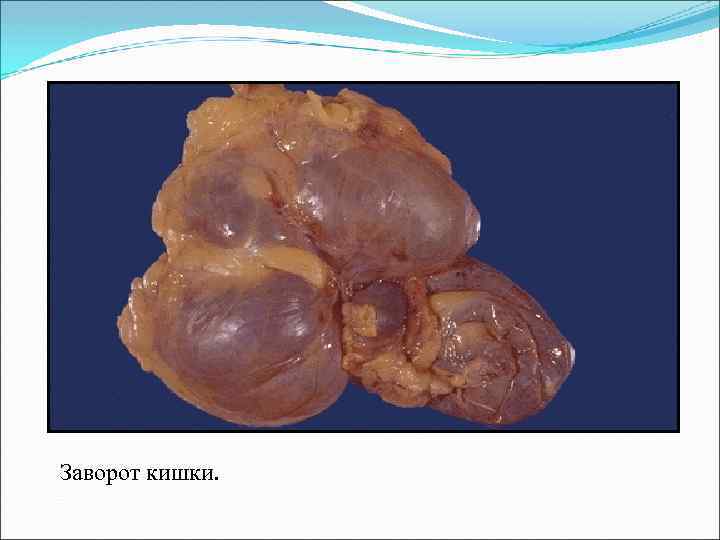
Заворот кишки.

Осложнения кишечной непроходимости перитонит, перфорация кишки, респираторный дистресссиндром взрослых, пневмония.

Непосредственные причины смерти Острая сердечная недостаточность, связанная с нарушениями сердечного ритма на фоне дизэлектремии. Острая дыхательная недостаточность, связанная с респираторным дистресссиндромом взрослых. Перитонит.
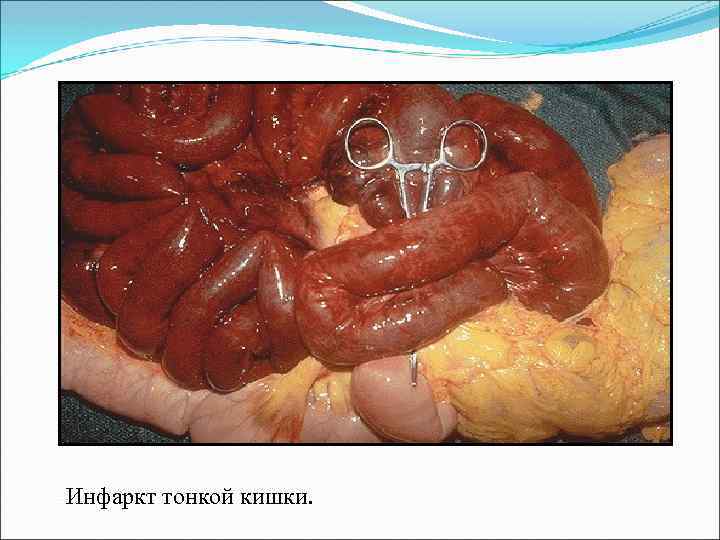
Инфаркт тонкой кишки.
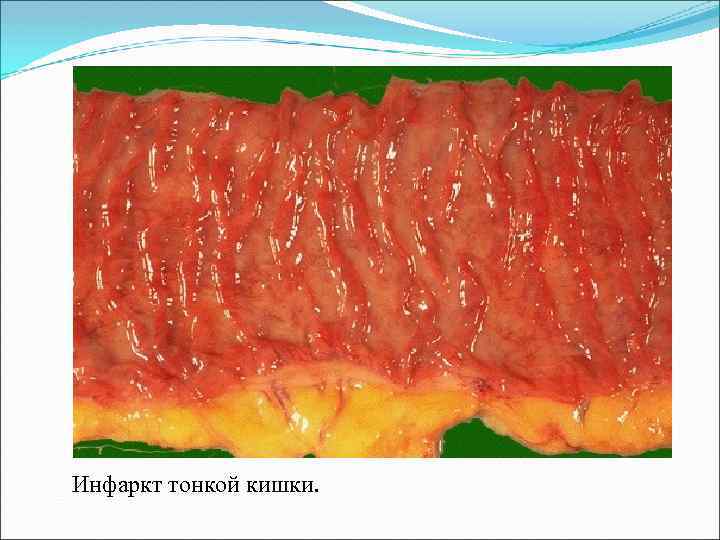
Инфаркт тонкой кишки.
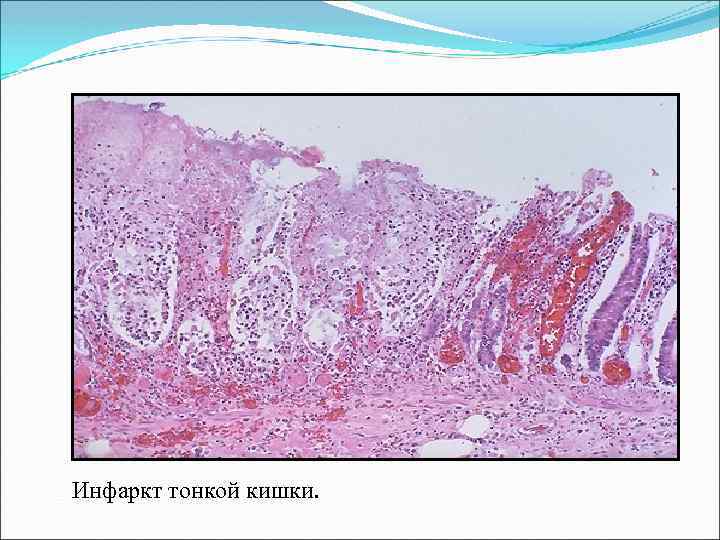
Инфаркт тонкой кишки.
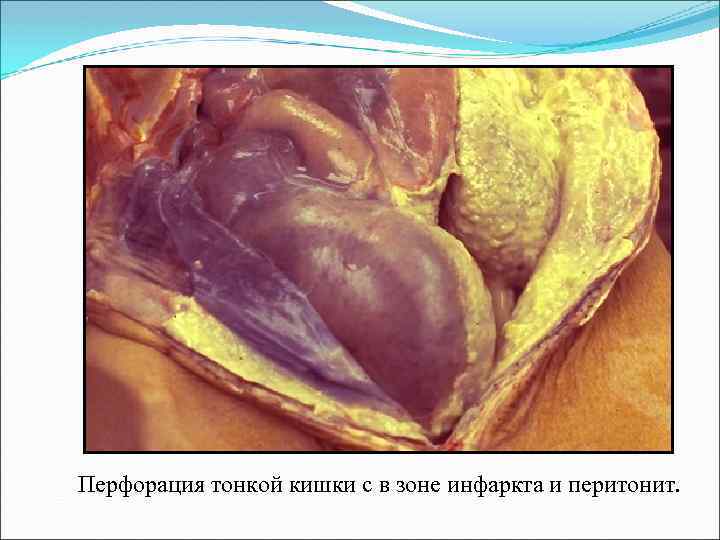
Перфорация тонкой кишки с в зоне инфаркта и перитонит.
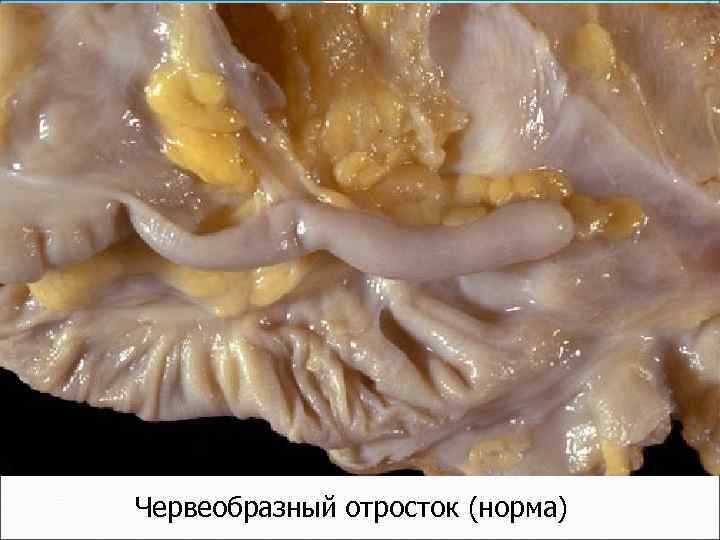
Червеобразный отросток (норма)

Аппендицит — воспаление червеобразного отростка слепой кишки. Бывает острым и хроническим.

Классификация острого аппендицита простой (катаральный), флегмонозный, флегмонозно-язвенный, гангренозный
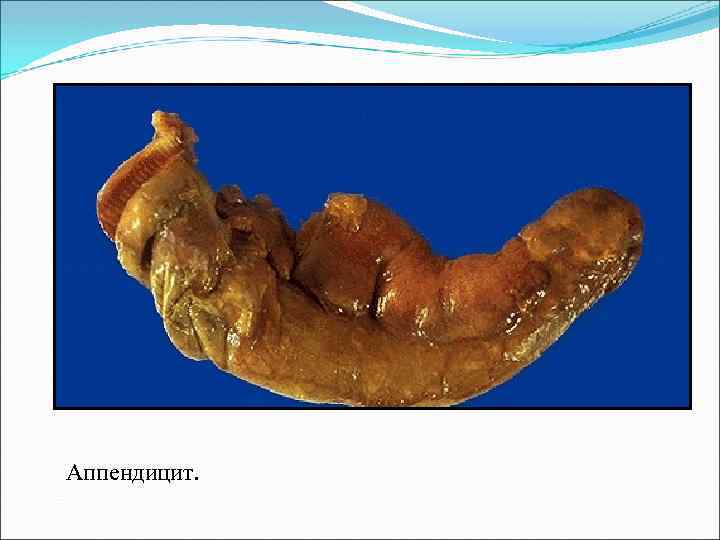
Аппендицит.
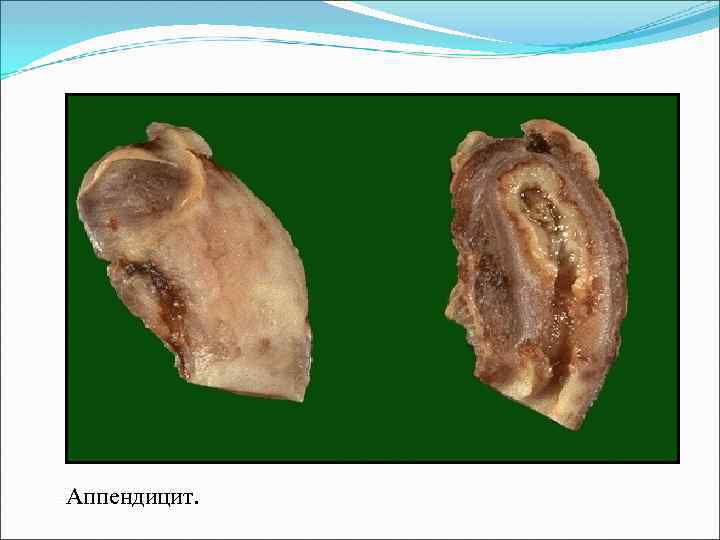
Аппендицит.

Острый перитонит — острое воспаление брюшины с накоплением экссудата в брюшинной полости.

Классификация По распространенности: 1) местный (одна анатомическая область); 2) распространенный (несколько анатомических областей); 3) общий или разлитой (все отделы полости брюшины). По характеру экссудата: серозный, фибринозный, гнойный.

Осложнения Острая легочная недостаточность из-за развития РДСВ. Острая пневмония. Острая сердечная недостаточность. Острая почечная недостаточность из-за обструктивной нефропатии. Расстройства сознания вплоть до комы из-за нарушений микроциркуляции в головном мозге и гипоксического повреждения нейронов.

Непосредственные причины смерти 1. Острая сердечная недостаточность. 2. Острая дыхательная недостаточность.

Дивертикулы толстой кишки.
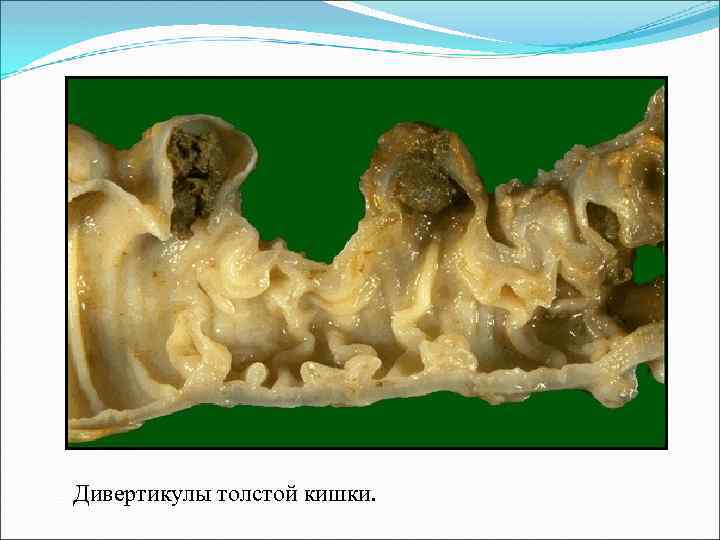
Дивертикулы толстой кишки.

Дивертикулы толстой кишки.
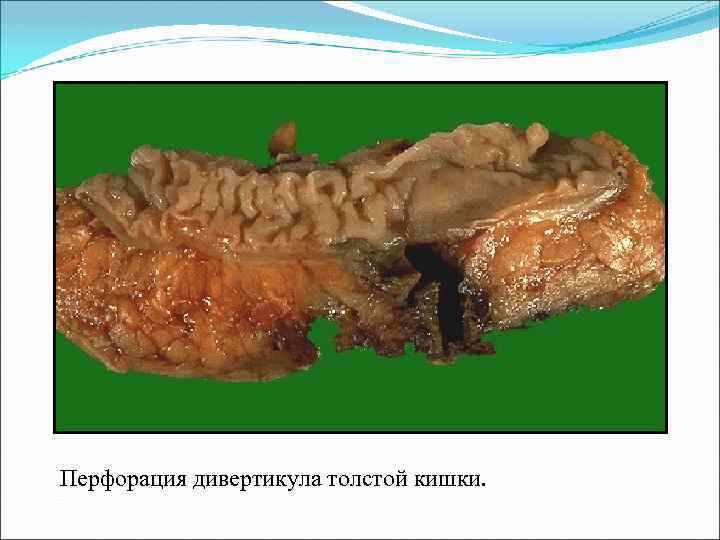
Перфорация дивертикула толстой кишки.

При подготовки лекции использованы учебно-методические материалы кафедры патологической анатомии военно-медицинской академии имени С. М. Кирова (преподаватель - полковник медицинской службы М. В. Рогачев©)

Благодарю за внимание !
Болезни органов пищеварения.ppt