БОД все с рис.12г..ppt
- Количество слайдов: 95

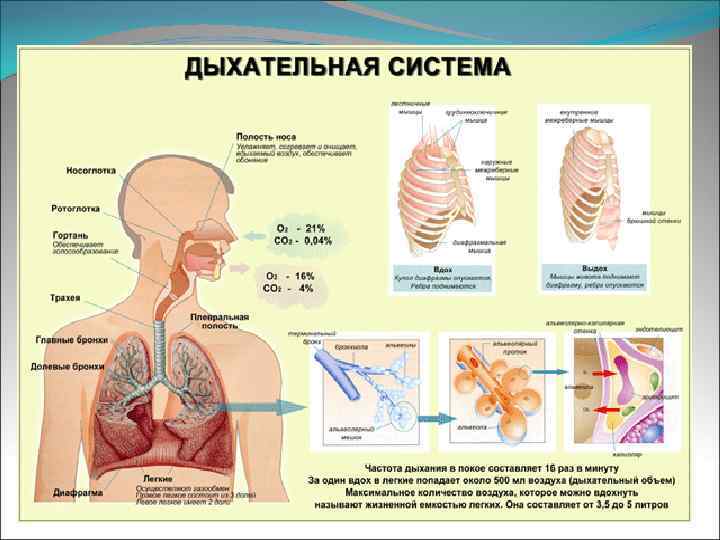
Болезни органов дыхания
План лекции 1. Ангина 2. Хронический тонзиллит 3. Острый ларингит 4. Острый бронхит 5. Острая пневмония 6. Бронхиальная астма

Инфекции дыхательных путей Ангина

Ангина - острое инфекционное заболевание, характеризующееся главным образом воспалением небных миндалин.

Этиология. Возбудителями ангины могут быть: кокки, палочки, спирохеты, грибки, вирусы иные микробы. Однако основными возбудителями этого заболевания считаются бетагемолитический стрептококк и стафилококк.

Источник инфекции больные ангиной и другими острыми респираторными заболеваниями верхних дыхательных путей, скарлатиной, реконвалесценты после этих болезней. Различают эндогенный и экзогенный факторы инфицирования миндалин.

Пути передачи инфекции Экзогенное инфицирование миндалин возможно двумя путями: воздушно-капельным, алиментарным. Воздушно-капельное инфицирование происходит при контакте с больным, алиментарное - при употреблении сырого молока и других продуктов, загрязненных микробами.

Эндогенное инфицирование происходит при наличии в организме очагов хронической инфекции (аутоинфекции) и вызывает развитие рецидивирующей ангины, которую нередко рассматривают как обострение хронического тонзиллита. Установлена прямая связь между ростом заболеваемости ангиной у взрослых и скарлатиной у детей. Известен рост этих заболеваний в осеннезимний период.

Клиническая картина Инкубационный период составляет 1 -2 сут. Болезнь начинается внезапно. При этом появляются общее недомогание, озноб, боль при глотании, сухость и саднение в горле, головная боль, ломота в суставах и пояснице. Температура тела поднимается до 3840 °С, лихорадка продолжается до 3 -5 дней.

Отмечается увеличение и покраснение небных миндалин с возникновением на их поверхности точечного гнойного налета (фолликулярная ангина) или гнойных налетов в лакунах (углублениях) миндалин (лакунарная ангина). Возможны увеличение и болезненность регионарных лимфатических узлов.

При исследовании крови наблюдается лейкоцитоз до 20 · 109/л крови со сдвигом лейкоцитарной формулы влево, СОЭ на 2 -3 -й день болезни достигает 50 мм в час. Заболевание обычно продолжается 7 -8 дней и заканчивается выздоровлением.

Осложнения Частым и тяжелым осложнением ангины является паратонзиллярный абсцесс. Он возникает обычно через 2 -3 дня после исчезновения внешних признаков ангины. Внезапно повышается температура тела до 39 -40 °С, появляется сильная боль в горле, не связанная с глотанием, припухлость шеи, затрудняется глотание и даже дыхание.

Такому больному необходимо неотложное хирургическое вмешательство и удаление гноя. К осложнениям ангины можно отнести: воспаление придаточных пазух носа, миокардит, ревматизм, нефрит и другие заболевания.

Диагноз устанавливают на основании характерной клинической картины лабораторного исследования, при котором определяют возбудителя болезни и его чувствительность к лекарственным препаратам.

Лечение Больным назначают строгий постельный режим и изолируют от здоровых людей. Необходимо выделить больному отдельные посуду, полотенце и другие предметы ухода. Рекомендуются обильное питье (чай с лимоном, фруктовые соки, боржоми и др. ), щадящая молочно-растительная, витаминизированная диета.

После определения возбудителя болезни назначают специфическое этиотропное лечение антибиотиками (пеницилины, цефалоспорины и др) 10 дней. Нестероидные противовоспалительные препараты (ацетилсалициловая кислота и др. ), антигистаминные (тавегил, кларитин, гисталонг и др. ) в течение 10 дней.

Местное лечение предусматривает полоскание зева растворами фурациллина (0, 02 %), натрия бикарбоната (2%), настоями ромашки, шалфея и др. , обработку миндалин аэрозолями «Ливиан» , «Каметон» , «Пропосол» , «Оксициклозоль» , «Люголя» и др.

На 9 день болезни больной приходит в поликлинику и проводится исследование общего анализа крови и общего анализа мочи. На следующий день (10 день болезни) ребенка обследует педиатр, дает заключение о состоянии здоровья, вводится бицилин 5, выдаются направления для исследование общего анализа крови и общего анализа мочи через 3 недели, если выявляются изменения со стороны сердца, то проводится ЭКГ, если есть необходимость ЭХО КГ.

Спустя три недели ребенок обследуется (общ. ан. крови и общ. ан. мочи), осуществляется осмотр педиатра, который дает общее заключение о состоянии здоровья ребенка и соответствующие рекомендации (двигательный режим, физические нагрузки и др. )

Профилактика ангины предусматривает такие же мероприятия, как и профилактика других воздушно-капельных инфекций. Большое внимание придается оздоровлению внешней среды - устранению запыленности и задымленности воздуха. Для индивидуальной профилактики имеет значение своевременное лечение хронических тонзиллитов,

2. Хронический тонзиллит - одно из наиболее распространенных заболеваний у детей дошкольного, и особенно школьного возраста. Сущность «тонзиллярной проблемы» состоит в том, что при этом заболевании очень часто страдают другие органы и системы, меняется реактивность организма ребенка, создаются условия для развития инфекционно-аллергических и других заболеваний.

У детей первых 2 лет жизни миндалины слабо выражены. Затем происходит гиперплазия лимфоидной ткани, миндалины становятся большими, нередко увеличиваются аденоидные разрастания. Частые ангины, острые респираторные инфекции, скарлатина, дифтерия и другие болезни способствуют разрыхлению лимфоидной ткани, локализации в ней инфекции и развитию хронического воспаления
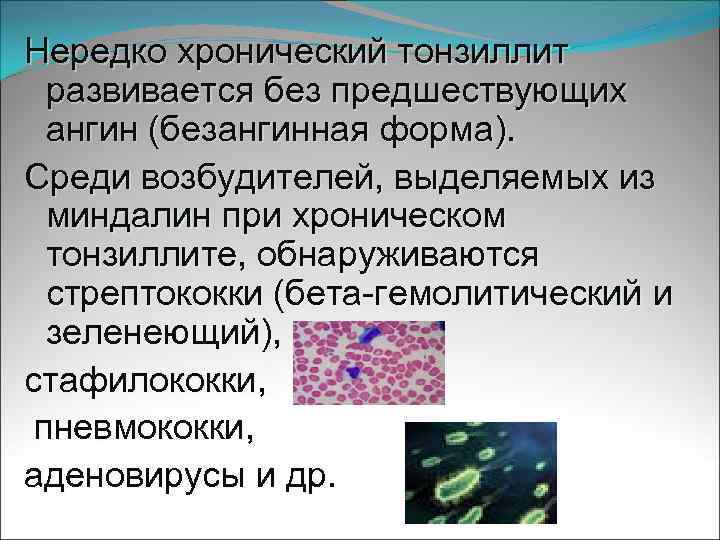
Нередко хронический тонзиллит развивается без предшествующих ангин (безангинная форма). Среди возбудителей, выделяемых из миндалин при хроническом тонзиллите, обнаруживаются стрептококки (бета-гемолитический и зеленеющий), стафилококки, пневмококки, аденовирусы и др.

Клиника Частые ангины в анамнезе, но бывают безангинные формы. Жалобы на ощущение неловкости, першения, сухости в горле, иногда боль в области шеи, запах изо рта. В зеве при осмотре отмечаются увеличение миндалин, разрыхленность, местами инфильтрация, гиперемия слизистой, гнойное содержимое и пробки в
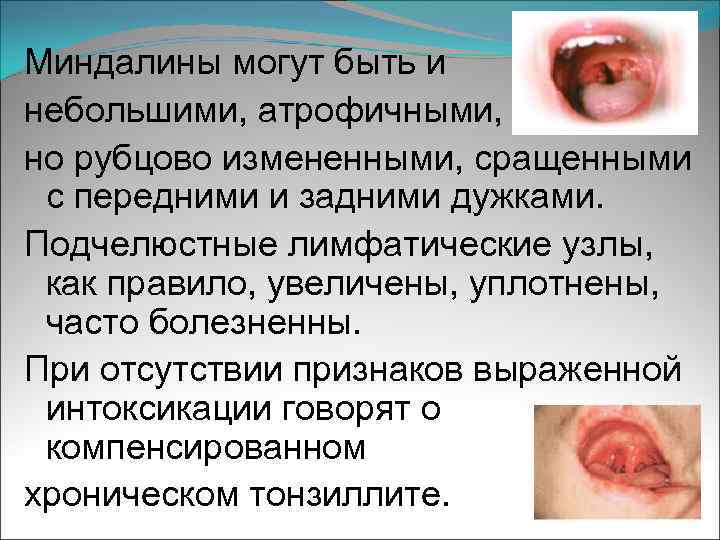
Миндалины могут быть и небольшими, атрофичными, но рубцово измененными, сращенными с передними и задними дужками. Подчелюстные лимфатические узлы, как правило, увеличены, уплотнены, часто болезненны. При отсутствии признаков выраженной интоксикации говорят о компенсированном хроническом тонзиллите.

При декомпенсированной форме наряду с изменениями в миндалинах у ребенка наблюдаются утомляемость, частое недомогание, раздражительность, нарушение сна, снижение успеваемости в школе, снижение аппетита, артралгии, субфебрильная температура и другие признаки интоксикации

При хроническом тонзиллите часто обнаруживаются изменения со стороны сердца ( тонзиллогенная кардиопатия), желчных путей, почек (пиурии), нервной и эндокринной систем и других органов.

Лечение При компенсированном тонзиллите рекомендуется промывание лакун раствором фурацилина (1: 5000) или риванолом (1 / 1000). Тубусный кварц и УВЧ на область миндалин. Электрофорез с 2%-ным раствором новокаина или 10%-ным раствором хлорида кальция на боковые поверхности шеи. В период обострений назначают антибиотики. При декомпенсированной форме болезни показана тонзиллэктомия.

3. Острый ларингит - это острое воспаление гортани. Чаще всего возбудителем острого ларинготрахеита являются вирусы (гриппа, парагриппа, аденовирусы, респираторносинцитиальные и др. ), патогенные стафилококки, стрептококки, пневмококки и другие микробы.

Клиника Заболевание обычно начинается как острая респираторная инфекция с преобладанием симптомов ларинготрахеита. Появляются насморк, першение в горле, охриплость, иногда афония, кашель, в начале сухой, затем с мокротой.

Кашель при ларингите «лающий» . Температура, как правило, повышается незначительно. Ребенок ощущает сухость, першение в горле, иногда боль при глотании. Голос может быть хриплым, грубым или вовсе пропасть. Через 3 -4 дня начинает отходить мокрота.

При трахеите мокроты отделяется больше и больной жалуется на болезненность и чувство жжения за грудиной, особенно во время кашля. Повышается температура, развиваются недомогание, слабость, у детей 1 -го года жизни—одышка.

Ложный круп — это временное затруднение дыхания и одышка у больных острым ларингитом, когда воспалительный процесс распространяется на подсвязочное пространство. Чаще наблюдается у детей первых 3— 7 лет жизни с аллергической настроенностью, с выраженной лабильностью вегетативной нервной системы.

При ложном крупе происходит интенсивный отек гортани, который может привести к полному удушью. Ложный круп обычно появляется ночью. Ребенок, чаще уже имеющий признаки респираторной инфекции, внезапно просыпается, становится беспокойным.

Дыхание шумное (стридорозное), выражена инспираторная одышка (затруднен вдох) с втягиванием эпигастрия и надключичных областей. Кашель громкий, лающий, одышка, свистящее затрудненное дыхание, возможен цианоз (посинение) носогубного треугольника.

Губы цианотичные, кожные покровы бледные. Через полчаса - час дыхание выравнивается, ребенок успокаивается и засыпает. Приступ может повториться и в следующую ночь. Иногда при подсвязочном ларингите тяжелое состояние продолжается до нескольких суток.

Лечение Правильное питание (необходимо исключить из рациона острое и кислое, жареное и маринованное). Пить нужно много (теплое молоко, с кусочком сливочного масла) Нужно помолчать и дышать только носом. Увлажнять воздух. Показаны щелочные ингаляции, горячие Показаны щелочные ингаляции, ножные ванны десенсибилизирующие (терфен, кларитин, зиртек, ). Оральные антисептики (септолете). При бактериальной природе ларингита – назначают антибиотики пенициллиновой , цефалоспориновой группы.

При ложном крупе показана госпитализация в стационар. До приезда «скорой» необходимо: Давать теплое щелочное питье (Боржоми, щел. мин. вода), теплая ножная ванна, успокоить реб. , обеспечить приток свежего воздуха, увлажнить воздух в комнате Ингаляции с физиологическим раствором, 2% содой ежечасно.

4. Острый бронхит ОБ – острое воспаление слизистой оболочки бронхов, характеризующееся кашлем и отделением мокроты, а при поражении мелких бронхов – и одышкой. Заболевание обычно развивается вслед за ринитом, фарингитом и ларинготрахеитом при острой респираторной инфекции или других инфекциях.

Этиология Возбудителями болезни могут быть респираторные, РС и другие вирусы, патогенные стафилококки, пневмококки, стрептококки и другие микробы. Способствующий фактор — переохлаждение.

Слизистая оболочка бронхов при остром бронхите набухает (гиперемия, отек). В просвет бронхов выделяется слизь. Экссудат вначале бывает серозным, а затем становится слизистогнойным — как результат проникновения вторичной бактериальной инфекции.

Клиника Болезнь начинается остро. Пациенты отмечают общее недомогание. У больного появляется высокая температура до 38— 38, 5°, недомогание. Появляется сухой раздражающий кашель, чувство саднения за грудиной, беспокойный сон, затрудненное дыхание,

На 2 -3 -й день начинает отделяться небольшое количество слизистой или слизисто-гнойно мокроты. При перкуссии над легкими выявляется ясный легочный звук. При аускультации часто выслушиваются жесткое дыхание, рассеянные сухие хрипы (жужжащие — при поражении крупных бронхов и свистящие — при поражении мелких бронхов),
а со 2— 3 -го дня — влажные средне- и крупнопузырчатые хрипы (влажные хрипы прослушиваются при обильном и жидком содержимом бронхов). К концу недели хрипы исчезают.

У детей раннего возраста может быть выраженная одышка. Заболевание у них часто осложняется бронхопневмонией. У старших детей острый бронхит обычно протекает благоприятно и через 7— 9 дней заканчивается выздоровлением.
При рентгенологическом исследовании изменения часто отсутствуют. В некоторых случаях отмечается расширение тени корней легких. В крови возможен умеренный лейкоцитоз, увеличение СОЭ.

Лечение чаще всего проводится на дому. При повышенной температуре назначается постельный режим, показана изоляция пациента. Диета легкоусвояемая, с высоким содержанием витаминов.

Для лучшего отхождения мокроты применяют настои термопсиса, алтея, растворы солей йода, таблетки мукалтина, щелочные ингаляции. Муколитики (лазолван, АЦЦ и др. ) При мучительном кашле могут быть использованы на ночь либексин, глаувент.

Назначают отвлекающие средства и тепловые процедуры на грудь и спину, теплые ножные ванны. Рекомендуют обильное горячее питье, прием минеральных щелочных вод. При тяжелом течении целесообразны госпитализация и назначение антибиотиков или сульфаниламидов в общепринятых дозировках. Применяются витамины С и А.

Для того чтобы острый бронхит не перешел в хронический, необходимо комплексную терапию продолжать до полного выздоровления. Помещение, в котором находится пациент, необходимо часто проветривать, ежедневно производить влажную уборку

5. Острая пневмония Пневмония – инфекционное поражение альвеол, сопровождающееся инфильтрацией клетками воспаления и экссудацией паренхимы.

Этиология Причиной развития воспалительного процесса в легких могут явиться бактерии, вирусы, грибки, простейшие. При внебольничных пневмониях наиболее частыми возбудителями являются: стрептококк, микоплазма, стафилококк и др.

В настоящее время стафилококки, выделенные у больных и носителей, более чем в половине случаев оказываются нечувствительными к пенициллину. Этиологическая роль стафилококков при пневмониях, таким образом, увеличилась в десятки раз, особенно у детей первых месяцев жизни и ослабленных.

Значительно возросла в этиологии пневмоний роль вирусов гриппозных, парагриппозных, аденовирусов, респираторно-синцитиальных, реовирусов. Вирусы, повреждая слизистую верхних дыхательных путей, бронхов, способствуют проникновению бактериальной инфекции в лимфатическую систему и легочную ткань.

Кроме того, сама по себе вирусная инфекция вызывает развитие интерстициальной пневмонии. Среди смешанной инфекции обнаруживаются ассоциации вирусов со стафилококками, стафилококков и грибкового мицелия. Чисто грибковые пневмонии чаще развиваются в связи с длительным лечением антибиотиками, ведущим к развитию дисбактериоза.

При резком ослаблении ребенка этиологическим фактором пневмонии может явиться сапрофитная флора (кишечная палочка, энтерококки, вульгарный протей и др. ). Аспирация пищи при рвоте, других инородных тел вызывает ателектазы и способствует проникновению микроорганизмов в легочную ткань и развитию аспирационной пневмонии.

Важную роль в этиологии пневмонии играет состояние макроорганизма, его реактивность, сенсибилизация, наследственная предрасположенность к бронхо - легочным заболеваниям. Все это на фоне анатомо-физиологической незрелости органов дыхания, сердечно-сосудистой, нервной и других систем организма ребенка в большинстве случаев при встрече макроорганизма с болезнетворным агентом является решающим для развития заболевания.

Клиника Характер проявления и течения пневмонии у детей во многом зависит от возраста больного, возбудителя, локализации процесса, состояния ребенка в момент заболевания.

В связи с этим принято отдельно рассматривать пневмонии у детей раннего возраста, у недоношенных и детей первых месяцев жизни, у дошкольников и школьников в зависимости от возбудителя (пневмококковые, стафилококковые, вирусные, грибковые, паразитарные), пневмонии у детей с рахитом, гипотрофией, экссудативным диатезом.

В течении острых сегментарных и полисегментарных пневмоний на первый план выступают общие симптомы болезни: апатия, вялость или, наоборот, беспокойство и раздражительность, ухудшение сна, снижение аппетита, иногда диспептические расстройства.

Очень часто отмечаются катаральные явления в верхних дыхательных путях, что вызывает чихание, насморк, сухой кашель. Заболевание обычно развивается постепенно, реже бурно.
В периоды беспокойства появляются цианоз, особенно в области носогубного треугольника, раздувание крыльев носа. Дыхание становится учащенным, аритмичным, стонущим. Меняется соотношение дыхания к пульсу, оно становится 1 : 2, 5— 1 : 2 при норме 1 : 3, 5— 1 : 3.

Отмечаются втяжение межреберных промежутков при дыхании, вздутие грудной клетки из-за развивающейся эмфиземы. Перкуторно определяется звук с коробочным оттенком, иногда укорочение звука в прикорневой зоне, аускультативно (при выслушивании) - жесткое дыхание, затем сухие и влажные: средне- и мелкопузырчатые хрипы.

Рентгенологически выявляются эмфизема, инфильтрация легочной ткани и усиление прикорневого рисунка.

У детей раннего возраста при пневмонии имеются признаки дыхательной недостаточности, и нтоксикации. Дыхание аритмичное с периодическими остановками, цианоз выражен по всей поверхности кожи. В легких можно прослушать мелкопузырчатые влажные хрипы и крепитацию, особенно на высоте вдоха.
Присоединяются симптомы нарушения деятельности сердечно-сосудистой системы: тахикардия (учащение пульса), аритмия, глухость тонов сердца, понижение артериального давления. Часто бывают нарушения функции других органов и систем — нервной, желудочно-кишечного тракта и т. д.

Печень увеличивается в размерах. Температура повышена, характер температурной кривой зависит от особенностей возбудителя болезни и реактивности организма ребенка. В периферической крови часто обнаруживаются лейкоцитоз с нейтрофильным сдвигом влево, увеличенная СОЭ.

Затем клинические проявления болезни уменьшаются. Нормализуется температура, исчезают дыхательная недостаточность, явления токсикоза, и через 2— 4 недели от начала болезни острая пневмония заканчивается клиническим выздоровлением. Патоморфологические изменения в легком остаются несколько дольше и могут явиться основой для развития рецидива болезни.

Диагноз подтверждается рентгенологическим исследованием, при котором выявляются очаги воспаления и инфильтративные изменения в зависимости от морфологического типа пневмонии. Пневмонические очаги чаще локализуются в различных сегментах, в области корня легкого и вдоль позвоночника.

Лечение детей на дому целесообразно лишь при нетяжелых, неосложненных формах заболеваний, при наличии благоприятных жилищнобытовых условий, достаточном уровне общей и санитарной культуры членов семьи, уверенности в четком выполнении родителями всех назначений врача.

1. Режим дня 2. Питание 3. Антибиотикотерапия (пенициллин и полусинтетические пенициллины (ампициллин, амоксициллин, амоксиклав и др. ), цефалоспорины (цефалексин, цефуроксим, цефтриаксон, цефоперазон), макролиды (эритромицин, ровамицин, азитромицин и др. ). ) 4. Муколитики(лазолван, АЦЦ, Карбоцистеины (мукодин, мукопронт, бронкатар) обладают одновременно мукорегулирующим и муколитическим эффектом), отхаркивающие(корень алтея, иодид калия, термопсис), антипиретические препараты

5. Фитотерапия (настои трав-подорожник, крапива, мать-и-мачеха, корень ипекакуаны, плод аниса, корень солодки и др. или лекарственных форм из них - эвкабал, мукалтин. ) 6. ФТЛ(СВЧ, индуктотермии; электрофореза с 3%-ным раствором калия йодида). 7. Массаж и ЛФК (целесообразны сразу же после нормализации температуры)

После перенесенной пневмонии дети требуют наблюдения педиатра в течение 1 года и при необходимости детского пульмонолога. Педиатр осматривает ребенка 1 раз в 3 мес. Проводятся общ. ан. крови, мочи, по показаниям рентгенография легких. При хорошем общем состоянии и нормальных лабораторных показателях ребенка снимают с учета.

Профилактика направлена на повышение сопротивляемости организма и предупреждение острых инфекционных заболеваний. Первичная профилактика включает закаливание ребенка с первых месяцев жизни, рациональное вскармливание, достаточное пребывание на свежем воздухе, хороший уход. Крайне важно своевременно санировать очаги хр. инфекции, предупреждать и активно лечить заболевания, способствующие развитию бронхолегочной патологии.

Вторичная профилактика, то есть предупреждение повторных заболеваний и перехода острой пневмонии в затяжную или хроническую форму, включает своевременное и адекватное лечение заболеваний органов дыхания до полного выздоровления; предупреждение реинфекции (повторного заражения), особенно в первые два месяца после острой пневмонии; лечение сопутствующих заболеваний.

6. Бронхиальная астма хроническое заболевание органов дыхания, характеризующееся повторяющимися приступами экспираторной одышки, вызванной нарушением проходимости бронхов.

Причиной приступов является спазм мышечных волокон мельчайших бронхов - бронхиол и сужение их просвета. Приступы бывают разной интенсивности и повторяются без определенной закономерности.

Этиология Бронхиальная астма относится к аллергическим заболеваниям и возникает у лиц с повышенной чувствительностью к аллергенам, которые бывают инфекционной и неинфекционной природы.

В возникновении бронхиальной астмы, вызванной инфекционными аллергенами, важную роль играют микробы, вызывающие аллергическую перестройку организма, развивающуюся на фоне хронических заболеваний органов дыхания или других воспалительных процессов.

Неинфекционные аллергены, вызывающие бронхиальную астму, могут быть животного и растительного происхождения. К аллергенам животного происхождения относятся шерсть, перья, конский волос, чешуя рыб и др.

Встречается аллергия к насекомым - клопам, тараканам, клещам, бабочкам и др. К аллергенам растительного происхождения относится пыльца растений. Приступы бронхиальной астмы, вызванной аллергенами растительного происхождения, возникают в период цветения растений (апрель-июль).

В возникновении повторных приступов бронхиальной астмы может играть роль нервнорефлекторный механизм. Известны случаи, когда у больных, имеющих аллергию к запаху розы, приступ удушья начинался при виде искусственной розы.

Вызывать повторные приступы могут отрицательные эмоции, напряженная работа, климатические факторы. Болезнь часто обостряется весной и осенью, в ветреную погоду, при изменениях температуры, атмосферного давления, повышенной влажности воздуха.

Клиническая картина Основным проявлением болезни является приступ удушья, который начинается, как правило, внезапно, чаще ночью. Больной мучительно ощущает недостаток воздуха.

Дыхание замедлено - 8 -12 раз в минуту, вдох короткий, выдох затруднен и удлинен, сопровождается свистящими хрипами, слышными на расстоянии. Для облегчения дыхания больной принимает вынужденное положение - стоячее или сидячее, опираясь руками о край кровати, стула, напрягая дыхательные мышцы.

В конце приступа дыхание становится спокойнее, появляется кашель с мокротой, приступ прекращается. Продолжительность приступа - от нескольких минут до нескольких часов и даже дней.

Во время приступа температура тела остается нормальной, в редких случаях она может подниматься, но не выше 38 °С. С прекращением приступа температура снижается до нормы.

В последующем с развитием заболевания и учащением приступов могут возникать нарушения сердечной деятельности и эмфизема легких.

Лечение Во время приступа нужно обеспечить приток в помещение свежего воздуха и освободить больного от стесняющей одежды. Для снятия приступа удушья применяют средства, расслабляющие гладкую мускулатуру бронхов.

Назначают β²-агонисты короткого действия: сальбутамол, тербутамол, фенотерол, β²-агонисты длительного действия: сальметерол, форметерол

Используется небулайзерная терапия (небулайзер - ингаляционное устройство для распыления аэрозоля)- беротек, беродуал, атровент, интал, пульмикорт. кислородотерапия

При лечении продолжительных приступов применяют десенсибилизирующие средства в виде стероидных гормонов (преднизолон, гидрокортизон и др. ). Во время приступа рекомендуются также отвлекающие средства - ручные и ножные ванны.

В межприступный период лечение предусматривает: 1) выяснение и устранение факторов, вызывающих приступ болезни; 2) десенсибилизирующую терапию, 3) ультрафиолетовое облучение или другие средства физического воздействия, ослабляющие повышенную чувствительность организма.

Профилактика бронхиальной астмы сводится к оздоровлению окружающей среды, предупреждению инфекционных респираторных заболеваний, исключению других неблагоприятных факторов, способствующих аллергической перестройке организма.
БОД все с рис.12г..ppt