АФО и Бол. орг. дых..ppt
- Количество слайдов: 67

Болезни органов дыхания

План лекции 1. Анатомо-физиологические особенности органов дыхания 2. Ангина 3. Хронический тонзиллит 4. Острый ларингит 5. Острый бронхит 6. Рецидивирующий бронхит 7. Острые пневмонии

Анатомо-физиологические особенности органов дыхания • Расходы энергии организм покрывает за счет той энергии, которая освобождается при окислении питательных веществ, следовательно, для сохранения жизни необходимо постоянное поступление кислорода, окисляющего питательные вещества.

• Одновременно с поступлением кислорода должно быть обеспечено непрерывное удаление углекислого газа, который образуется в результате окислительных процессов. • Д ы х а н и е м называется обмен газов между организмом и окружающей его средой. Оно заключается в поступлении кислорода и удалении углекислого газа. • К органам дыхания относятся нос, глотка, гортань, трахея, бронхи и легкие.
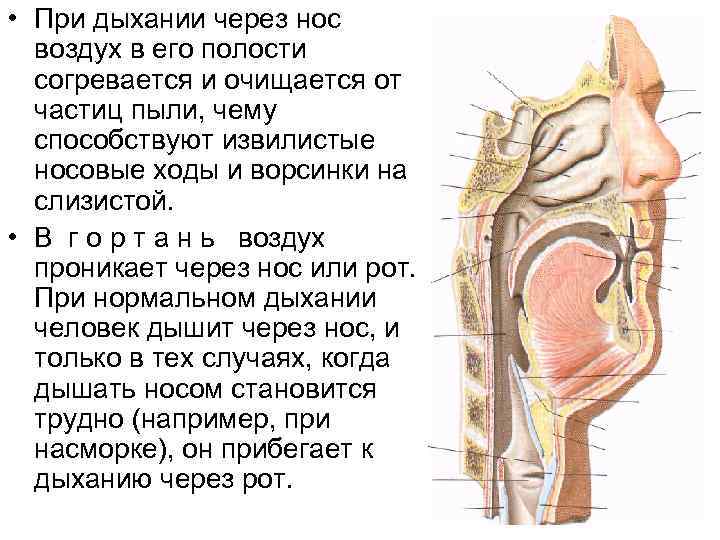
• При дыхании через нос воздух в его полости согревается и очищается от частиц пыли, чему способствуют извилистые носовые ходы и ворсинки на слизистой. • В г о р т а н ь воздух проникает через нос или рот. При нормальном дыхании человек дышит через нос, и только в тех случаях, когда дышать носом становится трудно (например, при насморке), он прибегает к дыханию через рот.

• Гортань служит не только дыхательной трубкой, но и голосовым аппаратом. Вследствие наличия в гортани голосовых связок струя воздуха, проходящая мимо них при выдыхании, приводит связки в колебательные движения, в результате чего получаются звуки.
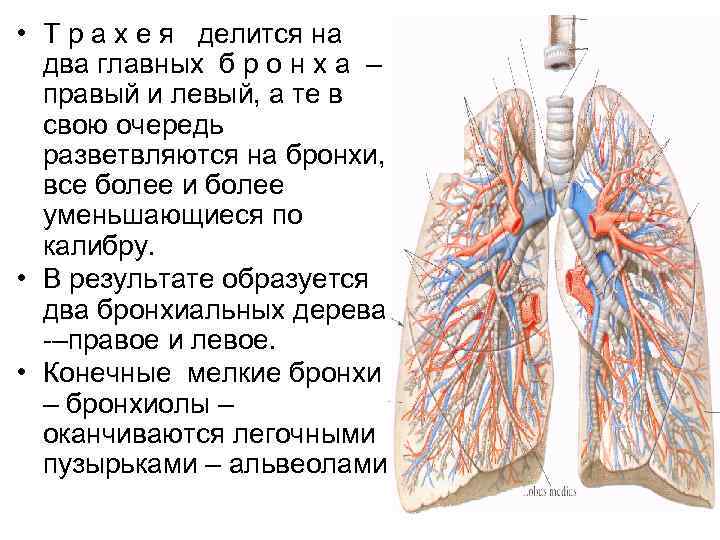
• Т р а х е я делится на два главных б р о н х а – правый и левый, а те в свою очередь разветвляются на бронхи, все более и более уменьшающиеся по калибру. • В результате образуется два бронхиальных дерева -–правое и левое. • Конечные мелкие бронхи – бронхиолы – оканчиваются легочными пузырьками – альвеолами.

• Л е г к и е состоят из бронхиол и альвеол. Легкое лежит в полости плевры и отделено от другого средостением. • Обе плевральные полости и сами легкие покрыты слизистой оболочкой – плеврой, которая выделяет жидкость, уменьшающую трение легких при дыхании. • При вдохе сокращаются мышцы грудобрюшной преграды (диафрагмы) и мышцы, поднимающие ребра, в результате чего грудная полость расширяется, легкие растягиваются и присасывается воздух. • В альвеолах происходит обмен кислорода воздуха на углекислоту, содержащуюся в крови.
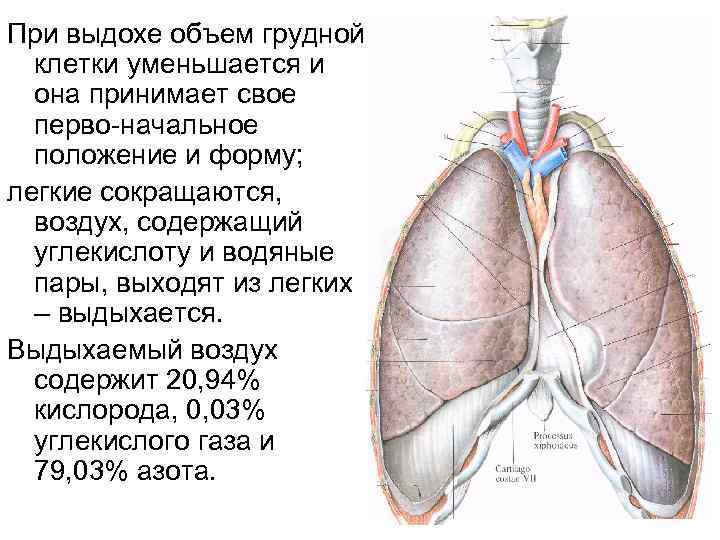
При выдохе объем грудной клетки уменьшается и она принимает свое перво-начальное положение и форму; легкие сокращаются, воздух, содержащий углекислоту и водяные пары, выходят из легких – выдыхается. Выдыхаемый воздух содержит 20, 94% кислорода, 0, 03% углекислого газа и 79, 03% азота.

• Взрослый человек (в покое) за минуту совершает 12 -18 дыхательных движений. У детей дыхание более частое (до 40 -50 в минуту у новорожденных). • При спокойном дыхании человек вдыхает и выдыхает 500 мл воздуха.

Инфекции дыхательных путей Ангина

Ангина - острое инфекционное заболевание, характеризующееся главным образом воспалением небных миндалин.

• • Этиология. Возбудителями ангины могут быть: кокки, палочки, спирохеты, грибки, вирусы иные микробы. Однако основными возбудителями этого заболевания считаются бетагемолитический стрептококк и стафилококк.

Источник инфекции • больные ангиной и другими острыми респираторными заболеваниями верхних дыхательных путей, • скарлатиной, • реконвалесценты после этих болезней. • Различают эндогенный и экзогенный факторы инфицирования миндалин.

Пути передачи инфекции • Экзогенное инфицирование миндалин возможно двумя путями: • воздушно-капельным, • алиментарным. • Воздушно-капельное инфицирование происходит при контакте с больным, • алиментарное - при употреблении сырого молока и других продуктов, загрязненных микробами.

• Эндогенное инфицирование происходит при наличии в организме очагов хронической инфекции (аутоинфекции) и вызывает развитие рецидивирующей ангины, которую нередко рассматривают как обострение хронического тонзиллита. • Установлена прямая связь между ростом заболеваемости ангиной у взрослых и скарлатиной у детей. Известен рост этих заболеваний в осеннезимний период.

Клиническая картина • Инкубационный период составляет 1 -2 сут. • Болезнь начинается внезапно. При этом появляются общее недомогание, озноб, боль при глотании, сухость и саднение в горле, головная боль, ломота в суставах и пояснице. Температура тела поднимается до 38 -40 °С, лихорадка продолжается до 3 -5 дней.

• Отмечается увеличение и покраснение небных миндалин с возникновением на их поверхности точечного гнойного налета (катаральная и фолликулярная ангина) или гнойных налетов в лакунах (углублениях) миндалин (лакунарная ангина). Возможны увеличение и болезненность других регионарных лимфатических узлов.

• При исследовании крови наблюдается лейкоцитоз до 20 · 10³ крови со сдвигом лейкоцитарной формулы влево, СОЭ на 2 -3 -й день болезни достигает 50 мм в час. • Заболевание обычно продолжается 7 -8 дней и заканчивается выздоровлением.

Осложнения • Наиболее частым и тяжелым осложнением ангины является паратонзиллярный абсцесс. Он возникает обычно через 2 -3 дня после исчезновения внешних признаков ангины. Внезапно повышается температура тела до 39 -40 °С, появляется сильная боль в горле, не связанная с глотанием, припухлость шеи, затрудняется глотание и даже дыхание.

• Такому больному необходимо неотложное хирургическое вмешательство и удаление гноя. • К менее частым осложнениям можно отнести: воспаление придаточных пазух носа, миокардит, ревматизм, нефрит и другие заболевания.

Диагноз • устанавливают на основании характерной клинической картины • лабораторного исследования, при котором определяют возбудителя болезни и его чувствительность к лекарственным препаратам.

Лечение • Больным назначают строгий постельный режим и изолируют от здоровых людей. • Необходимо выделить больному отдельные посуду, полотенце и другие предметы ухода. • Рекомендуются обильное питье (чай с лимоном, фруктовые соки, боржоми и др. ), щадящая молочно-растительная витаминизированная диета.

• После определения возбудителя болезни назначают специфическое этиотропное лечение антибиотиками (амоксицилин, амоксиклав, аугмецин, цефолексин и др. ) 10 дней. • Нестероидные противовоспалительные препараты (ацетилсалициловая кислота и др. ), • антигистаминные (тавегил, кларитин, гисталонг и др. ) в течение 10 дней.

• Местное лечение предусматривает полоскание зева растворами фурациллина (0, 02 %), натрия бикарбоната (2%), настоями ромашки, шалфея и др. , • обработку миндалин аэрозолями «Ливиан» , «Каметон» , «Пропосол» , «Оксициклозоль» , «Люголя» и др.

Профилактика • ангины предусматривает такие же мероприятия, как и профилактика других воздушно-капельных инфекций. • Большое внимание придается оздоровлению внешней среды устранению запыленности и задымленности воздуха. • Для индивидуальной профилактики имеет значение своевременное лечение хронических тонзиллитов, закаливание организма

Хронический тонзиллит - одно из наиболее распространенных заболеваний у детей дошкольного, и особенно школьного возраста. Сущность «тонзиллярной проблемы» состоит в том, что при этом заболевании очень часто страдают другие органы и системы, меняется реактивность организма ребенка, создаются условия для развития инфекционно-аллергических и других заболеваний.

У детей первых 2 лет жизни миндалины слабо выражены. Затем происходит гиперплазия лимфоидной ткани, миндалины становятся большими, нередко увеличиваются аденоидные разрастания. Частые ангины, острые респираторные инфекции, скарлатина, дифтерия и другие болезни способствуют разрыхлению лимфоидной ткани, локализации в ней инфекции и развитию хронического воспаления.

Нередко хронический тонзиллит развивается без предшествующих ангин (безангинная форма). Среди возбудителей, выделяемых из миндалин при хроническом тонзиллите, обнаруживаются стрептококки (бета-гемолитический и зеленеющий), стафилококки, пневмококки, аденовирусы и др.

Клиника Частые ангины в анамнезе, но бывают безангинные формы. Жалобы на ощущение неловкости, першения, сухости в горле, иногда боль в области шеи, запах изо рта. В зеве при осмотре отмечаются увеличение миндалин, разрыхленность, местами инфильтрация, гиперемия слизистой, гнойное содержимое и пробки в лакунах.

Миндалины могут быть и небольшими, атрофичными, но рубцово измененными, сращенными с передними и задними дужками. Подчелюстные лимфатические узлы, как правило, увеличены, уплотнены, часто болезненны. При отсутствии признаков выраженной интоксикации говорят о компенсированном хроническом тонзиллите.

При декомпенсированной форме наряду с изменениями в миндалинах у ребенка наблюдаются утомляемость, частое недомогание, раздражительность, нарушение сна, снижение успеваемости в школе, снижение аппетита, артралгии, субфебрильная температура и другие признаки интоксикации

При хроническом тонзиллите часто обнаруживаются изменения со стороны сердца ( тонзиллогенная кардиопатия), желчных путей, почек (пиурии), нервной и эндокринной систем и других органов.

Лечение При компенсированном тонзиллите рекомендуется промывание лакун раствором фурацилина (1: 5000) или риванолом (1 / 1000). Тубусный кварц и УВЧ на область миндалин. Электрофорез с 2%-ным раствором новокаина или 10%-ным раствором хлорида кальция на боковые поверхности шеи. В период обострений назначают антибиотики. При декомпенсированной форме болезни показана тонзиллэктомия.

Острый ларингит Чаще всего возбудителем острого ларинготрахеита являются вирусы (гриппа, парагриппа, аденовирусы, респираторносинцитиальные и др. ), патогенные стафилококки, стрептококки, пневмококки и другие микробы.

Клиника Заболевание обычно начинается как острая респираторная инфекция с преобладанием симптомов ларинготрахеита. Появляются першение в горле, охриплость, иногда афония, кашель, в начале сухой, затем с мокротой.

При трахеите мокроты отделяется больше и больной жалуется на болезненность и чувство жжения за грудиной, особенно во время кашля. Повышается температура, развиваются недомогание, слабость, у детей 1 -го года жизни—одышка.

Ложный круп — это временное затруднение дыхания и одышка у больных острым ларингитом, когда воспалительный процесс распространяется на подсвязочное пространство. Чаще наблюдается у детей первых 3 — 7 лет жизни с аллергической настроенностью, с выраженной лабильностью вегетативной нервной системы.

Ложный круп обычно появляется ночью. Ребенок, чаще уже имеющий признаки респираторной инфекции, внезапно просыпается, становится беспокойным. Дыхание шумное (стридорозное), выражена инспираторная одышка (затруднен вдох) с втягиванием эпигастрия и надключичных областей. Кашель громкий (лающий).

Губы цианотичные, кожные покровы бледные. Через полчаса - час дыхание выравнивается, ребенок успокаивается и засыпает. Приступ может повториться и в следующую ночь. Иногда при подсвязочном ларингите тяжелое состояние продолжается до нескольких суток.

Лечение Показаны щелочные ингаляции (с 1 — 2%-ным раствором соды), десенсибилизирующие (тавегил, терфен, кларитин, зиртек, диазолин). Антибиотики назначаются при отсутствии повышенной избирательной чувствительности к тому или иному из них.

При ложном крупе следует обеспечить приток свежего воздуха, по возможности увлажнять воздух в комнате. Производятся отвлекарощие процедуры: горчичники на грудь и спину, детям более старшего возраста — банки или горячая ножная ванна. Рекомендуется давать пить теплое молоко, чай.

Острый бронхит ОБ – острое воспаление слизистой оболочки бронхов, характеризующееся кашлем и отделением мокроты, а при поражении мелких бронхов – и одышкой. Заболевание обычно развивается вслед за ринитом, фарингитом и ларинготрахеитом при острой респираторной инфекции или других инфекциях.

Этиология Возбудителями болезни могут быть респираторные, РС и другие вирусы, патогенные стафилококки, пневмококки, стрептококки и другие микробы.

Клиника Болезнь начинается остро. У больного появляется высокая температура до 38— 38, 5°, недомогание. Беспокоит кашель, вначале сухой, через 2— 3 дня со слизистой, а затем слизисто-гнойной мокротой. У детей раннего возраста может быть выраженная одышка.

Заболевание у них часто осложняется бронхопневмонией. В легких в первые дни выслушиваются рассеянные сухие, а со 2— 3 -го дня — влажные средне - и крупнопузырчатые хрипы. К концу недели хрипы исчезают. У старших детей острый бронхит обычно протекает благоприятно и через 7— 9 дней заканчивается выздоровлением.

Острая пневмония Пневмония – инфекционное поражение альвеол, сопровождающееся инфильтрацией клетками воспаления и экссудацией паренхимы.

Этиология Причиной развития воспалительного процесса в легких могут явиться бактерии, вирусы, грибки, простейшие, химические и механические агенты. При внебольничных пневмониях наиболее частыми возбудителями являются: стрептококк, микоплазма, стафилококк и др.

В настоящее время стафилококки, выделенные у больных и носителей, более чем в половине случаев оказываются нечувствительными к пенициллину. Этиологическая роль стафилококков при пневмониях, таким образом, увеличилась в десятки раз, особенно у детей первых месяцев жизни и ослабленных.

Значительно возросла в этиологии пневмоний роль вирусов гриппозных, парагриппозных, аденовирусов, респираторно-синцитиальных реовирусов. Вирусы, повреждая слизистую верхних дыхательных путей, бронхов, способствуют проникновению бактериальной инфекции в лимфатическую систему и легочную ткань.

Кроме того, сама по себе вирусная инфекция вызывает развитие интерстициальной пневмонии. Среди смешанной инфекции обнаруживаются ассоциации вирусов со стафилококками, стафилококков и грибкового мицелия. Чисто грибковые пневмонии чаще развиваются в связи с длительным лечением антибиотиками, ведущим к развитию дисбактериоза.

При резком ослаблении ребенка этиологическим фактором пневмонии может явиться сапрофитная флора (кишечная палочка, энтерококки, вульгарный протей и др. ). Аспирация пищи при рвоте, других инородных телах вызывает ателектазы и способствует проникновению микроорганизмов в легочную ткань и развитию аспирационной пневмонии.

Важную роль в этиологии пневмонии играет состояние макроорганизма, его реактивность, сенсибилизация, наследственная предрасположенность к бронхо - легочным заболеваниям. Все это на фоне анатомофизиологической незрелости органов дыхания, сердечно-сосудистой, нервной и других систем организма ребенка в большинстве случаев при встрече макроорганизма с болезнетворным агентом является решающим для развития заболевания.

Клиника Характер проявления и течения пневмонии у детей во многом зависит от возраста больного, возбудителя, локализации процесса, состояния ребенка в момент заболевания.

В связи с этим принято отдельно рассматривать пневмонии у детей раннего возраста, у недоношенных и детей первых месяцев жизни, у дошкольников и школьников в зависимости от возбудителя (пневмококковые, стафилококковые, вирусные, грибковые, паразитарные), пневмонии у детей с рахитом, гипотрофией, экссудативным диатезом.

В течении острых сегментарных и полисегментарных пневмоний на первый план выступают общие симптомы болезни: апатия, вялость или, наоборот, беспокойство и раздражительность, ухудшение сна, снижение аппетита, иногда диспептические расстройства.

Очень часто отмечаются катаральные явления в верхних дыхательных путях, что вызывает чихание, насморк, сухой кашель. Заболевание обычно развивается постепенно, реже бурно.

В периоды беспокойства появляются цианоз, особенно в области носогубного треугольника, раздувание крыльев носа. Дыхание становится учащенным, аритмичным, стонущим. Меняется соотношение дыхания к пульсу, оно становится 1 : 2, 5— 1 : 2 при норме 1 : 3, 5— 1 : 3.

Отмечаются втяжение межреберных промежутков при дыхании, вздутие грудной клетки из-за развивающейся эмфиземы. Перкуторно определяется звук с коробочным оттенком, иногда укорочение звука в прикорневой зоне, аускультативно (при выслушивании) жесткое дыхание, затем сухие, влажные: средне- и мелкопузырчатые хрипы.

Рентгенологически выявляются эмфизема, усиление легочного и корневого рисунка. У детей раннего возраста при пневмонии имеются признаки дыхательной недостаточности, интоксикации.

Дыхание аритмичное с периодическими остановками, цианоз выражен по всей поверхности кожи. В легких можно прослушать мелкопузырчатые влажные хрипы и крепитацию, особенно на высоте вдоха.

Присоединяются симптомы нарушения деятельности сердечно-сосудистой системы: тахикардия (учащение пульса), аритмия, глухость тонов сердца, понижение артериального давления. Часто бывают нарушения функции других органов и систем — нервной, желудочно-кишечного тракта и т. д.

Печень увеличивается в размерах. Температура повышена, характер температурной кривой зависит от особенностей возбудителя болезни и реактивности организма ребенка. В периферической крови часто обнаруживаются лейкоцитоз с нейтрофильным сдвигом влево, увеличенная СОЭ.

Затем клинические проявления болезни уменьшаются. Нормализуется температура, исчезают дыхательная недостаточность, явления токсикоза, и через 2— 4 недели от начала болезни острая пневмония заканчивается клиническим выздоровлением. Патоморфологические изменения в легком остаются несколько дольше и могут явиться основой для развития рецидива болезни.

Диагноз подтверждается рентгенологическим исследованием, при котором выявляются очаги воспаления и инфильтративные изменения в зависимости от морфологического типа пневмонии. Пневмонические очаги чаще локализуются в различных сегментах, в области корня легкого и вдоль позвоночника.

Лечение детей на дому целесообраз-но лишь при нетяжелых, неосложненных формах заболеваний, при наличии благоприятных жилищнобытовых условий, достаточном уровне общей и санитарной культуры членов семьи, уверенности в четком выполнении родителями всех назначений врача.

1. 2. 3. 4. Режим дня Питание Антибиотикотерапия Муколитики, отхаркивающие, антипиретические препараты 5. Фитотерапия
АФО и Бол. орг. дых..ppt