Болезни оперированного желудка.ppt
- Количество слайдов: 84

Болезни оперированного желудка Минаева Н. К.

Основные причины БОЖ: § 1. Ошибки в показаниях к применению того или иного хирургического пособия § 2. Недостаточный объём операции. § 3. Дефекты оперативной техники при её выполнении

БОЖ подразделяют на: § Постгастрорезекционные синдромы (ПГРС) § Постваготомические синдромы (ПВС) Обе группы послеоперационных нарушений пищеварения классифицируются с учётом клинического течения, происхождения и сроков возникновения

По характеру клинического течения ПГРС подразделяются на: 1. Функциональные расстройства: § 1) Демпинг-синдром (ранний и поздний) 2) Синдром приводящей петли функционального происхождения § 3) Постгастрорезекционная астения 4) Синдром малого желудка 5) Дуоденогастральный, еюногастральный, гастроэзофагеальный рефлюкс

2. Органические нарушения: 1) Пептическая язва желудочно-кишечного анастомоза 2) Синдром приводящей петли механического происхождения 3) Анастомозит 4) Рубцовые деформации и сужения анастомоза 5) Синдром отводящей петли 6) Острая еюногастральная инвагинация 7) Желудочно-кишечный свищ 8) Постгастрорезекционные сопутствующие заболевания (панкреатит, энтероколит, гепатит) 9) Рак культи желудка

По происхождению различают ПГРС: § 1. После резекции желудка по Бильрот-2 и её модификаций § 2. После резекции желудка по Ру § 3. После резекции желудка по Бильрот-1
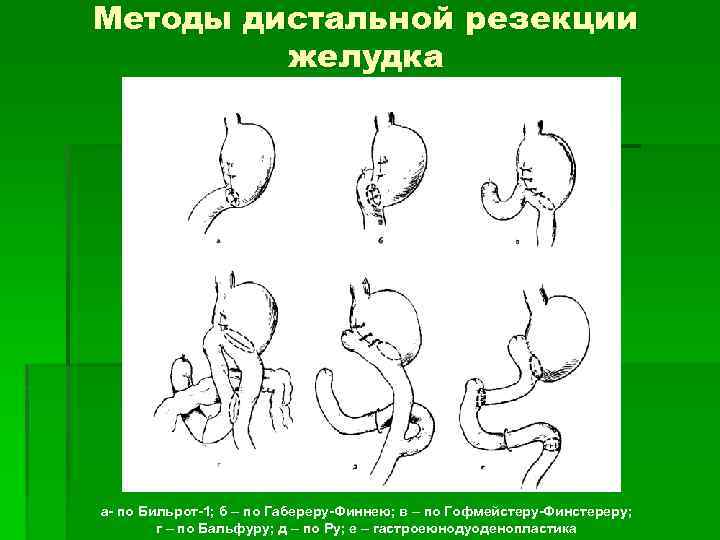
Методы дистальной резекции желудка а- по Бильрот-1; б – по Габереру-Финнею; в – по Гофмейстеру-Финстереру; г – по Бальфуру; д – по Ру; е – гастроеюнодуоденопластика

По срокам возникновения выделяют: § 1. Ранние синдромы: 1) Синдром малого желудка 2) Анастомозит 3) Ранний демпинг-синдром 2. Поздние синдромы: 1) Постгастрорезекционная астения 2) Рубцовая деформация и сужение анастомоза 3) Рак культи желудка 4) Рефлюкс-гастрит, рефлюкс-эзофагит 5) Поздний демпинг-синдром 6) Постгастрорезекционные сопутствующие заболевания.

Патогенез Демпинг-синдрома При ширине анастомоза 2 и более см – ускоренный пассаж непереваренной, гипертоничной пищи в ДПК → гиперсекреция слизистой оболочки начальных отделов тощей кишки → перемещение в просвет кишки внеклеточной жидкости → снижение ОЦК → растяжение кишечной стенки → выделение вазоактивных аминов (гистамин, серотонин и др. ) → вазодилатация → раннее выделение инсулина → переход гипергликемии в гипогликемию → снижение концентрация ферментов ПЖ →снижение ОЦК на 15 -20% → возникновение вазомоторных синдромов.

Симптомы раннего демпинг синдрома: § Сердечно-сосудистые: § Диспепсические: § § § § тошнота сердцебиение потоотделение одышка резкая слабость головокружение приступы жара во всём теле головная боль в области сердца шум в ушах ухудшение зрения мышечная слабость лабильность артериального давления § рвота § урчание § отрыжка и кишечные колики § ощущение тяжести и распирания в эпигастральной области § диарея Возникают через 10 -15 минут после еды.

Выделяют 3 степени тяжести демпинг-синдрома: • Легкую • Среднюю • Тяжелую

Легкая степень демпинг-синдрома • После употребления только сладких и молочных блюд; • Продолжается 15 -30 минут; • Клиника незначительная; • Пульс учащается на 15 уд/мин. ; • Масса тела нормальная, иногда снижается не более 5 кг; • Трудоспособность больных не нарушается.

Демпинг-синдром средней тяжести: • Выраженная клиника - после употребления любой пищи 2 -4 раза в неделю; • Длительность 45 -60 минут; • В разгар приступа больные вынуждены ложиться; • Пульс учащается до 30 уд/мин. АД повышается за счёт систолического; • Дефицит массы тела достигает 10 кг; • Нарушается функция поджелудочной железы; • Трудоспособность снижается.

Тяжёлая степень демпингсиндрома: § На приём любой пищи; § Из-за выраженной слабости больные вынуждены принимать пищу лёжа и находиться в горизонтальном состоянии 1, 5 -3 часа; § Пульс учащается более чем на 30 уд/мин. АД лабильное, повышено систолическое и снижено диастолическое. Иногда брадикардия, гипотония, коллапс; § Дефицит массы тела более 10 кг; § Прогрессируют нервно-психические расстройства в виде астенического синдрома; § Трудоспособность утрачена.

Диагностика § Учащение пульса, колебание АД § Провокационный тест с 50% 150 мл глюкозой § Рентгенологическое исследование - быстрое опорожнение культи желудка от контрастной массы по типу «провала» и ускоренный её пассаж по тонкой кишке § Эндоскопические признаки демпинг-синдрома широкое (более 2, 5 см) гастроеюнальное или гастродуоденальное соустье, повышенное количество тонкокишечного содержимого в желудке, дуоденогастральный или гастроеюнальный рефлюкс в момент выполнения ФГДС

Консервативное лечение - при лёгкой и средней степени тяжести демпинг-синдрома § § Диетотерапия Проведение заместительного лечения (соляная § Снижение моторно-эвакуаторной функции ЖКТ § Уменьшение вегетативных реакций на поступление пищи (антигистаминные вещества (димедрол, супрастин), антагонисты серотонина (резерпин). Общеукрепляющая и психоневрологическая терапия. § кислота с пепсином, панкреатин, панзинорм, фестал, креон) (холиноблокаторы - атропина-сульфат), ганглиоблокаторы – (гексоний, соматостатин или октреотид, сандостатин)

Хирургическое лечение показано - при тяжёлом демпинг-синдроме - отсутствии эффекта от консервативной терапии в течение 1 -2 лет - при сочетании демпинг-синдрома средней тяжести с синдромом приводящей петли, прогрессирующим истощением, болевой формой хронического панкреатита
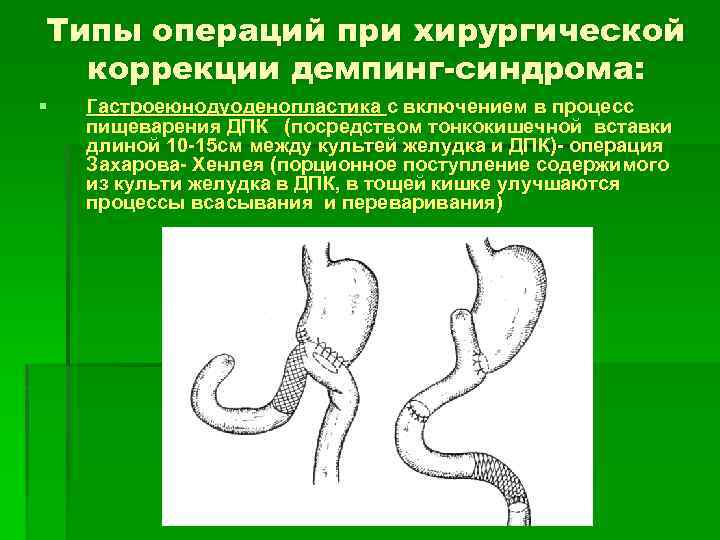
Типы операций при хирургической коррекции демпинг-синдрома: § Гастроеюнодуоденопластика с включением в процесс пищеварения ДПК (посредством тонкокишечной вставки длиной 10 -15 см между культей желудка и ДПК)- операция Захарова- Хенлея (порционное поступление содержимого из культи желудка в ДПК, в тощей кишке улучшаются процессы всасывания и переваривания)

§ Реконструкция гастроеюнального анастомоза по Ру. § При отсутствии ХНДП реконструкция анастомоза Бильрот– 2 в Бильрот-1, но не всегда технически осуществима. § Ваготомия, преимущественно стволовая, в сочетании с реконструктивными вариантами операции. § Денервация начальных отделов петель тонкой кишки.

ГИПОГЛИКЕМИЧЕСКИЙ СИНДРОМ (поздний демпинг-синдром) § Избыточная продукция инсулина в ответ на быстрое поступление углеводов из желудка в тонкую кишку § Быстрое всасывание и развитие гипогликемии во время ранней демпинг – реакции § Компенсаторное поступление в кровь инсулина § Гипогликемия

Характерные симптомы: § Слабость, головокружение, резкое чувство голода, ноющие боли в эпитастрии, дрожь, сердцебиение. § В момент приступа - брадикардия, снижается АД, кожные покровы бледнеют, покрываются холодным потом (после приёма сахара, печенья, хлеба эти симптомы проходят). § Больные стараются чаще питаться, носят с собой сахар, печенье, принимают их при первых признакам гипогликемии.

Диагностика позднего демпинг -синдрома § Клинические признаки § Уровень глюкозы в крови снижается ниже 4, 122, 75 мкмоль/л в зависимости от тяжести реакции (лёгкая, средняя, тяжёлая).

Лечение –консервативное Если оно неэффективно (тяжёлая форма), то выполняется один из вариантов редуоденизации (включения ДПК в процесс пищеварения)

ПЕПТИЧЕСКАЯ ЯЗВА ГАСТРОЭНТЕРОАНАСТОМОЗА язва тощей кишки (реже – ДПК и пищевода), возникающая после резекции желудка или дренирующих его операций вследствие прямого воздействия на её слизистую непрерывно продуцируемого кислого желудочного сока.

НЕЗАЖИВШИЕ ЯЗВЫ § это язвы ДПК, оставленные в ДПК после ваготомии § Заживают в сроки от 2 недель до 3045 дней после ваготомии § Причина незажившей язвы – неполная ваготомия с сохранением иннервации большого числа обкладочных клеток

РЕЦИДИВНАЯ ЯЗВА ЖЕЛУДКА § Это новая язва в желудке и его культе, возникает в первые 1 -3 года после операции. Причины рецидивной язвы желудка и его культи: 1) пилородуоденальный стеноз и рубцовая деформация желудка после заживления язвы путём рубцевания и проксимальной селективной ваготомии без дренирующей операции 2) дуоденогастральный рефлюкс при некорригированной ХНДП, дуоденостазе после ваготомии и пилоропластики 3) трофические и ишемические нарушения слизистой тела желудка после селективной проксимальной ваготомии Характерный признак рецидивных язв - частая бессимптомность. В большинстве случаев рецидивы язвы поддаются консервативному лечению. При неэффективности – производится реваготомия или резекция желудка

Причины пептической язвы гастроэнтероанастомоза § Экономная (недостаточная) по объёму резекция желудка (менее 2/3) без ваготомии с сохранением кислотопродуцирующей функции культи желудка § Неполная ваготомия, если она выполнялась в сочетании с антрумэктомией или гастроэнтероанастомозом § Оставление части слизистой антрального отдела на культе ДПК при резекции желудка на выключение по Бильрот-2 § Избыточная длина приводящей петли после операции по Бильрот-2 § Образование язвы в области межкишечного анастомоза по Брауну, когда соустье между культёй желудка и тощей кишкой сформированы на длинной петле

Экстрагастральные причины незажившей, рецидивной и пептической язвы: § Синдром Золлингера-Эллисона (гиперплазия G- клеток антрального отдела желудка (I тип) или опухоль (гастринома) из Dклеток островков ПЖ (I I тип) ) § Первичный гиперпаратиреоз (прямое и опосредованное через Gклетки стимулирующее влияние избыточного кальция на обкладочные клетки желудка) § Синдром хронической ишемии органов пищеварения § Психосоматические факторы (отрицательные эмоции, страх, психическое и физическое перенапряжение), злоупотребление алкоголем, курение § Лекарственный фактор (салицилаты, кортикостероидные препараты) § Инфицирование слизистой оболочки желудка и ДПК Helicobacter (Campylobacter) pylori

Клиника пептической язвы: § выраженные боли в эпигастрии, усиливающиеся после еды и ночью, иррадиирующие в левую половину грудной клетки, межлопаточную область § отрыжка, изжога, тошнота, дисфункция кишечника: запоры, понос (сопровождается большой потерей пищи, воды, потере электролитов, прежде всего калия, возникает мышечная слабость, парез кишечника, нефропатия, гипокалиемический алкалоз) § Если пептическая язва обусловлена гиперпаратиреозом, отмечаются боли в костях, кариес, повышение АД, нефролитиаз

Диагностика пептических язв § § § § ФГДС Рентген УЗИ ПЖ, паращитовидных желёз Анализ желудочного сока Определение в плазме крови концентрации гастрина, паратгормона, кальция, фосфора Рентгенограммы фаланг, костей черепа и позвоночника Ультразвуковое дуплексное сканирование брюшной аорты, чревного ствола и верхней брыжеечной артерии Диагностика инфекции Helicobacter pylori.
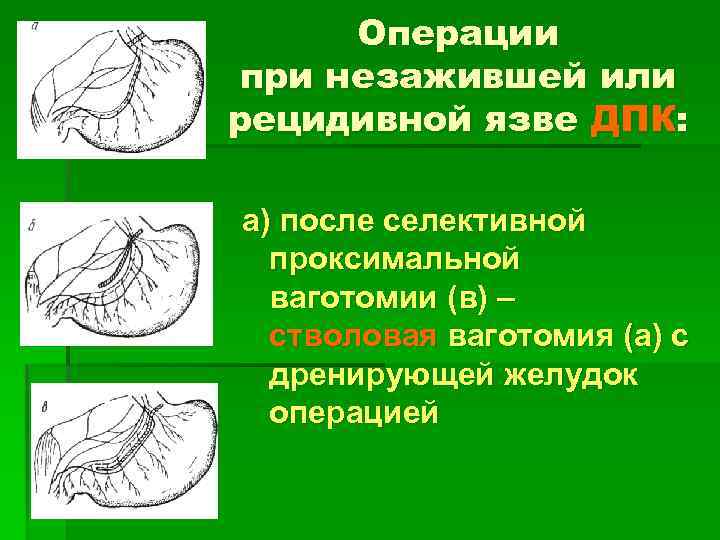
Операции при незажившей или рецидивной язве ДПК: а) после селективной проксимальной ваготомии (в) – стволовая ваготомия (а) с дренирующей желудок операцией
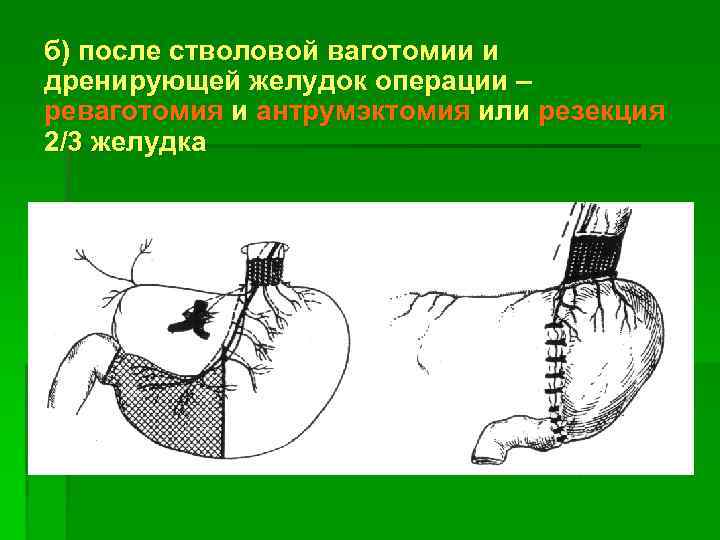
б) после стволовой ваготомии и дренирующей желудок операции – реваготомия и антрумэктомия или резекция 2/3 желудка

При рецидивной язве желудка вследствие рубцового сужения гастродуоденального анастомоза или дуоденостаза – антрумэктомия или резекция желудка вместе с язвой При пептической язве анастомоза или анастомозированной тощей кишки после резекции желудка по Бильрот-2 – стволовая ваготомия с возможной (необязательной) резекцией участка тощей кишки и культи желудка

ЖЕЛУДОЧНО-ТОНКОТОЛСТОКИШЕЧНЫЙ СВИЩ § возникает в результате пенетрации и последующего прорыва в толстую кишку пептической язвы анастомоза или тощей кишки после резекции желудка по Бильрот-2

Клиника: § Боль в животе, иногда боль внезапно уменьшается по своей интенсивности, когда образуется фистула и начинается диарея § Стул до 8 -12 раз в день, водянистый и часто содержит частицы непереваренной пищи § Запах изо рта, отрыжка и рвота могут быть зловонными, рвотные массы иногда содержат примесь кала с мутным осадком § Кишечные кровотечения как осложнение язвы § Тяжёлое расстройство питания, истощение, отёки в более низко лежащих частях тела в связи с гипопротеинемией § Повышение кишечной моторики (может наблюдаться видимая перистальтика)

Диагностика: - рентгенологическое исследование (язву обнаруживают в 50% случаев, фистулу – в 15%) - ФГДС - лабораторные исследования (гипопротеинемия, нарушение ВЭБ, дефицит жиро- и водорастворимых витаминов) Лечение – оперативное (резекция изъязвлённого гастроинтестинального сегмента, части вовлечённой ободочной кишки с восстановлением непрерывности пищеварительного тракта с помощью гастроеюнального анастомоза на выключенной по Ру петле или по Бильрот-1, в сочетании со стволовой ваготомией для предупреждения пептической язвы).
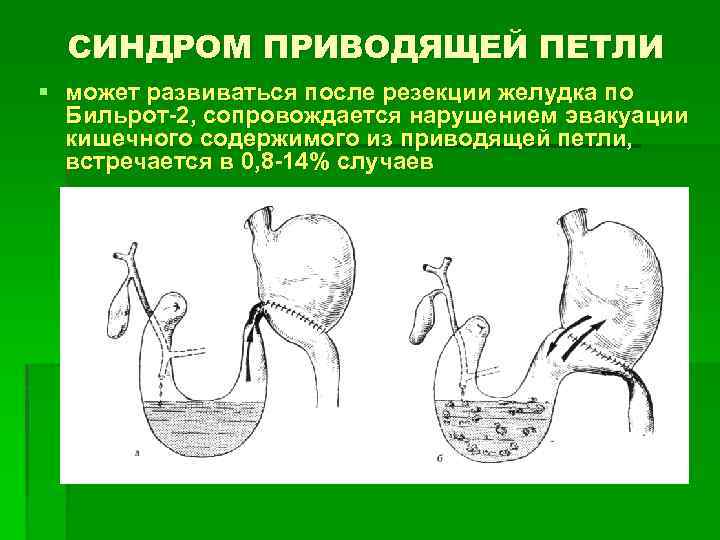
СИНДРОМ ПРИВОДЯЩЕЙ ПЕТЛИ § может развиваться после резекции желудка по Бильрот-2, сопровождается нарушением эвакуации кишечного содержимого из приводящей петли, встречается в 0, 8 -14% случаев

Органические факторы, приводящие к развитию синдрома: § § § § § Ущемление приводящей петли позади гастроэнтероанастомоза или межкишечного соустья, в щелях брыжейки тонкого и толстого кишечника Заворот и ротация длинной приводящей петли Инвагинация приводящей петли в межкишечное соустье, в гастроэнтероанастомоз, в отводящую петлю Выпадение слизистой оболочки приводящей петли в желудочно-кишечный анастомоз Сдавление приводящей петли периорганными сращениями; перегиб петли из-за острого угла между коротким приводящим коленом и линией гастроэнтероанастомоза Сужение приводящей петли при рубцовой послеоперационной пептической язве Артериомезентериальная компрессия приводящей петли в дистальном отделе ДПК Сдавление приводящей петли опухолевым процессом Технические погрешности формирования желудочнокишечного соустья

Функциональные причины синдрома приводящей петли 1. Дуоденостаз со снижением тонической и двигательной активности ДПК (может быть до операции в виде первичной или вторичной формы и после операции повреждение ветвей блуждающего нерва, травма стенки кишки) 2. Парасимпатическая денервация после стволовой ваготомии, вызывающая гипокинезию приводящей петли

Клиника синдрома приводящей петли § Острая форма: интенсивные боли в правом подреберье, эпигастрии, тошнота, рвота без желчи, прогрессивное ухудшение состояния - тахикардия, лейкоцитоз, повышение СОЭ, при некрозе кишки развивается перитонит § Хроническая форма: чувство тяжести, распирающая боль в правом подреберьи и эпигастрии, отрыжка, рвота желчью

3 степени тяжести СПП: § Лёгкая - непостоянная боль после обильного приёма жирной и углеводистой пищи - отрыжка или срыгивание желчью в объёме от 50 до 100 мл - дефицит массы тела отсутствует или незначительный § Средняя - боль более выраженная, распирающего, жгучего характера, через 10 -15 минут после еды - на высоте болей возникает рвота в объёме от 300 до 400 мл. 3 -4 раза в неделю - дефицит массы тела 10 кг - трудоспособность снижается § Тяжёлая - резкие боли, иррадиирующие за грудину, в область сердца - боли усиливаются присоединении холецистита, эзофагита - рвота ежедневно, нередко после каждого употребления пищи до 1 -3 л - изжога, жажда, прогрессирующее похудание, анемия - трудоспособность утрачивается

Диагностика СПП Объективные данные: § иктеричность склер, желтушность кожи § живот ассимметричен (выбухание в правом подреберье и эпигастрии) § пальпация переполненной приводящей петли (опорожняется после рвоты) Рентгенологические и эндоскопические исследования: § язва анастомоза § рубцовая деформация приводящей петли § отсутствие заполнения контрастным веществом приводящей петли § длительная задержка контраста в просвете приводящей петли при попадании § массивный рефлюкс в культю желудка и пищевод

Лечение СПП § Консервативная терапия (при лёгкой форме): ограничение жирных блюд, частый приём небольших порций пищи, промывание желудка, назначение антацидов, спазмолитиков, средств, усиливающих двигательную активность желудка § Хирургическая коррекция (выраженный синдром приводящей петли с частой и обильной рвотой): 1) реконструкция гастроеюностомии по Бильрот-2 в анастомоз по Ру 2) реконструкция гастроеюноанастомоза в гастродуоденоанастомоз 3) формирование анастомоза между провисающей частью ДПК и отводящей петлёй тонкого кишечника «бок в бок » 4) при сочетании СПП с демпинг-синдромом реконструктивная гастроеюнодуоденопластика (ГЕДП) по Захарову-Хенлею со стволовой ваготомией

СИНДРОМ ОТВОДЯЩЕЙ ПЕТЛИ Обусловлен сужением отводящей петли в области анастомоза и дистальнее его вследствие механических причин: § рубцующаяся язва в области анастомоза § спайки § перегиб § ущемление отводящей петли в окне mesocolon § изначально дефектный анастомоз (чрезмерный захват ткани при его формировании)

Клиника: - застой в культе желудка - боль и чувство переполнения в эпигастрии после еды - рвота - ограничение приёма пищи Диагностика - рентгеноскопия (-графия) верхнего отдела ЖКТ - эндоскопия Лечение оперативное - реконструкция анастомоза по Ру

ОСТРАЯ ЕЮНОГАСТРАЛЬНАЯ ИНВАГИНАЦИЯ Клиника: § Интенсивная боль в животе, рвота часто с примесью крови § пальпируемое в эпигастрии болезненное образование Диагностика: § рентгенография - мягкотканное образование в области анастомоза, пролабирующее в просвет желудка (или его культи), окружённое воздушным его содержимым. § рентгенконтрастное исследование выявляет дефект наполнения в виде извитой спирали в желудке или его культе § эндоскопия Лечение: § неотложное хирургическое вмешательство для исправления непроходимости анастомоза и предупреждения гангрены кишки в связи с инвагинацией (резекция зоны анастомоза и реконструкция по Ру)
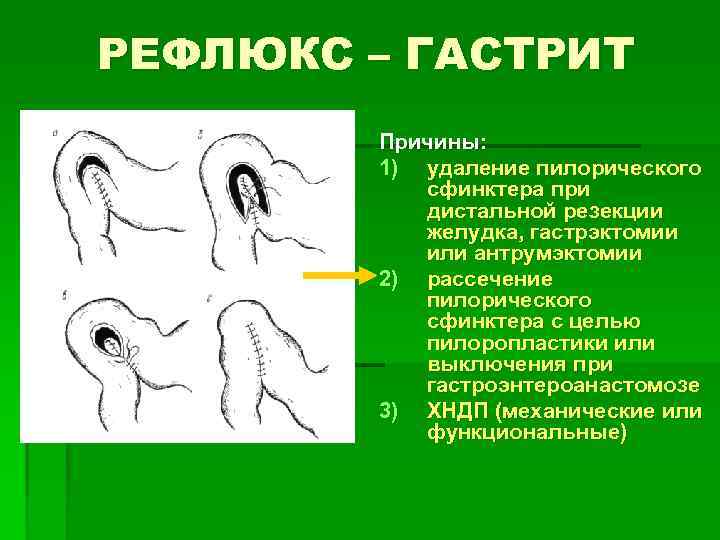
РЕФЛЮКС – ГАСТРИТ Причины: 1) удаление пилорического сфинктера при дистальной резекции желудка, гастрэктомии или антрумэктомии 2) рассечение пилорического сфинктера с целью пилоропластики или выключения при гастроэнтероанастомозе 3) ХНДП (механические или функциональные)

Клиника: § боль в эпигастрии § рвота желчью или с примесью крови, облегчения не приносит § снижение аппетита, похудание § анемия, § мелена Диагностика: § эндоскопия (желчь в оперированном желудке, гиперемия и отёчность слизистой, эрозии, интестинальная метаплазия эпителия слизистой желудка) Прогноз: через 5 -25 лет - рак оперированного желудка

Лечение Консервативное : § холестирамин § сукральфат, вентер § метоклопрамид (церукал) и цизаприд Хирургическое : § после стволовой ваготомии и дренирующей операции антрумэктомия с формированием гастро-еюнального анастомоза по Ру § после резекции желудка – изоперистальтическая вставка между остатком желудка и ДПК

РЕФЛЮКС – ЭЗОФАГИТ Причины: 1. недостаточность нижнего сфинктера пищевода при чрезмерной мобилизации пищевода во время резекции желудка или ваготомии 2. удаление нижнего сфинктера пищевода при проксимальной резекции или экстирпации желудка 3. энтерогастральный рефлюкс и желудочный стаз

Диагностика § Изжога, отрыжка, дисфагия, срыгивание, боли за грудиной § Эндоскопия § Гистологическое исследование биоптатов слизистой пищевода § Рентгенологическая картина § р. Н-метрия пищевода

Лечение Консервативное Хирургическое 1) эзофагофундопликация по Ниссену после резекции желудка 2) после гастрэктомии – реконструкция эзофагоеюноанастомоза по Ру Профилактика специальные арефлюксные методики наложения пищеводно-желудочного (после проксимальной резекции) и пищеводнокишечного (после гастрэктомии) анастомозов

СИНДРОМ МАЛОГО ЖЕЛУДКА после обширной его резекции (более 75%) Клиника: § чувство тяжести, полноты в подложечной области, отрыжка, тошнота, рвота, потеря массы тела Лечение: § консервативное (частый приём небольших порций калорийной пищи) § операция - создание «кармана» из тощей кишки или ГЕДП

ПОСТГАСТРОРЕЗЕКЦИОННАЯ (АГАСТРАЛЬНАЯ) АСТЕНИЯ § значительное уменьшение размеров желудка (или полное его отсутствие) § быстрое опорожнение желудка от принятой пищи § поступление в кишечник неподготовленной механически и химически к кишечному перевариванию пищи § нарушение всех видов обмена веществ, поливитаминная недостаточность (В 12 и др. ) § нарушение гемоглобинобразования и эритропоэза, появление анемии § развитие холецистита, гепатита, дуоденита (снижение бактерицидности кишечного содержимого) § атрофия слизистой оболочки ЖКТ

Клиника: § Снижение аппетита, общая слабость, прогрессирующее похудание, отёки (белковая недостаточность), диарея, кожные изменения § Вторичная инфекция - абсцессы, флегмоны мягких тканей, рожистое воспаление § Нарушение половой функции § Нервно-психические расстройства Степени тяжести : § 1 – лёгкая § 2 – средняя (диарея, отёки, дефицит белков, жиров, анемия) § 3 – тяжёлая (значительные расстройства обмена веществ с кахексией, авитаминозом, остеопатиями)

Лечение Консервативное: § сбалансированное энтеральное питание § коррекция белковых, водно-электролитных нарушений, жирового и витаминного обмена § анаболические гормоны (ретаболил, неробол) § заместительная терапия (соляная кислота, панкреатин, фестал, креон и др. ) Оперативное: включение ДПК в процесс пищеварения, увеличение ёмкости полости культи желудка, снижение скорости её опорожнения.

ПОСТВАГОТОМИЧЕСКИЕ СИНДРОМЫ § § § Органические синдромы Функциональные синдромы Синдромы с элементами органических и функциональных нарушений § Сочетание нескольких синдромов

Органические синдромы: § § § § § Незажившая язва ДПК Рецидивная язва ДПК, анастомоза, пилородуоденопластики, желудка Пептическая язва анастомоза, пилородуоденопластики Рубцевание анастомоза и пилородуоденопластики Рубцовая деформация желудка и ДПК Пилородуоденальный стеноз после изолированной СПВ Порочный круг Постфундопликационные синдромы Хронический панкреатит Рак желудка

Функциональные синдромы: § Демпинг-синдром § Диарея

Синдромы с элементами органических и функциональных нарушений: § § § Гастростаз Дисфагия Рефлюкс - гастрит Рефлюкс - эзофагит Дуоденостаз Синдром недостаточности пищеварения и всасывания § Холелитиаз § Головные боли, потеря чувства голода и насыщения, импотенция

Сочетание нескольких синдромов: § Рецидив язвы и дисфагия § Хронический панкреатит и рефлюксэзофагит и т. д.

Причинами развития болезней ваготомированного желудка являются тактические и технические ошибки: § § § Дооперационные Интраоперационные Послеоперационные (ранние и ближайшие)

Дооперационные: § Ошибка при установлении показаний к операции (выполнение ваготомий при значительных анатомо-физиологических изменения в малом сальнике и в пилородуоденальной зоне, синдром Золлингера-Эллисона) § Ошибка при определении сроков выполнения органосохраняющих операций (парасимпатическая денервация желудка при больших размерах язвы, при выраженном воспалительном процессе в окружающей язву зоне)

Интраоперационные: § Ошибка техники парасимпатической денервации желудка и выполнения дренирующих желудок операций (ранение смежных органов, повреждение сосудов брюшной полости) § Недооценка вариантов ветвления блуждающих нервов

Ранние послеоперационные: § Ошибка техники операции (кровотечение в брюшную полость, перитонит, отёк пищевода, сдавление его гематомой, некроз стенки желудка и пищевода, кровотечение из эрозированного сосуда в дне пенетрирующей язвы ДПК) § Неадекватное ведение послеоперационного периода (неэффективная декомпрессия желудка и стимуляция моторики кишечника)

Ближайшие послеоперационные: § Гастростаз и дуоденостаз вследствие гипомоторики желудка и ДПК § Демпинг-синдром вследствие гипермоторики тонкой кишки § Дискоординация двигательной активности желудка и кишечника (диарея, дуоденогастральный рефлюкс)

РЕЦИДИВНЫЕ ПОСТВАГОТОМИЧЕСКИЕ ЯЗВЫ Причины: 1) неполная ваготомия 2) неадекватное дренирование желудка 3) нарушение моторной функции ДПК 4) гиперплазия G-клеток антрального отдела желудка 5) регенерация ветвей блуждающих нервов 6) экстрагастральные причины (гиперпаратиреоз, синдром Золлингера-Эллисона) 7) дуоденогастральный рефлюкс и рефлюкс-гастрит Способствуют: злоупотребление алкоголем, курение, нарушение режима питания и труда, приём салицилатов, гормональных средств

ДЕМПИНГ-СИНДРОМ § Развивается после ваготомии с дренирующими операциями, характеризуется лёгкой и средней степенью, с течением времени наблюдается регресс § Лечение консервативное

ДИАРЕЯ Осложняет стволовую ваготомию, очень редко возникает после СПВ Причины: - снижение продукции соляной кислоты - изменение моторики ЖКТ - ускоренный пассаж химуса по кишечнику - снижение внешнесекреторной функции ПЖ, печени - нарушение обмена жирных кислот - размножение патогенной микрофлоры

Выделяют 3 степени диареи: § Лёгкая: жидкий стул возникает от 1 раза в месяц до 2 -х раз в неделю, трудоспособность сохранена § Средняя: поносы бывают до 5 -6 раз в сутки, больные нетрудоспособны § Тяжёлая: жидкий стул до 10 и более раз в сутки, больные нетрудоспособны

Лечение Консервативное: § исключаются молоко, животные жиры, органические углеводы § препараты, нормализующие моторику ЖКТ (бензогексоний, церукал, ганглерон, реглан) § снижающие адсорбцию желчных солей в кишечнике (холестирамин) § антихолинэргические средства (атропин, скополамин, препараты красавки) § ферментные препараты (фестал, панзинорм). § опиоиды (имодиум) по 2 -3 таблетки в сутки 3 -10 дней до достижения эффекта § коррекция дисбактериоза Оперативное: при тяжёлых формах диареи - антиперистальтическая реверсия сегмента тонкой кишки длиной 10 -20 см в 100 -120 см от связки Трейтца или восстановление пилорического жома

ГАСТРОСТАЗ Причины: § повреждение нерва Латарже во время СПВ, анастомозиты, дуоденостаз, перигастрит, сужение дренирующего желудок соустья Клиника: § боль в эпигастрии, левом подреберье, тошнота, рвота съеденной пищей, отрыжка, желудок атоничен, содержит большое количество слизи и пищи, эвакуация замедлена

Лечение: § Консервативное § постоянная, или фракционная, временная (2 -3 раза в сутки) декомпрессия желудка (лежать на правом боку) § препараты: церукал 1 мл в/м 1 -3 раза в день, бензогексоний 0, 5 -1, 0 мл 2, 5% р-ра в/м 1 -3 раза в день, питуитрин, прозерин § внутривенно - полиионные растворы, соли калия, хлоридов, 10% р-р ксилита (0, 5 г на 1 кг массы тела) § стимуляция двигательной активности желудка диадинамическими и синусоидальными модулированными токами, ионофорез с ацетилхолином. Оперативное: § резекция желудка

ДУОДЕНОСТАЗ (Возникает после стволовой ваготомии) Клиника: § тяжесть в эпигастрии и правом подреберье, горечь во рту, тошнота Диагностика: § рентгенологическое исследование - значительное расширение ДПК и длительная задержка в ней контрастного вещества Лечение: § консервативное - препараты восстанавливающие моторику ДПК § оперативное - резекция желудка с формированием гастроэнтероанастомоза на отключённой по Ру петле

ПИЛОРОДУОДЕНАЛЬНЫЙ СТЕНОЗ И РУБЦОВАЯ ДЕФОРМАЦИЯ ЖЕЛУДКА Клиника: § боль в эпигастрии и за грудиной, отрыжка, рвота, изжога, потеря массы тела Диагностика: § рентгеновское исследование – увеличение желудка, задержка контраста более 12 часов § эндоскопия – признаки гастрита и эзофагита, не удаётся провести эндоскоп ниже стеноза. Лечение § оперативное - антрумэктомия, резекция 2/3 желудка.

ДИСФАГИЯ (После любых видов ваготомии в 1 -27% случаев) § Ранняя (первые 12 – 14 дней) - сдавление пищевода гематомой, - чрезмерная денервация дистального отдела пищевода, - травма брюшной части пищевода с нарушением его кровоснабжения § Поздняя - рубцовое сужение абдоминального отдела пищевода при эрозивно-язвенном эзофагите - гиперфункция фундопликационной манжетки.

Клиника Лёгкая степень: - затруднение глотания твёрдой пищи, жидкая проходит самостоятельно Средняя степень: - нарушен акт глотания жидкой пищи в умеренной степени Тяжёлая степень: - глотание затруднено приёме любого вида пищи, боль за грудиной, тошнота, срыгивание пищей Диагностика - рентгеноскопия (- графия) - сужение дистального отдела пищевода, супрастенотическое его расширение - ФГДС - аппарат с трудом проходит (не проходит) в желудок

Лечение Консервативное: § дробный приём пищи § спазмолитики § бужирование пищевода § баллонная кардиодилатация Оперативное: § При гиперфункции фундопликационной манжеты – снятие манжеты и реконструктивная фундопликация § При рубцовом сужении дистальной части пищевода эзофагофундоанастомоз

СИНДРОМ НЕДОСТАТОЧНОСТИ ПИЩЕВАРЕНИЯ И ВСАСЫВАНИЯ (В 0, 4 -18, 9% случаев после ваготомии, преимущественно стволовой и селективной) § Мальдигестия (недостаточность пищеварения) § Мальабсорбция (недостаточность всасывания)

Клиника: - тяжесть в животе - вздутие, урчание, жидкий стул - слабость, повышенная утомляемость - трофические расстройства кожи, волос, ногтей Лечение: консервативное: - диета с повышенным содержанием белков, жиров, углеводов - коррекция нарушений ВЭБ и КОС - заместительная терапия (желудочный сок, соляная кислота, фестал, панзинорм, креон) оперативное: - тонкокишечная гастродуоденопластика

ХОЛЕЛИТИАЗ (После ваготомии - в 0, 9 -1, 2% случаев, в связи с постваготомической атонией и застоем желчи в желчном пузыре) § Протекает бессимптомно или в виде приступа острого холецистита, холецистопанкреатита § Наличие камней подтверждается УЗИ § Основным методом лечения является холецистэктомия

РАК ЖЕЛУДКА (Редкое осложнение ваготомий у 0, 1% больных) § Латентный период колеблется от 10 до 30 лет § Рак желудка должен подозреваться у больных с симптомами рецидивной язвы спустя 5 -10 и более лет после операции по поводу доброкачественной язвы § Эндоскопия с биопсией позволяет установить диагноз § Лечение – радикальное удаление части или всего желудка с расширенной лимфаденэктомией

ПРОФИЛАКТИКА БОЛЕЗНИ ОПЕРИРОВАННОГО ЖЕЛУДКА § Своевременное проведение органосберегающей операции по поводу ЯБ ДПК, резекция желудка при язве § Выполнение операций, сохраняющих пассаж пищи по ЖКТ при соответствующих показаниях § Тщательное соблюдение техники операции

СПАСИБО ЗА ВНИМАНИЕ !
Болезни оперированного желудка.ppt