Болезни оперированного желудка.pptx
- Количество слайдов: 34

БОЛЕЗНИ ОПЕРИРОВАННОГ О ЖЕЛУДКА

БОЛЕЗНИ ОПЕРИРОВАННОГО ЖЕЛУДКА (БОЖ) I. Понятие БОЖ относится к расстройствам после оперативного вмешательства по поводу ЯБ. Этим названием принято обозначать различные нарушения, развивающиеся в отдаленные сроки (в отдаленном периоде) после операций на желудке, в основном после его резекции или вмешательств с ваготомией. II. Частота этих нарушений составляет в среднем 10 -15%, а их характер и выраженность в определенной мере зависят от вида произведенной операции:

ü некоторые синдромы развиваются только после резекции или только ваготомии; ü другие могут иметь место только после обоих типов операций. - Считается, что тяжесть функциональных патологических проявлений, развивающихся после органосохраняющих операций с ваготомией, значительно меньше по сравнению с пострезекционными нарушениями, которые в ряде случаев могут приводить к инвалидности лиц, перенесших это вмешательство; ü однако клиническое значение приобретает проблема рецидивных язв (10%) после органосохраняющих операций с ваготомией, в т. ч. и после селективной проксимальной ваготомии (СПВ), дающей минимальное число функциональных расстройств.

III. С практической точки зрения, наиболее приемлемой классификацией нарушений, связанных с операциями на желудке, кажется классификация, определяющая клинические проявления отдельных «Болезней» (или «нарушений» ) в отдаленном п/о периоде. Такая классификация (Ю. М. Панцырев) позволяет правильно определить: • диагностическую программу и • лечебную тактику В каждом конкретном случае.

Клиническая классификация нарушений послеоперативных вмешательств на желудке по поводу ЯБ. A. После резекции желудка (антрумэктомии)с ваготомией. Ø Демпинг - синдром Ø Гипогликемический синдром Ø Синдром приводящей петли (после резекции желудка по Бильрот - ǁ ) Ø Рефлюкс – гастрит Ø Пострезекционный и хронический панкреатит Ø Рецидив язвы и её осложнения Ø Рак культи желудка

Ø Метаболические нарушения § потеря массы тела, § нарушения минерального обмена Ø Анемия B. После органосохраняющих операций (ваготомия с дренированием желудка и без него). Ø Демпинг - синдром Ø Гипогликемический сидром Ø Постваготомическая дисфагия Ø Желудочный стаз Ø Рефлюкс – гастрит Ø Гиперацидный гастродуоденит

Ø Постваготомическая диарея Ø Рецидивы пептической язвы Ø Холелитаз Ø Рак оперированного желудка Отдельные нарушения могут встречаться у больных в сочетаниях. IV. Демпинг – синдром – (ДС) - наиболее распространенное страдание из группы функциональных расстройств после операций на желудке. *В современной литературе это наиболее распространенный термин для обозначения сложного симптомокомплекса, возникающего вскоре после еды.

Исторически окончательное формирование представления о ДС с учетом особенностей его патогенеза относится к 1947 г. : Gilber и Dunlop предложили этот термин для обозначения симптомокомплекса; С 1920 г до 1947 г в литературе он обозначался как dumping – stomach (ускоренный сброс). v Патогенез демпинг–синдрома сложен: Ø анатомо – функциональные дефекты, как результат любого оперативного вмешательства на желудке, что приводят к ряду патофизиолоческих нарушений не только в пищеварительной системе, но и во всем организме в т. ч.

ü быстрая эвакуация пищевых масс из оперированного желудка ü стремительный пассаж по тонкой кишке, с последующими осмотическими и рефлекторными влияниями ü результат – присоединяющиеся нарушения гуморальной регуляции (прежде всего – внутрисекреторной функции поджелудочной железы); ü активация симпатико–адреналовой системы; ü имеющиеся у этих больных нервно-психические нарушения; ü влияние гуморального агента – биогенного амина серотонина, высвобождающегося, в частности, из слизистой тонкой кишки, при воздействии на неё кислот, гипертонических растворов, механических влияний.

NB: Феномен высвобождения серотонина из слизистой оболочки тонкой кишки (обусловливает) – сокращение гладкой мускулатуры: ü сосудов ü кишечника ü бронхов

Клиника и диагностика ДС: Основными клиническими признаками демпингсиндрома являются: ü потливость ü чувство жара ü головокружение ü сердцебиение ü слабость (вплоть до приступообразных состояний с не преодолимым желанием лечь) – жалобы вазомоторного характера, возникающие в течение часа после еды и имеющие склонность к уменьшению при переходе больного в горизонтальное положение

Ø нередко после еды появляются: ü режущая боль в животе ü усиленная перистальтика, сопровождающаяся ü профузными поносом. Объективные признаки демпинг-синдрома так же многочисленны: § учащение, § изменение АД, § падение ОЦК, § изменение периферического кровотока § изменение ЭЭГ и ЭКГ.

Все перечисленные симптомы можно разделить на 3 группы: • вазомоторные; • кишечные; • нервно-психические. По тяжести клинических проявлений ДС делят (Ю. М. Панцырев) на 3 степени: 1) Легкая – жалобы носят эпизодический характер, возникают только после приема большого количества пищи, преимущественно содержащей УГЛЕВОДЫ; приступы купируются быстро, без необходимости принять горизонтальное положение; NB: соответствующий диетический режим, как правило, полностью исключает возможность демпинг-атаки.

2) Средняя – любая погрешность в диете возможность появления характерных жалоб; нередко симптомокомплекс развивается и на фоне «ИНТАКТНОГО» рациона; периоды ухудшения состояния, продолжительностью иногда в несколько недель, связаны с необходимостью принимать горизонтальное положение после еды. Они (периоды) сменяются фазами относительного благополучия. Во время обострения процесса диетическое лечение не приносит успеха.

3) Тяжелая – характеризуется постоянством симптомов, больные боятся принимать пищу, делают это лежа; характерна высокая степень исхудания больных, раздражительность; значительная часть больных при этой форме синдрома переходит на инвалидность. Кроме перечисленных признаков возможны: § Изменение АД § Изменение частоты пульса § Изменения минутного объема сердца и объема циркулирующей плазмы § Изменения периферического кровотока § Изменения электрокардиограммы и электроэнцефалограммы и т. д.

Диагностика ДС: *Базируется на детальном ü клиническом ü психоневрологическом обследовании больных. *Rg – логическое (скопия) исследование позволяет получить ряд данных: Ø быстрое опорожнение желудка Ø ускоренный пассаж по тонкой кишке Ø выраженные дистонические и дискинетические расстройства.

Лечение: А) Консервативное лечение ДС – комплексное: Ø ДИЕТОТЕРАПИЯ: § частое высококалорийное питание дробное порциями, § ограничение углеводов и жидкости § полноценный витаминный состав пищи. Ø ОБЩЕУКРЕПЛЯЮЩАЯ ДИЕТА: § инфузия растворов глюкозы с инсулином § инфузия препаратов крови § парентеральная витаминотерапия § в ряде случаев – заместительная ферментативная терапия § назначение препаратов, замедляющих эвакуацию из

желудка, угнетающих перистальтику тощей кишки. /атропин, ганглиоблокаторы, новокаиновые блокаторы и т. д. / *Консервативная терапия эффективна при легких степенях ДС. Б) Тяжелые проявления ДС являются показанием к хирургическому лечению с целью: o замедления опорожнения культи желудка o восстановления пассажа через ДПК: ü реконструктивная гастроеюнодуоденопластика. и

V. Гипогликемический синдром /ГС/. / по некоторым автором «поздний ДС» / - характеризуется симптомокомплексом, развивающимся через 2 - 3 часа после приема пищи. - В основе ГС лежат резкие колебания уровня сахара крови с последующей гипогликемией до субнормальнух цифр. Этиология и патогенез ГС - связаны с нарушенной функцией инсулярного аппарата. Патогенез: Начальная гипергликемия гиперинсулинемия рефлекторно гипогликемия.

- Клинически ГС проявляется остро развивающимися ощущениями: • слабости • головокружения • резким чувством голода; Больные ощущают: • сосущую боль в подложечной области, • дрожь, • сердцебиение Объективно у них: • снижение АД • замедлен пульс

• Уровень сахара в крови (глюкозы в плазме) в это время падает до низких цифр. Эти явления быстро купируются приемом небольшого количества углеводной пищи. Проявления ГС обычно легко контролируются диетическими мероприятиями.
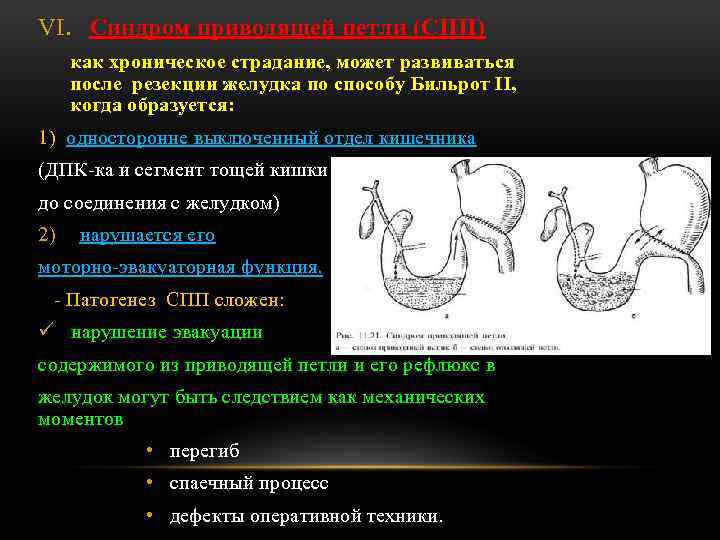
VI. Синдром приводящей петли (СПП) как хроническое страдание, может развиваться после резекции желудка по способу Бильрот ІІ, когда образуется: 1) односторонне выключенный отдел кишечника (ДПК-ка и сегмент тощей кишки до соединения с желудком) 2) нарушается его моторно-эвакуаторная функция. - Патогенез СПП сложен: ü нарушение эвакуации содержимого из приводящей петли и его рефлюкс в желудок могут быть следствием как механических моментов • перегиб • спаечный процесс • дефекты оперативной техники.

так и нарушения моторной функции приводящей петли из -за : § денервации § изменения нормальных анатомических взаимоотношений Наличие рефлюкс – гастрита и еюнита при СПП обосновывает значение воспалительного компонента в природе этого страдания. Клиника и диагностика. Жалобы на: ü ощущение тяжести ü иногда – на распирание боли в эпигастрии и правом подреберье, которые усиливаются вскоре после приема пищи

ü постепенно нарастают и ü вскоре завершаются желчной обильной рвотой; ü наступает облегчение. Частота желчной рвоты и ее обилие определяется степенью тяжести синдрома. Объективно можно определить: 1) заметную ассиметрию живота, за счет выбухания в правом подреберье, исчезающую после обильной рвоты. 2) легкую желтушность склер 3) падение массы тела

ЛАБОРАТОРНО: обнаруживается: Ø нарушение функции печени, Ø В 12 – дефицитная анемия. Rg-логическое исследование и при ЭФГДС обнаруживают: ü Рубцовую деформацию ü Пептические язвы анастомоза ü Массивный рефлекс ü Длительный стаз в атоничной приводящей петле ü Признаки гипермоторной дискенезии • приводящей • отводящей петли и особенно
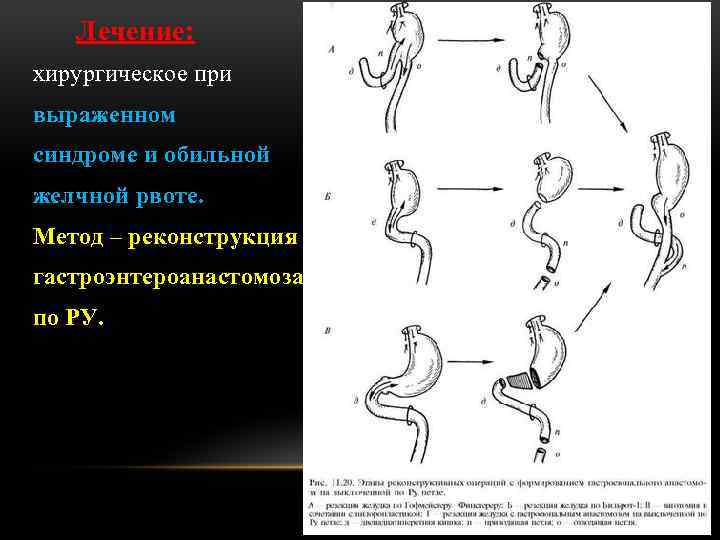
Лечение: хирургическое при выраженном синдроме и обильной желчной рвоте. Метод – реконструкция гастроэнтероанастомоза по РУ.

VII. Рецидив пептической язвы (ПЯ). - является осложнением после операция по поводу ЯБ. - подавляющее большинство (95 -98%) составляют больные оперированные по поводу язвы ДПК. Частота рецидивов (%) язвы после различных операций по поводу ЯБЖ и ДПК. МЕТОД ОПЕРАЦИИ % РЕЦИДИВОВ 2/3 желудка 1– 7 4 - Ваготомия с экономной резекцией 0– 4 5% Ваготомия с дренирующими операциями СПВ 8 – 12 6 – 10

Причины рецидивов ПЯ разнообразны: Ø экономная резекция желудка; Ø оставление участка антрального отдела желудка над ДПК; Ø неполная ваготомия; Ø сужение гастродуоденоанастомоза; Ø гастринома (синдром Золлингера-Эллисона); Ø первичный гиперпаратиреоидизм (аденома паращитовидных желез) Причиной рецидива ПЯ может быть множественный эндокринный аденоматоз.

Клинические симптомы: • рецидив ПЯ: а) проявляется в течение 2 лет после операции. б) ведущий симптом – боль в верхней 12 живота: ü постоянные ü усиливается вскоре после приема пищи ü не уменьшается после приема антацидов или молока в) в связи с ПЕНЕТРАЦИЕЙ язвы боль по интенсивности значительно превосходит боль, возникшую до операции. д) Часты осложнения: • Кровотечение • Возможна - перфорация. Анемия.

Е) Характерно сохранение кислотообразующей функции оперированного желудка. • Rg-логически: НИША на фоне рубцовой деформации оперированных органов. • ЭФГДС – наиболее информативный метод диагностики.

Лечение: ü медикаментозное – подготовка к операции и определение показаний к операции; ü хирургическое. Характерно: § После дистальной резекции желудка по Бильрот–І пептические язвы возникают в области гастродуоденального анастомоза. § После дистальной резекции желудка по Бильрот–ІІ пептические язвы возникают в: o тощей кишке или o области гастроеюнального анастомоза

Симптомы ПЯ тощей кишки: ü Боль в верхней 12 живота с иррадиацией в: • левую 12 поясничной области; • левую 12 грудной клетки. Лечение: Ø консервативное – не эффективно; Ø хирургическое, в том числе стволовая ваготомия. /реконструкция/. VIII. Рак культи желудка. после хирургического лечения ЯБ - 3 – 10 % оперированных - через 5 – 20 (25) лет. - после Бильрот–І и Бильрот–ІІ.

Причины: ü Helicobacter pylori ü Рефлюкс дуоденального содержимого в желудок по: атрофический гастрит метаплазия эпителия дисплазия. Профилактика: - резекция желудка с анастомозом (гастро-энтеро) по РУ. Лечение: - хирургическое
Болезни оперированного желудка.pptx