Б-ни мужской половой.ppt
- Количество слайдов: 73

БОЛЕЗНИ МУЖСКИХ ПОЛОВЫХ ОРГАНОВ

1. Из каких эмбриональных структур развиваются органы половой системы?

1. Из каких эмбриональных структур развиваются органы половой системы? § Источников развития половых органов несколько. Первые половые клетки появляются в желточном мешке, откуда мигрируют в половые валики — эпителиальные разрастания на задней стенке целомической (брюшной) полости. § Половые валики совместно с мезонефральными (вольфовыми) и парамезонефральными (мюллеровыми) протоками дают начало половым органам. В развитии мужской половой системы главную роль играют мезонефральные протоки, создающие пути выведения спермы: проток придатка яичка, семявыносящий и семявыбрасывающий протоки. § У женщин, напротив, мезонефральные протоки редуцируются, а внутренние половые органы — маточные трубы, матка и верхняя часть влагалища — развиваются из парамезонефральных протоков

2. Каким образом яички попадают в мошонку?

2. Каким образом яички попадают в мошонку? Яички формируются из половых валиков и поначалу лежат довольно высоко в брюшной полости. По мере роста плода яички медленно опускаются и достига ют пахового канала. Они продолжают нисхождение по паховому каналу и к концу беременности полностью перемещаются в мошонку. У новорожденных мальчи ков паховый канал часто открыт, и яичко может ускользать в него при штриховом раздражении кожи внутренней поверхности бедра (кремастерный рефлекс).

3. Из каких структур развиваются наружные половые органы?

3. Из каких структур развиваются наружные половые органы? Половой член у мужчин, как и клитор у женщин, развивается из полового бугорка. Окружающие половой бугорок структуры формируют пещеристые тела полового члена и мошонку у мальчиков и малые и большие половые губы девочек. Мочеполовой синус превращается в мочеиспускательный канал.

4. Опишите микроструктуру яичка. 5. Что такое сперма?

4. Опишите микроструктуру яичка. Яичко состоит из семенных канальцев, разделенных интерстициалыюй тка нью. Каждый каналец окружен базальной мембраной, на которой лежат клетки Сертоли (сустентоциты) и клетки сперматогенного эпителия. В интерстициальной ткани находятся продуценты мужских половых гормонов — клетки Лейдига, 5. Что такое сперма? Сперма— это жидкость, выделяемая при эякуляции. Состоит из спермато зоидов, которые образуются в яичках, и семенной жидкости, вырабатываемой придатком яичка, семенными пузырьками и предстательной железой.

АНОМАЛИИ РАЗВИТИЯ 6. Какой порок развития мужской половой системы распространен особен но широко?

АНОМАЛИИ РАЗВИТИЯ 6. Какой порок развития мужской половой системы распространен особен но широко? § Нарушение развития мужской половой системы чаще всего проявляется крипторхизмом. Крипторхизм выявляют у 3% доношенных мальчиков и гораздо чаще у недоношенных. § Как следует из названия этой патологии (греч. kryptos— скрытый и orchis— яичко), при крилторхизме в мошонке отсутствуют одно или оба яичка, которые задерживаются либо в брюшной полости, либо в паховом канале. § Для коррекции этого состояния может понадобиться хирургическое низведение яичек в мошонку— операция орхипексии.

7. Чем опасен крипторхизм?

7. Чем опасен крипторхизм? Крипторхизм повышает риск: § Бесплодия — в брюшной полости или паховом канале яички атрофируются, и сперматогенный эпителий исчезает. § Герминогенпых опухолей яичка по неизвестным причинам.

8. В чем отличие гипоспадии от эписпадии?

8. В чем отличие гипоспадии от эписпадии? Наружное отверстие мочеиспускательного канала у мужчин в норме находится на конце головки полового члена. Состояние, при котором мочеиспускательный канал открывается на вентральной поверхности полотно члена, называют гипоспадией, а если канал открывается на дорсальной поверхности полового члена, то эписпадия. Гипоспадия встречается чаще эписпадии (1: 1000 и 1: 30000 новорожденных мальчиков соответственно), протекает, как правило, легче и нередко бывает изолированной. Эписпадия. напротив, поражает половой член на большем протяжении и часто сочетается с экстрофией мочевого пузыря.

Рис. 18. 1. Гипоспадия и эписпадия. При гипоспадии наружное отверстие мочеиспускательного канала находится на вентральной, а при эписпадии — на дорсальной поверхности полового члена. Обратите внимание на то, что термины «вентральный» и «дорсальный» применимы только к эрегированному половому члену и соответствуют нижней (задней) и верхней (передней) поверхностям полового члена в состоянии покоя

9. Что такое фимоз?

9. Что такое фимоз? Фимоз — это болезнь полового члена, заключающаяся в патологическом сужении отверстия крайней плоти, в результате чего обнажение головки полового члена затрудняется или становится невозможным. Фимоз бывает врожденным или приобретенным, наступающим вследствие фиброза крайней плоти при длительно текущей инфекции. Предпочтительный метод лечения фимоза— круговое иссечение крайней плоти (обрезание).

Фимоз и парафимоз: А— фимоз: отверстие крайней плоти сужено и препятствует обнажению головки полового члена. Б — парафимоз: после насильного обнажения головки полового члена крайняя плоть, образует кольцо, сдавлевает и ущемляет ее

Как формируется пахово мошоночная грыжа?

Как формируется пахово мошоночная грыжа? За опусканием яичек в мошонку следует закрытие пахового канала. Если этого не происходит, то органы брюшной полости выпячиваются через паховый канал в мошонку, приводя к появлению пахово мошоночной грыжи. Пахово мошоночная грыжа может быть врожденной (при незарастании пахового канала) или приобретенной (после открытия ранее заросшего пахового канала).

12. Что такое гидроцеле?

12. Что такое гидроцеле? Гидроцеле, или водянка оболочек яичка это скопление серозной жидкости в мошонке между париетальным и висцеральным листком влагалищной оболочки яичка (части брюшины, попадающей в мошонку с опускающимся яичком). В норме листки влагалищной оболочки яичка увлажнены лишь несколькими каплями серозной жидкости, но иногда объем жидкости беспричинно увеличивается. Гидроцеле также может возникать в результате воспаления яичка и его придатка или при нарушении лимфооттока от мошонки. Жидкость также накапливается в мошонке при анасарке, вызванной, например, сердечной недостаточностью.

13. Какие заболевания необходимо дифференцировать от гидроцеле?

13. Какие заболевания необходимо дифференцировать от гидроцеле? Гидроцеле диагностируют после пальпации мошонки и яичек и выявления жидкости между листками влагалищной оболочки яичка. Скопление жидкости в мошонке проще всего обнаружить с помощью диафаноскопии — просвечивания мошонки в проходящем свете. Гидроцеле дифференцируют от следующих заболеваний: Киста придатка яичка — аномалия развития, представляющая собой мешотчатое расширение придатка; если киста заполнена сперматозоидами, ее называют сперматоцеле. Пахово мошоночная грыжа — выпячивание петель кишечника через паховый канал в мошонку. Варикоцеле — варикозное расширение вен лозовидного сплетения семенного канатика, в результате чего мошонка при пальпации напоминает мешок с червями. Опухоль — в отличие от гидроцеле, не пропускает свет при диафаноскопии.

ИНФЕКЦИОННЫЕ БОЛЕЗНИ 14. Что такое эпидидимоорхит?

ИНФЕКЦИОННЫЕ БОЛЕЗНИ 14. Что такое эпидидимоорхит? Под эпидидимоорхитом понимают воспаление яичка и его придатка. Инфи цирование яичка и придатка происходит гематогенным или восходящим (через мочеиспускательный канал и семявыносящий проток) путем. Чаще всего эпи [И ди. МООр. ХИТ вызывают; Возбудители венерических болезней, такие как Neisseria gonorrhoea? . Ureaplasma urmlyticum и Chlamydia trachomatis, — обычная причина эпидиднмоорхита в молодом возрасте. Возбудители мочевых инфекций, такие как Escherichia coli, Pseudomontu aentginosa и бактерии рода Klebsiella, как правило, у пожилых мужчин, страдающих аденомой предстательной железы. Вирусы, например вирус эпидемического паротита, которые, в отличие от ранее названных микроорганизмов, достигают яичка гематогенным путем, — основная причина орхита у детей.

15. Что такое баланит?

15. Что такое баланит? Баланит это воспаление кожи головки полового члена, обычно в сочетании с воспалением крайней плоти поститом (баланопостит). Неспецифический бактериальный баланит — почти всегда результат нечистоплотности.

16. О каких болезнях следует думать в первую очередь при эрозировании кожи головки полового члена?

16. О каких болезнях следует думать в первую очередь при эрозировании кожи головки полового члена? § Генитальном герпесе (возбудитель — вирус простого герпеса 2 го типа) начинается с появления пузырьков; они вскрываются, оставляя после себя эрозии, которые покрываются корками и заживают. § Сифилисе (возбудитель — Tveponema pallidum) — у мужчин в типичных случаях протекает с образованием язвочки на половом члене — твердого шанкра, § Мягком шанкре (возбудитель — Haemophilus ducreyi) — проявляется болезненными язвами на отечном фоне и увеличением регионарных лимфоузлов.

17. Как распознать гонорею?

17. Как распознать гонорею? Гонорея проявляется острым воспалением слизистой оболочки мочеиспускательного канала с обильным гнойным отделяемым, в мазках из которого обнаруживается возбудитель— Neisseria gonorrhoeae— попарно расположенные кокки ((диплококки), лежащие в цитоплазме нейтрофилов.

18. Что такое болезнь Пейрони?

18. Что такое болезнь Пейрони? Болезнь Пейрони, или фибропластическая индурация полового члена, — это заболевание неизвестной этиологии, характеризующееся уплотнением белочной оболочки полового члена. Нарастающий фиброз белочной оболочки сопровож дается деформацией полового члена, болезненными эрекциями и болью во время полового акта.

ОПУХОЛИ И ПРЕДОПУХОЛЕВЫЕ ЗАБОЛЕВАНИЯ 19. Назовите самую частую из опухолей мужских половых органов.

ОПУХОЛИ И ПРЕДОПУХОЛЕВЫЕ ЗАБОЛЕВАНИЯ 19. Назовите самую частую из опухолей мужских половых органов. Из всех злокачественных опухолей мужских половых органов на первом месте стоит рак предстательной железы. Но эта опухоль поражает, в основном, пожилых, а среди мужчин младше 40 лет преобладает рак яичка. 20. Расскажите об эпидемиологии опухолей яичка.

Расскажите об эпидемиологии опухолей яичка. § Опухоли яичка редки: при заболеваемости всего 5: 100 000 мужского населения они не достигают и 1% от всех злокачественных опухолей у мужчин. § Пик заболеваемости приходится на возрастную группу 30 40 лет, а минимум заболеваемости — на детей и пожилых. § Более 90% опухолей яичка развиваются из сперматогенного эпителия (герминогенные опухоли). § Более 90% опухолей яичка протекают злокачественно § Примерно у половины больных попытается концентрация сывороточных онкомаркеров — α фетопротеина и хорионического гонадотропина. § Опухоли яичка прекрасно поддаются комбинированной терапии: сочетание комплексных соединений платины с оперативным вмешательством позволяет добиться излечения более чем в 90% случаев.

21. Назовите факторы риска развития рака яичка.

21. Назовите факторы риска развития рака яичка. Нарушение половой дифференцировки. Герминогенные опухоли возникают у 25% больных с дискенезией половых желез, истинным или ложным гермафродитизмом. К счастью, названные состояния редки. Крипторхизм. Эта аномалия развития повышает риск развития герминогенных опухолей в 10 раз. Вопрос о том, само ли аномальное расположение здоровых яичек предрасполагает к опухолевому росту или же яички задерживаются из за того, что они изначально дефектны и. следовательно. более склонны к малигнизации, остается открытым.

22. Каков гистогенез герминогенных опухолей яичка?

22. Каков гистогенез герминогенных опухолей яичка? Герминогенпые опухоли яичка растут из сперматогенного эпителия, выстилающего просвет семенных канальцев. Их предшественницы — вероятно, сперматогонии или стволовые клетки сперматогенного эпителия. Опухолевая трансформация имеет ясные морфологические признаки: злокачественные клетки содержат крупные гиперхромные ядра и обильную цитоплазму, заполненную гликогеном. Пока злокачественные клетки остаются в канальцах (что фактически равносильно карциноме in situ), болезнь называют внутриканальцевой герминогенной опухолью яичка. По истечении некоторого времени клетки приобретают способность к инвазии и распространяются за пределы семенных канальцев.

Как диагностируют внутриканальцевую герминогенную опухоль яичка?

Как диагностируют внутриканальцевую герминогенную опухоль яичка? Внутриканальцевую опухоль обнаруживают случайно, когда во время диагностического поиска по поводу бесплодия проводят биопсию яичка.

На какие клинико морфологические группы разделяют герминогенные опухоли яичка?

На какие клинико-морфологические группы разделяют герминогенные опухоли яичка? Уже более века ведутся оживленные споры о происхождении и морфологической классификации рака яичка, но общепризнанное мнение пока так и не выработано. Поэтому из практических соображений герминогенные опухоли яичка предлагается разделять на две основные группы: Семинома (40%'случаев). Несеминомные герминогенные опухоли (40% случаев). Примерно в 15% случаев опухоли имеют смешанный характер, но, так как несеминомные элементы более злокачественны, чем клетки семиномы, врачебная тактика при смешанных опухолях та же, что и при несеминомиых. Оставшиеся 5% приходятся на редкие герминогенные опухоли — опухоль желточного мешка у детей, сперматоцитарную семиному у пожилых и доброкачественную тератому.
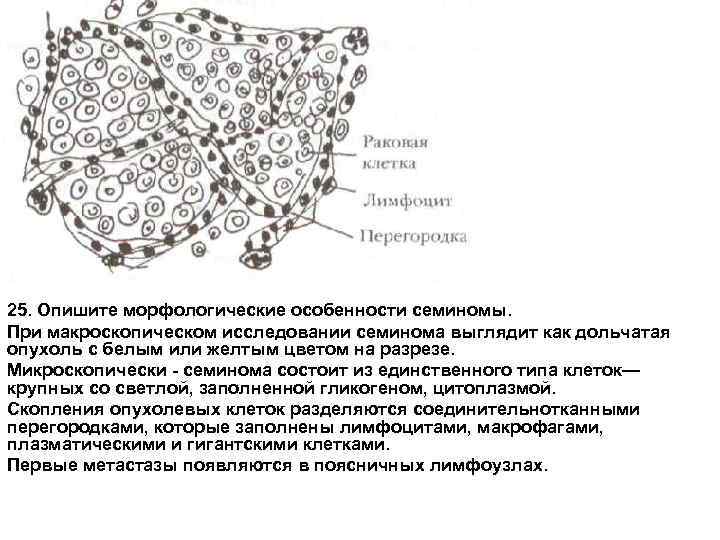
25. Опишите морфологические особенности семиномы. При макроскопическом исследовании семинома выглядит как дольчатая опухоль с белым или желтым цветом на разрезе. Микроскопически семинома состоит из единственного типа клеток— крупных со светлой, заполненной гликогеном, цитоплазмой. Скопления опухолевых клеток разделяются соединительнотканными перегородками, которые заполнены лимфоцитами, макрофагами, плазматическими и гигантскими клетками. Первые метастазы появляются в поясничных лимфоузлах.

26. Как протекает семинома? Болезнь начинается в возрасте 25 -45 лет. Главный клинический признак — объемное образование мошонки. Болезнь обычно диагностируют на ранней стадии, когда опухоль еще не вышла за пределы яичка; с метастазами в регионарные лимфоузлы приходится иметь дело гораздо реже, а отдаленные метастазы сейчас практически не встречаются. Серологических маркеров семиномы не существует. Лечение комбинированное: операция, лучевая терапия и химиотерапия. Полностью излечить удается более 90% больных

Расскажите о морфогенезе несеминомных герминогенных опухолей яичка.

• Несеминомные герминогенные опухоли морфологически крайне разнообразны, хотя и происходят из единого источника — эмбриональных стволовых клеток. Безудержная пролиферация эмбриональных стволовых клеток без дифференцировки приводит к развитию эмбрионального рака. Одновременная дифференцировка эмбриональных клеток по нескольким направлениям с образованием лежащих вперемешку клеток соматических (нервная, хрящевая) и внезародышевых (желточного мешка, трофобласта) тканей приводит к формированию тератокарциномы. Иногда эмбриональные стволовые клетки дифференцируются лишь в одном направлении, так что растущая опухоль состоит лишь uз одного типа клеток, который определяет название опухоли: из клеток трофобласта — хориокарцинома; из клеток желточного мешка — опухоль желточного мешка; из соматических клеток — тератома.

28. Как протекают несеминомные герминогенные опухоли яичка?

28. Как протекают несеминомные герминогенные опухоли яичка? Болезнь начинается в возрасте 20 45 лет. Главный клинический признак — объемное образование мошонки. Метастазы встречаются чаще, чем при семиноме, Более чем у 80% больных повышена сывороточная концентрация онкомаркеров — а фетопротеина и/или хорионического гонадотропина. Лечение комбинированное: операция и химиотерапия. Вероятность полного излечения — около 90%.

29. Что такое смешанные герминогенные опухоли яичка?

29. Что такое смешанные герминогенные опухоли яичка? Герминогенные опухоли, содержащие как клетки семиномы, так и несеминомные компоненты, называются смешанными. Злокачественность течения плопухолей обусловлена, в первую очередь, эмбриональными клетками, поэтом) врачебная тактика при данных опухолях такая же, как при несеминомных.

30. Какова доля эмбрионального рака, хориокарциномы и опухоли желточного мешка среди всех несеминомных герминогенных опухолей яичко у взрослых мужчин? У взрослых мужчин все названные опухоли редки и значительно уступают по частоте тератокарциноме — опухоли, содержащей эмбриональные клетки и дифференцирующиеся из них ткани. Истинный эмбриональный рак составляет только 3% от всех герминогенных опухолей яичка. Хориокарцинома яичка крайне редка и встречается лишь в одном случае из тысячи. Опухоли желточного мешка у взрослых практически не бывает.

Расскажите об опухоли желточного мешка. Опухоль желточного мешка, или опухоль энтодермального синуса поражает яички в раннем детском возрасте. Болезнь отличается следующими особенностями: большинство (99%) больных — дети младше 4 лет. клетки опухоли напоминают клетки желточного мешка внезародышевого органа, который связан с передней брюшной стенкой эмбриона и редуцируется к 16 й нед. беременности; т. е. опухоль желточного мешка состоит из внезародышевых тканей, чем сходна с хориокарциномой — опухолью из тканей плаценты. Опухолевые клетки располагаются по разному, но патогномонична их организация в своеобразные клубочковые структуры— тельца Шиллера—Дюваля. В сыворотке всех больных ↑ концентрация (α фетопротеина, что делает этот онкобелок полезным диагностическим маркером опухоли желточного мешка. Прогноз благоприятный вероятность излечения достигает 100%.

Какие болезни относятся к опухолям полового тяжа и стромы яичка? Негерминогенные опухоли (опухоли полового тяжа и стромы яичка) составляют не более 5% от всех первичных опухолей яичка. К ним относятся: Опухоль из клеток Лейдига (лейдигома) состоит из пластов высокодифференцнрованных клеток с округлыми ядрами и обильной эозинофильной цитоплазмой. Опухолевые клетки очень напоминают нормальные клетки Лейдига, вплоть до того, что содержат типичный для этого клеточного типа кристаллоид Райнке. Опухоль из клеток Сертоли (сертолиома) состоит из тяжей опухолевых клеток или из окруженных базальной мембраной тубулярных структур.

33. Охарактеризуйте опухоль из клеток Лейдига. Опухоль из клеток Лейдига встречается с одинаковой частотой во всех возрастных группах. Опухоль чаще доброкачественная, реже— низкой степени злокачественности, поэтому прогноз при ней достаточно благоприятный. На основании лишь только микроскопического исследования отличить доброкачественную опухоль от злокачественной невозможно. Как правило, опухоль гормонально активна, хотя иногда может и не выделять гормоны. Опухолевые клетки способны вырабатывать андрогены или эстрогены. Избыточное содержание андрогенов в крови мальчиков ведет к их преждевременному половому созреванию и макрогенитосомии, а у взрослых клинически не проявляется. Чрезмерная выработка эстрогенов у взрослых приводит к развитии) гинекомастии.

34. Какие опухоли яичка преобладают у пожилых? У пожилых первичные герминогенные и негерминогенные опухоли яичка намного уступают по частоте метастазам в яичко лимфомы, рака предстательной железы и злокачественных опухолей желудочно кишечного тракта.

Расскажите о злокачественных опухолях полового члена. Злокачественные опухоли полового члена редко встречаются в США; гораздо чаще они наблюдаются в развивающихся странах Южной Америки. Азии и Африки. К факторам риска относятся нечистоплотность и инфекция вирусом папилломы человека. Почти всегда злокачественная опухоль полового члена представляет собой плоскоклеточный рак. Обычно опухоль выглядит как язва или плотная бляшка на половом члене. Редкий вариант плоскоклеточного рака низкой степени злокачественности — крупная бородавчатая опухоль полового члена, известная как гигант ская кондилома Бушке—Левенштейна. Первые метастазы появляются в паховых лимфоузлах. 5 летняя выживаемость при проведении современной терапии составляет более 60%.

36. Что такое болезнь Боуэна и эритроплазия Кайра? Оба названия используют для обозначения одного и того же заболевания. Исторически болезнью Боуэна называли плоскоклеточный рак in situ тела поло вого члена. Эритроплазия Кайра — это карцинома in situ головки полового члена, имеющая вид красных бляшек. В 10 20% случаев эти изменения со временен прогрей и|)к>1 в niina. t. Hniu. iii плоскоклеточный рак. 37. Что такое остроконечная кондилома? О) гроконечная кондилома, или генитальная бородавка, называется также вирусной папилломой, поскольку связана с инфекцией вирусом папилломы че ловека. Остроконечные кондиломы чаще всего возникают на головке полового члена, но могут расти и на коже его тела. Покрывающий остроконечные кондило мы плоский эпителий гиперплазирован и содержит койлоциты {эпителиальные клетки с перинуклеарными вакуолями) — морфологический признак папилло мавирусной инфекции. Вирусные штаммы, вызывающие остроконечные кон диломы, неонкогенны, поэтому сами кондиломы не обладают злокачественным потенциалом и не трансформируются в рак. Остроконечные кондиломы не следует путать со сходными по названию широкими кондиломами — плоскими бляшками, характерными для вторичного сифилиса. Широкие конди. Аомы могут появляться не только на половых органах, но и на других участках тела, особенно на ладонях и подошвах.

36. Что такое болезнь Боуэна и эритроплазия Кайра? Оба названия используют для обозначения одного и того же заболевания. Исторически болезнью Боуэна называли плоскоклеточный рак in situ тела полового члена. Эритроплазия Кайра — это карцинома in situ головки полового члена, имеющая вид красных бляшек. В 10 20% случаев эти изменения со временен прогрессируют в инвазивный плоскоклеточный рак.

Что такое остроконечная кондилома? Остроконечная кондилома, или генитальная бородавка, называется также вирусной папилломой, поскольку связана с инфекцией вирусом папилломы человека. Остроконечные кондиломы чаще возникают на головке полового члена, но могут расти и на коже его тела. Покрывающий остроконечные кондиломы плоский эпителий гиперплазирован и содержит койлоциты (эпителиальные клетки с перинуклеарными вакуолями) — морфологический признак папилло мавирусной инфекции. Вирусные штаммы, вызывающие остроконечные кондиломы, неонкогенны, поэтому сами кондиломы не обладают злокачественным потенциалом и не трансформируются в рак. Остроконечные кондиломы не следует путать со сходными по названию широкими кондиломами — плоскими бляшками, характерными для вторичного сифилиса. Широкие кондиломы могут появляться не только на половых органах, но и на других участках тела, особенно на ладонях и подошвах.

Что такое доброкачественная нодулярная гиперплазия предстательной железы? Доброкачественная нодулярная гиперплазия предстательной железы, иначе известная как узловая гиперплазия или аденома предстательной железы широко распространенное среди пожилых мужчин заболевание. Патогенез связан со снижением нормального отношения тестостерона к эстрогенам, в результате чего концентрация тестостерона в крови надает, а концентрация эстрогенов относительно возрастает. Считается, что в ответ начинают пролиферировать клетки средней доли предстательной железы. Остается неясным, почему: Увеличивается преимущественно средняя доля предстательной железы. Болезнь чаще возникает у негров, чем среди белого населения. Распространенность болезни неодинакова в разных странах и особенно высока в США и Западной Европе. Отсутствует связь с раком предстательной железы.

39. Опишите морфологию доброкачественной нодулярной гиперплазии предстательной железы. Макроскопические изменения: Железа крупная, плотная или, напротив, мягко эластичная на ощупь, иногда бугристая. Гиперпластические узлы растут из центра железы и сжимают ее боковые доли. Сдавленная периферическая часть железы превращается в хирургическую капсулу, названную так потому, что во время надлобковой простатэктомии из нее вылущивают гиперпластические узлы. Мочеиспускательный канал деформирован сжимающими его гиперпластическими узлами: он сужен, удлинен и может быть извитым. Отдельные узлы, выпячивающиеся на ножке в просвет мочевого пузыря, могут попадать в просвет мочеиспускательного канала и закупоривать его п<> принципу шарового клапана.
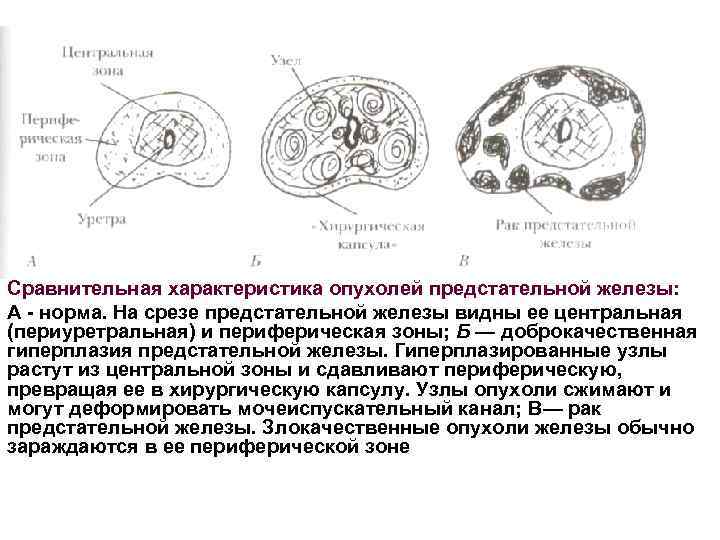
Сравнительная характеристика опухолей предстательной железы: А норма. На срезе предстательной железы видны ее центральная (периуретральная) и периферическая зоны; Б — доброкачественная гиперплазия предстательной железы. Гиперплазированные узлы растут из центральной зоны и сдавливают периферическую, превращая ее в хирургическую капсулу. Узлы опухоли сжимают и могут деформировать мочеиспускательный канал; В— рак предстательной железы. Злокачественные опухоли железы обычно зараждаются в ее периферической зоне

Микроскопические изменения: Гиперплазированные железы выстланы кубическими и высокими цилиндрическими эпителиальными клетками, часто организующимися в сосочковые структуры. Сохранен план строения простатических желез: их эпителий двухслойный и состоит из внутреннего (обращенного в просвет желез) слоя секреторных эпителиальных клеток и наружного (лежащего на базальной мембране) слоя базальных клеток. Происходит также гиперплазия клеток стромы: гладкомышечных клеток и фибробластов. 40. Какие патологические изменения органов мочеполовой системы сопровождают обструкцию мочевых путей увеличенной предстательной железой? Сужение и извитость мочеиспускательного канала. Увеличение просвета и гипертрофия стенки мочевого пузыря, придающая внутренней поверхности пузыря трабекулярный вид. Цистит. Формирование камней из за роста бактериальной флоры в застаивающейся моче. Простатит и эпидидимоорхит в результате распространения инфекциимочевого пузыря на эти органы. Гидроуретер и гидронефроз (скопление жидкости в расширенном просвете мочеточника и в чашечно лоханочной системе почки) с постепенным нарастанием хронической почечной недостаточности.

41. Какова клиническая картина доброкачественной гиперплазии предстательной железы? Проявлення болезни связаны со сдавленней мочеиспускательного канала и наступающей из за этого задержкой мочи. К ним относятся: Дизурия (частые позывы на мочеиспускание, затрудненное начало мочеиспускания, слабая струя мочи, чувство неполного опорожнения мочевого пузыря). Инфекции нижних мочевых путей. Дисфункция нижних мочевых путей, проявляющаяся задержкой и/илинедержанием мочи. 42. Насколько широко распространен рак предстательной железы? Рак предстательной железы — самая частая среди мужчин злокачественная опухоль. Как причина смерти от онкологических заболеваний он стоит на втором месте, уступая первое раку легкого.

43. Расскажите об эпидемиологии рака предстательной железы. Рак предстательной железы — болезнь пожилых: чем старше мужчина, тем выше вероятность опухолевого роста. Факторы риска изучены плохо, но очевидно, что они включают в себя принадлежность к определенным этническим группам и неблагоприятный семейный анамнез. Несомненную роль в патогенезе заболевания играют мужские половые гормоны: раком предстательной железы никогда не болеют мужчины, кастрированные до полового созревания. При массовых обследованиях на наличие рака предстательной железы и проведении у больных мужчин динамического наблюдения за опухолью определяют концентрацию в крови простатического специфического антигена— высокочувствительного, хотя и недостаточно специфичного онкомаркера.

44. Опишите морфологию рака предстательной железы. Рак предстательной железы растет в виде множественных плотных узлов — преимущественно в периферической зоне и, в частности, в задней долепредстательной железы, поэтом) обычно пальпируется при пальцевом ректальном исследовании. Микроскопически рак предстательной железы имеет строение аденокарциномы с резко выраженным стромальным компонентом. Опухоль склонна прорастать в прилежащие органы малого таза: нервы, семенные пузырьки, мочевой пузырь, прямую кишку. Типичны мп; к i ; иы it pel попарные лимфоузлы и кости (особенно в позвонки и крестец). Метастазы в кости обычно носят остеопластически. Й характер (сопровождаются разрастанием костной ткани и соответствующим затемнением нарентгенограммах) и повышают сывороточный уровень щелочной фосфаталы. 45. Для чего используют классификацию Глисона? Классификация Глисона предназначена для отнесения рака предстатель ной железы к той или иной степени злокачественности. Опухоли, попадающие согласно : ппй классификации и группу низкой злокачественности, имеют бла гоприятный прогноз, в то время как высокозлокачественные опухоли всегда оканчиваются летально.

46. Что понимают под латентным раком предстательной железы? Рак предстательной железы, никак себя не проявляющий клинически и впер вые выявленный случайно при микроскопическом исследовании ткани предста тельной железы, взятой прижизненно или на вскрытии, называется латентным. Латентный рак предстательной железы обнаруживается у 14 30% всех мужчин старше 50 лет и почти у 70% мужчин старше 80 лет, по данным разных авторов. 47. Какие инструментальные и лабораторные диагностические методы особенно информативны в отношении рака предстательной железы? Биопсия предстательной железы достаточно легка в выполнении и позволяет поставить достоверный диагноз рака. ичлеиивинш предстательной железы выявляет подозрительные на рак гииерэхогенные участки и повышает надежность гистологического диагноза (прицельная биопсия под контролем ультразвука дает более точные результаты, чем слепая). Компьютерная томография позволяет определить распространенностьрака предстательной железы, т. е. установить стадию опухолевого процесса. Определение сывороточной концентрации простатического специфического антигена удобно для массового обследования групп высокого риска; однакоконцентрация этого антигена часто повышается при доброкачественнойгиперплазии предстательной железы и простатите, а при некоторых недифференцированных карциномах предстательной железы, напротив, остается в пределах нормы (до 4 нг/мл).

48. Каков прогноз при раке предстательной железы? Прогноз зависит от стадии опухоли и степени дифференцировки опухоле вых клеток. Он благоприятным при ограниченных высокодифференцированных опухолях (десятилетняя выживаемость— 95%), хуже при низкодифферении рованных опухолях, прорастающих в прилежащие ткани (пятилетняя выжива емость — 50%), и крайне неблагоприятный при низкодифференцированных опухолях, метастазирующих в отдаленные органы и кости (продолжительность жизни — не более 2 3 лет). 49. Какова тактика ведения больных раком предстательной железы? При высокодифференцированно. Й опухоли, ограниченной предстательной железой (опухоли низкой степени злокачественности), отдают предпочтение выжидательной тактике, поскольку целесообразность ранней простатэктомии в таких случаях не доказана. Определенных успехов удалось достичь при про ведении комбинированной терапии высокозлокачественных опухолей, однако окончательные результаты пока не слишком обнадеживают.

50. Назовите основные оперативные вмешательства на предстательной железе. В лечении доброкачественной гиперплазии предстательной железы ис пользуют трансуретральную резекцию последней — операцию, которую врачи, разговаривая с пациентами, часто сравнивают с прочисткой засорившегося во допровода. При раке предстательной железы бывает показана тотальная простатэктомия. 51. Какие неблагоприятные последствия несет за собой простатэктомия? К самым частым постоперационным осложнениям относятся недержание мочи и ЮШОтенцня. После тотальной простатэктомии, проведенной по пово ду рака предстательной железы, лишь 5% больных способны к половому акту, а 15 20% больных страдают недержанием мочи.
Б-ни мужской половой.ppt