BOLEZNI_MOChEVOJ_SISTEM_U_DETEJ_1.ppt
- Количество слайдов: 38
БОЛЕЗНИ МОЧЕВОЙ СИСТЕМЫ У ДЕТЕЙ

Особенности мочевой системы у детей • масса почек 1 : 100 ( к массе тела) • околопочечная клетчатка слабо развита → почки более подвижны до 5 -8 лет • дольчатое строение до 2 -5 лет • мозговой слой преобладает над корковым 1: 4 • ЮГА формируется к 2 годам • малая фильтрующая ; ограничены реабсорбционная и секреторная функции • незрелость осморецепторов →сниженная концентрационная функция • при грудном вскармливании – физиологический ацидоз

• в первые 3 -5 дней транзиторная олигурия, моча мутноватая, красновато-кирпичного цвета ( много мочевой кислоты) • слабое развитие мышечной и эластической ткани стенок мочевыводящих путей → частые рефлюксы • лоханки широкие , мочеточники отходят под прямым углом до 5 лет→ частые рефлюксы • мочеточники более извиты, гипотоничны и имеют больший диаметр→ частые рефлюксы • недостаточность пузырно-мочеточникового соустья → частые рефлюксы • мочевой пузырь над симфизом; его емкость новорожденные- 50 мл, 1 год- 100 мл, 5 -9 лет -150 -200 мл, 12 -14 лет- 300 -400 мл • в грудном возрасте кривизна уретры выражена сильнее
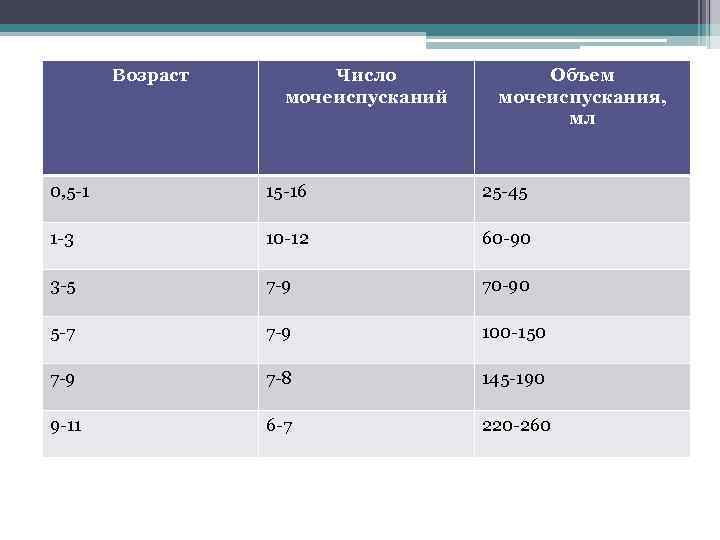
Возраст Число мочеиспусканий Объем мочеиспускания, мл 0, 5 -1 15 -16 25 -45 1 -3 10 -12 60 -90 3 -5 7 -9 70 -90 5 -7 7 -9 100 -150 7 -9 7 -8 145 -190 9 -11 6 -7 220 -260
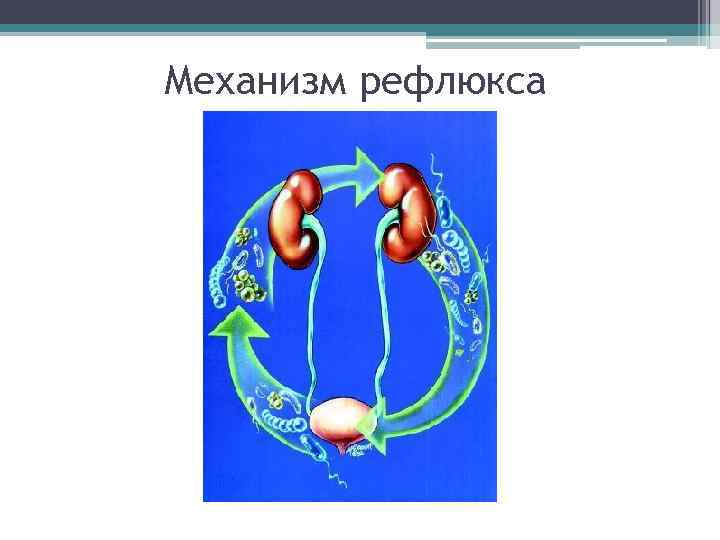
Механизм рефлюкса

БОЛЕЗНИ МОЧЕВОЙ СИСТЕМЫ У ДЕТЕЙ: I ) Наследственные и врожденные заболевания II ) Приобретенная патология ( преобладает мочевая инфекция)

Наследственные и врожденные заболевания 1) Аномалии развития почек, мочеточника, мочевого пузыря, уретры 2) Тубулопатии : первичные , вторичные 3) Наследственный нефрит 4) Эмбриональные опухоли ( опухоль Вильямса)
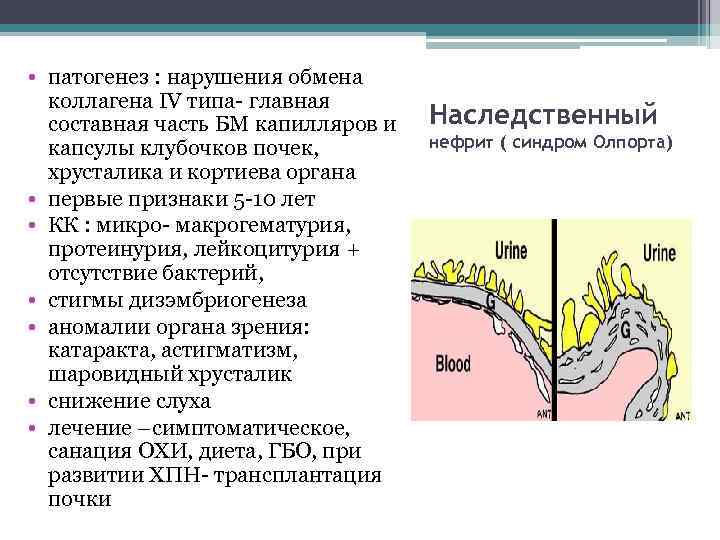
• патогенез : нарушения обмена коллагена IV типа- главная составная часть БМ капилляров и капсулы клубочков почек, хрусталика и кортиева органа • первые признаки 5 -10 лет • КК : микро- макрогематурия, протеинурия, лейкоцитурия + отсутствие бактерий, • стигмы дизэмбриогенеза • аномалии органа зрения: катаракта, астигматизм, шаровидный хрусталик • снижение слуха • лечение –симптоматическое, санация ОХИ, диета, ГБО, при развитии ХПН- трансплантация почки Наследственный нефрит ( синдром Олпорта)

Тубулопатии ( канальцевые дисфункции) • Сопровождающиеся рахитоподобными изменениями скелета ( фосфат-диабет) • С полиурией ( почечный несахарный диабет) • С нефролитиазом ( цистинурия, глицинурия)
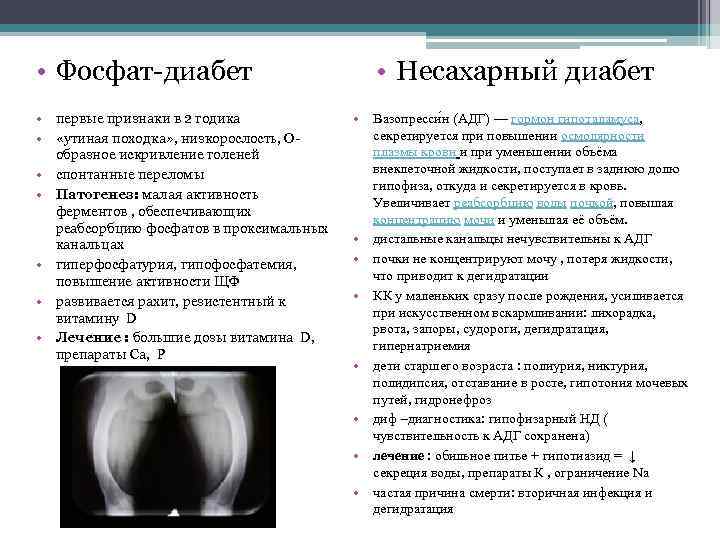
• Фосфат-диабет • первые признаки в 2 годика • «утиная походка» , низкорослость, Ообразное искривление голеней • спонтанные переломы • Патогенез: малая активность ферментов , обеспечивающих реабсорбцию фосфатов в проксимальных канальцах • гиперфосфатурия, гипофосфатемия, повышение активности ЩФ • развивается рахит, резистентный к витамину D • Лечение : большие дозы витамина D, препараты Са, Р • Несахарный диабет • Вазопресси н (АДГ) — гормон гипоталамуса, секретируется при повышении осмолярности плазмы крови и при уменьшении объёма внеклеточной жидкости, поступает в заднюю долю гипофиза, откуда и секретируется в кровь. Увеличивает реабсорбцию воды почкой, повышая концентрацию мочи и уменьшая её объём. • дистальные канальцы нечувствительны к АДГ • почки не концентрируют мочу , потеря жидкости, что приводит к дегидратации • КК у маленьких сразу после рождения, усиливается при искусственном вскармливании: лихорадка, рвота, запоры, судороги, дегидратация, гипернатриемия • дети старшего возраста : полиурия, никтурия, полидипсия, отставание в росте, гипотония мочевых путей, гидронефроз • диф –диагностика: гипофизарный НД ( чувствительность к АДГ сохранена) • лечение : обильное питье + гипотиазид = ↓ секреция воды, препараты К , ограничение Na • частая причина смерти: вторичная инфекция и дегидратация

Опухоль Вильямса (эмбриональная аденомиосаркома почки) • быстро метастазирует в легкие, печень, костный мозг • КК: боли в животе, недомогание, снижение аппетита, бледность кожи, необъяснимое повышение температуры тела. • Впервые опухоль часто обнаруживается родителями при купании ребенка, пеленании • ОАК: анемия, лейкопения • ОАМ : микрогематурия • Диагностика : УЗИ • Лечение комбинированное : сочетание операции с лучевой терапией и химиотерапией • Среди детей старшего возраста частота 5 -летней выживаемости после лечения составляет 30 -50%, а у детей до года она составляет 80 -90%.

Приобретенная патология 1) Мочевая инфекция 2) Гломерулонефрит 3) Вторичные заболевания почек ( СКВ, туберкулёз, пурпура Шенлейн-Геноха) 4) Мочекаменная болезнь 5) Опухоли
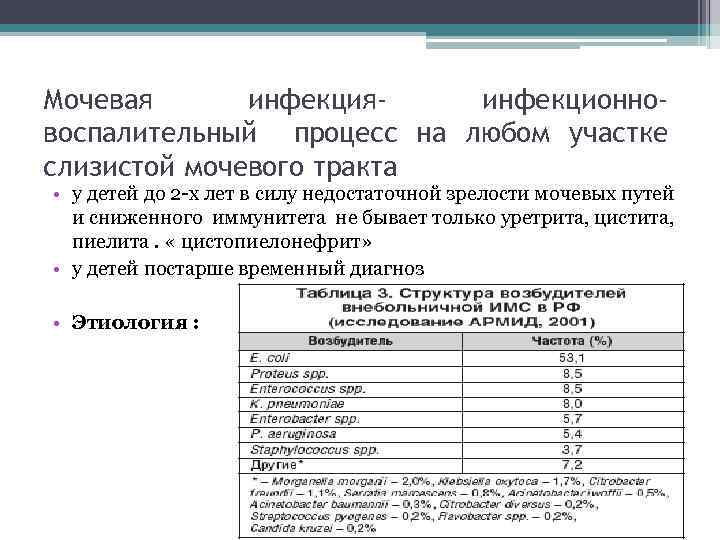
Мочевая инфекцияинфекционновоспалительный процесс на любом участке слизистой мочевого тракта • у детей до 2 -х лет в силу недостаточной зрелости мочевых путей и сниженного иммунитета не бывает только уретрита, цистита, пиелита. « цистопиелонефрит» • у детей постарше временный диагноз • Этиология :

Патогенез Пути проникновения возбудителя: • Гематогенный ( новорожденные и маленькие) • Восходящий ( девочки чаще) • Способствующие факторы : пузырно-мочеточниковый рефлюкс нейрогенная дисфункция МП нарушение оттока мочи ( пороки , МКБ) • Другие факторы: инфекциии и гестоз у матери асфиксия в родах сепсис новорожденных расстройства ЖКТ рахит глистные инвазии, очаги хронической инфекции
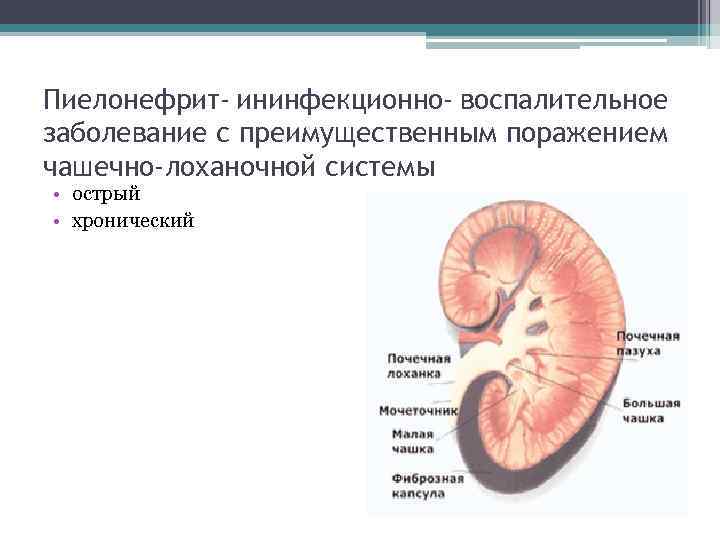
Пиелонефрит- ининфекционно- воспалительное заболевание с преимущественным поражением чашечно-лоханочной системы • острый • хронический
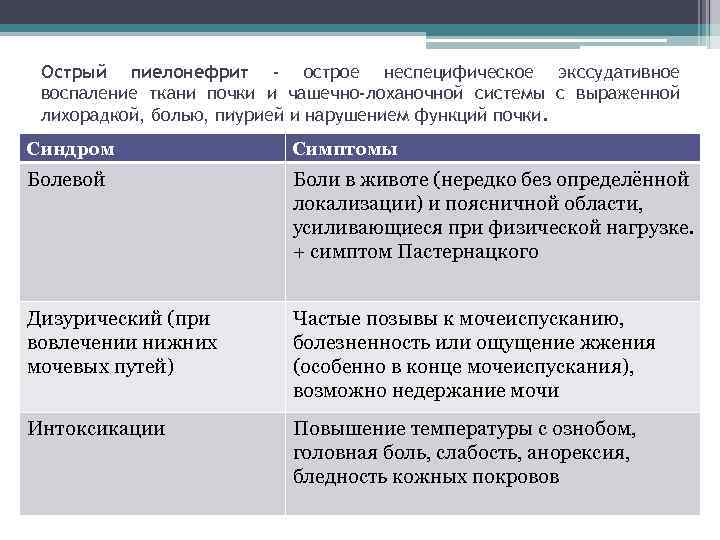
Острый пиелонефрит - острое неспецифическое экссудативное воспаление ткани почки и чашечно-лоханочной системы с выраженной лихорадкой, болью, пиурией и нарушением функций почки. Синдром Симптомы Болевой Боли в животе (нередко без определённой локализации) и поясничной области, усиливающиеся при физической нагрузке. + симптом Пастернацкого Дизурический (при вовлечении нижних мочевых путей) Частые позывы к мочеиспусканию, болезненность или ощущение жжения (особенно в конце мочеиспускания), возможно недержание мочи Интоксикации Повышение температуры с ознобом, головная боль, слабость, анорексия, бледность кожных покровов

Особенности у детей раннего возраста: • преобладание внепочечных симптомов. • заболевание начинается с гипертермии, нарастающих признаков токсикоза и эксикоза. • возбуждение в первые дни , сменяется адинамией. • явления менингизма • диспептические явления могут преобладать над дизурическими. • напоминает сепсис и сопровождается изменениями не только в почках, но также в печени, надпочечниках и ЦНС. • Осложнения. сепсис, апостематозный нефрит (интерстициальный нефрит, характеризующийся формированием множественных гнойных очагов, особенно в корковом слое почки), карбункул почки, паранефрит, пионефроз и некроз почечных сосочков

Диагностика • АМ: мутная; пиурия ( нейтрофилы); бактериурия(50 000 -100 000) • АК: анемия; лейкоцитоз со сдвигом лейкоцитарной формулы влево; увеличение СОЭ, концентрации Среактивного белка; диспротеинемия ; повышенный титр сывороточных антител к бактериям, выделенным из мочи. • УЗИ органов мочевыделения для уточнения размеров, положения, особенностей анатомического строения почек (удвоение, гипоплазия и др. ) и состояния собирательной системы

Лечение • постельный режим • диета с ограничением экстрактивных веществ, оказывающих раздражающее действие (перец, лук, чеснок, насыщенный бульон, копчёности, кофе ) больше свежих фруктов и овощей с диуретическими свойствами (арбузы, дыни, кабачки, огурцы) • увеличить приём жидкости на 50% по сравнению с возрастной нормой • Антибиотики (7 -14 дней) : «Защищенные» пенициллины [амоксициллин+клавулановая кислота (например, амоксиклав, аугментин), ампициллин+сульбактам (например, уназин)] • Цефалоспорины II поколения (цефуроксим ) • Цефалоспорины III поколения (цефотаксим ) • Аминогликозиды (амикацин ) • после АБ - уросептики из группы нитрофуранов: фуразидин (фурагин) в дозе 5 -8 мг/сут. • длительность лечения 1 -3 мес - до полной санации мочи • щелочная минеральная вода (Смирновская, Ессентуки 20)

Хронический пиелонефрит - прогрессирующее воспаление ткани и канальцев почек, вызывающее деструктивные изменения в чашечно-лоханочной системе и сморщивание почки • обычно исход острого процесса • переходу способствуют факторы : дисплазия почечной паренхимы, пузырномочеточниковый рефлюкс, цистит, вульвовагинит, пониженный иммунитет, неадекватное лечение острого пиелонефрита

Клиническая картина • манифестное течение с рецидивами эпизоды обострений +бессимптомные периоды. Рецидивы провоцируются обычно ОРВИ. Во время рецидива симптомы : лихорадка, озноб, боли в животе (чаще, чем в пояснице), дизурия, воспалительные изменения периферической крови, характерные изменения в моче, бактериурию. Вне обострения : быстрая утомляемость, головная боль, бледность кожных покровов и видимых слизистых оболочек, астенизация ← хроническая интоксикация. Нет лейкоцит- бактериурии • При латентном течении клинические проявления отсутствуют, но обнаруживаются изменения в моче (лейкоцитурия, бактериурия).

Диагностика • экскреторная урография : размеры, контуры, расположение и подвижность почек, состояние чашечно-лоханочной системы, мочеточников, мочевого пузыря, расчёт ренокортикального индекса и определение соответствия площади почек возрасту ребёнка. • микционная цистоуретрография : отсутствие или наличие рефлюкса; представление о форме и величине мочевого пузыря, наличие дивертикулов и камней. • цистоскопия : характер изменений слизистой оболочки мочевого пузыря, аномалии его развития, расположение и форма устьев мочеточников. • радиоизотопная нефрография позволяет выявить преимущественно одностороннее нарушение секреции и экскреции изотопа проксимальными канальцами, снижение почечного плазмотока. • динамическая нефросцинтиграфия позволяет получить информацию о состоянии функционирующей паренхимы почек. • исследование мочи на присутствие АТ , фиксированных на бактериях (РИФ). • экскреция аминокислот, фосфора, оксалатов и уратов.

Лечение ХП • при обострении показана госпитализация. • Постельный режим весь лихорадочный период • стол № 5 по Певзнеру, молочно-растительные блюда ; на 7 -10 -й день, вводят мясо и рыбу. Исключают пряности, экстрактивные вещества, консервы, жареное мясо. обильное питьё компотов, морсов, киселя, соков, минеральных вод. • АБ+ нитрофураны • оперативное устранение рефлюкса • витамины А, Е, В 6 • в период стойкой клинико-лабораторной ремиссии детям назначают закаливающие процедуры (обтирание, плавание в закрытых бассейнах), массаж, лечебную гимнастику.
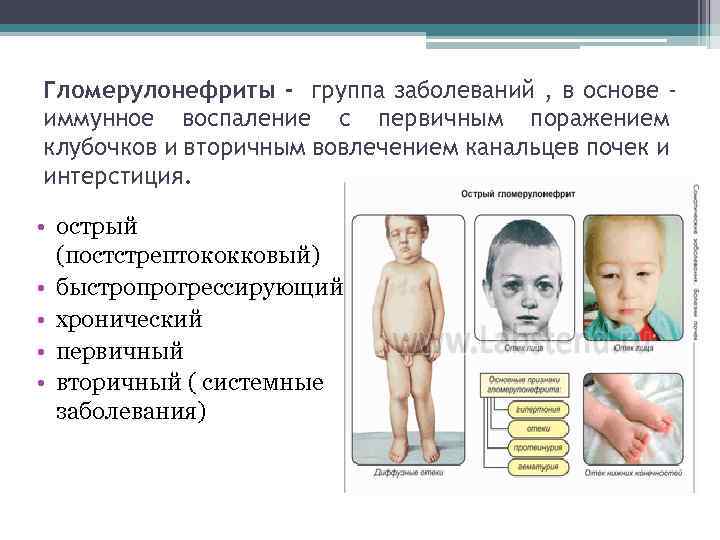
Гломерулонефриты - группа заболеваний , в основе иммунное воспаление с первичным поражением клубочков и вторичным вовлечением канальцев почек и интерстиция. • острый (постстрептококковый) • быстропрогрессирующий • хронический • первичный • вторичный ( системные заболевания)

Острый (постстрептококковый) 1) циклическое течение 2) ациклическое ( моносимптомное) • Этиология : нефритогенные штаммы ßгемолитического стрептококка группы А • Патогенез: АТ к антигенами стрептококка , образуют иммунные комплексы + взаимодействовуют с собственными антигенами→ повреждение структур нефрона; токсины стрептококка повреждают ткани почек→денатурации белков мембран и клеток нефрона →синтез нефроцитотоксических аутоантител и лимфоцитов. Болезнь из иммунокомплексной становится аутоантительной.

Клиника • через 1 -3 нед после перенесённой стрептококковой инфекции • нефритический синдромом с экстраренальныеми (отёки, повышение артериального давления, изменения со стороны сердца и ЦНС) и ренальными (олигурия, гематурия, протеинурия, цилиндрурия) симптомами • Циклическое течение • Ациклическое течение изолированный мочевой синдром, нет экстраренальных проявлений

Циклическое течение 1 период развёрнутых проявлений ▫ Головная боль, тошнота, рвота, боль в поясничной области, жажда, уменьшается диурез, отёки на лице, более выраженные по утрам, затем отёки распространяются на конечности и туловище. моча приобретает цвет мясных помоев, может быть буроватой и даже цвета чёрного кофе повышение АД (как систолического, так и диастолического). , изменения сосудов глазного дна: возможны геморрагии и отёк диска зрительного нерва, тахикардия, реже брадикардия, приглушённость тонов сердца, ослабление I тона на верхушке сердца, усиление II тона над аортой. Расширение границы относительной тупости сердца; олигурия , 2 период обратного развития : появляется полиурия, пропадают отёки и макрогематурия, нормализуется. АД. ; исчезают сонливость, тошнота, головная боль, так купируются отёк ЦНС и спазм сосудов головного мозга. 3 период полной клинико-лабораторной ремиссии через 1, 5 -2 мес моча- в норме. . инволюция изменений в почках - через 1 -2 года. отдельные клинические симптомы ≥ 6 мес, - затяжное течение острого ; ≥ 1 года -хронический нефрит.

Осложнения: эклампсия, ОПН, ОСН • эклампсия (ангиоспастическая энцефалопатия), обусловленная спазмом сосудов головного мозга и его отёком; проявляется тонико-клоническими судорогами, после предвестников (головная боль, тошнота, рвота, нарушения зрения). повышение. АД ; сознание отсутствует, кожные покровы и слизистые оболочки цианотичны, дыхание - неровное, хрипящее, появляется пена изо рта, происходит непроизвольное мочеиспускание. При отсутствии своевременной адекватной терапии возможен летальный исход от кровоизлияния в головной мозг.

• ОПН : резкое сокращение или прекращение мочевыделения. В результате происходит задержка воды, азотистых шлаков и калия в организме. Развиваются гипергидратация и метаболический ацидоз. С 3 -5 -го дня к олигоанурии + диспептические расстройства (анорексия, тошнота, повторная рвота, диарея) + геморрагический синдром+ признаки поражения ЦНС и сердечно-сосудистой системы. Выявляют тяжёлую анемию и лейкоцитоз. Ребёнок впадает в уремическую кому. • Острая сердечно-сосудистая недостаточность у детей возникает редко. Резкое увеличение размеров печени, нарастание периферических отёков и клинической картиной отёка лёгких (обычно он и становится причиной смерти больного).

Лабораторные исследования • ОАМ: протеинурия (до 1 -2 г/сут), гематурия (от микро- до макрогематурии), цилиндрурию (гиалиновые, зернистые и эритроцитарные цилиндры); в первые дни можно обнаружить лейкоцитурию(сегментоядерные нейтрофилы, эозинофилы и лимфоциты ) • ОАМ : нейтрофильный лейкоцитоз, эозинофилия, повышение СОЭ, анемия. • снижение клубочковой фильтрации, небольшое увеличение содержания азотистых шлаков, диспротеинемия , гипокомплементемию, ацидоз. • Серологическое исследование крови : повышенные титры АСЛО, антистрептогиалуронидазы, антистрептокиназы. На первой неделе болезни выявляют ЦИК и снижение концентрации С 3 фракции комплемента. В сыворотке крови повышается концентрация Ig. G, Ig. M, редко Ig. A. • Нарушения в системе свёртывания крови : сокращение протромбинового времени, повышение протромбинового индекса, снижение содержания антитромбина III, угнетение фибринолитической активности, появление продуктов деградации фибрина и фибриногена в сыворотке крови и моче.

Лечение • постельный режим, покой, тепло • первые дни бессолевой стол ( до нормализации АД и исчезновения отеков) • АБ ( пенициллинового ряда) 1, 5 -2 мес • гепарин 75 -150 мг для ↓ внутрисосудистого свертывания • ингибиторы АПФ (каптоприл), внутривенно назначают 2, 4% раствор эуфиллина в 10 -20% растворе глюкозы с последующей инфузией фуросемида (1 -4 мг/кг)

Быстропрогрессирующий гломерулонефрит (подострый, злокачественный, экстракапиллярный, с полулуниями) • чрезвычайно высокая активность патологического процесса, • тяжёлое прогрессирующее течение, • нарастающая почечная недостаточность с развитием терминальной уремии в течение нескольких недель или месяцев. • как вариант первичного гломерулонефрита у детей наблюдают редко (в 3 -5% случаев), преимущественно у подростков.

Лечение • сочетание плазмафереза и пульс-терапии метилпреднизолоном в дозе 20 -30 мг/кг и/или циклофосфамидом по 12 -14 мг/кг внутривенно капельно через день или 3 дня подряд. • потом больного переводят на 4 -компонентную терапию (глюкокортикоиды + цитостатики + антикоагулянты + антиагреганты) • при быстром исходе ГН в терминальную хроническую почечную недостаточность показаны гемодиализ и трансплантация почки.

Хронический гломерулонефрит - гломерулопатии, характеризующиеся прогрессирующими воспалительными, склеротическими и деструктивными изменениями с исходом в ХПН • З формы: гематурическая нефротическая смешанная Этиология: • нефритогенные стрептококки; • персистирующие вирусы (гепатита В, цитомегаловируса, вирусов Коксаки, Эпстайна-Барр, гриппа ); • особенности иммунитета (дефект в системе комплемента или клеточного иммунитета); почечные дисплазии

КК : Нефротическая форма • массивная протеинурия (более 3 г/сут), • гипо- и диспротеинемия, гиперлипидемия. • нет ни гематурии, ни артериальной гипертензии. • отёки (диффузные, с водянкой полостей). • жалобы : жажда, сухость во рту, слабость • СОЭ резко увеличена. • о время обострения количество Ig. E или Ig. M и фибриногена может быть повышено.

Гематурическая форма • стойкая гематурия. • возможны небольшая протеинурия и анемия. пастозность век. • болезнь Берже (Ig. Aнефропатия)-как ваприант рецидивирующая макрогематурия, возникающая при ОРВИ, сопровождающаяся лихорадкой, в первые дни или даже часы болезни Смешанная форма • у детей старшего возраста ; • тяжёлое прогрессирующее течение; торпидное к терапии • формируется фибропластический ГН • начинается с острого нефротического синдрома с внезапным развитием гематурии; выраженной неселективной протеинурии; отёков и стойкой. АГ. • Особенность гипокомплементемия со снижением концентрации СЗ и/или С 4 компонентов комплемента. Прогноз неблагоприятный быстро развивается ХПН.

Лечение ХГН • Диета : ↓ белка, жиров , соли • С учётом патогенеза ГН применяют препараты, воздействующие как на иммунные механизмы (глюкокортикоиды, цитостатики), так и на неиммунные [антикоагулянты (гепарин по 200 -400 ЕД/кг/сут в течение 2 -4 нед и более), антиагреганты (дипиридамол по 3 -5 мг/кг), ингибиторы АПФ (эналаприл, лизиноприл)], также назначают гиполипидемические препараты [ловастатин, флувастатин (лескол)

БЛАГОДАРЮ ЗА ВНИМАНИЕ
BOLEZNI_MOChEVOJ_SISTEM_U_DETEJ_1.ppt