Л.И.Волкова болезни миокарда.ppt
- Количество слайдов: 57

Болезни миокарда проф. Л. И. Волкова

БОЛЕЗНИ МИОКАРДА I. Кардиосклероз: Атеросклеротический Постмиокардитический II. Миокардит: Ревматический Неревматический III. Миокардиодистрофия дегенеративно дистрофическое поражение миокарда установленной природы, в основе которого лежат метаболические нарушения, связанные с внесердечными заболеваниями: анемия, авитаминозы, эндокринная патология, алкоголизм и др.

БОЛЕЗНИ МИОКАРДА • IV. Кардиомиопатии – первичное поражение миокарда невыясненной природы (идиопатическое) V. Опухоли миокарда VI. Особые формы поражения миокарда: Амилоидоз Гликогеноз Гемохроматоз и др.

Трудности в определении характера поражения миокарда в клинической практике 1. В общей патологии граница между воспалительными, дистрофическими и склеротическими процессами в миокарде достаточно условны и возможен переход одного процесса в другой 2. Независимо от их причины и характера патологического процесса в миокарде, клиническая картина совершенно разных по сути болезней миокарда может быть одинаковой, что обусловлено нарушением основных функций сердечной мышцы 3. Клиническая практика требует нахождения хотя бы условных, но четко оговоренных различий между этими болезнями, без которых невозможна постановка диагноза и правильная, обоснованная терапия

Миокардит – Очаговое или диффузное воспаление сердечной мышцы, обусловленное прямым или опосредованным (через иммунные механизмы) действием агента, способного вызывать такой процесс

Классификация миокардитов (Гуревич М. , Палеев Н. 1997 г. ) По этиологии: По патогенезу: • • 1. Инфекционные и Вирусные Бактериальные Паразитарные Грибковые Лекарственные Ожоговые Сывороточные Миокардиты при СЗСТ инфекционно токсические 2. Аллергические и инфекционно аллергические 3. Токсико аллергические

Классификация миокардитов В зависимости от причины : первичный вторичный ● По течению: острый хронический ( если клинические и лабораторные критерии воспаления сердечной мышцы сохраняются более 6 мес. ) ● По распространенности : очаговый диффузный • По характеру воспалительного процесса альтернативный (дистрофически некробиотический); экссудативно пролиферативный ●

Этиология миокардитов • • • 61 % – инфекционные 4, 0 % – паразитарные ~ 6 % – аллергические 4 % – ожоговые и лучевые 10 % – идиопатические

Причины патогенетических вариантов миокардитов • Инфекционные и инфекционно-токсические Вирусы: Коксаки типа В, аденовирусы, цитомегаловирусы, гриппа, кори, краснухи, инфекционного мононуклеоза, гепатита В и С, ветряной оспы, полиомиелита, арбовирусы, СПИДа и др Бактерии: стрептококки (в том числе при скарлатине), дифтерии, стафилококки, пневмококки, менингококки, гонококки, сальмонеллы и др. Спирохеты: лептоспироз, болезнь Лайма, возвратный тиф, сифилис Грибы: кандидоз, актиномикоз, аспергиллез и др. Простейшие: токсоплазмоз, трипаносомоз, шистозоматоз и др. Паразиты: трихинеллез и др.

Причины патогенетических вариантов миокардитов Аллергические (иммунологические), в том числе инфекционноаллергические: Лекарственные средства (в том числе антибиотики, сульфаниламиды и др. ), сыворотки Системные заболевания соединительной ткани, васкулиты Бронхиальная астма Синдром Лайелла Ожоги Трансплантации органов Токсико-аллергические Алкоголь Наркотики Тиреотоксикоз Уремия и др.

Патогенез миокардитов 1. Прямое цитолитическое действие этиологических факторов, например, инфекционных агентов, внедряющихся в сердечную мышцу. Оно осуществляется с помощью миокардиальной инвазии (токсоплазмоз, бактерии и др. ) или так называемой репликации возбудителя, продолжающейся от нескольких дней до 2 недель от начала инфекции. 2. Повреждение кардиомиоцитов и других клеток циркулирующими токсинами при системной инфекции (дифтерийный, скарлатинозный миокардиты).

Патогенез миокардитов 3. Неспецифическое повреждение клеток вследствие распространенных системных иммунопатологических реакций. Например, при системных заболеваниях соединительной ткани, лекарственной или сывороточной болезни сердце повреждается в результате реакции антиген антитело, являясь как бы одним из органов мишеней генерализованного аутоиммунного процесса. 4. Специфическое повреждение кардиомиоцитов факторами клеточного (Т лимфоциты) и гуморального (антитела) иммунитета, которые вырабатываются в ответ на относительно кратковременное внедрение возбудителя (вирусы Коксаки В, гриппа) или реактивированы первичной инфекцией, длительное время персистировавшей в различных органах (цитомегаловирус, вирусы гепатита и др. ).

Патогенез инфекционного миокардита • Инвазия микроба или вируса в кардиомиоциты (цитолитическое действие за счет выработка им протеолитических ферментов, нарушение проницаемости клеточных мембран, ) • Выработка провоспалительных цитокинов • Повреждение миокарда, нарушение структуры кардиомиоцитов, интерстиция, микроциркуляторного русла • Формирование воспалительного инфильтрата в миокарде
Воспалительный инфильтрат Увеличение сосудистой проницаемости Отек стромы Дистрофия, некрозы кардиомиоцитов Развитие миокардиосклероза Формирование электрической нестабильности миокарда, существенно повышающей риск возникновения аритмии Очаговое повреждение проводящей системы сердца с развитием внутрижелудочковых и атриовентрикулярных блокад Снижение сократимости миокарда, нарушение систолической функции ЛЖ, может быть дилатация камер сердца
Аритмии Застой в венах малого и/или большого круга кровообращения – симптомы СН

Морфологические критерии активного миокардита • Лимфоцитарные инфильтраты в сочетании с деструкцией кардиомиоцитов • Отек интерстиция • Альтеративные, экссудативные, пролиферативные процессы – их выраженность различна. • Морфологические критерии являются главными в диагностике миокардита!

Клиника острого миокардита Ухудшение состояния на фоне или после перенесённой инфекции: • слабость, утомляемость, плохая переносимость физических нагрузок • может быть субфебрильная или фебрильная температура тела • признаки поражения миокарда: - боли в области сердца, дискомфорт - сердцебиение, перебои - расширение границ сердца - приглушение тонов сердца - систолический шум на верхушке - тахикардия, брадикардия и др. нарушение ритма - симптомы сердечной недостаточности • снижение АД при диффузных миокардитов

Алгоритм диагностики миокардита 1. Анализ жалоб, анамнеза болезни, физического, лабораторного и инструментального обследования данных

Диагностические критерии инфекционного миокардита Основные: I. Связь появления симптомов с перенесенной вирусной или бактериальной инфекцией II. Признаки изолированного поражения миокарда 1. 2. 3. Субъективные Физикальные Инструментальные (ЭКГ, Rграфия и др. )

Диагностические критерии инфекционного миокардита Дополнительные: I. II. Повышение температуры тела Лабораторные показатели активности воспаления • • Диспротеинемия, ↑ α, β, ↑ сиал. к–ты, (+) СРБ (+) антикардиальные антитела

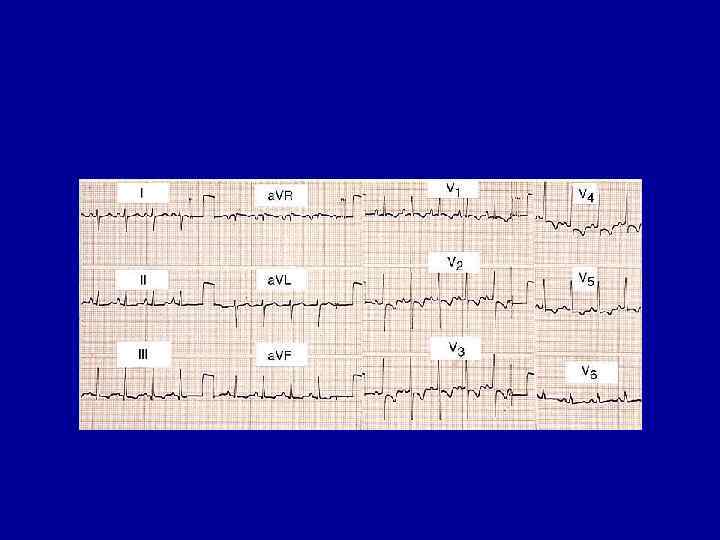
Электрокардиограмма Неспецифические изменения ЭКГ обнаруживают у большинства больных миокардитом (80– 100%). Особенно ценную информацию можно получить при наблюдении за динамикой ЭКГ. 1. Наиболее постоянно регистрируются различные изменения процесса реполяризации желудочков: изменения Т, депрессия или подъем сегмента S–Т, указывающие на метаболические и ишемические нарушения в миокарде ЛЖ В редких случаях сегмент RS–Т и зубец Т остаются нормальными, несмотря на наличие клинических признаков диффузного распространенного поражения миокарда. 2. К частым электрокардиографическим находкам относятся нарушения проводимости: внутрижелудочковые и атриовентрикулярные блокады. АВ-блокады I – III степени, блокады левой или (реже) правой ножки пучка Гиса, нарушения ритма 3. Диффузный распространенный миокардит часто сопровождается низким вольтажем зубцов R. В более редких случаях на ЭКГ выявляются инфарктоподобные изменения — патологический зубец Q, возникающий в результате неравномерного поражения сердечной мышцы, повреждения кардиомиоцитов и резкого снижения их электрической активности.

Алгоритм диагностики миокардита 2. Верификация воспаления в миокарде • • эндомиокардиальная биопсия сцинтиграфия сердца с кардиотропными препаратами МЯР томография сердца с контрастированием ультразвуковая денситометрия

Алгоритм диагностики миокардита 3. Поиск доказательств наличия повреждения кардиомиоцитов и иммуновоспалительного процесса • кардиоселективных ферментов и белков (КФК, ЛДГ, тропонины) маркеров воспаления (фибриноген, С еактивный белок, сывороточный р амилоид, адгезивные молекулы, цитокины, α, β, γ –глобулины) иммунологических показателей (ЦИК, Ig. M, G, А, антикардиальные антитела, кардиальные антигены) • •

Алгоритм диагностики миокардита 4. Верификация дисфункции сердца и нарушений ритма ЭХО графия ЭКГ суточное мониторирование 5. Выявление этиологических факторов культуральные методы – ПЦР, ИФА и др. диагностика очагов хронической инфекции

Диагностические критерии острого диффузного миокардита (рекомендации NYHA) Большие критерии: (1) Имеется хронологическая связь перенесённой инфекции (или аллергической реакции или токсического воздействия) с появлением следующих кардиальных симптомов: • • • кардиомегалия сердечная недостаточность кардиогенный шок синдром Морганьи-Адамс-Стокса патологические изменения ЭКГ, в том числе нарушения ритма и проводимости • повышение активности кардиоспецифичных ферментов (КФК, МФ-КФК, ЛДГ, тропанины)

Диагностические критерии острого диффузного миокардита (рекомендации NYHA) Малые критерии: • лабораторное подтверждение перенесённой инфекции (высокие титры противовирусных антител) • ослабление I тона • протодиастолический ритм галопа Диагноз миокардита ставят на основании сочетания анамнестических данных (1) с двумя большими критериями или (1) с одним большим и двумя малыми критериями.

Диагностика миокардита • Достоверный диагноз «миокардит» установить очень трудно, поскольку заболевание может проявляться различными неспецифическими симптомами либо протекать бессимптомно • Инструментальные и лабораторные методы исследования позволяют подтвердить наличие миокардита (т. е. воспаление в миокарде), однако отрицательные результаты не являются критерием исключения диагноза ( даже отрицательные результаты эндомиокардиальной биопсии). •

Дифференциальный диагноз • С Дилатационной кардиомиопатией в случае тяжелого течения миокардита, выраженной кардиомегалии и прогрессирования сердечной недостаточности. Основным дифференциально- диагностическим критерием является связь кардиомегалии и клинических проявлений сердечной недостаточности с перенесенной инфекцией или другими этиологическими факторами, которые могут вызвать воспаление сердечной мышцы. Однако при затяжном и хроническом течении заболевания такую связь в большинстве случаев установить не удается. В этих случаях наиболее достоверное подтверждение диагноза может быть получено при гистологическом исследовании биоптатов и обнаружении клеточных воспалительных инфильтратов.

Дифференциальный диагноз • С острым инфарктом миокарда в тех случаях, когда имеется диффузный миокардит, который проявляется длительными интенсивными болями в области сердца, инфарктоподобными изменениями ЭКГ (патологический Q или комплекс QS, смещение сегмента RS–Т и изменения зубца Т), увеличением активности кардиоспецифических ферментов (КФК, МВ КФК, ЛДГ, Ас. АТ и др. ) и концентрации тропонинов. • Для миокардита характерен чрезвычайно длительный болевой синдром. Боли не связаны с физической нагрузкой и не купируются нитроглицерином. – изменения комплекса QRS не претерпевают характерной для острого ИМ динамики. гиперферментемия выражена в меньшей степени, чем при остром ИМ. Наиболее важным дифференциально диагностическим признаком миокардита является связь возникновения кардиальной симптоматики с перенесенной инфекцией, аллергией или токсическим воздействием.

Лечение инфекционного миокардита Этиотропная терапия: • Противовирусные препараты (? ) • Антибактериальные препараты

Лечение инфекционного миокардита Патогенетическая терапия ● НПВС: - ацетилсалициловая кислота - диклофенак - индометацин - ибубруфен - лорноксикам - милоксикам ● ГКС (строго избирательно)

Лечение инфекционного миокардита Симптоматическая терапия: • Лечение сердечной недостаточности • Антиаритмические

Кардиомиопатии • Подразделяются на первичные (идиопатические) без установленной причины вторичные с известной причиной Группа вторичных кардиомиопатий включает в себя поражения миокарда при различных заболеваниях и патологических состояниях, например, алкогольная, ишемическая, тиреотоксическая, диабетическая кардиомиопатия и др.

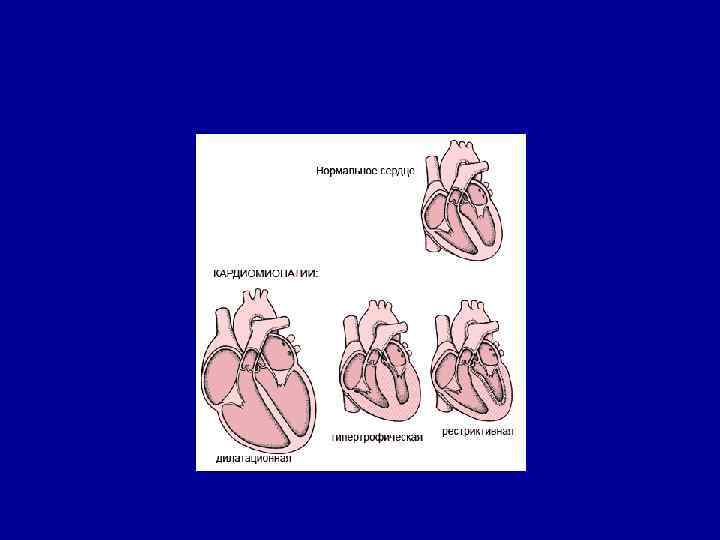
Классификация кардиомиопатий (ВОЗ, 1995 г. ) • • Дилатационная Гипертрофическая. Рестриктивная. Специфическая (метаболические, воспалительные, ишемические, клапанные и др. ). Аритмогенная кардиомиопатия правого желудочка. • Неклассифицируемые кардиомиопатии (фиброэластоз и др. ).

Идиопатическая кардиомиопатия Поражение миокарда неизвестной этиологии. В клинике доминирующими признаками являются кардиомегалия и СН При неустановленной первопричине поражения миокарда говорят об идиопатических формах той или иной кардиомиопатии Условием постановки диагноза "кардиомиопатия" является отсутствие (или исключение после обследования) врожденных аномалий развития, клапанных пороков сердца, поражения сердца, обусловленного системными заболеваниями сосудов, артериальной гипертонии, перикардита. .

Классификация I Дилатационная (застойная): II увеличение левого и/или правого желудочков, Гипертрофическая (субаортальный стеноз): ассиметричная или симметричная гипертрофия левого желудочка с обструкцией путей оттока из желудочка или без нее III Рестриктивная (эндомиокардиальный фиброз) : нарушение расслабления миокарда

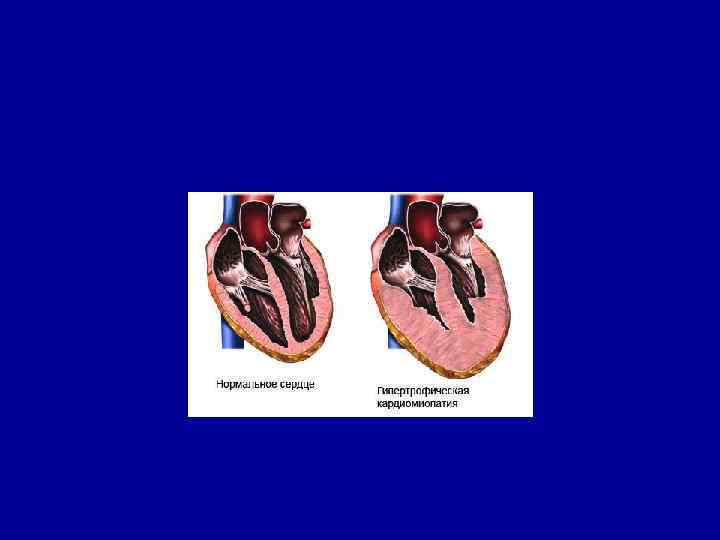
Гипертрофическая кардиомиопатия • Характеризуется значительным увеличением толщины стенки левого желудочка и/или ПЖ или межжелудочковой перегородки без расширения полости желудочков. • Она может быть как врожденной, так и приобретенной. Вероятной причиной болезни являются генетические дефекты (аутосомно доминантное наследование признака внутриутробный дефект закладки сарколеммы миофибрил).

Морфофункциональная характеристика гипертрофической кардиомиопатии выраженная гипертрофия МП или стенки ЛЖ наличие внутрижелудочкового градиента давления (субаортальный идиопатический стеноз) нарушение расслабления ЛЖ преходящая окклюзия мелких коронарных артерий и артериол дезорганизация кардиомиоцитов и фиброз миокарда

Гипертрофическая кардиомиопатия • Чаще обнаруживается у молодых мужчин • Жалобы на одышку, боли в области сердца, сердцебиение, склонность к обморокам. • Гипертрофия ЛЖ • Нарушения ритма. • Постепенно развивается сердечная недостаточность.

Дилатационная кардиомиопатия • Наблюдается чаще в пожилом возрасте • Характерно нарушение сократительной функции сердечной мышцы с выраженным расширением камер сердца. • Возникновение дилатационной кардиомиопатии связывают с генетическими факторами, поскольку встречается семейный характер заболевания, с вирусами(вирус Коксаки и др. ) Имеют значение и нарушения иммунной регуляции.

Морфофункциональная характеристика дилатационной кардиомиопатии дилатация полостей сердца дезорганизация кардиомиоцитов и фиброз миокарда снижение сократительной способности сердца рефрактерная сердечная недостаточность наличие тромбов в полостях сердца и тромбоэмболические осложнения

Дилатационная миокардиопатия • Жалобы обусловлены нарастающей сердечной недостаточностью (одышка, быстрая утомляемость, посинение кончиков пальцев, отеки на ногах). • Кардиомегалия • Нарушения ритма • Симптомы сердечной недостаточности • Часто тромбоэмболические осложнения

Дилатационная кардиомиопатия • Прогноз при дилатационной кардиомиопатии весьма серьезен. Присоединение мерцания предсердий ухудшает прогноз. • В первые 5 лет заболевания умирают до 70% больных, хотя при регулярной, контролируемой лекарственной терапии, несомненно, можно добиться продления жизни пациента. • Женщинам с дилатационной кардиомиопатией следует избегать беременности, так как частота материнской смертности при этом диагнозе очень высока. В некоторых случаях отмечено провоцирующее влияние беременности на развитие заболевания.

Рестриктивная кардиомиопатия • Миокард становится ригидным, стенки не растягиваются, страдает наполнение кровью левого желудочка. • Утолщение желудочка или его расширение при этом не наблюдается, в отличие от предсердий, испытывающих повышенную нагрузку • Понижено расслабление его стенок, нарушена сократительная функция сердечной мышцы.

Диагностика кардиомиопатий • • ЭКГ Рентгенография органов грудной клетки ЭХО кардиография Эндомиокардиальная биопсия Катетеризация сердца Сцинтиграфия миокарда Коронарография

Лечение гипертрофической кардиомиопатии • Улучшение сократительной функции левого желудочка. • Применение пейсмекера для двухкамерной постоянной электрокардиостимуляции

Лечение гипертрофической кардиомиопатии В–блокаторы: пропранолол 40– 200 мг/сут. Антагонисты Са: верапамил 80 – 120 мг/сут дилтиазем 120 мг/сут Ингибиторы АПФ: каптоприл 6, 25– 12, 5 мг З р/день эналаприл 2, 5 мг 2 р/день

Лечение дилатационной кардиомиопатии • Борьба с сердечной недостаточностью, предотвращение осложнений.

Лечение застойной кардиомиопатии Ингибиторы каптоприл 6, 25– 12, 5 мг З р/сут АПФ: эналаприл 2, 5 мг 2 р/сут Вазодилататоры: изосорбида динитрат 10 мг З р/сут антагонисты Са ? Сердечные гликозиды: дигоксин 0, 125– 0, 375 мг/сут

Лечение застойной кардиомиопатии Диуретики: • • • Гидрохлортиазид 25– 50 мг/сут Фуросемид 10– 40 мг/сут Этакриновая кислота 50– 200 мг/сут Триамтерен 50– 200 мг/сут Спиронолактон 25 100 мг/сут.

Лечение застойной кардиомиопатии ß адрено блокаторы: метопролол 5 мкг 2 р/сут карведилол 3, 125– 6, 25 мкг 2 р/сут Антиаритмические: кордарон индив. дозы ß адреностимуляторы: мкг/кг/мин. добутамин 2– 5 Непрямые антикоагулянты: дозы индивидуально. Трансплантация сердца

Лечение рестриктивной кардиомиопатии • Лечение рестриктивной кардиомиопатии представляется сложной задачей из за поздней обращаемости больных, трудности диагностики, отсутствия надежных методов остановки процесса. • Пересадка сердца может быть неэффективна из за рецидива процесса в трансплантированном сердце. • При установленном вторичном характере поражения имеются специфические способы воздействия, например кровопускание при гемохроматозе, кортикостероиды при саркоидозе.
Л.И.Волкова болезни миокарда.ppt