KROVI_b14_15.pptx
- Количество слайдов: 80

Болезни крови Анемии, опухолевые заболевания – гемобластозы (лейкозы, лимфомы)

Анемия (малокровие) — состояние (нозология, синдром, симптом), характеризующееся уменьшением концентрации гемоглобина в единице объема крови ниже нормы ( норма у мужчин 130 -160 г/л, у женщин - 120 -140 г/л ), как правило, одновременно уменьшается общая масса эритроцитов в единице объема крови ( норма у мужчин 4 - 5, 1 х10. 12/л, у женщин 3, 9 -4, 7 х10. 12/л ).

Принципы классификации анемий-1 I. Морфологическая характеристика эритроцитов 1. Размер - нормоциты, макроциты, мегалоциты, микроциты; разные - анизоцитоз 2. Форма - серповидные, колбовидные, палочковидные, овальные эритроциты; разные - пойкилоцитоз 3. Наличие включений - остатки ядра - тельца Хауэлла-Джолли - гемосидерин - тельца Паппенгейма денатурированный глобин - тельца Гейнца II. Среднее содержание НЬ в эритроците нормохромная, гиперхромная; разные -полихроматофилия

Принципы классификации анемий-2 III. Этиология и патогенез анемий • 1. Анемии вследствие кровопотери (острые , хронические ) • 2. Анемии вследствие разрушения эритроцитов –гемолитические - эндоэритроцитарные – внутрисосудистый гемолиз -разрушение ЭР антителами, механическое повреждение - экзоэритроцитарные – часто наследственные внесосудистый гемолиз - разрушение макрофагами в селезёнке : мембранопатии, ферментопатии, гемоглобинопатии – нарушение последовательности аминокислот (серповидно клеточная); -уменьшение синтеза одной из цепей Hb- талассемии

Принципы классификации анемий- 3 III. Этиология и патогенез анемий • 3. Анемии вследствие недостаточного воспроизводства эритроцитов • – апластические (патология стволовой клетки ) • -» дефицитные» : -недостаток железа; - мегалобластные (вследствие нарушения образования ДНК) - дефицит витамина В 12, - фолиевой кислоты

Принципы классификации анемий -4 IV. Функциональное состояние костного мозга - регенераторная, гипорегенераторная, гипопластическая, апластическая V. Характер течения - острая, хроническая, пароксизмальная YI. Тяжесть течения – тяжелая (Hb менее 70 г/л); средней тяжести (Hb 70 – 100 г/л); легкая (Hb более 100 г/л).

Костный мозг в норме(1), при регенерации (2), при апластической анемии (3) 1 2 3
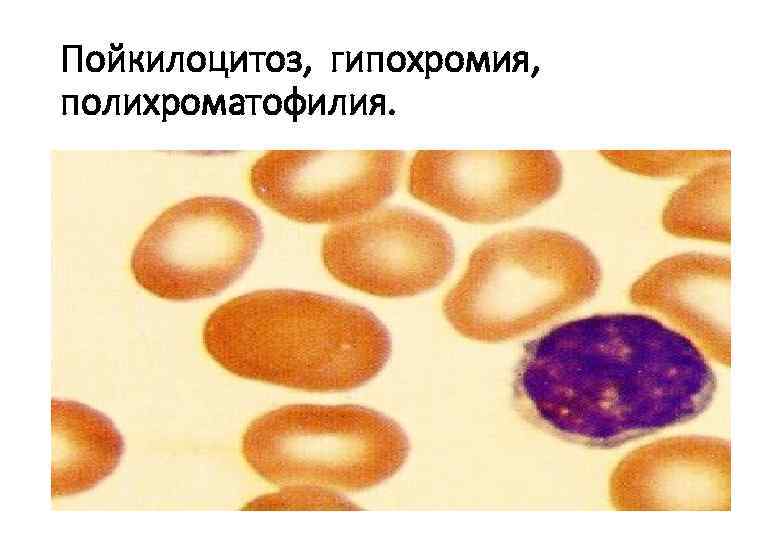
Пойкилоцитоз, гипохромия, полихроматофилия.

Общие признаки хронических анемий, обусловленные хронической гипоксией, нарушением окислительновосстановительных процессов в тканях -1 1. Кожа, ногти -нарушение регенерации и атрофия - трофические язвы, ангулярный стоматит, койлонихия 2. Слизистые оболочки (ЖКТ, уро-генитальный тракт) - нарушение регенерации и атрофия– атрофический глоссит, гастрит, атрофия слизистой оболочки кишечника, вагинит 3. Нарушение созревания половых зародышевых клеток.

Общие признаки хронических анемий-2 4. Паренхиматозные элементы (миокард, печень, клетки коры и подкорковых ядер головного мозга) а. Атрофия б. Дистрофия – жировая, липофусциноз г. Некроз 5. Стромально - сосудистые изменения (причины –гипоксия, повышение проницаемости сосудов, недостаток факторов свертывания крови) а. Отек стромы б. Фиброз стромы в. Диапедезные кровоизлияния г. Гемосидероз Хроническая анемия отягощает течение ИБС

Койлонихия (ложкообразные ногти )

Бледность слизистой оболочки; диапедезные кровоизлияния
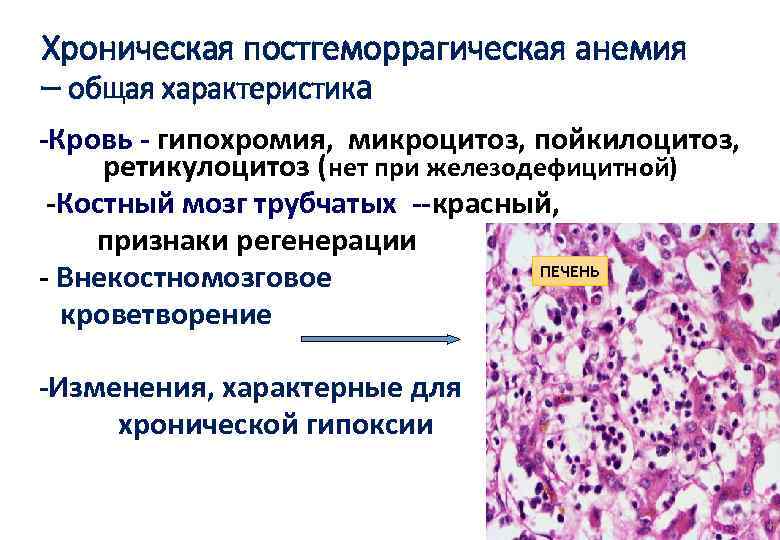
Хроническая постгеморрагическая анемия – общая характеристика -Кровь - гипохромия, микроцитоз, пойкилоцитоз, ретикулоцитоз (нет при железодефицитной) -Костный мозг трубчатых --красный, признаки регенерации ПЕЧЕНЬ - Внекостномозговое кроветворение -Изменения, характерные для хронической гипоксии

Красный костный мозг трубчатых костей

Экстрамедуллярное кроветворение в печени; жировая дистрофия

Жировая дистрофия миокарда

Гемолитические анемии - общая характеристика 1. Периферическая кровь - ретикулоцитоз, пойкилоцитоз, анизоцитоз, иногда гипохромия 2. Костный мозг - эритробластическая гиперплазия, эритрофагия (фагоцитоз атипичных эритроцитов) 3. Внекостномозговое кроветворение 4. Ахолурическая (без изменения цвета мочи) желтуха 5. Общий гемосидероз (вследствие гемолиза) 6. Спленомегалия 7. Другие проявления - холелитиаз, изменения костей (гиперплазия костного мозга), инфаркты (обтурация сосудов измененными эритроцитами) 8. Проявления хронической гипоксии
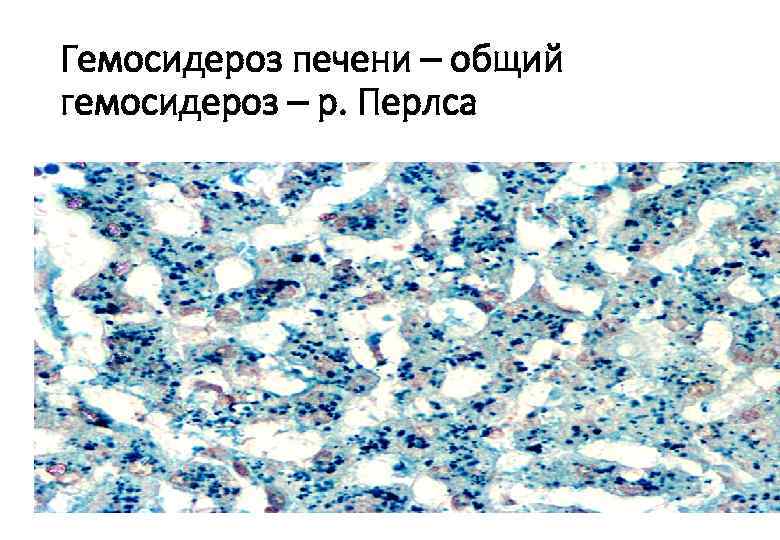
Гемосидероз печени – общий гемосидероз – р. Перлса

Характеристика апластических анемий (поражение стволовой гемопоэтической клетки или ее окружения) 1. Анемический синдром а. Периферическая кровь – панцитопения б. Костный мозг - фиброз, единичные стволовые клетки 2. Геморрагический синдром (последствие тромбоцитопении) 3. Синдром вторичного иммунодефицита (последствие нейтропении, лимфопении)

Железодефицитная анемия синдром, характеризующийся снижением наполнения гемоглобина железом с последующим уменьшением содержания гемоглобина в эритроците и угнетением эритропоэза из-за дефицита железа

Причины железодефицитной анемии 1. Хроническая кровопотеря, превышающая регенераторные возможности (2 мг/сутки). 2. Недостаток железа в пище (биодоступность растительного железа 0, 5 - 4%, лекарств 15%, железа гема 50%) 3. Нарушение всасывания и усвоения (заболевания кишечника, желудка) 4. Повышенная потребность (детский возраст, период полового созревания, беременность) 5. Нарушение транспорта железа - недостаток трансферрина (дефицит белков) 6. Железорефрактерная или сидероахрестическая анемия - нарушение активности ферментных систем, участвующих в синтезе гема

Железодефицитная анемияхарактеристика • Периферическая кровь – гипохромия, микроцитоз, пойкилоцитоз; ретикулоцитов нет • Костный мозг - эритроидная гиперплазия ( зависит от тяжести дефицита железа) • Изменения в органах - характерные для хронической гипоксии

1. Характеристика мегалобластных анемий (дефицит В 12 – пернициозная анемия; фолиевой кислоты) 1. Периферическая кровь --панцитопения, макроцитоз, мегалобласты с ядрами, тельца Хауэлла- Джолли (остатки ядра в эритроцитах), анизоцитоз, пойкилоцитоз; --гиперхромия --крупные нейтрофилы-макрополициты
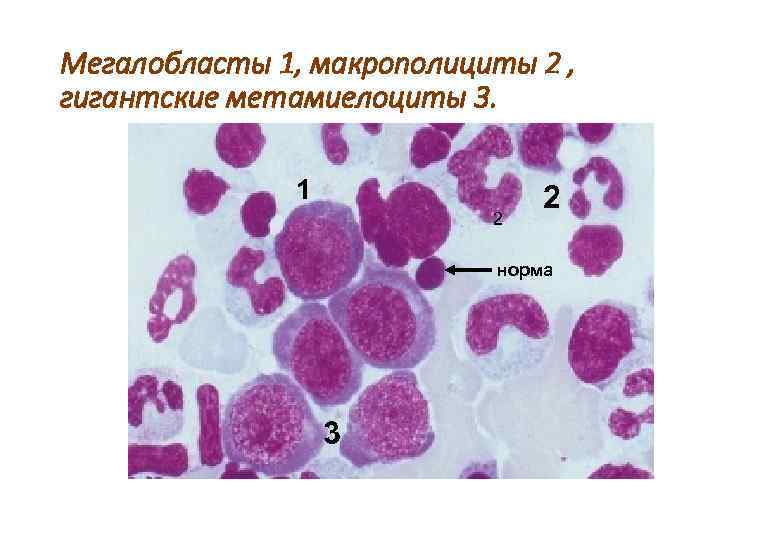
Мегалобласты 1, макрополициты 2 , гигантские метамиелоциты 3. 1 2 2 норма 3

Характеристика мегалобластных анемий. 2 2. Костный мозг ( «малиновое желе» ) • эритроидная гиперплазия, мегалобласты; • гигантские метамиелоциты; • эритрофагия, гемосидероз 3. Внекостномозговое кроветворение • Мегалобласты, эритрофагия, гемосидероз 4. Спленомегалия

Мегалобластные анемии – характеристика 3 5. Желудочно-кишечный тракт – нарушение регенерации ü атрофический (гунтеровский) глоссит ü хронический атрофический гастрит, энтерит 6. Половая система- нарушение регенерации и созревания зародышевых клеток – бесплодие, атрофия слизистых оболочек. 7. Нервная система -перемежающаяся и очаговая демиелинизация (В 12 участвует в синтезе ü пирамидных путей миелиновой оболочки) ü задних рогов спинного мозга, ü крупных периферических нервов ü в полушариях головного мозга Устар. - фуникулярный миелоз

Костный мозг типа «малинового желе»

Причины смерти при анемиях • Хроническая сердечная недостаточность (жировая дистрофия миокарда + ИБС – отягощение) • Острая сердечная недоствточность • Инфарткты ( особенно при нарушениях формы эритроцитов) • Геморрагический синдром (апластические анемии

Болезни системы крови II Опухолевые заболевания - гемобластозы: лейкозы (малигнизация стволовой клетки в костном мозге) и лимфомы (малигнизация лимфоидной клетки в периферической лимфоидной ткани)

Генетические изменения в стволовых клетках при гемобластозах (патогенез) 1) Активация протоонкогенов (BCL-1; BCL-2: BCL-6; CMYC; PAX-5; AP 12 -MLT); 2) Инактивация генов – супрессоров опухоли (p 53): 3)Появление химерных генов (bcr-abl –при хр. миелолейкозе, результат появления филадельфийской хромосомы). Последствия: 1)усиление пролиферации 2)торможение дифференцировки 3) торможение апоптоза
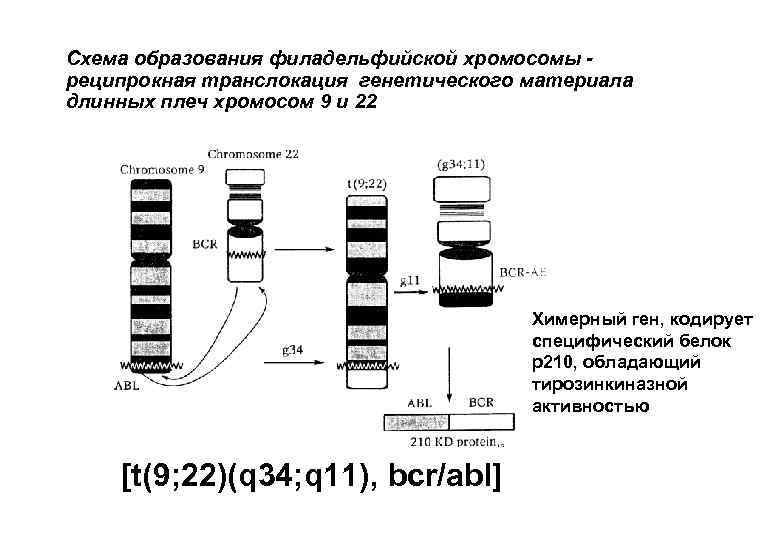
Схема образования филадельфийской хромосомы - реципрокная транслокация генетического материала длинных плеч хромосом 9 и 22 Химерный ген, кодирует специфический белок р210, обладающий тирозинкиназной активностью [t(9; 22)(q 34; q 11), bcr/abl]

Этиология новообразований гемопоэтической и лимфоидной тканей- все факторы, вызывающие генетические мутации Вирусы. • Ионизирующая радиация • Химические агенты - бензол • Лекарственные препараты • Факторы, вызывающие хроническую иммунную стимуляции • Генетические дефекты - синдромы • Дауна, Клайнфельтера • Иммунодефицит ( в т. ч. стероидная терапия, химиотерапия и лучевая терпия опухолей )

Критерии классификации опухолей из гемопоэтической и лимфоидной тканей. 1. Гистогенез (линейная дифференцировка) 2. Cтепень дифференцировки - используются цитология, гистология, генетика, иммунофенопитирование; иммунохимия (белки крови, мочи, ликвора, секретов; состав растворимых клеточных рецепторов и цитокинов). 3. Первичная локализация опухоли. 4. Масса опухолевой ткани и темпы ее прироста (стадия заболевания). 5. Клиническая картина (возраст, пол, метастазирование, общие симптомы болезни, общее состояние больного). 6. Вирусологическая характеристика.

Ростки кроветворения- унитарная теория кроветворения – 1909 г. Александрович Максимов Стволовая клетка стволовая клетка Миелоидная полустволовая клетка Полипотентная коммитированная Лимфоидная полустволовая клетка NK-клетка Т-лимфоцит В-лимфоцит Моноцит Гранулоциты: 1. нейтрофилы 2. эозинофилы 3. базофилы Эритроцит Мегакариоцит

Основные группы гемобластозов (по гистогенезу и степени дифференцировки). I. МИЕЛОИДНЫЕ НОВООБРАЗОВАНИЯ 1. Острый миелоидный лейкоз 2. Хронические миелопролиферативные заболевания 3. Миелодиспластические/ миелопролиферативные синдромы 4. Миелодиспластические синдромы II. ЛИМФОИДНЫЕ НОВООБРАЗОВАНИЯ(лейкозы, лимфомы) III. ОПУХОЛИ ИЗ ГИСТИОЦИТОВ И ДЕНДРИТИЧЕСКИХ КЛЕТОК (гистиоцитоз Х) IY. ЗЛОКАЧЕСТВЕННЫЙ МАСТОЦИТОЗ

Основные группы лимфоидных новообразований II. ЛИМФОИДНЫЕ НОВООБРАЗОВАНИЯ 1. В-клеточные неоплазии § из предшественников В клеток (острые лейкозы, лимфомы) § из зрелых В-клеток (хронические лейкозы, лимфомы) 2. T- и NK – клеточные неоплазии § из предшественников T – и NKлимфоцитов (острые лейкозы, лимфомы) § из зрелых T- и NK- клеток (хронические лейкозы, лимфомы) 3. Лимфома Ходжкина

Лейкозы группа заболеваний крови опухолевой природы, при которых -патологический опухолевый рост начинается на уровне клеток – предшественников гемопоэза в костном мозге, -имеет клоновый характер, -проявляется дефектами пролиферации и дифференцировки кроветворных элементов.

Классификация лейкозов • От количества лейкоцитов в • По степени 1 мкл крови лейкемические дифференцировки - десятки и сотни тысяч Острые лейкозы – • сублейкемические - 15000 замещение нормального — 25000 костного мозга низкодифференцированными и • лейкопенические - число недифференцированными лейкоцитов уменьшено, (бластными) клетками. лейкозные клетки обнаруживаются • Хронические лейкозы – замещение нормального • алейкемические - костного мозга лейкозные клетки в крови дифференцирующимися отсутствуют (миеломная ( «цитарными» ) клетками. болезнь)

Клинико-морфологические проявления лейкозов -1 1. Инфильтрация опухолевыми клетками костного мозга (замещение здорового костного мозга на опухолевую ткань), лимфатических узлов, печени, селезенки, затем– всех тканей и органов (метастазирование, внекостномозговое опухолевое кроветворение) 2. Анемический синдром. 3. Синдром инфекционных осложнений (вторичный иммунодефицит - сепсис). 4. Геморрагический синдром (тромбоцитопения, анемия; инфильтрация клетками сосудистых стенок – кровоизлияние в головной мозг).

Клинико-морфологические проявления лейкозов- 2 5. Дистрофия паренхиматозных органов. 6. Язвенно-некротические осложнения (некроз инфильтрированной опухолевыми клетками лимфоидной ткани - миндалины, ЖКТ). 7. Синдром опухолевой интоксикации- паранеопластический (фебрильная температура, снижение аппетита, кожный зуд, метаболические нарушения и пр. ).

Лейкемические инфильтраты и кровоизлияние в головной мозг при остром лейкозе
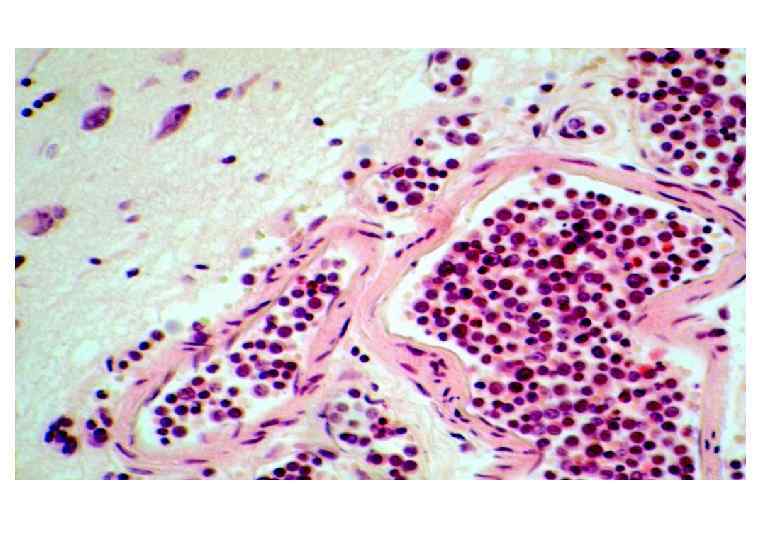

Лейкемические инфильтраты и кровоизлияние в головной мозг при остром лейкозе

Некроз миндалин при остром лейкозе

Утолщение десен, некрозы и кровоизлияния при остром лейкозе.

Кандидоз и некроз слизистых оболочек при остром лейкозе

Классификация миелопролиферативных заболеваний 1. Хронический миелоидный лейкоз Ph+ ( филадельфийская хромосома +) 1. Хронический нейтрофильный лейкоз 2. Хронический эозинофильный лейкоз/ гиперэозинофильный синдром 3. Хронический идиопатический миелофиброз 4. Истинная полицитемия (эритремия, красная истинная полицитемия, болезнь Вакеза или Вакеза—Ослера) 5. Эссенциальная тромбоцитемия 6. Неклассифицируемое миелопролиферативное заболевание.

Хронический миелоидный лейкоз (ХМЛ) миелопролиферативное заболевание, характеризующееся клональным распространением патологических полипотентных стволовых клеток, имеющих специфическую хромосомную аномалию – филадельфийскую хромосому (Ph+).

Стадии течения хронического миелоидного лейкоза. • Хроническая стадия бласты 1 - 3 % НЕ более 10% • Фаза прогрессии (акселерации) – бласты 10 – 12 % • Бластный криз –бласты более 20% Аналогичные стадии характерны для всех хронических лейкозов

Особенности ХМЛ • Кровь – нейтрофильный лекоцитоз с бластыми клетками; базофильно – эозинофильная ассоциация (увеличение); Ph-хромосома • Костный мозг – «пиоидный» - вытеснение всех клеток опухолевыми миелоцитами • Печень – большая, желтоватая; микроскопически – инфильтрация опухолевыми миелоцитами синусоидов; жировая дистрофия гепатоцитов • Селезенка – увеличение, инфаркты

СТАДИЯ Хр. МЛ ХРОНИЧЕСКАЯ АКСЕЛЕРА ЦИИ БЛАСТЫ КРОВИ Нейтрофильный лейкоцитоз; Бласты 1 - 3 % (НЕ более 10%) Бласты Более 10 20% – 12 % Инфильтрация тканей и органов Костный мозг-пиоидный, л/у-увеличены; селезёнка –ув +инфаркты; печень- ув+ инфильтрат по ходу синусоидов + жировная дистрофия ГЦ Экстрамедуллярное кроветворение с нарастающей пролиферацией бластов БЛАСТНЫЙ КРИЗ Ув. базофи Базофильно – Базофилия крови лов/озино- эозинофильная ассоциация более 20% филов

СТАДИЯ Хр. МЛ ХРОНИЧЕСКАЯ Тромбоциты Норма или АКСЕЛЕРАЦИИ БЛАСТНЫЙ КРИЗ Анемия + Уменьшено или увеличено + ++ Дифферен цировочные антигены - CD Один тип «Моноклоновая» стадия CD 34 Полиморфизм антигенов CD «Поликлоновая» стадия Цитогенетическая Аномалия- Ph + хромосома (100%клеток) Дополнительные и/или многочисленные

Пиоидный костный мозг трубчатых костей при хроническом миелоидном лейкозе

Селезенка при хроническом миелолейкозе инфаркт

Печень при хроническом миелолейкозе (инфильтрация по ходу синусоидов, жировая дистрофия гепатоцитов, липофусциноз)

В-клеточный хронический лимфолейкоз/лимфома из малых лимфоцитов – 30% всех лимфолейкозов Диагностические критерии 1. Абсолютный лимфоцитоз в периферической крови – более 5000 лимфоцитов в 1 мкл 2. Лимфоцитоз в костном мозге более 30% 3. Иммунологический фенотип – более одного Вклеточного маркера (CD 19, CD 23) + CD 5 4. Цитогенетика: в 1/3 – трисомия 12, в 25% - нарушения в 13 -й хромосоме

Лимфатические узлы при хроническом лимфолейкозе (сохранены границы л/у)

Печень при хроническом лимфолейкозе – инфильтрация по ходу портальных трактов.

Жировая дистрофия гепатоцитов

Опухоли из плазматических клеток – парапротеинемические гемобластозы и плазмоклеточные дискразии. • Множественная плазмоцитома (миелома, миеломная болезнь) • Солитарная плазмоцитома (миелома) • Лимфоплазмоцитарная лимфома • Болезнь тяжелых цепей • Макроглобулинемия Вальденстрема • Первичный иммуноцит-ассоциированный амилоидоз. • Моноклональная гаммапатия неясной природы.

Множественная плазмоцитома, миеломная болезнь В – клеточное лимфопролиферативное заболевание (В- клеточный хронический лейкоз), характеризующееся клональной пролиферацией в костном мозге и в экстрамедуллярных очагах атипичных плазматических (миеломных) клеток (плазмоцитоз – более 30% плазматических клеток в костном мозге).

Множественная плазмоцитома, миеломная болезнь- особенности Клон плазматических клеток секретирует глобулин - моноклональный парапротеин (Ig. G 60%, Ig. A – 20%, Ig. D -2%, Ig. E – менее 0, 1%) и/или легкие цепи каппа или лямбда (18%-25% случаев) Иммунофенотип – моноклональный цитоплазматический иммуноглобулин; экспрессия CD 38, CD 79 a, CD 56/58. Протеинурия > 1 г белка Бенс -Джонса (криоглобулин) в сутки - у 25% больных

Патогенез, проявления и осложнения плазмоцитомы Вирусная инфекция ? Стромальная клетка Плазматическая клетка Миеломная клетка ИЛ-6 подобный фактор ИЛ-6 Аутокринный механизм Синтез Ig 1. 2. 3. Синтез моноклональных белков, гипервязкость крови Дисбаланс синтеза легких цепей (протеинурия Бенс. Джонса, АМИЛОИДОЗ) Нефропатия (миеломная почка) Синтез ФНО, ИЛ-1, факторов, активирующих остеокласты 1. Подавление синтеза нормальных IG- инфекции. 2. Подавление гемопоэза - цитопения. 3. Активация остеокластов - очаги остеолиза, патологические переломы, гиперкальциемия, метастатическое обызвествление

Проявления и осложнения миеломной болезни Синтез Ig Синтез миеломной клеткой ФНО, ИЛ-1, факторов, активирующих остеокласты 1. Подавление синтеза нормальных IG- 1. Синтез моноклональных белков гипервязкость инфекции. крови 2. Подавление гемопоэза 2. Дисбаланс синтеза легких цитопения. цепей (протеинурия Бенс3. Активация остеокластов Джонса, АМИЛОИДОЗ) очаги остеолиза, 3. Нефропатия (миеломная патологические переломы, почка) гиперкальциемия, метастатическое обызвествление

Электрофореграмма белков сыворотки крови в норме (а) и при плазмоцитоме (б, в ) М-компонент- моноклональный Ig М М
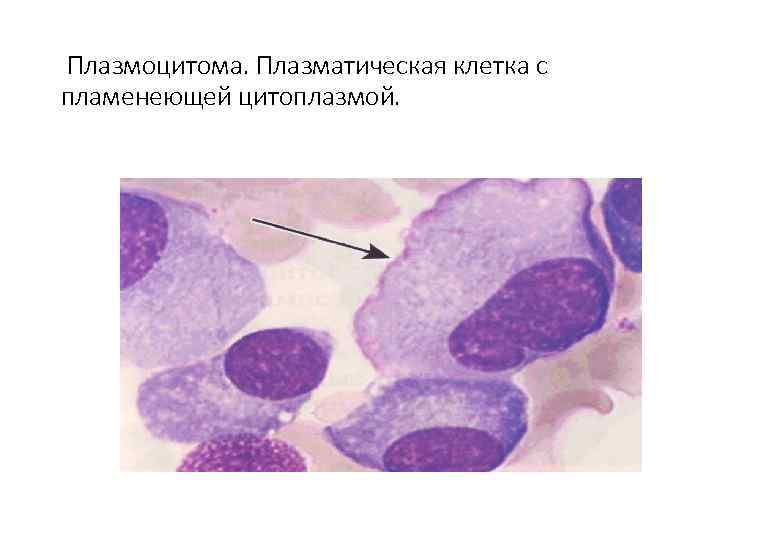
Плазмоцитома. Плазматическая клетка с пламенеющей цитоплазмой.
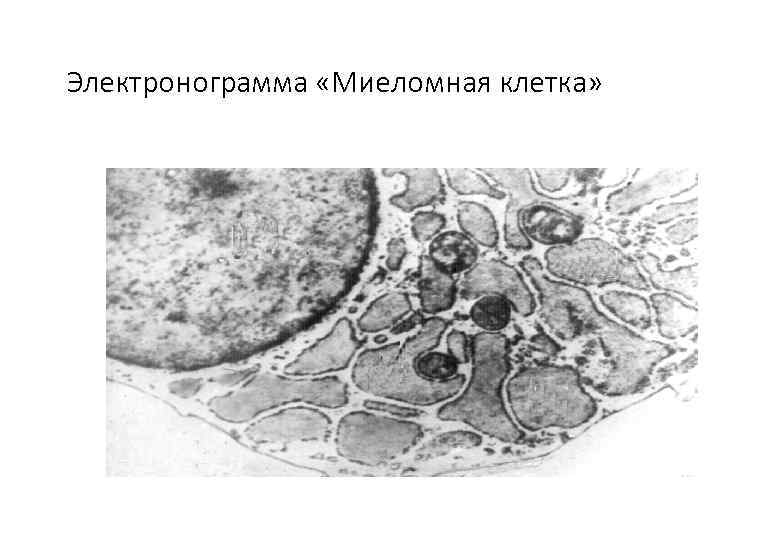
Электронограмма «Миеломная клетка»

Плазмоцитома. Рентгенограмма костей черепа.

Лимфомы • Группа злокачественных заболеваний, в основе которых лежит клональная пролиферация лимфоидных клеток разной степени зрелости. • Опухолевым субстратом являются лимфоциты, проходящие дифференцировку в периферических лимфоидных органах и тканях (лимфатических узлах, селезенке, лимфоидной ткани слизистых оболочек и вилочковой железе). • Лимфомы делят на лимфому Ходжкина и неходжкинские лимфомы

Клинико – морфологические проявления лимфом 1. Инфильтрация опухолевыми клетками лимфатического узла, затем других лимфатических узлов, селезенки; экстранодальная инфильтрация (костного мозга – лейкемизация лимфомы). 2. Синдром сдавления. 3. Вторичный иммунодефицит. 4. Синдром опухолевой интоксикации.
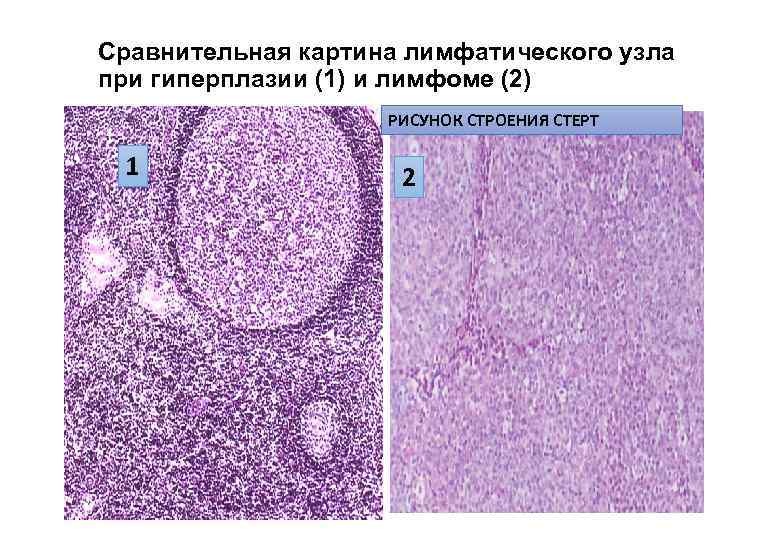
Сравнительная картина лимфатического узла при гиперплазии (1) и лимфоме (2) РИСУНОК СТРОЕНИЯ СТЕРТ 1 2

Лимфома Ходжкина (б-нь Ходжкина, лимфогранулематоз) - новообразование лимфоидной ткани, при котором злокачественная трансформация происходит в одном из лимфоцитов в лимфатическом узле с последующей клональной пролиферацией многоядерных гигантских клеток Березовского - Рида – Штернберга и их мононуклеарных аналогов клеток Ходжкина в окружении зрелых лимфоцитов с примесью эозинофилов, гистиоцитов, плазматических клеток. Поражаются лимфатические узлы (шеи-типичная локализация), селезенка ( «порфировая» ), затем – другие органы.

Происхождение клеток Березовского – Рида – Штернберга: 98% - В-клетки зародышевых центров лимфатических узлов; маркеры - CD 30, CD 15, CD 25. 2% - из Т – клеток. Окружение – поликлональные Т – клетки.

Клинико-морфологические проявления лимфомы Ходжкина • Увеличение лимфатических узлов (60 -80%-шейные, 6 -20%- подмышечные, 6 -12% - паховые, 6 -11% - средостения; чаще слева). • Увеличение селезенки - «порфировая» . • Эктранодальные поражения (легкие, желудочно– кишечный тракт, плоские кости и др. ). • Синдром опухолевой интоксикации (лихорадка, потливость, кожный зуд, похудание). • Изменения периферической крови – редко – нейтрофильный лейкоцитоз со сдвигом влево, эозинофилия.

Гистологическая классификация лимфомы Ходжкина (болезни Ходжкина) A. Нодулярный вариант с лимфоидным 1 преобладанием. B. Классические варианты болезни Ходжкина: 1. Нодулярный склероз 2. Вариант с преобладанием лимфоидных клеток 1. Смешанно – клеточный вариант 2. Вариант с лимфоидным истощением 2 3 4 5

Лимфатический узел при лимфоме

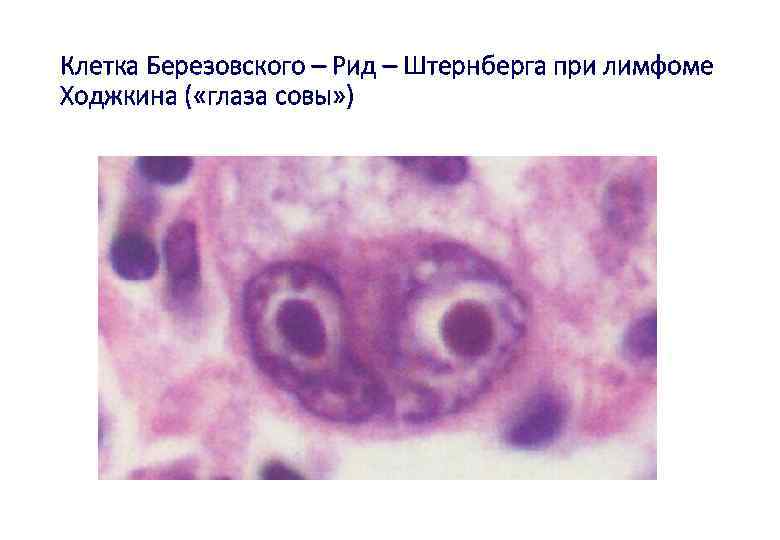
Клетка Березовского – Рид – Штернберга при лимфоме Ходжкина ( «глаза совы» )

Клетки Рида -Штернберга

«Порфировая» селезенка при лимфогранулематозе
KROVI_b14_15.pptx