Болезни кожи у детей_2013.ppt
- Количество слайдов: 75

БОЛЕЗНИ КОЖИ У ДЕТЕЙ к. мед. н. ТКАЧЕНКО О. Я.
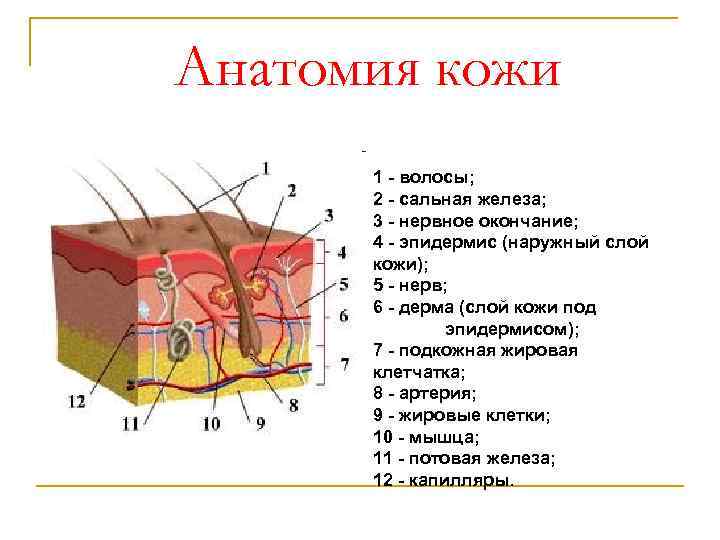
Анатомия кожи 1 - волосы; 2 - сальная железа; 3 - нервное окончание; 4 - эпидермис (наружный слой кожи); 5 - нерв; 6 - дерма (слой кожи под эпидермисом); 7 - подкожная жировая клетчатка; 8 - артерия; 9 - жировые клетки; 10 - мышца; 11 - потовая железа; 12 - капилляры.
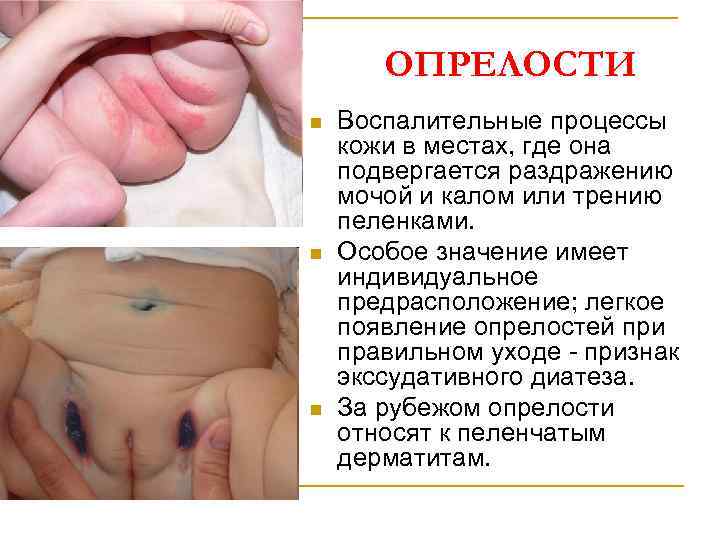
ОПРЕЛОСТИ n n n Воспалительные процессы кожи в местах, где она подвергается раздражению мочой и калом или трению пеленками. Особое значение имеет индивидуальное предрасположение; легкое появление опрелостей при правильном уходе - признак экссудативного диатеза. За рубежом опрелости относят к пеленчатым дерматитам.
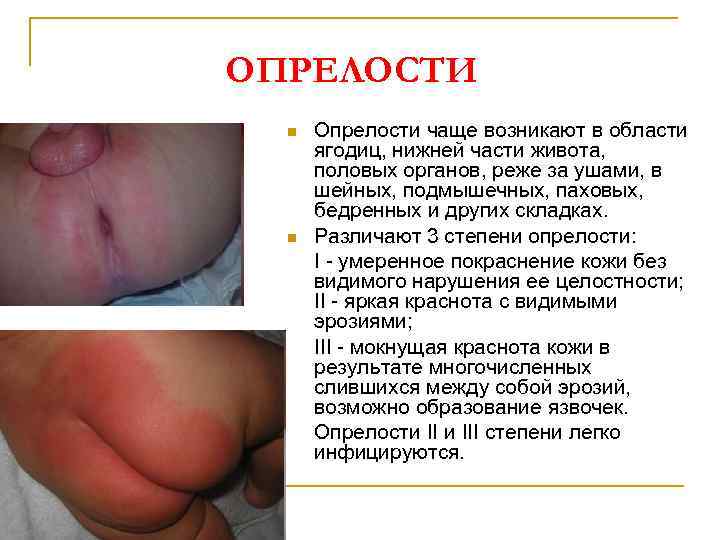
ОПРЕЛОСТИ n n Опрелости чаще возникают в области ягодиц, нижней части живота, половых органов, реже за ушами, в шейных, подмышечных, паховых, бедренных и других складках. Различают 3 степени опрелости: I - умеренное покраснение кожи без видимого нарушения ее целостности; II - яркая краснота с видимыми эрозиями; III - мокнущая краснота кожи в результате многочисленных слившихся между собой эрозий, возможно образование язвочек. Опрелости III степени легко инфицируются.

ОПРЕЛОСТИ n n Лечение. Ежедневные гигиенические ванны с раствором калия перманганата (1: 10000), танином (1 % раствор), отварами ромашки, липового цвета или настоем дубовой коры. После ванны место опрелости следует осторожно промокнуть пеленкой и смазать индеферентным кремом или 2 % таниновой мазью, метилурациловой мазью, мазью дпантенол, стерильными подсолнечным или касторовым, оливковым маслом. При наличии эрозии или язвочек рекомендуется смазывать 1 % водными растворами анилиновых красителей или болтушкой. При сильном мокнутии кожи, помимо открытого пеленания, показаны влажные примочки с 1 -2 % растворами танина, 0, 25 % раствором серебра азотнокислого, а также местное ультрафиолетовое облучение.
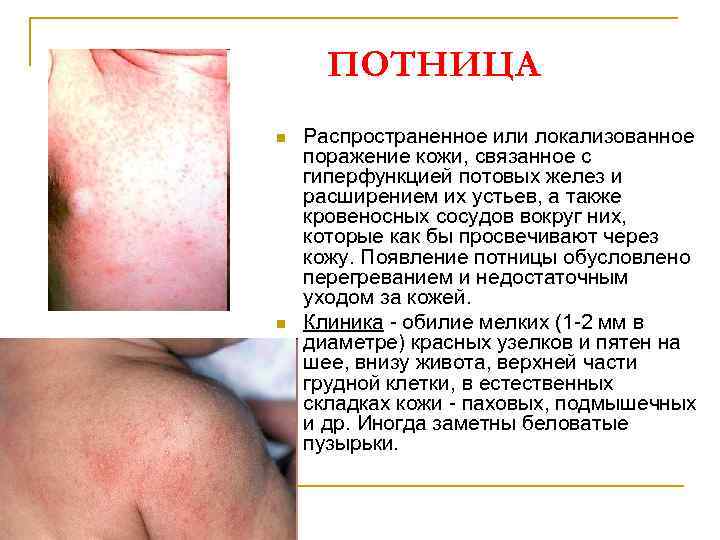
ПОТНИЦА n n Распространенное или локализованное поражение кожи, связанное с гиперфункцией потовых желез и расширением их устьев, а также кровеносных сосудов вокруг них, которые как бы просвечивают через кожу. Появление потницы обусловлено перегреванием и недостаточным уходом за кожей. Клиника - обилие мелких (1 -2 мм в диаметре) красных узелков и пятен на шее, внизу живота, верхней части грудной клетки, в естественных складках кожи - паховых, подмышечных и др. Иногда заметны беловатые пузырьки.
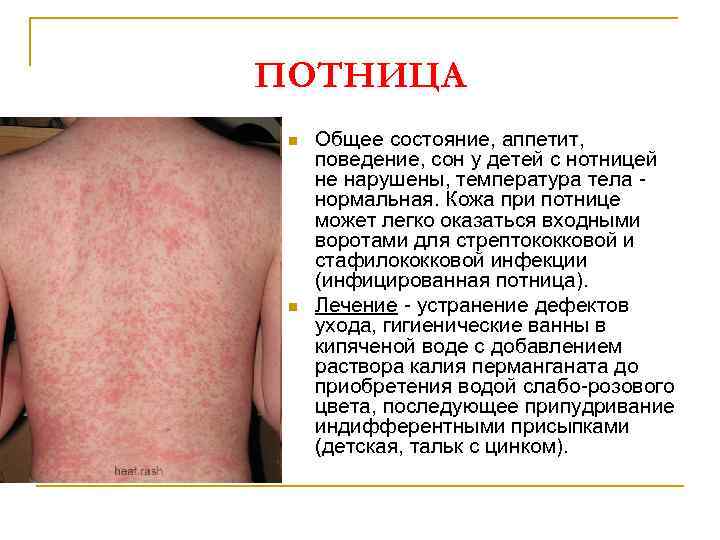
ПОТНИЦА n n Общее состояние, аппетит, поведение, сон у детей с нотницей не нарушены, температура тела нормальная. Кожа при потнице может легко оказаться входными воротами для стрептококковой и стафилококковой инфекции (инфицированная потница). Лечение - устранение дефектов ухода, гигиенические ванны в кипяченой воде с добавлением раствора калия перманганата до приобретения водой слабо-розового цвета, последующее припудривание индифферентными присыпками (детская, тальк с цинком).

ПИОДЕРМИИ n n Пиодермии (греч. руоn - гной) - гнойные воспалительные заболевания кожи, вызываемые разнообразными возбудителями (стафилококки, стрептококки, пневмококки, кишечная палочка, вульгарный протей, синегнойная палочка и др. ). Чаще всего к пиодермиям относят дерматозы, обусловленные гноеродными кокками (стафилококки и стрептококки). Пиодермия может быть первичным заболеванием либо возникать вторично, вследствие осложнений других дерматозов у новорожденных, грудных детей и в течение всего периода детства.
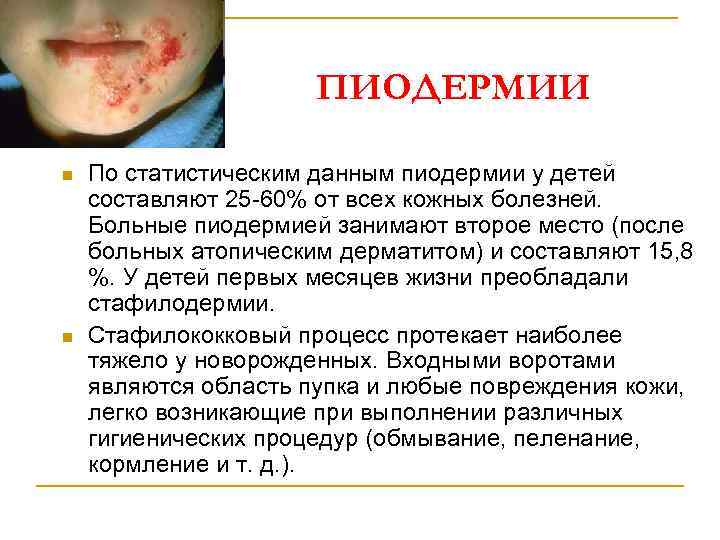
ПИОДЕРМИИ n n По статистическим данным пиодермии у детей составляют 25 -60% от всех кожных болезней. Больные пиодермией занимают второе место (после больных атопическим дерматитом) и составляют 15, 8 %. У детей первых месяцев жизни преобладали стафилодермии. Стафилококковый процесс протекает наиболее тяжело у новорожденных. Входными воротами являются область пупка и любые повреждения кожи, легко возникающие при выполнении различных гигиенических процедур (обмывание, пеленание, кормление и т. д. ).

ПИОДЕРМИИ n Укутывание, перегревание, гипергидроз, потница, загрязнение кожи при недостаточном гигиеническом уходе способствуют возникновению инфекции. n Возможно заражение плода антенатально, если беременная переносит какое-либо стафилококковое заболевание или имеет очаги хронической инфекции, сопровождающиеся бактериемией. n Интранатальное инфицирование чаще наблюдается при патологических родах, при наличии у рожениц заболеваний мочеполовых органов.
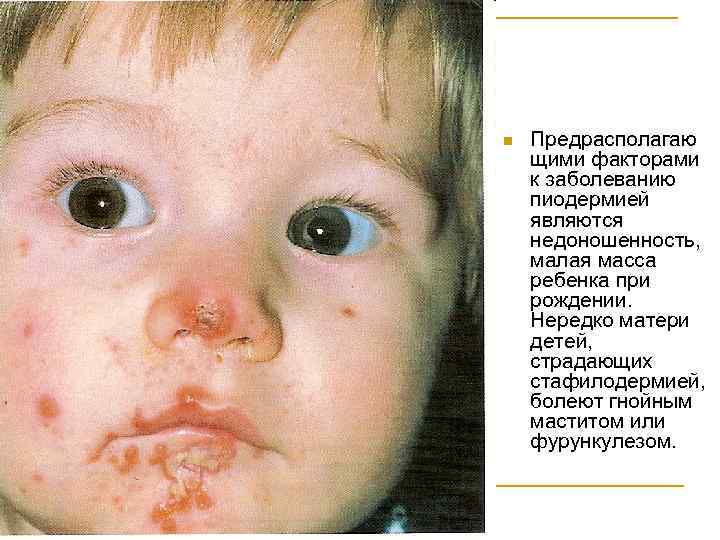
n Предрасполагаю щими факторами к заболеванию пиодермией являются недоношенность, малая масса ребенка при рождении. Нередко матери детей, страдающих стафилодермией, болеют гнойным маститом или фурункулезом.

ПИОДЕРМИИ n n n Гнойничковые поражения кожи наиболее опасны у детей первых месяцев жизни, у которых патологический процесс может принимать генерализованный характер и служить иногда причиной развития сепсиса. Заразительность пиодермии в общим невелика, но именно в детском возрасте встречаются наиболее контагиозные формы её эпидемический пемфигоид новорожденных и заразное импетиго (Impetigо соntаgiosа). У переболевших пиодермией не вырабатывается иммунитета.
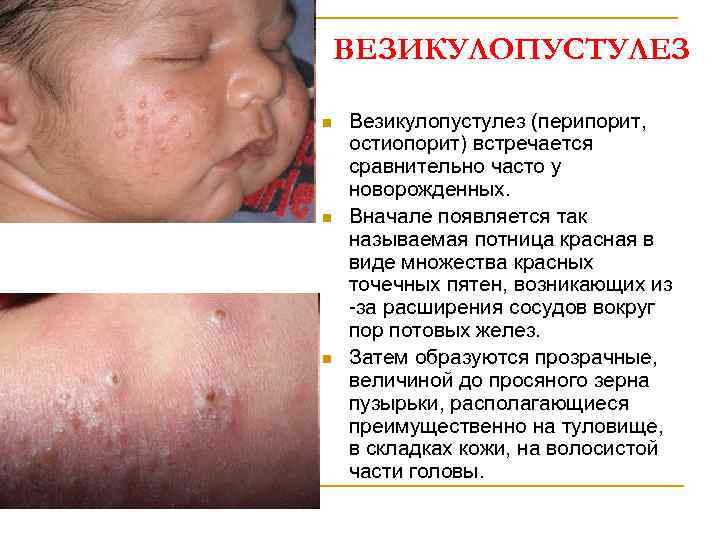
ВЕЗИКУЛОПУСТУЛЕЗ n n n Везикулопустулез (перипорит, остиопорит) встречается сравнительно часто у новорожденных. Вначале появляется так называемая потница красная в виде множества красных точечных пятен, возникающих из -за расширения сосудов вокруг пор потовых желез. Затем образуются прозрачные, величиной до просяного зерна пузырьки, располагающиеся преимущественно на туловище, в складках кожи, на волосистой части головы.

ВЕЗИКУЛОПУСТУЛЕЗ n n Это - белая потница, элементы которой наполнены молочнобелым содержимым и расположены па гиперемированном основании. Этот вариант потницы фактически является уже стафилококковой пиодермией, называемой везикулопустулезом. Заболевание появляется с 3 -5 -го дня жизни либо позднее, а чаще к концу периода новорожденности. Обычно наблюдается большие количество пустул, хотя бывают и единичные элементы сыпи. Периодически в течение нескольких дней появляются свежие элементы, затем они постепенно подсыхают в корочки, под которыми идет эпителизация.
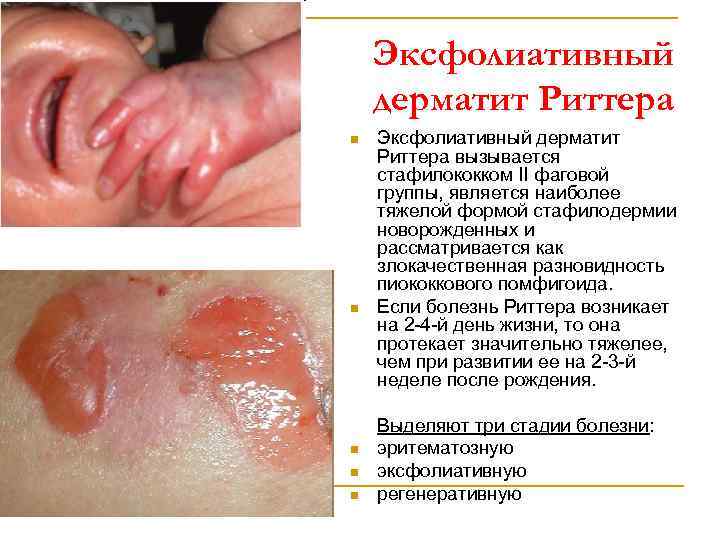
Эксфолиативный дерматит Риттера n n n Эксфолиативный дерматит Риттера вызывается стафилококком II фаговой группы, является наиболее тяжелой формой стафилодермии новорожденных и рассматривается как злокачественная разновидность пиококкового помфигоида. Если болезнь Риттера возникает на 2 -4 -й день жизни, то она протекает значительно тяжелее, чем при развитии ее на 2 -3 -й неделе после рождения. Выделяют три стадии болезни: эритематозную эксфолиативную регенеративную
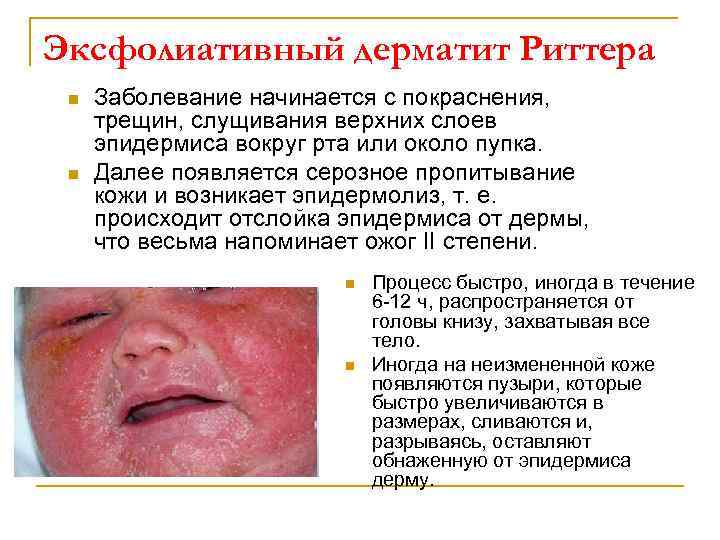
Эксфолиативный дерматит Риттера n n Заболевание начинается с покраснения, трещин, слущивания верхних слоев эпидермиса вокруг рта или около пупка. Далее появляется серозное пропитывание кожи и возникает эпидермолиз, т. е. происходит отслойка эпидермиса от дермы, что весьма напоминает ожог II степени. n n Процесс быстро, иногда в течение 6 -12 ч, распространяется от головы книзу, захватывая все тело. Иногда на неизмененной коже появляются пузыри, которые быстро увеличиваются в размерах, сливаются и, разрываясь, оставляют обнаженную от эпидермиса дерму.

Эксфолиативный дерматит Риттера n n Участки кожи между пузырями внешне кажутся совершенно нормальными, но они фактически подвергаются таким же изменениям, т. е. под влиянием серозного пропитывания кожи связь между эпидермисом и дермой ослабевает, и от малейшего прикосновения происходит отхождение эпидермиса, а если потянуть за свисающие остатки пузыря, то эпидермис сползает как чулок или перчатка (положительный симптом Никольского). После разрешения процесса рубцов не остается. Общее состояние таких больных тяжелое, температура нередко повышается до 40 -41 °С. При биохимическом исследовании крови обнаруживается гипопротеипемия с явлениями диспротеинемии. Нередко возникают осложнения (пневмония, отиты, флегмоны, абсцессы, пиелонефрит и пр. ). В клиническом анализе крови: гипохромная анемия, лейкоцитоз со сдвигом влево, увеличение СОЭ.
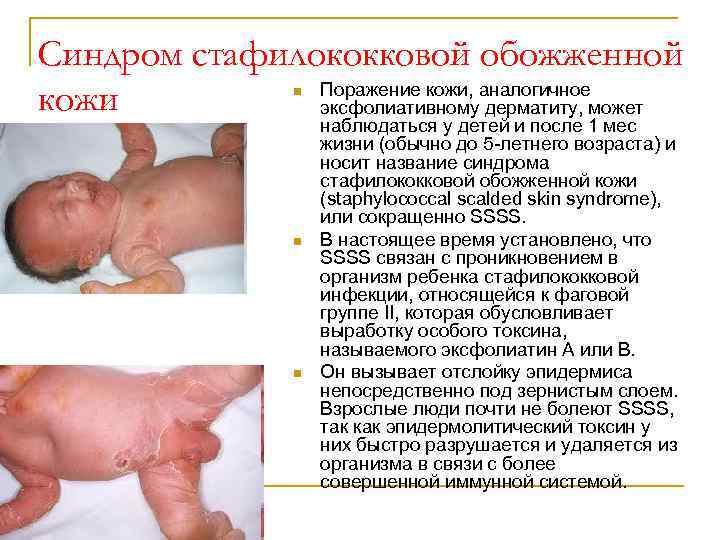
Синдром стафилококковой обожженной Поражение кожи, аналогичное кожи эксфолиативному дерматиту, может n n n наблюдаться у детей и после 1 мес жизни (обычно до 5 -летнего возраста) и носит название синдрома стафилококковой обожженной кожи (stарhуlососсаl sсаldеd skin sуndrоmе), или сокращенно SSSS. В настоящее время установлено, что SSSS связан с проникновением в организм ребенка стафилококковой инфекции, относящейся к фаговой группе II, которая обусловливает выработку особого токсина, называемого эксфолиатин А или В. Он вызывает отслойку эпидермиса непосредственно под зернистым слоем. Взрослые люди почти не болеют SSSS, так как эпидермолитический токсин у них быстро разрушается и удаляется из организма в связи с более совершенной иммунной системой.

Синдром стафилококковой обожженной кожи n n n Появляются кирпично-красного цвета неяркие пятнистые высыпания, возникающие обычно после гнойного конъюнктивита, отита или инфекции верхних дыхательных путей. В паховых и подмышечных складках обнаруживают очаги мацерации кожи. Лицо ребенка приобретает очень грустное, как бы “плаксивое” выражение, а вокруг естественных отверстий лица скапливаются импетигинозные корки. Поражение кожи прогрессирует в течение 24 -48 ч от скарлатиниформной сыпи до спонтанных крупных и вялых пузырей. Отмечается положительный симптом Никольского. После вскрытия пузырей обнажается мокнущая эритематозная поверхность. Вся кожа имеет вид ошпаренной или обоженной. Тяжелых поражении слизистых оболочек рта, как правило, не наблюдается. В течение 5 -7 дней происходит эпителизация эрозий с последующим отшелушиванием. Содержимое неповрежденных пузырей обычно стерильно.

Лечение стафилококковых пиодермий n n При удовлетворительном состоянии ребенка, нормальной температуре, хорошем состоянии пупочной ранки, при наличии незначительного количества высыпаний можно ограничиться наружным лечением. При везикулопустулёзе необходимо вскрывать элементы стерильной иглой, а затем смазывать 2 -3 раза в день 2% водным раствором анилиновых красителей (метиленовый синий, бриллиантовый зеленый и др. ). После этого целесообразно применить присыпку окиси цинка (5 -10%) с тальком или чистого ксероформа.

Лечение стафилококковых пиодермий n n n Особое значение имеют наружное лечение и уход за новорожденными детьми, страдающими эксфолиативным дерматитом, а также за детьми грудного возраста, болеющими синдромом стафилококковой обожженной кожи. Новорожденных детей необходимо помещать в кувезы или устраивать специальные каркасы с электролампами внутри них с целью поддержания постоянной температуры окружающего воздуха 32 -34 °С. Свисающие остатки отторгнувшегося и омертвевшего эпидермиса следует осторожно удалять, срезая их стерильными ножницами. Кожу ребенка присыпают ксероформом, либо присыпкой из окиси цинка, белой глины или талька с целью адсорбции серозного содержимого и защиты кожного покрова от раздражения пеленками. Пеленки, белье должны быть стерильными. В боксе, где находится ребенок, необходимо включать бактерицидные лампы.

Лечение стафилококковых пиодермий n n n При таких тяжелых и распространенных поражениях кожи, как эксфолиативный дерматит, синдром SSSS, сопровождающихся выраженным нарушением общего состояния, проводят терапию как при сепсисе. Необходимо антибактериальное лечение антибиотиками широкого спектра действия, полусинтетическими пепициллинами. При очень тяжелом течении эксфолиативного дерматита и синдрома SSSS показано применение под защитой антибиотиков глюкокортикоидных гормонов внутрь или парентерально из расчета 1 мг/кг массы тела в сутки (в расчете на преднизолон) в течение 7 - 10 дней с последующим быстрым снижением дозы препарата вплоть до отмены.
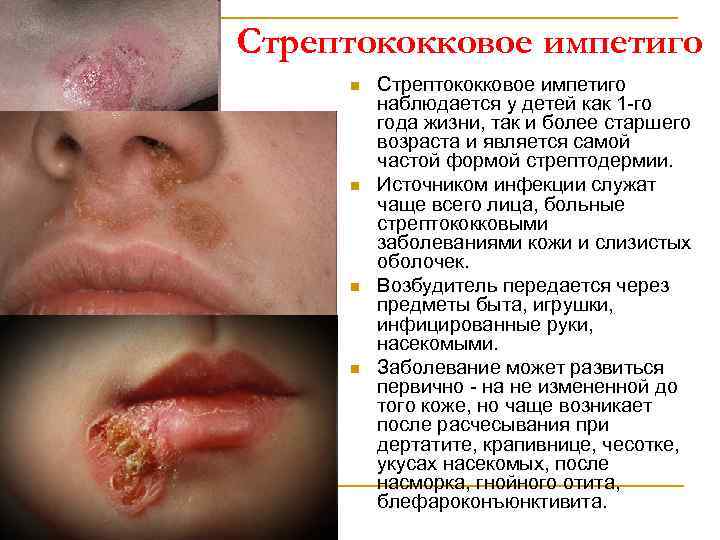
Стрептококковое импетиго n n Стрептококковое импетиго наблюдается у детей как 1 -го года жизни, так и более старшего возраста и является самой частой формой стрептодермии. Источником инфекции служат чаще всего лица, больные стрептококковыми заболеваниями кожи и слизистых оболочек. Возбудитель передается через предметы быта, игрушки, инфицированные руки, насекомыми. Заболевание может развиться первично - на не измененной до того коже, но чаще возникает после расчесывания при дертатите, крапивнице, чесотке, укусах насекомых, после насморка, гнойного отита, блефароконъюнктивита.
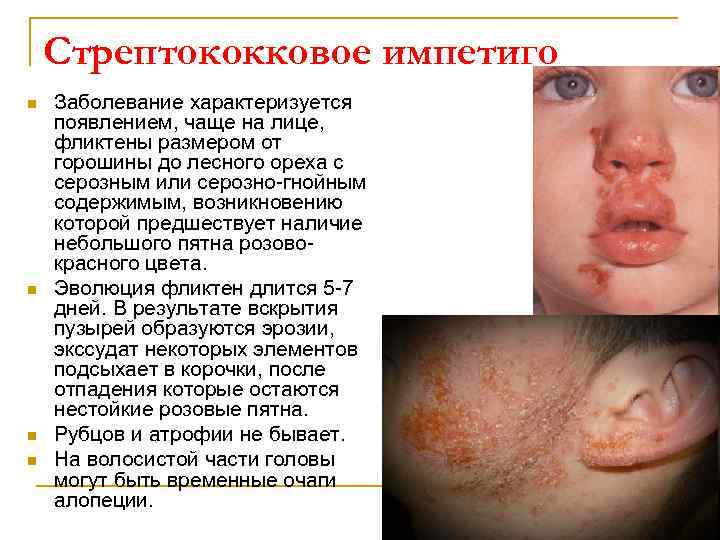
Стрептококковое импетиго n n Заболевание характеризуется появлением, чаще на лице, фликтены размером от горошины до лесного ореха с серозным или серозно-гнойным содержимым, возникновению которой предшествует наличие небольшого пятна розовокрасного цвета. Эволюция фликтен длится 5 -7 дней. В результате вскрытия пузырей образуются эрозии, экссудат некоторых элементов подсыхает в корочки, после отпадения которые остаются нестойкие розовые пятна. Рубцов и атрофии не бывает. На волосистой части головы могут быть временные очаги алопеции.
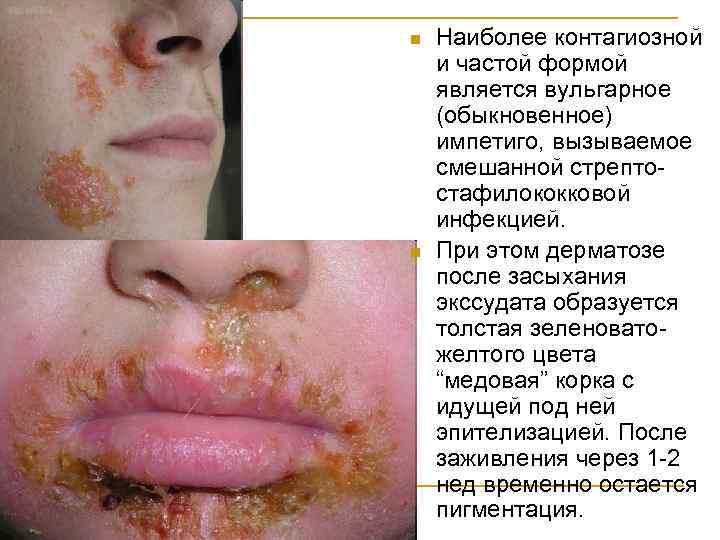
n n Наиболее контагиозной и частой формой является вульгарное (обыкновенное) импетиго, вызываемое смешанной стрептостафилококковой инфекцией. При этом дерматозе после засыхания экссудата образуется толстая зеленоватожелтого цвета “медовая” корка с идущей под ней эпителизацией. После заживления через 1 -2 нед временно остается пигментация.

Стрептококковое импетиго n n Следует учитывать, что при распространенных формах импетиго может развиваться пиелонефрит. Наряду с импетиго кожи лица фликтены могут появляться на слизистой оболочке губ, щек, десен, твердого неба и языка, за исключением зева. Вскоре они эрозируются и покрываются налетом желто-серого цвета. При поскабливании отмечается кровоточивость. Может поражаться и слизистая оболочка носа: на внутренней поверхности ноздрей видны корочки, эрозии. Импетигинозный ринит начинается после насморка или импетиго лица. Он часто бывает источником эпидемий в детских садах, школах, интернатах. Из-за контагиозности необходимо изолировать больных от здоровых детей.

Лечение стрептодермий у детей n n n При распространенном, торпидно текущем импетиго, буллезной стрептодермии, поверхностном панариции, эктиме, роже назначают антибактериальную терапию предпочтительно бепзилпенициллином либо антибиотиками резерва. При импетиго вскрывают пузырьки и пустулы и смазывают кожу 2 -3 раза в день водным или спиртовым 2% раствором анилиновых красителей (метилевовый синий, бриллиантовый зеленый). Для снятия корок используются дезинфицирующие, кератолитические и кератопластические мази: 1 -2% салициловая, 2% белая или желтая ртутная, резорциновая, нафталиновая (3 -5%), дерматоловая (3 - 5%). Нельзя применять мази, содержащие сульфаниламиды и антибиотики, из-за возможности развития аллергического дерматита. Также вредны и мази, в состав которых входят глюкокортикоидные гормоны. При интертригинозной стрептодермии, заедах, папуло-эрозивной стрептодермии, эктимах принципы наружного лечения те же.
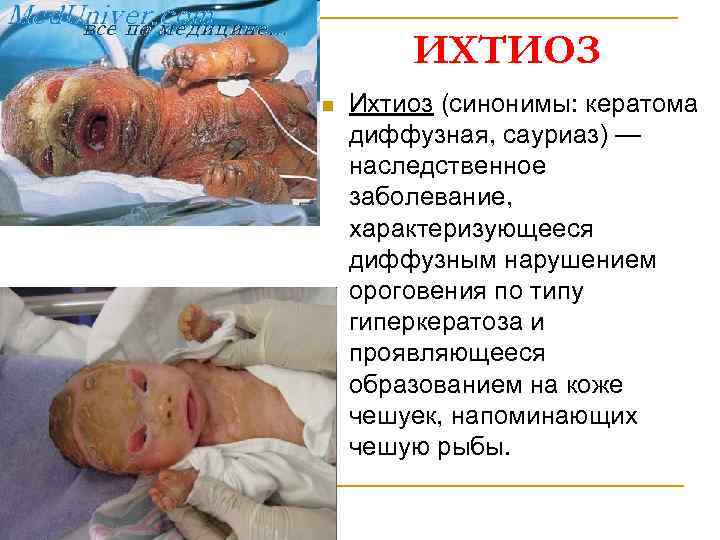
ИХТИОЗ n Ихтиоз (синонимы: кератома диффузная, сауриаз) — наследственное заболевание, характеризующееся диффузным нарушением ороговения по типу гиперкератоза и проявляющееся образованием на коже чешуек, напоминающих чешую рыбы.

ИТИОЗ ВУЛЬГАРНЫЙ n n Ихтиоз вульгарный — наиболее распространенная форма, составляющая 80– 95 % от всех форм ихтиоза. Тип наследования — аутосомно-доминантный. Заболевание проявляется обычно на 3 -м месяце жизни или несколько позже (до 2– 3 лет). У больных отмечаются функциональная недостаточность эндокринной системы в комплексе с иммунодефицитным состоянием, склонность к аллергическим заболеваниям при низкой сопротивляемости пиококковым и вирусным инфекциям. Клиническая картина характеризуется диффузным, различной степени выраженности поражением кожи туловища, конечностей в виде наслоений чешуек разных размеров и цвета (от белесоватых до серо-черных), в результате чего кожа становится сухой, шершавой на ощупь.
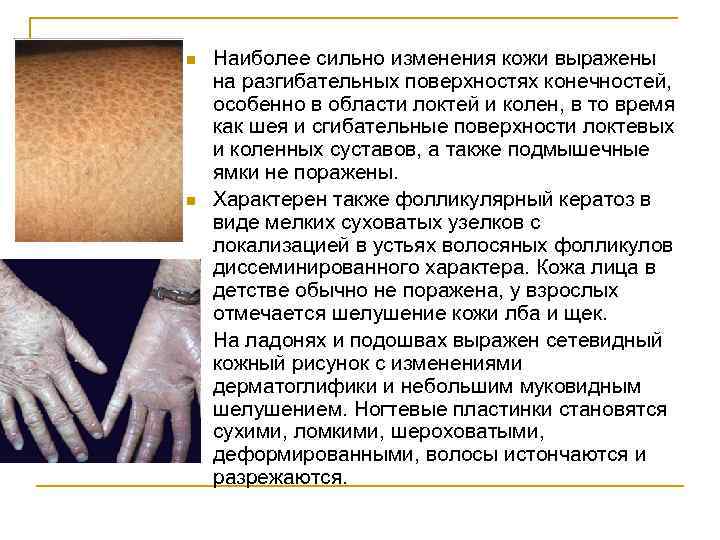
n n n Наиболее сильно изменения кожи выражены на разгибательных поверхностях конечностей, особенно в области локтей и колен, в то время как шея и сгибательные поверхности локтевых и коленных суставов, а также подмышечные ямки не поражены. Характерен также фолликулярный кератоз в виде мелких суховатых узелков с локализацией в устьях волосяных фолликулов диссеминированного характера. Кожа лица в детстве обычно не поражена, у взрослых отмечается шелушение кожи лба и щек. На ладонях и подошвах выражен сетевидный кожный рисунок с изменениями дерматоглифики и небольшим муковидным шелушением. Ногтевые пластинки становятся сухими, ломкими, шероховатыми, деформированными, волосы истончаются и разрежаются.

Эритродермия ихтиозиформная врожденная n n n Различают сухой и буллезный тип. Клиническое отличие ихтиозиформных эритродермий от обычного ихтиоза состоит в существовании воспаления с рождения. Эритродермия ихтиозиформная врожденная буллезная (гиперкератоз эпидермолитический, ихтиоз эпидермолитический) протекает с образованием пузырей и наличием симптома Никольского.
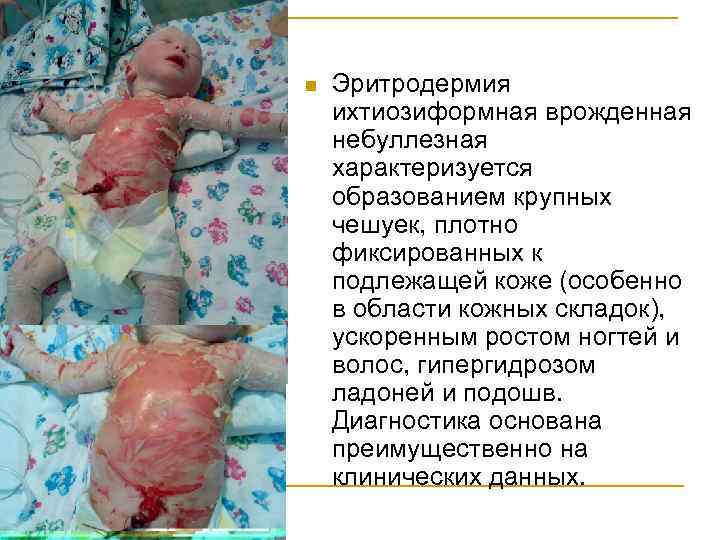
n Эритродермия ихтиозиформная врожденная небуллезная характеризуется образованием крупных чешуек, плотно фиксированных к подлежащей коже (особенно в области кожных складок), ускоренным ростом ногтей и волос, гипергидрозом ладоней и подошв. Диагностика основана преимущественно на клинических данных.

Эритродермия ихтиозиформная врожденная

АЛЛЕРГОДЕРМАТОЗЫ У ДЕТЕЙ n В структуре аллергической патологии у детей ведущее место занимают аллергические болезни кожи. Частота выявления аллергодерматозов колеблется от 40 до 80%, а среди детей первых лет жизни аллергические болезни кожи выявляются в 57 -90% случаев всей аллергической патологии Ласица О. И. , Тяжкая О. В. , Соколова Т. С. , Потемкина А. М. , Смирнова Г. И. , Алексеев С. А. , Roujeau J. , Frank A.

n n Термин аллергодерматозы определяет в целом общепринятое понятие, обозначающее многообразные аллергические болезни кожи, группируемые по сходству патогенетических механизмов. По нозологической сущности аллергодерматозы – это аллергическое воспаление кожи, обусловленное наследственной предрасположенностью к аллергии, Ig E-зависимым механизмом формирования, характеризующееся клиническим полиморфизмом и склонностью к хроническому или рецидивирующему течению.

Нозологические формы и синдромы Частота выявлений (%) n n n n Атопический дерматит Острая крапивница Отек Квинке Хроническая крапивница Токсикодермия Многоформная экссудативная эритема 0, 2 Синдром Стивенса – Джонсона Синдром Лайелла 72 12 2, 3 5 6, 5 0, 1

Основные факторы формирования аллергодерматозов n n n наследственная предрасположенность к аллергии с полигенными формами наследования (по наследству передается не болезнь, а совокупность патогенетических звеньев, способствующих формированию аллергической патологии); пре- и антенатальные факторы (токсикозы и патологическое течение беременности, угроза выкидыша, профессиональные вредности, хронические заболевания матери, инфекции, стимуляция родовой деятельности, асфиксия плода, оперативные вмешательства во время родов, преждевременные роды и др. ); дефекты вскармливания (ранний прикорм, введение в рацион продуктов не соответствующих возрасту и др. );

Основные факторы формирования аллергодерматозов n n n n искусственное вскармливание; типы конституции (аллергический, лимфатический диатезы); хронические заболевания органов пищеварения; хронические очаги инфекции; у детей первых лет жизни – пищевой фактор, с возрастом увеличивается этиологическая значимость бытовых и эпидермальных аллергенов, в пубертатном – возрастает значение психо-эмоциональных факторов; воздействие табачного дыма; нарушение правил ухода за кожей; климато-географический фактор и др.
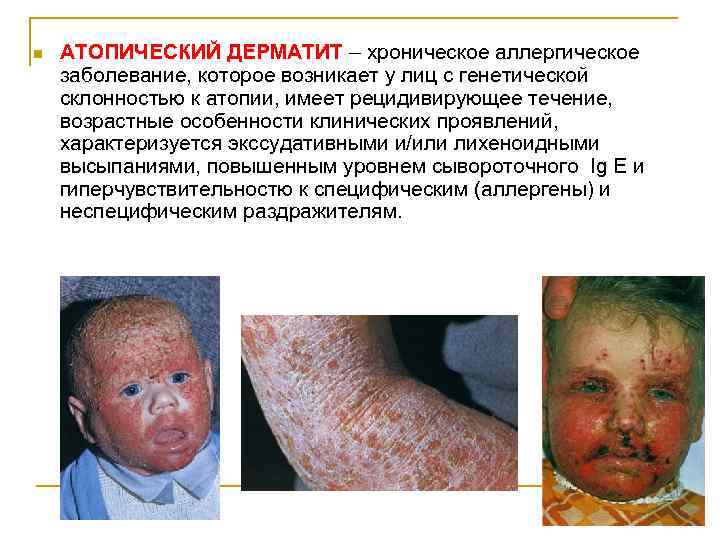
n АТОПИЧЕСКИЙ ДЕРМАТИТ – хроническое аллергическое заболевание, которое возникает у лиц с генетической склонностью к атопии, имеет рецидивирующее течение, возрастные особенности клинических проявлений, характеризуется экссудативными и/или лихеноидными высыпаниями, повышенным уровнем сывороточного Ig E и гиперчувствительностю к специфическим (аллергены) и неспецифическим раздражителям.

Классификация атопического дерматита Клинические формы: q q q младенческая (2 месяца-2 года) – экссудативная; детская (2 -12 лет) – эритематозно-сквамозная, с лихенификацией; подростковая (с 12 лет) – лихеноидная, пруригинозная. Периоды и фазы заболевания: n n начальный; период обострения; ремиссии; клиническое выздоровление. Распространенность: n n n ограниченный; распространенный; диффузный. Тяжесть течения: n n n легкое; средне тяжелое; тяжелое.

Критерии диагностики Большие (обязательные): q q пруриго (зуд) при наличии даже минимальных проявлений АД на коже; типичная морфология и локализация; индивидуальная или семейная история атопического заболевания; хроническое рецидивирующее течение.
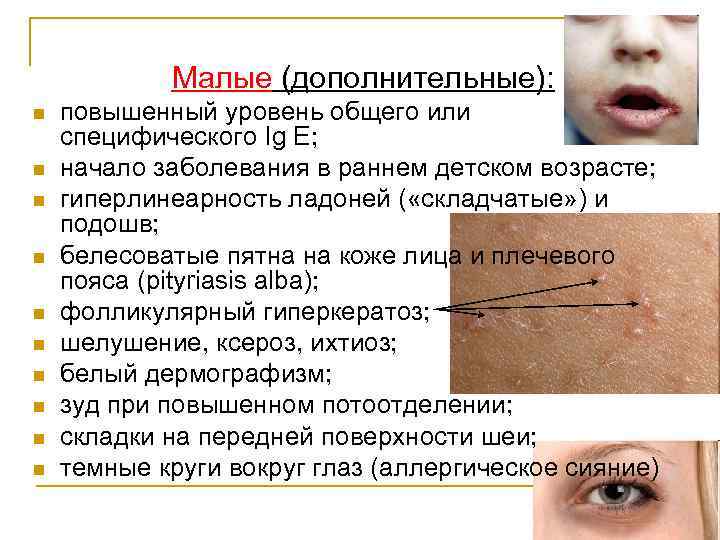
Малые (дополнительные): n n n n n повышенный уровень общего или специфического Ig E; начало заболевания в раннем детском возрасте; гиперлинеарность ладоней ( «складчатые» ) и подошв; белесоватые пятна на коже лица и плечевого пояса (pityriasis alba); фолликулярный гиперкератоз; шелушение, ксероз, ихтиоз; белый дермографизм; зуд при повышенном потоотделении; складки на передней поверхности шеи; темные круги вокруг глаз (аллергическое сияние)

SCORAD n Степень тяжести АД оценивается с помощью индекса SCORAD – Severity Scoring of Atopic Dermatitis, который предложила Европейская международная группа экспертов. SCORAD включает комплексную оценку 3 -х информационных блоков: распространенность, интенсивность, субъективные симптомы. Для І степени активности кожного процесса сума балов составляет до 23; ІІ степень – от 23 до 63 балов; ІІІ степень – больше 63 балов
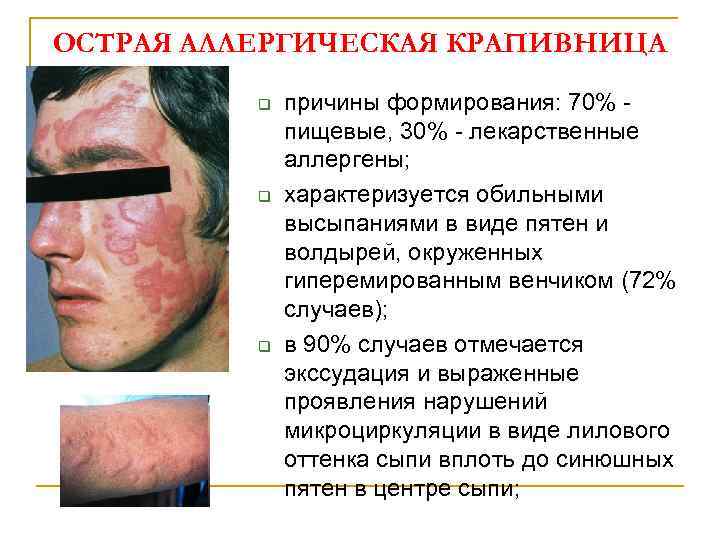
ОСТРАЯ АЛЛЕРГИЧЕСКАЯ КРАПИВНИЦА q q q причины формирования: 70% пищевые, 30% - лекарственные аллергены; характеризуется обильными высыпаниями в виде пятен и волдырей, окруженных гиперемированным венчиком (72% случаев); в 90% случаев отмечается экссудация и выраженные проявления нарушений микроциркуляции в виде лилового оттенка сыпи вплоть до синюшных пятен в центре сыпи;
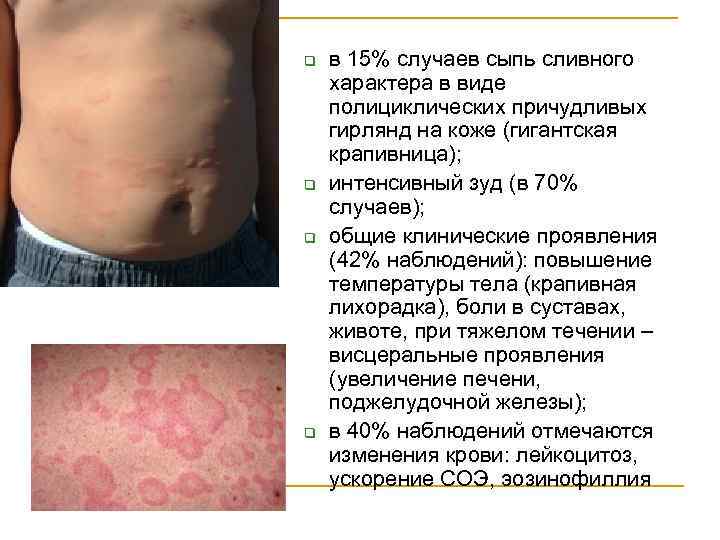
q q в 15% случаев сыпь сливного характера в виде полициклических причудливых гирлянд на коже (гигантская крапивница); интенсивный зуд (в 70% случаев); общие клинические проявления (42% наблюдений): повышение температуры тела (крапивная лихорадка), боли в суставах, животе, при тяжелом течении – висцеральные проявления (увеличение печени, поджелудочной железы); в 40% наблюдений отмечаются изменения крови: лейкоцитоз, ускорение СОЭ, эозинофиллия
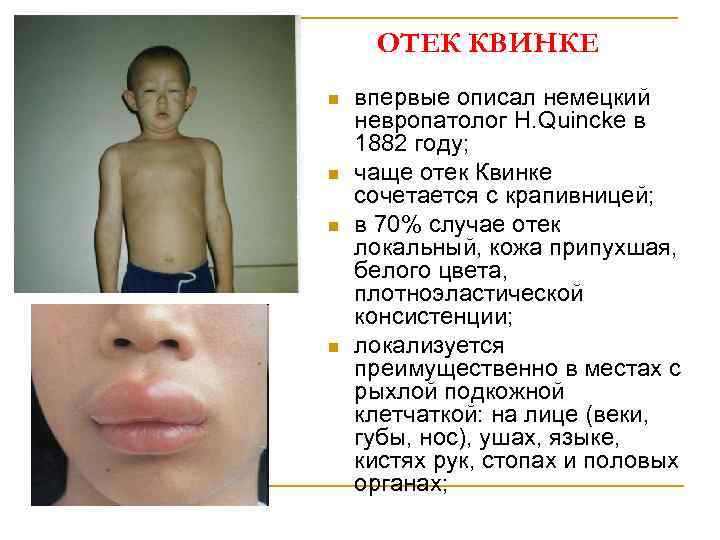
ОТЕК КВИНКЕ n n впервые описал немецкий невропатолог H. Quincke в 1882 году; чаще отек Квинке сочетается с крапивницей; в 70% случае отек локальный, кожа припухшая, белого цвета, плотноэластической консистенции; локализуется преимущественно в местах с рыхлой подкожной клетчаткой: на лице (веки, губы, нос), ушах, языке, кистях рук, стопах и половых органах;
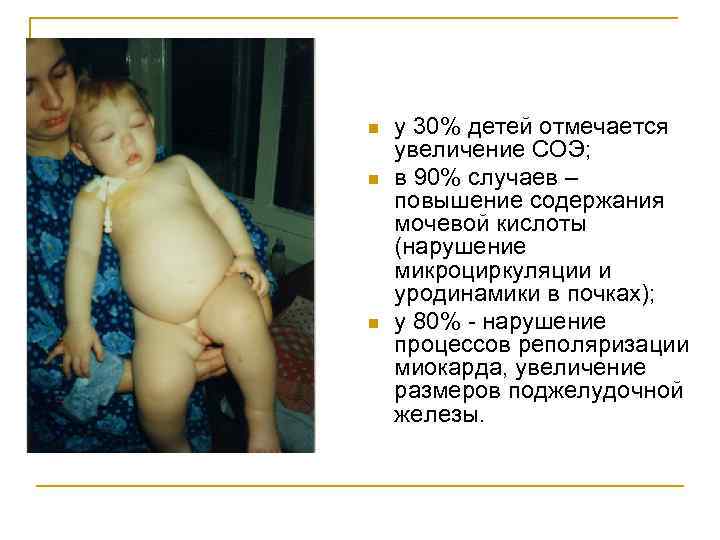
n n n у 30% детей отмечается увеличение СОЭ; в 90% случаев – повышение содержания мочевой кислоты (нарушение микроциркуляции и уродинамики в почках); у 80% - нарушение процессов реполяризации миокарда, увеличение размеров поджелудочной железы.
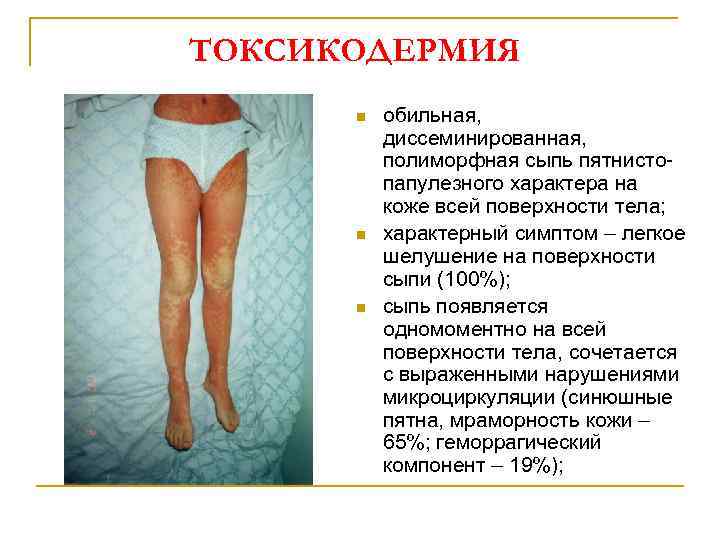
ТОКСИКОДЕРМИЯ n n n обильная, диссеминированная, полиморфная сыпь пятнистопапулезного характера на коже всей поверхности тела; характерный симптом – легкое шелушение на поверхности сыпи (100%); сыпь появляется одномоментно на всей поверхности тела, сочетается с выраженными нарушениями микроциркуляции (синюшные пятна, мраморность кожи – 65%; геморрагический компонент – 19%);
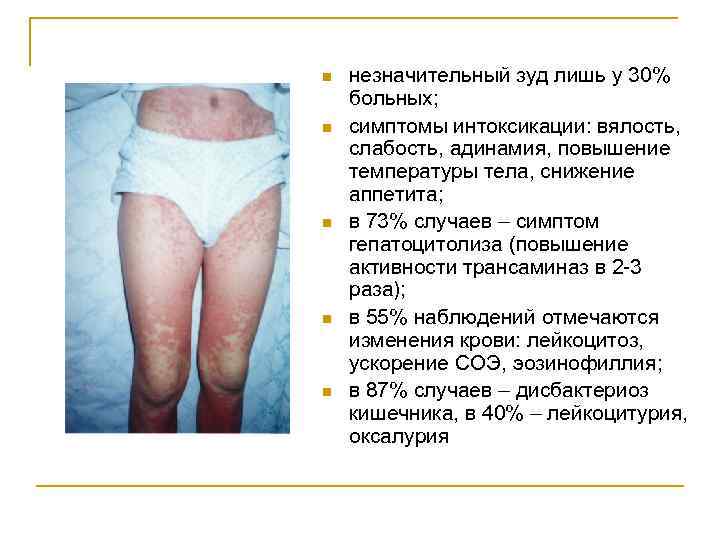
n n n незначительный зуд лишь у 30% больных; симптомы интоксикации: вялость, слабость, адинамия, повышение температуры тела, снижение аппетита; в 73% случаев – симптом гепатоцитолиза (повышение активности трансаминаз в 2 -3 раза); в 55% наблюдений отмечаются изменения крови: лейкоцитоз, ускорение СОЭ, эозинофиллия; в 87% случаев – дисбактериоз кишечника, в 40% – лейкоцитурия, оксалурия
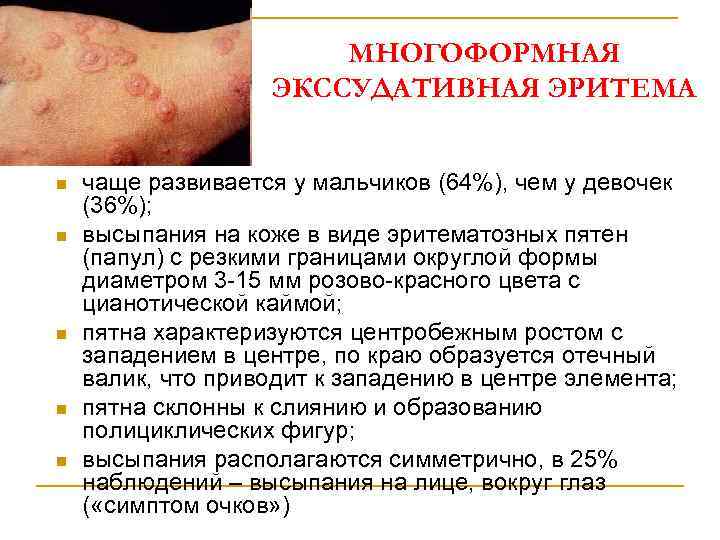
МНОГОФОРМНАЯ ЭКССУДАТИВНАЯ ЭРИТЕМА n n n чаще развивается у мальчиков (64%), чем у девочек (36%); высыпания на коже в виде эритематозных пятен (папул) с резкими границами округлой формы диаметром 3 -15 мм розово-красного цвета с цианотической каймой; пятна характеризуются центробежным ростом с западением в центре, по краю образуется отечный валик, что приводит к западению в центре элемента; пятна склонны к слиянию и образованию полициклических фигур; высыпания располагаются симметрично, в 25% наблюдений – высыпания на лице, вокруг глаз ( «симптом очков» )
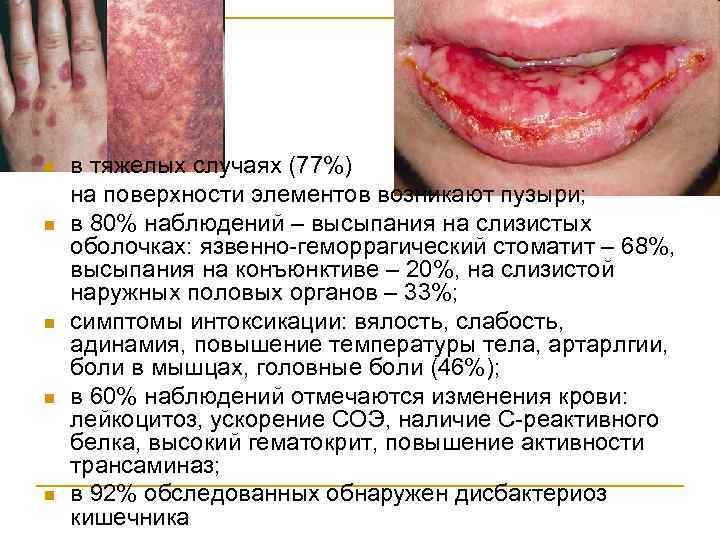
n n n в тяжелых случаях (77%) на поверхности элементов возникают пузыри; в 80% наблюдений – высыпания на слизистых оболочках: язвенно-геморрагический стоматит – 68%, высыпания на конъюнктиве – 20%, на слизистой наружных половых органов – 33%; симптомы интоксикации: вялость, слабость, адинамия, повышение температуры тела, артарлгии, боли в мышцах, головные боли (46%); в 60% наблюдений отмечаются изменения крови: лейкоцитоз, ускорение СОЭ, наличие С-реактивного белка, высокий гематокрит, повышение активности трансаминаз; в 92% обследованных обнаружен дисбактериоз кишечника
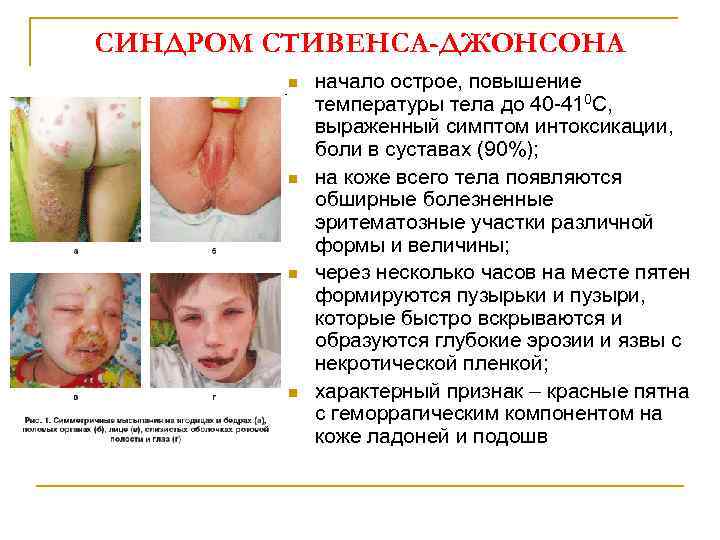
СИНДРОМ СТИВЕНСА-ДЖОНСОНА n n начало острое, повышение температуры тела до 40 -410 С, выраженный симптом интоксикации, боли в суставах (90%); на коже всего тела появляются обширные болезненные эритематозные участки различной формы и величины; через несколько часов на месте пятен формируются пузырьки и пузыри, которые быстро вскрываются и образуются глубокие эрозии и язвы с некротической пленкой; характерный признак – красные пятна с геморрагическим компонентом на коже ладоней и подошв
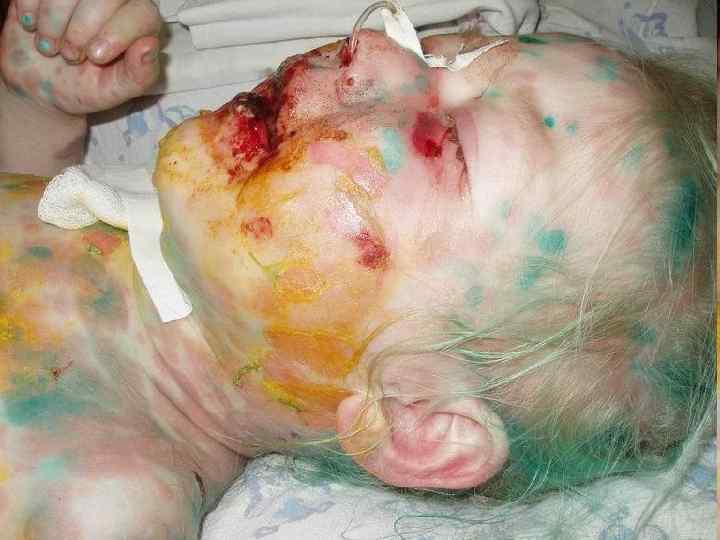
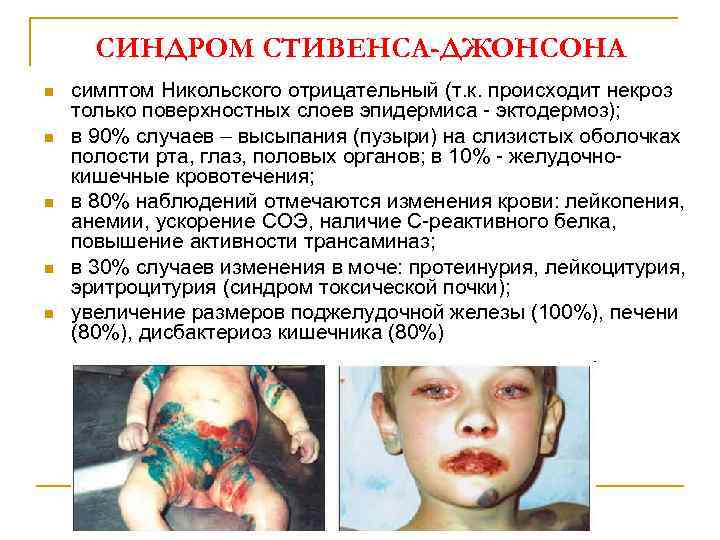
СИНДРОМ СТИВЕНСА-ДЖОНСОНА n n n симптом Никольского отрицательный (т. к. происходит некроз только поверхностных слоев эпидермиса - эктодермоз); в 90% случаев – высыпания (пузыри) на слизистых оболочках полости рта, глаз, половых органов; в 10% - желудочнокишечные кровотечения; в 80% наблюдений отмечаются изменения крови: лейкопения, анемии, ускорение СОЭ, наличие С-реактивного белка, повышение активности трансаминаз; в 30% случаев изменения в моче: протеинурия, лейкоцитурия, эритроцитурия (синдром токсической почки); увеличение размеров поджелудочной железы (100%), печени (80%), дисбактериоз кишечника (80%)
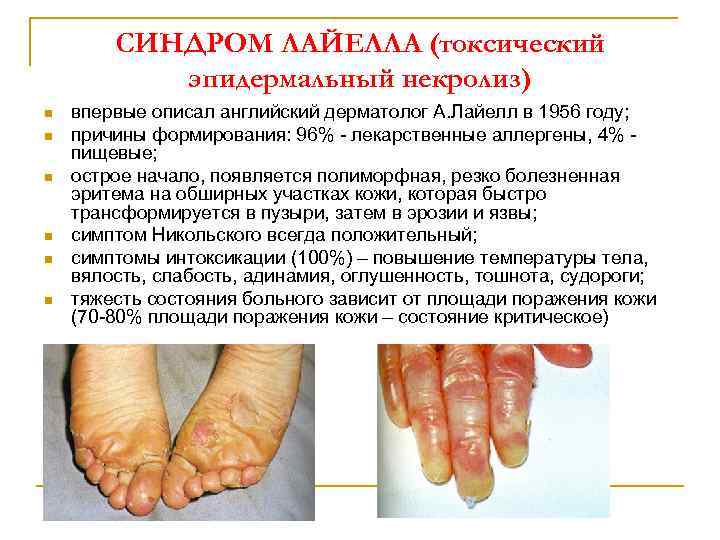
СИНДРОМ ЛАЙЕЛЛА (токсический эпидермальный некролиз) n n n впервые описал английский дерматолог А. Лайелл в 1956 году; причины формирования: 96% - лекарственные аллергены, 4% пищевые; острое начало, появляется полиморфная, резко болезненная эритема на обширных участках кожи, которая быстро трансформируется в пузыри, затем в эрозии и язвы; симптом Никольского всегда положительный; симптомы интоксикации (100%) – повышение температуры тела, вялость, слабость, адинамия, оглушенность, тошнота, судороги; тяжесть состояния больного зависит от площади поражения кожи (70 -80% площади поражения кожи – состояние критическое)
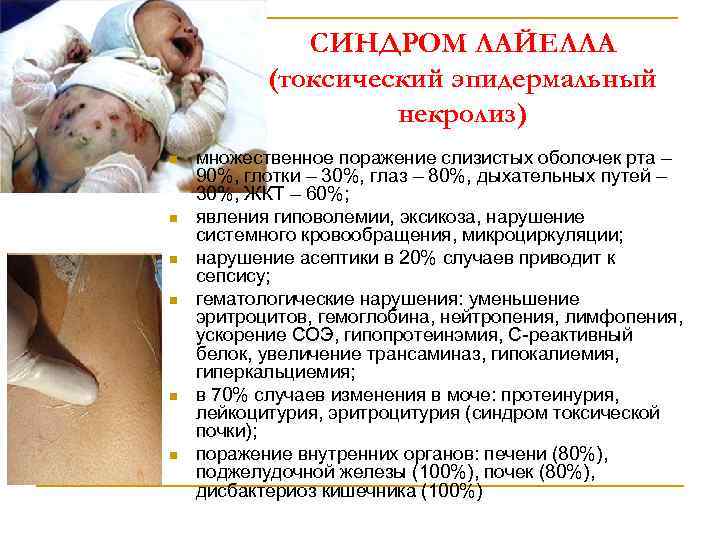
СИНДРОМ ЛАЙЕЛЛА (токсический эпидермальный некролиз) n n n множественное поражение слизистых оболочек рта – 90%, глотки – 30%, глаз – 80%, дыхательных путей – 30%, ЖКТ – 60%; явления гиповолемии, эксикоза, нарушение системного кровообращения, микроциркуляции; нарушение асептики в 20% случаев приводит к сепсису; гематологические нарушения: уменьшение эритроцитов, гемоглобина, нейтропения, лимфопения, ускорение СОЭ, гипопротеинэмия, С-реактивный белок, увеличение трансаминаз, гипокалиемия, гиперкальциемия; в 70% случаев изменения в моче: протеинурия, лейкоцитурия, эритроцитурия (синдром токсической почки); поражение внутренних органов: печени (80%), поджелудочной железы (100%), почек (80%), дисбактериоз кишечника (100%)

Диагностика: q q n жалобы; анамнез; клинический осмотр больного; специфическая диагностика: n кожные пробы (скарификационные, аппликационные, прик-тесты); n аллергодиагностика in vitro (выявление специфических антител): радиоаллергосорбентный тест, хемилюминисцентный аллергосорбентный тест, иммуноферментный анализ; n лизис лейкоцитов, тест дегрануляции тучных клеток; n иммунологические методы; n определение интерферонового статуса; оценка фукционального состояния ЖКТ
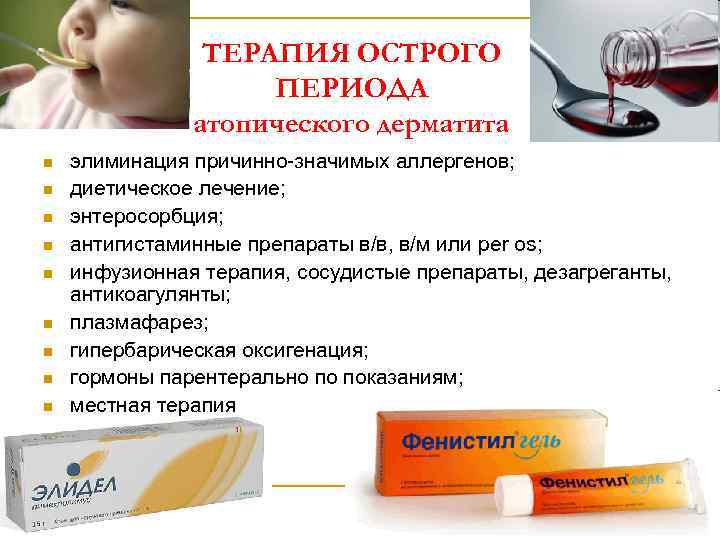
ТЕРАПИЯ ОСТРОГО ПЕРИОДА атопического дерматита n n n n n элиминация причинно-значимых аллергенов; диетическое лечение; энтеросорбция; антигистаминные препараты в/в, в/м или per os; инфузионная терапия, сосудистые препараты, дезагреганты, антикоагулянты; плазмафарез; гипербарическая оксигенация; гормоны парентерально по показаниям; местная терапия
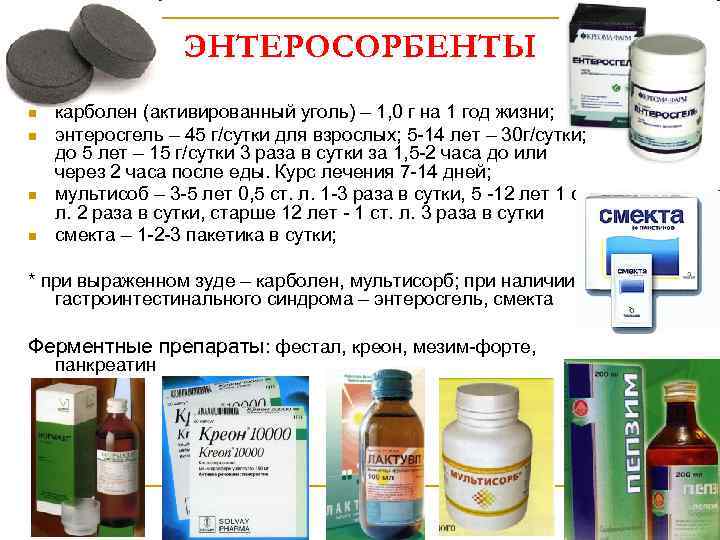
ЭНТЕРОСОРБЕНТЫ n n карболен (активированный уголь) – 1, 0 г на 1 год жизни; энтеросгель – 45 г/сутки для взрослых; 5 -14 лет – 30 г/сутки; до 5 лет – 15 г/сутки 3 раза в сутки за 1, 5 -2 часа до или через 2 часа после еды. Курс лечения 7 -14 дней; мультисоб – 3 -5 лет 0, 5 ст. л. 1 -3 раза в сутки, 5 -12 лет 1 ст. л. 2 раза в сутки, старше 12 лет - 1 ст. л. 3 раза в сутки смекта – 1 -2 -3 пакетика в сутки; * при выраженном зуде – карболен, мультисорб; при наличии гастроинтестинального синдрома – энтеросгель, смекта Ферментные препараты: фестал, креон, мезим-форте, панкреатин

Антигистаминные препараты, которые блокируют Н 1 рецепторы (Н 1 – блокаторы), относятся к числу наиболее широко используемых препаратов. Делятся на – блокаторы Н 1 гистаминновых рецепторов 1 -го, 2 -го и 3 - го поколения.

ОСНОВНЫЕ ПОКОЛЕНИЯ АНТИГИСТАМИННЫХ ПРЕПАРАТОВ I поколение (седативные) Дифенгидрамин (димедрол, бенадрил, аллергин) Клемастин (тавегил) Хлоропирамин (супрастин) Мебгидролин (диазолин) Квифенадин (фенкарол) Прометазин (фенерган, дипразин, пипольфен) Гидроксизин (атаракс) Меклизин (бонин) Ципрогептадин (перитол) II поколение (неседативные пролекарства) Акривастин (семпрекс) Астемизол (гисманал) Диметинден (фенистил) Терфенадин (гистадин) Азеластин (аллергодил) Левокабастин (гистимет) Лоратадин (кларитин) Эбастин (кестин) Бамипин (совентол) Цетиризин (зиртек) III поколение (неседативные активные метаболиты) Левоцетиризин (алерон) Фексофенадин (телфаст) Дезлоратадин (эриус)
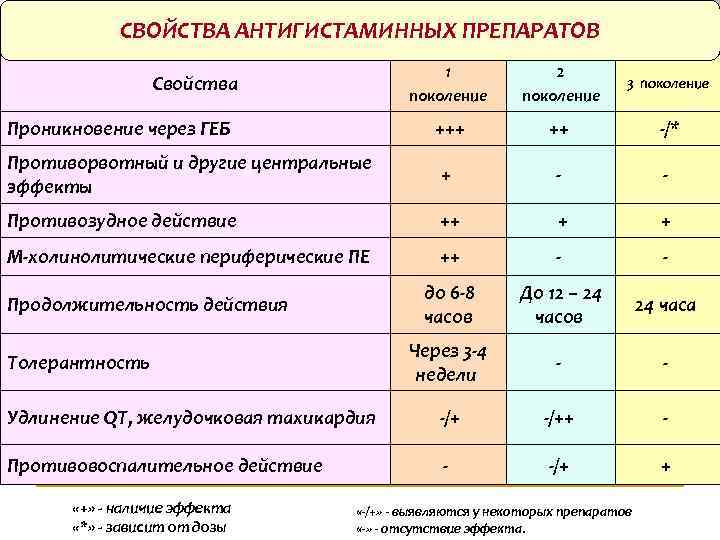
СВОЙСТВА АНТИГИСТАМИННЫХ ПРЕПАРАТОВ 1 поколение 2 поколение 3 поколение +++ ++ -/* Противорвотный и другие центральные эффекты + - - Противозудное действие ++ + + М-холинолитические периферические ПЕ ++ - - до 6 -8 часов До 12 – 24 часов 24 часа Через 3 -4 недели - - -/++ - - -/+ + Свойства Проникновение через ГЕБ Продолжительность действия Толерантность Удлинение QT, желудочковая тахикардия Противовоспалительное действие «+» - наличие эффекта «*» - зависит от дозы «-/+» - выявляются у некоторых препаратов «-» - отсутствие эффекта.

МЕСТНАЯ ТЕРАПИЯ n n n n при наличии выраженной экссудации и мокнутия – туширование анилиновыми красителями (фукарцин, метиленовый синий); индифферентная мазь с добавлением дегтя, а также анестезина и ментола для усиления противозудного эффекта; при эритематозно-сквамозной форме – цинковое масло с 12% анестезином или 0, 5% ментолом; диадерм или драполен; для усиления кератолитического действия – мази и кремы с витаминами Е, Д, А, солкосерил, троксевазин, бепантен и др. ; физиотерапевтические процедуры: парафиновые аппликации, магнитотерапия, фонофорез с папаверином, гидрокортизоном; отвары: корня лопуха, березовых почек, трехцветной фиалки, душици; ванны с крахмалом, овсяными хлопьями, пшеничными отрубями; кортикостероидные мази курсом 5 -7 дней: элоком (мазь, крем, лосьон), адвантан, которые обладают высокой местной активностю и низким системным эффектом
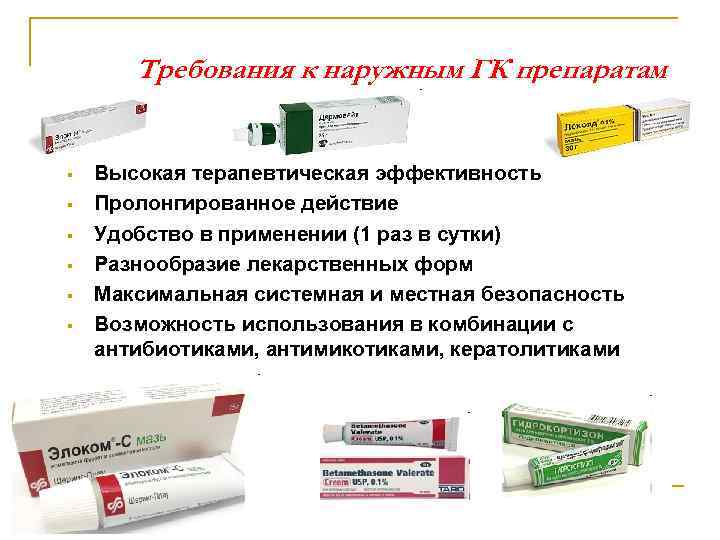
Требования к наружным ГК препаратам § § § Высокая терапевтическая эффективность Пролонгированное действие Удобство в применении (1 раз в сутки) Разнообразие лекарственных форм Максимальная системная и местная безопасность Возможность использования в комбинации с антибиотиками, антимикотиками, кератолитиками

Топические стероиды: взаимосвязь эффективности и безопасности Эффективность топического стероида. . . Повышение безопасности топического стероида сопровождается снижением клинической эффективности. . . Безопасность топического стероида
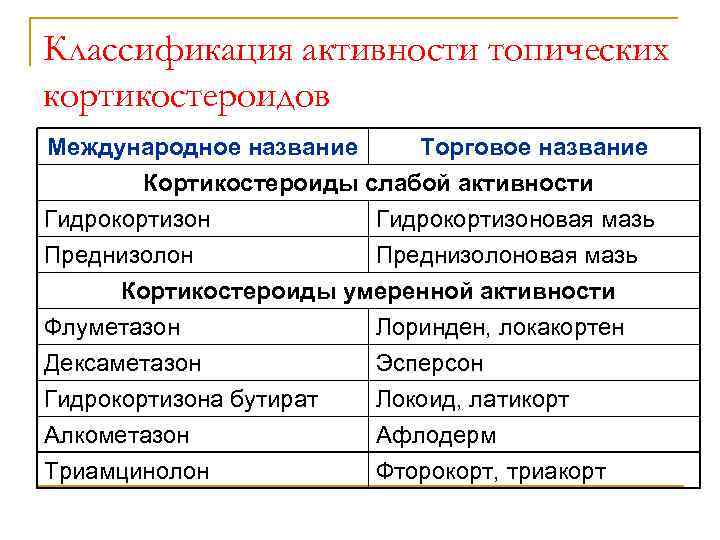
Классификация активности топических кортикостероидов Международное название Торговое название Кортикостероиды слабой активности Гидрокортизоновая мазь Преднизолоновая мазь Кортикостероиды умеренной активности Флуметазон Лоринден, локакортен Дексаметазон Эсперсон Гидрокортизона бутират Локоид, латикорт Алкометазон Афлодерм Триамцинолон Фторокорт, триакорт
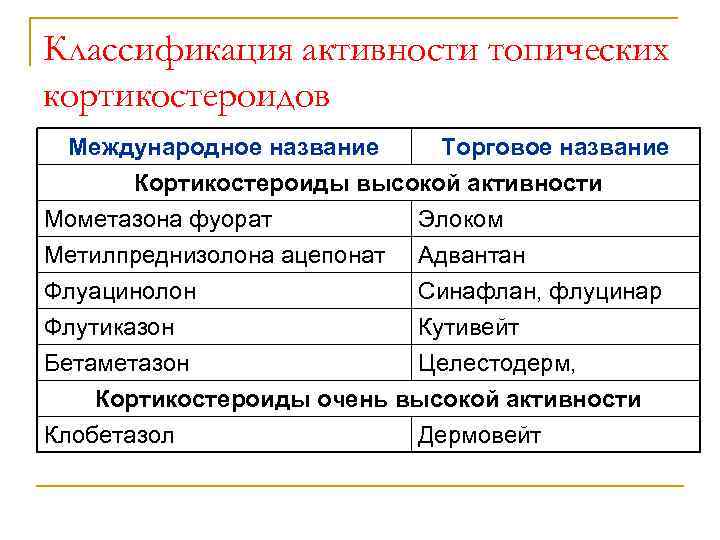
Классификация активности топических кортикостероидов Международное название Торговое название Кортикостероиды высокой активности Мометазона фуорат Элоком Метилпреднизолона ацепонат Адвантан Флуацинолон Синафлан, флуцинар Флутиказон Кутивейт Бетаметазон Целестодерм, Кортикостероиды очень высокой активности Клобетазол Дермовейт
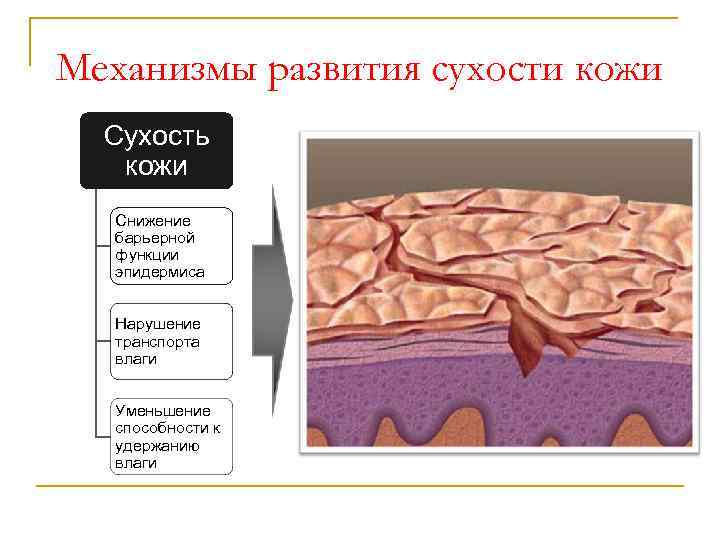
Механизмы развития сухости кожи Сухость кожи Снижение барьерной функции эпидермиса Нарушение транспорта влаги Уменьшение способности к удержанию влаги
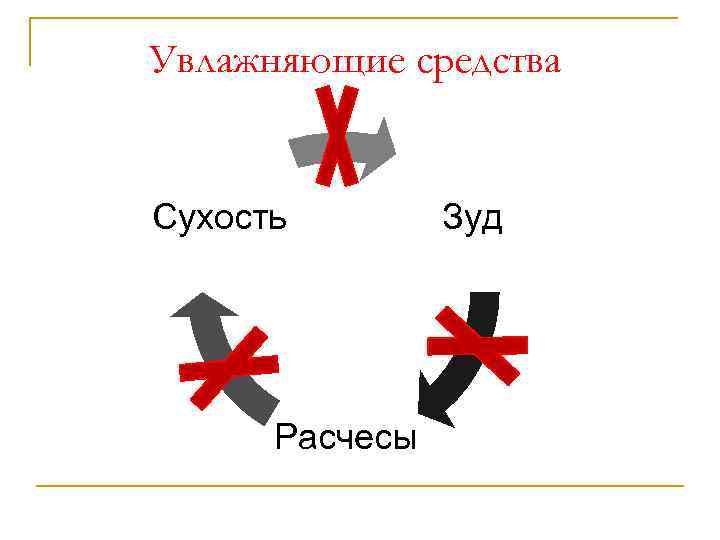
Увлажняющие средства Сухость Расчесы Зуд
Идентификация пациента (1) Родители с маленькими детьми «Доктор, у моего ребенка атопический дерматит, у него постоянное ощущение зуда. Он плохо спит и плачет. Что Вы посоветуете? » Что самое важное для такой пациентки с ребенком? n Избавление от зуда n Избавление от элементов сыпи n Хорошая переносимость Проясните пациентке, что «Вашему ребенку необходимы средства для ежедневного ухода за кожей с доказанной эффективностью. Эти средства должны быть гипоаллергенны, без ароматизаторов, красителей, консервантов и эмульгаторов»

Идентификация пациента (2) Пациенты страдающие дерматозами, и которым Вы прописываете: n n n Антигистаминные средства Топические антибиотики/антисептики Топические ретиноиды Топические глюкокортикостероиды Цитостатики/ иммуносупрессанты Проясните пациенту, что «Кроме использования прописанных лекарственных препаратов, очень важно ежедневно ухаживать за кожей. Во избежание стянутости и сухости кожи, зуда и шелушения, неприятных ощущений и покраснений, используйте смягчающие кремы и лосьоны»

Идентификация пациента (3) Что вы можете назначить таким пациентам? PHYSIOGEL®A. I. Лосьон для нанесения на все тело PHYSIOGEL®A. I. Крем для специфических участков тела Лосьон 200 мл Крем 50 мл
ПРИНЦИПЫ И МЕТОДЫ ПАТОГЕНЕТИЧЕСКОЙ ТЕРАПИИ n n n Обеспечение гипоаллергенного режима, т. е. элиминация аллергена. Проведение терапии, направленной на снятие острых проявлений заболевания. Проведение противорецидивного лечения, направленного на блокирование медиаторов аллергической реакции и осуществление терапевтических мер по санации сопутствующей патологии.
ПРОТИВОРЕЦИДИВНОЕ ЛЕЧЕНИЕ n n n элиминация причинно-значимых аллергенов; диетическое лечение; препараты превентивного лечения: кетотифен, задитен; санация сопутствующей патологии: коррекция патологии ЖКТ (ферменты, гепатопротекторы), воздействие на ЦНС (седативные вегетотропные средства), санация органов хронической инфекции ЛОР-органов; иммунофармакотерапия; местная терапия

СПАСИБО ЗА ВНИМАНИЕ!
Болезни кожи у детей_2013.ppt