Болезни Гепато-панкреато-билиарной зоны.ppt
- Количество слайдов: 188

Болезни ГЕПАТО-ПАНКРЕАТОБИЛИАРНОЙ ЗОНЫ

О. Генри Garrincha Édith Piaf С. И. Спасокукоцкий
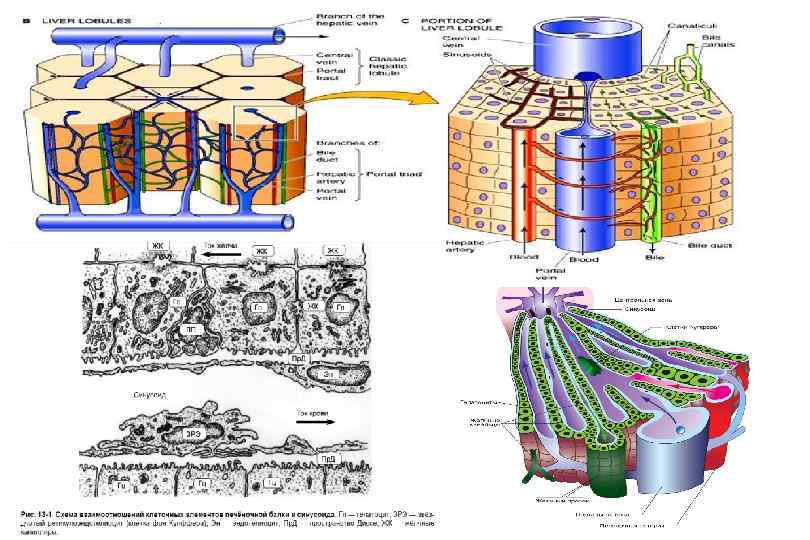
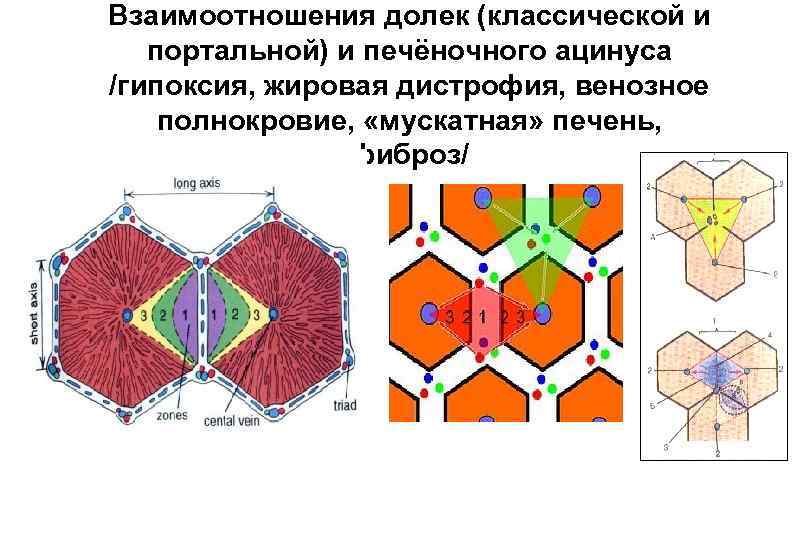
Взаимоотношения долек (классической и портальной) и печёночного ацинуса /гипоксия, жировая дистрофия, венозное полнокровие, «мускатная» печень, фиброз/

Факторы, повреждающие печень • По источнику: Экзогенные/эндогенные • По направленности действия: прямые/непрямые • По природе: – Физические: механические, термические, лучевые и проч. – Химические: токсические вещества (ксенобиотики, алкоголь), свободные радикалы, изменения p. H и проч. – Биологические: • • • Токсические (яды биологического происхождения, например, амантин) Инфекционные (микробы, паразиты) Опухоли Циркуляторные (сосудистые) Генетические (например, тезаурисмозы)

Наиболее распространенные болезни и синдромы поражения печени Болезни • • • Гепатиты (вирусные/токсические/алкогольные/лекарственные) Стеатоз и другие виды патологических накоплений в ткани печени Циррозы Опухоли (первичные/метастатические) Врожденная патология (кисты, аномалии желчных протоков, врожденный фиброз и др. ) Синдромы • • • Желтуха (гипербилирубинемия) Холестаза (в принципе, синдром входит в предыдущий) Цитолитический (синдром малой печеночной недостаточности) Воспалительный (воспалительно-интоксикационный, иммуновоспалительный) Печеночно-клеточной недостаточности Портальной гипертензии Гиперспленизма (панцитопения) Гепаторенальный (почечная недостаточность) Диспептический Астеновегетативный
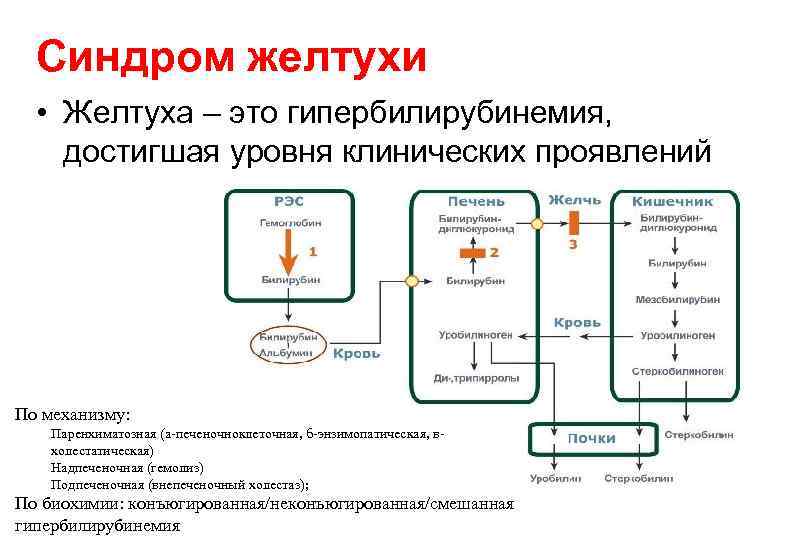
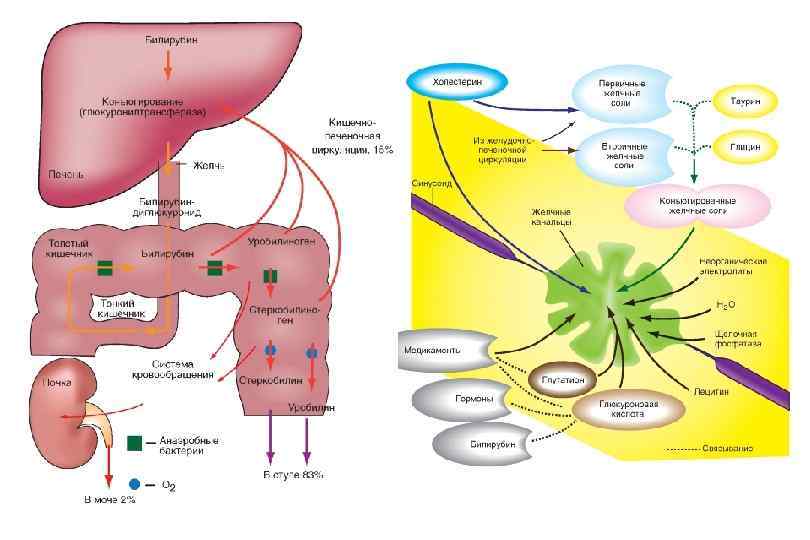
Синдром желтухи • Желтуха – это гипербилирубинемия, достигшая уровня клинических проявлений По механизму: Паренхиматозная (а-печеночноклеточная, б-энзимопатическая, вхолестатическая) Надпеченочная (гемолиз) Подпеченочная (внепеченочный холестаз); По биохимии: конъюгированная/неконъюгированная/смешанная гипербилирубинемия
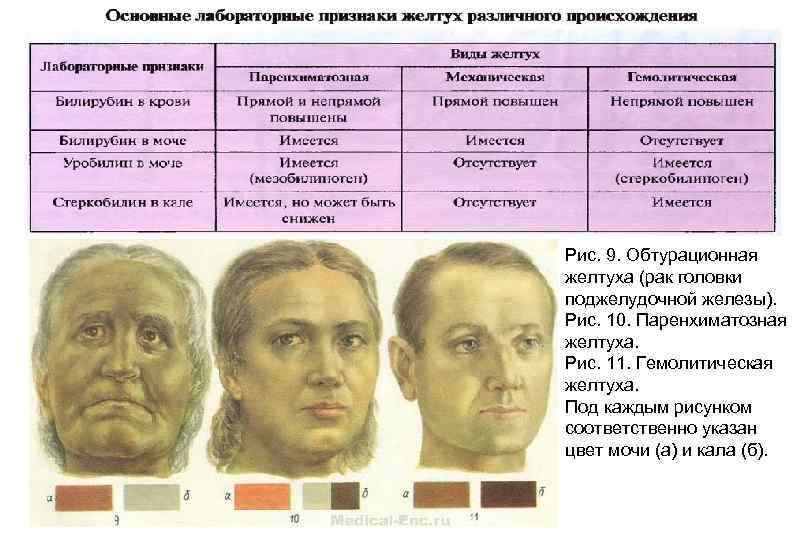
Рис. 9. Обтурационная желтуха (рак головки поджелудочной железы). Рис. 10. Паренхиматозная желтуха. Рис. 11. Гемолитическая желтуха. Под каждым рисунком соответственно указан цвет мочи (а) и кала (б).

Печеночноклеточная желтуха. Стадии Желтуха связана с повреждением гепатоцитов (за исключением наследственных дефектов ферментов и внутрипеченочного холестаза) Стадии: 1. Преджелтушная стадия: нарушение инактивации уробилиногена из портальной вены (» уробилинемия и урия) 2. Стадия «разгара» : нарушения экскреции непрямого билирубина, деструкция ГПЦ, сдавление отечными тканями внутрипеченочных желчных путей и дефекты гемато билиарного барьера (» то же + синдром цитолиза + холемия (выход в кровь прямого билирубина и желчных кислот) Холемия итоги: 1)прекращение поступления в желчь прямого билирубина обесцвечивание кала, 2)поступление прямого билирубина в кровь потемнение мочи 3. Заврешающая стадия: резкое ослабление процессов конъюгации непрямого билирубина+гемолиз (» исчезновение фракций прямого билирубина и уробилина, снижение окраски каловых масс и мочи непрямая гипербилирубинемия; сохранение холемии, цитолитического синдрома, печеночно клеточная недостаточность)

Энзимопатическая желтуха. Примеры Желтуха связана с наследственными дефектами метаболизма и транспорта билирубина в ГПЦ без деструкции гепатоцитов (ГПЦ) Заболевания: Нарушения захвата и связывания непрямого билирубина с глюкуроновой кислотой с развитием непрямой гипербилирубинемии: 1. Синдром Жильбера Мейленграхта (семейная негемолитическая желтуха, ювенильная перемежающаяся желтуха): аутосомно доминантная очень распространенная патология с неспецифическими жалобами, сохранением микроархитектоники печени (кроме микроворсинок на сосудистом полюсе ГПЦ) 2. Синдром Криглера Найяра: очень редкая форма патологии, характеризуется резко повышенным уровнем непрямого билирубина у детей в раннем возрасте с развитием неврологической симптоматики; возможно снижение содержания билирубина в желчи
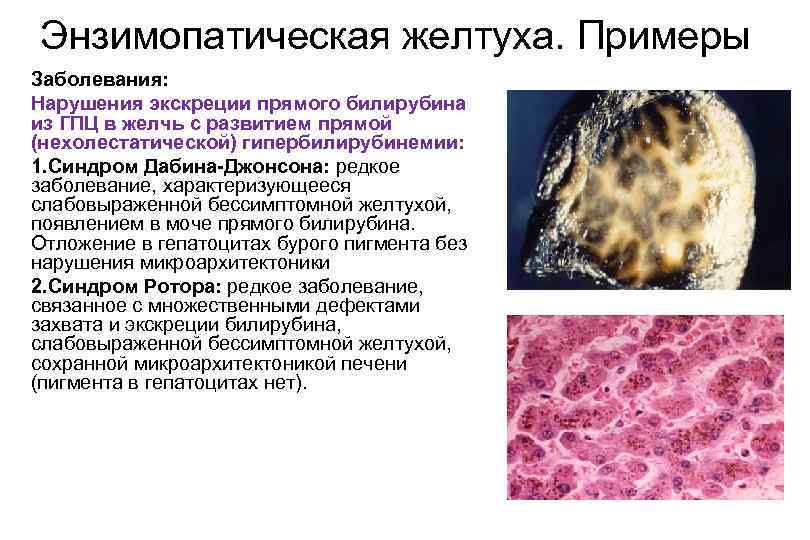
Энзимопатическая желтуха. Примеры Заболевания: Нарушения экскреции прямого билирубина из ГПЦ в желчь с развитием прямой (нехолестатической) гипербилирубинемии: 1. Синдром Дабина Джонсона: редкое заболевание, характеризующееся слабовыраженной бессимптомной желтухой, появлением в моче прямого билирубина. Отложение в гепатоцитах бурого пигмента без нарушения микроархитектоники 2. Синдром Ротора: редкое заболевание, связанное с множественными дефектами захвата и экскреции билирубина, слабовыраженной бессимптомной желтухой, сохранной микроархитектоникой печени (пигмента в гепатоцитах нет).
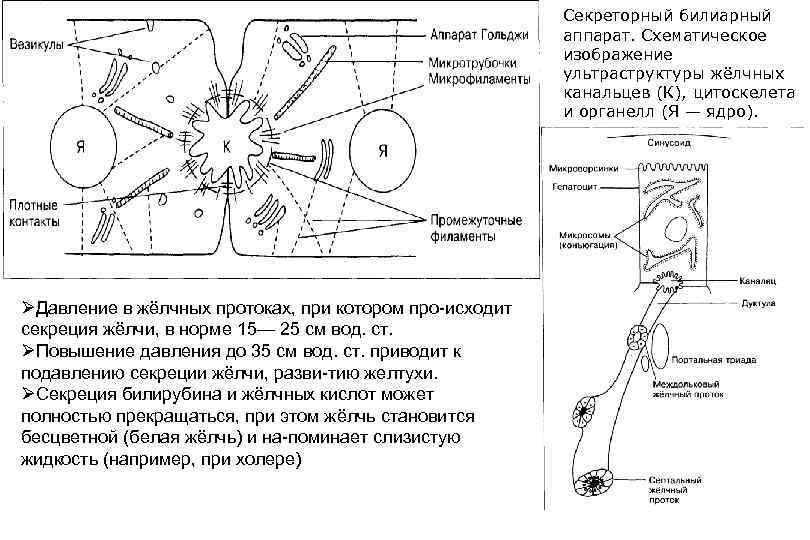
Секреторный билиарный аппарат. Схематическое изображение ультраструктуры жёлчных канальцев (К), цитоскелета и органелл (Я — ядро). ØДавление в жёлчных протоках, при котором про исходит секреция жёлчи, в норме 15— 25 см вод. ст. ØПовышение давления до 35 см вод. ст. приводит к подавлению секреции жёлчи, разви тию желтухи. ØСекреция билирубина и жёлчных кислот может полностью прекращаться, при этом жёлчь становится бесцветной (белая жёлчь) и на поминает слизистую жидкость (например, при холере)
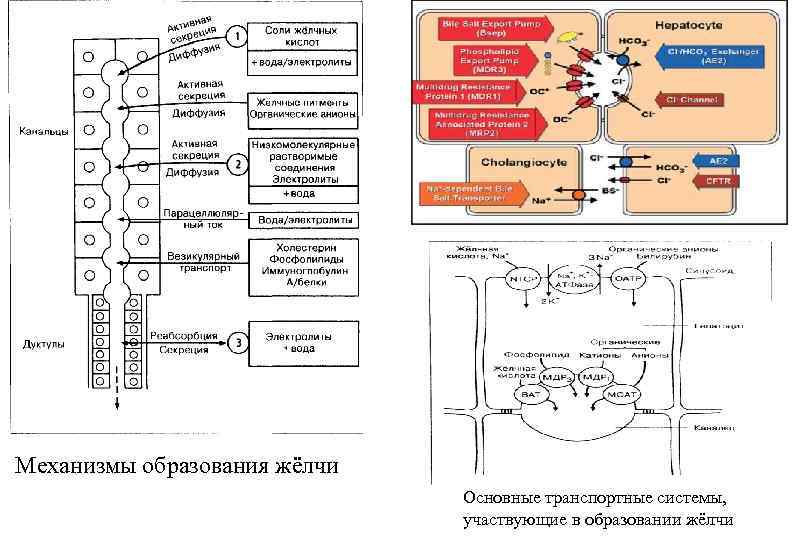
Механизмы образования жёлчи Основные транспортные системы, участвующие в образовании жёлчи

Холестатический синдром. Определение Холестаз — уменьшение поступления жёлчи в двенадцатиперстную кишку вследствие патологи ческого процесса на каком либо участке от гепа тоцита до фатерова соска. Функционально холестаз означает снижение каналь цевого тока жёлчи, печёночной экскреции воды и органических анионов (билирубина, жёлчных кислот). Морфологически холестаз означает накопление жёлчи в гепатоцитах и жёлчных путях. Клинически холестаз означает: А) Задержку в крови компонентов, в норме экскретируемых в жёлчь (холемический синдром, холемия) повышение концентрации в сы воротке крови: – Прямого билирубина, клинически: желтуха с зеленоватым оттенком – Жёлчных кислот, клинически: кожный зуд (не всегда), брадикардия, гипотония, нервно психическое возбуждение с последующем угнетением сознания, тромбоцитопатия – Холестерина, клинически ксантомы – Ферментов: ЩФ и ГГТП Б) Недостаточное поступление желчи в двенадцатиперстную кишку – синдром ахолии: – Прямого билирубина, клинически – обесцвечивание кала – Желчных кислот и др. компонентов, клинически – мальдигестия и мальабсорбция (в т. ч. гиповитаминоз A, D, E, K, стеаторея); дисбиоз кишечника, кишечная аутоинтоксикация.

Классификация холестаза • Внутрипеченочный холестаз (вид паренхиматозной желтухи) – повреждения ГПЦ и холангиоцитов, ведущие к нарушению транспорта желчи: Ø дефекты актиновых микрофиламентов ГПЦ, Ø плотных контактов между ГПЦ, холангиоцитами, Ø транспортных систем ГПЦ и текучечести их мембран, Ø компрессия протоков набухшими ГПЦ и холангиоцитами и т. д. • Внепеченочный холестаз (подпеченочная желтуха): Ø обтурация (обструкция) – паразиты, камни, Ø облитерация (результат воспаления), Ø компрессия (опухоли pancreas, лимфомы), Ø атрезия (гипоплазия) Ø дискинезии желчных путей
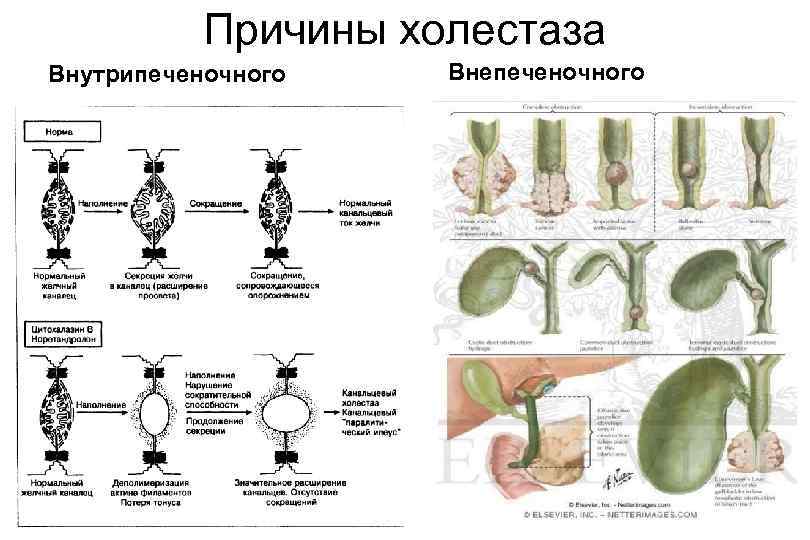
Причины холестаза Внутрипеченочного Внепеченочного
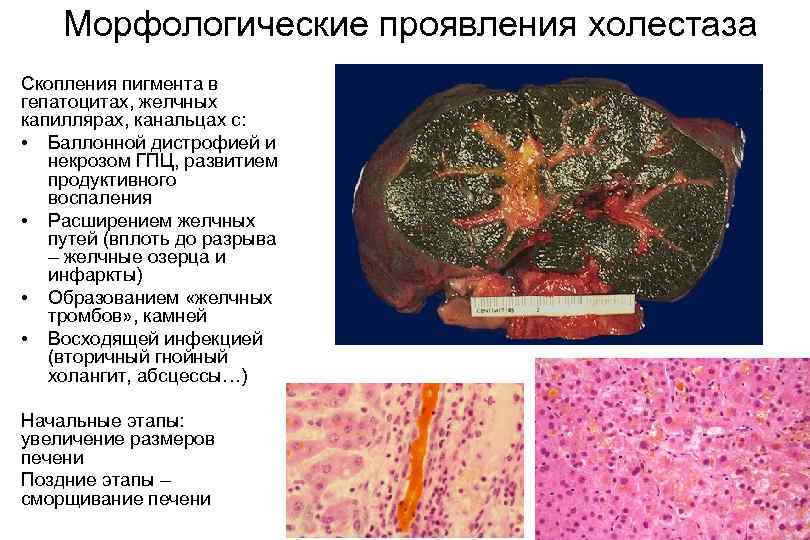
Морфологические проявления холестаза Скопления пигмента в гепатоцитах, желчных капиллярах, канальцах с: • Баллонной дистрофией и некрозом ГПЦ, развитием продуктивного воспаления • Расширением желчных путей (вплоть до разрыва – желчные озерца и инфаркты) • Образованием «желчных тромбов» , камней • Восходящей инфекцией (вторичный гнойный холангит, абсцессы…) Начальные этапы: увеличение размеров печени Поздние этапы – сморщивание печени

Печеночная недостаточность • Это нарушение или выполнение при чрезмерном напряжении • одной, нескольких или всех функций печени; Классификация: А) По способности выполнять свои функции: компенсированная/субкомпенсированная/декомпе нсированная Б) По степени утраты функций: парциальная (1 функция), комбинированная (несколько), тотальная (все функции) В) По скорости развития: острая/хроническая

Клинико-лабораторные проявления печеночно-клеточной недостаточности • Печеночная энцефалопатия: – Острая (ОПЭ): от I (прекома I) до IV (кома II) • Гипербилирубинемия (в т. ч. желтуха) • Диспротеинемия, в т. ч. : – Гипоальбуминемия (отечно асцитический синдром) – снижение сулемовой пробы – Снижение синтеза факторов свертывания, противосвертывания и фибринолиза с развитием коагулопатии – Снижение уровня бутирилхолинэстеразы (холинэстеразы) • Дислипидемия, в т. ч. гипохолестеринемия синдрома

Клинико-лабораторные проявления цитолитического синдрома (синдрома «малой печеночной недостаточности» ) • Лихорадка • Снижение массы тела • Внепеченочные знаки: «печеночные» запах, язык, ладони (пальмарная эритема), сосудистые звездочки, изменения оволосения, гинекомастия • Повышение уровня активности трансаминаз (АЛТ, АСТ и их соотношение, которое говорит о глубине некроза), ЛДГ, альдолазы • Повышение содержания митохондриальных показателей (глуаматдегидрогеназа, сорбитолдегидрогеназа) • Повышение содержания лизосомальных ферментов (кислая фосфатаза, β-глюкуронидаза) • Конъюгированная гипербилирубинемия и т. д.

Клинико-лабораторные проявления воспалительного и иммуновоспалительного синдрома • • Лихорадка Миалгии, артралгии Спленомегалия, гиперспленизм, лимфаденопатия Высыпания на коже, васкулиты, артриты, гипергаммаглобулинемия (со снижением комплемента), криоглобулинемия, аутоантитела (к ДНК, гладкомышечным клеткам, митохондриям, LE-клетки, ANCA…) гломерулонефриты и ревматические (в широком смысле) заболевания (синдром Шегрена и проч. ) • Снижения тестов бласттрансформации лимфоцитов, реакции торможения лейкоцитов • Изменения осадочных проб (тимоловая проба) из-за диспротеинемии (иммуноглобулины, белки острой фазы…)

Синдром портальной гипертензии • Нормальное давление в портальной вене 5 10 мм водного столба (при повышении – портальная гипертензия) • Коллатерали портальной системы: – Гепатотропные: кровь идет в обход блока и попадает в печень через чревные, пузырные, печеночно ободочные, гепаторенальные, диафргагмальные и др. вены – Порто кавальные анастомозы

Синдром портальной гипертензии. Классификация М. Д. Пациора (1974 г. с изменениями) 1. Надпеченочная блокада портального кровообращения – препятствие в НПВ и печеночных венах (синдром/болезнь Бадда Киари, цирроз Пика…) 2. Предпеченочная (подпеченочная) – препятствие в стволе воротной вены и крупных ветвях 3. Внутрипеченочная – препятствие в ткани печени (в т. ч. циррозы, опухоли, венозная окклюзия приеме крестовика обыкновенного, шистосомозе) 4. Смешанные формы

Другие классификации синдрома портальной гипертензии • По степени компенсации • По степени расширения вен пищевода (в т. ч. по Шерлоку)

Клинические проявления синдрома портальной гипертензии • Венозная гиперемия коллатералей (особенно, при подпеченочном блоке): – Усиление сосудистого рисунка ( «голова медузы» ) – Шунтирование крови в системный кровоток с развитием интоксикации и энцефалопатии – Разрывы сосудов и кровотечения • Отечно асцитический синдром (отек кожи передней брюшной стенки, асцит) – гидростатический, лимфогенный и осмотический факторы (особенно, при надпеченочном блоке) • Хроническое венозное полнокровие органов брюшной полости – Нарушения репарации слизистых оболочек – Гиперспленизм и спленомегалия – Тромбообразование, застойные инфаркты кишечника, селезенки…
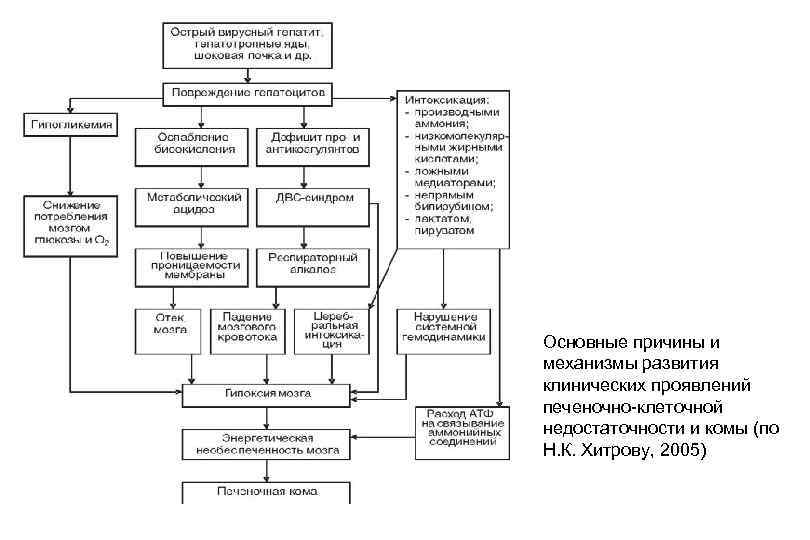
Основные причины и механизмы развития клинических проявлений печеночно клеточной недостаточности и комы (по Н. К. Хитрову, 2005)

Под действием различных повреждающих факторов в печени развиваются стереотипные изменения. Различают 5 групп изменений. 1. Дистрофия и внутриклеточное накопление в гепатоцитах • Баллонная дистрофия ( белковая дистрофия) • Накопление меди (болезнь Вильсона), железа (гемохроматоз) • Липофусциноз (накопление липофусцина) • Стеатоз (жиров) • Гликогеноз (углеводов)
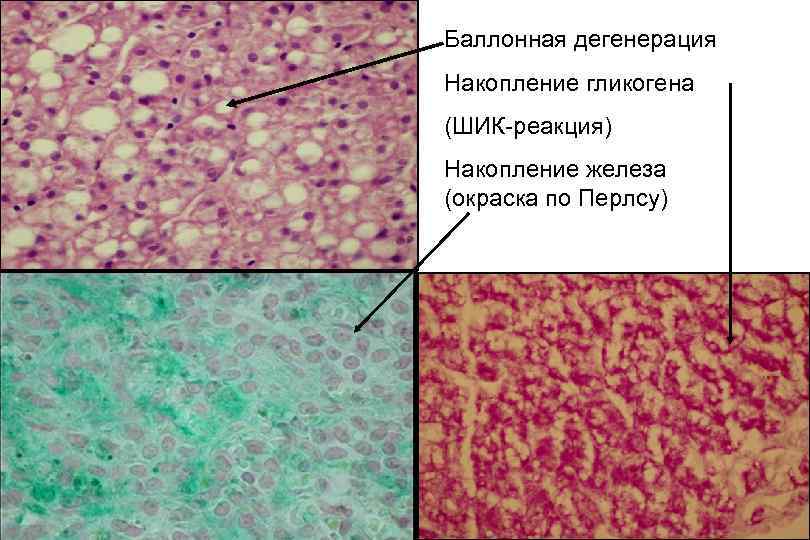
Баллонная дегенерация Накопление гликогена (ШИК реакция) Накопление железа (окраска по Перлсу)

Типы морфологических изменений в ткани печени • Внутриклеточные накопления (дистрофия) в гепатоцитах: – Стеатоз: крупнокапельный, среднекапельный, мелкокапельный, пылевидный (токсины, вирусы, гипоксия) – Накопление гликогена, липофусцина, желчи, антитрипсина, меди, железа… • Апоптоз (тельца Каунсильмена) и некроз (коагуляционный/колликвационный) гепатоцитов • Воспалительная инфильтрация в ткани печени (зависит от флогогенного агента) • Регенерация гепатоцитов путем митоза (утолщение, дезорганизация и дискомплексация балок, двуядерные гепатоциты; при циррозе – узлы регенераты) • Фиброз и цирроз печени (синтез коллагена фибробластами портальных трактов и клетками Ито)

Классификация некроза ткани печени • • • фокальный (пятнистый) – некроз небольших групп гепатоцитов, разбросанных в разных отделах ацинуса; центрилобулярный (сливающийся) – некроз гепатоцитов, располагающихся вокруг центральных печеночных вен; перипортальный (ступенчатый) – некроз гепатоцитов пограничной пластинки и первой зоны ацинуса (периферические отделы долек); мостовидный – некроз большого количества гепатоцитов с образованием «перемычек» между соседними дольками, возможна центро центральная, портоцентральная и порто портальная локализация очагов некроза; субмассивный – некроз большей части ацинуса; массивный – некроз большей части паренхимы печени.
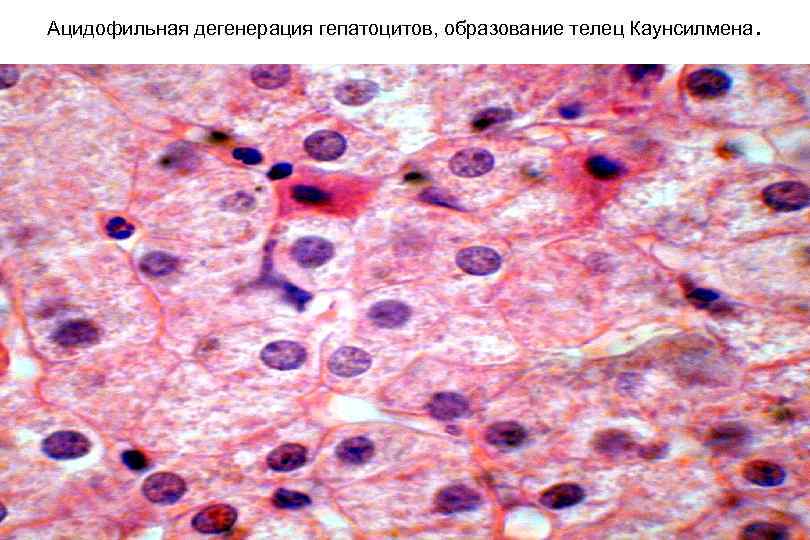
Ацидофильная дегенерация гепатоцитов, образование телец Каунсилмена .

Жировая дистрофия (стеатоз) печени
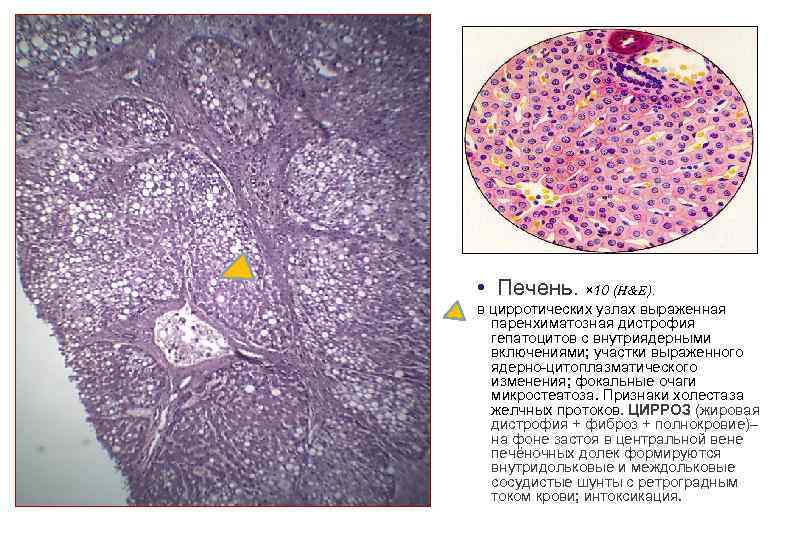
• Печень. × 10 (H&E). в цирротических узлах выраженная паренхиматозная дистрофия гепатоцитов с внутриядерными включениями; участки выраженного ядерно цитоплазматического изменения; фокальные очаги микростеатоза. Признаки холестаза желчных протоков. ЦИРРОЗ (жировая дистрофия + фиброз + полнокровие)– на фоне застоя в центральной вене печёночных долек формируются внутридольковые и междольковые сосудистые шунты с ретроградным током крови; интоксикация.

• Печень. × 40 (H&E). Наличие фиброзноизменённых портальных и перипортальных областей с деструкцией мелких желчных протоков и холангиол соответствует морфологической картине первичного склерозирующего холангита.
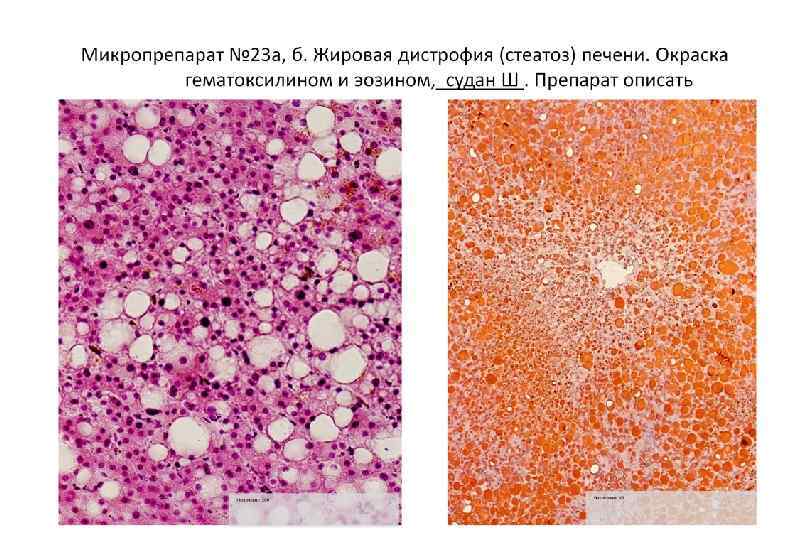
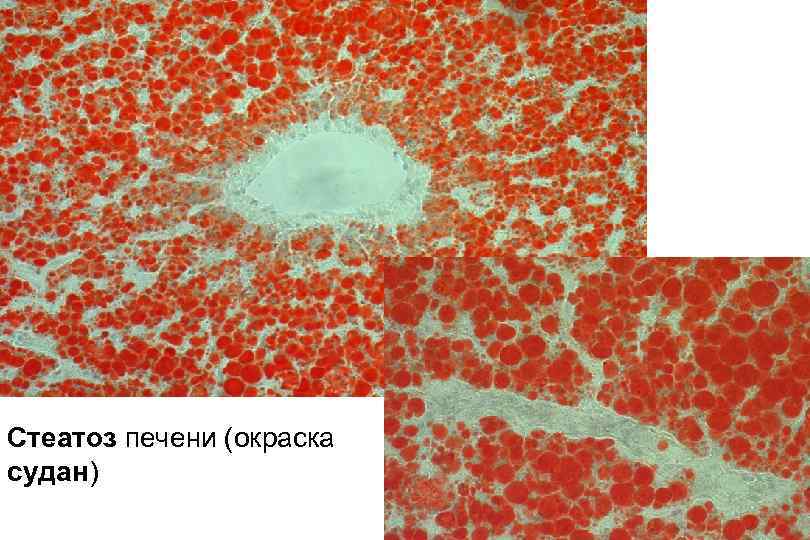
Стеатоз печени (окраска судан)

Прогрессирующий массивный некроз печени (токсическая дистрофия) Этиология: отравление гепатотропными ядами (например, CCl 4, амантином), фульминантная форма вирусных гепатитов… Морфогенез Стадия желтой дистрофии: • Микроскопически в первые дни жировая дистрофия гепатоцитов центров долек, быстро сменяющаяся их некрозом и аутолитическим распадом с образованием жиробелкового детрита. • К концу 2 й недели болезни прогрессирование процесса с захватом всех отделов долек; лишь на периферии их остается узкая полоса гепатоцитов в состоянии жировой дистрофии. Стадия красной дистрофии: • На 3 й неделе болезни печень продолжает уменьшаться в размерах и становится красной, из за фагоцитоза и резорбции жиробелкового детрита; в результате оголяется ретикулярная строма с резко расширенными переполненными кровью синусоидами; клетки сохраняются лишь на периферии долек. Исходы: чаще смерть от ОПеч. Н, постнекротический (крупноузловой) цирроз

Массивный прогрессирующий некроз печени
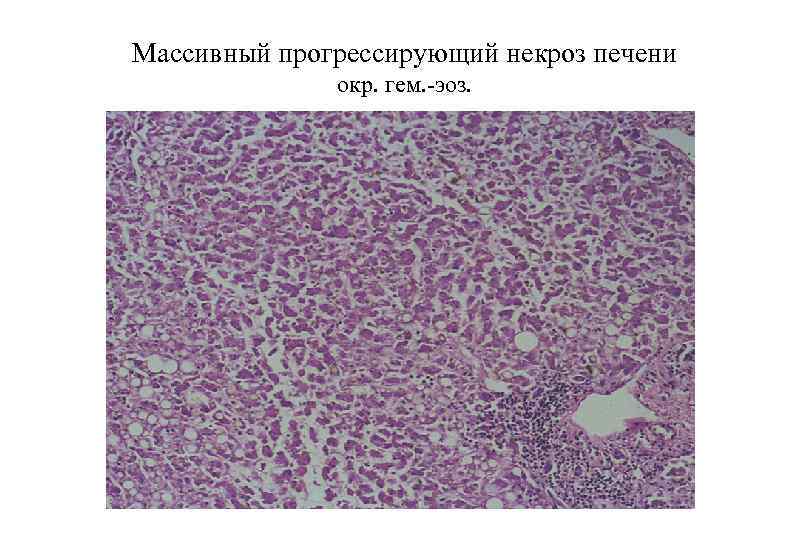
Массивный прогрессирующий некроз печени окр. гем. -эоз.
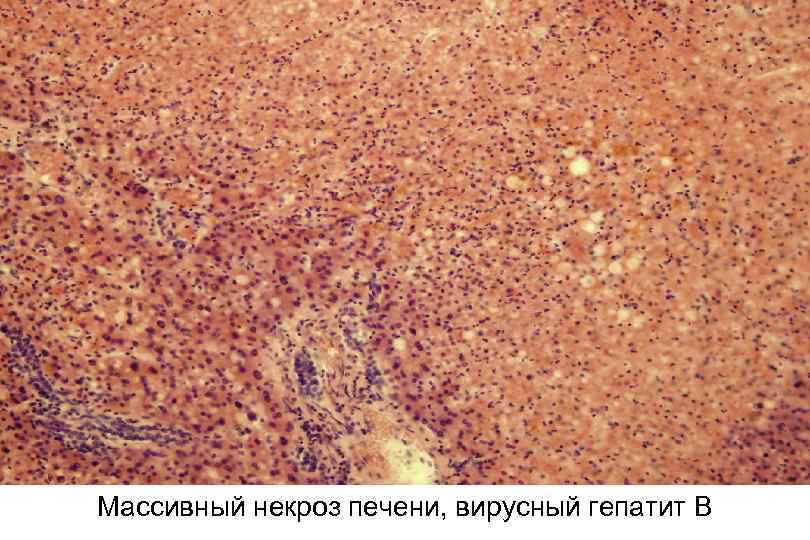
Массивный некроз печени, вирусный гепатит В
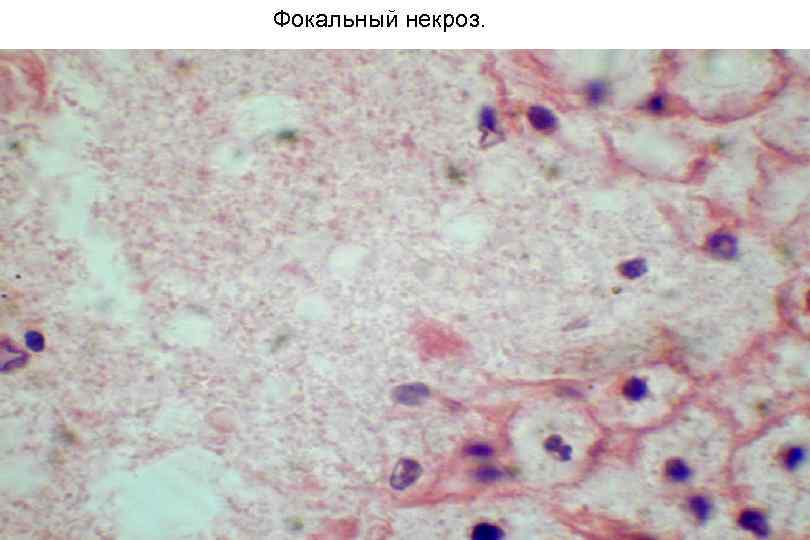
Фокальный некроз.
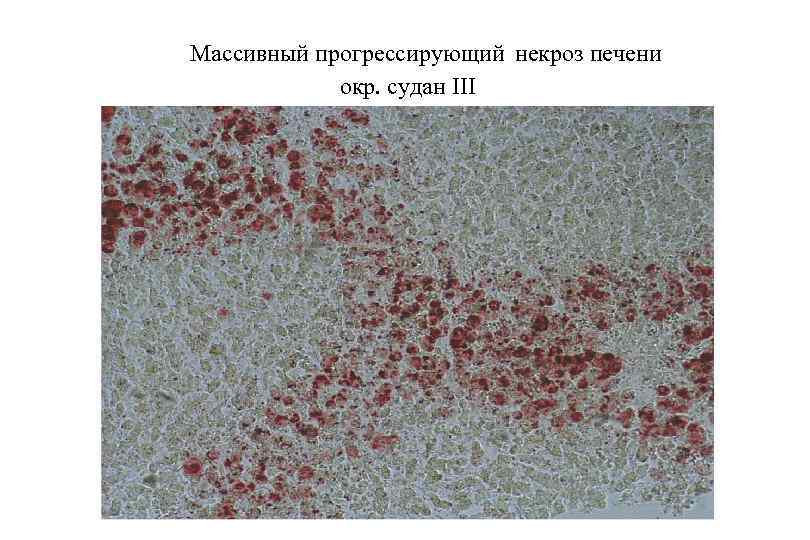
Массивный прогрессирующий некроз печени окр. судан III

Гепатиты. Определение. Классификации Гепатит диффузное воспаление ткани печени различной этиологии, проявляющееся дистрофическими и некротическими изменениями паренхимы и воспалительной инфильтрацией стромы и паренхимы. I. По этиологии: 1) первичный (алкогольный, вирусный, лекарственный, аутоиммунный) 2) вторичный (неспецифический реактивный при инфекционных заболеваниях, интоксикациях, болезнях желудочно-кишечного тракта и др. ) II. По клинико-морфологической характеристике: 1) острый (до 6 месяцев): экссудативный (гнойный, серозный) продуктивный 2) хронический (более 6 месяцев); Для хронических вирусных гепатитов: Хронический неактивный гепатит (ранее хронический персистирующий гепатит): воспалительный инфильтрат, состоящий ил лимфоцитов и макрофагов, не выходит за пределы портального тракта, без фиброза, слабо выраженная баллонная дистрофия ГПЦ, мало апоптозных телец, единичные пятнистые/перипортальные некрозы. Слабо выраженные неспецифические клинические проявления Хронический гепатит тяжелого течения (хронический активный гепатит): воспалительный инфильтрат выходит за пределы портальных трактов, гиперплазия и гипертрофия клеток Купфера, баллонная дистрофия ГПЦ, сливающиеся, перипортальные и ступенчатые некрозы, много апоптозных телец, фиброз с переходом в цирроз. Выраженные клинические проявления
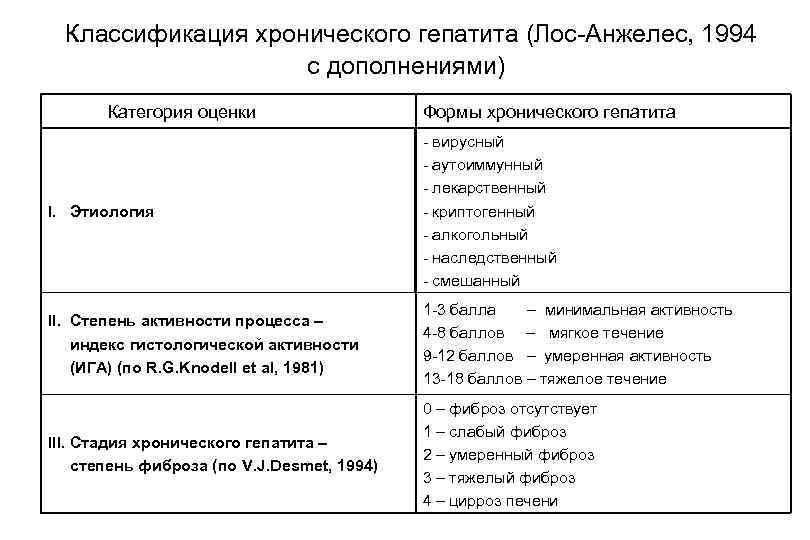
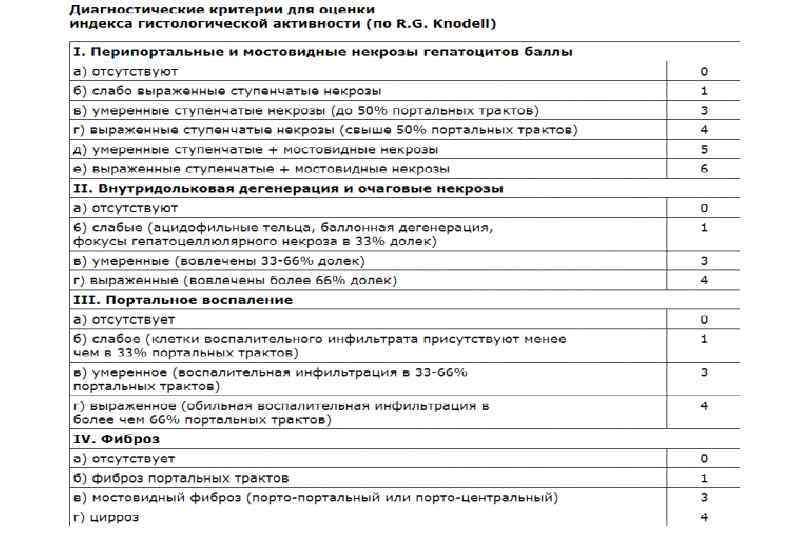
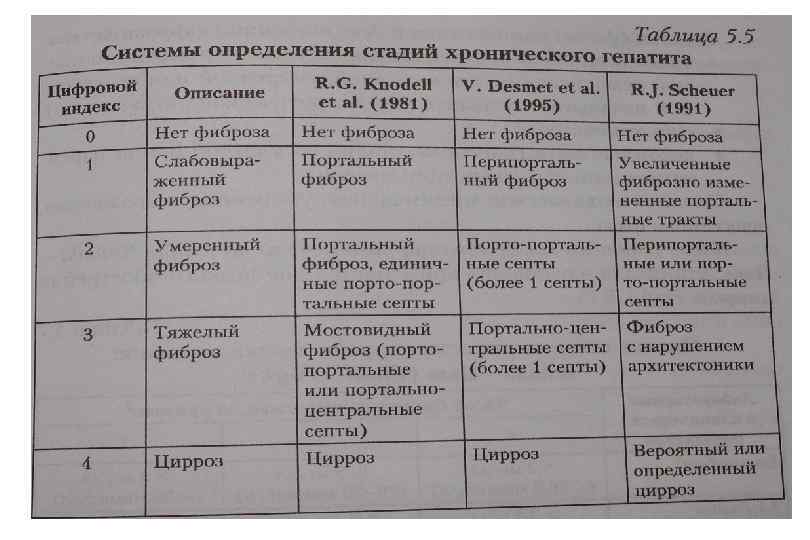
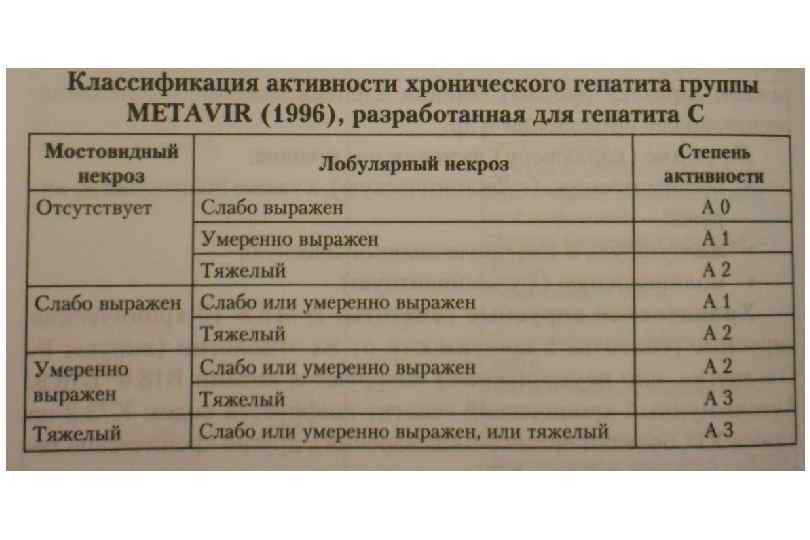
Классификация хронического гепатита (Лос Анжелес, 1994 с дополнениями) Категория оценки Формы хронического гепатита I. Этиология вирусный аутоиммунный лекарственный криптогенный алкогольный наследственный смешанный II. Степень активности процесса – индекс гистологической активности (ИГА) (по R. G. Knodell et al, 1981) 1 3 балла – минимальная активность 4 8 баллов – мягкое течение 9 12 баллов – умеренная активность 13 18 баллов – тяжелое течение III. Стадия хронического гепатита – степень фиброза (по V. J. Desmet, 1994) 0 – фиброз отсутствует 1 – слабый фиброз 2 – умеренный фиброз 3 – тяжелый фиброз 4 – цирроз печени

Вирусные гепатиты • • • Вирусный гепатит А Вирусный гепатит B Вирусный гепатит C Вирусный гепатит D Вирусный гепатит E Вирусный гепатит, вызванный другими вирусами (GBV A, GBV B, TTV, SEN) Традиционно их выделяют в энтеральные (фекально оральный механизм, A, E) и парентеральные (кровяной путь, контактно раневой, контактно половой, трансплацентарный пути; остальные) гепатиты

Клиническая классификация вирусных гепатитов (согласно приказу № 408 Минздрава СССР с дополнениями) • По выраженности клинических проявлений: 1. Желтушные формы: A. С цитолитическим синдромом (трансаминаз билирубиновая диссоциация) B. С холестатическим синдромом (билирубин трансаминазная диссоциация) 2. Стертые формы A. B. C. D. Безжелтушные форма (клинически все, кроме желтухи) Латентная форма (слабо выраженная клиника) Субклинические форма (нет клиники, только лабораторно) Инаппарантная форма (нет ни клиники, ни лабораторных данных, только маркеры гепатитов) • Цикличность течения: 1. Острое (до 3 мес): A. Циклическое B. С клиническими и ферментативными обострениями C. Рецидивирующее 2. Затяжное (до 6 мес) 3. Хроническое (более 6 мес для парентеральных гепатитов)

Клиническая классификация вирусных гепатитов (согласно приказу № 408 Минздрава СССР с дополнениями) • По тяжести течения: 1. 2. 3. 4. Легкая: Средней тяжести Тяжелая Фульминантная (молниеносная) • Осложнения: 1. 2. Острая печеночная недостаточность: Функциональные и воспалительные заболевания желчевыводящих путей: холестаз, холангиты • Исходы острых вирусных гепатитов: 1. 2. 3. 4. 5. Полное выздоровление Выздоровление + постгепатитные синдромы (гепатомегалия, гипербилирубинемия, дискинезия желчных путей) Летальный исход Хронизация гепатита (в т. ч. вирусоносительство, цирроз, рак) Аутоиммунный гепатит

Клиническая картина вирусного гепатита при желтушном варианте циклического течения • Инкубационный период • Продромальный период (варианты течения): – – – – Гриппоподобный Диспептический Астеновегетативный Артралгический Экзематозный Смешанный Латентный • Период специфических клинических проявлений (желтуха считается с того дня, когда впервые изменился цвет мочи) – Стихание воспалительно интоксикационного синдрома в желтушном периоде – благоприятный признак • Период угасания клинических проявлений и реконвалесценции

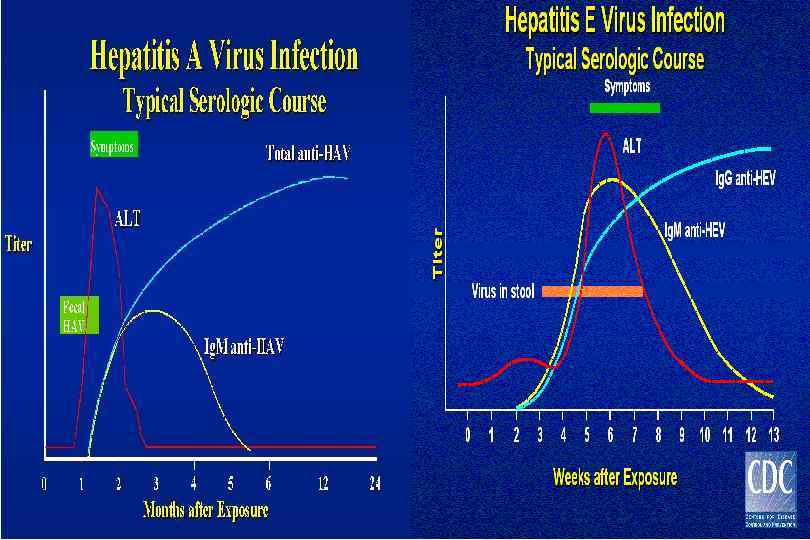
Сравнительная характеристика вирусных гепатитов, передающихся фекально-оральным путем (энтеральные гепатиты) Вирусный гепатит А (Болезнь Боткина) Вирусный гепатит Е Вирус гепатита А (HAV), антропоноз Вирус гепатита Е (HEV), природно очаговый антропозооноз (свиньи) РНК Picornaviridae Род Hepevirus 27 30 нм 27 – 38 нм 7 – 50 дней 2 – 9 недель Антигены HAV Ag, РНК HAV HEV Ag, РНК HEV Антитела анти HAV Ig. M анти HAV Ig G анти HEV Ig. M анти HEV Ig. G Хронизация Смертность < 0, 1% 0, 2% (10 20% у женщин в III триместре беременности) Признак Возбудитель, резервуар Геном Семейство Размер вируса Инкубационный период Риск развития ГЦК – гепатоцеллюлярная карцинома
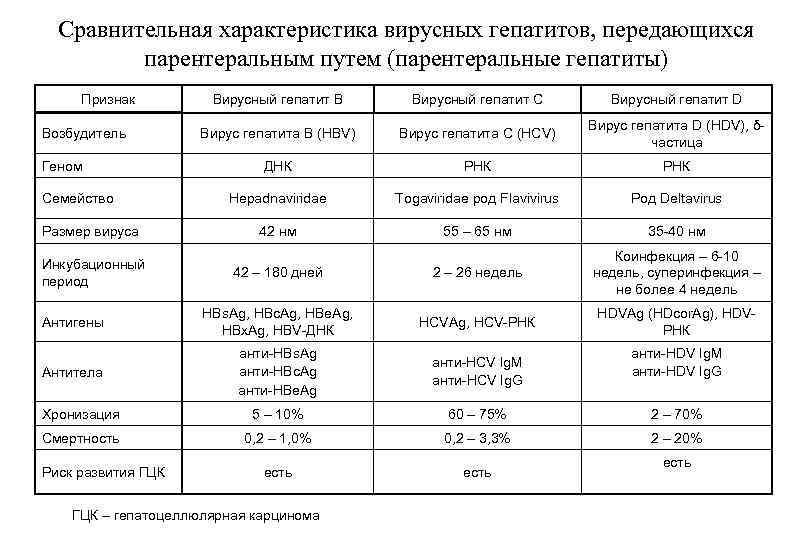
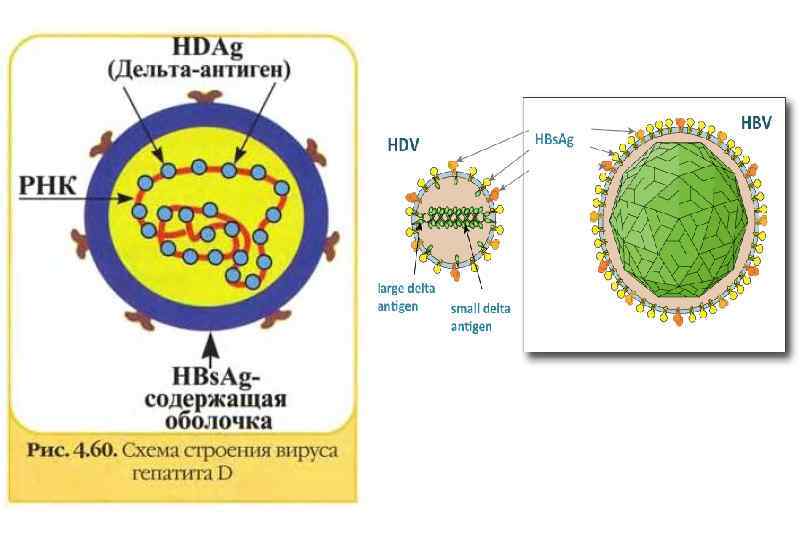
Сравнительная характеристика вирусных гепатитов, передающихся парентеральным путем (парентеральные гепатиты) Признак Вирусный гепатит В Вирусный гепатит С Вирусный гепатит D Вирус гепатита В (HBV) Вирус гепатита С (HCV) Вирус гепатита D (HDV), δ частица ДНК РНК Hepadnaviridae Togaviridae род Flavivirus Род Deltavirus 42 нм 55 – 65 нм 35 40 нм 42 – 180 дней 2 – 26 недель Коинфекция – 6 10 недель, суперинфекция – не более 4 недель Антигены HBs. Ag, HBc. Ag, HBe. Ag, HBx. Ag, HBV ДНК HCVAg, HCV РНК HDVAg (HDcor. Ag), HDV РНК Антитела анти HBs. Ag анти HBc. Ag анти HBe. Ag анти HCV Ig. M анти HCV Ig. G Хронизация 5 – 10% 60 – 75% 2 – 70% Смертность 0, 2 – 1, 0% 0, 2 – 3, 3% 2 – 20% есть Возбудитель Геном Семейство Размер вируса Инкубационный период Риск развития ГЦК – гепатоцеллюлярная карцинома анти HDV Ig. M анти HDV Ig. G есть
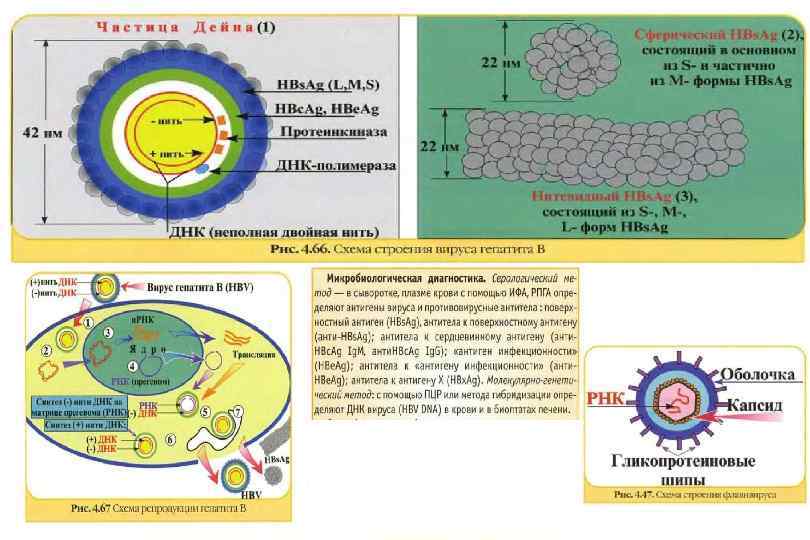

Маркеры ВГВ Маркеры активной инфекции HBs. Ag, HBe. Ag, анти HBs Ig. M, вирусная ДНК и ДНК полимераза. После завершения инфекции в крови определяются анти HBs и анти HBc Ig. G. Хронизация — длительная персистенция HBs. Ag и HBe. Ag.
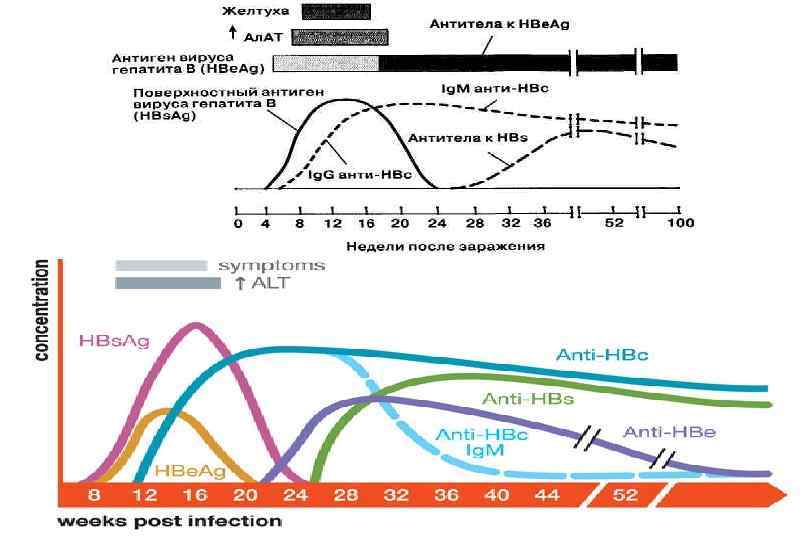

Группы риска по заболеванию гепатитами В и С • • инъекционные наркоманы лица, имеющие беспорядочные незащищенные половые контакты новорожденные от Hbs. Ag(+) матерей медицинские работники больные с иммунодефицитами разного генеза пациенты, получавшие гемотранфузии, в том числе гемодиализ лица, производящие мероприятия, связанные с проколами кожи
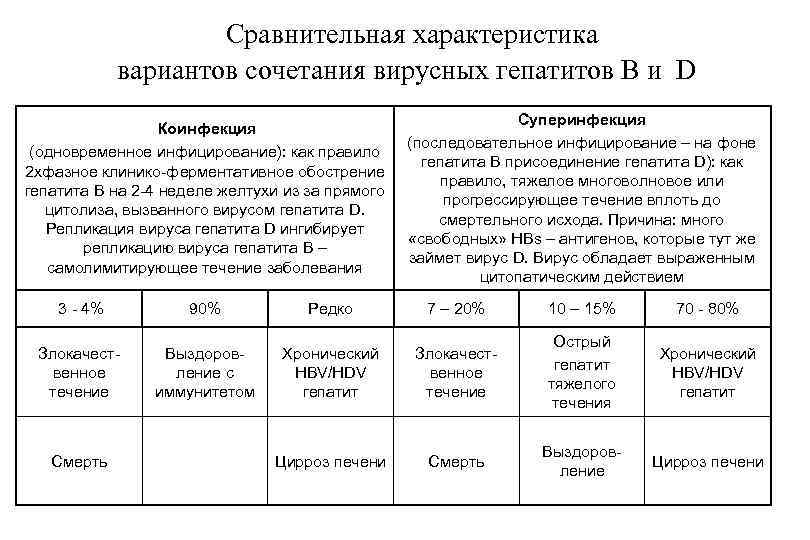
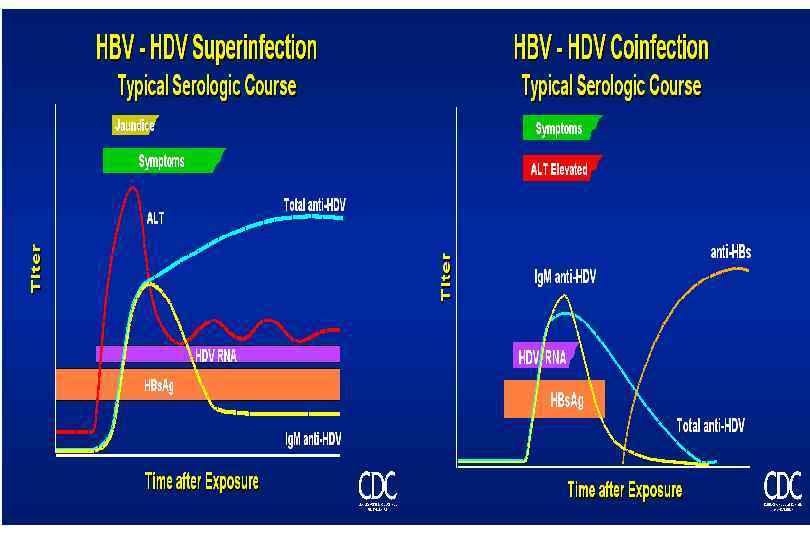
Сравнительная характеристика вариантов сочетания вирусных гепатитов В и D Коинфекция (одновременное инфицирование): как правило 2 хфазное клинико ферментативное обострение гепатита B на 2 4 неделе желтухи из за прямого цитолиза, вызванного вирусом гепатита D. Репликация вируса гепатита D ингибирует репликацию вируса гепатита B – самолимитирующее течение заболевания 3 4% Злокачест венное течение Смерть 90% Редко Выздоров ление с иммунитетом Хронический HBV/HDV гепатит Цирроз печени Суперинфекция (последовательное инфицирование – на фоне гепатита B присоединение гепатита D): как правило, тяжелое многоволновое или прогрессирующее течение вплоть до смертельного исхода. Причина: много «свободных» HBs – антигенов, которые тут же займет вирус D. Вирус обладает выраженным цитопатическим действием 7 – 20% Злокачест венное течение Смерть 10 – 15% 70 80% Острый гепатит тяжелого течения Хронический HBV/HDV гепатит Выздоров ление Цирроз печени
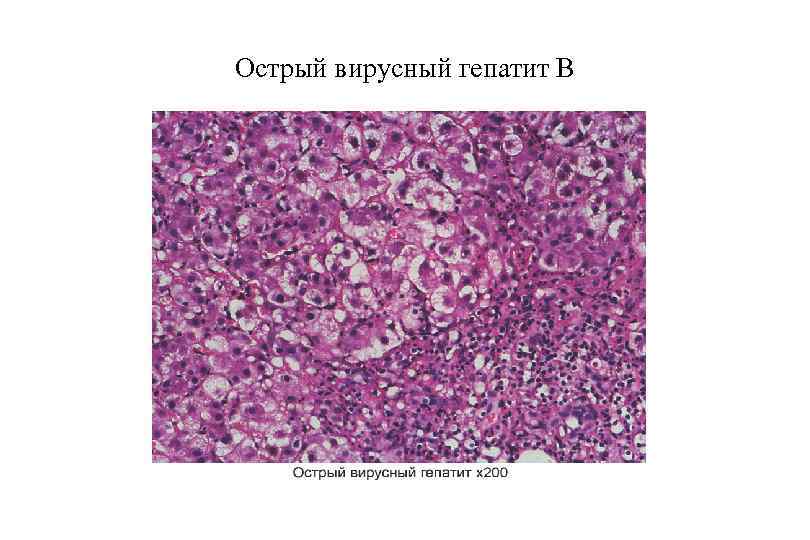
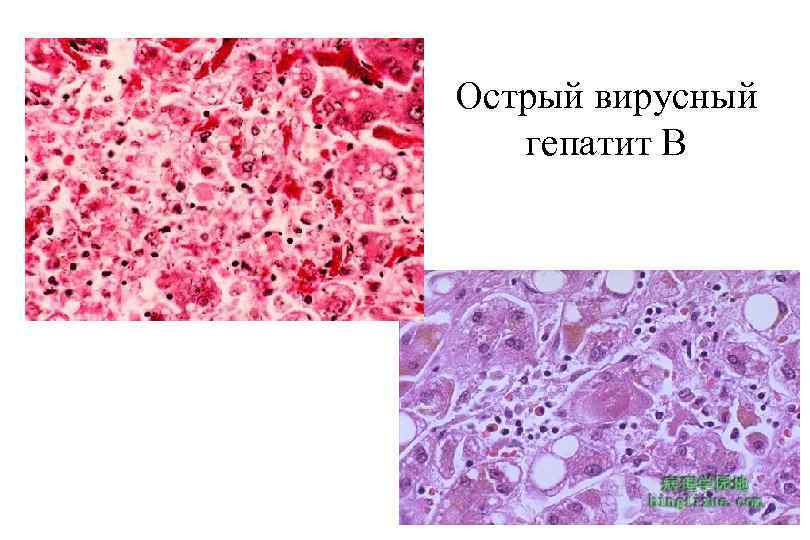
Острый вирусный гепатит В
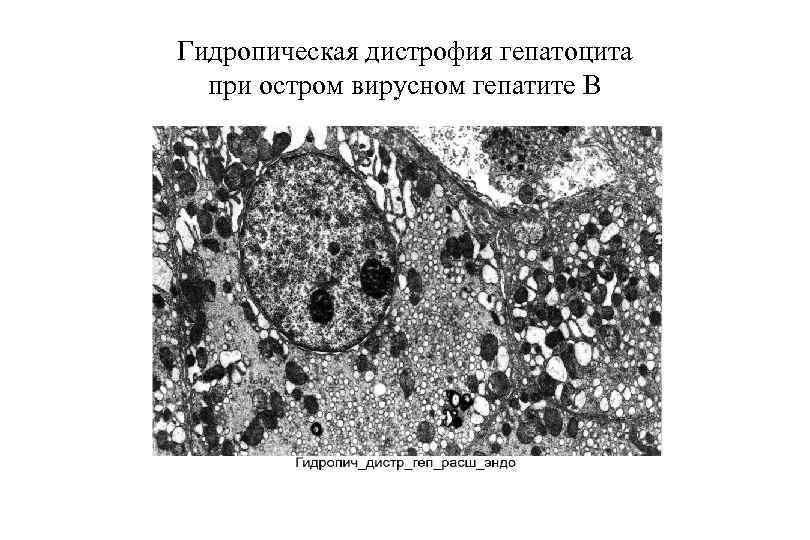
Гидропическая дистрофия гепатоцита при остром вирусном гепатите В

Варианты течения HBV-инфекции и исходы острого вирусного гепатита В Вариант течения HBV инфекции Носительство (муж: жен = 6: 1) Безжелтушная форма Острый вирусный гепатит Фульминантная форма Исходы острого вирусного гепатита В 5 – 10% Повышен риск ГЦК 60% 1) выздоровление 2) хронизация 3) носительство 20 – 25% 1) выздоровление 2) хронизация (4%) 1% ГЦК – гепатоцеллюлярная карцинома 1) цирроз печени 2) смерть
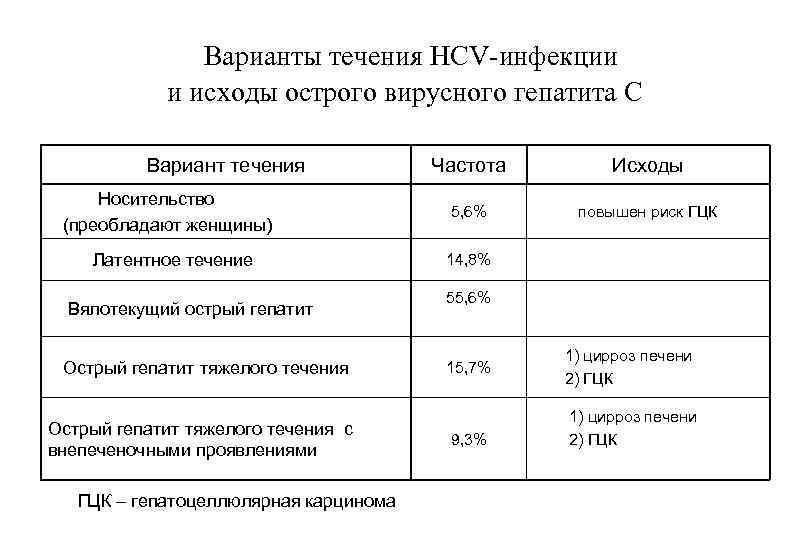
Варианты течения HCV-инфекции и исходы острого вирусного гепатита С Вариант течения Частота Исходы Носительство (преобладают женщины) 5, 6% повышен риск ГЦК Латентное течение 14, 8% Вялотекущий острый гепатит Острый гепатит тяжелого течения с внепеченочными проявлениями ГЦК – гепатоцеллюлярная карцинома 55, 6% 15, 7% 9, 3% 1) цирроз печени 2) ГЦК

Формы течение гепатита В Циклическая Бессимптомная Безжелтушная Желтушная Холестатическая Персистирующая — носительство и хронический вирусный гепатит В (у 5 10% больных, преимущественно у мужчин) Прогрессирующая Молниеносный гепатит Подострый гепатит Хронический гепатит в репликативной фазе Сочетанная (с другими вирусами)

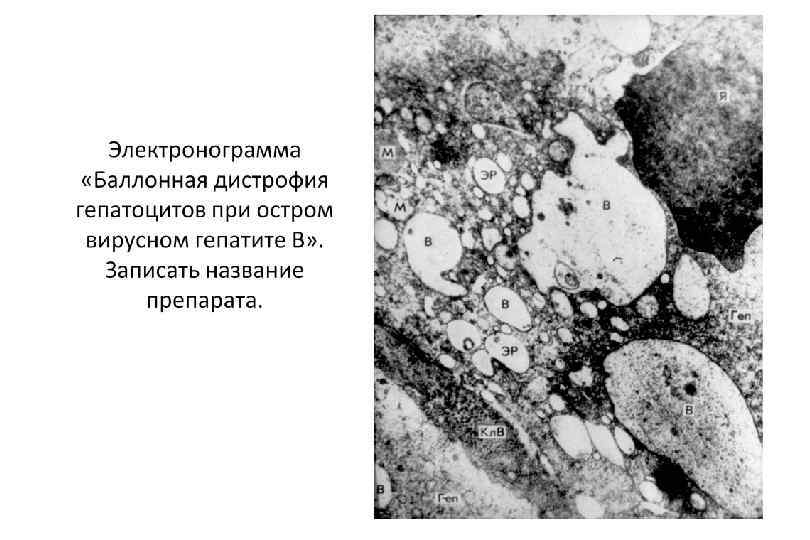
ОВГВ, патологическая анатомия Макроскопически — печень большая и красная. Гистологически: Некрозы гепатоцитов (пятнистые, перипортальные, центрилобулярные, мостовидные, массивные). Гепатоциты в состоянии балонной дистрофии. Тельца Каунсильмена. В портальных трактах и ацинусах определяется обильная инфильтрация лимфоцитами и макрофагами с примесью небольшого числа нейтрофилов. Гиперплазия и очаговая пролиферация клеток Купфера. В 3 й зоне ацинусов регенерация гепатоцитов. Возможен холестаз. Присутствие вируса HBV можно определить: иммуногистохимически при реакции со специфическими АТ, гистохимически при окраске орсеином по Шиката (выявляется HBs. Ag в цитоплазме гепатоцитов) при окраске гематоксилином и эозином характерны: гепатоциты с матово стекловидной цитоплазмой, песочные ядра гепатоцитов (в ядрах вакуоли с мелкими включениями).
Острый вирусный гепатит В
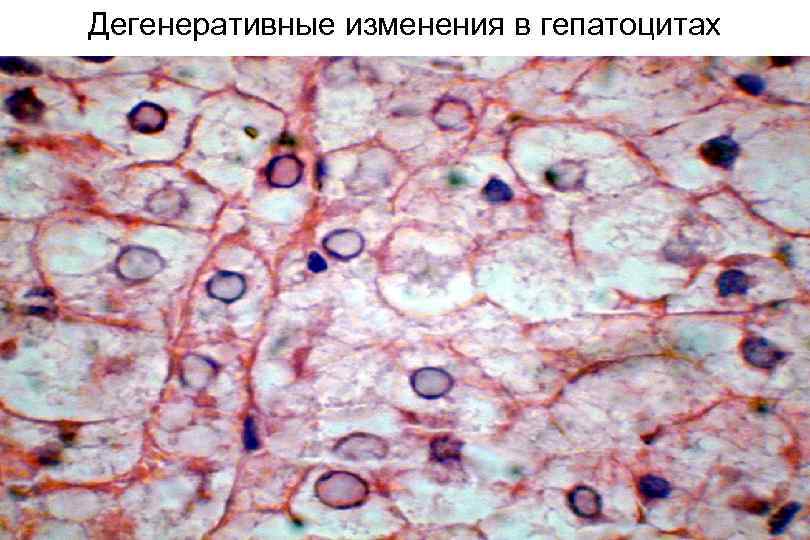
Дегенеративные изменения в гепатоцитах
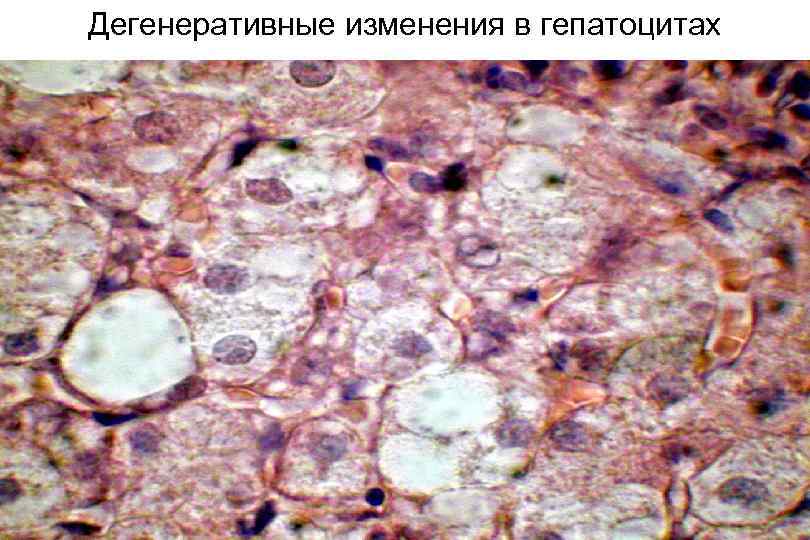
Дегенеративные изменения в гепатоцитах
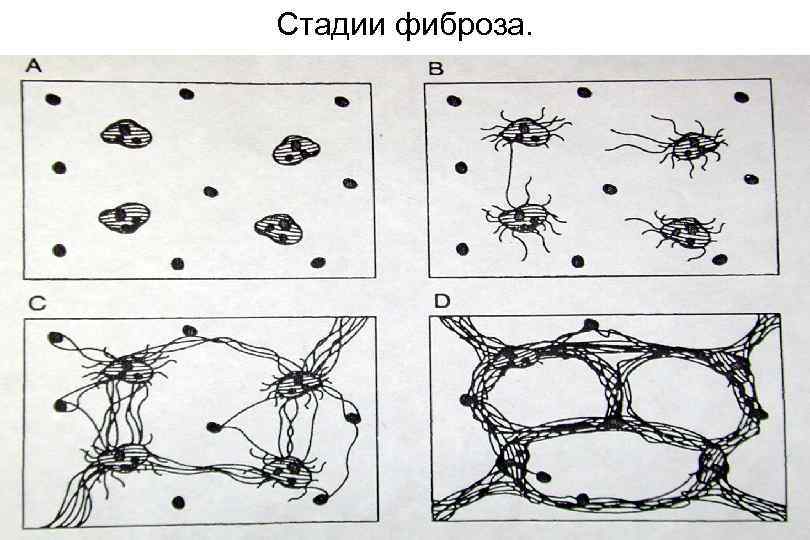
Стадии фиброза.
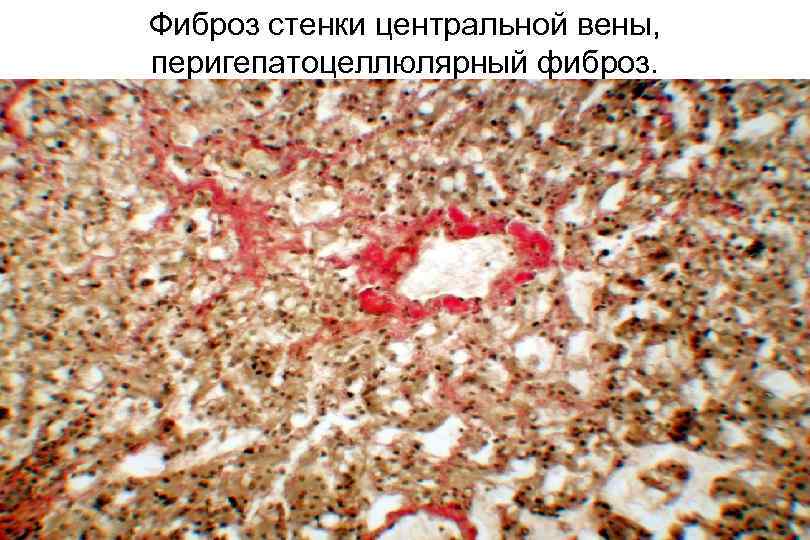
Фиброз стенки центральной вены, перигепатоцеллюлярный фиброз.
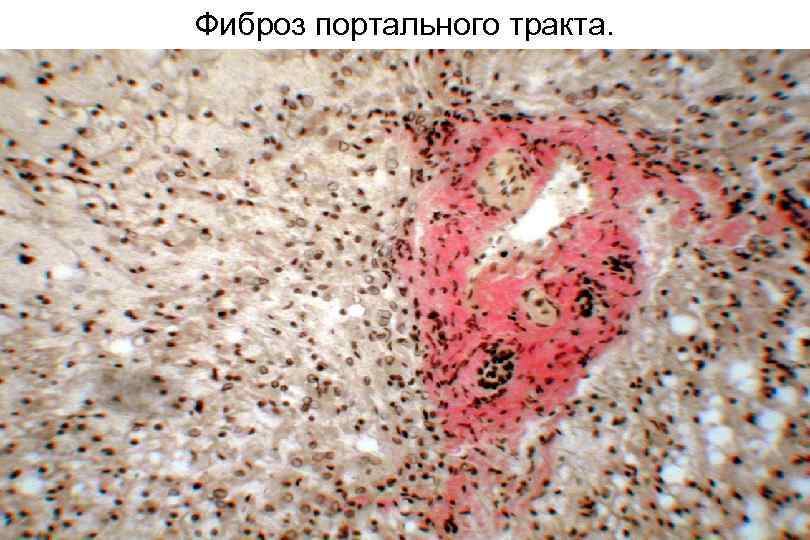
Фиброз портального тракта.
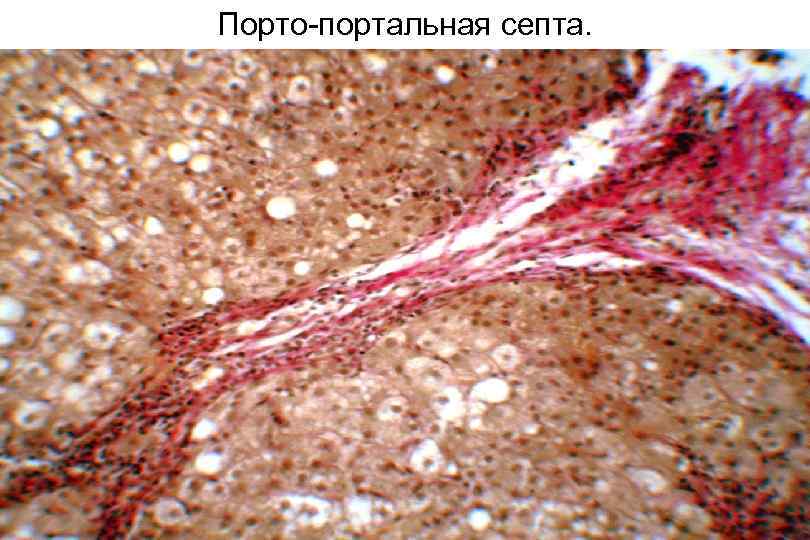
Порто портальная септа.
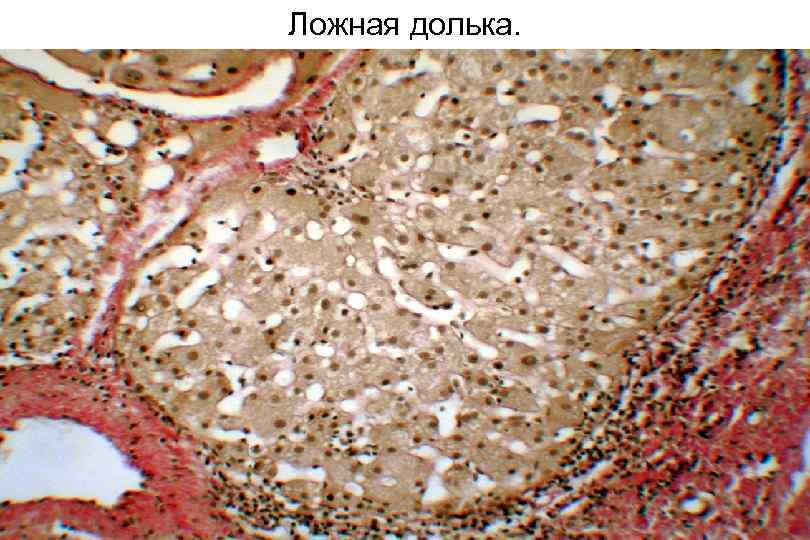
Ложная долька.

Факторы высокого риска хронизации ВГВ Легкое течение заболевания Высокая репликативная способность вируса (высокий титр HBV ДНК, HBe. Ag) Низкий иммунный ответ (CD 4+/CD 8+<3)

Гистологическая характеристика ХГВ • гидропическая дистрофия гепатоцитов • «матовостекловидные» гепатоциты (маркер HBs. Ag) и «песочные» ядра (маркер HBc. Ag) • повреждение гепатоцитов в ацинусе, включая апоптоз (тельца Каунсильмена) • лимфогистиоцитарная инфильтрация • фиброз портальных трактов

К морфологическим маркерам гепатита В отнесены: матовостекловидные гепатоциты (маркер HBs Ag), перстневидные ядра гепатоцитов (маркер HBc Ag), ацидофильные тельца Каунсилмена, а также преобладание ацидофильной дегенерации гепатоцитов, внутридольковые и перипортальные некрозы.
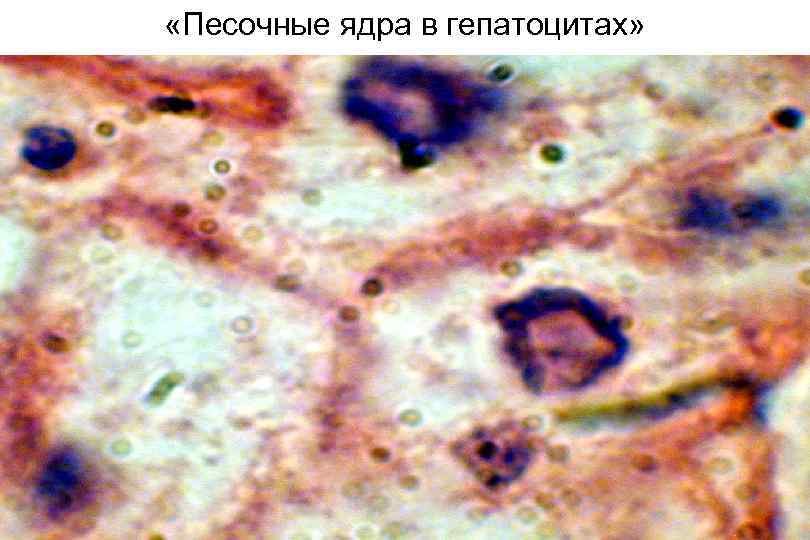
«Песочные ядра в гепатоцитах»
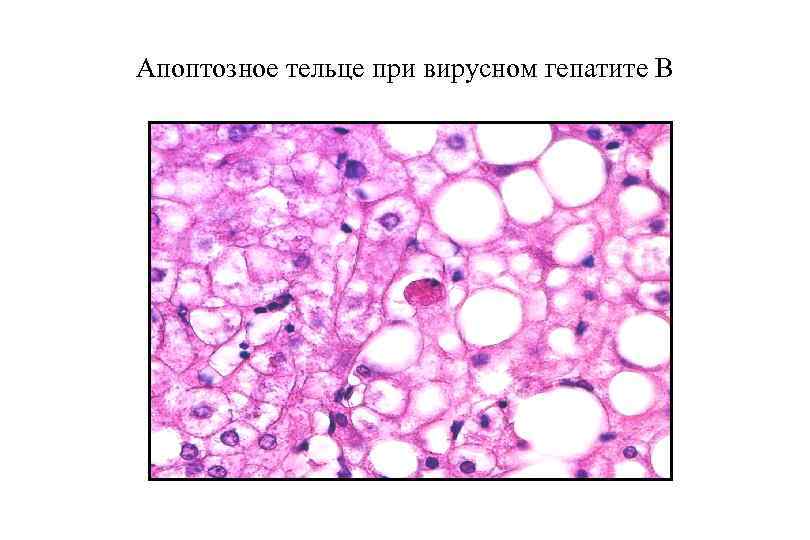
Апоптозное тельце при вирусном гепатите В
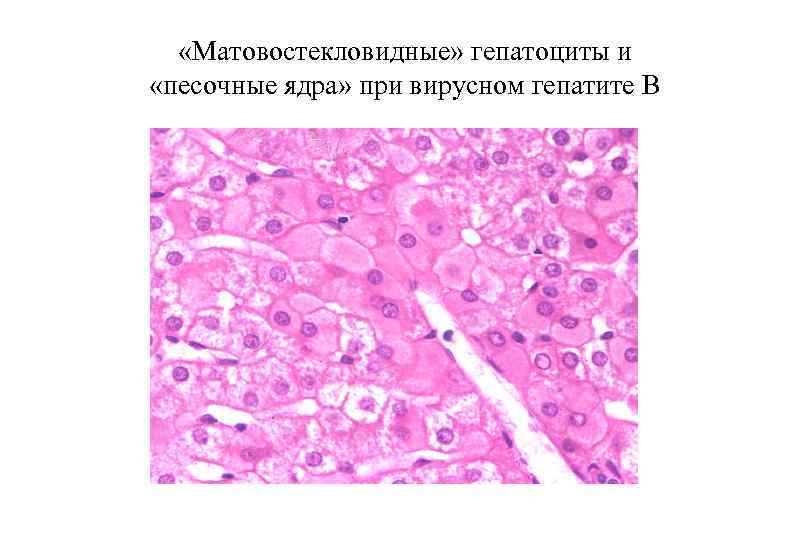
«Матовостекловидные» гепатоциты и «песочные ядра» при вирусном гепатите В
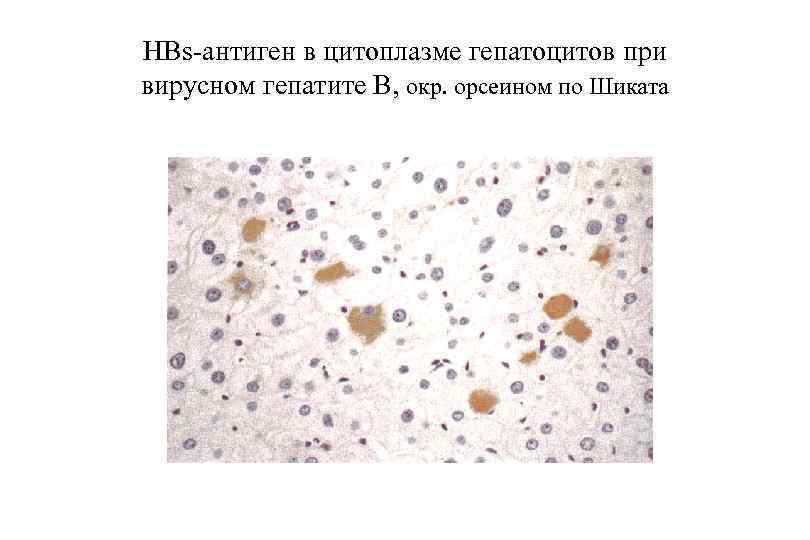
HBs-антиген в цитоплазме гепатоцитов при вирусном гепатите В, окр. орсеином по Шиката
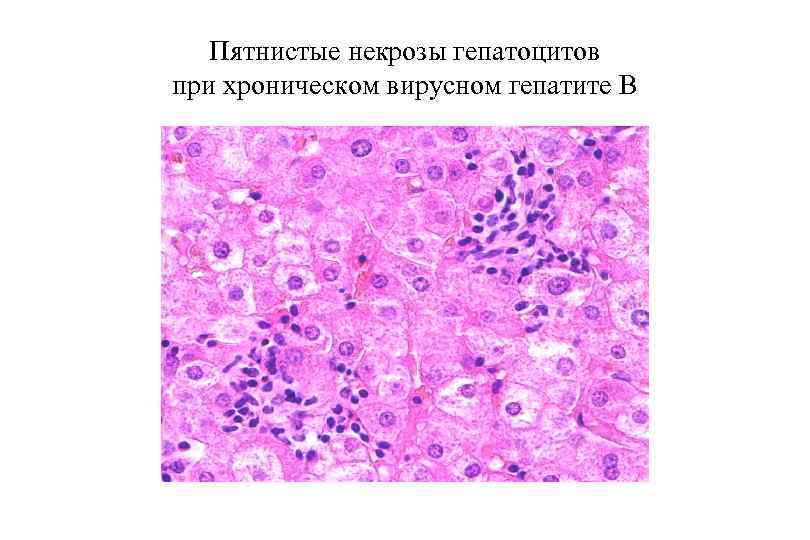
Пятнистые некрозы гепатоцитов при хроническом вирусном гепатите В
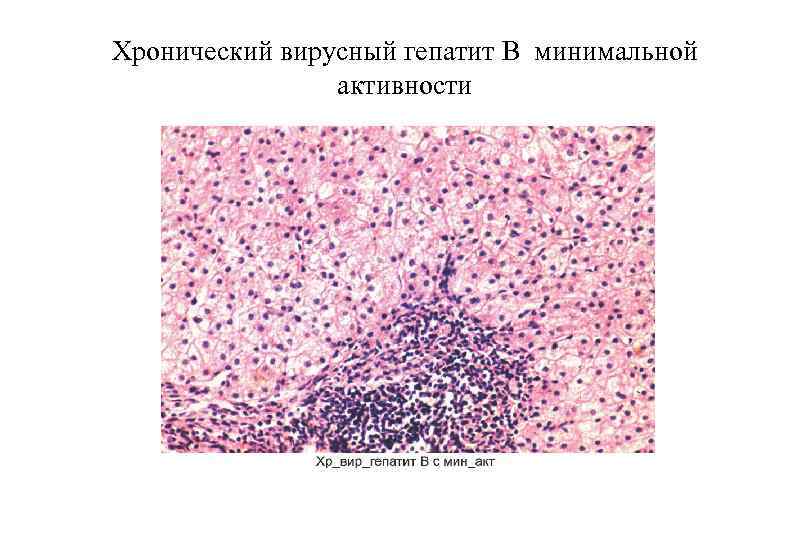
Хронический вирусный гепатит В минимальной активности
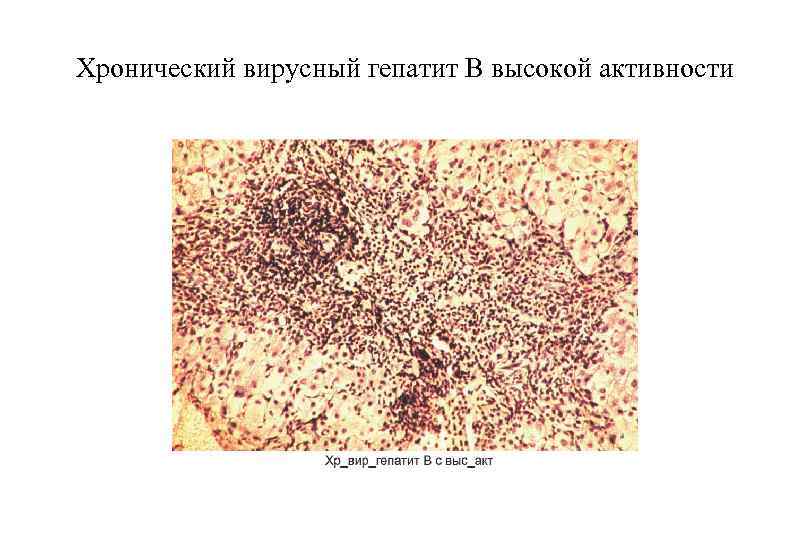
Хронический вирусный гепатит В высокой активности

Инфекция гепатитом В в динамике

Цикл репликации вируса гепатита С

Острый гепатит С Гистологически: выраженная гетерогенность гепатоцитов, жировая, гидропическая и балонная дистрофия гепатоцитов, апоптозные тельца, перипортальные и пятнистые некрозы, в портальных трактах и паренхиме скопления лимфоцитов, гипертрофия и пролиферация купферовских клеток, лимфоциты в просветах синусоидов, деструкция и пролиферация желчных протоков.
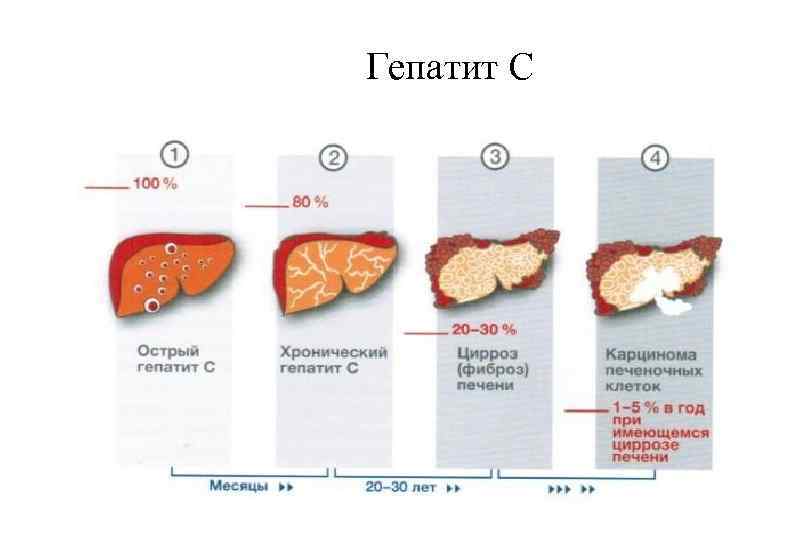
Гепатит С

Факторы, способствующие более быстрому прогрессированию гепатита С Возраст > 50 лет Угнетение иммунитета Злоупотребление алкоголем Наркомания Инфекция другими вирусами гепатита, ВЭБ, ВИЧ Хронический гепатит С в 3 раза чаще является причиной гепатоцеллюлярного рака, чем хронический гепатит В.

Гистологическая характеристика ХГС • крупнокапельный стеатоз в сочетании с гидропической дистрофией гепатоцитов • повреждение гепатоцитов в ацинусе, включая апоптоз • большое количество лимфоцитов в просветах синусоидов • лимфоидные агрегаты в портальных трактах и интралобулярно • повреждение междольковых желчных протоков • активация клеток стенки синусоида • фиброз портальных трактов • эпителиоидно-клеточные гранулемы

Морфологическими маркерами вирусного гепатита С являются: плотные воспалительные инфильтраты в портальных трактах по типу лимфоидных фолликулов, преобладание портальных некрозов с образованием цепочек лимфоцитов внутри синусоидов, выраженная крупно и мелкоклеточная жировая дегенерация гепатоцитов (2 и 3 тип вирусов гепатита С), перигепатоцеллюлярный фиброз, поражение желчных протоков – деструкция, пролиферация, фиброз.
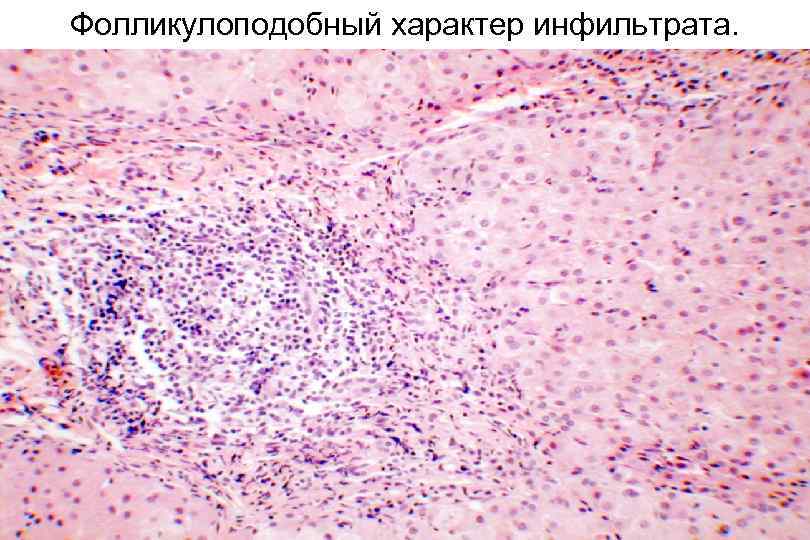
Фолликулоподобный характер инфильтрата.
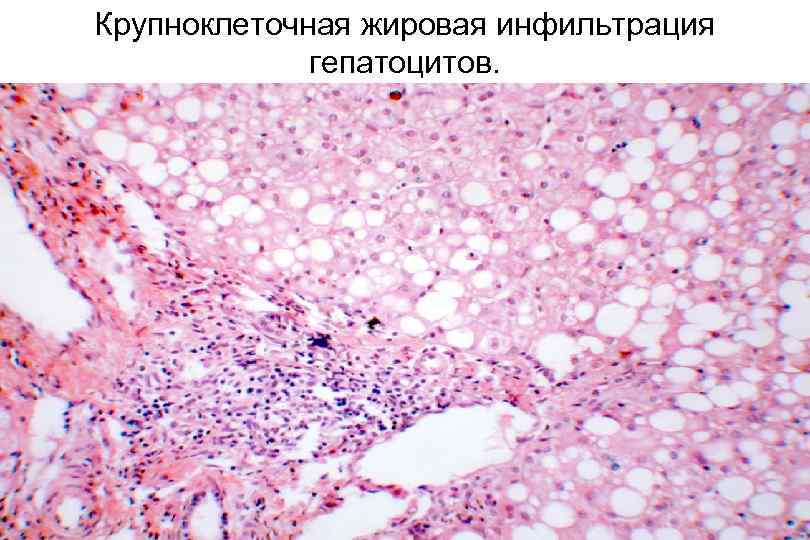
Крупноклеточная жировая инфильтрация гепатоцитов.
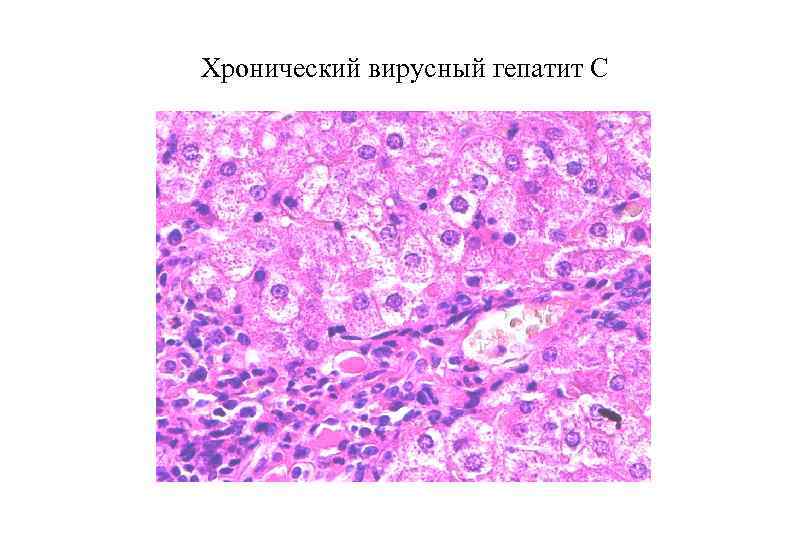
Хронический вирусный гепатит С
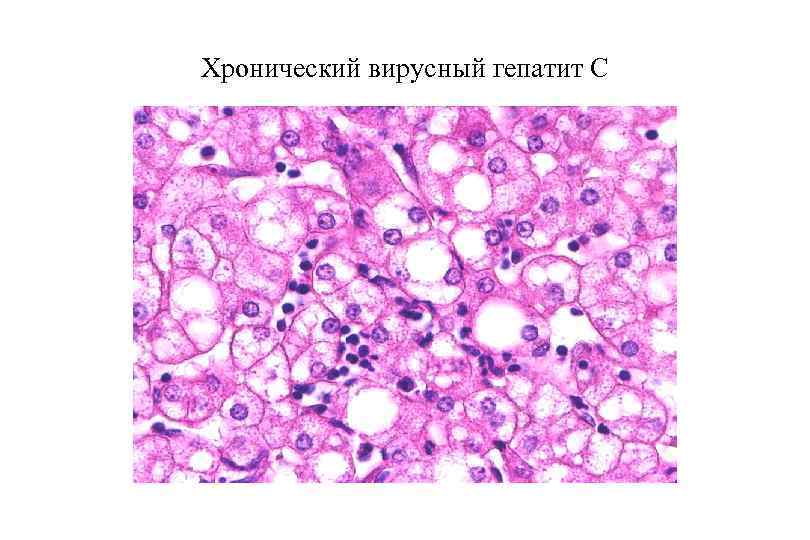
Хронический вирусный гепатит С
Хронический вирусный гепатит С
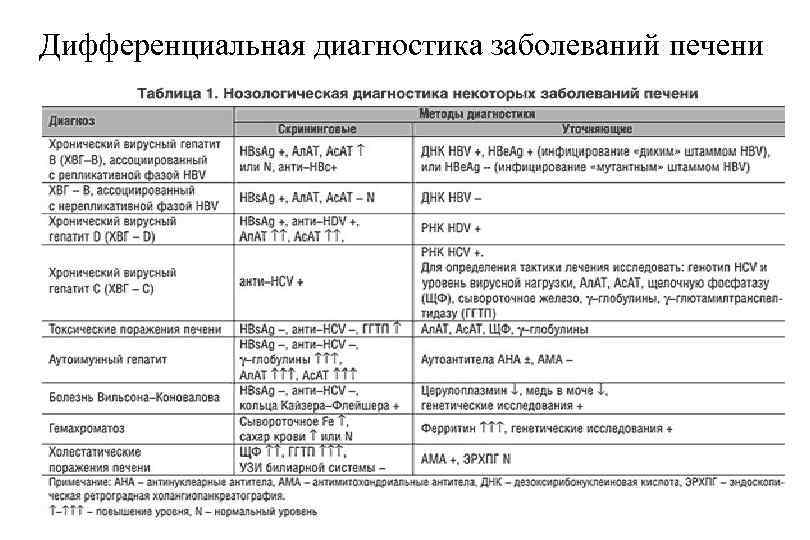
Дифференциальная диагностика заболеваний печени

Аутоиммунный гепатит § Этиология не установлена § 70% у молодых женщин § В сыворотке крови широкий спектр аутоантител (антинуклеарные, к микросомальному антигену печени и почек, специфическому протеину печени (LSP), SMA). § > 50% в сыворотке крови выявляется HLA B 8. § Морфологически — тяжелый хронический гепатит с полиморфизмом гепатоцитов, выраженной гидропической и балонной дистрофией, пятнистыми некрозами, выраженной лимфоплазмоцитарной инфильтрацией портальных трактов, с появлением в портальных трактах лимфоидных фолликулов, рядом с которыми могут формироваться макрофагальные гранулемы, иногда наблюдается пролиферация желчных протоков и холестаз, склероз портальных трактов. § При аутоиммунном гепатите частота перехода в цирроз выше, чем при других видах хронического гепатита.
Аутоиммунный гепатит

Цирроз печени — хроническое заболевание печени, характеризующееся нарастающей печеночной недостаточностью и портальной гипертензией, которые связаны с необратимой структурной перестройкой архитектоники печени (нарушение долькового и балочного строения с образованием узлов регенератов) диффузного характера, а также перестройкой сосудистой и лимфатической систем с образованием внутри и внепеченочных анастомозов (порто кавальные).
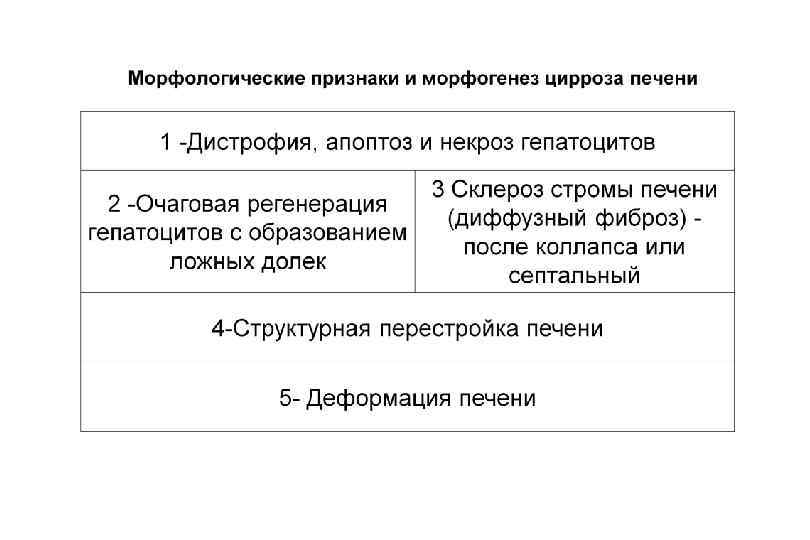

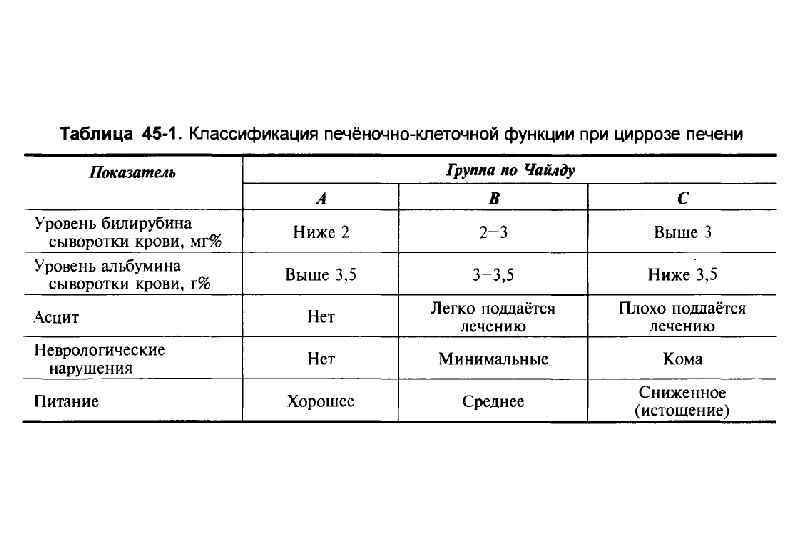
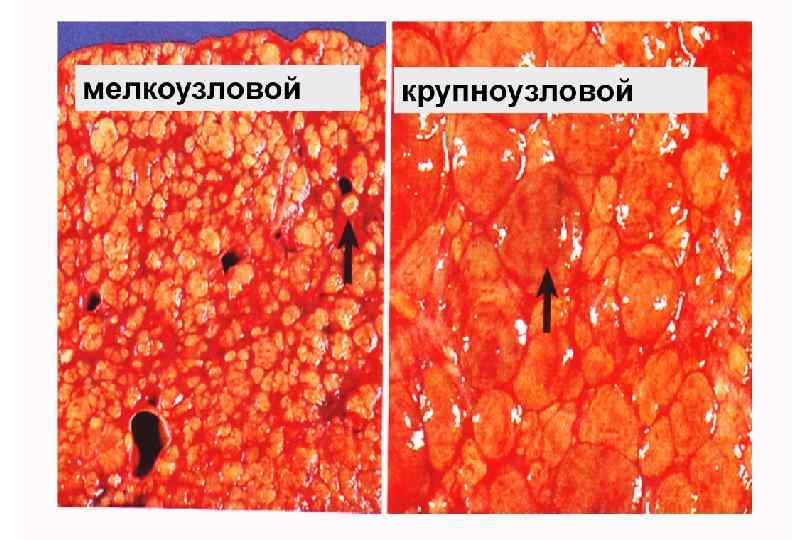
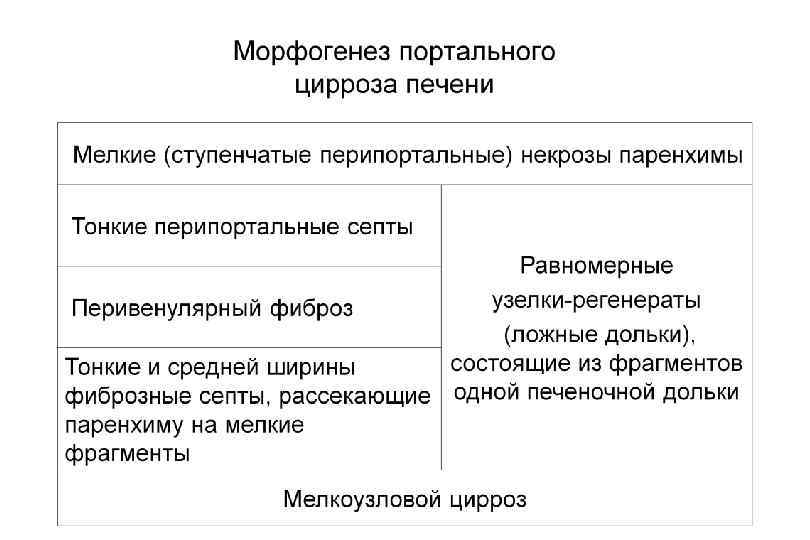
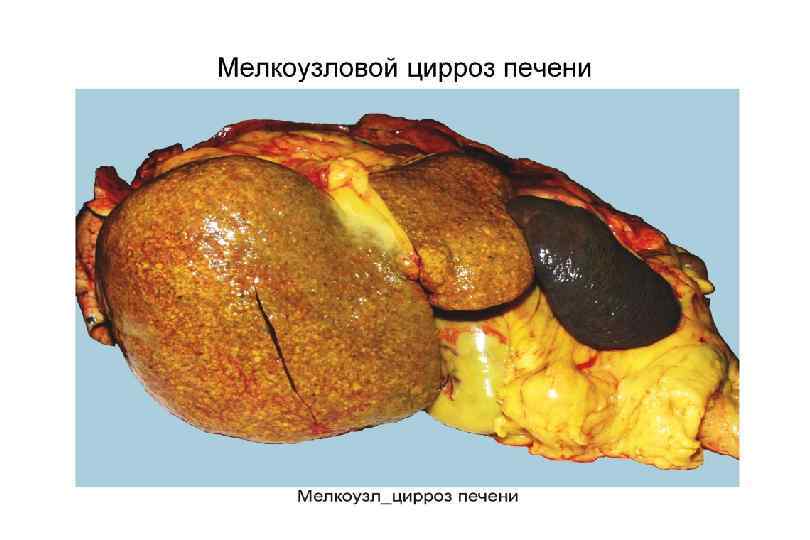
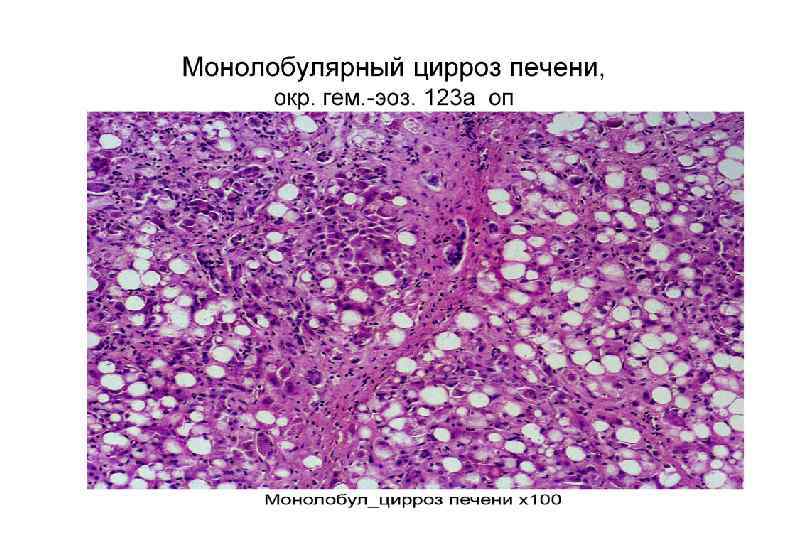
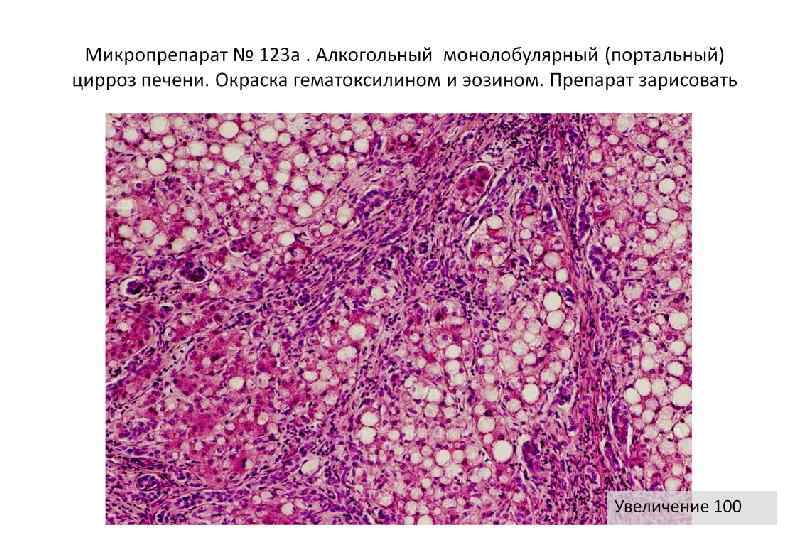
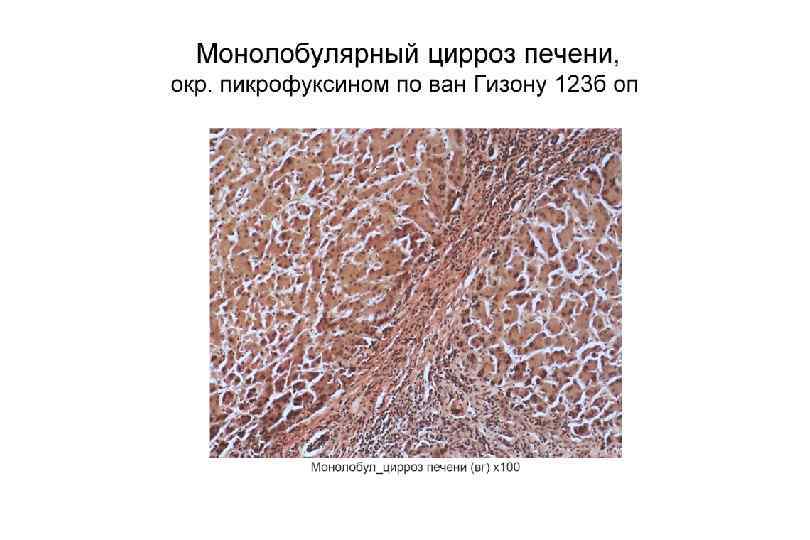
Классификация цирроз печени § Клинико морфологическая: § § Постнекротический Портальный Билиарный Смешанный § Морфологическая: § § Мелкоузловой (микронодулярный) Крупноузловой (макронодулярный) Неполный септальный Смешанный (микромакронодулярный)

Классификация цирроза печени § По этиологии: § Наследственные § Цирроз печени при гемохроматозе § При болезни Вильсона Коновалова § При недостаточности α 1 антитрипсина § Галактоземия (циррозы у детей раннего возраста) § Болезни накопления гликогена (циррозы у детей раннего возраста) § Приобретенные § Токсический (алкогольный) § Аутоиммунный (аутоиммунны гепатит, реакция трансплантат против хозяина) § Вирусный § Билиарный § Обменно алиментарный § Дисциркуляторный § Смешанный § Лекарственный (прием метотрексата, метилдофа, изониазида, ПАСК, цитостатиков и др. ) § Криптогенный


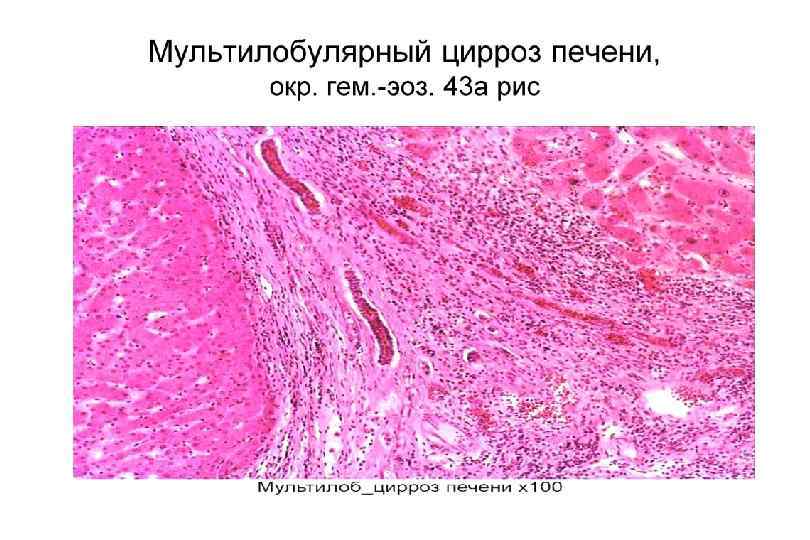
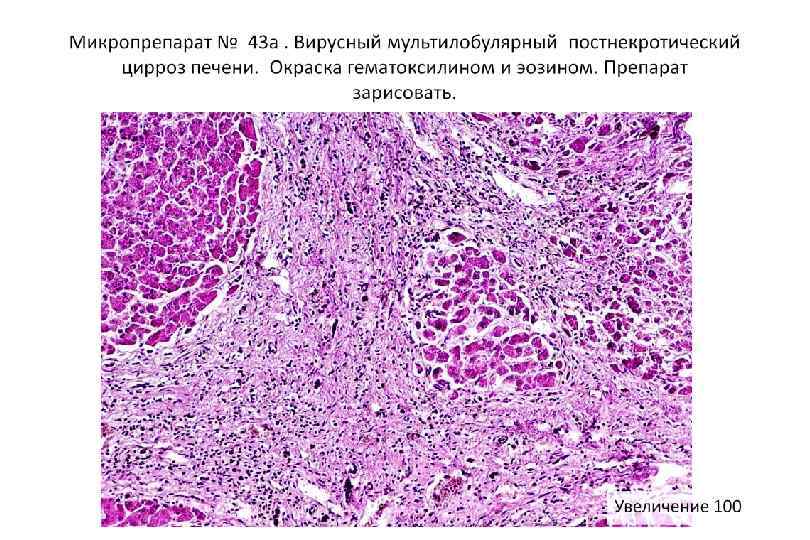
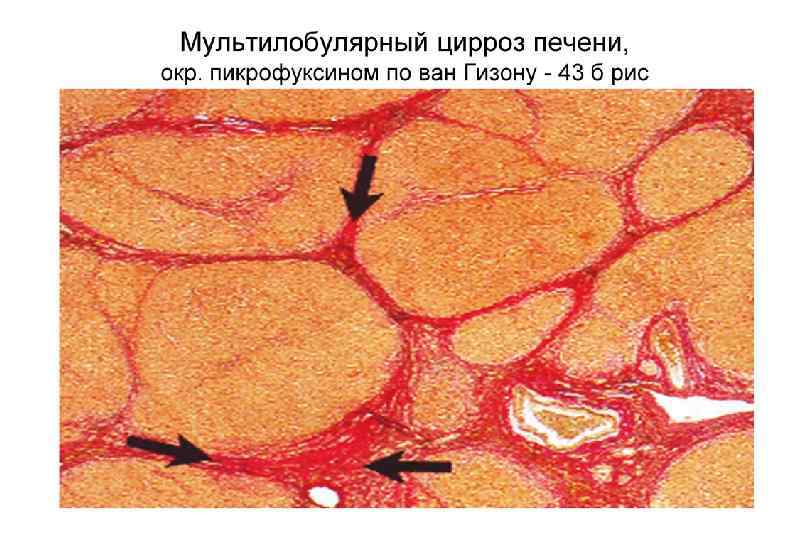

Мультилобулярный цирроз печени. Окраска по Массону.

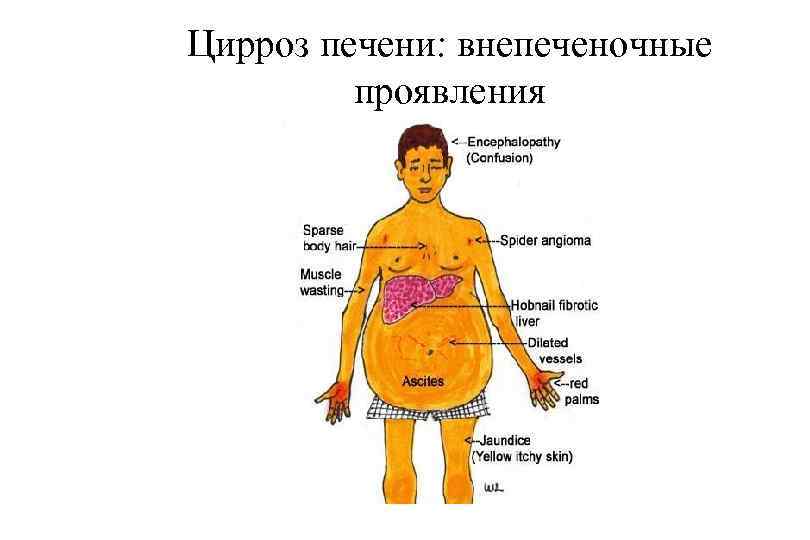
Цирроз печени: внепеченочные проявления

Первичный билиарный цирроз печени Этиология неизвестна. Предполагают аутоиммунную природу ввиду ассоциации с определенными генотипами системы HLA. Нередко сочетается с аутоиммунными заболеваниями (СКВ, ревматоидный артрит, болезнь Хашимото, системная склеродермия)

Первичный билиарный цирроз печени • Клинические проявления – Кожный зуд – Желтуха – Выраженная гепатомегалия – Поражения экзокринных желез (нередко – синдром Шегрена) – Поражение почек (тубулоинтерстициальный нефрит, гломерулонефрит) – Васкулиты

Первичный билиарный цирроз печени • Стадии: – дуктальная хронический негнойный деструктивный холангит; – дуктулярная пролиферация желчных протоков и перидуктальный фиброз; – фиброз стромы при наличии воспалительной инфильтрации паренхимы печени; – цирроз печени.
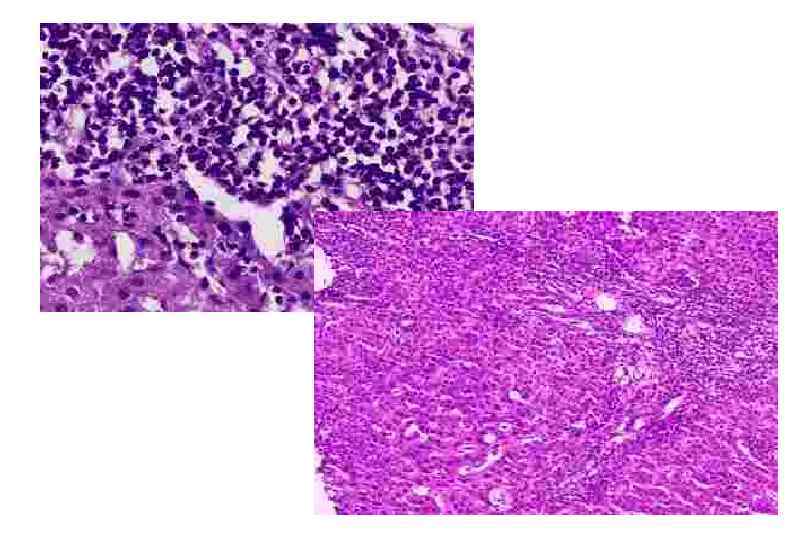

Первичный склерозирующий холангит Этиология неизвестна. Предполагают аутоиммунную природу ввиду ассоциации с определенными генотипами системы HLA. Нередко сочетается с аутоиммунными заболеваниями (болезнь Крона, язвенный колит) В 10 15% случаев развивается холангиоцеллюлярный рак

Первичный склерозирующий холангит I. Начальное повреждение — воспаление и фиброз вокруг протоков в портальной зоне. Слизистая оболочкажёлчных протоков остаётся нормальной (в отличие отранних повреждений при первичном билиарном циррозе). II. Соединительная ткань простирается в паренхиму перипортальной зоны, хроническое воспаление вокругпротока сохраняется. III. Происходит облитерация большинства жёлчных протоков, фиброзные перегородки простираются в паренхиму органа. IV. Вторичный билиарный цирроз.

Опухоли печени § Доброкачественные: § Гепатоцеллюлярная аденома § Гемангиома § Злокачественные: § Гепатоцеллюлярная карцинома § Холангиоцеллюлярная карцинома § Вторичное поражение печени при гематогенном метастазировании опухолей ЖКТ, легких, молочной железы, почек.
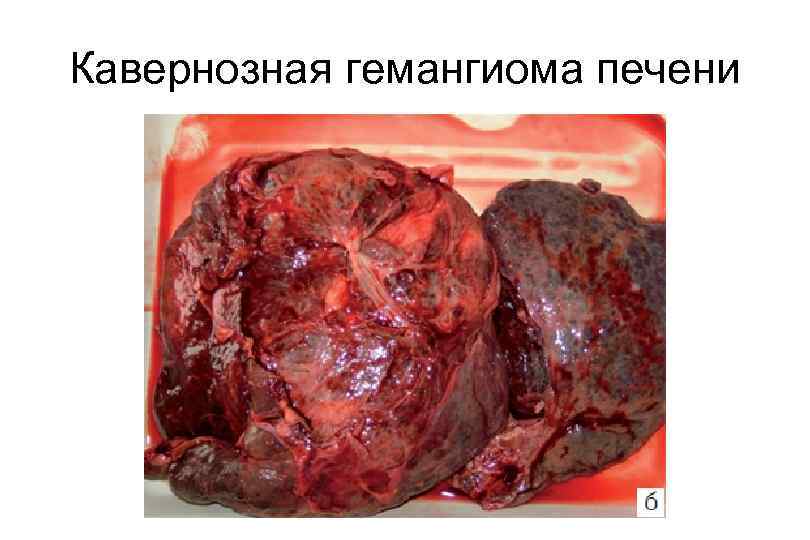
Кавернозная гемангиома печени
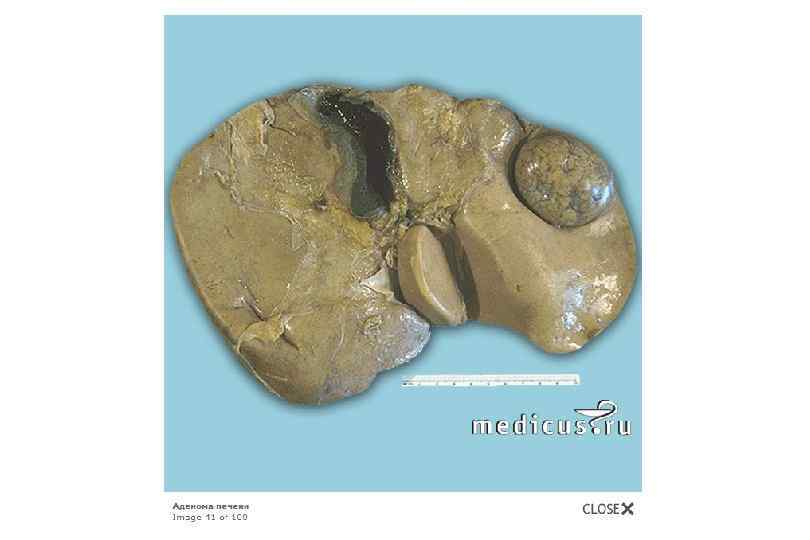
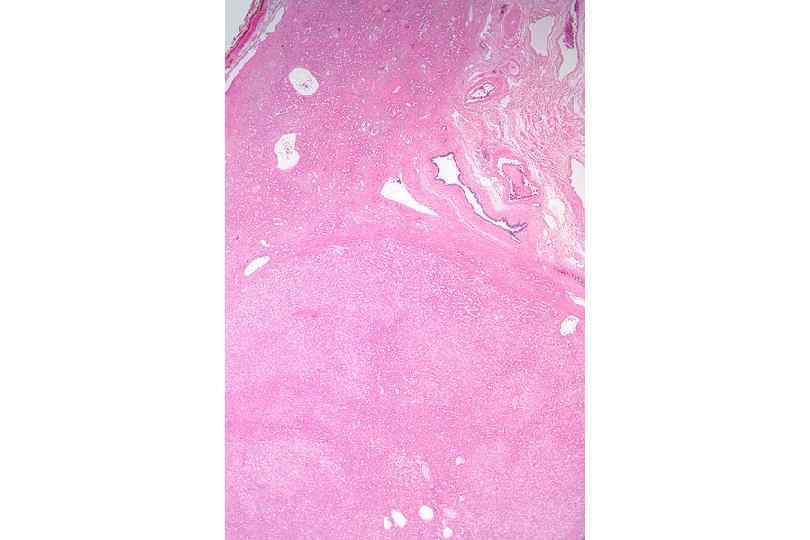
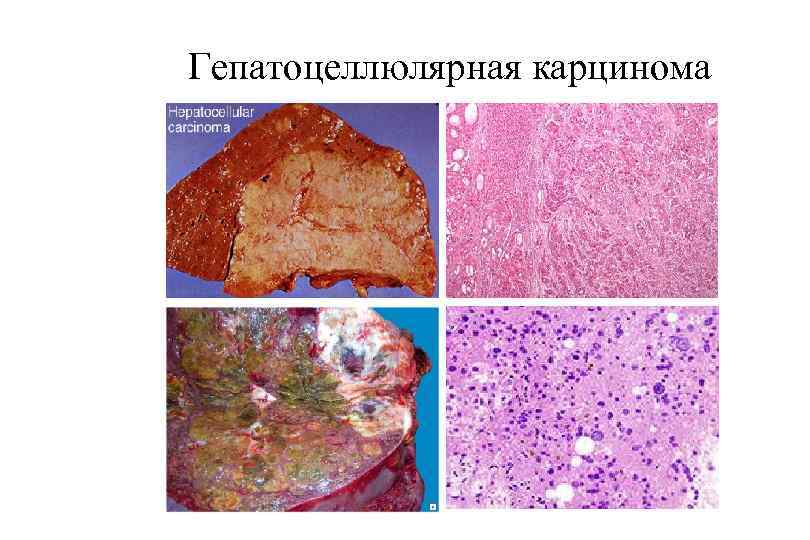
Гепатоцеллюлярная карцинома
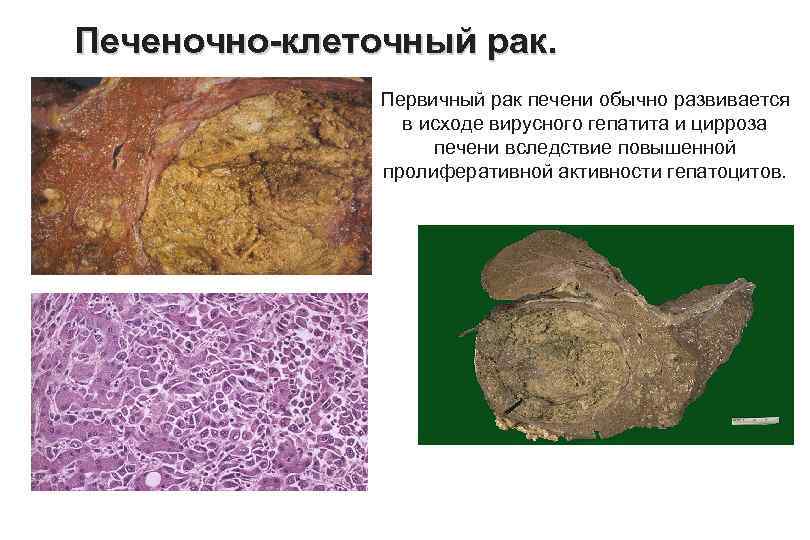
Печеночно клеточный рак. Первичный рак печени обычно развивается в исходе вирусного гепатита и цирроза печени вследствие повышенной пролиферативной активности гепатоцитов.
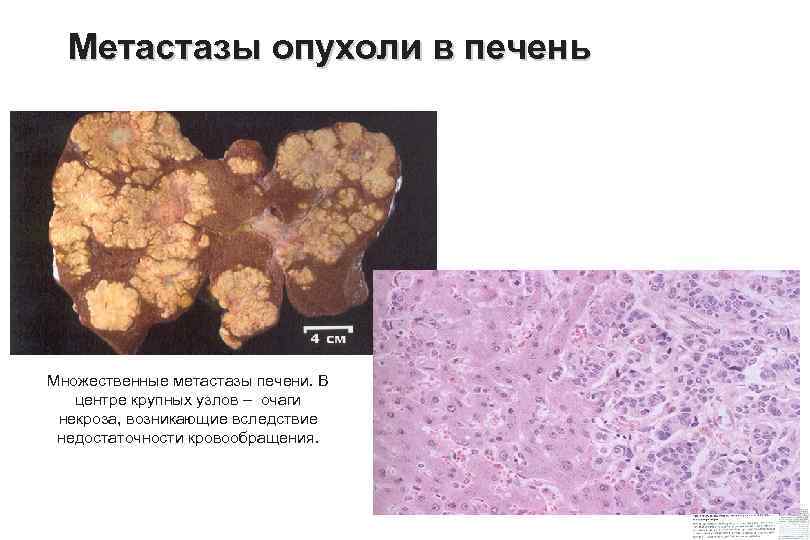
Метастазы опухоли в печень Множественные метастазы печени. В центре крупных узлов – очаги некроза, возникающие вследствие недостаточности кровообращения.
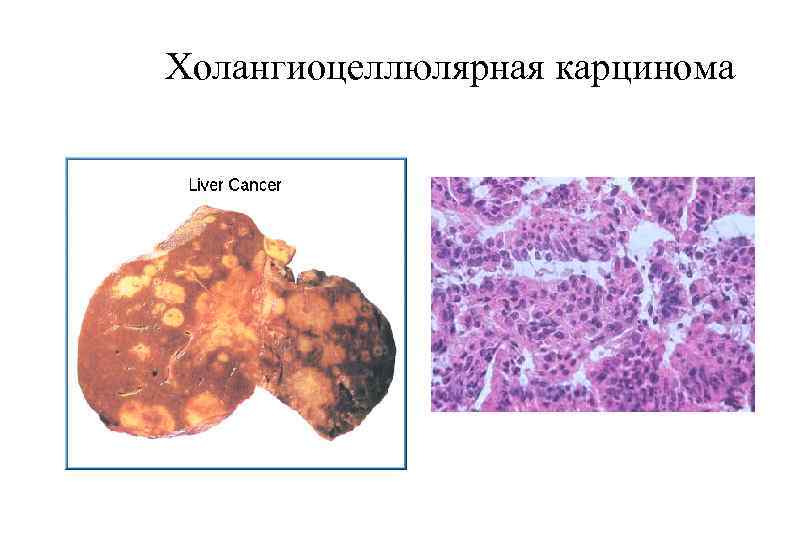
Холангиоцеллюлярная карцинома

Заболевания желчного пузыря и желчных протоков § Холелитиаз (желчнокаменная болезнь) § Холецистит § Острый § Катаральный § Фибринозный § Флегмонозно язвенный § Гангренозный § Хронический § Опухоли желчного пузыря и желчевыводящих протоков: § Доброкачественные — исключительно редко: § Эпителиальные — папиллома § Мезенхимальные — фиброма, липома § Злокачественные — аденокарцинома, иногда плоскоклеточный рак, крайне редко — рабдомиосаркома § Рак желчных протоков в области бифуркации — опухоль Клацкина

Холелитиаз § Камни желчного пузыря и желчевыводящих протоков по составу: § Холестериновые — ярко желтые, сферические, с кристаллической поверхностью § Пигментные — черные, обычно множественные, полигональной формы с гладкой поверхностью § Кальциевые — светло серые, с шероховатой фасетированной поверхностью, в чистом виде встречаются редко § Смешанные — 80% всех камней желчного пузыря, округлой или овальной формы с шероховатой поверхностью. § Камни желчного пузыря приводят к развитию калькулезного холецистита.
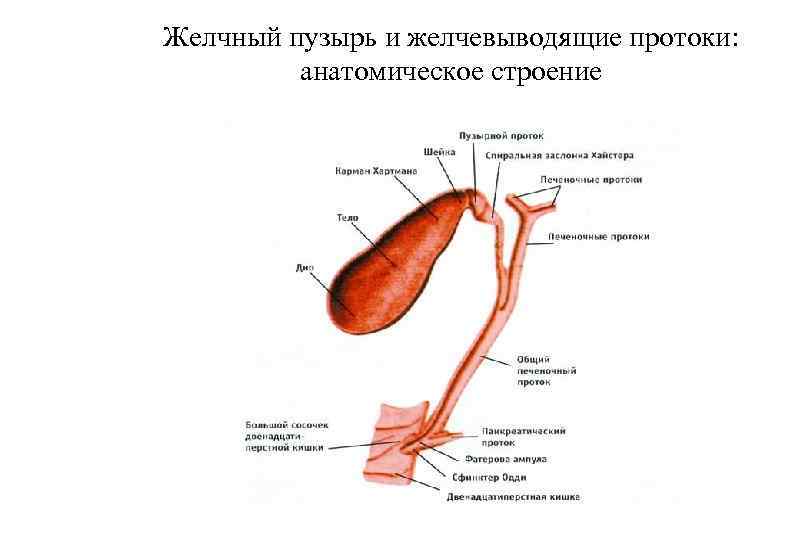
Желчный пузырь и желчевыводящие протоки: анатомическое строение

Острый холецистит § В большинстве случаев калькулезный, связан с окклюзией пузырного протока камнем § Катаральный § Фибринозный § Флегмонозно язвенный § Гангренозный § Осложнения: § Перфорация желчного пузыря с развитием перитонита § Эмпиема желчного пузыря § Перихолецистит § Гнойный холангит и абсцессы печени § Механическая желтуха (при обтурации камнем общего желчного протока) § Острый билиарный панкреатит

Острый холецистит: тактика ведения пациентов
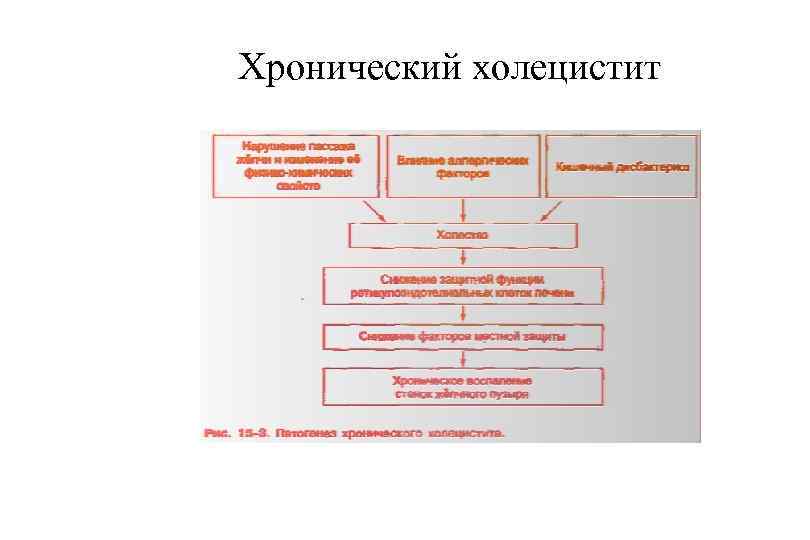
Хронический холецистит

Факторы риска развития хронического холецистита

Факторы риска развития хронического холецистита 5 F: • Female • Fat • Fertile • Fourty five • Fair Таким образом, максимальный риск имеет полная 45 летняя блондинка, мать троих детей
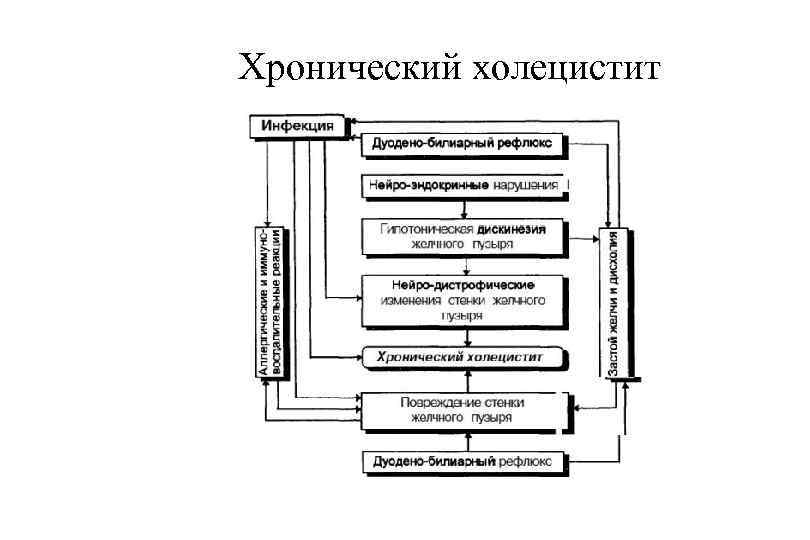
Хронический холецистит

Хронический холецистит § § § В большинстве случаев калькулезный (90 95%). В любой момент может развиться клиника острого холецистита Макроскопически: стенка желчного пузыря значительно утолщена, слизистая оболочка шероховатая, иногда бледно серая, могут определяться спайки желчного пузыря с окружающими тканями (прядь большого сальника, поперечная ободочная кишка) Микроскопически: атрофия эпителия слизистой оболочки, лимфогистиоцитарная инфильтрация подслизистого слоя, склероз и гипертрофия мышечной оболочки, в стенке «псевдодивертикулы» , образующиеся из синусов Рокитанского —Ашоффа. Осложнения: те же, что при остром холецистите

Хронический холецистит
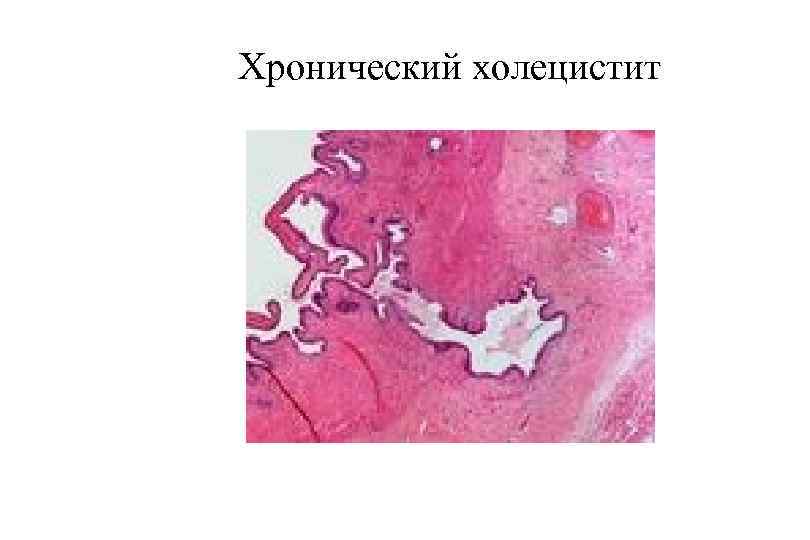
Хронический холецистит
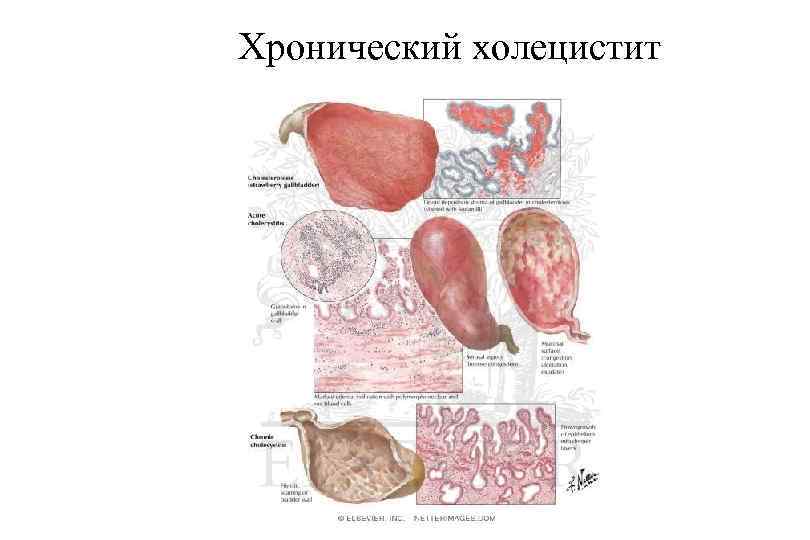
Хронический холецистит
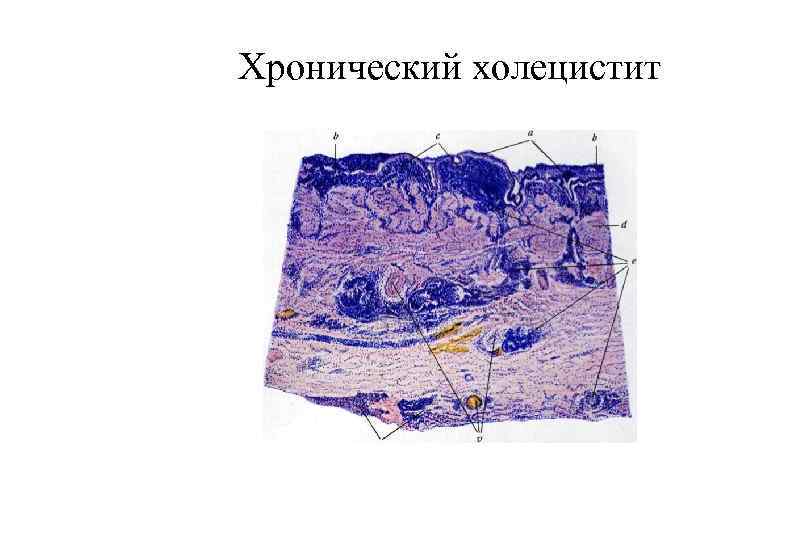
Хронический холецистит

Болезни поджелудочной железы § Воспалительные § Острый панкреатит § Хронический панкреатит § Опухолевые § Доброкачественные § Злокачественные § Экзокринной части § Эндокринной части поджелудочной железы

Острый панкреатит § Быстро прогрессирующее деструктивно воспалительное поражение паренхимы поджелудочной железы с развитием синдрома полиорганной недостаточности. § Патогенетические факторы: § Гиперсекреция панкреатических ферментов § Затруднение оттока панкреатического экскрета с развитием гипертензии в панкреатических протоках § Заброс в панкреатические протоки веществ, активирующих ферменты § Прямое повреждение клеток паренхимы железы.

Острый панкреатит § Рефлюкс панкреатит при нарушении тока желчи § Билиарный панкреатит § Ятрогенный § Алкогольный § Алиментарный § Ишемический

Острый панкреатит § Период альтерации § Период экссудации и формирования очагов некроза § Период реактивных изменений в очагах некроза и повреждений других органов § Период очищения от секвестров, репарации и склероза.

Острый панкреатит § Клинико морфологические формы: § § Интерстициальный (серозный, серозно геморрагический) отек (отечный панкреатит) Деструктивный панкреатит (панкреонекроз) § § § Некротический (деструктивный) — смешанный, геморрагический, жировой Инфильтративно некротический Гнойно некротический
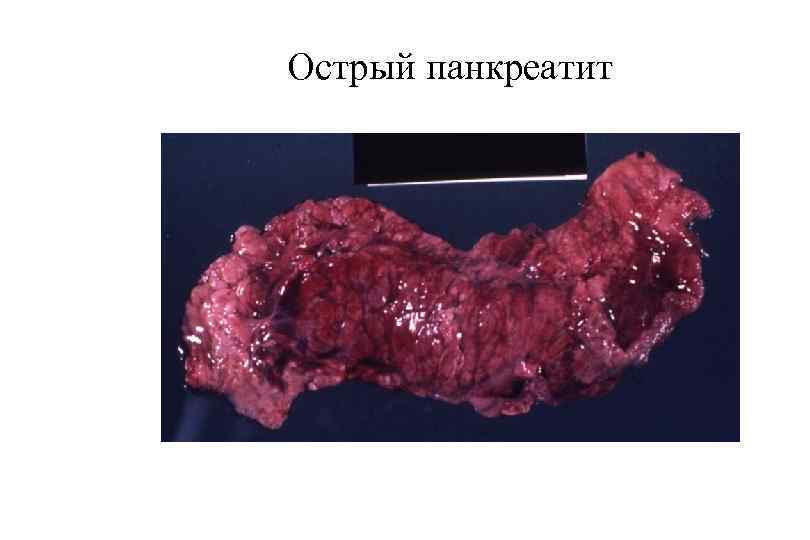
Острый панкреатит
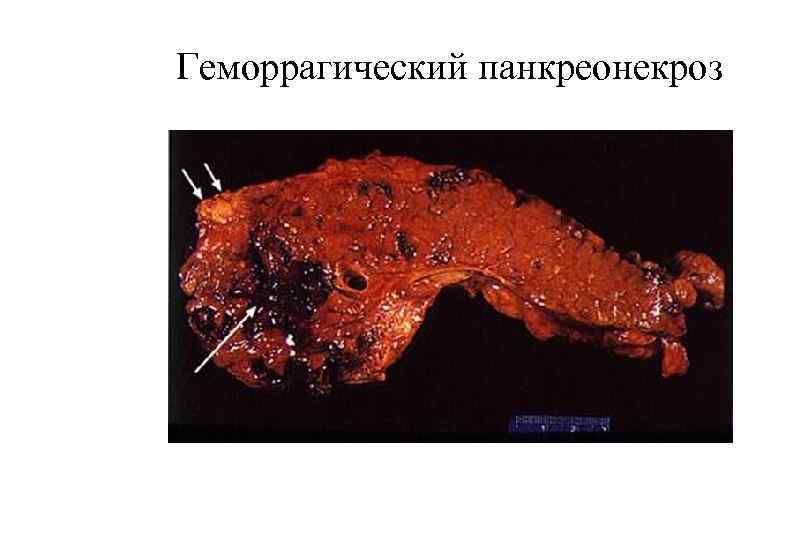
Геморрагический панкреонекроз
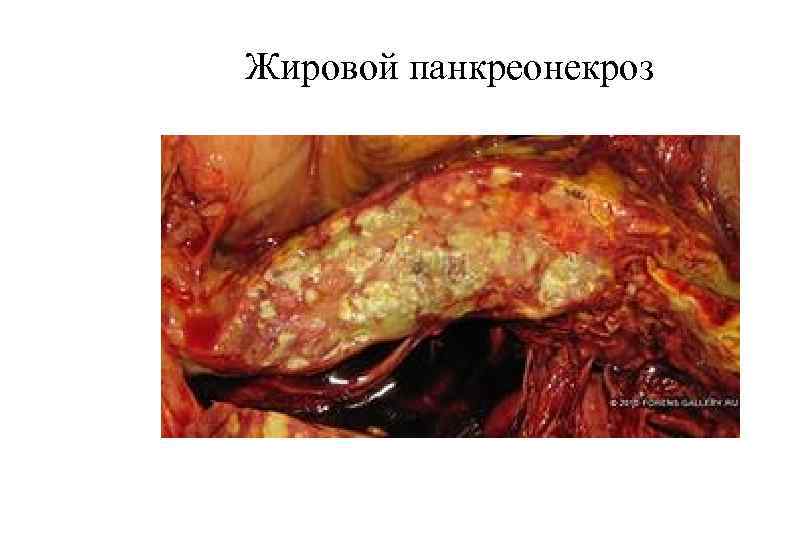
Жировой панкреонекроз

Хронический панкреатит Марсельско Римская международная классификация (1987 89): 1. Хронический кальцифицирующий хронический панкреатит. Характеризуется образованием белковых пробок или камней в протоках поджелудочной железы. Встречается в 49 95%, имеет два подварианта с твердыми правильными кристаллами, обычно связанный с алкоголизмом и нарушением питания, и мягкими рентгеннегативными камнями обычно при наследственном хроническом панкреатите. 2. Хронический обструктивный хронический панкреатит (выявляется обструкция панкреатического протока или фатерова соска камнем, опухолью, при стриктуре соска и т. д. ). 3. Хронический фиброзно индуративный, или воспалительный хронический панкреатит. Гистологически характеризуется наличием мононуклеарно клеточной инфильтрации и сопутствующим фиброзом паренхимы поджелудочной железы.

Хронический панкреатит По морфологическим признакам: § Интерстициально отечный. § Паренхиматозный. § Фиброзно склеротический (индуративный). § Гиперпластический (псевдотуморозный). § Кистозный.
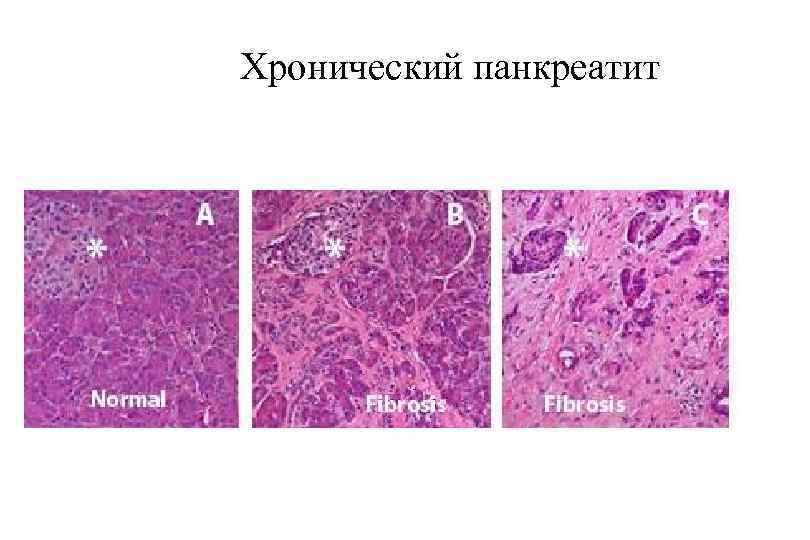
Хронический панкреатит

Опухоли поджелудочной железы § Доброкачественные § Серозная цистаденома § Муцинозная цистаденома § Внутрипротоковая папиллярно муцинозная аденома § Тератома

Опухоли поджелудочной железы § Злокачественные § Протоковая аденокарцинома § Муцинозная некистозная карцинома § Перстневидно клеточный рак § Аденосквамозный рак § Недифференцированный (анапластический) рак § Серозная цистаденокарцинома § Муцинозная цистаденокарцинома § Ацинарноклеточный рак § Опухоли из эндокринной части поджелудочной железы (инсулинома, гастринома, випома, глюкагонома, соматостатинома)

Опухоли поджелудочной железы § При локализации в области головки рано сдавливают общий желчный проток и клинически проявляются желтухой. § При локализации в области тела и хвоста опухоли длительно протекают бессимптомно.
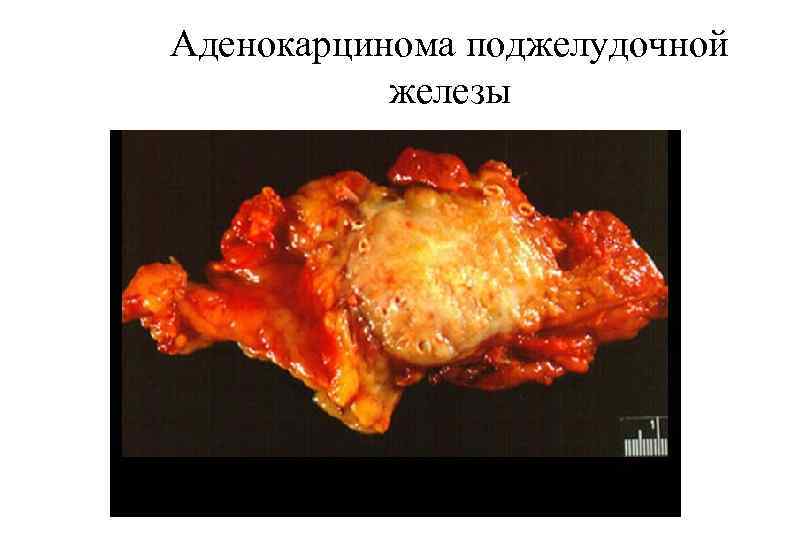
Аденокарцинома поджелудочной железы
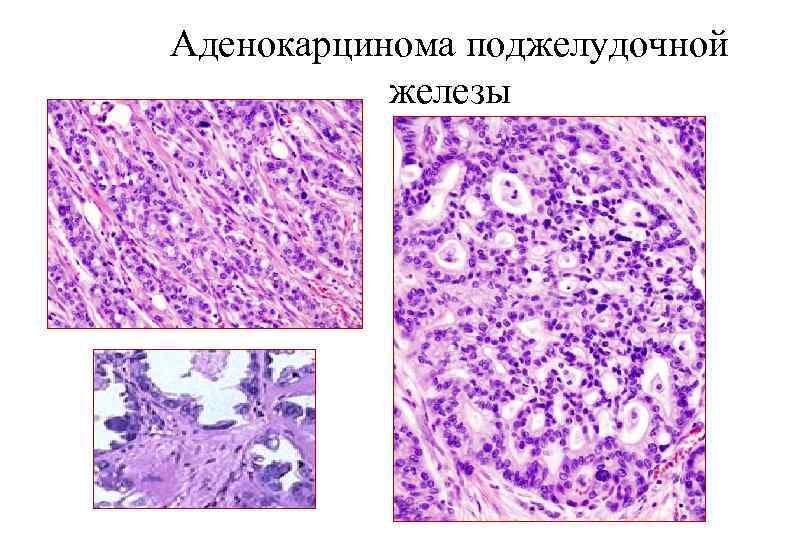
Аденокарцинома поджелудочной железы

Нейроэндокринная опухоль поджелудочной железы

Заболевания печени и поджелудочной железы у детей Специальность «П Е Д И А Т Р И Я»

Клиническая картина: • Синдром портальной гипертензии диагностируют на основании: спленомегалии, варикозного расширения вен пищевода, повышенного давления в воротной вене • Печеночная недостаточность проявляется: желтухой, асцитом, энцефалопатией, низким уровнем альбумина в сыворотке, недостаточностью протромбина, которую не удается устранить назначением витамина К

В течении цирроза различают: Стадию компенсации (случайное выявление при плановом биохимическом исследовании – повышенная утомляемость, носовые кровотечения, отеки, гепатоспленомегалия, повышение трансаминаз). Стадию декомпенсации (соответствует активному течению цирроза) – асцит, желтуха, уменьшение массы тела, стойкая температура – 38*С
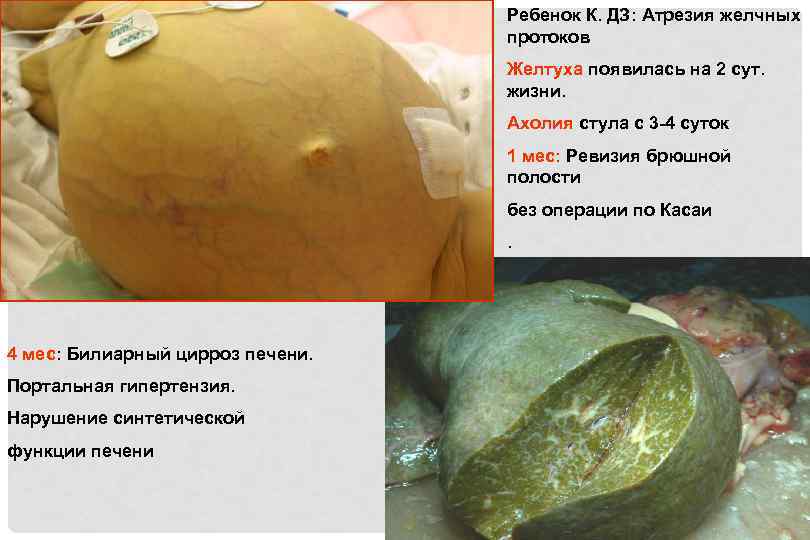
Ребенок К. ДЗ: Атрезия желчных протоков Желтуха появилась на 2 сут. жизни. Ахолия стула с 3 4 суток 1 мес: Ревизия брюшной полости без операции по Касаи. 4 мес: Билиарный цирроз печени. Портальная гипертензия. Нарушение синтетической функции печени

Осложнения цирроза печени: • Печеночная кома • Кровотечение из варикозно расширенных вен пищевода или желудка • Асцит перитонит • Тромбоз воротной вены • Развитие гепатоцеллюлярной карциномы
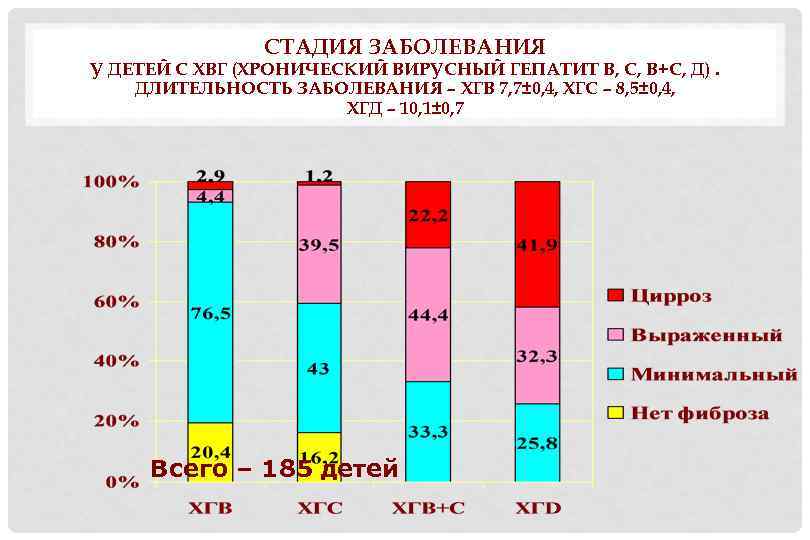
СТАДИЯ ЗАБОЛЕВАНИЯ У ДЕТЕЙ С ХВГ (ХРОНИЧЕСКИЙ ВИРУСНЫЙ ГЕПАТИТ В, С, В+С, Д). ДЛИТЕЛЬНОСТЬ ЗАБОЛЕВАНИЯ – ХГВ 7, 7± 0, 4, ХГС – 8, 5± 0, 4, ХГД – 10, 1± 0, 7 Всего – 185 детей
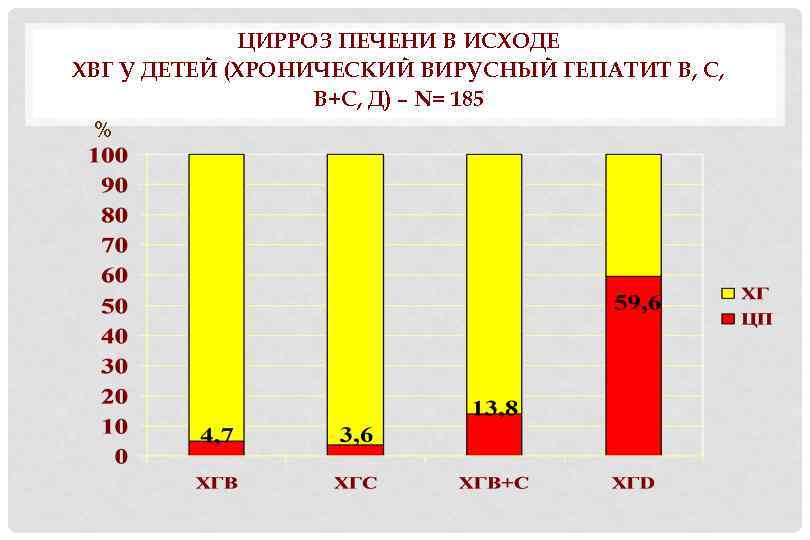
ЦИРРОЗ ПЕЧЕНИ В ИСХОДЕ ХВГ У ДЕТЕЙ (ХРОНИЧЕСКИЙ ВИРУСНЫЙ ГЕПАТИТ В, С, В+С, Д) – N= 185 %
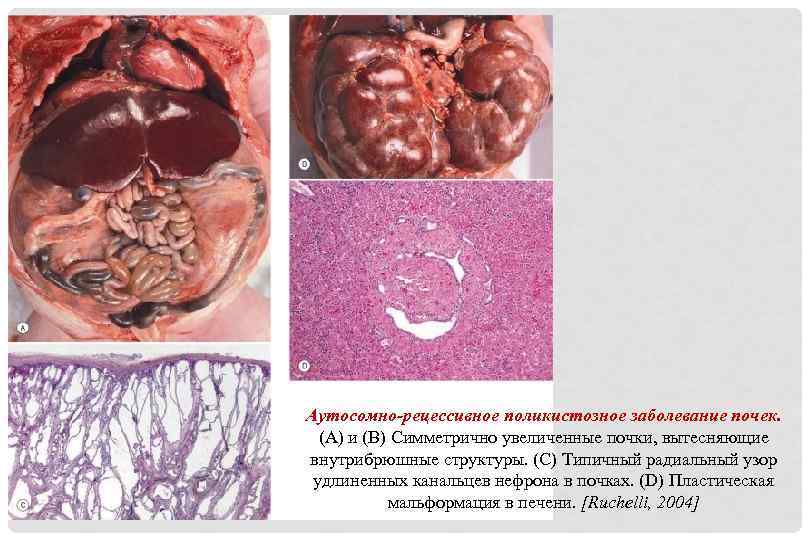
Аутосомно-рецессивное поликистозное заболевание почек. (A) и (B) Симметрично увеличенные почки, вытесняющие внутрибрюшные структуры. (C) Типичный радиальный узор удлиненных канальцев нефрона в почках. (D) Пластическая мальформация в печени. [Ruchelli, 2004]
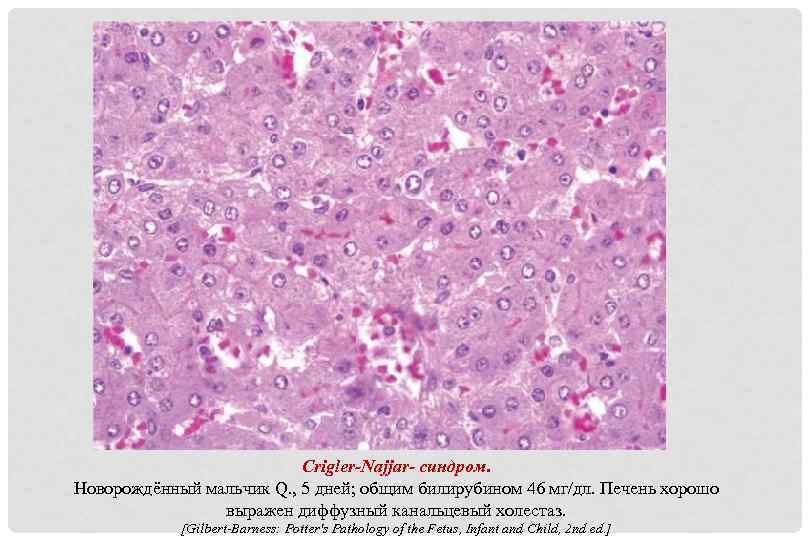
Crigler-Najjar- синдром. Новорождённый мальчик Q. , 5 дней; общим билирубином 46 мг/дл. Печень хорошо выражен диффузный канальцевый холестаз. [Gilbert-Barness: Potter's Pathology of the Fetus, Infant and Child, 2 nd ed. ]
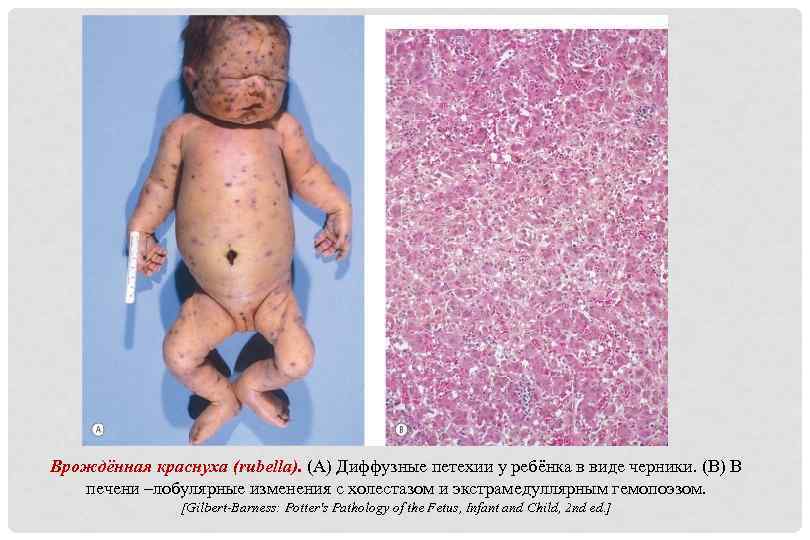
Врождённая краснуха (rubella). (A) Диффузные петехии у ребёнка в виде черники. (B) В печени –лобулярные изменения с холестазом и экстрамедуллярным гемопоэзом. [Gilbert-Barness: Potter's Pathology of the Fetus, Infant and Child, 2 nd ed. ]
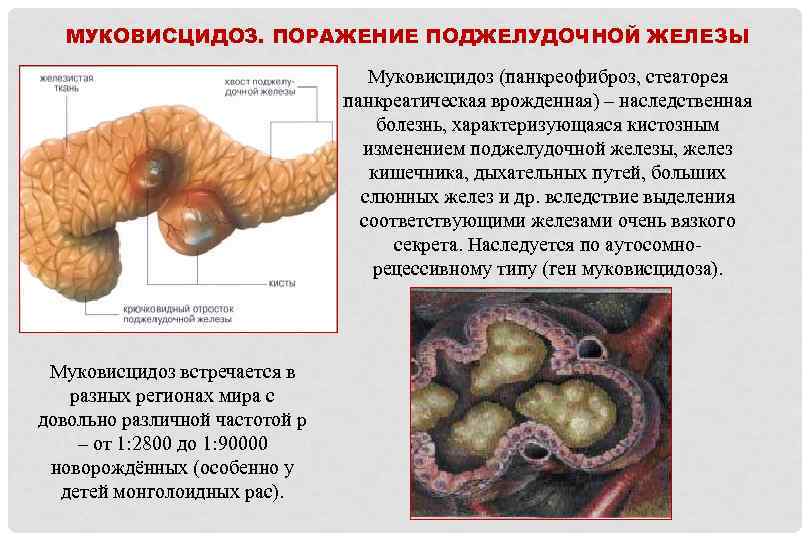
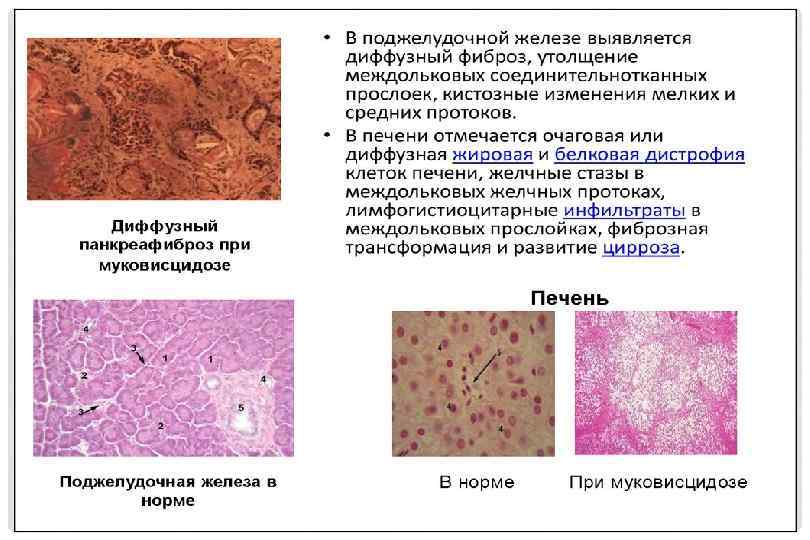
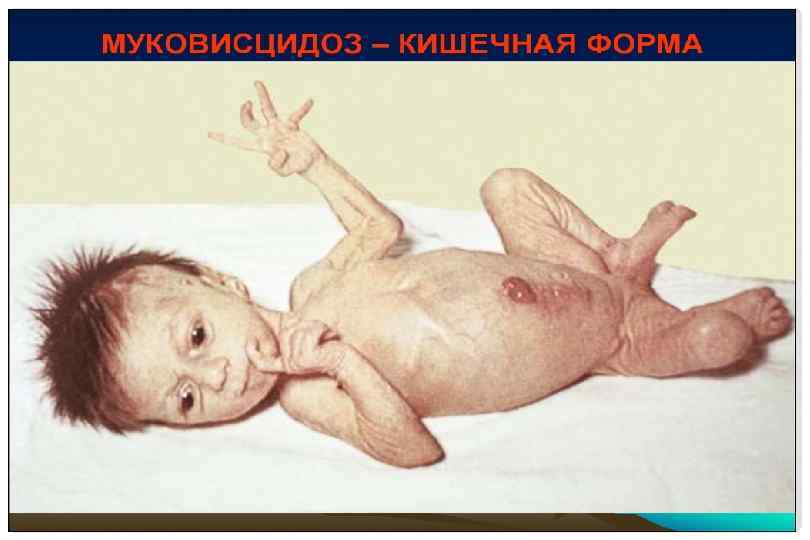
МУКОВИСЦИДОЗ. ПОРАЖЕНИЕ ПОДЖЕЛУДОЧНОЙ ЖЕЛЕЗЫ Муковисцидоз (панкреофиброз, стеаторея панкреатическая врожденная) – наследственная болезнь, характеризующаяся кистозным изменением поджелудочной железы, желез кишечника, дыхательных путей, больших слюнных желез и др. вследствие выделения соответствующими железами очень вязкого секрета. Наследуется по аутосомнорецессивному типу (ген муковисцидоза). Муковисцидоз встречается в разных регионах мира с довольно различной частотой р – от 1: 2800 до 1: 90000 новорождённых (особенно у детей монголоидных рас).
МУКОВИСЦИДОЗ. ПОРАЖЕНИЕ ПОДЖЕЛУДОЧНОЙ ЖЕЛЕЗЫ Патогенез муковисцидоза расшифрован в последние годы, когда удалось определить, что трансмембранный регулятор кистозного фиброза представляет собой регуляторный белок, расположенный в клеточных мембранах. Он состоит из 1480 аминокислот и обеспечивает регуляцию ионных каналов клетки. CFTR состоит из двух мембранных субъединиц, каждая из которых включает 6 фиксированных на мембране сегментов, двух нуклеотидсвязываюших субъединицы и цитоплазменной регуляторной субъединицы с центрами для фосфорилирования ц. АМФзависимой протеинкиназы А.
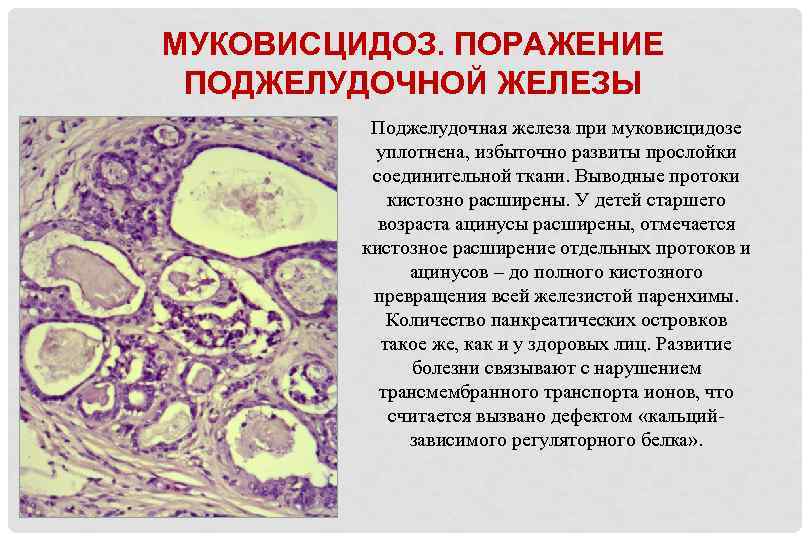
МУКОВИСЦИДОЗ. ПОРАЖЕНИЕ ПОДЖЕЛУДОЧНОЙ ЖЕЛЕЗЫ Поджелудочная железа при муковисцидозе уплотнена, избыточно развиты прослойки соединительной ткани. Выводные протоки кистозно расширены. У детей старшего возраста ацинусы расширены, отмечается кистозное расширение отдельных протоков и ацинусов – до полного кистозного превращения всей железистой паренхимы. Количество панкреатических островков такое же, как и у здоровых лиц. Развитие болезни связывают с нарушением трансмембранного транспорта ионов, что считается вызвано дефектом «кальцийзависимого регуляторного белка» .
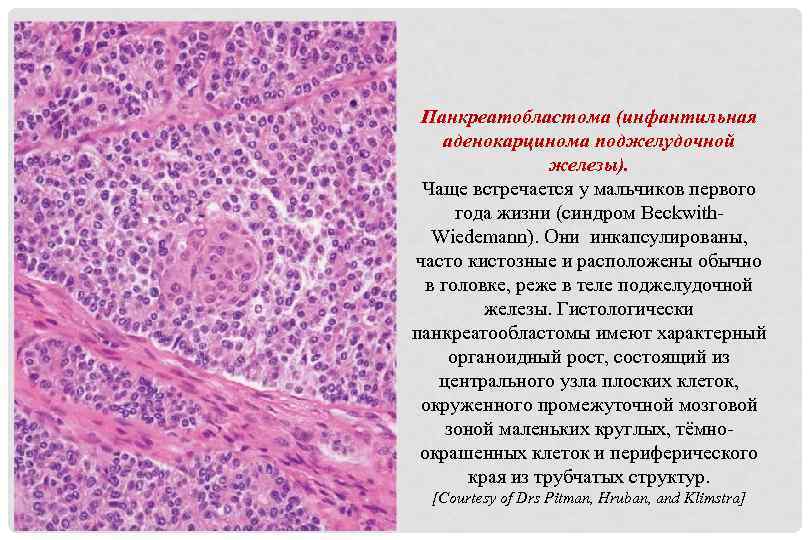
Панкреатобластома (инфантильная аденокарцинома поджелудочной железы). Чаще встречается у мальчиков первого года жизни (синдром Beckwith. Wiedemann). Они инкапсулированы, часто кистозные и расположены обычно в головке, реже в теле поджелудочной железы. Гистологически панкреатообластомы имеют характерный органоидный рост, состоящий из центрального узла плоских клеток, окруженного промежуточной мозговой зоной маленьких круглых, тёмноокрашенных клеток и периферического края из трубчатых структур. [Courtesy of Drs Pitman, Hruban, and Klimstra]
Болезни Гепато-панкреато-билиарной зоны.ppt