Презентация болезнь Шейнлейн-Геноха.pptx
- Количество слайдов: 32

Болезнь Шенлейн – Геноха. Студентка 6 курса лечебного факультета, 13 группы Вержанская М. В.

Пурпура Шенлейна–Геноха (геморрагический васкулит, болезнь Шенлейна-Геноха, анафилактоидная пурпура, геморрагический капилляротоксикоз) Геморрагический васкулит - одно из самых распространенных геморрагических заболеваний, системный васкулит, поражающий сосуды микроциркуляторного русла (артериолы, капилляры и посткапиллярные венулы), с характерным отложением в их стенке иммунных депозитов, состоящих преимущественно из Ig. А; в основе которого лежит множественный микротромбоваскулит, поражающий сосуды кожи и внутренних органов, клинически проявляется кожной геморрагической сыпью в сочетании с поражением суставов, желудочно-кишечного тракта и почек. МКБ-10: D 69. 0 Аллергическая пурпура

Эпидемиология. Пурпура Шенлейна–Геноха может развиваться в возрасте от 5 месяцев до 89 лет, наиболее часто встречается у детей в возрасте 4– 6 лет, когда показатель заболеваемости составляет 70 случаев на 100 000 детей. Мужчины и женщины болеют одинаково часто. Среди взрослых больных преобладают лица до 30 лет. Частота развития пурпуры Шенлейна–Геноха не зависит от расовой и этнической принадлежности, в то же время отмечена достоверная связь заболеваемости со временем года. Так, наибольшая заболеваемость наблюдается осенью, зимой и весной, при этом в половине случаев у детей развитию болезни предшествует острая респираторная инфекция, что может косвенно свидетельствовать об инфекционно-зависимой природе заболевания.
Этиология. К наиболее частым предрасполагающим факторам относятся бактериальные и вирусные инфекции респираторного и желудочнокишечного тракта, которые предшествуют развитию болезни у 40– 80% больных. В список этиологических агентов, ассоциирующихся с развитием пурпуры Шенлейна–Геноха, входят β-гемолитический стрептококк группы А, гемофильная палочка, хламидии, микоплазмы, легионеллы, иерсинии, вирусы Эпштейна–Барр, Коксаки, гепатита В и С, аденовирус, цитомегаловирус, парвовирус В 19, сальмонеллы, Helicobacter pylori, Clostridium difficile. Имеются единичные наблюдения случаев пурпуры Шенлейна–Геноха, развившейся после проведения вакцинации против брюшного тифа, кори, гриппа. Кроме инфекционных факторов, в качестве триггера могут выступать алкоголь, лекарства, пищевые продукты, переохлаждения, укусы насекомых.

Патогенез. Пурпура Шенлейна–Геноха рассматривается как иммунокомплексное заболевание, связанное с отложением в сосудистой стенке и тканях гранулярных Ig. A-депозитов и активацией комплемента. В многочисленных исследования убедительно продемонстрированы многочисленные нарушения синтеза и/или метаболизма Ig. A при пурпуре Шенлейна–Геноха: • у подавляющего числа больных повышен уровень сывороточного Ig. A, Ig. A-содержащих иммунных комплексов, а также Ig. A-фибронектиновых комплексов; • у части больных обнаруживаются Ig. A-содержащий ревматоидный фактор, антинейтрофильных цитоплазматических и антикардиолипиновых антител класса Ig. A.
Микрососуды подвергаются асептическому воспалению с более или менее глубокой деструкцией стенок, тромбированием и образованием вследствие повреждающего действия циркулирующих низкомолекулярных иммунных комплексов и активированных компонентов системы комплемента При эквимолярном соотношении антигена и антител в плазме образующиеся комплексы антиген—антитело, как известно, преципитируют и элиминируются из циркуляции фагоцитирующими клетками. Растворимые или циркулирующие комплексы образуются при значительном количественном несоответствии антигена и антител. При преобладании антигена образуются низкомолекулярные комплексы, а при избытке антител — высокомолекулярные.
Высокомолекулярные комплексы малопатогенны, а низкомолекулярные и активируемый ими комплемент вызывают микротромбоваскулиты с фибриноидным некрозом, периваскулярным отеком, блокадой микроциркуляции, геморрагиями, глубокими дистрофическими изменениями вплоть до некрозов. Процесс во многих отношениях сходен с синдромом диссеминированного внутрисосудистого свертывания, которым он часто осложняется, но отличается мелкоочаговостью поражения, пристеночностью свертывания крови, преобладанием на всех этапах гиперкоагуляционных сдвигов и повышенным (реже нормальным) содержанием фибриногена и других факторов свертывания в плазме, отсутствием тромбоцитопении потребления. Его правильнее называть микротромбоваскулитом.
В результате микротромбоваскулита происходят сдвиги в системе гемостаза: • активация тромбоцитов, • циркуляция в крови спонтанных агрегатов, • выраженная гиперкоагуляция, сочетающаяся со снижением в плазме уровня антитромбина ΙΙΙ (АТ ΙΙΙ), что приводит к вторичному тромбофилитическому состоянию, усилению гепаринорезистентности. • снижение в плазме антитромбина III, • тромбопения, • повышение уровня фактора Виллебранда, • депрессия фибринолиза.

Гиперкоагуляция присуща на всех стадиях заболевания. Таким образом, в процесс вовлекаются как тромбоцитарное, так и коагуляционное звенья гемостаза. Тип кровоточивости васкулитно–пурпурный. Наиболее часто при этом заболевании поражаются микрососуды кожи, суставов, брыжейки и слизистой оболочки кишечника, почек. Эти изменения гемостаза во многом сходны с классическим ДВС– синдромом, но имеется ряд отличий: • присутствует только Ι фаза; • ΙΙ и ΙΙΙ фаза развиваются крайне редко (только при молниеносной форме геморрагического васкулита).

Классификация По формам: • кожная и кожно-суставная: простая, некротическая , с холодовой крапивницей и отеками • абдоминальная и кожно-абдоминальная • почечная и кожно-почечная (в том числе с нефротическим синдромом) • смешанная По течению: • молниеносное течение (часто развивается у детей до 5 лет) • острое течение (разрешается в течение 1 месяца) • подострое (разрешается до трех месяцев) • затяжное (разрешается до шести месяцев) • хроническое.

Классификация По степени активности: I степень активности — состояние при этом удовлетворительное, температура тела нормальная или субфебрильная, кожные высыпания необильные, все остальные проявления отсутствуют, СОЭ увеличено до 20 миллиметров в час. II степень активности — состояние средней тяжести, выраженный кожный синдром, повышается температура тела выше 38 градусов(лихорадка), выраженный интоксикационный синдром (головная боль, слабость, миалгии), выраженный суставной синдром, умеренно выраженный абдоминальный и мочевой синдром. В крови повышено количество лейкоцитов, нейтрофилов, эозинофилов, СОЭ будет повышено до 20— 40 миллиметров в час, снижается содержание альбуминов, диспротеинемия. III степень активности — состояние будет уже тяжелым, выражены симптомы интоксикации (высокая температура, головная боль, слабость, миалгии). Будет выражен кожный синдром, суставной, абдоминальный (приступообразные боли в животе, рвота, с примесью крови), выраженный почечный синдром, может быть поражение центральной нервной системы и периферической нервной системы. В крови выраженное повышение лейкоцитов, повышение нейтрофилов, повышение СОЭ выше 40 миллиметров в час, может быть анемия, снижение тромбоцитов.

Клиническая картина пурпуры Шенлейна–Геноха складывается из четырёх типичных проявлений: кожной геморрагической сыпи, поражения суставов, желудочно-кишечного тракта и почек. Заболевание может иметь острое начало и сопровождаться общими, конституциональными симптомами — слабостью, недомоганием, лихорадкой. Количество органных проявлений пурпуры Шенлейна–Геноха варьирует от 1– 2 до комбинации всех 4 классических признаков, которые могут развиваться в любой последовательности в течение нескольких дней или недель болезни. Однако в большинстве случаев болезнь начинается с кожной геморрагической сыпи. Редко в процесс могут быть вовлечены и другие органы, в частности, центральная нервная система и лёгкие. В среднем, частота основных клинических проявлений пурпуры Шенлейна– Геноха такова: • кожная геморрагическая сыпь — 100%; • суставной синдром — 75%; • абдоминальный синдром — 65%; • поражение почек — 40%.
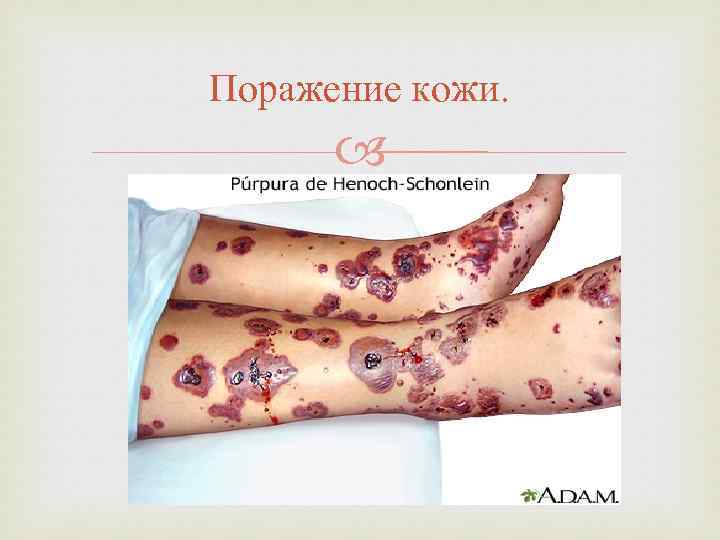
Поражение кожи.
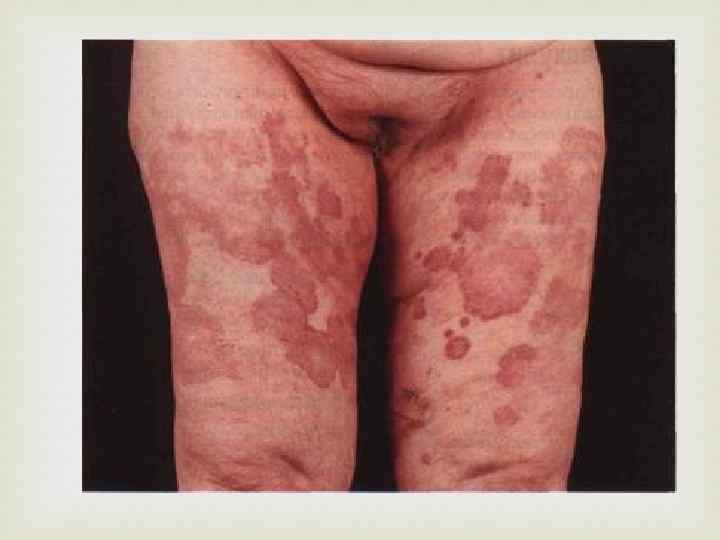
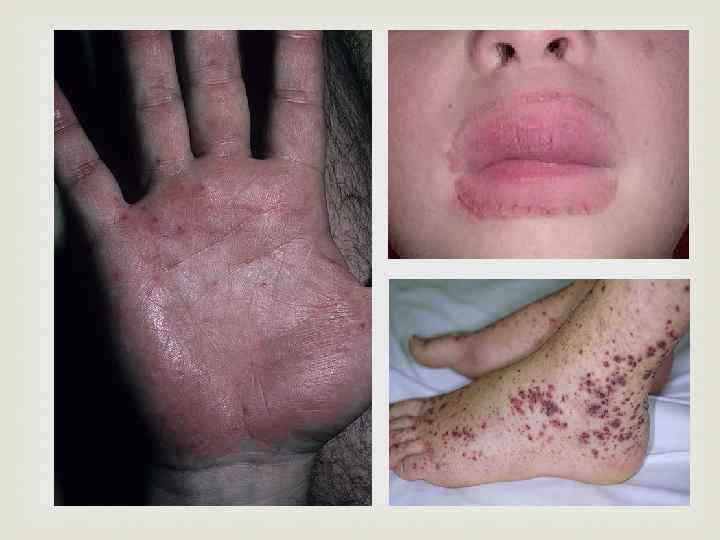

• Изменения со стороны кожи чаще всего манифестируют в виде двусторонней симметричной геморрагической сыпи (пурпуры) с размером высыпаний от 3 до 10 мм. В самом начале своего развития кожные элементы геморрагической сыпи представляют собой папулы, возвышающиеся над поверхностью кожи, вследствие чего их можно легко ощутить при пальпации. В течение нескольких часов инфильтрированность кожной сыпи исчезает, геморрагические папулы трансформируются в геморрагические пятна и пурпура перестает быть пальпируемой. • Также возможно развитие петехий — точечных кровоизлияний размером до 3 мм. • Значительно реже отмечаются экхимозы — крупные кожные геморрагии неправильной формы диаметром свыше 10 мм. Наиболее типичной локализацией экхимозов линейной формы являются места, подвергающиеся повышенной механической компрессии (кожные складки, резинка носков, тугой ремень, манжетка тонометра).

Поражение суставов. Как правило, поражение суставов развивается параллельно с поражением кожи. В четверти случаев суставной синдром предшествует появлению кожных высыпаний. Поражение суставов при пурпуре Шенлейна–Геноха обычно имеет характер мигрирующих полиартралгий, реже — артритов. Излюбленная локализация воспалительных изменений — коленные и голеностопные суставы, реже поражаются локтевые, лучезапястные и другие суставы. Эти проявления болезни всегда преходящи и доброкачественны, никогда не приводят к развитию стойких изменений в суставах. Длительность суставного синдрома редко превышает 1 нед.

Абдоминальный синдром. • • Абдоминальный синдром чаще наблюдается в детском возрасте (у 54— 72% больных), в ряде случаев предшествует кожным изменениям, что очень затрудняет диагностику. Основной признак—сильные боли в животе, постоянные или схваткообразные, иногда интенсивные. Боль обусловлена кровоизлияниями в стенку кишки, геморрагиями в субсерозный слой и брыжейку. Эти кровоизлияния могут сочетаться с геморрагическим пропитыванием кишечной стенки и слизистой оболочки, кровотечениями из нее и из участков некроза, кровавой рвотой, меленой или свежей кровью в кале, а также ложными позывами с частым стулом или, наоборот, с его задержкой. В некоторых случаях частая рвота приводит к большой потере жидкости и хлоридов. Периоды сильной боли могут чередоваться с совершенно безболевыми промежутками, продолжающимися около 1— 3 ч.

• Часто сопровождаются различными диспепсическими симптомами вследствие нарушения моторики кишечника (тошнота, рвота, диарея, реже — запор). • У 70% больных отмечается анорексия. • Наиболее типичная локализация болей — мезогастрий, эпигастрий или правая подвздошная область. Несколько реже боли возникают в правом подреберье или носят диффузный характер • Возможно появление клинических признаков раздражения брюшины, что у больных пурпурой Шенлейна–Геноха чаще может быть связано с асептическим перитонитом вследствие васкулита мелких сосудов брюшины. В таких ситуациях необходимо тщательное обследование, включающее лапароскопию, для исключения гнойного перитонита в результате возможной перфорации кишечной стенки.

К относительно редким осложнениям абдоминального синдрома относят: • тонкокишечную непроходимость (как правило, связана с кишечной инвагинацией); • паралитический илеус; • панкреатит; • аппендицит; • холецистит; • поздние стриктуры подвздошной кишки; • синдром мальабсорбции вследствие экссудативной энтеропатии.

Поражение почек. Возможными предвестниками вовлечения в процесс почек у детей являются: мужской пол, возраст старше 5 лет, абдоминальный синдром, персистирующая кожная пурпура и снижение уровня фактора XIII в плазме крови. У взрослых больных к факторам риска поражения почек относят эпизоды инфекций в дебюте болезни, наличие лихорадки, распространение кожной сыпи на туловище, выраженные абдоминальные проявления болезни и наличие лабораторных признаков воспалительной активности. Тяжесть почечной патологии, как правило, не соответствует выраженности кожных проявлений болезни: поражение почек может развиться у больных с единичным эпизодом кожных геморрагических высыпаний и, в то же время, отсутствовать при непрерывно рецидивирующем эрозивно-язвенном поражении кожи.
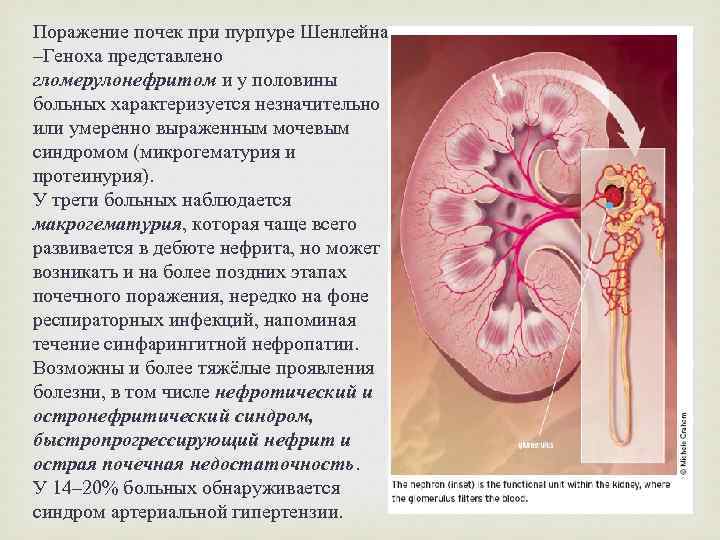
Поражение почек при пурпуре Шенлейна –Геноха представлено гломерулонефритом и у половины больных характеризуется незначительно или умеренно выраженным мочевым синдромом (микрогематурия и протеинурия). У трети больных наблюдается макрогематурия, которая чаще всего развивается в дебюте нефрита, но может возникать и на более поздних этапах почечного поражения, нередко на фоне респираторных инфекций, напоминая течение синфарингитной нефропатии. Возможны и более тяжёлые проявления болезни, в том числе нефротический и остронефритический синдром, быстропрогрессирующий нефрит и острая почечная недостаточность. У 14– 20% больных обнаруживается синдром артериальной гипертензии.
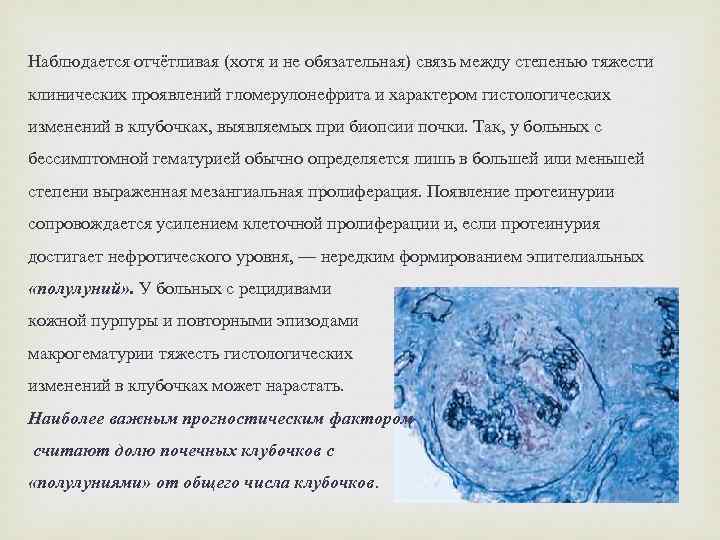
Наблюдается отчётливая (хотя и не обязательная) связь между степенью тяжести клинических проявлений гломерулонефрита и характером гистологических изменений в клубочках, выявляемых при биопсии почки. Так, у больных с бессимптомной гематурией обычно определяется лишь в большей или меньшей степени выраженная мезангиальная пролиферация. Появление протеинурии сопровождается усилением клеточной пролиферации и, если протеинурия достигает нефротического уровня, — нередким формированием эпителиальных «полулуний» . У больных с рецидивами кожной пурпуры и повторными эпизодами макрогематурии тяжесть гистологических изменений в клубочках может нарастать. Наиболее важным прогностическим фактором считают долю почечных клубочков с «полулуниями» от общего числа клубочков.

Другие проявления болезни. Описаны единичные наблюдения поражения лёгких в виде альвеолярного кровотечения. Клинико-рентгенологические проявления легочного васкулита при пурпуре Шенлейна–Геноха неспецифичны и мало чем отличаются от таковых при других системных васкулитах. У большинства больных с альвеолярным кровотечением прогноз болезни крайне неблагоприятный. В редких случаях отмечается развитие поражения сердца: перикардита с развитием тампонады сердца, коронарита с развитием инфаркта миокарда и застойной сердечной недостаточности. Возможно вовлечение центральной и периферической нервной системы. К клиническим проявлениям, позволяющим заподозрить церебровакулит в рамках пурпуры Шенлейна–Геноха, относятся упорные головные боли, различные поведенческие нарушения, локальные или генерализованные судорожные припадки. В основе подобных нарушений могут лежать субарахноидальные и внутримозговые кровоизлияния, субдуральные гематомы и инфаркты мозга.

Диагностические критерии. § наличие Ig. A депозитов в сосудах кожи; § возраст больного менее 20 лет; § наличие абдоминального поражения (абдоминалгии или кишечное кровотечение); § наличие респираторной инфекции в дебюте болезни; § демонстрация Ig. A депозитов в мезангиальном матриксе почечных клубочков. Для установления определённого диагноза пурпуры Шенлейна–Геноха необходимо наличие как минимум 3 из вышеуказанных 5 критериев!

Диагностический поиск включает в себя: 1. 2. • • Анамнез и физическое обследование Лабораторные исследования: клинический анализ крови с обязательной оценкой количества тромбоцитов; общий анализ мочи; биохимический анализ крови; электрофорез белков сыворотки крови; коагулограмму с оценкой функции тромбоцитов. уровень фактора Виллебранда и тромбомодулина в плазме крови. иммунологическое исследование (исследование антистрептолизина О (АСЛ-О), Среактивного белка (СРБ), ревматоидного фактора (РФ), антинуклеарного фактора (АНФ), антитела к нативной (двухспиральной) ДНК, комплемента, криоглобулинов, криофибриногена, антинейтрофильных цитоплазматичнских антител (АНЦА), анти. Ro(SS-A), антитела к кардиолипину. ) • Вирусологическое исследование (направленное на обнаружение вирусов гепатита В и С) показано всем больным с кожными геморрагическими высыпаниями для исключения кожного васкулита, ассоциированного с хроническими вирусными заболеваниями печени. • Анализ кала на дисбактриоз.
Инструментальные исследования : • биопсия кожи и/или почек, реже других органов, с обязательным проведением иммуногистохимического исследования • эндоскопические исследования, в том числе лапароскопия. • ультразвуковое исследование брюшной полости • контрастная рентгенография, выявляет в различных отделах преимущественно тонкой кишки утолщение складок слизистой оболочки, моторную дисфункцию в виде дилятации или спазма, а также дефекты наполнения. Последние получили название «пальцевых вдавлений» вследствие чёткообразной деформации внутреннего контура кишки, возникающей на фоне резкого отёка и кровоизлияний в кишечную стенку.

Показания к консультации других специалистов : • Всем больных рекомендована консультация ревматолога. • Учитывая ассоциацию болезни с инфекциями слизистых оболочек, всем больным в плановом порядке показана консультация ЛОР-врача, уролога, гинеколога. • В зависимости от локализации органных поражений возможны консультации дерматолога (при поражении кожи), нефролога (поражение почек), гастроэнтеролога (поражение желудочно-кишечного тракта), кардиолога (поражение сердца), пульмонолога (поражение лёгких), невролога (поражение нервной системы). • При необходимости дифференциальной диагностики «острого живота» возможна консультация хирурга.

Лечение. • • Цели лечения. Увеличение продолжительности и качества жизни. Достижение ремиссии. Снижение риска обострений. Предотвращение необратимого повреждения жизненно важных органов. Показания к госпитализации. Впервые выявленная пурпура Шенлейна–Геноха для уточнения диагноза и подбора лечения. Обострение болезни. Развитие осложнений.

1. 2. 3. • • диета (исключаются аллергенные продукты). строгий постельный режим. медикаментозная терапия: дезагреганты — курантил по 2— 4 миллиграмма/килограмм в сутки, трентал внутривенно капельно, индометацин по 2— 4 миллиграмм/килограмм. гепарин в дозировке по 200— 700 единиц на килограмм массы в сутки подкожно или внутривенно 4 раза в день, отменяют постепенно с понижением разовой дозы. активаторы фибринолиза — никотиновая кислота. при тяжелом течении назначают плазмаферез или терапию глюкокортикостероидами. цитостатики - Азатиоприн или Циклофосфан. при выраженном воспалительном компоненте, высоком уровне в крови фибриногена, аглобулинов и резко увеличенной СОЭ можно проводить кратковременные (5 дневные) курсы преднизолонотерапии — по 0, 5— 0, 7 мг/(кг·сут) с перерывами в 5 дней. при поражении кожи могут быть эффективны такие лекарственные средства, как колхицин, дапсон, дисулон, димоцифон, сульфасалазин, комбинация дапсона с пентоксифиллином (колхицин внутрь 1– 2 мг 1 раз в сутки, длительно; димоцифон внутрь 100 мг 1 раз в сутки, длительно; дапсон внутрь 100 мг 1 раз в сутки, длительно; дисулон внутрь 100 мг 1 раз в сутки, длительно (препарат не зарегистрирован в России, что затрудняет его получение); пентоксифиллин внутрь по 400 мг 3 раза в сутки, длительно; сульфасалазин внутрь по 500– 1000 мг 2 раза в сутки, длительно)

ЛЕЧЕНИЕ ГЛОМЕРУЛОНЕФРИТА: Большинство авторов считают оправданным применение сверхвысоких доз глюкокортикоидов, цитостатиков и/или сеансов плазмафереза в случае тяжёлого гломерулонефрита (более 50% клубочков с эпителиальными «полулуниями» ). В этом случае используется следующая схема: • преднизолон внутрь 1 мг/кг 1 раз в сутки в течение 4– 6 нед, затем снижение дозы по 2, 5 мг/нед до полной отмены или до приёма поддерживающей дозы 5– 10 мг/сут или преднизолон внутривенно 15 мг/кг 1 раз в сутки в течение 3 сут (всего 6– 20 трёхдневных «пульсов» с интервалом в 3 нед) • циклофосфамид внутривенно 15 мг/кг 1 раз в 3 нед, под контролем уровня лейкоцитов периферической крови (всего 6– 20 «пульсов» ) • плазмаферез с объёмом эксфузии 30– 60 мл/кг, 10– 14 сеансов. • иммуноглобулин человеческий нормальный внутивенно по 400– 1000 мг в течение 1– 5 сут, повторные курсы 1 раз в месяц в течение 6 мес.

Прогноз Несмотря на то, что течение пурпуры Шенлейна–Геноха у большинства больных в течение первого года болезни (и даже первых пяти лет) представляется доброкачественным, отдалённый прогноз нередко оказывается менее благоприятным. Так, среди 78 пациентов, заболевших в детском возрасте, спустя 23 года значительное клиническое ухудшение отмечено у 22%; причём в число пациентов с ухудшением состояния попали 7 больных, у которых через 10 лет после начала заболевания была зарегистрирована «полная» клинико-лабораторная ремиссия. Обращено внимание также на нередко осложнённое течение беременности у женщин, перенёсших пурпуру Шенлейна–Геноха: артериальная гипертензия и протеинурия наблюдались у 36% из них. В когорте взрослых больных пурпурой Шенлейна–Геноха, включавшей 250 пациентов, течение болезни которых было прослежено на протяжении 15 лет, у 11% возникла необходимость в заместительной терапии программным гемодиализом и ещё у 13% развилась хроническая почечная недостаточность со снижением скорости клубочковой фильтрации менее 30 мл/мин.
Презентация болезнь Шейнлейн-Геноха.pptx