БА.ppt
- Количество слайдов: 44

Болезнь Альцгеймера

Причины деменции Нейродегенеративные заболевания Сосудистые заболевания ГМ (мультиинфарктная деменция, болезнь Бинсвангера) Заболевания щитовидной железы Авитаминозы Опухоли головного мозга Хронические интоксикации (алкоголь, наркотики, ЛС) Хронические инфекции Тяжелая депрессия (депрессивная псевдодеменция) Нормотензивная гидроцефалия

Нейродегенеративные заболевания - Синуклеинопатии: Болезнь Паркинсона Мультисистемная атрофия Болезнь с тельцами Леви Таупатии: болезнь Альцгеймера Прогрессирующий надъядерный парез взора Кортикобазальная дегенерация Болезнь Пика

Болезнь Альцгеймера – нейродегенеративное заболевание, сопровождающееся образованием в головном мозге нейрофибриллярных клубочков и амилоидных бляшек и клинически проявляющееся прогрессирующей деменцией.


Историческая справка В 1907 году немецкий психиатр и патоморфолог Алоиз Альцгеймер (1864 -1915) описал случай заболевания 50 летней женщины (Августы Детер), у которой развились нарушения памяти, параноидные расстройства, а в последующем присоединились нарушения речи. При аутопсии с помощью недавно разработанного метода импрегнации серебром А. Альцгеймер выявил сенильные бляшки, которые состояли из дистрофических нейритов, концентрировавшихся вокруг центрального амилоидного стержня, а также нейрофибриллярные клубочки в перикарионе. Церебральная кора была атрофичной.

Эпидемиология БА – самая частая причина деменции (в 40 -50% случаев деменции) В 15 -20% случаев БА сопровождается сосудистым поражением мозга БА выявляется у 4 -10% лиц старше 65 лет и у 25 -40% лиц старше 85 лет Чаще встречается у женщин после 75 лет В мире около 24 млн больных БА. Ежегодные прямые и косвенные затраты достигают 100 млрд долларов В России более 1 млн больных БА

Факторы риска Главные: 1. Возраст 2. Положительный семейный анамнез Другие: Женский пол Повторные ЧМТ Депрессия Заболевания щитовидной железы в анамнезе (гипотиреоз) Эстрогенная недостаточность у женщин Сосудистые факторы риска (неконтролируемая АГ, гиперлипидемия, гипегомоцистеинемия) Низкий уровень образования, низкая интеллектуальная активность в течение жизни

Защитные факторы Образование более 15 лет Высокий уровень физической активности Умеренное употребление алкоголя Применение статинов Применение НПВС

Патоморфология Макроскопически выявляется диффузная атрофия головного мозга с уменьшением объема извилин и расширением корковых борозд, более выраженная в височно-теменной области Гистологически определяются нейрофибриллярные клубочки, амилоидные бляшки, уменьшение численности нейронов, амилоидная ангиопатия.
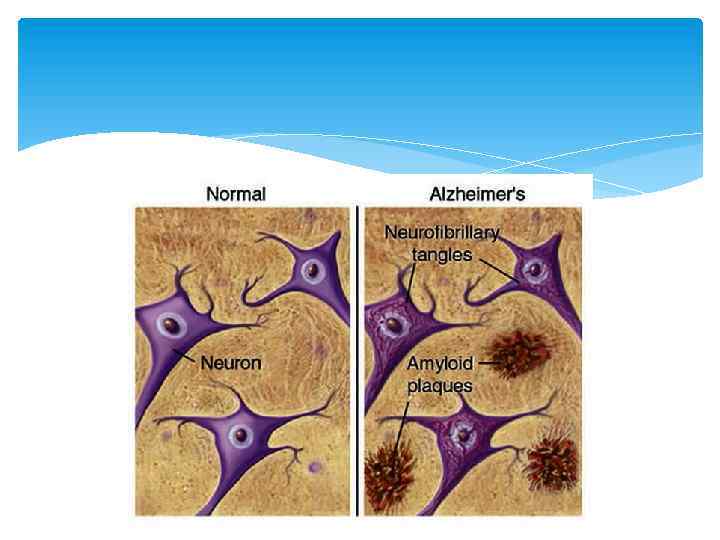

Патоморфология Нейрофибриллярные клубочки – внутриклеточные отложения тау-протеина, разрушающие цитоскелет. НФК не являются специфическими для БА, могут встречаться при других тау-патиях. При БА чаще находятся в височно-теменном неокортексе.

Патоморфология Амилоидные бляшки – внеклеточные отложения, содержащие бетта-амилоид и другие патологические белки Обычно выявляется корреляция между числом бляшек, НФК и тяжестью заболевания. Однако встречаются случаи с НФК и сенильными бляшками, но без деменции.

Патоморфология При БА наиболее чувствительны: - пирамидные клетки 3 -го и 5 -го слоев неокортекса - клетки гиппокампа - перешеек - 2 -й и 5 -й слои энторинальной коры - базальное ядро Мейнерта

Патогенез В результате разрушения цитоскелета в указанных структурах снижается численность синапсов как в височно-теменных, так и в лобных отделах коры, происходит разобщение кортико-кортикальных связей вследствие нарушения метаболизма амилоида, поражения мозговых сосудов, воспалительных процессов, дисфункиции холинергических систем. Начавшись с медиальных отделов височной доли, патологический процесс распространяется на паралимбическую, нижневисочную, лобную, задневисочную, первичную сенсорную и моторную зоны, что предопределяет эволюцию клинической картины заболевания.

Наследственный фактор 5% БА и 15% случаев заболевания с ранним началом (до 60 лет) имеют четкий семейный характер, наследуются по аутосомнодоминантному типу На данный момент установлено несколько генетических мутаций, что позволяет говорить о генетической гетерогенности: Мутация на 21 хромосоме Мутация на 14 и 1 хромосомах Мутация на 19 хромосоме

Патогенез Амилоидная теория Сосудистая теория Воспалительная теория Холинергическая теория Другие нейрохимические изменения
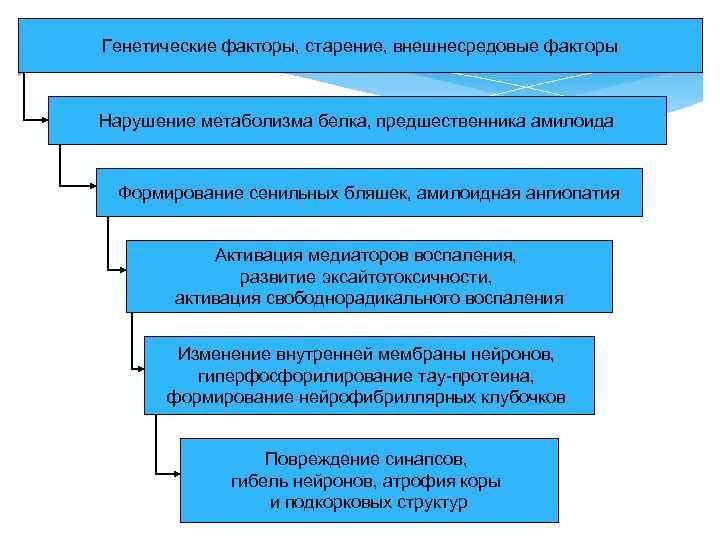
Генетические факторы, старение, внешнесредовые факторы Нарушение метаболизма белка, предшественника амилоида Формирование сенильных бляшек, амилоидная ангиопатия Активация медиаторов воспаления, развитие эксайтотоксичности, активация свободнорадикального воспаления Изменение внутренней мембраны нейронов, гиперфосфорилирование тау-протеина, формирование нейрофибриллярных клубочков Повреждение синапсов, гибель нейронов, атрофия коры и подкорковых структур
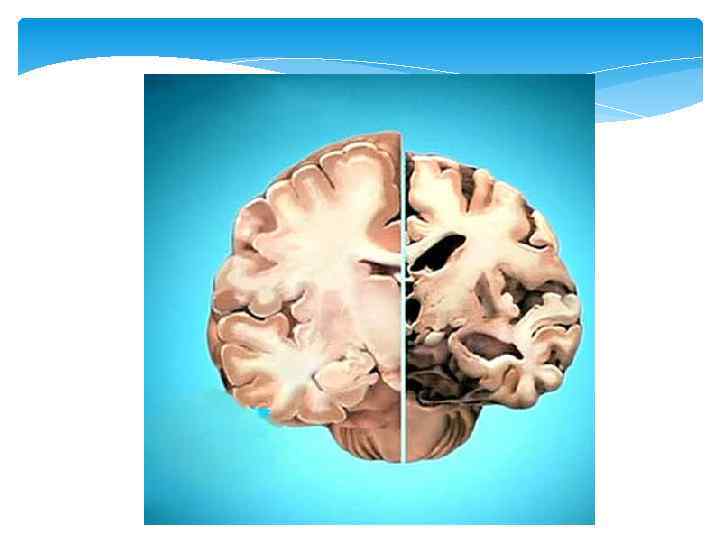

Клиническая картина Дегенеративный процесс начинается за 15 -20 лет до первых клинических симптомов Первое и ведущее проявление заболевания – нарушение памяти, в первую очередь на текущие события. Амнестические нарушения носят модальнонеспецифический характер

Нейропсихологический профиль Мнестические функции: повышенная чувствительность следов памяти к интерференции со значительной разницей между непосредственным и отсроченным воспроизведением, нарушение избирательности памяти с посторонними вплетениями, неэффективность на этапе заучивания и бесполезность подсказок при воспроизведении

Нейропсихологический профиль Нарушения речи: аномия, амнестическая афазия, элементы сенсорной и семантической афазии. В продвинутых стадиях – парафазии, эхолалии, нарушение чтения, письма, в терминальной стадии развивается тотальная афазия

Нейропсихологический профиль Зрительно-пространственные расстройства: дезориентация в месте, затруднения в использовании схем, конструктивная апраксия, пространственная агнозия (апракто-агностический синдром), акалькулия, анозогнозия

Нейропсихологический профиль Эмоционально-волевые и личностные изменения: снижение критики, эгоцентризм, ворчливость, склонность к подозрениям, бред ущерба, бесцельная двигательная активность, гиперфагия, гиперсексуальность, изменение поведения, нарастающие по мере прогрессирования заболевания

Стадии болезни Альцгеймера 1 стадия – больные в целом способны обслуживать себя, но нуждаются в помощи при решении финансовых вопросов, приготовлении пищи. 2 стадия – повышается степень зависимости от посторонней помощи, больные не могут самостоятельно одеться, принять ванную, их нельзя надолго оставить без присмотра 3 стадия – больные нуждаются в постоянной посторонней помощи и надзоре

Стадии болезни Альцгеймера Предеменция Первые симптомы часто путают с проявлениями старения или реакцией на стресс. Наиболее ранние когнитивные затруднения могут выявляться за несколько лет до постановки диагноза. Наиболее заметно расстройство памяти, проявляющееся в затруднении при попытке вспомнить недавно заученные факты и в неспособности усвоить новую информацию. Малозаметные проблемы исполнительных функций: сосредоточенности, планирования, когнитивной гибкости и абстрактного мышления, либо нарушение семантической памяти (память о значении слов, о взаимоотношении концепций), также могут быть симптомом ранних стадий болезни Альцгеймера. На этой стадии может отмечаться апатия, которая остаётся самым устойчивым нейропсихиатрическим симптомом на всём протяжении заболевания.

Стадии болезни Альцгеймера Ранняя деменция Прогрессирующее снижение памяти и агнозия при болезни Альцгеймера рано или поздно ведут к подтверждению диагноза. Болезнь по-разному отражается на различных аспектах памяти. Старые воспоминания о собственной жизни (эпизодическая память), давно заученные факты (семантическая память), имплицитная память (неосознанная «память тела» о последовательности действий, например, о том, как использовать столовые приборы) в меньшей степени подвержены расстройству по сравнению с новыми фактами или воспоминаниями. У небольшого числа пациентов при этом на первый план выступают не расстройства памяти, а нарушения речи, исполнительных функций, восприятия, либо двигательные нарушения (апраксия). Афазия в основном характеризуется оскудением словарного запаса и сниженной беглостью речи, что в целом ослабляет способность к словесному и письменному выражению мыслей. На этой стадии болезни человек обычно способен адекватно оперировать простыми понятиями при речевом общении. При рисовании, письме, надевании одежды и других задачах с использованием тонкой моторики, человек может казаться неловким из-за определённых проблем с координацией и планированием движений.

Стадии болезни Альцгеймера Умеренная деменция Способность к независимым действиям снижается из-за прогрессирующего ухудшения состояния. Расстройства речи становятся очевидными, человек все чаще подбирает неверные слова на замену забытым (парафразия). Также идет потеря навыков чтения и письма. Со временем всё более нарушается координация при выполнении сложных последовательностей движений, что снижает способность человека справляться с большинством повседневных задач. На этом этапе усиливаются проблемы с памятью, и больной может не узнавать близких родственников. Прежде нетронутая долговременная память также нарушается и отклонения в поведении становятся более заметными. Обычными являются такие нейропсихиатрические проявления как бродяжничество, вечернее обострение (англ. sundowning), раздражительность и эмоциональная лабильность, проявляющаяся в плаче, спонтанной агрессии, или в сопротивлении уходу. Синдром ложной идентификации и другие симптомы бреда развиваются примерно у 30 % пациентов. Может развиться недержание мочи. У родственников больного и ухаживающих за ним лиц эти симптомы вызывают стресс.

Стадии болезни Альцгеймера Тяжелая деменция На последней стадии болезни Альцгеймера пациент полностью зависит от посторонней помощи. Владение языком сокращается до использования единичных фраз и даже отдельных слов, и в итоге речь полностью теряется. Несмотря на утрату вербальных навыков, пациенты часто способны понимать и отвечать взаимностью на эмоциональные обращения к ним. Хотя на этом этапе все еще могут быть проявления агрессии, гораздо чаще состояние больного характеризуется апатией и истощением, и с какого-то момента он не в состоянии осуществить даже самое простое действие без чужой помощи. Больной теряет мышечную массу, передвигается с трудом и на определенном этапе оказывается не в силах покинуть кровать, а затем и самостоятельно питаться. Смерть наступает обычно вследствие стороннего фактора, такого как пролежневая язва или пневмония, а не по вине собственно болезни Альцгеймера.
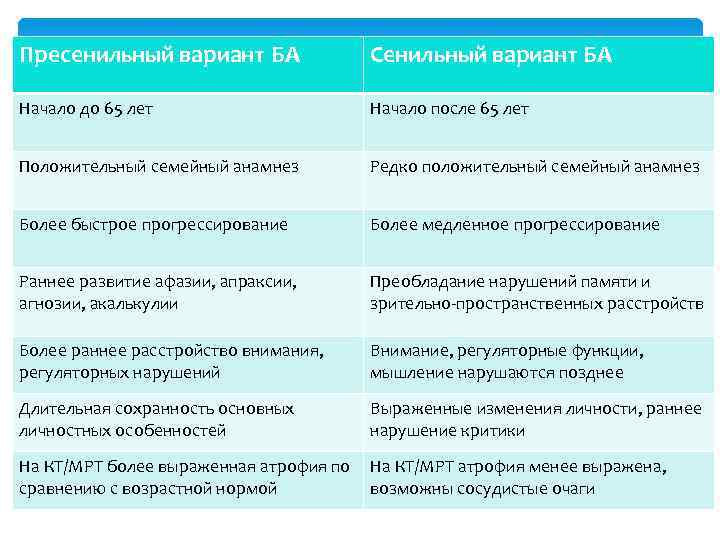
Пресенильный вариант БА Сенильный вариант БА Начало до 65 лет Начало после 65 лет Положительный семейный анамнез Редко положительный семейный анамнез Более быстрое прогрессирование Более медленное прогрессирование Раннее развитие афазии, апраксии, агнозии, акалькулии Преобладание нарушений памяти и зрительно-пространственных расстройств Более раннее расстройство внимания, регуляторных нарушений Внимание, регуляторные функции, мышление нарушаются позднее Длительная сохранность основных личностных особенностей Выраженные изменения личности, раннее нарушение критики На КТ/МРТ более выраженная атрофия по сравнению с возрастной нормой На КТ/МРТ атрофия менее выражена, возможны сосудистые очаги

Критерии NINCDS-ADRDA Вероятная болезнь Альцгеймера А. Обязательные признаки: 1. Наличие деменции по результатам тестирования 2. Поражение не менее двух когнитивных сфер 3. Прогрессирующий характер когнитивных нарушений 4. Начало заболевания в 40 -90 -летнем возрасте 5. Ясное сознание 6. Отсутствие других неврологических или соматических причин деменции

Б. Дополнительные диагностические признаки: 1. Наличие прогрессирующей афазии, апраксии или агнозии 2. Положительный семейный анамнез 3. Признаки прогрессирующей церебральной атрофии по данным повторных КТ/МРТ

В. Признаки, не противоречащие диагнозу БА: 1. Периоды стабилизации (плато) 2. Симптомы депрессии, нарушения сна, апатии, тревоги, недержания мочи, потеря веса 3. Неврологические симптомы (акинетикоригидный синдром, миоклонии, нарушение походки) 4. Эпилептические приступы (на поздних стадиях) 5. Нормальная КТ- или МРТ-картина

Г. Признаки, исключающие диагноз БА: 1. Острое начало 2. Очаговая неврологическая симптоматика (гемипарез, нарушение полей зрения, мозжечковая атаксия) 3. Эпилептические приступы на ранней стадии

Возможная болезнь Альцгеймера: 1. Атипичная клиника деменции в отсутствие признаков другого заболевания 2. Наличие сопутствующего соматического или неврологического заболевания, которое не может объяснить наличие деменции 3. Изолированный прогрессирующий когнитивный дефицит (поражение одной когнитивной сферы) в отсутствие других идентифицируемых причин

Диагностика болезни Альцгеймера Нейропсихологическое обследование КТ/МРТ диагностика (расширение корковых борозд и желудочков, особенно в теменных отделах, атрофические изменения теменной и височной долей, гиппокампа, миндалины, более выражены на средних и поздних стадиях) Функциональные методы исследования (ПЭТ, ОФЭКТ, ф. МРТ) выявляют накопление амилоида, гипометаболизм и гипоперфузию в теменно-височных зонах Определение биомаркеров в ЦСЖ: снижение уровня А-бетта -1 -42 (бетта-амилоида), повышение уровня тау-протеина

Принципы лечения Ингибиторы холинэстеразы (донепезил, галантамин, ривастигмин) Антагонисты NMDA-рецепторов (мемантин) Коррекция психиатрических расстройств (нейролептики, антидепрессанты, транквилизаторы) Нейропротекторы (препараты Гинко билоба, цитиколин, холина альфосцерат, нейропептиды) Перспективы: антиамилоидная терапия, нейротрофические факторы, иммунологические методы (амилоидные вакцины, иммуноглобулины и др. )

Нефармакологическое лечение Психосоциальное вмешательство может быть подразделено на следующие подходы: - поведенческие; - эмоциональные; - когнитивные; - стимуляторно-ориентированные.

Уход за больным в домашних условиях Режим дня Физические упражнения Безопасные условия (убрать колющие и режущие предметы, бытовые яды и лекарства) Перекрывать подачу газа, когда больной остается один Проверить работу дверных замков, установить замки на окнах Обеспечить адекватное общее освещение, свет на лестнице, ночники в спальне и туалете Установить поручни в ванне и туалете, дно ванны и полы не должны быть скользкими, замки на двери должны открываться снаружи

Общение с больным В присутствии больного следует воздерживаться от обсуждения его состояния Уважительно обращаться к больному по имени (отчеству) говорить отчетливо, медленно, лицом к лицу с больным, при этом держать голову на уровне его глаз Проявлять любовь и душевную теплоту, обнимая больного, если это его не стесняет Внимательно выслушать больного, обращать внимание на невербальные средства общения, попытаться установить, какие жесты и сочетания слов, слова-подсказки необходимы для эффективного поддержания общения с больным Избегать негативной критики, споров, конфликтов

Посещение туалета и недержание Больные могут забывать, где находится туалет, и что в нем делать, перестают ощущать, когда следует пойти в туалет Поощряйте посещение больным туалета Установите определенный режим посещения Обозначьте дверь в туалет большими цветными буквами Оставьте дверь туалета открытой, чтобы проще было его найти В рамках разумного ограничьте прием жидкости перед сном Рядом с постелью можно поставить ночной горшок При необходимости используйте памперсы

Питание и приготовление пищи Страдающие деменцией нередко забывают есть, могут не помнить, как пользоваться вилкой или ложкой. На поздних стадиях заболевания больного нужно кормить. Напоминайте больному о необходимости приема пищи Давайте ему пищу, которую он может есть руками Нарезайте пищу маленькими кусочками, чтобы больной не мог подавиться На поздних стадиях болезни готовьте пюре и жидкую пищу Напоминайте, что есть нужно медленно Следите за тем, чтобы больной получал достаточное количество питательных веществ

Бред и галлюцинации Не спорьте с больным о реальности увиденного или услышанного им, так как, если он ощущает, что должен защищать свои собственные взгляды, это может привести к усилению бреда Если больной испуган, постарайтесь успокоить его: возьмите его ласково за руку, говорите мягким, спокойным голосом Отвлеките внимание больного от галлюцинации, обратив его внимание на реально находящийся в помещении предмет

Мне нравится, что Вы больны не мной… Алоиз Альцгеймер
БА.ppt