!Лекция 24 11 09 болевой синдром H.ppt-937340478!Лекция 24 11 09 болевой синдром H.pptx
- Количество слайдов: 26

БОЛЕВОЙ СИНДРОМ Международная ассоциация по изучению боли JASP определила боль как «неприятное чувство или эмоциональное ощущение, связанное с действительным или возможным повреждением ткани или описываемое в терминах такого повреждения» . Считается, что острая боль, сохраняющаяся в течение 3 -6 месяцев без устранения причины ее вызвавшей, становится самостоятельным патологическим процессом, который можно классифицировать как хронический болевой

У онкологических пациентов болевые синдромы не являются временными или приходящими ощущениями, в них нет биологической целесообразности, они не имеют защитной роли. Наоборот, боль у онкологического пациента ведет к дезадаптации, ненормальному восприятию болевых и не болевых импульсов, сопровождается различными нарушениями функции ЦНС в организме больного.

КЛАССИФИКАЦИЯ БОЛИ Патофизиологическая классификация 1. Ноцицептивная боль – результат стимуляции ноцицепторов, окончаний находящихся в коже и глубоких тканях. Продолжается лишь пока сохраняются признаки воспаления. 2. Нейропатическая боль – невральная дисфункция, продолжающая существовать после заживления тканей, в основе хронизации, которой лежит нарушение обработки сенсорной информации в нервной системе. 3. Психогенная боль - первичная по отношению к психогенным факторам, без очевидной физикальной патологии. 4. Смешанной этиологии.
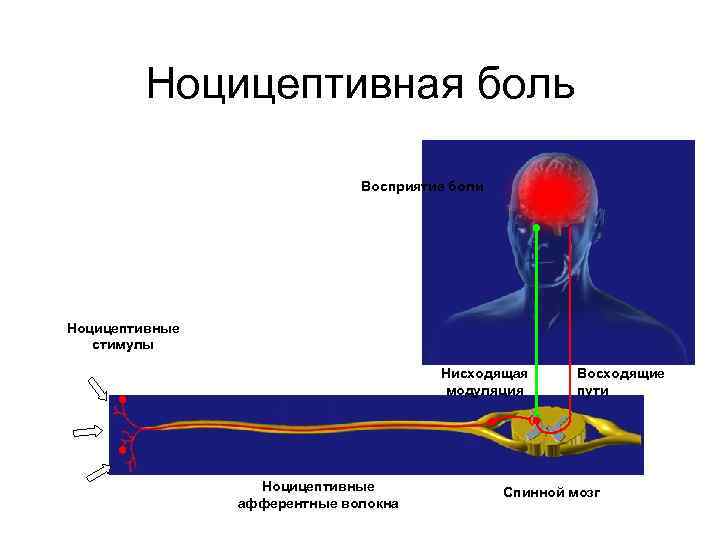
Ноцицептивная боль Восприятие боли Ноцицептивные стимулы Нисходящая модуляция Ноцицептивные афферентные волокна Восходящие пути Спинной мозг
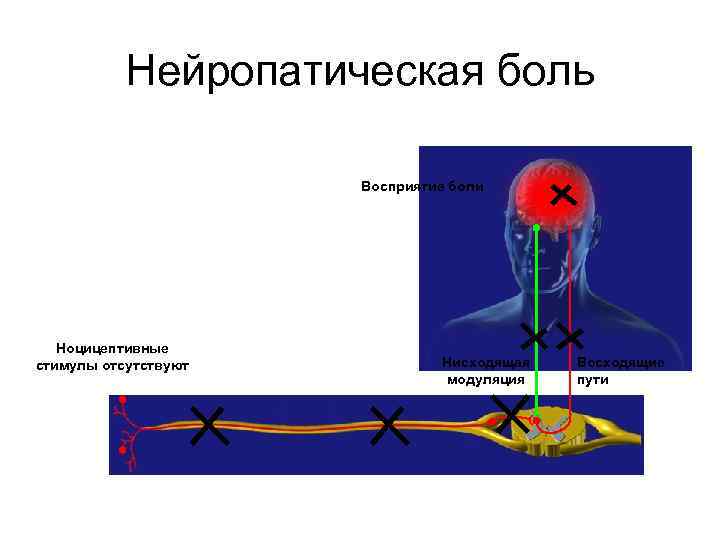
Нейропатическая боль Восприятие боли Ноцицептивные стимулы отсутствуют Нисходящая модуляция Восходящие пути

КЛАССИФИКАЦИЯ БОЛИ По степени выраженности боли 1. Слабая (1 -2 балла по ШВО) 2. Умеренная (2 -3 балла по ШВО) 3. Сильная (3 -4 балла по ШВО)

Особенностью формирования онкологической боли является способность болевых рецепторов возбуждаться не только в ответ на взаимодействие с воспалительными алгогенами, но и при специфическом воздействии опухолевых факторов, что способствует усиленному проведению болевых импульсов.

МЕХАНИЗМЫ РАЗВИТИЯ БОЛЕВОГО СИНДРОМА Периферический Периферическая сенситизация: • раздражение болевых рецепторов, (локальный) Центральный (системный) Психологический • выделение болевых алгогенов – ПГ, К, Р и др. • гиперальгезия Центральная сенситизация: • перевозбуждение нейронов спинного мозга • усиление тока Са++ внутрь нервных клеток • выделение субстанции Р и глутамата • усиление нисходящих симпатических влияний • гиперальгезия • нарушение центрального торможения • эмоциональный стресс • выброс БАВ • психосоматические расстройства 8

ДИАГНОСТИКА БОЛИ У ОНКОЛОГИЧЕСКОГО ПАЦИЕНТА • Продолжительность боли • Характер боли (жгучая, режущая, колющая, тянущая и т. д. ) • Локализация • Иррадиация • Интенсивность (субъективная шкала оценки интенсивности боли от 0 до 10 баллов) • Провокаторы появления боли • Отношение повседневной активности пациента и боли • Самочувствие ночью, продолжительность сна

ШКАЛЫ ОЦЕНКИ БОЛИ

ШКАЛЫ ОЦЕНКИ БОЛИ

ТРЕХСТУПЕНЧАТАЯ СХЕМА ОБЕЗБОЛИВАНИЯ ПРИ РАКЕ 3 -я ступень сильная боль 2 -я ступень умеренная боль 1 -я ступень слабая боль Ненаркотический анальгетик + адъюванты Слабый опиат + ненаркотический анальгетик + адъюванты Сильный опиат + ненаркотический анальгетик + адъюванты

ОСНОВНЫЕ ПРИНЦИПЫ ОБЕЗБОЛИВАНИЯ 1. Дозу анальгетика подбирают индивидуально в зависимости от интенсивности и характера болевого синдрома, добиваясь устранения или значительного облегчения боли. 2. Назначать анальгетики строго «по часам» , а не «по требованию» , вводя очередную дозу препарата до прекращения действия предыдущей для предупреждения появления боли. 3. Анальгетики применяют «по восходящей» , то есть от максимальной дозы слабодействующего опиата к минимальной дозе сильнодействующего. 4. Предпочтительно применение препаратов внутрь, использование подъязычных и защечных таблеток, капель, свечей, пластыря (фентанил).
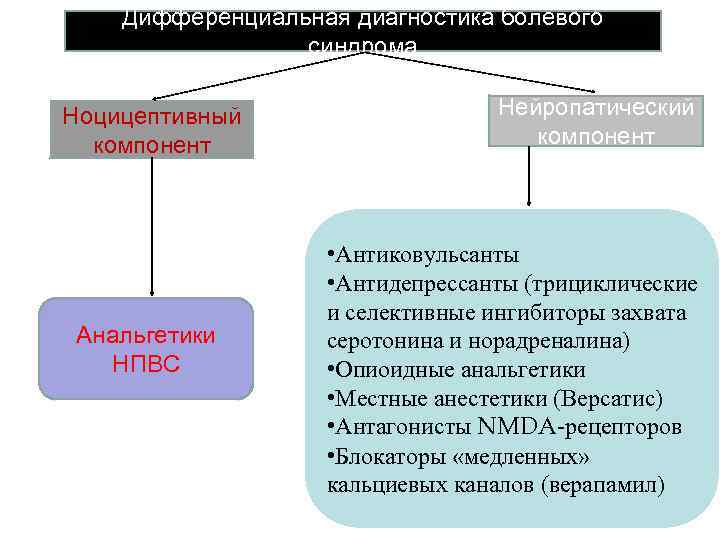
Дифференциальная диагностика болевого синдрома Ноцицептивный компонент Анальгетики НПВС Нейропатический компонент • Антиковульсанты • Антидепрессанты (трициклические и селективные ингибиторы захвата серотонина и норадреналина) • Опиоидные анальгетики • Местные анестетики (Версатис) • Антагонисты NMDA-рецепторов • Блокаторы «медленных» кальциевых каналов (верапамил)
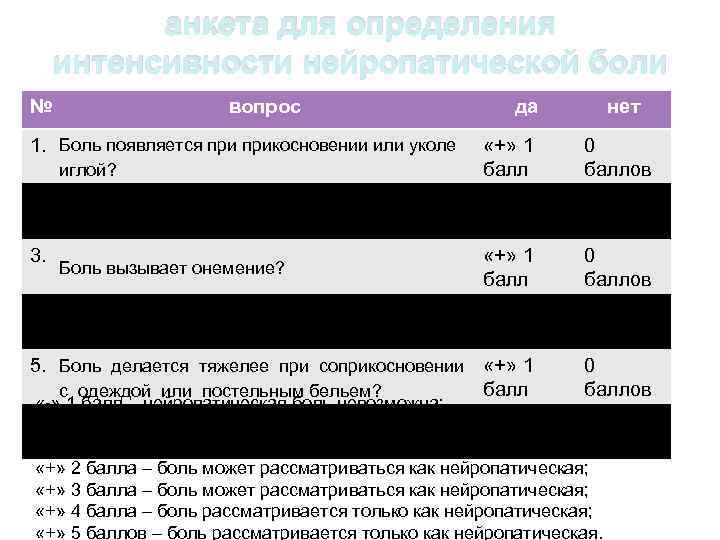
анкета для определения интенсивности нейропатической боли № вопрос 1. Боль появляется прикосновении или уколе да нет «+» 1 балл 0 баллов 2. Боль ощущается как горячая или обжигающая? «+» 1 балл 0 баллов 3. «+» 1 балл 0 баллов 5. Боль делается тяжелее при соприкосновении «+» 1 балл с одеждой или постельным бельем? 0 баллов иглой? Боль вызывает онемение? 4. Боль появлялась при электрическом разряде (электрошоке)? «-» 1 балл – нейропатическая боль невозможна; 6. Боль ограничивает движения в ваших суставах «-» 1 0 0 баллов - возможна нейропатическая боль; ? баллов «+» 1 балл – возможна нейропатическая боль; «+» 2 балла – боль может рассматриваться как нейропатическая; «+» 3 балла – боль может рассматриваться как нейропатическая; «+» 4 балла – боль рассматривается только как нейропатическая; «+» 5 баллов – боль рассматривается только как нейропатическая.

КЛАССИФИКАЦИЯ АНАЛЬГЕТИКОВ Неопиоидные анальгетики: Неопиоидные анальгетики • нестероидные противовоспалительные средства – НПВС (ацетилсалициловая кислота, ибупрофен, индометацин, диклофенак, кетопрофен, лорноксикам); • парацетамол - 1000 мг 4 раза в день; • метамизол натрия (анальгин) до 3 -х грамм в сутки. Опиоидные анальгетики слабого действия: Опиоидные анальгетики слабого действия • ненаркотические анальгетики: трамадол, буторфанол, налбуфин; • наркотические анальгетики: кодеин, тримеперидин, пропионилфенилэтоксиэтилпиперидина гидрохлорид (просидол). Наркотические анальгетики сильного действия: бупренорфин, Наркотические анальгетики сильного действия морфин, фентанил. Комбинированные препараты на основе трамадола и парацетамола (залдиар), кодеина и парацетамола (солпадеин).

Классификация НПВС по селективности в отношении различных форм циклооксигеназы (Drugs Therapy Perspectives, 2000, с дополнениями) Выраженная селективность в отношении ЦОГ-1 Аспирин от 1, 5 -2 г до 4 -6 г Индометацин 25 мг 3 раза в день, максимально – 150 мг/день Кетопрофен 100 -300 мг/сутки в 2 -3 приема Пироксикам 20 мг/день в один прием внутрь или ректально Сулиндак внутрь 400 мг/день в 1 -2 приема Умеренная селективность в отношении ЦОГ-1 Диклофенак по 25 -50 мг 2 -3 раза в день Ибупрофен по 400 -600 мг 3 -4 раза в день Напроксен 500 -1000 мг/день в 1 -2 приема Примерно Лорноксикам по 8 мг 2 раза в день равноценное ингибирование ЦОГ-1 и ЦОГ-2 Умеренная селективность в отношении ЦОГ-2 Этодолак внутрь 200 -400 мг каждые 6 -8 часов Мелоксикам по 7, 5 -15 мг 1 раз в сутки Нимесулид 100 мг 2 -3 раза в сутки Набуметон 1000 мг один раз в день
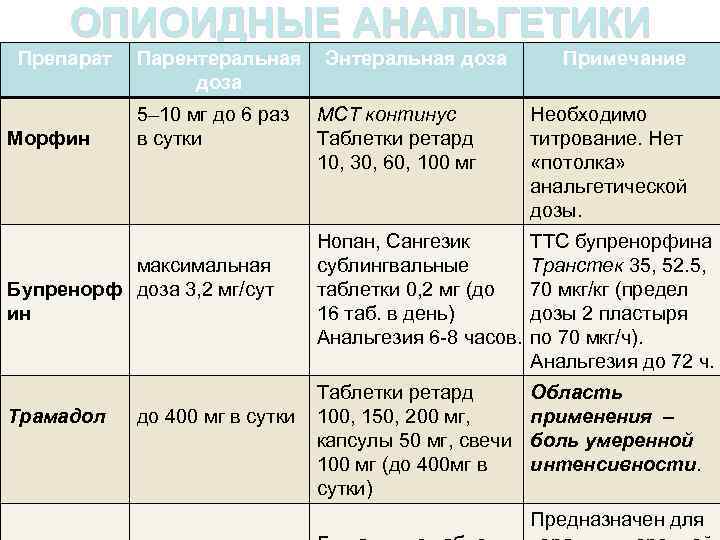
ОПИОИДНЫЕ АНАЛЬГЕТИКИ Препарат Морфин Парентеральная Энтеральная доза 5– 10 мг до 6 раз в сутки максимальная Бупренорф доза 3, 2 мг/сут ин Трамадол до 400 мг в сутки Примечание МСТ континус Таблетки ретард 10, 30, 60, 100 мг Необходимо титрование. Нет «потолка» анальгетической дозы. Нопан, Сангезик сублингвальные таблетки 0, 2 мг (до 16 таб. в день) Анальгезия 6 -8 часов. ТТС бупренорфина Транстек 35, 52. 5, 70 мкг/кг (предел дозы 2 пластыря по 70 мкг/ч). Анальгезия до 72 ч. Таблетки ретард 100, 150, 200 мг, капсулы 50 мг, свечи 100 мг (до 400 мг в сутки) Область применения – боль умеренной интенсивности. Предназначен для
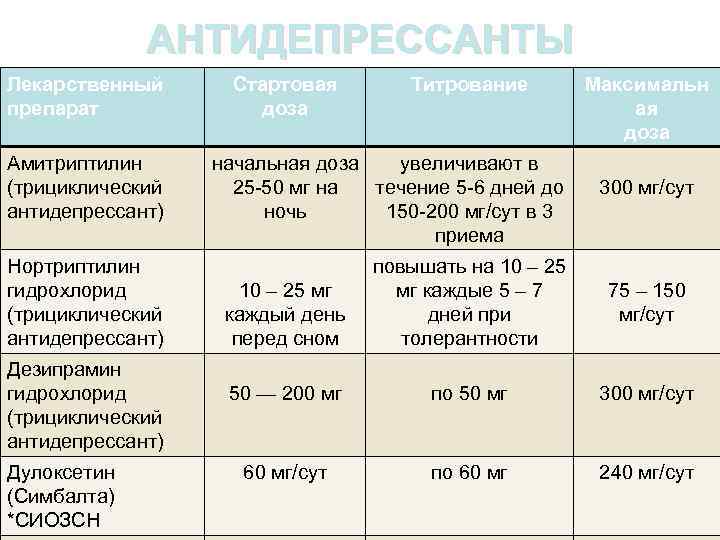
АНТИДЕПРЕССАНТЫ Лекарственный С препарат Стартовая доза Титрование Максимальн ая доза Амитриптилин (трициклический антидепрессант) начальная доза увеличивают в 25 -50 мг на течение 5 -6 дней до ночь 150 -200 мг/сут в 3 приема Нортриптилин гидрохлорид (трициклический антидепрессант) 10 – 25 мг каждый день перед сном повышать на 10 – 25 мг каждые 5 – 7 дней при толерантности 75 – 150 мг/сут 50 — 200 мг по 50 мг 300 мг/сут 60 мг/сут по 60 мг 240 мг/сут Дезипрамин гидрохлорид (трициклический антидепрессант) Дулоксетин (Симбалта) *СИОЗСН 300 мг/сут
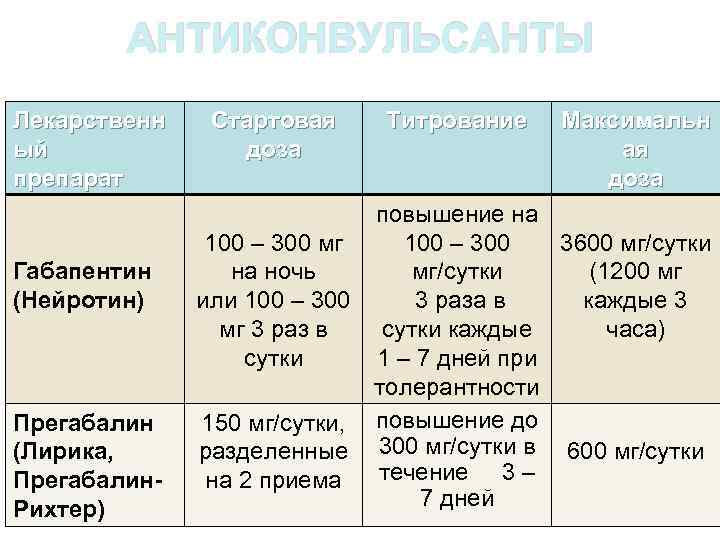
АНТИКОНВУЛЬСАНТЫ Лекарственн ый препарат Габапентин (Нейротин) Прегабалин (Лирика, Прегабалин- Рихтер) Стартовая доза Титрование Максимальн ая доза повышение на 100 – 300 мг 100 – 300 3600 мг/сутки на ночь мг/сутки (1200 мг или 100 – 300 3 раза в каждые 3 мг 3 раз в сутки каждые часа) сутки 1 – 7 дней при толерантности повышение до 150 мг/сутки, 300 мг/сутки в 600 мг/сутки разделенные на 2 приема течение 3 – 7 дней

Клинический пример

Жалобы На боль в пояснице с иррадиацией в правое и левое бедро. Имеется участок онемения кожи правого и левого бедра (ранее были парестезии). Длительность боли 3 месяца По ВЦШ от 2 (фоновая) до 5 -6 баллов (прорывная). Длится до 24 часов в сутки. Отмечает чувство тяжести в ногах. Опорная функция ног сохранена. Болевой синдром усилился за последние 2 недели. Сон нарушен, аппетит снижен, ангедония выражена нерезко Ранее принимал: Трамадол без эффекта НПВС (прием эпизодический) с частичным эффектом

Клиническое рассуждение Длительность боли 3 месяца – хроническая боль (дисфункция противоболевой системы) Участки онемения кожи бедре, где ране отмечались парестезии – нейропатическая боль Частичный эффект от НПВС в анамнезе – ноцицептивный компонент боли Трамадол неэффективен (слабый агонист мю рецепторов + ингибитор обратного захвата серотонина и норадреналина) – нет смысла назначать антидепрессанты с похожими механизмами. Вероятно сечас будут не эффективны и наркотики.

Рекомендовано: 1. Лидокаин 2% 2. 0 мл Анальгин 50% 2. 0 мл Кетонал 2. 0 мл Na. Cl 0. 9% 200. 0 мл ввенно капельно медленно 08. 00 + 16. 00 2. Перфалган 100 мл ввенно капельно медленно в 12. 00 + 20. 00 3. Прегабалин 75 мг 09. 00 + 22. 00
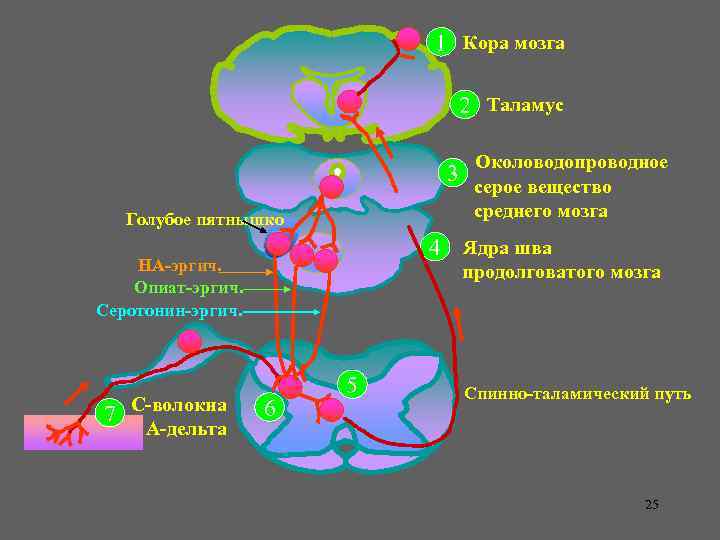
1 Кора мозга 2 Таламус Околоводопроводное 3 серое вещество среднего мозга Голубое пятнышко 4 Ядра шва НА-эргич. Опиат-эргич. Серотонин-эргич. 7 С-волокна А-дельта продолговатого мозга 6 5 Спинно-таламический путь 25
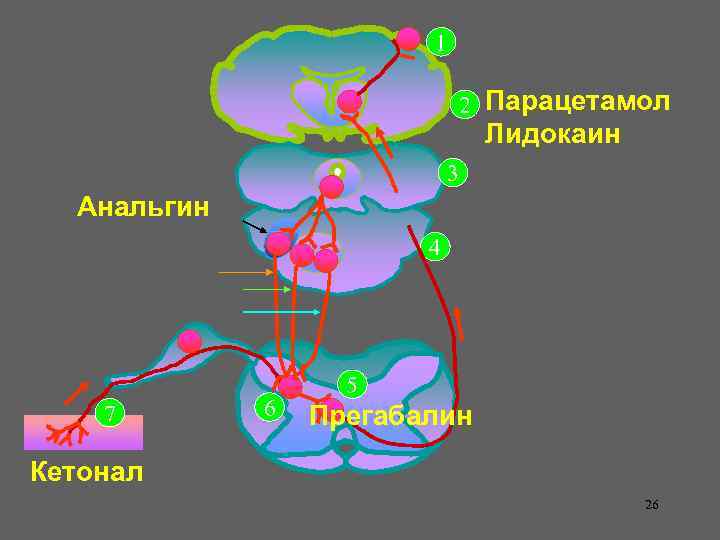
1 2 Парацетамол Лидокаин 3 Анальгин 4 7 6 5 Прегабалин Кетонал 26
!Лекция 24 11 09 болевой синдром H.ppt-937340478!Лекция 24 11 09 болевой синдром H.pptx