Болеутоляющие средства. Презентация лекции..pptx
- Количество слайдов: 32

Болеутоляющие (анальгезирующие) средства Опиоидные (наркотические) анальгетики

Регуляция болевой чувствительности • Боль является сложной защитной реакцией. Болевые ощущения воспринима ются специальными рецепторами ноцицепторами, которые расположены в коже, мышцах, капсулах суставов и внутренних органов, надкостнице и могут стимулироваться механическими, термическими и химическими раздражителя ми. Эндогенные соединения (брадикинин, гистамин, серотонин, простагландины) могут сенсибилизировать эти рецепторы к внешним раздражителям, а также непосредственно вызывать боль (например, при воспалении).

Регуляция болевой чувствительности • Ноцицептивные импульсы распространяются по С , и А 8 волокнам афферентных нервов и посту пают нейронам к задних рогов спинного мозга. Здесь через систему вставочных нейронов возбуждение направляется по трем путям: • в передние рога спинного мозга » на двигательные мотонейроны. Их воз буждение проявляется быстрым защитным двигательным рефлексом со стороны скелетных мышц; • в боковые рога спинного мозга — на вегетативные нейроны симпатического отдела нервной системы, стимуляция которой приводит к функциональной адап тации внутренних органов (например, повышение артериального давления); • в головной мозг — по восходящим афферентным трактам к высшим струк турам восприятия и оценки боли — стволу головного мозга, ретикулярной фор мации, таламусу, лимбической системе, коре головного мозга. Происходит воспрятие и оценка боли с последующими поведенческими и вегетативными реакциями.
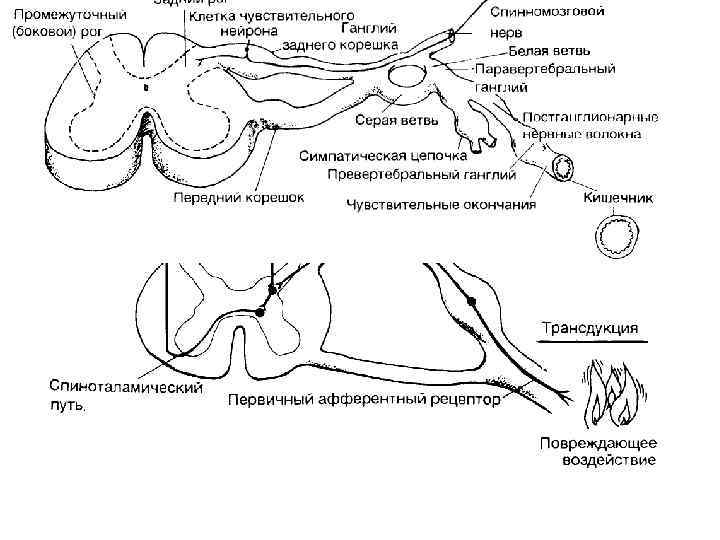

Регуляция болевой чувствительности Активность нейронов задних рогов на ходится од п контролем супраспинальной антиноцицептивной системы. В подкорковых структурах головного мозга расположены нейроны, аксоны которых образуют нисходящие тормозные пути, заканчивающиеся на нейронах задних рогов спинного мозга. Активация нисхо дящей тормозной системы приводит к уменьшению выделения «ноцицептивных» медиаторов (субстанция Р, глутамат) и снижению активации вставочных нейро нов , передающих информацию о боли, что приводит к повышению порога болевой чувствительности.

Регуляция болевой чувствительности На нейронах околоводопроводного серого вещества, большого ядра шва и задних рогов спинного мозга находятся так называемый опиоидные рецепторы, специфические места связывания, с ко торыми взаимодействуют эндогенные анальгетические пептиды — энкефалины (содержат 5 аминокислот), динорфины (содержат 17 аминокислот) и эндорфины (содержат 31 аминокислоту). Различают несколько подтипов опиоидных рецеп торов, которые различаются по чувствительности к вышеперечисленным эндо генным лигандам и эффектам, вызываемым активацией этих рецепторов
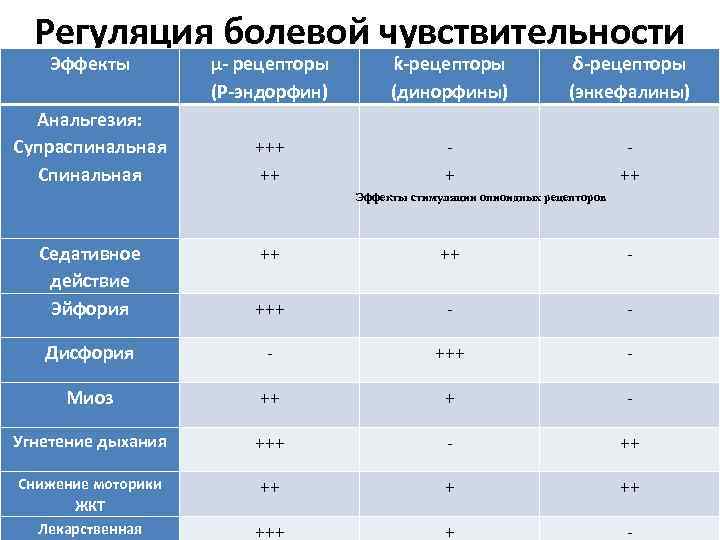
Регуляция болевой чувствительности Эффекты Анальгезия: Супраспинальная Спинальная µ рецепторы (Р эндорфин) +++ ++ ƙ рецепторы (динорфины) + δ рецепторы (энкефалины) ++ Эффекты стимуляции опиоидных рецепторов Седативное действие Эйфория ++ ++ +++ Дисфория +++ Миоз ++ + Угнетение дыхания +++ ++ Снижение моторики ЖКТ Лекарственная ++ +++ +

Болеутоляющие средства Анальгетики ЛВ, которые избирательно устраняют или ослабляют ощущение боли, не влияя на другие виды чувствительности и не угнетая сознание. Боль может быть устранена с помощью других ЛС: ЛП для наркоза, местных анестетиков, антидепрессантов, ЛС для лечения эпилепсии и т. д. Однако, анальгетики не влияют на другие виды чувствительности: тактильную, проприоцептивную, вкусовую, обонятельную и т. д. Основным показанием для назначения анальгетиков является устранение боли.

Болеутоляющие средства • • • Классификация ЛС с анальгетической активностью ЛВ центрального действия: опиоидные (наркотические) анальгетики; неопиоидные ЛС с анальгетической активностью; препараты смешанного действия; Анальгетические ЛС преимущественно периферического действия нестероидные противовоспалительные ЛС; ненаркотические анальгетики.

Опиоидные анальгетики Фармакодинамика Опиоидные рецепторы связаны с G белками, их стимуляция ЛВ угне тает активность аденилатциклазы и снижает концентрацию ц. АМФ в клетке. Опиоиды открывают связанные с G белками К+ каналы, повышают выход К+ из клетки, что приводит к гиперполяриза ции мембраны. В пресинаптических мембранах бло кируется вход Са++ в клетку и уменьшается выделение медиаторов из пресинаптических окончаний. Из окончаний первичных афферентов в задних рогах спинного мозга уменьшается выделение «ноцицептивного» медиатора (медиатора боли) вещества Р. Гиперполяризация мембран вставочных нейронов также приводит к угнетению их активности. Нисходящие тормозные пути антиноцицептивной системы образованы аксонами норадренергических и серотонинергических нейронов.

Опиоидные анальгетики Фармакодинамика По особенностям стимулирующего действия опиоиды подразделяются на: • полные агонисты опиоидных рецепторов, т. е. ЛВ, которые вызывают все характерные для данной системы эффекты (морфин; кодеин; дигидрокодеин; тримеперидин; фентанил); • частичные агонисты опиоидных рецепторов, т. е. слабые стимуляторы (бупренофин); • агонисты – антагонисты опиоидных рецепторов – ЛВ, которые стимулируют рецепторы одного подтипа и блокируют рецепторы другого подтипа (буторфанол; налбуфин).

Опиоидные анальгетики Полные агонисты опиоидных рецепторов • производные фенантрена – морфин, кодеин, дигидрокодеин, героин; • производные фенилпиперидина – тримепиридин, фентанил, ремифентанил. Производные фенантрена Морфин (Morphinum) – стимулирует µ рецепторы и в меньшей степени ƙ и δ рецепторы. Мало липофилен и лишь частично проникает через ГЭБ. Вводят под кожу, внутримышечно, в тяжелых случаях – внутривенно. При введении под кожу действует через 10 15 мин. При назначении внутрь морфин менее эффективен в связи с низкой биодоступностью (24%); действует через 25 30 мин. Длительность действия – 4 5 час. t 1|2 – 2 3 час. Существуют ЛП морфина для приема внутрь длительного действия: таблетки, которые высвобождают морфин в течение 12 и 24 час. ). Морфина гидрохлорид (Morphini hydrochloridum) выпускают в ампулах и шприц тюбиках по 1 мл 1% раствора.

Опиоидные анальгетики • Фармакологические эффекты морфина • Анальгезия. Связана в основном с возбуждением µ рецепторов и в меньшей степени с ƙ рецепторов и δ рецепторов. При возбуждении опиодидных рецепторов через G протеины ингибируется аденилатциклаза, и в связи с этим не активируются Са++ каналы. Через G протеины активируются К+ каналы, наступает гиперполяризация мембран. • Механизм анальгетического действия морфина: • нарушение проведения болевых импульсов в афферентных путях ЦНС; • усиление нисходящих тормозных влияний на проведение болевых импульсов в афферентных путях ЦНС; • изменение эмоционального отношения к боли.

Опиоидные анальгетики • Эйфория. Связана с возбуждением µ рецепторов. Характеризуется ощущением комфорта, отсутствием неприятных ощущений, переживаний; недомогание, страх, тревога, голод, жажда и т. д. Рассеивается внимание, усиливается воображение. Субъективно складывается ощущение общего благополучия. Эйфория – фактор развития лекарственной зависимости к морфину. • Дисфория. Тошнота, беспокойство, апатия возникают применении морфина у здорового человека. • Седативное действие. По мере углубления действия морфина развивается состояние покоя, безразличия к окружающему, сонливость. Затем обычно наступает поверхностный сон. • Миоз. Сужение зрачков. Связано с активацией морфином глазодвигательных нервов (ядра Edinger Westphal); устраняется атропином. Точечные зрачки – характерный признак систематического применения морфина. • Брадикардия. Связана со стимуляцией морфином центров блуждающих нервов. • Угнетение дыхания. Связано с возбуждением µ рецепторов. Морфин снижает чувствительность дыхательного центра к СО 2. При применении терапевтических доз дыхание становится редким, но более глубоким. Морфин повышает тонус бронхов вследствие стимуляции центров n. vagus и гистаминогенного действия. • Противокашлевое действие. Морфин угнетает кашлевой центр в продолговатом мозге.

Опиоидные анальгетики • Тошнота, рвота. Морфин стимулирует рецепторы триггер зоны (пусковая зона) рвотного центра, которая расположена в дне IV желудочка. • Снижение моторки и секреции желудочно кишечного тракта. Вследствие активации центров n. vagus. Морфин усиливает сегментарные сокращения, повышает тонус сфинктеров, приводит к констипации. Повышает тонус сфинктера Одди и желчевыводящих протоков. • Влияние на мочевыводящие пути. Морфин повышает тонус мочеточников, сфинктера мочевого пузыря и уретры. Может вызывать задержку мочеиспускания. • Гистаминогенное действие. Морфин увеличивает высвобождение активного гистамина, что может вести к аллергическим реакциям (крапивница и т. д. ). Повышает тонус бронхов. может провоцировать бронхоспазм при бронхиальной астме, ХОБЛ. • Влияние на продукцию гормонов. морфин снижает продукцию гипоталамического гонадотропин рилизинг гормона, поэтому уменьшает уровни фолликулостимулирующего и лютеинизирующего гормона. Снижается продукция кортикотропин рилизинг гормона, поэтому уменьшается уровни АКТГ, гидрокортизона. Увеличивается секреция пролактина и антидиуретического гормона (возможна олигурия).

Опиоидные анальгетики Применение морфина • как анальгетик при травмах, ожогах, инфаркте миокарда, злокачественных опухолях, при подготовке к хирургическим операциям и в послеоперационном периоде и т. д. для профилактики болевого шока. • При болях, связанных со спазмом гладких мышц внутренних органов, например, кишечной, почечной коликах, морфин используют в комбинации со спазмолитиками. • При сильном кашле. В/в при отеке легких. Способствует расширению легочных и периферических вен (уменьшению экссудации), уменьшению одышки, уменьшению психомоторного возбуждения. При сильной одышке при недостаточности кровообращения (сердечная астма).

Опиоидные анальгетики Острое отравление морфином • Характеризуется поверхностным редким дыханием, резким сужением зрачков, ослаблением реакции на свет (при асфиксии зрачки расширяются), гиперемией кожи, повышением тонуса скелетных мышц, брадикардией, гипотонией, коматозным состоянием. У детей возможны судорожные реакции. Летальный исход вследствие остановки дыхания. • Для устранения угнетающего действия морфина на дыхание в/в или в/м вводят налоксон (Naloxon). Длительность действия налоксона около 2 час. При необходимости инъекции повторяют. При лекарственной зависимости к опиоидным анальгетикам налоксон вызывает явления абстиненции. Налоксон вводят в/в при отравлении опиоидными анальгетиками. Действие начинается через 2 мин. и продолжается 30 45 мин. При необходимости ЛП вводят повторно. При в/м и п/к введении ЛП действует 2, 5 час.

Опиоидные анальгетики • Применяют повторные промывания желудка 0, 02% раствором калия перманганата (для окисления морфина, выделяющегося в желудок) и теплой водой с взвесью активированного угля – для адсорбции морфина. После промывания желудка больному дают внутрь активированный уголь и солевое слабительное, препятствующее всасыванию морфина в кишечнике. • При глубоком угнетении дыхания применяют искусственную вентиляцию легких. • Ускоренное выведение морфина из организма осуществляют с помощью форсированного диуреза или перитонеального диализа.

Наркотические неопиоидные анальгетики Тримеперидин, просидол, фентанил, ремифентанил – по химической структуре существенно отличаются от морфина. Однако по фармакологическим свойствам эти ЛП сходны с морфином. Тримеперидин (Trimeperidine; промедол) по сравнению с морфином в 2 раза менее активен и менее эффективен; слабее действует на дыхательный центр и центры блуждающих нервов. Обладает слабыми спазолитическими свойствами. Стимулирует сокращения миометрия. Длительность действия – 2 4 час. Применяют тримеперидин при инфаркте миокарда, злокачественных опухолях, травмах, а также болях, связанных со спазмами гладких мышц внутренних органов. ЛП назначают внутрь, под кожу, в/м, в/в. Промедол (Promedolum) выпускают в порошке; в таблетках по 0, 025 г; в ампулах и шприц тюбиках по 1 мл 1% и 2% раствора. Назначают внутрь по 0, 025 г; п/к 0, 01 0, 02 г. Побочное действие тримеперидина может проявляться тошнотой, головокружением, слабостью. Тримеперидин проивопоказан при угнетении дыхания.

Наркотические неопиоидные анальгетики Фентанил (Fentanyl). Стимулирует в основном µ рецепторы. Примерно в 100 – 400 раз активнее морфина. Дозы в 100 раз меньше. Эффективнее морфина, т. е. устраняет боли при недостаточной эффективности морфина. ЛП вводят в/в или в/м. Раствор фентанила вводят в/в в течение 5 10 мин. При быстром введении возможен спазм дыхательных мышц. Длительность действия фентанила – 20 30 мин. Фентанил (Phentanylum) выпускают в ампулах по 2 и 5 мл 0, 005% раствора. Вводят в/м и в/в 0, 00005 0, 0001 г. Фентанил сильнее, чем морфин угнетает дыхательный центр. В связи с холиномиметическими свойствами фентанил вызывает брадикардию, гипотензию. Применяют фентанил перед хирургическими операциями, для обезболивания в послеоперационном периоде.

Наркотические неопиоидные анальгетики Нейролептанальгезия – метод обезболивания с сохранением сознания. Фентанил используют в сочетании с нейролептиком дроперидолом (комбинированный ЛП – Таломонал содержит в 1 мл 2, 5 мг дроперидола и 0, 05 мг фентанила). Дроперидол: • потенциирует анальгетическое действие фентанила; • устраняет ощущение тревоги, страха, беспокойство, способствует безразличному отношению к окружающему, в т. ч. при хирургических вмешательствах (состояние нейролепсии). Дроперидол (Droperidolum) выпускают в ампулах 0, 25% раствор по 2, 5, 10 мл. Для премедикации взрослым вводят 1 2 мл 0, 25% вместе с 1 2 мл 0, 005% фентанила за 30 45 мин. до операции. При инфаркте миокарда по 1 2 мл фентанила и дроперидола в 20 мл 5 40% глюкозы, в/в, медленно. Нейролептнальгезию применяют при небольших хирургических вмешательствах, болезненных диагностических процедурах, для устранения боли при инфаркте миокарда, травмах и т. д. В связи с выраженным угнетающим влиянием фентанила на дыхательный центр возможна необходимость в искусственной вентиляции легких. Для устранения хронических болей используют трансдермальную терапевтическую систему (ТТС) – пластырь с фентанилом. Пластырь наклеивают на здоровый участок кожи на 72 часа. терапевтические концентрации в крови достигаются через 8 12 час.

Наркотические неопиоидные анальгетики Частичные агонисты опиоидных рецепторов Бупренорфин (Buprenorphine) – производное тебаина. Стимулирует µ рецепторы меньше, чем морфин. Примерно в 30 раз активнее морфина (применяется в доза в 30 раз меньше доз морфина). Уступает морфину в анальгетической эффективности, меньше угнетает дыхание, менее опасен в отношении лекарственной зависимости. Длительность действия – 6 8 час. Назначают в таблетках, сублингвально. Возможно в/в и в/м введение. Бупренорфин (Buprenorphine) выпускают в таблетках по 0, 0002 г; в ампулах по 1 и 2 мл 0, 03% раствора. Назначают внутрь и сублингвально по 0, 0002 г; в/м 0, 0003 г/кг. При хроническом введении применяют ТТС трансдермально пластырь с бупренорфином. Действие около 72 час. Может вызывать синдром отмены у морфинистов как частичный антагонист морфина.

Наркотические неопиоидные анальгетики Агонисты – антагонисты опиоидных рецепторов Буторфанол, налбуфин стимулируют ƙ рецепторы, но блокируют µ рецепторы. В связи с блокадой µ рецепторов эти ЛП менее опасны, чем морфин в отношении лекарственной зависимости, меньше угнетают дыхание. При меняется для премедикации перед хирургическими операциями, во время опера ций и для послеоперационного обезболивания. В меньшей степени, чем морфин, угнетает дыхание, меньше риск лекарственной зависимости. Так же как пентазо цин, буторфанол повышает давление в легочной артерии и увеличивает работу сердца, в связи с чем его не рекомендуют применять при инфаркте миокарда. Другие опиоидные анальгетики Метадон (Metadon) – производное фенилгептиламина. Кроме стимуляции опиоидных рецепторов, блокирует NMDA рецепторы (для аминокислот).

Неопиоидные анальгетики К неопиоидным болеутоляющим ЛС центрального действия относятся: Динитрогена оксид (Dinitrogen oxide, закись азота Nitrogenii oxydum) газообразное ЛС для ингаляционного наркоза. Кетамин (Ketamine, кеталар, калипсол) блокатор NMDA рецепторов. Клонидин (Clonidine; клофелин) α 2 адреномиметик, гипотензивное ЛС. Имипрамин (Imipramine; имизин, мелипрамин) и амитриптилин (Amitripnyline) трициклический антидепрессант. Карбамазепин (Carbamazepine; тегретол, финлепсин), Фенитоин (Phenytoin) противоэпилептические ЛС. Габапентин (Gabapentin) противоэпилептическое ЛС. Применяют при диабетической нейропатии, невралгии тройничного нерва. Нефопам (Nefopam) анальгетик центрального действия. Флупиртин (Flupirtin; кадалон) анальгетик центрального действия. Баклофен (Baclofen) анальгетик, снижает мышечный тонус, уменьшает спастичность.

Неопиоидные анальгетики Парацетамол (Paracetamol; ацетаминофен, панадол) – активный метаболит анальгетика фенацетина (фенацетин не применяют из за нефротоксического действия). Фенацетин пролекарство, которое метаболизируется с образованием парацетамола. Парацетамол оказывает анальгетический и жаропонижающий эффекты. Ингибирует циклооксигеназу 3, которая действует в ЦНС. В отличие от нестероидных противовоспалительных ЛС парацетамол не оказывает противовоспалительного действия, не влияет на сердечно сосудистую, дыхательную, пищеварительную системы, агрегацию тромбоцитов. Обычные дозы для взрослых (внутрь) – 0, 5 1 г х 4 раза/сут. Детям: разовая доза 15 мг/кг, суточная – 60 мг/кг.

Неопиоидные анальгетики Анальгетики смешанного действия Трамадол (Tramadol; трамал) – рацемат. (+) изомер обладает свойствами опиоидного анальгетика (стимулирует µ рецепторы). ( )изомер нарушает нейрональный захват норадреналина и серотонина, усиливает нисходящие тормозные влияния на передачу нервных импульсов. Эффективен при введении внутрь и парэнтерально. Применяют при сильных острых и хронических болях: в послеоперационном периоде, при травмах, у онкологических больных, при невралгиях, для премедикации. Взрослым и детям старше 14 лет вводят в/в, капельно, медленно, в/м, п/к по 0, 05 0, 1 г (1 2 амп), до 0, 4 г/сут. Внутрь назначают (с небольшим количеством жидкости) в капсулах по 0, 05 г до 8 капсул (0, 4 г) в сутки или в виде капель – по 20 кап. (0, 05 г трамадола) на прием до 8 раз/сут.

Неопиоидные анальгетики Анальгетики преимущественно периферического действия нестероидные противовоспалительные средства (НПВС) НПВС оказывают анальгетическое, противовоспалительное, жаропонижающее действие. Анальгетическое действие НПВС связано с нарушением образования простагландинов Е 2 и I 2 в результате ингибирования циклооксигеназы – 2 (ЦОГ 2), превращающей арахидоновую кислоту в простагландины. Простагландины – тканевые гормоны – повышают чувствительность болевых рецепторов (ноцицепторы; чувствительные нервные окончания, генерирующие болевые импульсы) к брадикинину – основному медиатору боли. Анальгетические свойства НПВС связывают также с влиянием на центральную нервную систему. Применяют НПВС при болях, связанных с воспалительными процессами: миалгии, невралгии, артралгии, зубная боль и т. п. , а также при головной боли, альгодисменорее, при болях, связанных с опухолями костной ткани. малоэффективны НПВС при болях, связанных с заболеваниями внутренних органов (инфаркт миокарда, спазмы кишечника и т. п. ).

Неопиоидные анальгетики В качестве анальгетиков чаще других используют: • Диклофенак (Diclofenac; вольтарен, ортофен) анальгетическое и противовоспалительное ЛС. • Метамизол натрий (Metamizolum sodium; анальгин) только анальгетик. В сочетании с митропным спазмолитиком питофеноном и ганглиоблокатором фениверинием входит в состав ЛП Баралгин, который применяют при спастических болях (почечная, печеночная, кишечная колика и др. ). • Ибупрофен (Ibuprofen; бруфен, нурофен) – анальгетическое, противовоспалительное, жаропонижающее ЛС. Ингибирует биосинтез простагландинов. При приеме внутрь быстро всасывается, медленно проникает в полость суставов, но задерживается в синовиальной ткани в больших концентрациях. t 1|2 – 2 2, 5 час (для ретардных форм до 12 час). Подвергается биотрансформации, выводится почками в виде метаболитов. Применяют при ревматических заболеваниях, а также при болевом синдроме при некоторых воспалительных поражениях периферической нервной системы.

Лечение болевого синдрома Разработан определенный порядок назначения обезболивающих ЛС. При слабой боли назначают парацетамол х 4 раза/сут или наименее токсичные НПВС: • ибупрофен х 4 раза/сут, • напроксен х 2 3 раза/сут, • кетопрофен х 3 раза/сут; • метамизол натрий (анальгин). При умеренной боли ЛП первой линии комбинируют со слабыми опиоидными анальгетиками (кодеин, дигидрокодеин) или с трамадолом. Сублингвально назначают бупренорфин х 3 4 раза/сут. При сильной и нестерпимой боли назначают морфин. ЛП назначают 6 раз/сут. при недостаточной эффективности морфин вводят п/к или в/м или в/в, капельно. Морфин сочетают с неопиоидными анальгетиками. Применяют также фентанил, частности ТТС с фентанилом, которая обеспечивает поступление ЛП в течение 72 час.

Лечение болевого синдрома ЛС, применяемые при мигрени Мигрень проявляется приступами сильной пульсирующей головной боли, часто с рвотой. Классическому приступу мигрени предшествует аура, связанная с распространяющимся угнетением коры головного мозга. Затем развивается возбуждение коры головного мозга с выделением нейромедиаторов из окончаний нервных волокон, иннервирующих сосуды оболочек мозга. Выделяются нейропептиды: субстанция Р, пептид, родственный гену кальцитонина), вызывающие воспалительные реакции. присходит расширение, пульсация кровеносных сосудов и раздражение чувствительных нервных рецепторов. При этом активируются афферентные волокна тройничного нерва, и возникает сильная головная боль.

Лечение болевого синдрома • Для купирования приступов мигрени эффективны ЛП из группы триптанов (суматриптан) агонисты серотониновых (5 гидрокситриптаминовых) 5 НТ 1 D рецепторов и 5 НТ 1 В рецепторов. При мигрени триптаны суживают среднюю церебральную артерию и расширенные экстрацеребральные сосуды (сосуды оболочек мозга), снижают высвобождение нейропептидов (субстанции Р, пептида, родственного гену кальцитонина), уменьшают нейрогенное воспаление вокруг сосудов и выход протеинов плазмы крови в сосудах твердой мозговой оболочки, снижают импульсацию в ядрах тройничного нерва.

Лечение болевого синдрома Суматриптан (Sumatriptan; имигран) эффективен при остром приступе мигрени. Суматриптан плохо всасывается в желудочно кишечном тракте (биодоступность 14%), поэтому ЛП вводят повторно п/к или интраназально, , в виде спрея. При назначении внутрь действие наступает через 30 60 мин, при введении интраназально – через 15 мин. Суматриптан не проникает через гемато энцефалический барьер. Действие короткое (t 1|2 – 1, 5 2 час). Назначают внутрь, подкожно и интраназально. Внутрь начиная с разовой дозы 0, 05 0, 1 г. При отсутствии эффекта повторно в той же дозе через 1 час (не более 0, 3 г/сут). Эрготамин (Ergotamine) – частичный агонист 5 НТ 1 D рецепторов и α адренорецепторов. ЛП суживает кровеносные сосуды головного мозга, нарушает передачу в системе тройничного нерва. При назначении внутрь плохо всасывается. Возможно ректальное, подкожное, в/м, в/в введение. Длительность действия – 12 24 час. Применяют также для остановки маточных кровотечений (утеротоническое средство).
Болеутоляющие средства. Презентация лекции..pptx