лекция4.pptx
- Количество слайдов: 51


Боль является ведущим симптомом при многочисленных клинических картинах, наблюдаемых у пациентов, поступающих для лечения в отделения реанимации и блоки интенсивной терапии. Понятие боли включает в себя физические и психические ощущения, которые значительно отличаются по интенсивности и качеству.

Боль – неприятное сенсорное и эмоциональное переживание, связанное с действительным или возможным повреждением тканей. Боль всегда субъективна. Каждый человек познает применимость этого слова через переживания, связанные с каким либо повреждением. При переходе боли в болевой синдром она становится опасной и даже угрожающей жизни.

Болевой синдром представляет собой генерализованную реакцию на боль всего организма и характеризуется активацией метаболических процессов, напряжением эндокринной, сердечнососудистой и дыхательной систем до стрессового уровня. Острую боль как симптом следует немедленно купировать лекарственными средствами, как только установлена ее причина. Причины болевого синдрома могут быть различны: механическая и операционная травма, термические и химические ожоги, коронарная боль на фоне инфаркта миокарда, перитонит, плеврит, панкреатит и т. д.

*Боль – субъективное переживание боли, которое может быть не связано с ноцицепцией *Ноцицепция - физиологический механизм передачи боли, и он не затрагивает описание её эмоциональной составляющей

q. Восприятие и передачу болевого сигнала осуществляет ноцицептивная система q. В нормальных условиях ей противодействует антиноцицептивная система, ограничивающая поток болевой импульсации
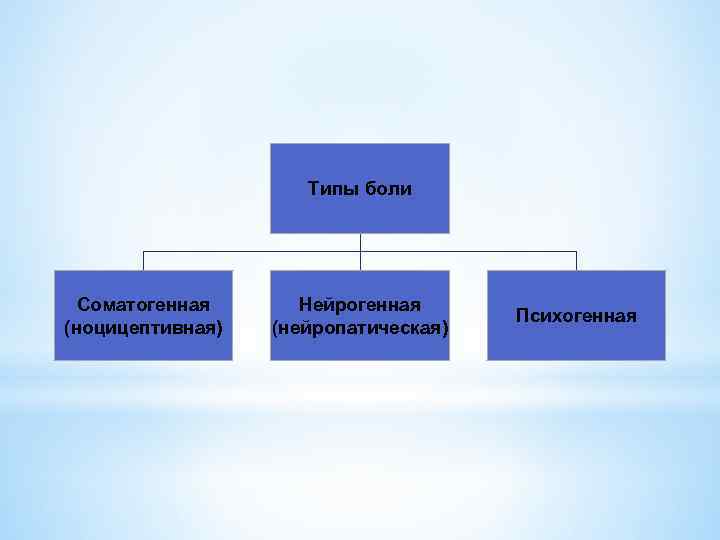
Типы боли Соматогенная (ноцицептивная) Нейрогенная (нейропатическая) Психогенная
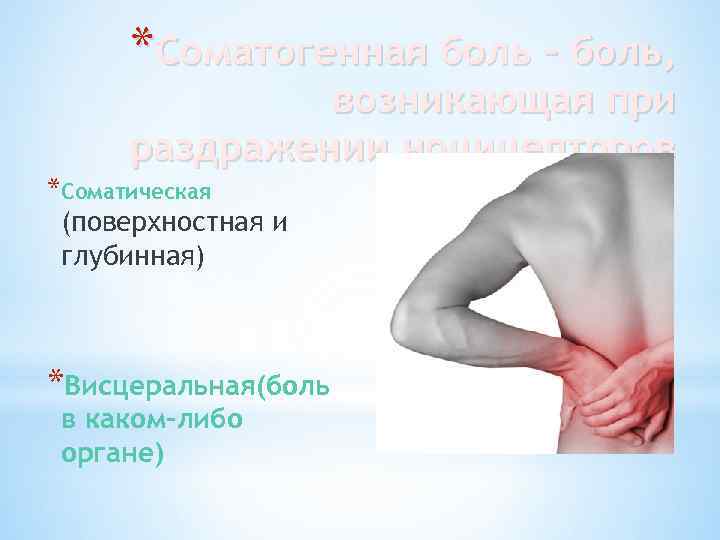
*Соматогенная боль – боль, возникающая при раздражении ноцицепторов *Соматическая (поверхностная и глубинная) *Висцеральная(боль в каком-либо органе)
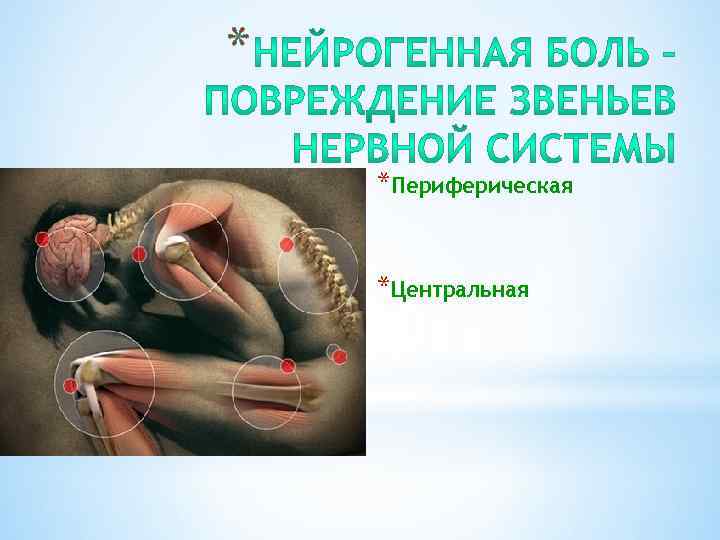
* *Периферическая *Центральная

*Психогенная боль *Психологические факторы *Социальные факторы Ex: Психо-эмоциональное напряжение→Рефлекторное напряжение мышц→Ишемизация тканей→Болезненный дискомфорт (головная боль напряжения)

*Острая боль - это новая, недавняя боль, неразрывно связанная с вызвавшим ее повреждением и является симптомом какоголибо заболевания; исчезает при устранении повреждения. *Хроническая боль часто приобретает статус самостоятельной болезни, продолжается длительный период времени даже после устранения причины, вызвавшей острую боль. В ряде случаев причина хронической боли вообще может не определяться. *

* Способ Градация боли Когда используется Общая пятизначная шкала 0 — нет боли; 1 — слабая (чуть-чуть); 2 —умеренная (болит); 3 — сильная (очень болит); 4 — невыносимая (нельзя терпеть) При оценке / обследовании в обычных условиях Словесная количественная шкала 0. . . 5. . . 10 Нет боли — невыносимая боль (какое число соответствует боли? ) При оценке / обследовании в обычных условиях Визуальная аналоговая шкала (линия длиной 10 см, скользящая линейка) Нет боли — невыносимая боль (отметьте на линии, насколько сильна боль) При оценке /обследовании в обычных условиях. Может применяться у детей старше 6 лет Неосознаваемые поведенческие и психологические параметры (не являются специфичными, а свидетельствуют об остром нарушении) Мимические гримасы, стоны, повышение голоса, бледность, потливость, слезотечение, расширение зрачка, тахикардия, гипертензия, дискоординация дыхания При оценке / обследовании больных в бессознательном состоянии, аутичных и критических больных Оценка жизненно важных функций В соответствии с общими принципами. Важно оценить, может ли пациент контролировать произвольные Соотнести с субъективными оценками, cледует использовать у всех

* 1. Оценка нейрофизиологических и психологических компонентов 2. Воздействие на все уровни организации ноцицептивной и антиноцицептивной систем
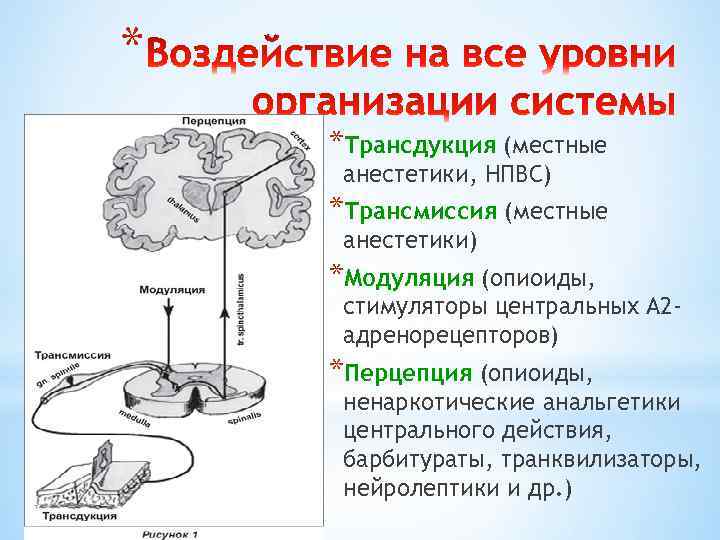
* *Трансдукция (местные анестетики, НПВС) *Трансмиссия (местные анестетики) *Модуляция (опиоиды, стимуляторы центральных А 2 адренорецепторов) *Перцепция (опиоиды, ненаркотические анальгетики центрального действия, барбитураты, транквилизаторы, нейролептики и др. )

* 1. Устранение источника боли и восстановление поврежденных тканей (местные анестетики) 2. Воздействие на периферические компоненты боли (НПВС, спазмолитики) 3. Торможение проведения болевой импульсации (местные анестетики) 4. Воздействие на процессы, происходящие в задних рогах спинного мозга

* *Опиаты *Влияние на ГАМК-эргические структуры *Противосудорожные средства *Агонисты центральных А 2 -адренорецепторов *Блокаторы обратного захвата серотонина *Барбитураты *Транквилизаторы *Нейролептики *Воздействие на психологические компоненты боли *Устранение симпатической активации *Немедикаментозные воздействия

Принципы обезболивающей терапии При проведении обезболивающей терапии у пациентов независимо от характера травмы и повреждающего агента необходимо решить следующие основные задачи: • оценить степень и выраженность исходного болевого синдрома; • осуществить первичный выбор медикаментозной или немедикаментозной терапии; • осуществлять динамический контроль за эффективностью обезболивания; • быть готовым к изменению характера обезболивающей терапии (при неэффективности первично выбранных схем лечения).

Выбор метода и способа обезболивания. Это важнейший момент в лечении болевого синдрома. Существует несколько принципиальных подходов к выбору компонентов аналгетической терапии. Первичный выбор лекарственного средства осуществляется на основе интенсивности болевого синдрома. «Слабая боль» легко купируется назначением ненаркотического анальгетика с или препаратами комбинацией вспомогательной (адъювантной) терапии. Наиболее часто для купирования болевого синдрома назначают препараты, относящиеся к классу ненаркотических противовоспалительных средств, либо комбинированные препараты типа баралгина. Применение данных групп препаратов должно носить предупреждающий характер, т. е. назначаться строго по часам независимо от выраженности или отсутствия болевого синдрома на данный момент.


При «умеренной боли» требуются более сильные обезболивающие препараты – наряду с ненаркотическими анальгетиками и лекарственными средствами вспомогательной терапии назначают слабый опиат – трамадо ла гидрохлорид (трамал), декстропропоксифен, кодеин. Хорошо зарекомендовал себя оксадол – синтетический анальгетик, механизм действия которого связан с воздействием на допаминовые, норадренергические и серотонинергические рецепторы ЦНС. При купировании умеренного болевого синдрома уже недостаточно применения только «периферических анальгетиков» , необходима их комбинация с центральными анальгетиками (трамал, оксадол).

Вариант лечения болевого синдрома умеренной интенсивности: • трамал – 100– 200 мг внутримышечно 4– 6 раз в сутки или оксадол – 20 мг внутримышечно 3– 4 раза в сутки; • ненаркотические анальгетики: кеторолак – 30 мг внутримышечно 2– 3 раза в сутки; баралгин – 5 мл внутримышечно 4 раза в сутки; • адъювантная терапия; • компоненты обезболивания вводят строго «по часам» через равные промежутки времени.

При «сильной боли» необходимо проведение комплексной лекарственной терапии, основанной на сочетании сильнодействующего опиата с ненаркотическими анальгетиками и препаратами адъювантной терапии. Выраженный болевой синдром, как правило, обусловлен массивной травмой (механическая, хирургическая, синдром раздавливания, ожоги и т. д. ) или ишемическими нарушениями (коронарная боль) и сопровождается гиперфункцией эндокринной системы, выраженными сдвигами гомеостаза, гемодинамическими и дыхательными расстройствами.

Комплексная лекарственная терапия выраженного болевого синдрома предусматривает фармакологическое воздействие на все звенья ноцицептивной импульсации. Первичное звено, область модулирования болевого сигнала на тканевом и клеточном уровне, эффективно блокируется ингибиторами простагландино и кининогенеза, назначаемыми на протяжении нескольких дней в суточных дозах, достаточных для уменьшения степени выраженности боли. Основными ингибиторами простагландиногенеза (ПГ) являются неспецифические противовоспалительные средства (НПВС) – диклофенак (вольтарен), кеторолак, ацетилсалициловая кислота (ацелизин, аспизол).

Среди антикининовых препаратов главное место занимают ингибиторы протеаз – контрикал (гордокс, тзалол, апротинин и др. ). Доказана органе и цитопротекторная роль данного класса лекарственных средств. По рекомендации Н. А. Осиповой и соавт. (1998), среднесуточные дозы указанных средств должны составлять не менее 40 000 ЕД для контрикала и 400 000 ЕД для гордокса. В этих дозировках ингибиторы выступают как периферические анальгетики, снижают общую потребность в опиатах, улучшают микроциркуляцию, устраняют ишемию тканей.

Вариант лечения выраженного болевого синдрома: • норфин 0, 6 мг внутримышечно 2– 3 раза в сутки или морадол в дозе 2 мг внутримышечно – 2– 4 раза в сутки; • контрикал (гордокс) внутривенно по 10 000 ЕД каждые 6– 8 часов (100 000 ЕД); • кеторолак (торадол, кетанов) в дозе 30 мг внутримышечно 2– 3 раза в сутки; • адъювантная терапия.

*

* Основная цель – уменьшение активности ноцицептивной системы

* НПВС: *Неселективные ингибиторы ЦОГ: диклофенак, ибупрофен; *Селективные ингибиторы ЦОГ 2: нимесулид, мелоксикам; *Специфические ингибиторы ЦОГ 2: целекоксиб
*

*НПВС *↑ кардиоваскулярный риск *Не рекомендуются высокие дозы и длительные курсы людям с заболеваниями ССС *Для ↓ дозы и повышения эффективности терапии – комбинация НПВС с миорелаксантами
* Миорелаксанты: баклофен, тизанидин, толперизон
* Комбинированные анальгетики *Опиоиды, в том числе совместно с парацетамолом (залдиар)

* Залдиар показан при длительной терапии соматогенной боли, так как он не повышает риска развитий заболеваний ССС и ЖКТ, в отличие от НПВС

* Основная цель – повышение активности антиноцицептивной системы

* Антидепрессанты: *Трициклические (амитриптиллин, имипрамин, кломипрамин) *Селективные ингибиторы обратного захвата серотонина и норадреналина (дулоксетин, венлафаксин, милнаципран)
*

* Антидепрессанты: *Снимают сопутствующую депрессию *Активируют антиноцицептинвую систему (анальгетический эффект)

* Антиконвульсанты: Габаапентин, прегабалин, карбамазепин *Уменьшают активность ноцицептиной системы
*

* *Комбинированные анальгетики *Местные анестетики *Антиаритмические средства

* 1) покой ткани/органа 2) согревание/охлаждение 3) массаж/специальная гимнастика 4) рефлексотерапия: рефлекторное (механическое, термическое и др. ) раздражение (иглоукалывание, электропунктура и др. )

ГИПЕРТОНИЧЕСКИЕ КРИЗЫ Течение гипертонической болезни примерно у трети больных осложня ется развитием гипертонических кризов. У некоторых больных гипер тонической болезнью кризы являют ся единственным проявлением забо левания. ^ Факторы, способствующие развитию гипертонических кризов: • психо эмоциональный стресс • метеороло гические колебания • избыточное по требление соли и жидкости.

Состояния, при которых также воз можно резкое повышение АД: • фе охромоцитома • острый гломерулонефрит • эклампсия беременных • пост и предоперационные кризы (например трансплантация почки аортокоронарное шунтирование и др. ) • диффузные заболевания со единительной ткани с вовлечением почек (почечный криз) • применение симпатомиметических средств (ко каин) • травма черепа • тяжёлые ожоги • носовые кровотечения • резкое прекращение антигипертензивной терапии.

Течение гипертонических кризов: неосложнённое, осложнённое. Осложнения гипертонических кризов • Цереброваскулярные (геморраги ческий или ишемический инсульт, субарахноидальное кровоизлияние, гипертоническая энцефалопатия с отёком мозга). • Кардиальные (острая левожелудочковая недостаточность, острый ин фаркт миокарда, расслаивающая аневризма аорты). • Почечные (гематурия; реже — протеинурия, эритроцитурия и острая почечная недостаточность). • Глазные (тяжёлая ретинопатия).

Лечение • При неосложнённом и/или бессим птомном течении (без признаков или прогрессирования поражения орга нов мишеней) целью лечения явля ется снижение АД на 25% от несколь ких минут до часа, в последующем до 160/100 мм рт. ст. Госпитализация не требуется. Для купирования нео сложнённого гипертонического кри за применяются: клонидин перорально, каптоприл, нифедипин под язык. • Появление осложнений является показанием к госпитализации. На догоспитальном этапе проводится антигипертензивная терапия парен терально. Применяются лазикс, эналаприл внутривенно.

АНАФИЛАКТИЧЕСКИЙ ШОК Немедикаментозное лечение • Прекратить проникновение аллерге на в организм (прекратить введение ЛС, удалить жало насекомого" и т. д. ). • Уложить больного, повернуть голо ву в сторону и выдвинуть нижнюю челюсть. • Выше места введения медикамен та или ужаления наложить жгут. • При остановке дыхания и кровооб ращения проводить сердечнолёгоч ную реанимацию.

Медикаментозное лечение • Ввести п/к 0, 3 0, 5 мл 0, 1% р р эпинефрина. Если шок вызван введением ЛС или ужалением насеко мого, место введения аллергена об колоть 0, 1% р ром эпинефрина или норэпинефрина в дозе 0, 1 0, 3 мл с 4 5 мл физиологического раствора. Можно приложить лёд. • Начать в/в капельное введение: 300 мл 5% раствора глюкозы + 1 мл 0, 1% р ра норэпинефрина. Альтерна тивно: введение допамина (4 10 мкг/кг/мин, но не более 15 20 мкг/ кг/мин) до восстановления гемодинамических показателей с последу ющим постепенным снижением до зировки. При необходимости можно продолжать введение прессорных аминов (0, 1% р р эпинефрина п/к) с интервалами 5 10 мин. Длитель ность введения определяется гемодинамическими показателями. • В/в капельное введение системных ГКС: гидрокортизон 250 мг или преднизолон 90 120 мг или дексаметазон 8 32 мг.

• При возникновении бронхообструктивного синдрома ввести амино филли 10, 0 мл 2, 4% р ра в/в на физиологическом растворе. При отёке лёгких дозу ГКС можно уве личить, а также ввести в/в 0, 5 мл 0, 5% строфантина К с 10 мл 40% глюкозы. • При необходимости проводится ин тубация или трахеостомия и пере вод на ИВЛ. Проводится оксигенация: ингаляция увлажнённого кислорода с помощью носового кате тера (скорость 5— 10 л/мин ). Применение диуретиков — только при нормализации АД. • При систолическом АД выше 90 мм рт. ст. могут быть введены антигис таминные ЛС: клемастин — 2, 0 мл. • Осуществляется введение плазмо замещающих препаратов, жидкости в/в капельно или струйно. Воз можно введение декстрана (декстран, средняя молекулярная масса 30000 40000). • Введение ГКС и антигистаминных ЛС продолжить до улучшения состояния пациента. Отмена выше указанных ЛС производится посте пенно и сообразно объективным признакам стабилизации. • Необходим постоянный мониторинг функций дыхательной и сердечно сосудистой систем. Возможно раз витие осложнений (инфаркт мио карда, отёк лёгких, отёк мозга и др. ). Длительность лечения варьирует от нескольких часов до нескольких су ток.

Спасибо за внимание!!!

лекция4.pptx