
Боль. Виды болей. Обезболивание

ОПРЕДЕЛЕНИЕ Б О Л Ь - ЭТО НЕПРИЯТНОЕ ОЩУЩЕНИЕ И ЭМОЦИОНАЛЬНОЕ ПЕРЕЖИВАНИЕ, СВЯЗАННОЕ С ДЕЙСТВИТЕЛЬНЫМ ИЛИ ВОЗМОЖНЫМ ПОВРЕЖДЕНИЕМ ТКАНЕЙ ИЛИ ОПИСЫВАЕМОЕ В ТЕРМИНАХ ТАКОГО ПОВРЕЖДЕНИЯ (IASP - Международная Ассоциация по изучению боли (Merskey, Bogduk, 1994)) Боль – это сторожевой пес здоровья, который может превращаться в дикого зверя

Виды боли. mp 4

Классификация боли По биологической значимости: Физиологическая боль характеризуется адекватной реакцией нервной системы, во-первых, на раздражающие или разрушавшие ткани стимулы, во-вторых, на воздействия, являющиеся потенциально опасными, а значит предупреждающие об опасности дальнейших повреждений. Патологическая боль характеризуется неадекватной реакцией организма на действие алгогенного раздражителя, возникающей при патологии центрального и периферического отделов нервной системы, формирующейся при болевой афферентации в отсутствии части тела или возникающей в ответ на действие психогенных факторов.

Классификация боли По виду раздражителя: Психогенная боль связана с действием психоэмоциональных и социальных личностно значимых факторов, без видимой связи с повреждениями и патологическими процессами. Физическая боль обусловлена как повреждениями тканей, вызванными внешними и/или внутренними алгогенными факторами, патологическими процессами и заболеваниями, так и повреждениями периферической и центральной нервной системы.

Классификация боли По виду раздражаемых рецепторов боль может быть: экстероцептивной (поверхностной), проприоцептивной (глубокой), интеро-цептивной (висцеральной).

Классификация боли По локализации болевого ощущения в теле выделяют следующие виды боли: головная, лицевая, грудная, плевральная, сердечная, брюшная, печёночная, селезёночная, почечная, желудочная, кишечная, маточная, мочепузырная, поясничная, суставная, глазная, ушная и т. д.

Классификация боли По клиническому течению (по продолжительности) различают: молниеносную, острую кратковременную (быстро проходящую), острую повторяющуюся, хроническую (длительную или постоянную, непрекращающуюся) прогрессирующую и непрогрессирующую боль.

Классификация боли В зависимости от вида нарушения жизненно важной константы организма: Эпикритическая боль возникает в результате повреждения целостности покровных барьеров (кожи, слизистых оболочек, суставных сумок), приводящего к выраженному нарушению изоляции и постоянства внутренней среды. Эта боль острая, быстро и хорошо осознается, локализуется, детерминируется и дифференцируется, непродолжительная, к ней быстро развивается адаптация. Протопатическая боль возникает в результате нарушения окислительных процессов в тканях (главным образом их кислородного обеспечения), не сопровождающегося расстройствами изоляции повреждённых структур от окружающих тканей. Эта боль тупая, ноющая или грубая, относительно медленно и плохо осознается, локализуется, детерминируется и дифференцируется, продолжительная, к ней медленно развивается или не развивается адаптация.

Классификация боли По происхождению боли бывают центрального и периферического генеза. По площади и объёму болевого восприятия боль может быть местной (локализованной) и системной (общей, разлитой).

Классификация боли В зависимости от глубины повреждения тканей различают следующие виды боли: поверхностная соматическая — при повреждении кожных покровов и слизистых оболочек; глубокая соматическая — при повреждении костей, суставов, скелетных мышц, соединительной ткани; глубокая висцеральная — при растяжении, сдавлении, повреждении внутренних органов.

Классификация боли По интенсивности боль бывает слабая, средняя и сильная. По степени переносимости (интенсивности) боль может быть легко переносимой (если она слабая), трудно переносимой (если она сильная), непереносимой (нетерпимой).

Классификация боли По характеру, качеству и субъективным ощущениям боль бывает следующих видов: приступообразная, пароксизмальная, пульсирующая; тупая, колющая, режущая, стреляющая, давящая, сжимающая, рвущая, дергающая, сверлящая, жгучая (казуалгия); проекционная, иррадиирующая, перемежающаяся, отражённая, реактивная, гемиалгия, фантомная и др.

Основные терапевтические подходы к лечению острой и хронической боли 1. Устранение источника боли и восстановление поврежденных тканей. 2. Воздействие на периферические компоненты боли соматические (устранение воспаления, отека и др. ) и нейрохимические стимуляторы болевых рецепторов; наиболее отчетливый эффект при этом имеют препараты, влияющие на синтез простагландинов (ненаркотические анальгетики, парацетамол, НПВС) и обеспечивающие снижение концентрации субстанции Р в окончаниях волокон, проводящих болевую импульсацию (препараты стручкового перца для наружного применения — капсаицин, капсин и др. ).

Основные терапевтические подходы к лечению острой и хронической боли 3. Торможение проведения болевой импульсации по периферическим нервам и через узел заднего корешка (введение локальных анестетиков, алкогольная и феноловая денервация, перерезка периферических нервов, ганглионарная симпатэктомия).

Основные терапевтические подходы к лечению острой и хронической боли 4. Воздействие на процессы, происходящие в задних рогах. Кроме аппликаций препаратов стручкового перца, снижающих концентрацию субстанции Р в задних рогах, используют ряд других способов терапии: 1. 2. 3. 4. 5. 6. введение опиатов системно или локально (эпидурально или субдурально), что обеспечивает усиление энкефалинергического торможения болевой импульсации; электростимуляцию и другие методы физической стимуляции (физиотерапевтические процедуры, акупунктура, чре-скожная электронейростимуляция, массаж и др. ), вызывающие торможение ноцицептивных нейронов заднего рога путем активации энкефалинергических нейронов; применение препаратов, воздействующих на ГАМКергические структуры (баклофен, сирдалуд, габапентин); применение противосудорожных препаратов (карбамазепин, дифе-нин, ламотриджин, вальпроаты и бензодиазепины), тормозящих проведение нервных импульсов по чувствительным нервам и обладающих агонистическим действием на ГАМКергические рецепторы нейронов задних рогов и клеток ядра спинномозгового пути тройничного нерва. Эти препараты особенно эффективны при невралгиях; применение препаратов агонистов а 2 -адренорецепторов - клофелина и др. ; использование блокаторов обратного захвата серотонина, повышающих концентрацию этого нейротрансмиттера в ядрах ретикулярной формации мозгового ствола, из которых исходят нисходящие тормозящие пути, воздействующие на интернейроны заднего рога (прозак, флуоксетин, амитриптилин).

Основные терапевтические подходы к лечению острой и хронической боли 5. Хирургическое стереотаксическое разрушение соответствующих восходящих путей и ядер таламуса, а также электрическая стимуляция задних столбов и различных церебральных структур через хронически вживленные электроды. 6. Воздействие на психологические (и одновременно на нейрохимические) компоненты боли с применением психотропных фармакологических препаратов (антидепрессанты, транквилизаторы, нейролептики); использование психотерапевтических методов. 7. Устранение симпатической активации при соответствующих хронических болевых синдромах (симпатолитические средства, симпатэктомия).

Анестезия (греч. ἀναισθησία — без чувства) уменьшение чувствительности тела или его части вплоть до полного прекращения восприятия информации об окружающей среде и собственном состоянии.

Аналгезия Анальгезия; Аналгия (лат. analgesia — дословно «без боли» ) уменьшение болевой чувствительности (в том числе избирательное, когда другие виды чувствительности не затрагиваются). Интенсивность восприятия боли может снижаться до полной невозможности её восприятия. Возникает под действием различных анальгетиков, может наблюдаться при некоторых заболеваниях нервной системы.

Анальгетические средства Опиоидные (рецептурные) неопиоидные (безрецептурные) наркотические ненаркотические • Парацетамол • НПВП • Метамизол (анальгин) • Трамадол • Буторфанол • Налбуфин • • Морфин Омнопон Кодеин Промедол Пиритрамид Бупренорфин Фентанил 20
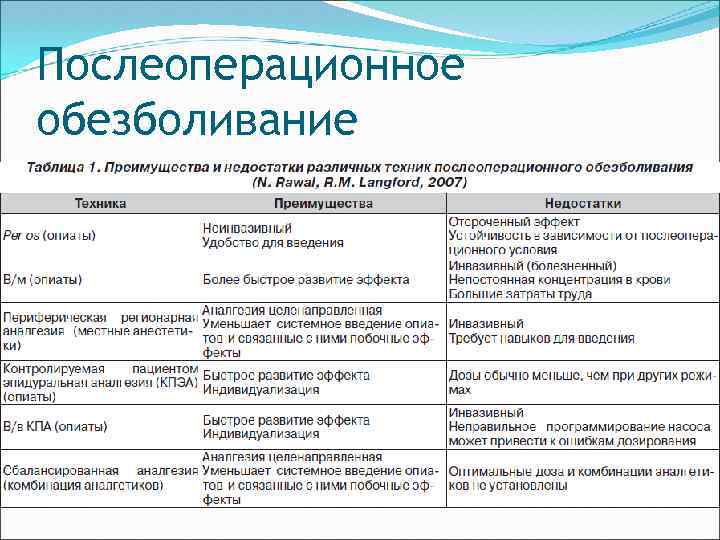
Послеоперационное обезболивание

Побочные свойства и недостатки опиатов Депрессия дыхания и кровообращения Депрессия психической и двигательной активности Тошнота (рвота) Нарушение моторики пищеварительного тракта, моче - и желчевыводящий путей Толерантность и зависимость Недостаточная эффективность при нейропатической боли 22

Виды медицинской анестезии Общая анестезия, или наркоз, — полная потеря всей чувствительности, часто с разным уровнем нарушения сознания. Местная анестезия — потеря чувствительности какого-то определенного участка тела. По участку блокирования передачи нервного импульса местная анестезия подразделяется на следующие подвиды. Спинальная анестезия — блокирование передачи импульса на уровне корешков спинномозговых нервов путем введения анестетика в субдуральное пространство. Эпидуральная анестезия — блокирование передачи импульса на уровне корешков спинномозговых нервов путем введения анестетика в эпидуральное пространство. Комбинированная спинно-эпидуральная анестезия — комбинация спинальной и эпидуральной анестезии. Проводниковая анестезия — блокирование передачи импульса на уровне ствола нерва или нервных сплетений. Инфильтративная анестезия — блокирование передачи импульса на уровне болевых рецепторов и мелких нервных ветвей. Иногда как вид анестезии выделяют еще гипнотическое обезболивание и рефлексотерапию.

Эпидуральная анестезия. mp 4 Проводниковая анестезия при вросшем ногте. mp 4

Наркоз (др. -греч. νάρκωσις — онемение, оцепенение; искусственно вызванное обратимое состояние торможения ЦНС, при котором возникает сон, потеря сознания и памяти (амнезия), расслабление скелетных мышц, снижение или отключение некоторых рефлексов, а также пропадает болевая чувствительность (наступает общее обезболивание).

Виды наркоза ингаляционный — введение препаратов осуществляют через дыхательные пути. В зависимости от способа введения газов различают: масочный, Эндотрахеальный, эндобрахеальный. парентеральный (внутривенный, внутривенный с ИВЛ, внутримышечный, ректальный и др. ); комбинированный наркоз (обезболивание достигается последовательным применением различных наркотических средств и способов их введения).

Победа над болью. Наркоз. mp 4

Д. б. н. , профессор Лиманский Ю. П. . mp 4

ПРОЦЕСС ФОРМИРОВАНИЯ БОЛИ Социальные факторы Н А-d и Сафференты О Ц И Ц Дорзальные рога спинного мозга Е П Ц И Ствол мозга Я Конечный мозг Перцепция боли Переживание и анализ боли Психологические факторы Интерпретация человеком болевого ощущения, его эмоциональная реакция и поведение могут не коррелировать с тяжестью повреждения

Ноцицептивные и антиноцицептивные системы Ноцицептивные системы Антиноцицептивные системы

НИСХОДЯЩАЯ АНТИНОЦИЦЕПТИВНАЯ СИСТЕМА • ОПИОИДЕРГИЧЕСКАЯ СИСТЕМА • СЕРОТОНИНЕРГИЧЕСКАЯ СИСТЕМА • НОРАДРЕНЕРГИЧЕСКАЯ СИСТЕМА • ГАМКЕРГИЧЕСКАЯ СИСТЕМА • КАННАБИНОИДЫ

Острая и хроническая боль Острая боль локальная или эпикритическая боль проводится по спиноталамическому тракту продолжительность – до 3 -х месяцев преимущественно ноцицептивная внезапный характер анальгетики эффективны Хроническая боль - медленная, задержанная, протопатическая эволюционо более древняя, проводится по экстралемнисковым системам – спиноретикулярному, спинотектальному и спинобульбарному путям. продолжительность – более 3 -х месяцев преимущественно нейропатическая медленно прогрессирующий характер

ХРОНИЧЕСКАЯ БОЛЬ üУтрата сигнальной функции ü Изменение клинической картины ü боль плохо поддается лечению ОСТРАЯ БОЛЬ ХРОНИЧЕСКАЯ БОЛЬ К переходу приводят Патофизиологические механизмы формирования боли, в том числе: vхарактеристики ноцицептивного сигнала v. Психосоциальные факторы v. Состояние антиноцицетивных систем v. Диагностические и терапевтические ошибки 33
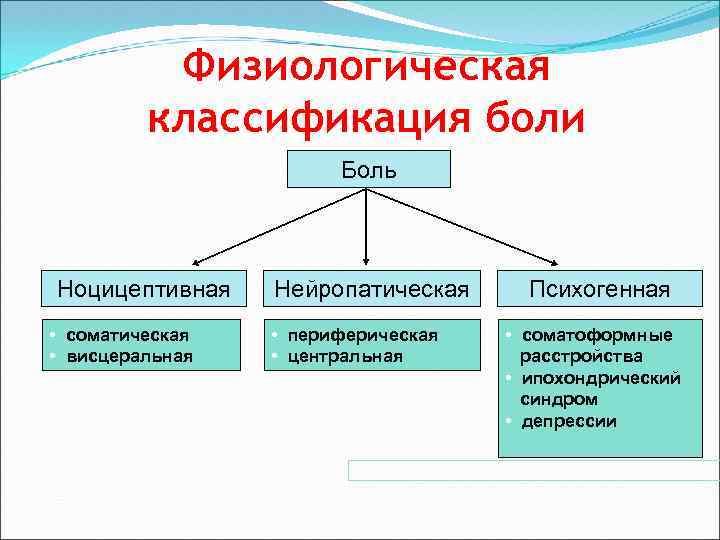
Физиологическая классификация боли Боль Ноцицептивная • соматическая • висцеральная Нейропатическая • периферическая • центральная Психогенная • соматоформные расстройства • ипохондрический синдром • депрессии

Ноцицептивная боль - это острая боль, возникающая вследствие возбуждения периферических болевых рецепторов при травме, растяжении тканей, но может также возникать de novo как результат дегенеративного поражения, воспаления, ишемии или метаболических изменений Восприятие боли - воспаление - механическая травма - ожог - мышечный спазм - артроз, артрит, - дорсалгия Нисходящая Модуляция - опиатная - серотонин. - норадренерг. Ноцицептивные стимулы Восходящие пути Активация ноцицепторов Ноцицептивные афферентные волокна Спинной мозг

Ноцицептивная боль общая характеристика Острая и хроническая (хр. воспаление) Имеет очерченную локализацию Характеризуется гипералгезией в зоне повреждения Быстро регрессирует после прекращения действия повреждающего фактора Купируется анальгетиками, НПВС
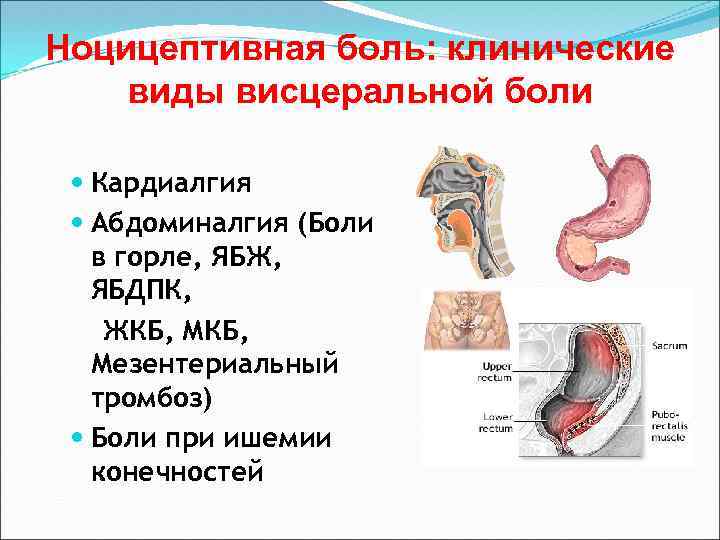
Ноцицептивная боль: клинические виды висцеральной боли Кардиалгия Абдоминалгия (Боли в горле, ЯБЖ, ЯБДПК, ЖКБ, Мезентериальный тромбоз) Боли при ишемии конечностей

Ноцицептивная боль: клинические виды соматической боли Ожог Ушиб Растяжение Мышечный спазм Постоперационная боль Артрит, миозит Дорсопатии без повреждения структур нервной системы

НОЦИЦЕПТИВНЫЕ БОЛИ В СПИНЕ 1. МИОГЕННЫЕ (до 70%) 2. ВЕРТЕБРОГЕННЫЕ НАРУШЕНИЯ (ДОРСОПАТИИ) без повреждения нервной системы ü «Фасеточный» синдром – 10% ü Дискогенная боль, способствующая микротравматизации структур ПДС с раздражением дурального мешка без компрессии корешков – 10% üСпондилолистез – 2% üАномалии строения позвоночника, дисморфии

МИОГЕННЫЕ БОЛИ– 70% М 79. 1 — Миалгия; М 79. 9 — Болезнь мягких тканей неуточнённая 1. 2. 3. 4. 5. 6. 7. 8. Молодой возраст 20 -40 лет Связь боли с физической нагрузкой, прямым охлаждением мышц, длительным пребыванием в одном положении, психоэмоциональным стрессом Отраженные боли при пальпации триггерных точек Локальный мышечный дефанс, болезненные плотные тяжи в мышцах (гипертонусы, узелки Шаде) Отсутствие мышечных гипо- и атрофий и других неврологических симптомов Отсутствие вертеброгенной патологии, соответствующей клинике Хороший эффект миорелаксантов, местных анестетиков, мануальных приемов, сухого тепла Возвращение повседневной активности через 3 -7 дней 40

ОСНОВНЫЕ ВИДЫ МФБС ременной мышцы шеи МФБС надостной мышцы лопатки Скаленус-синдром Синдром малой грудной мышцы МФБС широчайшей мышцы спины МФБС подвздошно-реберной мышцы МФБС квадратной мышцы поясницы МФБС большой, малой ягодичной мышцы МФБС грушевидной мышцы 41

Патогенез ноцицептивной боли Повреждающий фактор Первичная гипералгезия в области поврежденной ткани (феномен сенситизации ноцицепторов) Повторная стимуляция С-афферентов Вторичная гипералгезия (прогрессивное увеличение возбудимости ноцицептивных нейронов – феномен «взвинчивания» )

МЕХАНИЗМЫ НОЦИЦЕПТИВНОЙ БОЛИ Эти медиаторы воспаления вызывают химическое раздражение болевых рецепторов. При травматическом повреждении тканей или при их воспалении высвобождаются особые вещества альгогены-К ним относятся медиаторы серотонин, ацетилхолин и гистамин, кинины, простагландины, а также ионы Н+ и К+. 43

ЛЕЧЕНИЕ НОЦИЦЕПТИВНЫХ БОЛЕВЫХ СИНДРОМОВ 1. Нестероидные противовоспалительные препараты – уровень доказательности А • В нескольких систематических обзорах представлено строгое доказательство, что прием НПВП уменьшает ноцицептивную боль (А). НПВП независимо от селективности достоверно уменьшают боль в спине, улучшают общее самочувствие пациента (А).

ВЫБОР НПВП Неселективные ингибиторы ЦОГ: ксефокам, диклофенак, пироксикам, ацеклофенак и др. Преимущественно селективные ингибиторы ЦОГ 2: мелоксикам, немисулид Высокоселективные ингибиторы ЦОГ 2 коксибы: рофекоксиб, целекоксиб, лумиракоксиб, эторикоксиб ЦОГ 2/ЦОГ 1 1/1 -2 ЦОГ 2/ЦОГ 1 3/1 ЦОГ 2/ЦОГ 1 200/1 Высокий риск желудочнокишечных и гиперволемических сердечнососудистых осложнений (задержка натрия и воды, отёки, повышение АД) Низкий риск желудочнокишечных и сердечнососудистых осложнений (задержка натрия и воды, отёки, повышение АД, не вызывает тромбозы) Низкий риск желудочнокишечных и существует риск тромботических сердечнососудистых осложнений (ишемический инсульт, нестабильная стенокардия, острый инфаркт миокарда)

Когда выбрать неселективные НПВП? Острое течение заболевания Сильная боль Планируется кратковременный приём Низкий индивидуальный риск гастропатии и кровотечения Высокий индивидуальный сосудистый риск (есть показания к приёму аспирина) Нет осложнений терапии неселективным НПВП в течение года

Диклофенак – золотой стандарт в лечении болевых ноцицептивных синдромов Диклофенак самый назначаемый НПВС в течении 37 лет. Стандартная терапия – начало лечения. Отработанные режимы дозирования 150 мг/сут. Разнообразие форм выпуска. Доказанная эффективность. Удовлетворительная переносимость.

Вольтарен® широчайший спектр показаний Рецептурные формы Вольтарен® таблетки: 25 мг 50 мг 100 мг ретард Вольтарен® свечи 25 мг 50 мг 100 мг Раствор для инъекций, ампулы 3 мл/75 мг Вольтарен ® рапид 50 мг 2 -3 саше в сутки Безрецептурные формы Вольтарен® Эмульгель: противовоспалительный препарат для местного применения Вольтарен® Акти (диклофенак калия 12, 5 мг): безрецептурная форма

Вольтарен® Эмульгель® обладает высокой степенью безопасности и переносимости • Абсорбция диклофенака в системный кровоток после аппликации на кожу S=500 см 2 2, 5 г. составляет около 6%, что примерно в 100 раз ниже, чем после приема Вольтарена в форме таблеток внутрь. 1 • Отличная переносимость. Случаи местных нежелательных явлений составляли 3, 4% (в основном в виде раздражения кожи). 2 • Диклофенак, являющийся действующим веществом Voltaren® Emulgel®, вызывает меньше аллергических реакций, чем другие местные НПВС, такие как Кетопрофен. 3 Voltaren® Emulgel® имеет доказанную безопасность и переносимость4, 5, полученную в результате 20 лет клинической практики по всему миру и использования более чем у 128 миллионов пациентов. 1. 2. 3. 4. 5. 6. 7. Riess W, Schmid K, Botta L, et al. Arzneim Forsch 1986; 36(2) Mason L, Moore RA, Edwards JE, Derry S, Mc. Quay HJ. BMC Musculoskeletal Disorders 2004; 5: 28 Evans JMM, Mc. Mahon AD, Mc. Gilchrist MM, et al. BMJ 1995; 311: 22– 6 Niethard FU, Gold MS, Solomon GS, Liu JM, Unkauf M, Albrecht HH, Elkik F. J Rheumatol 2005; 32(12): 2384– 91 Evans JMM, Mc. Mahon AD, Mc. Gilchrist MM, et al. BMJ 1995; 311: 22– 6 Zacher J, Burger KJ, Färber L, et al. Akt Rheumatol 2001; 26: 7– 14 Diaz RL, Gardeazabal J et al. Contact Dermatitis 2006: 54: 239– 243

НОВОЕ В ЛЕЧЕНИИ БОЛЕВЫХ СИНДРОМОВ Состав: Мелоксикам 3 мг (3%). Настойка перца стручкового (капсаицин) 100 мг (10%). Мелоксикам Капсаицин МАТАРЕН ПЛЮС Благодаря оптимальному сочетанию компонентов крема отмечается взаимное усиление их обезболивающего и противовоспалительного эффектов. При совместном воздействии активные компоненты крема Матарен оказывают больший эффект за счет синергизма, по сравнению с индивидуальным эффектом каждого из этих компонентов.

Матарен Плюс Показания к применению Воспалительные и дегенеративные заболевания опорнодвигательного аппарата. Ревматические поражения мягких тканей. Болевой синдром: бурсит, тендинит, люмбаго, ишиас, невралгия, миалгия, артралгия, радикулит, посттравматический болевой синдром (травматические ушибы, вывихи, растяжения связок, мышц и сухожилий, разрывы мышц без нарушения целостности кожных покровов), • болезненность мышц и суставов, вызванных тяжелыми физическими нагрузками. • • •

МАТАРЕН® Плюс преимущества Двойной состав: мелоксикам + настойка перца стручкового (капсаицин). Единственный на сегодняшний день препарат, содержащий комбинацию компонентов: НПВП + раздражающее средство природного происхождения. Первый Мелоксикам в наружной форме выпуска. Обладает уникальным спектром фармакологических свойств: обезболивающее, противовоспалительное, противоотечное, раздражающее и разогревающее, что выгодно отличает его от конкурентов. Благодаря двум активным веществам с различными механизмами действия, МАТАРЕН® Плюс оказывает терапевтический эффект при разных типах боли (воспалительный(ноцицептивный), нейрогенный (нейропатический), смешанный). При совместном воздействии активные компоненты крема МАТАРЕН ® Плюс оказывают больший эффект за счет синергизма, по сравнению с индивидуальным эффектом каждого из этих компонентов.

Нейропатическая боль является прямым следствием поражения или заболевания соматосенсорной нервной системы 7 -8% Ноцицептивные стимулы отсутствуют Восприятие боли Нисходящая модуляция Восходящие пути
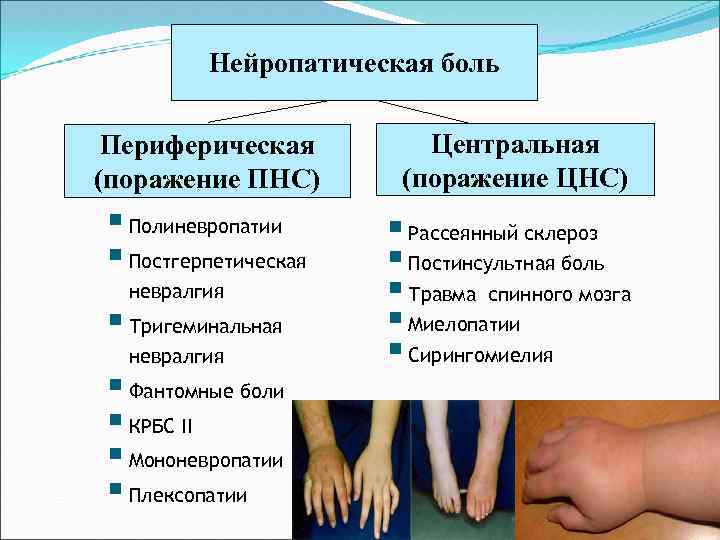
Нейропатическая боль Периферическая (поражение ПНС) Центральная (поражение ЦНС) § Полиневропатии § Постгерпетическая § Рассеянный склероз § Постинсультная боль § Травма спинного мозга § Миелопатии § Сирингомиелия невралгия § Тригеминальная невралгия § Фантомные боли § КРБС II § Мононевропатии § Плексопатии

«Дескрипторы нейропатической боли» _____________________ “как удар электрического тока” «жгучие» «стреляющие» «покалывание» Будьте внимательны к словам, характерным для нейропатической боли (вербальные дескрипторы) «жжение»

Критерии диагностики нейропатической боли 1. Локализация боли в нейроанатомической зоне 2. История поражения или заболевания периферической или центральной соматосенсорной нервной системы 3. Выявление в нейроанатомической зоне позитивных и негативных сенсорных симптомов 4. Объективное подтверждение поражения соматосенсорной нервной системы Treede et al, Neuropathic pain: redefinition and a grading system for clinical and research purposes. Neurology. 2008 Apr 29; 70(18): 1630 -5.

Позитивные и негативные сенсорные симптомы нейропатической боли Поражение соматосенсорной нервной системы Позитивные симптомы (с-мы «раздражения» ) Спонтанная боль Дизестезии Парестезии Аллодиния Гипералгезия Негативные симптомы (с-мы «выпадения» ) Гипестезия Анестезия Гипалгезия Аналгезия Для нейропатической боли характерно сочетание болевых ощущений и локальных нарушений чувствительности в одной зоне

Подтверждение поражения или заболевания соматосенсорной нервной системы 1. 2. 3. 4. 5. Электронейромиография Соматосенсорные ВП МРТ, КТ Биопсия нерва Лабораторная диагностика

Принцип терапии нейропатической боли Нейропатическая боль Воздействие на Лечение собственно этиопатогенетические болевого синдрома факторы Диабетическая периферическая нейропатия, болевая форма Сахароснижающая терапия, фенофибрат (трайкор), актовегин Габапентин, прегабалин D. Ziegler, 2009; А. Б. Данилов. , 2003

Медикаментозное лечение нейропатической боли • Местные анестетики (лидокаин, капсаицин) • Опиаты (морфин, фентанил, трамадол, залдиар) • Антиконвульсанты (прегабалин, габапентин, карбамазепин) • Антидепрессанты (амитриптилин, СИОЗС) • Препараты других групп (ингибиторы NMDA -рецепторов - трамадол, кетамин) А. Б. Данилов. Нейропатическая боль. М. , 2003
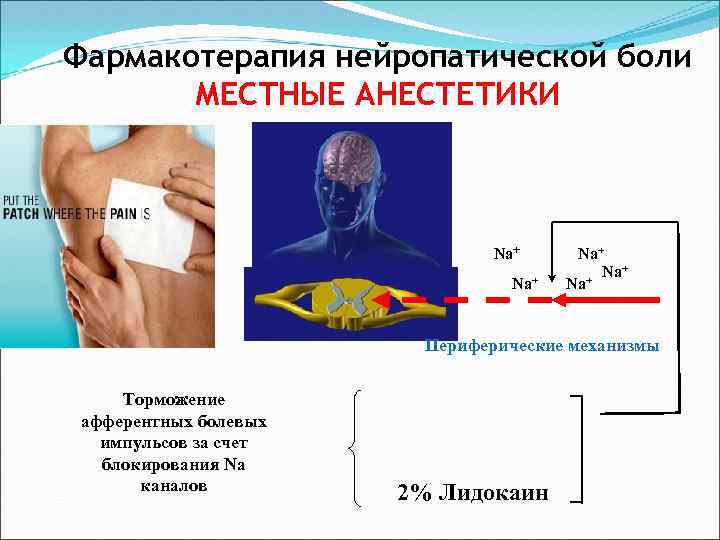
Фармакотерапия нейропатической боли МЕСТНЫЕ АНЕСТЕТИКИ Na+ Na+ + Na Периферические механизмы Торможение афферентных болевых импульсов за счет блокирования Na каналов 2% Лидокаин
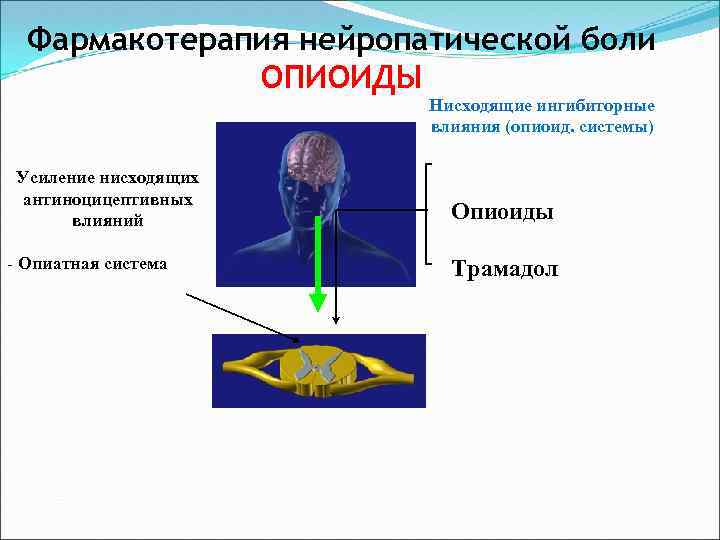
Фармакотерапия нейропатической боли ОПИОИДЫ Нисходящие ингибиторные влияния (опиоид. системы) Усиление нисходящих антиноцицептивных влияний - Опиатная система Опиоиды Трамадол
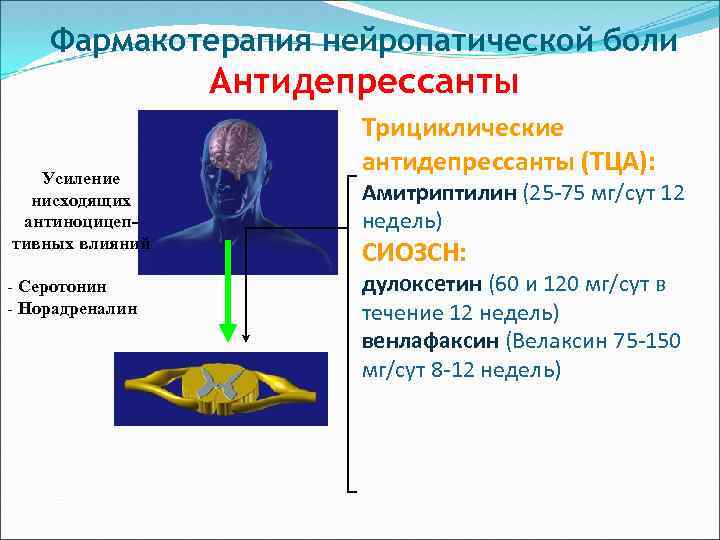
Фармакотерапия нейропатической боли Антидепрессанты Усиление нисходящих антиноцицептивных влияний - Серотонин - Норадреналин Трициклические антидепрессанты (ТЦА): Амитриптилин (25 -75 мг/сут 12 недель) СИОЗСН: дулоксетин (60 и 120 мг/сут в течение 12 недель) венлафаксин (Велаксин 75 -150 мг/сут 8 -12 недель)

Велаксин – антидепрессант новейшей (третьей) генерации Аведисова А. С. , ГНЦ ССП им. В. П. Сербского 2004

Велаксин – эффективен в терапии хронического болевого синдрома различной локализации

Фармакотерапия нейропатической боли АНТИКОНВУЛЬСАНТЫ Na+ Na+ Na+ Периферические механизмы Торможение афферентных болевых импульсов за счет блокирования Na каналов Карбамазепин Ламотриджин Окскарбазепин Топирамат
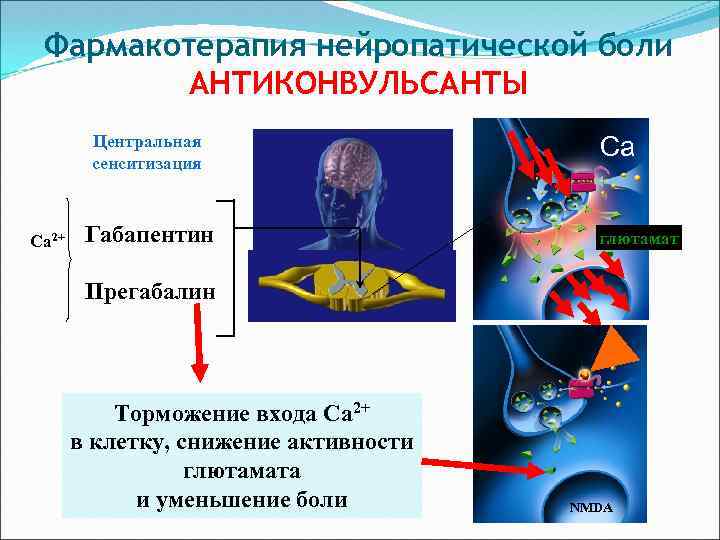
Фармакотерапия нейропатической боли АНТИКОНВУЛЬСАНТЫ Центральная сенситизация Ca 2+ Габапентин Са глютамат Прегабалин Торможение входа Ca 2+ в клетку, снижение активности глютамата и уменьшение боли NMDA

Болевые полиневропатии Препараты первого ряда - прегабалин - габапентин (тебантин) - трициклические антидепрессанты Препараты второго ряда - ламотриджин - опиоиды - СИОЗС (рексетин) EFNS guidelines on pharmacological treatment of neuropathic pain - трамадол European Journal of Neurology 2006, 13: 1153– 1169. N. Attal et al.

Постгерпетическая невралгия Препараты первого ряда - лидокаин 5% (пластины) - прегабалин - габапентин (тебантин) - карбамазепин Препараты второго ряда - ламотриджин - опиоиды - СИОЗСН EFNS guidelines on pharmacological treatment of neuropathic pain - трамадол European Journal of Neurology 2006, 13: 1153– 1169. N. Attal et al.

Лечение боли Ноцицептивная боль Смешанная боль Нейропатическая боль Дифференцированное лечение

Боль в спине может быть сочетанием ноцицептивной и нейропатической боли 1 Пример: грыжа межпозвоночного диска вызывает боль в мышцах спины и поясничную радикулопатию МАТАРЕН® Плюс оказывает терапевтический эффект при разных типах боли (воспалительный(ноцицептивный), нейрогенный (нейропатический), смешанный). 1. Freynhagen R, et al. Curr Med Res Opin. 2006; 22(10): 1911 -20. 71

ТАКТИКА ЛЕЧЕНИЯ СМЕШАННЫХ (НОЦИЦЕПТИВНЫХ И НЕВРОПАТИЧЕСКИХ) БОЛЕВЫХ СИНДРОМОВ (РАДИКУЛОПАТИЯ, МИЕЛОПАТИЯ, СТЕНОЗ ПОЗВОНОЧНОГО КАНАЛА) Хирургическое лечение по показаниям (дискэктомия, расширение канала, транспедикулярная фиксация) НПВП (Вольтарен, Ксефокам, Мовалис) или глюкокортикоиды (Дексаметазон 8 -16 мг на 200 мл физ. р-ра в/в № 2 -3) Антиконвульсанты (Габапентин, Прегабалин) или другие анальгетики (Катадалон) Миорелаксанты (Мидокалм, Сирдалуд) Нейропротекторы (Тиоктацид 600 МЕ в/в капельно № 10, Нейромидин 15 мг в/м № 10, Актовегин 5 -10 мл в/в, стр. витамины группы В) Местные анестетики Хондропротекторы (по показаниям)