Low back pain. Кахнович Вероника.pptx
- Количество слайдов: 43
БОЛЬ В НИЖНЕЙ ЧАСТИ СПИНЫ, НОГЕ (LOW BACK PAIN) Минск 2013 Подготовила ахнович В. И.

Классификация по МКБ - 10 М 42 - Остеохондроз позвоночника: М 42. 1 — Остеохондроз позвоночника у взрослых. М 42. 9 - Остеохондроз позвоночника неуточненный. М 43 - Другие деформирующие дорсопатии: М 43. 0 - Спондилолиз. М 43. 1 - Спондилолистез. М 51 — Поражение межпозвоночных дисков других отделов: М 51. 0 — Поражение межпозвоночных дисков поясничного и других отделов с миелопатией. М 51. 1 - Поражение межпозвоночных дисков поясничного и других отделов с радикулопатией. М 53 - Другие дорсопатии, не классифицированные в других рубриках: М 53. 3 - Крестцово-копчиковые нарушения, не классифицированные в других рубриках. М 53. 9 - Дорсопатия неуточненная. М 54 - Дорсалгия. М 54. 1 - Радикулопатия. М 54. 3 - Ишиас. М 54. 4 - Люмбаго с ишиасом. М 54. 5 - Боль внизу спины.

Под термином «боль в нижней части спины» (БНС) понимают боль, мышечное напряжение и/или скованность, локализующиеся в области спины между XII парой ребер и нижнеягодичными складками с или без иррадиации в нижние конечности.

Эпидемиология По данным экспертов ВОЗ распространенность болей в нижней части спины достигает пандемии и является крайне серьезной медицинской и социальноэкономической проблемой. В США и странах Европы частота возникновения синдрома боли достигает 4080% среди общей популяции. Боль в пояснице относится ко второй по частоте причине обращаемости населения к врачу после респираторных заболеваний. Более чем у 50% пациентов выраженность боли снижается через одну неделю, а в 40% случаев улучшение наступает через 8 недель. Остальные 7 -10% больных продолжают испытывать более 6 месяцев. У 70 -90% больных боли через определенное время возникают вновь.

Классификация По причине возникновения: - первичная (болевой синдром обусловлен дистрофическими иили функциональными изменениями в тканях опорно-двигательного аппарата позвоночника (дугоотросчатые суставы, межпозвонковые диски, фасции, мышцы, сухожилия, связки) с возможным вовлечением смежных структур (корешок, нерв). - вторичная (врожденные аномалии (люмбализация, spina bifida, и т. д. ), травмы (переломы позвонков, протрузии межпозвонковых дисков и др. ), артриты (анкилозирующий спондилит, реактивные артриты, ревматоидный артрит и др. ), другие заболевания позвоночника (опухоли, инфекции, нарушения метаболизма, и др. ), проекционные боли при заболеваниях внутренних органов (желудка, поджелудочной железы, кишечника, брюшной аорты и др. ) и заболевания мочеполовых органов.

Классификация • Вертеброгенные (пролапс или протрузия межпозвонкового диска, спондилез, остеофиты, сакрализация и люмбализация, фасет-синдром, анкилозирущий спондилит, спинальный стеноз, нестабильность позвонково-двигательного сегмента, переломы позвонков, остеопороз, опухоли и функциональные нарушения) • Невертеброгенные ( миофасциальный болевой синдром, психогенные боли, отраженные боли при болезнях внутренних органов (сердца, легких, ЖКТ, мочеполовых органов), эпидуральный абсцесс, сирингомиелия и др. )

Классификация По длительности боль в нижней части спины может быть острой (до 6 недель), подострой (6 -12 недель) и хронической (свыше 12 недель). В клиническом плане в зависимости от местоположения основного патологического очага выделяют 3 вида болей в спине: — локальные — проецируемые (проекционные) — отраженные

Классификация Практичная классификация, которая получила международное признание, предлагает разделять БНС во время клинического осмотра пациента на три категории (так называемая диагностическая сортировка — diagnostic triage): 1) вероятные тяжелые специфические заболевания, т. е. злокачественная опухоль, инфекция, воспалительное системное заболевание, перелом позвоночника, синдром конского хвоста; 2) корешковые боли; 3) неспецифическая БНС.

«Знаки угрозы» (Red flags) — возраст начала заболевания моложе 18 или старше 55 лет; — связь начала заболевания с предшествующей травмой; — неослабевающая ночью и/или постоянная прогрессирующая боль в спине; — немеханическая боль (отсутствует облегчение после отдыха); — онкологическое заболевание в настоящее время или в анамнезе; — устойчивая лихорадка; — необъяснимая потеря веса; — длительное применение глюкокортикоидов; — наркотическая зависимость, иммуносупрессия, ВИЧ; — множественные и нарастающие неврологические симптомы (включая синдром конского хвоста); — наличие системных заболеваний.

Тревожные симптомы (красные флаги) Лихорадка (выше 380 С в течение 3 х и более дней) локальная болезненность и повышение местной температуры в паравертебральной области, характерны для инфекционного поражения позвоночника.

Тревожные симптомы (красные флаги) Злокачественное новообразование любой локализации в анамнезе Сохранение боли в покое и ночью Возраст пациента старше 50 лет. Необъяснимая потеря массы тела (более 5 кг за 6 месяцев) Отсутствие улучшения в течение одного месяца активного консервативного лечения; Длительность выраженного болевого синдрома более одного месяца.

Тревожные симптомы (красные флаги) При наличии пульсирующего образования в животе, признаков атеросклеротического поражения сосудов и неослабевающей боли в спине ночью и в покое имеется большая вероятность того, что у пациента развилась аневризма брюшной аорты. Если же пациент жалуется на наличие слабости в ногах, нарушение мочеиспускания и у него отмечаются снижение чувствительности в аногенитальной области ( «седловидная анестезия» ) и тазовые нарушения, следует заподозрить компрессию структур конского хвоста.
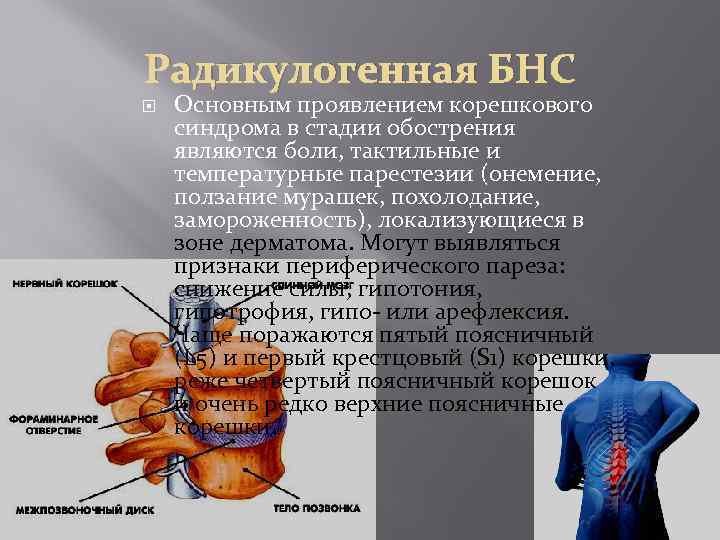
Радикулогенная БНС Основным проявлением корешкового синдрома в стадии обострения являются боли, тактильные и температурные парестезии (онемение, ползание мурашек, похолодание, замороженность), локализующиеся в зоне дерматома. Могут выявляться признаки периферического пареза: снижение силы, гипотония, гипотрофия, гипо- или арефлексия. Чаще поражаются пятый поясничный (L 5) и первый крестцовый (S 1) корешки, реже четвертый поясничный корешок и очень редко верхние поясничные корешки.

Неспецифическая боль внизу спины Неспецифическая боль в нижней части спины обычно носит локальный характер, т. е. четко ограничивается самим больным. По длительности она обычно (до 90%) является острой или подострой. Общее самочувствие пациентов может страдать только при выраженной интенсивности боли, в основном — вследствие ухудшения психоэмоционального состояния. Боль обычно костномышечного происхождения. Часто является следствием механической перегрузки или мышечноскелетной дисфункции, хотя нередко возникает и без видимых причин. Боль нередко захватывает одну или обе ягодицы и даже распространяется на бедра.

Для люмбаго (поясничного прострела) характерна резкая, простреливающая боль в пояснице, которая обычно развивается при физической нагрузке (подъем тяжести и др. ) или неловком движении. Больной нередко застывает в неудобном положении, попытка движения приводит к усилению боли. При обследовании выявляют мышечно–тонический синдром: напряжение мышц спины, обычно сколиоз, уплощение поясничного лордоза, резкое ограничение подвижности в поясничном отделе позвоночника. Для люмбалгии (боль в спине) и люмбоишиалгии (боль в спине и по задней поверхности ноги) характерны боли, возникающие после физической нагрузки, неловкого движения или переохлаждения. Боли носят ноющий характер, усиливаются при движениях в позвоночнике, определенных позах, ходьбе. При обследовании выявляют мышечно–тонический синдром без парезов, расстройств чувствительности и выпадения рефлексов.

Миофасциальные боли проявляются напряжением мышц и наличием в них триггерных точек, выявление которых осуществляется путем мануального исследования мышц. Активная триггерная точка – постоянный источник боли, усиливающийся при ее пальпации в мышце; латентная триггерная точка вызывает боль только при ее пальпации. Симптомы поражения периферической нервной системы отсутствуют, за исключением тех случаев, когда напряженные мышцы сдавливают нервный ствол. При отсутствии поддерживающих факторов миофасциальные боли могут пройти самопроизвольно, если предоставить мышце покой на несколько дней.

Диагностика Осмотр 1) Отклонение отдельных частей тела от вертикальной оси. 2) Особенности осанки. 3) Мышечный гипо-, гипертонус. 4) Оволосение, наличие родимых пятен, венозной сети в области ромба Михаэлиса. 5) Оценка ходьбы (боль, мышечная слабость). Пальпация – оценивают тургор и трофику тканей, эластичность, крепитацию, болезненность. Выраженность и стойкость местного дермографизма, отмечая наличие триггерных зон, отёков и температурных изменений кожи.

Диагностика Мануальное тестирование. Оно включает: 1) 2) 3) 4) Определение объёма активных и пассивных движений позвоночника и суставов, определение нарушения осанки (сантиметровой лентой измеряют расстояние от остистого отростка С 7 позвонка до крестца в положении стоя до и после максимального сгибания вперёд (в норме расстояние увеличивается на 5 - 7 см) и назад (уменьшается на 5 - 6 см)). Выявление функциональных блоков и направления их блокирования (складка Киблера). Алгическое тестирование мышечной системы. Оценка степени выраженности, формы и типа миофиксаций.

Диагностика Определение мышечной силы: Функциональные пробы. Измерение с помощью сантиметровой ленты. ЭМГ. Исследование чувствительности. Оценка функций тазовых органов. Проводниковые функции спинного мозга: изменения мышечной силы, координации движений, чувствительности, рефлекторной деятельности, характерны патологические рефлексы (Бабинского, Чаддока).

Симптомы натяжения Симптом Нери - при активных и пассивных наклонах головы вперёд боль возникает в зоне поражённого корешка. Симптом «осевой нагрузки» - при давлении на голову больного по вертикальной оси возникают боль и парестезии в зоне поражённого корешка. Симптом «вожжей» - при поражении грудных позвонков длинные мышцы спины имеют вид натянутых вожжей, особенно при наклоне больного. Обычно он положительный при вторичной радикулалгии (туберкулёз, метастазы и т. д. ).

Симптомы натяжения Симптом Ласега – боль возникает при поднятии разогнутой в коленном суставе ноги. Модификации симптома Ласега, используемые в экспертных случаях: I - появление боли при опускании ноги с кушетки в положении больного лёжа на животе; II - исследование симптома Ласега в положении больного стоя; III - приём Венгерова - сокращение брюшных мышц при исследовании симптома Ласега (необходимо предварительно отвлечь внимание больного и др. ). Симптом Дежерина «кашлевого толчка» - появление боли в пояснице при кашле, чихании, натуживании. Симптом гомолатерального натяжения многораздельной мышцы. В норме она при стоянии на одной ноге расслабляется на гомо- и резко напрягается на гетеролатеральной стороне; при люмбоишалгии расслабления мышцы на гомолатеральной стороне нет.

Диагностика Лабораторные и инструментальные методы обследования. Рентгенографию позвоночника используют в основном для исключения врожденных аномалий и деформаций, воспалительных заболеваний (спондилитов), первичных и метастатических опухолей. Рентгеновская КТ или МРТ позволяют выявить грыжу диска, определить ее размеры и локализацию, а также обнаружить стеноз позвоночного канала.
Следует подчеркнуть, что, согласно международнопринятым стандартам, если у больного с БНС не выявляются «знаки угрозы» либо корешковые боли, то ему нет необходимости проводить лабораторно-инструментальное обследование, включая даже рентгенографию позвоночника или направлять на консультацию к узким специалистам.

Клиника поясничных корешковых синдромов L 1, L 2, L 3 - вегеталгии, болезненные парестезии в пределах внутренней и передней поверхности бедра, паховой области, нижнего отдела живота, лобка, в наружных половых органах. Боли носят жгучий, распирающий характер, могут ощущаться в бедренной кости, в крыльях подвздошной кости. Наблюдаются расстройства чувствительности в зоне пораженных дерматомов. Корешковый синдром L 3 также характеризуется слабостью аддукторов бедра.

Клиника поясничных и крестцовых корешковых синдромов Корешковый синдром L 4. Признаки ирритации корешка L 4 обычно преобладают над явлениями выпадения его двигательных и чувствительных функций. Боли локализуются по передним отделам бедра, внутренней части колена, внутренней и передней частям голени. Расстройства чувствительности в зоне дерматома L 4, снижение коленного рефлекса.

Клиника поясничных корешковых синдромов Синдром корешка L 5. Боли локализуются по наружной поверхности бедра, голени, середине тыла стопы, в большом пальце. В зоне дерматома — расстройства чувствительности. Слабость разгибателя большого пальца. Больной испытывает затруднение при стоянии на пятке с разогнутой стопой, а при отбивании такта стопой отмечается повышенная утомляемость и болезненность большеберцовой мышцы.

Клиника крестцовых корешковых синдромов Корешковый синдром S 1. Боли локализуются по задненаружной поверхности бедра и голени, латеральному краю стопы и в области мизинца. Корешковый синдром S 2 В изолированном виде встречается редко. Поражение корешка S 2 может возникнуть при медианной грыже персистирующего диска SI-II, при костных остеофитах в области сакрального канала или при опускании грыжевого секвестра в сакральный канал. Чувствительные расстройства возникают в форме узкой полоски по задней части бедра и голени. Больные чаще имеют сколиоз выпуклостью в здоровую сторону. Боли усиливаются при наклонах в больную сторону, сгибании и разгибании.

European guidelines for the management of acute nonspecific low back pain in primary care Класс (уровень) I (A) большие двойные слепые плацебоконтролируемые исследования, а также данные, полученные при мета-анализе нескольких рандомизированных контролируемых исследований. Класс (уровень) II (B) небольшие рандомизированные и контролируемые исследования, при которых статистические данные построены на небольшом числе больных. Класс (уровень) III (C) нерандомизированные клинические исследования на ограниченном количестве пациентов. Класс (уровень) IV (D) выработка группой экспертов консенсуса по определённой проблеме

Факторы риска изучены слабо. Наиболее часто встречаются: тяжелый физический труд, частые наклоны, повороты, подъем тяжестей, монотонная работа, статические позы и вибрации. Психосоциальные факторы риска включают стресс, дистресс, тревогу, депрессию, когнитивные расстройства, неудовлетворенность работой и психический стресс на работе. European guidelines for the management of acute nonspecific low back pain in primary care

Факторы риска Убедительные доказательства были найдены в отношении низкой социальной поддержки на рабочем месте и низкой удовлетворенности работой (уровень А). Существуют умеренные доказательства того, что психосоциальные факторы частной жизни являются факторами риска при болях в пояснице (уровень B). Представлены также убедительные доказательства, что низкая оплата работы не влияет на возникновение боли в пояснице (уровень А). Противоречивые данные были найдены в отношении таких факторов риска как высокие темпы работы, высокие качественные требования(уровень C). Другой систематический обзор показал, что имеются убедительные доказательства того, что психосоциальные факторы играют важную роль при хронических болях в пояснице и инвалидности, и умеренные доказательства того, что они играют важную роль на гораздо более ранней стадии, чем считалось ранее (уровень А) European guidelines for the management of acute nonspecific low back pain in primary care

«Желтые флаги» ( ‘Yellow flags’ ) Это психосоциальные факторы, которые повышают риск перехода боли в хроническую форму и увеличения сроков нетрудоспособности. Выявление «желтых флагов» должно привести к соответствующим когнитивным и поведенческим мерам. К «желтым флагам» относятся: несоответствующий взгляды и убеждения пациента о болях в спине (например, мнение, что боль это признак очень серьезной патологии) большие надежды на эффективность пассивного лечения, а не убеждение, что активное участие поможет неадекватное поведение при боли (например, минимализация двигательной активности и др. ) проблемы на работе, связанные с вопросами компенсации эмоциональные проблемы (такие, как депрессия, тревожность, стресс, склонность к плохому настроению и отказ от социального взаимодействия). European guidelines for the management of acute nonspecific low back pain in primary care

Рентгеновское исследование Систематическим обзором, который включал в себя 31 исследование об ассоциации между рентгенографией поясничного отдела позвоночника и неспецифической болью в пояснице, было установлено, что дегенерация, уменьшение высоты межпозвонковых дисков, остеофиты и склероз, последовательно и положительно связаны с неспецифическими болями в пояснице с ОШ от 1, 2 (95% ДИ 0, 7 - 2, 2) до 3, 3 (95% ДИ 1, 8 - 6, 0). Спондилолизом / listhesis, расщепление дужки позвонка, спондилез и болезнь Шойермана, не связаны с болями в спине(Уровень А). Не существует никаких доказательств о связи между дегенеративными изменениями в острой стадии и переходом к хронизации симптомов. Недавний обзор литературы диагностических изображений (магнитнорезонансная визуализация, радионуклидное сканирование, компьютерная томография, рентгенография) выявил, что для взрослых моложе 50 лет без признаков или симптомов системного заболевания, диагностическая визуализация не улучшит лечение боли в пояснице. Для пациента в возрасте 50 лет и старше или тех, чьи данные свидетельствуют о системном заболевании, обычная рентгенография и простые лабораторные тесты могут почти полностью исключить причины, лежащие в основе системных заболеваний. Авторы пришли к выводу, что Advanced Imaging должны быть показаны тем пациентам, которые нуждаются в операции или в тех случаях, когда есть серьезные подозрения на системное заболевание (уровень А). Рандомизированное исследование показало, что выполнение рентгенографии поясничного отдела позвоночника не было связано с улучшением клинических исходов, но приводило к увеличению нагрузки на врачей общей практики. European guidelines for the management of acute nonspecific low back pain in primary care
Переоценка статуса пациента Пороговые значения для переоценки статуса пациента - 4 - 6 недель Переоценка должна включать в себя психосоциальные факторы. Диагностические визуализации на данном этапе еще ничего не добавляют к стратегии ведения пациента, если нет «красных флагов» . European guidelines for the management of acute nonspecific low back pain in primary care

Тактика ведения пациентов Лечение острой боли в пояснице в первичном звене здравоохранения направлено на: 1) обеспечение надлежащей информацией (заверить пациента, что боли в пояснице, как правило, не серьезное заболевание, и что у большинства больных наступает быстрое восстановление) 2) обеспечение адекватного контроля симптомов, если это необходимо 3) рекомендовать пациенту оставаться активным, насколько это возможно, для того, чтобы вернуться рано к нормальной деятельности, в том числе к работе. Активный подход является наилучшим вариантом лечения для острой боли в пояснице. Пассивного лечения (такого как, постельный режим, массаж, ультразвук, электролечение, лазеротерапия и вытяжение) следует избегать в качестве монотерапии, потому что они могут увеличить риск хронизации. European guidelines for the management of acute nonspecific low back pain in primary care

Клинические рекомендации, разработанные в Нидерландах, Новой Зеландии, Норвегии, Финляндии, Великобритании, Австралии, Германии, Швейцарии и Швеции содержат рекомендации о том, что все пациенты с неспецифической болью внизу спины должны оставаться максимально активны. Другие клинические рекомендации не содержат никаких явных заявление по совету оставаться активным. European guidelines for the management of acute nonspecific low back pain in primary care

Медикаментозное лечение Назначают препараты, при необходимости, для облегчения боли. Предпочтительно, чтобы они принимались через регулярные интервалы времени. Первый выбор парацетамол, второй НПВП. Врач может добавить короткий курс миорелаксантов по своей инициативе или сочетать их с НПВП, если парацетамол или НПВП не смогли уменьшить боль. European guidelines for the management of acute nonspecific low back pain in primary care

Нет достаточной доказательной базы «Не используйте эпидуральную инъекцию стероидов для острых неспецифических болей в пояснице» «Не используйте тягу» «Мы не рекомендуем массаж для лечения острых неспецифических болей в пояснице» «Мы не рекомендуем чрескожную электрическую стимуляцию нервов (TENS) для лечения острой неспецифической боли в пояснице» European guidelines for the management of acute nonspecific low back pain in primary care

Принципы терапии спондилогенных дорсопатий I. Блокирование патогенеза: Декомпрессия Противовоспалительные мероприятия Нейро-, мио-, ангиотропное лечение II. Активация саногенеза Нейро-, мио-, ангиотропное лечение Усиление процессов регенерации, репарации, компенсации III. Устранение симптомов Противоболевые препараты Седативные снотворные

Схема лечения включает: Нестероидные противовоспалительные средства –НПВС При необходимости – другие анальгетики (антиконвульсанты, местное обезболивание в виде блокад, мазей, гелей) Миорелаксанты Венотонизирующие Дегидратирующие Структурно-модифицирующие (хондропротекторы)

Немедикаментозная терапия Иммобилизация ( по показаниям) Физиотерапевтические методы (СМТ, электрофорез и др. ) Иглорефлексотерапия (акупунктура) Мануальная терапия Постизометрическая релаксация Тракция Лечебный массаж

Профилактика болей в спине

Спасибо за внимание
Low back pain. Кахнович Вероника.pptx