обезболивание 11.ppt
- Количество слайдов: 113
БОЛЬ ОБЕЗБОЛИВАНИЕ Местная анестезия

План лекции 1. 2. 3. 4. 5. 6. Боль, определение понятия, классификация. История появления анальгетиков. Современные анальгетики. История появления местных анестетиков. Местная инфильтрационная анестезия по А. В. Вишневскому Проводниковая анестезия.

Международная ассоциация по изучению боли(IASP) дала следующее определение понятию боль: l Боль — неприятное сенсорное и эмоциональное переживание, связанное с истинным или потенциальным повреждением ткани или описываемое в терминах такого повреждения. l То есть боль, как правило, нечто большее, чем чистое ощущение, связанное с существующим или возможным органическим повреждением, поскольку обычно сопровождается эмоциональным переживанием.

Профессор В. Ф. Чиж: ". . . Боль можно рассматривать как предупреждение об опасности; она сообщает организму, что, если раздражение будет продолжаться и будет интенсивнее, живая ткань, составляющая организм, превратится в мертвую ткань. "

Боль l l Раздражение только тогда вызывает боль, когда оно разрушает или умерщвляет ткань, на которую воздействует. Испытывая болевое раздражение, организм принимает меры к устранению опасности (боль – «сторожевой пес здоровья» )

Механизмы боли l l Болевые раздражители воспринимают специфические болевые рецепторы – ноцицепторы (от лат. noceo — повреждаю). Расположены ноцицепторы в коже, мышцах, суставных капсулах, надкостнице, внутренних органах и т. п.

БОЛЬ - МЕХАНИЗМЫ l l Повреждающими (ноцицептивными) раздражителями могут быть механические, термические, химические воздействия. Причиной боли нередко является патологический процесс, например, воспаление.

Патофизиология боли l l В зависимости от локализации и характера повреждений пациент может испытывать соматическую или висцеральную боль Соматическая боль передается через миелиновые А-волокна, которые подразделяются на: альфа; бета; гамма и дельта-волокна - несут специфическую функцию в передаче болевой, тактильной, температурной рецепции

Местные трансмиттеры боли l После операции в тканях образуется много различных «гуморальных продуктов боли» : ионы К+, Н+, серотонин, гистамин, ацетилхолин, простагландин, кинин, брадикинин, субстанция Р (пептиды), лейкотриены, интерлейкины) - действуя местно, усиливают болевое восприятие. l механическое повреждение тканей формирует не только поток электрических раздражений, но и организует участие нейромедиаторов боли одновременно в формировании воспалительной реакции, так называемого «синдрома системного воспалительного ответа» (SIRS).

Пути передачи боли l l l Висцеральная боль формируется из раздражения париетальных и висцеральных листков грудной и брюшной полостей (рассечение, сдавление, растяжение, перемещение или ишемия тканей) Висцеральная импульсация достигает задних корешков спинного мозга через симпатические и парасимпатические ветви и солнечное сплетение Характер боли из указанных областей носит тупой, разлитой характер, трудно локализованный

Патофизиология боли l l l внутренние органы менее чувствительны к рассечению в зонах вегетативной иннервации возникают так называемые вегеталгии, сопровождающиеся дурнотой, бледностью, обмороком, падением АД, нарушением потоотделения, пиломоторным рефлексом кожи, спазмом периферических сосудов По мере присоединения местной воспалительной реакции боль становится локализованной: при остром аппендиците боль разлитая, а по мере формирования воспалительного очага – боль становится локализованной.

Патофизиология боли l l на нейроны заднего рога спинного мозга передаются кожные, мышечные, суставные и висцеральные афференты и направляются к центральным структурам головного мозга. Ноцицептивные раздражения далее передаются в ядра таламуса, гипоталамуса, лимбическую систему и к чувствительной коре

Патофизиология боли l Нисходящий ингибиторный путь боли начинается в коре головного мозга и заканчивается в дорзальных рогах спинного мозга. l К медиаторной группе нисходящей проводящей системы относятся аминокислоты (глицин), катехоламины, серотонин. К анальгезирующим пептидам относятся эндорфины, соматостатин, кальциотонин. l Опиатные рецепторы располагаются в нейронах задних рогов спинного мозга, в ретикулярных ядрах ствола, таламусе, лимбической системе. l Обнаружен целый ряд нейропептидов – специфических лиганд, обладающих морфиноподобным действием на эти рецепторы (эндорфины, энкефалины) и блокирующих процесс передачи боли.

Патофизиология боли l В жизни имеется много примеров, когда острота и интенсивность боли может быть ослаблена активацией высших центров коры головного мозга, психоэмоциональным возбуждением, выбросом катехоламинов, а также сугестивным воздействием, внушением, гипнозом.

История появления анальгетиков. Мандрагора. l l l Именно для описания наркотикоподобного действия корня мандрагоры греческий философ Диоскорид применил термин «анестезия» . Для обезболивания операций мандрагора использовалась в древней индии. В папирусе Эберса (16 век до нашей эры) есть данные о том, что для обезболивания операций египтяне использовали сок мандрагоры (трава диа-диа).

История появления анальгетиков. Опий. l l Первые упоминания опиума относятся к 500 -м годам до н. э. (Месопотамия). Археологические находки говорят о том, что еще в эпоху каменного века употреблялись маковые лепешки для утоления боли. Свойства мака знали древние египтяне.

История появления анальгетиков. Опий. l Опиум применялся в Древней Греции, его болеутоляющие свойства упоминал Гиппократ. Древние и греки воспринимали мак как растение, обладающее снотворным и успокаивающим действием. Из благодарности к чудесному дару природы древние греки посвятили растение богу сна Морфею.

История появления анальгетиков. Римское общество одно из первых столкнулось с наркоманией как с социальным явлением. Римский ученый, писатель и политический деятель, приближенный императоров Веспасиана и Тита, Плиний старший (24 -79 гг. до н. э) писал: «того, кто злоупотребляет опиумом, подстерегает смерть» . После принятия христианства Римской империей церковь официально осудила широкое применения опия, а падение Западно-Римской империи под натиском варваров поставило точку в употреблении опия в Западной Европе.

История появления анальгетиков. Опий. Возрождение роли опиума в европейской медицине связано с именем знаменитого врача, физика, алхимика, философа и авантюриста Парацельса (1493— 1541). Лишь на смертном одре он продиктовал состав изобретенного им лечебного питья, в которое входили алкоголь и опиум, настоенные на можжевельнике и других растениях - Лауданум.

История появления анальгетиков. Опий. l l За 30 лет 19 века с 1816 по 1846 год число опиумных наркоманов в Китае достигло почти 10 000 человек. Фактически наркомания поставила китайскую нацию на грань катастрофы За право свободно торговать опием в Китае Англия провела две полномасштабные «опиумные войны» , в которых китайская армия, представляющая из себя сборище наркоманов, потерпела поражение.

История появления анальгетиков. Опий. Для борьбы с наркоманией в начале 20 века власти Китая были вынуждены пойти на экстрординарные меры - ввести смертную казнь не только за торговлю, но и за употребление наркотиков. По разным оценкам за первые 10 лет было казнено от 30 000 до 100 000 человек.

История появления анальгетиков. Опий. l l В 1804 году немецкий химик Фридрих Сертюнер синтезировал из опиума морфин. Именно Ф. Сертюнер дал морфину его название по имени бога сновидений в греческой мифологии – Морфея, сына Гипноса, бога сна. Морфин был первым алкалоидом, полученным в очищенном виде. Однако распространение морфин получил после изобретения инъекционной иглы в 1853 году. Морфин считался «безопасным» лекарством не вызывающий привыкания. Им же пытались лечить опиоманию.

История появления анальгетиков. Опий. l l В 1874 году из морфина синтезировали диацетилморфин, более известный как героин. М. Брейтман в 1902 году настоятельно рекомендовал героин со страниц одного медицинского журнала широкому кругу публики как препарат, «вентилирующий легкие» . Предлагалось употреблять его в «антибронхиальных целях» .

История появления анальгетиков. Опий. l l l Широкое применение морфина во время Американской гражданской войны, согласно предположениям, привело к возникновению «армейской болезни» (морфиновой зависимости) у более 400 тысяч человек. В то время почти любые болезни в американской армии лечили опием. Нездоровый интерес к наркотику подогревали и появившиеся к тому времени врачи-наркоманы. В 1880 году на международной конференции было заявлено о появлении новой болезни «наркомания» , вызванной злоупотреблением наркотическими веществами.

История появления анальгетиков. Опий. Во врачебной среде существовало мнение, что врач, понимающий пагубность морфинизма, способен при необходимости самостоятельно применить морфий для себя, избегая пагубного пристрастия благодаря информированности. Практика показала, что мнение это было ошибочным. Михаил Булгаков (автор рассказа «Морфий» ) некоторое время был морфинистом, однако полностью излечился от наркомании благодаря самоотверженной помощи своей первой жены. Лев Толстой в «Анне Карениной» описывает, как главная героиня пристрастилась к морфину после того, как его впервые применили к ней для облегчения болей при вторых родах.

История появления анальгетиков. Опий. Последний «лекарственный толчок» в распространении наркомании отечественная медицина сделала в конце 20 -х годов. Когда на селе стали открыто рекламировать и продавать пасту опия. Ее стали интенсивно использовать крестьянки, дававшие наркотик грудным детям вместо более безобидного отвара мака, не всегда имевшегося под рукой. Делалось это с целью успокоения детей на период хозяйственной занятости матери. Началась эпидемия детской наркомании. «Детей-опиофагов в нашем уезде много» , - писал сельский врач К. К. Верещагин из Тамбовской губернии.

История появления анальгетиков. Чудо-ива l l l Гиппократ, ссылаясь на сведения из египетских папирусов, назначал отвар коры ивового дерева от лихорадки и боли. Активная субстанция этого отвара – салициловая кислота (от латинского наименования ивы – Salix alba) В 1829 году французскому фармацевту И. Леру удалось синтезировать из коры белой ивы желтоватую субстанцию, которой он дал название «салицин» В 1874 -м основана первая фабрика по производству синтетических салицилатов (фирма Bayer).

Послеоперационная боль l l l Ощущение боли является необходимым условием сохранения жизни и направлено на предупреждение неблагоприятных последствий действия повреждающего фактора посредством ограничения функций пораженного органа и мобилизации защитных сил организма. При воздействии на организм боли ее адаптивнофизиологическая роль постепенно исчерпывается, и она преобразуется в повреждающий фактор, вызывая нарушение систем регуляции гомеостаза приобретает выраженную эмоционально-психологическую окраску, проявляясь ощущением чувства страха, беспокойства, депрессии.

Послеоперационная боль l l l не ограничивается дискомфортом для больного некупированная боль является одним из пусковых механизмов хирургического стресс-ответа, который нарушает функционирование всех систем организма вызывает нейроэндокринные и метаболические нарушения, значительно ухудшает течение послеоперационного периода удлиняет реабилитацию пациентов также способствует формированию хронических болевых синдромов

Обезболивание послеоперационном периоде l l l первые 2 суток пациенты испытывают довольно сильные болевые ощущения в области операции Часто лечащий врач недооценивает выраженность болевого симптома у пациента после операции Пациенты уверены в том, что медицинский персонал знает, насколько сильные болевые ощущения они испытывают.

Обезболивание послеоперационном периоде l l l В первые двое суток анальгетики назначаются каждые несколько часов (4 -6 раз в сутки) Путь ведения – предпочтительнее в/м и в/в Сохранение болей через 2 -3 суток после операции, требующих введения анальгетиков м. б. проявлением осложнений в послеоперационном периоде

Факторы, влияющие на интенсивность болей и выбор анальгетиков после операции. Характер Операции на грудной клетке и верхней части живота оперативных сопровождаются более выраженным болевым вмешательств синдромом, чем операции на нижних отделах живота. Психологичес кий настрой больного на операцию. Операции, сопровождающиеся восстановлением нарушенных функций (грыжесечение, фиксация перелома), сопровождаются меньшими болями, чем операции с неизвестными последствиями (онкологические заболевания, неотложные состояния). Возраст Для молодых людей характерен более выраженный болевой синдром

Факторы, влияющие на интенсивность болей и выбор анальгетиков после операции. Вес Больные с ожирением нуждаются в больших дозах анальгетиков Принимаемые Влияют на выбор анальгетиков препараты Аллергологический анамнез Влияют на выбор анальгетиков Тяжесть состояния Тяжелобольные нуждаются в меньших дозах анальгетиков Наличие боли до операции Чем интенсивнее боли до операции, тем труднее купировать боль после операции
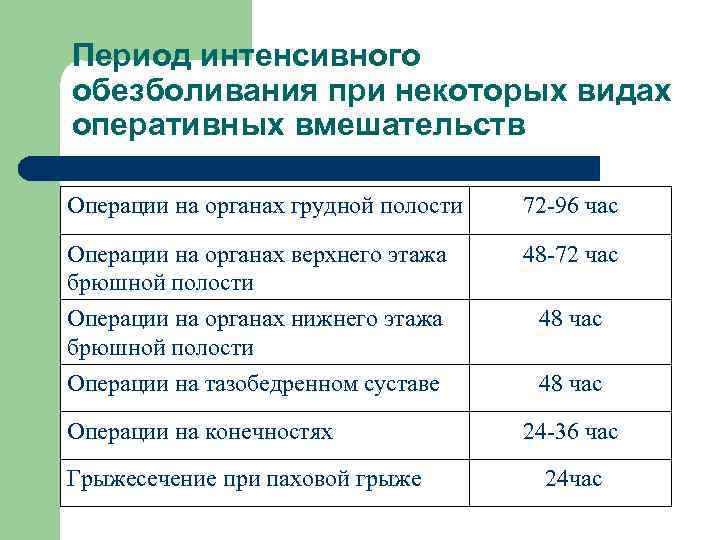
Период интенсивного обезболивания при некоторых видах оперативных вмешательств Операции на органах грудной полости 72 -96 час Операции на органах верхнего этажа брюшной полости 48 -72 час Операции на органах нижнего этажа брюшной полости 48 час Операции на тазобедренном суставе 48 час Операции на конечностях Грыжесечение при паховой грыже 24 -36 час 24 час

Классификация анальгетиков. l Ненаркотические анальгетики – – – l Производные салициловой кислоты: ацетилсалициловая кислота, салицилат натрия. Производные пиразолона: анальгин, бутадион, амидопирин. Производные анилина — фенацетин, парацетамол, панадол. Производные алкановых кислот — бруфен, диклофенак натрия. Производные антраниловой кислоты (мефенамовая и флуфенамовая кислоты). Наркотические анальгетики – – Агонисты опиоидных рецепторов (морфин, промедол, фентанил, трамадол) Агонисты-антагонисты и частичные агонисты опиоидных рецепторов (пентазоцин, буторфанол)

Нестероидные противовоспалительные препараты (НПВП) l l Воздействием только на центральные механизмы боли невозможно полностью блокировать поток болевых импульсов Повреждение тканей сопровождается высвобождением медиаторов воспаления – брадикинина, гистамина, пуринов, простагландинов НПВП блокируют метаболизм арахидоновой кислоты в направлении синтеза простагландинов посредством инактивации циклооксигеназы особенно эффективны при выраженном периоперационном воспалении, которое является одной из причин развития послеоперационного болевого синдрома

Нестероидные противовоспалительные препараты (НПВП) l l Применение данной группы препаратов в лечении послеоперационной боли до недавнего времени было ограничено из-за недостаточной анальгетической активности традиционных НПВП побочные эффекты - повышение риска кровотечений из послеоперационной раны и возможности острых повреждений слизистой ЖКТ.
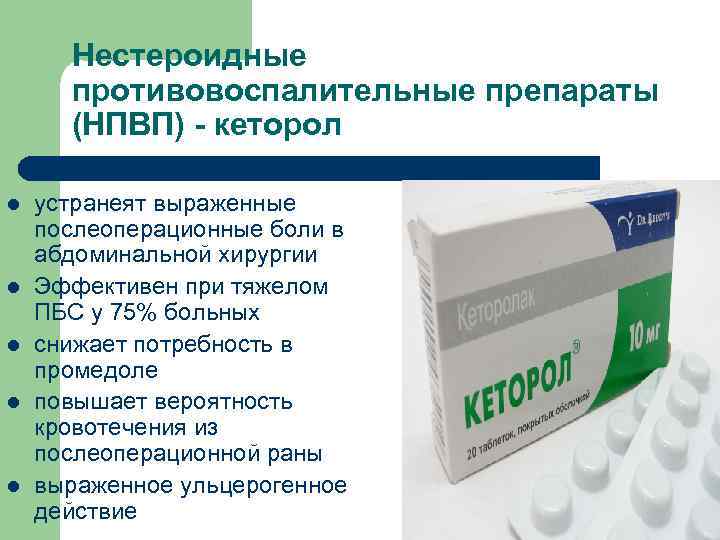
Нестероидные противовоспалительные препараты (НПВП) - кеторол l l l устранеят выраженные послеоперационные боли в абдоминальной хирургии Эффективен при тяжелом ПБС у 75% больных снижает потребность в промедоле повышает вероятность кровотечения из послеоперационной раны выраженное ульцерогенное действие

(НПВП) - селективные ингибиторы циклооксигеназы 2 -го типа (ЦОГ-2) парекоксиб l l Новый класс НПВП характеризуется гораздо меньшим негативным влиянием на ЖКТ и функцию тромбоцитов не уступает по эффективности ранее применявшимся препаратам частота серьезных осложнений (эрозии, язвы ЖКТ) заметно ниже при по сравнению с кеторолаком.

Внутривенное введение парацетамола (препарат перфолган). l l l 1000 мг парацетамола внутривенно По силе обезболивающего действия близок к наркотическим анальгетикам Побочное действие – гепатотоксичность – нельзя вводить более 3 -4 р/сутки

Наркотические анальгетики l l l реализуют свое действие через опиатные рецепторы, расположенные на спинальном и супраспинальном уровнях увеличение дозы опиоидных анальгетиков сопровождается выраженными побочными реакциями (сонливостью, угнетением дыхания, тошнотой, рвотой, парезом желудочно-кишечного тракта, нарушениями мочеиспускания) монотерапия опиоидными анальгетиками в рекомендуемых дозах не всегда достаточно эффективна, а иногда даже опасна.

Наркотические анальгетики Морфин l l l Мощный анальгетический эффект Угнетает дыхание (в терапевтической дозе значительно снижает частоту дыхания и повышает напряжение СО 2 в выдыхаемом воздухе) Вызывает зависимость

Наркотические анальгетики Промедол l l l Синтезирован в середине 50 -х годов известным советским химиком Иваном Назаровым Обладает противоболевым и противоспазматическим эффектами Используется 2% раствор (1 мл)

Наркотические анальгетики Трамадол l l l опиоидный агонист, не принадлежит к наркотическим средствам. имеет двойной механизм действием, наряду с опиоидным механизмом реализуется путем дополнительного торможения болевой импульсации с участием серотонин- и адренергической систем анальгетический потенциал 0, 1 до 0, 2 от потенциала морфина

Наркотические анальгетики Трамадол l l предназначен для лечения боли сильной и умеренной интенсивности. не вызывает значимого угнетения дыхания у послеоперационных пациентов. не вызывает угнетения дыхания и кровообращения, нарушения моторики желудочнокишечного тракта (ЖКТ) и мочевых путей. характеризуется крайне низкой степенью привыкания

Принципы послеоперационной анальгезии 1. Назначенное средство должно быть адекватно интенсивности боли и быть безопасным для пациента, не вызывать выраженных побочных явлений (депрессии дыхания, снижения АД, расстройства ритма). 2. Продолжительность назначения наркотических средств и их дозы должны определяться индивидуально в зависимости от типа, причин и характера болевого синдрома. 3. Монотерапия наркотиками не должна применяться.

Шкала оценки интенсивности боли l l l Баллы: 0 - Боли нет 1 – Слабая 2 – Умеренная 3 – Сильная 4 - Очень сильная

Выбор анальгетика в зависимости от интенсивности боли l l При слабой боли принято назначать ненаркотические анальгетики ( широко применяются НПВС: ацетилсалициловая кислота, анальгин, диклофенак, ибупрофен, кеторол и др. ). При умеренной боли препаратом выбора остается трамадол, который может сочетаться с ненаркотическими анальгетиками

Выбор анальгетика в зависимости от интенсивности боли l При сильной боли назначается анальгетик центрального действия (морфин, промедол и др. ) в сочетании с ненаркотическими и адъювантными средствами.

Способы введения анальгетиков и анестетиков 1. 2. 3. 4. 5. Введение стандартных доз через определенные интервалы Введение опиоидов «по требованию» Постоянная инфузия опиоидов и местных анестетиков Эпидуральная анальгезия (ЭА) методом непрерывной инфузии Контролируемая пациентом анальгезия (КПА)

Введение стандартных доз через определенные интервалы l l не учитывает индивидуальные особенности пациентов Тем не менее, большинство клиницистов по-прежнему считает данную методику наиболее безопасной

Введение «по требованию» l l эффективность низкая (не превышает 26%) просьбы пациента об обезболивании обычно возникают уже на фоне интенсивных болевых ощущений l медперсонал не всегда способен отреагировать своевременно на требование пациентом анальгетика l результатом повторных болюсных инъекций является серия подъемов и спадов концентрации препаратов в крови. Кроме того, в/м инъекции болезненны сами по себе.

Постоянная инфузия опиоидов и местных анестетиков l l l кривая их концентрации анальгетиков в плазме становится более ровной меньше случаев неадекватного обезболивания, чем при болюсном в/м введении. характеризуется уменьшением суточной дозы препаратов в сравнении с их интермиттирующим введением и, соответственно, ассоциируется со снижением частоты побочных эффектов.

Эпидуральная анальгезия (ЭА) методом непрерывной инфузии l l l блокирует поток ноцицептивных импульсов из поврежденных тканей обеспечивает адекватную анальгезию комбинированное эпидуральное введение местного анестетика и опиоидов значительно повышает качество анальгезии при абдоминальных операциях

Контролируемая пациентом анальгезия (КПА) l l l Прибор - перфузор программируется предельно допустимая доза и время, в течение которого перфузор рефрактерен к нажатию кнопки больным единица запрограммированного количества анальгетика вводится пациенту по его требованию (нажатие кнопки), недозволенные изменения дозирующих параметров исключаются рядом предохранительных факторов

Альтернативные методы обезболивания в послеоперационном периоде 1. Рана в конце операции обкалывается местным анестетиком длительного действия (бупивакаин) 2. Акупунктура и электроакупунктура (чрескожную электростимуляцию проводят с помощью пластинчатых электродов по точкам АП, либо располагают их паравертебрально

Местная анестезия

Местная анестезия. История l l l Амбруаз Паре в 16 веке пережимал нервные стволы для создания проводниковой анестезии В 1841 г. Жане создал прообраз современного шприца В 1853 Alexander Wood и Pravas изобрели современный стеклянный шприц и полую металлическую иглу

Местная анестезия. История l l Идея, давшая начало разработкам современной местной анестезии, была почерпнута в Южной Америке. Там произрастает кустарниковое растение Erythroxylon coca, из листьев которого был получен алкалоид кокаин. В древности это растение было особо почитаемо. Богов изображали с коковыми веточками в руках. Индейцы разводили коку большими плантациями, затем бережно собирали листья и сушили их. Листья они не проглатывали, а только жевали.

Индейцы горных районов Перу и Боливии жевали листья коки, которые избавляли их от печали, усталости и голода.

Местная анестезия. История l l В 1855 г. из листьев коки Фридрих Гедике (Friedrich Gаedike) выделил действующее начало, которое он назвал Erythroxylon В 1859 г. Альберт Ниманн выделил в чистом виде 0, 25% алкалоид, которому он дал название "кока-ин" – вещество внутри растения кока

Местная анестезия. История l l l Альбет Ниман умер в возрасте 26 лет За свою короткую жизнь синтезировал 2 вещества, повлиявшие на развитие человечества: кокаин и горчичный газ (иприт) Очевидно, стал первой жертвой иприта

Местная анестезия. История l l В 1862 г. компания Merck после проведения экспериментальных и клинических исследований начала производство нового лекарства - кокаин 80 -90 х годах XIX века началась кокаиновая эпидемия в Европе кокаин считался панацеей от всех болезней, был свободно доступен в аптеках, салонах, продавался в бакалейных магазинах в 1885 г. продавался кокаин в 15 различных формах, включая сигареты, сигары, одеколон, ликеры, порошки и растворы.

Местная анестезия. История l l l В 1863 г французский фармацевт Анжело Мариани стал производить вино с кокаином - "Вино Мариани". Любили это вино Жюль Верн, Александр Дюма, Эмиль Золя, Роберт Луис Стефенсон, сэр Артур Конан Дойл и другие литературные светила. С винами Мариани проводили торжества Королева Виктория, Король Альфонс XIII Испании, шах Персии, русский царь Александр II, президент США У. Грант. Папа римский Пиус Х, как и папа римский Лео XIII, был почитателем вина с кокой. Последний дал официальное одобрение, удостоив Анжело Мариани специальной Золотой медали

Местная анестезия. История l Известный писатель Конан Дойль даже сделал своего главного героя Шерлока Холмса любителем кокаина. Знаменитый сыщик употребляет его в ампулах как средство, которое придаёт бодрость и стимулирует дедуктивные способности

Местная анестезия. История l l В 1886 году бывший офицер армии конфедератов, фармацевт по образованию Джон Пембертон патентует лечебный напиток «Кока-кола» , содержащий кокаиновый сироп и кофеин. - «Восхитительный, возбуждающий, освежающий, укрепляющий напиток, который также способен излечить нервные расстройства, головную боль, невралгию, истерию, меланхолию и прочее» , – обещала реклама. К началу 20 -го века напиток становится самым популярным в США, и только в 1903 году компания исключает из его состава кокаин.

Местная анестезия. История l l В 1860 Scherzer описал анестезию языка при жевании листьев коки В 1866 Richardson использовал распыление эфира на кожу для поверхностной анестезии

Местная анестезия. История l l l 29 декабря 1879 г. в Бонне в журнале "Архив физиологии человека и животных" Василий Константинович Анреп публикует статью, в которой впервые в мире описал местное анестезирующее действие кокаина. В. К. Анреп установил, что кокаин действует на все чувствительные нервные окончания, а не только на расположенные в слизистой оболочке первым стал вводить кокаин под кожу с целью местной анестезии. заложил теоретические основы современной местной анестезии. его исследования побудили к разработке и внедрению местного обезболивания в офтальмологию, хирургию, стоматологию и другие медицинские специальности

Местная анестезия. История l l З. Фрейд, будущий великий психиатр, в 1884 году в Венском терапевтическом журнале, пропагандировал кокаин как обезболивающее средство и лекарство от депрессии, расстройства пищеварения, астмы, различных неврозов, сифилиса, наркомании и алкоголизма. Одним из первых понял разрушительное действие кокаина на психику.

Местная анестезия. История l l Карл Колер в 1884 г. , преследуя цель отыскать местный анестетик, пригодный для глаза, проводил серию экспериментов, применяя хлорал, бромиды, морфин и другие вещества, В период работы интерном в Венской Общей больнице К. Коллер жил на одном этаже с Зигмундом Фрейдом, бывшим тогда также интерном. З. Фрейд предложил ему сотрудничать в исследовании физиологического действия кокаина, так как верил, что этот алкалоид мог бы использоваться в лечении морфийной наркомании

Местная анестезия. История l l При проведении экспериментов, совместно с З. Фрейдом, капля раствора кокаина попала в глаз К. Колеру С этого момента он начал разработку местной анестезии для различных областей медицины.

Местная анестезия. История l l Работа В. Анрепа была опубликована на 4 года раньше, чем работа К. Колера, в немецком журнале и на немецком языке Тем не менее во всем мире именно Колер считается основоположником местной анестезии.

Местная анестезия. История l l l В 1891 г. Квинке (Quincke) описал люмбальную пункцию В 1897 Braun обоснавал добавление эпинефрина к кокаину для уменьшения его токсичности 1908 – Bier – интравенозная анестезия 1914 Braun – первый учебник по местной анестезии 1931 Dogliotti описал технику эпидуральной анестезии

Местная анестезия. История. Россия. l l Не имея под рукой штата опытных наркотизаторов, провинциальные хирурги отдавали явное предпочтение местной анестезии. В столичных клиниках вопрос о замене несомненно вредного наркоза практически безвредной местной анестезией не стоял так остро. В руках опытных наркотизаторов хлороформ не представлял такой опасности, как в условиях земства. А оперировать спящего в комфортабельных условиях клиники для городских хирургов было более привычно. Да и психика больного при этом не страдала так, как она страдает при местной анестезии, когда человек становится невольным свидетелем собственной операции.

Местная анестезия. История. Россия. l l В 1902 году хирург П. А. Герцен (внук русского публициста и писателя), известный в медицинской среде как ярый сторонник наркоза, вдруг предпринял десять крупных операций под местной анестезией. в 1905 году ординатор Киевского военного госпиталя А. Я. Бердяев (близкий родственник Н. А. Бердяева) первый в России применил новокаин, позднее свою книгу об анестезии он даже предварил эпиграфом: «Где допустимо местное обезболивание, там недопустимо обезболивание общее» .

Валентин Феликсович Войно. Ясенецкий l В 1915 г. писал: «Я не ошибусь, если назову регионарную анестезию совершенным методом местной анестезии. На смену прежним неуклюжим и примитивным способам послойного пропитывания, даже анестезирующим раствором, всего, что надо резать, пришла новая, изящная и привлекательная методика местной анестезии, в основу которой легла глубоко рациональная идея прервать проводимость тех нервов, по которым передается болевая чувствительность из области, подлежащей операции.

Валентин Феликсович Войно. Ясенецкий l l Разработал прием, с помощью которого можно «поймать» седалищный нерв при его выходе из полости таза. «Один укол новокаина в эту точку, и — мечта хирурга — вся нога теряет чувствительность» Блокада срединного нерва на кисти Разработал блокаду 2 ветви тройничного нерва В 1917 г. защитил докторскую диссертацию на тему «Регионарная анестезия» .

А. В. Вишневский l l В 1932 г. разработал оригинальный метод местной анестезии – метод ползучего инфильтрата Разработал различные виды новокаиновых блокад Выполнил практически все возможные на тот момент операции под местной анестезией На заре врачебной деятельности работал в поселке Крутинка Омской области

Местная анестезия. История l l В течение почти трех десятилетий кокаин фактически оставался единственным средством местного обезболивания. Несмотря на высокую токсичность, кокаин, помимо инфильтрационного и терминального обезболивания, в конце XIX в. начали применять с целью проводниковой и спинальной анестезии. После синтеза новокаина [Эйнхорн, 1905], значительно менее токсичного по сравнению с кокаином, число сторонников местной и регионарной анестезии стало быстро расти.

Местные анестетики делят на две основные группы l l l сложные эфиры ароматических кислот с аминоспиртами (новокаин, дикаин, кокаин) амиды, в основном ксилидинового ряда (ксикаин, тримекаин, пиромекаин, маркаин и др. ). Анестетики второй группы, оказывающие сравнительно сильное и длительное действие при относительно низкой токсичности, находят все более широкое применение, постепенно вытесняя из практики средства первой группы.

Механизм действия l l l распространение возбуждения от рецепторов частности ноцицептивных, происходит в виде потенциала действия последний поддерживается на пути к ЦНС последовательным изменением трансмембранной проницаемости для Na+ и К+. Нарушение миграции этих ионов на этом или ином участке нервного волокна ведет к угнетению или полной блокаде проведения по нему возбуждения.

Механизм действия l l l Молекулы местного анестетика, раствор которого подведен к нерву, в силу высокой липотропности сосредоточиваются в большом количестве в мембранах нервных волокон нарушается функция так называемых каналов, через которые в обычных условиях под влиянием потенциала действия идет поток Na+ в клетку в связи с этим не происходит деполяризация мембраны и соответственно оказывается невозможным продвижение по волокну потенциала действия.

Механизм действия l l l При поступлении в кровь анестетики оказывают эндоанестетический эффект, который характеризуется торможением функции интероцепторов, синапсов, нейронов и других клеток. если дозы анестетиков не превышают допустимых, то снижение возбудимости этих структур не заключает в себе опасности. Более того, это повышает эффективность местной анестезии. при превышении допустимых доз могут быть опасные нарушения жизненно важных функций организма.

Положительные стороны l l Во время местной анестезии у больного сохраняется полное сознание. Во время местной анестезии у больного сохраняется спонтанное дыхание, кашлевой и глотательный рефлексы.

Положительные стороны l l Препараты для местного обезболивания во много раз менее токсичны по сравнению с большинством препаратов для общего обезболивания и правильно выбранных дозировках не оказывают негативного влиянии на паренхиматозные органы. Местное обезболивание можно сочетать с общей анестезией или потенцированием.

Отрицательные стороны l l l Не показана легко возбудимым и психически больным людям, а также детям. В некоторых случаях она даже осложняет течение операции, т. к. возникновение болей и возбуждение приводит к операционному шоку. У некоторых больных имеется аллергия к одному или нескольким местным анестетикам

Виды местной анестезии 1. 2. 3. Поверхностная Инфильтрационная Проводниковая, разновидность – регионарная анестезия.

Терминальная (поверхностная) анестезия l l l самый простой и доступный из всех рассматриваемых методов достигается нанесением раствора анестетика на слизистую оболочку путем смазывания, распыления или накапывания болевая чувствительность устраняется лишь в пределах слизистой оболочки, что и обусловливает возможность осуществления операций лишь на ней.

Терминальная (поверхностная) анестезия l l l Метод находит применение в отоларингологии, офтальмологии, стоматологии и при эндоскопических исследованиях. кокаин и дикаин, в связи с высокой токсичностью не используются предпочтение анестетикам амидной группы: пиромекаин - 2% раствор. Однократная доза 400 мг. С успехом можно использовать также 5% раствор ксикаина или тримекаина. За рубежом с этой целью успешно применяют маркаин.

Инфильтрационная анестезия l l l В район предполагаемого разреза инъецируют анестетик (обычно 0, 25— 0, 5% раствор), который прерывает восприятие болевой чувствительности рецепторными окончаниями нервов. производят инфильтрацию всех слоев тканей оперируемого участка.

Инфильтрационная анестезия l l В начале обезболивания тонкой иглой пропитывают кожу — образуется т. н. «лимонная корочка» затем толстой иглой послойно инфильтрируют ткани обезболивающим раствором: -подкожную жировую клетчатку, фасции и мышцы. -брюшину (плевру) -места нервных сплетений

Инфильтрационная анестезия l l линеарно (т. е. строго по кожному разрезу) Ромбовидно Циркулярно В ходе операции анестетик можно вводить дополнительно.

Метод «ползучего инфильтрата» l l разработал А. В. Вишневским в 1932 г. основной недостаток ранее разработанной техники проведения инфильтрационного обезболивания А. В. Вишневский видел в том, что раствор анестетика распространяется в тканях равномерно. При этом необходима послойная их инфильтрация на каждом очередном этапе операции, что отнимает у хирурга много времени и делает анестезию недостаточно эффективной.

Метод «ползучего инфильтрата» l l Особенностью способа ползучего инфильтрата является то, что используют не 0, 5%, а 0, 25% раствор новокаина анестетик вводят в большом количестве в соответствующие фасциальные пространства операционной области. формируют тугой инфильтрат, который распространяется на значительном протяжении по межфасциальным каналам, омывая проходящие в них нервы и сосуды. при этом действие анестетика на нервные пути проявляется не только в месте инъекции, но и на расстоянии от него низкая концентрация раствора анестетика и удаление в ходе операции части его, вытекающей в рану, практически исключает опасность интоксикации, несмотря на введение больших объемов.

Метод «ползучего инфильтрата» l l l Инфильтрация кожи, подкожной клетчатки После рассечения кожи и подкожной клетчатки создают тугой инфильтрат под апоневрозом и далее в следующем фасциальном ложе; хирург попеременно работает шприцем и скальпелем.

Метод «ползучего инфильтрата» l l Преимущество метода А. В. Вишневского - гидравлическая препаровка: раздвигая сращения, она облегчает выделение пораженных органов. А. В. Вишневский детально разработал методику местной анестезии для всех известных операций, сочетая инфильтрационную анестезию с блокадой нервный корешков и проводниковой анестезий.

Проводниковая анестезия l l При проводниковой анестезии блокируется передача болевой импульсации по ветвям (стволам) нервов и их сплетениям. Сходно действуют блокады, которые относят к проводниковой анестезии

Проводниковая анестезия l l l Методы: эндоневральный (анестетик вводят непосредственно в ткань нерва) периневральный (анестетик вводят вокруг нерва)

Проводниковая анестезия l l При операциях на пальцах метод Оберста— Лукашевича. При операциях на верхних конечностях применяют анестезию плечевого сплетения по методу Куленкампфа, В стоматологии для экстракции зубов используют анестезию мандибулярного нерва. При операциях на грудной клетке и при травмах с множественными переломами ребер проводят блокаду межреберных нервов

Проводниковая анестезия l l l Внутрикостная Применяют также внутривенную или внутриартериальную анестезию конечности При спинальной, перидуральной и сакральной (копчиковой) анестезии воздействуют на корешковые окончания спинного мозга, блокируя в них проведение и восприятие импульсов.

Спинномозговая (интрадуральная) анестезия. l l Введение анестетика в субарахноидальное пространство позвоночного канала – под твердую мозговую оболочку - в спинномозговую жидкость. Полная анестезия области с частичным мышечным расслаблением при сохраненном сознании.

Спинномозговая анестезия. Осложнения. l l l Возможен паралич симпатических вазоконстрикторов с падением артериального давления. Высокое распространение анестетика в спинальном пространстве (до продолговатого мозга) может вызвать нарушение дыхания вследствие паралича дыхательного центра. При нарушении техники возможно повреждение спинного мозга

Перидуральная (эпидуральная) анестезия. l l Page (1920) и Dogliotti (1925), Введение анестетика в перидуральное пространство – между твердой мозговой оболочкой и периостом, в котором он омывает корешки спинного мозга. Доза анестетика в 10 раз выше, чем при спинномозговой анестезии Возможно продленное введение анестетика через катетер в перидуральном пространстве

Препараты для местной анестезии Новокаин l l применяют для блокад и всех видов местного обезболивания, кроме поверхностной анестезии, (слабо всасывается через слизистые оболочки и кожу) Действует не более 30 -40 мин для продления действия к раствору новокаина прибавляют гидрохлорид адреналина (1 капля 0, 2% раствора на 5— 10 мл раствора новокаина) Максимальная доза – 2, 0 г, что соответствует 800 мл 0, 25% раствора.

Препараты для местной анестезии Ксикаин (лидокаин) l l l По сравнению с новокаином дает более выраженный местноанестетический эффект, незначительно превосходя его по токсичности. Используют следующие растворы ксикаина: 0, 25% —для инфильтрационной и внутрикостной анестезий, 1— 2%—для проводниковой, эпидуральной и спинномозговой анестезии, 5% — для проведения терминальной анестезии. менее выраженное, чем у новокаина, аллергогенное свойство.

Препараты для местной анестезии l l Тримекаин несколько уступает ксикаину в местноанестетическом эффекте. Пиромекаин - предназначен в основном для терминальной анестезии. В этом отношении пиромекаин не уступает дикаину и значительно превосходит кокаин. Токсичность же его значительно ниже. Для анестезии слизистых оболочек пиромекаин используют в 2% растворе в дозе до 20 мл.

Препараты для местной анестезии Бупивакаин (маркаин) l l l дает наиболее сильный и длительный эффект (до 8 часов) 2— 3 раза превосходит ксикаин по местноанестезирующему действию используют в основном для проводниковой, эпидуральной и спинномозговой анестезий в виде 0, 5% раствора.

Футлярная новокаиновая блокада l l На плече из двух точек — на передней и на задней поверхностях. Спереди иглу проводят через двуглавую мышцу. Достигнув острием иглы кости, наполняют 0, 25% раствором новокаина мышечный футляр до получения тугого инфильтрата (50— 70 мл). Затем аналогичным образом заполняют раствором анестетика задний мышечный футляр. При операциях на кисти и в области лучезапястного сустава новокаиновую блокаду производят на предплечье также из передней и задней точек с введением по 30— 40 мл раствора в передний и задний футляры мышц.

Футлярная новокаиновая блокада l l На бедре из одной точки в средней трети, по наружной поверхности. Иглу проводят до бедренной кости. Затем отступают от нее на несколько миллиметров и инъецируют 150— 180 мл 0, 25% раствора новокаина На голени блокаду производят аналогичным образом, но из двух точек — на внутренней и наружной поверхностях. Из каждой точки вводят по 80— 100 мл раствора анестетика в мышечные футляры соответственно сгибателей и разгибателей стопы.

Футлярная новокаиновая блокада l l l Максимальный анестетический эффект при футлярной блокаде проявляется через 10— 15 мин достигаемая при этом степень анестезии часто оказывается недостаточной для выполнения операции вмешательства при операциях на конечностях такая блокада может служить лишь одним из компонентов анестезиологического обеспечения.

Пресакральная блокада l l l в положении на боку с поджатыми к животу ногами, иглу вводят между копчиком и прямой кишкой по средней линии с выходом, 150— 200 мл 0, 25% раствора новокаина тугой инфильтрат распространяется в подфасциальном пространстве, омывает все выходящие через сакральные отверстия нервные стволы достигается лишь частичное снижение болевой чувствительности в иннервируемой этими корешками области.

Шейная вагосимпатическая блокада l l иглу вкалывают у заднего края грудиноключичнососцевидной мышцы, непосредственно выше или ниже перекрещивающейся с ней наружной яремной вены, продвигают кверху и медиально, в направлении передней поверхности позвонков, вводя 40— 60 мл 0, 25% раствора новокаина. используют преимущественно при тяжелой травме груди и после больших операций на органах грудной полости с целью уменьшения болевого синдрома и профилактики рефлекторных нарушений дыхания и кровообращения.

Поясничная паранефральная блокада l l l Местом укола иглы является угол между прямой мышцей спины и XII ребром. После прокола околопочечной фасции игла оказывается в околопочечной клетчатке. Свидетельством правильного положения ее является прекращение обратного поступления вводимого раствора анестетика при соединенном от иглы шприце. Введенный в количестве 80— 100 мл 0, 25% раствор новокаина распространяется в область локализации почечного и солнечного сплетений, достигая чревных нервов.
обезболивание 11.ppt