BÖBREK TRANSPLANTASYONU Hasta seçimi Primer Böbrek hastalığı? Tekrarlama


BÖBREK TRANSPLANTASYONU

Hasta seçimi Primer Böbrek hastalığı? Tekrarlama olasılığı fazla olanlar FSGS, MPGN Tip II, HUS-TTP,Henoch-schönlein nefriti, IgA nefropatisi….. Özel sorunlu patolojiler - Kollajen doku hast., vaskülitler - Diabetes mellitus - Amiloidozis

Transplantasyon öncesi rutin ve seçici değerlendirmeler Rutin Seçici Tam öykü ve fizik muayene Egzersiz treadmil Tam kan sayımı ve biyokimyasal panel ekokardiyografi Kanama testleri Mamografi Kan grubu İnvaziv olmayan vasküler HbsAg, HbsAb, Anti-HCV, VDRL, HIV incelemeler CMV, EBV, HSV, PPD Alt GİS endoskopisi Abdominal ve pelvik ultrasonografi PSA Pelvik muayene ve papanicolau simir VZV, toksoplazmozis Akciğer ve ön yüz sinüs grafisi İmmunelektroforez Diş fokal odak taraması Koroner anjiyografi Elektrokardiyografi Doku tiplendirmesi ve PRA Üst GİS endoskopisi Retrograd sistografi Psikiatrik değerlendirme

Böbrek Transplantasyonunda kontrendikasyonlar Progresif karaciğer hastalığı (sirotik proçes) Malignite Kardiyomiyopatiler Kronik solunum yetmezliği Yaygın vasküler hastalık (koroner,serebral,periferik ateroskleroz) Kontrolü güç kronik infeksiyon (Tbc, osteomiyelit, yaygın bronşektazi…) Aktif ve kontrol edilemiyen viral infeksiyon (HIV,Hepatit B ve C …) Koagülasyon bozukluğu Düzeltilmesi olanaksız aşağı üriner sistem anatomik veya fonksiyonel patolojileri (üretra ve mesane düzeyinde) Ciddi mental gerilik Kontrol altına alınamıyan psikoz, alkolizim, ilaç alışkanlıkları

Bilateral veya unilateral nefrektomi endikasyonları Böbreklerin kronik infeksiyon odağı olması (hidronefroz,nefrolitiyazis, polikistik böbrek, veziko-üreteral reflü…) Aşırı hematüri ve proteinüri Anti-GBM hastalığı Böbrek tümörleri Renine bağımlı kontrolü güç hipertansiyon

Organ Vericileri Canlı Donör (canlı verici) Kadavra Donörü (ölü verici)

Kalp atımı olan kadavra donörü Değişik nedenlerle, geri dönüşü olmayan beyin ölümü gelişmiş, spontan solunumu olmayan, solunumu volüm respiratörü ile devam ettirilen, kalp atımı, kan basıncı gibi diğer vital fonksiyonları medikal destek tedavisi ile sürdürülebilen, tıbben ölmüş insanlardır. Tıbbi ölüm = Beyin ölümü

Tıbbi Ölüm Tanı Kriterleri Fonksiyonların durması Serebral kortikal fonksiyonların olmaması Beyin sapı fonksiyonlarının olmaması Medüller fonksiyon kaybı Geri dönüşümsüzlük Komanın nedeninin belirlenmesi Her hangi bir beyin fonksiyonunun iyileşebilme olasılığının ekarte edilmesi Uygun bir peryod içinde (6-12 saat) yapılan tüm tedavilere karşın, bütün beyin fonksiyonlarının durmasının devam etmesi

Tıbbi ölüm tanısında dikkat edilmesi gereken durumlar İlaç intoksikasyonları Metabolik beyin ölümü Hipotermi (< 32o C) Çocuk (< 5 yaş) Şok Nöromusküler blokaj

Beyin sapı fonksiyon kaybı klinik kriterleri Pupiller yanıt (kranyal sinirKS- I-III) Fiks pupil dilatasyonu Kornea refleksi yanıtsızlık (KS- V,VII) Okülosefalik ve okülovestibüler refleks (KS- VIII) Supraorbital basıya yüz hareketlerinin yanıtsızlığı Kulağın soğuk su irrigasyonuna göz hareketlerinin yanıtsızlığı

Medüller fonksiyon kaybı klinik kriteri Apne Testi Koma hali ve apnenin 6-12 saatten beri devam ediyor olması Volüm respiratöründen ayrıldıktan sonra, intratrakeal kateter ile 3-10 dakika, dakikada 6 lt. %100 oksijen verilir. Bu zaman içinde spontan solunumun geri dönmemesi

Tıbbi ölüm tanısında laboratuvar gereksinimleri Tıbbi ölüm kararının hızlı verilmesi gerekiyorsa ( <12 saat) Beş yaşından küçük çocuk donör adayları Ciddi yüz travması olanlar Metabolik beyin ölümü İlaç intoksikasyonları Tıbbi ölüm nedeni bilinmiyorsa

Tıbbi ölüm tanısında laboratuvar testleri Radyonüklid beyin sintigrafisi Dört damar serebral anjiyografi Transkranyel renkli doppler ultrasonografi TIBBİ ÖLÜM=SEREBRAL AVASKÜLARİZASYON

Donör kontrendikasyonları Düşük grade primer beyin tümörleri ve bazal hücreli cild kanseri dışında malignite Yaygın organ komplikasyonlu diyabetes mellitus Ciddi ve yaygın ateroskleroz Ciddi hipertansiyon öyküsü ve hedef organ değişikliği Kontrolü güç akut ve kronik infeksiyon ( HIV,tbc,..), sepsis Böbreğe özgü patolojiler (parankimal hastalık, travma....) Altmışbeş yaşının üstü
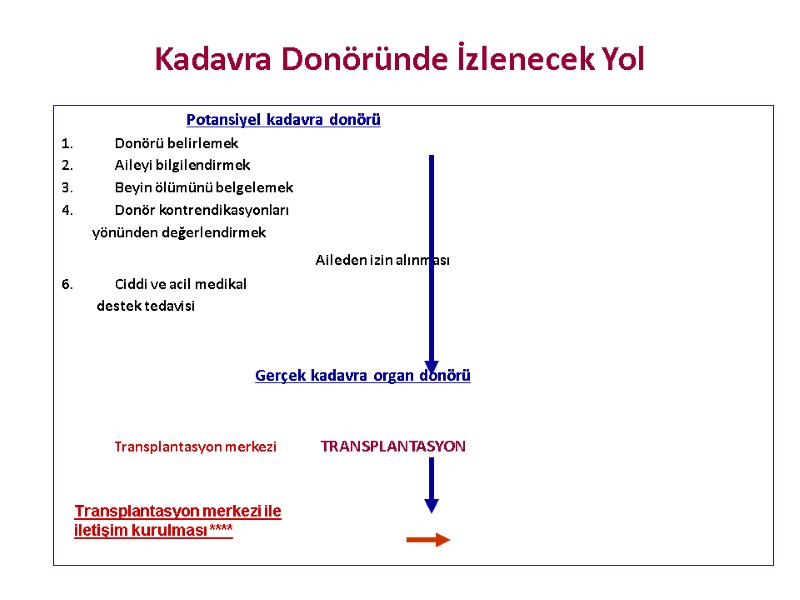
Kadavra Donöründe İzlenecek Yol Potansiyel kadavra donörü Donörü belirlemek Aileyi bilgilendirmek Beyin ölümünü belgelemek Donör kontrendikasyonları yönünden değerlendirmek Aileden izin alınması Ciddi ve acil medikal destek tedavisi Gerçek kadavra organ donörü Transplantasyon merkezi TRANSPLANTASYON Transplantasyon merkezi ile iletişim kurulması ****

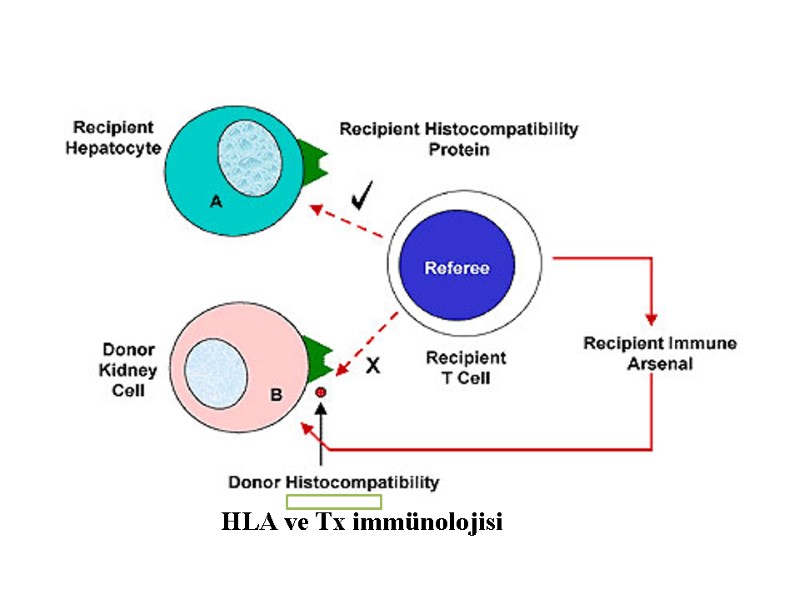
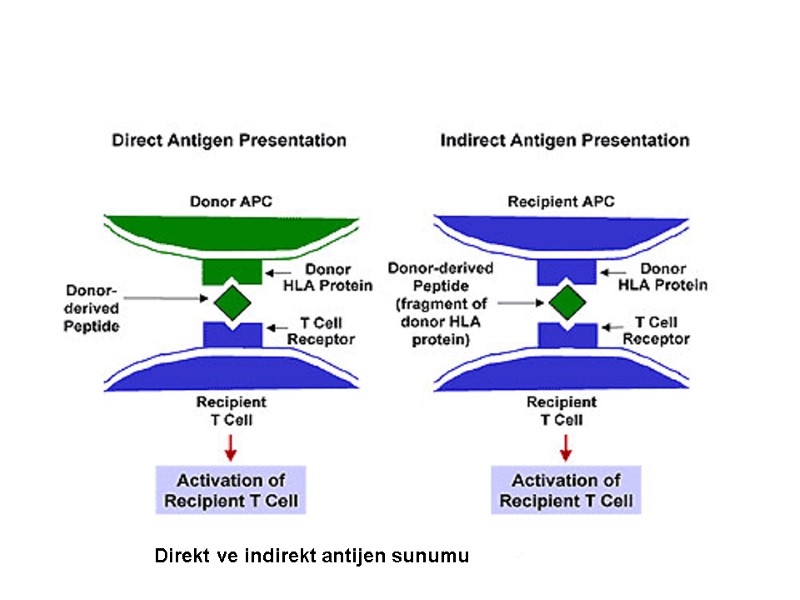
Alıcı ve verici arasında immunolojik değerlendirme Kan grubu uyumu ( Kan transfüzyonunda geçerli olan kurallar ) Doku tiplendirmesi ve uyumu Lenfosit cross match (LCM) testi Kadavra organı bekleyen hastalarda PRA testi ( PRA-Panel reaktif antikor)
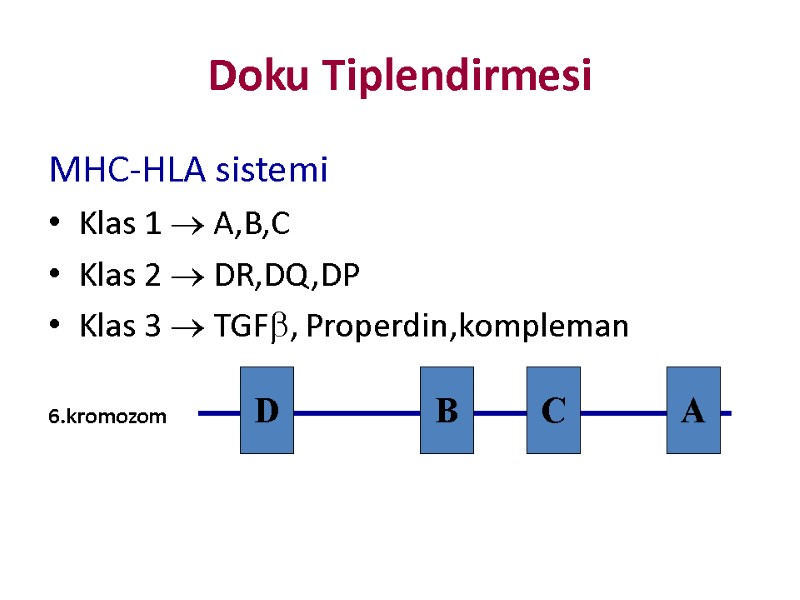
Doku Tiplendirmesi MHC-HLA sistemi Klas 1 A,B,C Klas 2 DR,DQ,DP Klas 3 TGF, Properdin,kompleman 6.kromozom D D B C A

Alıcı ve verici arasında immunolojik değerlendirme Kan grubu uyumu ( Kan transfüzyonunda geçerli olan kurallar ) Doku tiplendirmesi ve uyumu Lenfosit cross match (LCM) testi Kadavra organı bekleyen hastalarda PRA testi ( PRA-Panel reaktif antikor)
Ex-vivo soğuk perfüzyon
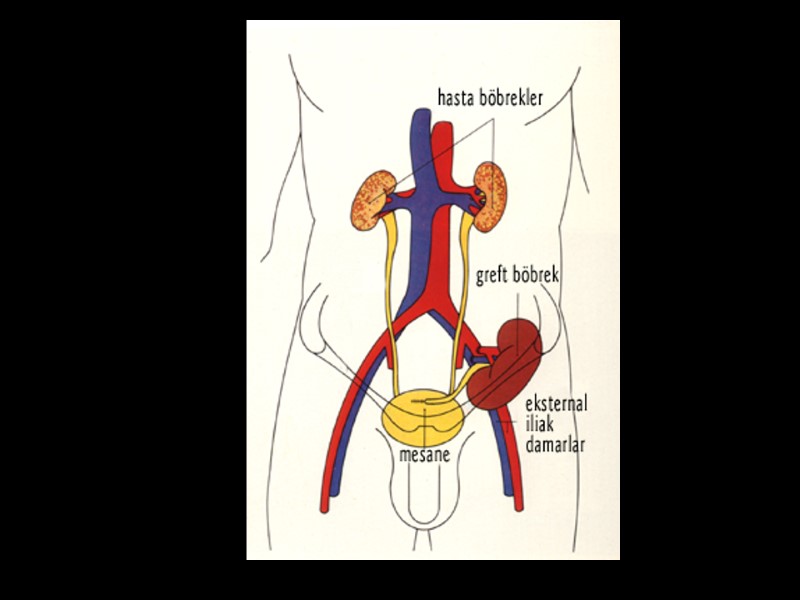
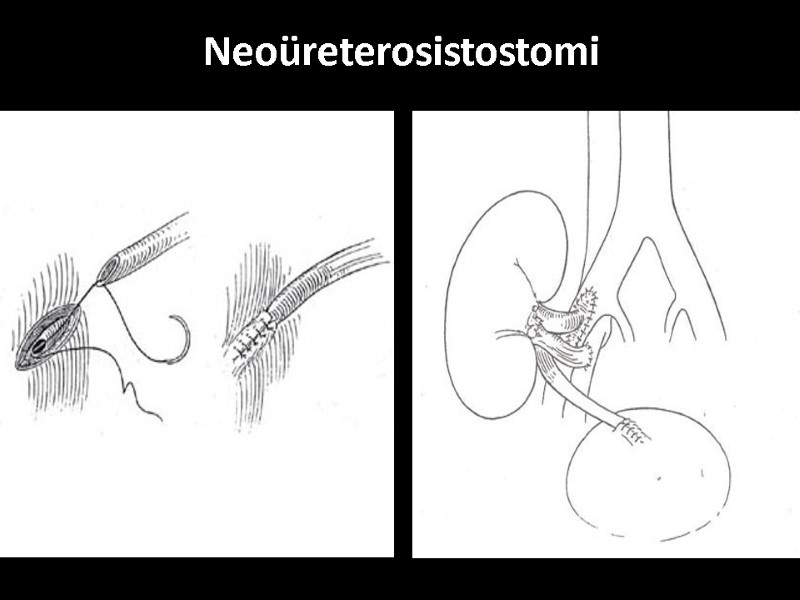
Neoüreterosistostomi
HLA ve Tx immünolojisi
Direkt ve indirekt antijen sunumu
Antijene Th ve Tc yanıtı
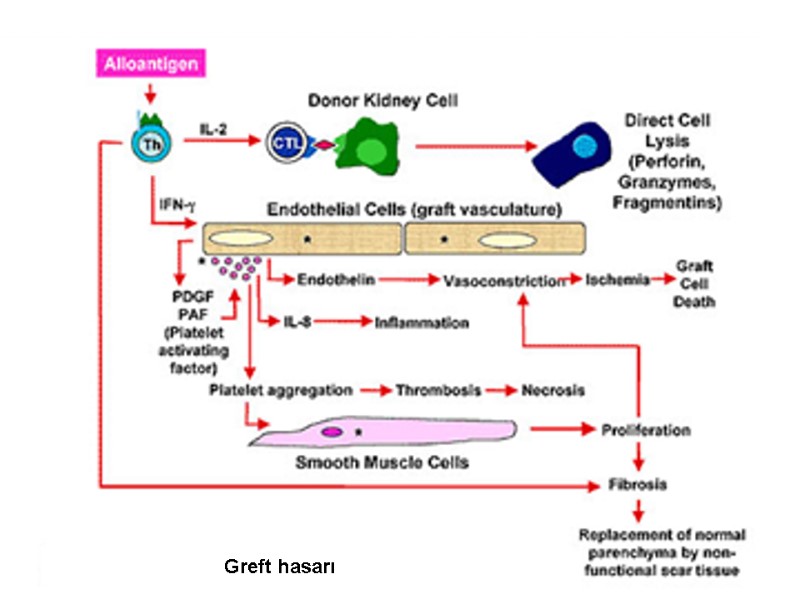
Greft hasarı

İmmunsupresif tedavi Non-spesifik immunsupresyon Spesifik immunsupresyon

Non-spesifik immunsupresyon Prednizolon Azathioprine Cyclosporine (CsA) Tacrolimus (Prograf) Mycophenolate Mofetil (MMF-CellCept) Sirolimus (Rapamycin) Belatacept

Prednizolon Gen transkripsiyonunu inhibe eder Makrofajlarda : TNF ,IL-1 ecosanoid yapımını azaltır Mononükleer hücrelerde : IL-6 transkripsiyonunu inhibe eder T hücrelerinde : IL-2 gen aktivasyonunu önler

Prednizolon yan etkileri Hipertansiyon İnfeksiyon Hiperlipidemi, hiperglisemi Peptik ülser İyatrojenik cushing Gelişme geriliği Osteoporoz-osteonekroz (femur başı) Miyopati Pankreatit

Azathioprin 6-mercaptopurin derivesidir.DNA ve RNA sentezini inhibe ederek antiproliferatif etki ve lenfositlerde immun yanıtsızlığa neden olur. Toksik etkileri: - Kemik iliği toksisitesi - Hepatotoksisite - İnfeksiyon - Malignite (lenfoma)

Cyclosporin (CsA) T-Helper hücrelerinde cyclophilin ile kompleks oluşturarak calcineurin inhibisyonu yapar. IL-2 sentezini bloke ederek, sitotoksik T hücre oluşumunu engeller.

Cyclosporin toksik etkileri (1) Nefrotoksisite Akut (geri dönüşümlü): - Arter ve arteriollerde endotelial hasar - Vazokonstriksiyon( endotelin ve tromboxan) - İskemik akut böbrek yetmezliği (ATN) Kronik (geri dönüşümsüz) : - Kronik vaskülopati - Tübülo-interstisyel fibrozis (TGF-β etkili) - Kronik transplant nefropatisi

Cyclosporin toksik etkileri (2) Hepatotoksisite Hipertrikozis Hipertansiyon Hiperglisemi, hiperkolesterolemi, hiperürisemi Hiperpotasemi Hiperkoagülabilite, HUS(hemolitik üremik send.) Malignite (Kaposi sarkomu) Tremor, konvülziyon, depresyon, psikoz Bulantı, kusma Osteonekroz (femur başı)

Tacrolimus Cyclosporin ile benzer etki mekanizmasına sahiptir.Hücre içi FKBP immunofilin ile birleşerek calcineurin inhibisyonu yapar. IL-2 sentezini bloke ederek sitotoksik T hücre oluşumunu engeller. Humoral immun sistem üzerinde de baskılayıcı etkisi vardır.

Tacrolimus toksisitesi Akut ve kronik nefrotoksisite Hepatotoksisite D.Mellitus Hipertansiyon Hiperpotasemi Hiperürisemi Hiperkolesterolemi Tremor, konvulziyon, depresyon Malignite Bulantı, kusma

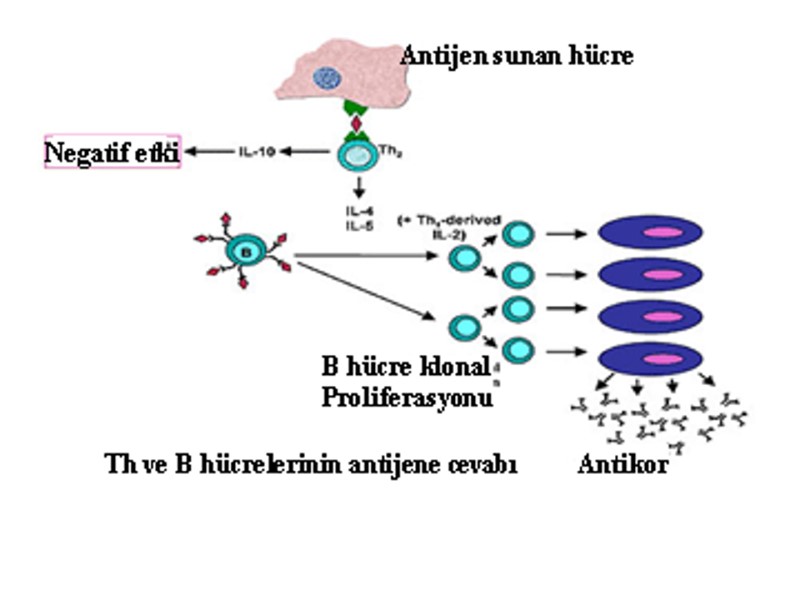
Mycophenolate Mofetil (MMF) İnosine monophosphat dehidrogenaz enziminin geri dönüşlü inhibitörüdür. DNA sentezi üzerinden T ve B lenfositlerinin proliferasyonunu baskılar. B lenfositlerinden antikor oluşumunu baskılar. Lenfosit ve monositlerde glikoproteinlerin glikolizasyonunu baskılar.

MMF toksik etkileri İnfeksiyon ( IgG düşüklüğü) Kemik iliği toksisitesi Diyare Karın ağrısı, bulantı, kusma

Sirolimus (Rapamycin) Everolimus Hücre içi FKBP proteinine bağlanır, ancak calcineurine inhibisyonu yapmaz Uyarılmış T hücrelerinde hücre içi IL-2 sinyal taşıyıcılarını bloke eder IL-2 nin hedef hücre etkisini engeller m-TOR (mammalian target of rapamycin) inhibitörüdür

Sirolimus toksik etkileri Hepatotoksisite Santral sinir sistemi toksisitesi Hiperlipidemi Hipertansiyon Anemi, trombositopeni Hipopotasemi Karın ağrısı, diyare Yara iyileşmesinde gecikme

Sirolimus ve malignite p70S6 kinaz, IL-10, VEGF(A ve C) supresyonu yaparak tümör gelişimini ÖNLER

Belatacept Bir füzyon proteinidir. İmmun bağımlı rejeksiyonu koordine eden T hücrelerinin aktivasyonuna neden olan co-stimulasyon’u, bazı immun sistem hücreleri(örneğin antijen sunan hücreler) yüzeyindeki özel bölgelere bağlanarak bloke eder. IV uygulanır.

Belatacept T-hücre aktivasyonunda etkisi hücre dışında olduğu için, hücre içi etki gösteren calcinörin inhibitörlerinin diğer hücreler üzerinden yaptığı yan etkiler (HT,diyabet,dislipidemi,…) daha az olmaktadır. PTLD görülme sıklığı daha fazla bulunmuştur.
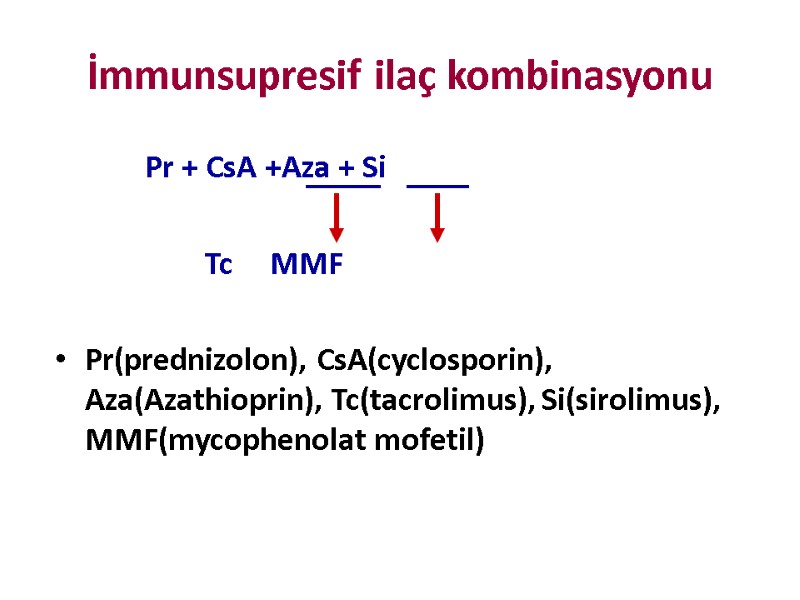
İmmunsupresif ilaç kombinasyonu Pr + CsA +Aza + Si Tc MMF Pr(prednizolon), CsA(cyclosporin), Aza(Azathioprin), Tc(tacrolimus), Si(sirolimus), MMF(mycophenolat mofetil)

Spesifik immunsupresyon (İmmun tolerans) Aktarılacak organın kişiye uyarlanması (genetik manuplasyonlar) Alıcı-verici arasında immun uyum (chimerisim) Alıcıda medikal yöntemler ile immun tolerans oluşturma

Spesifik immunsupresyon (İmmun tolerans) Aktarılacak organın kişiye uyarlanması (genetik manuplasyonlar) Alıcı-verici arasında immun uyum (chimerisim) Alıcıda medikal yöntemler ile immun tolerans oluşturma

Chimerism ile immun tolerans Random kan transfüzyonu Donör spesifik kan transfüzyonu (DST) Dezavantajları - Duyarlaşma - İnfeksiyöz kontaminasyon Kemik iliği transfüzyonu

Spesifik immunsupresyon (İmmun tolerans) Aktarılacak organın kişiye uyarlanması (genetik manuplasyonlar) Alıcı-verici arasında immun uyum (chimerisim) Alıcıda medikal yöntemler ile immun tolerans oluşturma

Medikal immun tolerans Poliklonal immunglobulinler - ATG, ALG Monoklonal immunglobulinler - OKT3 (anti-CD3 antikor) - Basiliximab (chimeric-IL2 resept. blokeri) - Daclizumab (humanize IL2 resept.blokeri) - Anti-B Hücre(anti-CD20) Antikor (rituximab) - Anti-CD52 antikor ((Campath-1H) (alemtuzumab) - Anti-ICAM1 antikor - Anti-B7CD28 antikor - Anti-LFA1 antikor

Poliklonal antikorlar(ATG, ALT) Sistemik etkilidir. T lenfosit sayısını azaltır.Fonksiyonunu ve proliferasyonunu engeller. Yan etkileri - Lökopeni, febril nötropeni, ateş, infeksiyon - Anaflaksi - Malignite insidansında artma - Trombositopeni, lokal tromboflebit - Antikor oluşumu

Monoklonal immun globulinler Basiliximab (Simulect) - kimerik Daclizumab ( Zenepax) - Humanize - IL-2R’ yı spesifik olarak bloke ederler Anti-CD52 antikor (Campath-1H) (alemtuzumab) Anti-B Hücre Antikor (rituximab)

Anti-CD52 antikor (Campath-1H) (alemtuzumab) İndüksiyon amaçlı kullanılmaktadır Yan etkileri: Hipotansiyon, ateş, bronkospazm, döküntüler, ARDS, kardiak arrest ve aritmilere neden olabilmektedir

Böbrek transplantasyonu komplikasyonları Erken dönem komplikasyonları ( ilk 3 ay ) Geç dönem komplikasyonları ( 3 aydan sonra )

Böbrek Tx erken dönem komplikasyonları Greft fonksiyonunda gecikme Greft fonksiyonunda bozulma İnfeksiyon Hematolojik komplikasyonlar Hipertansiyon, kardiyovasküler komplik. D.Mellitus Gastrointestinal sistem komplikasyonları Hepatik komplikasyonlar

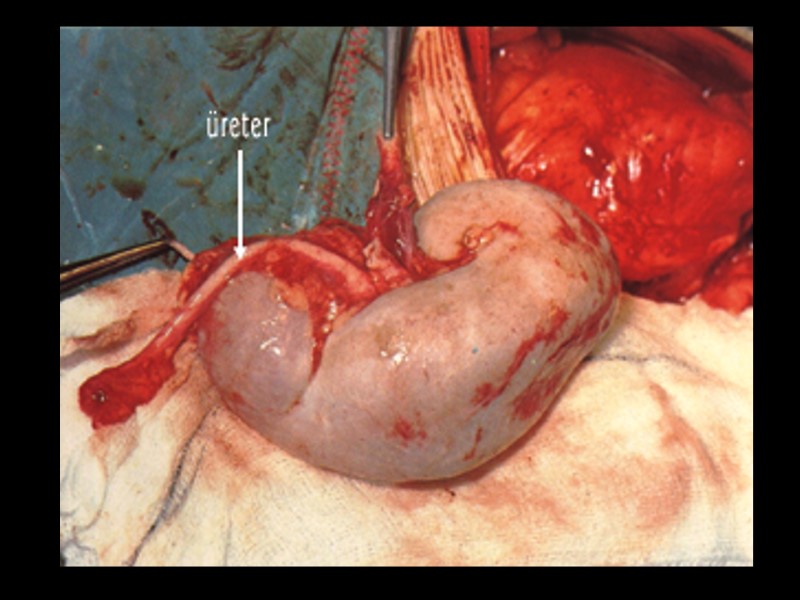
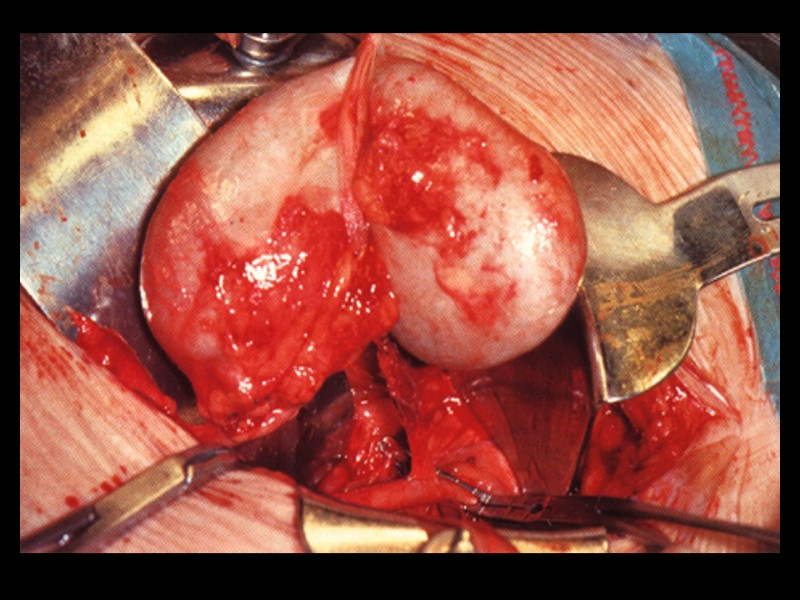
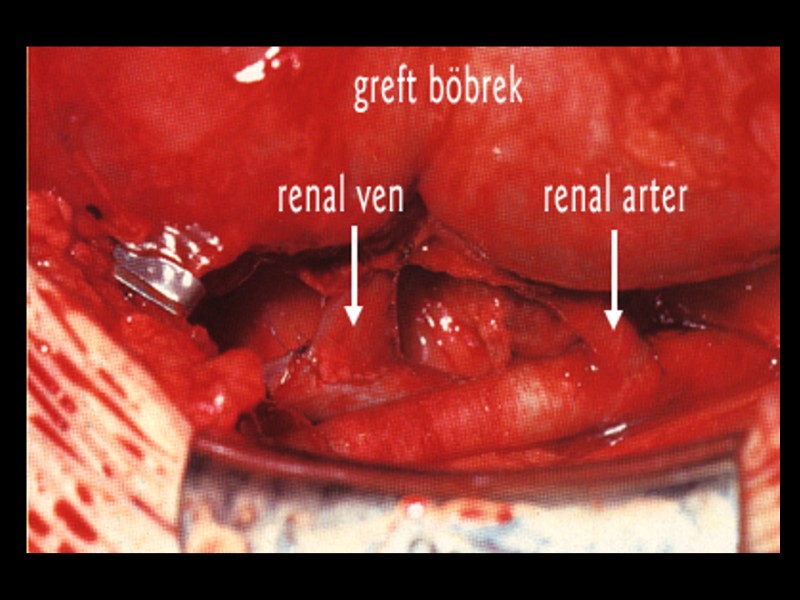
Greft fonksiyonunda gecikme Akut cerrahi komplikasyonlar - Renal arter anastomoz darlığı - Renal ven trombozu - Arter-ven anastomoz kan kaçağı Akut ürolojik komplikasyonlar - Üreter obstrüksiyonu(anastomoz darlığı,pıhtı) - Üriner anastomoz kaçağı - Üreter alt ucu nekrozu Akut tübüler nekroz (ATN)

Böbrek Tx ATN nedenleri Donörde hipovolemi,hipotansiyon Sıcak ve soğuk iskemi zamanı uzaması Travmatik ve güç nefrektomi Donöre nefrotoksik ilaçların verilmesi Akut cerrahi ve ürolojik komplikasyonlar Operasyon sırasında nefrotoksik ilaçlar (CsA, Tacrolimus,...) Alıcıda hipovolemi, hipotansiyon

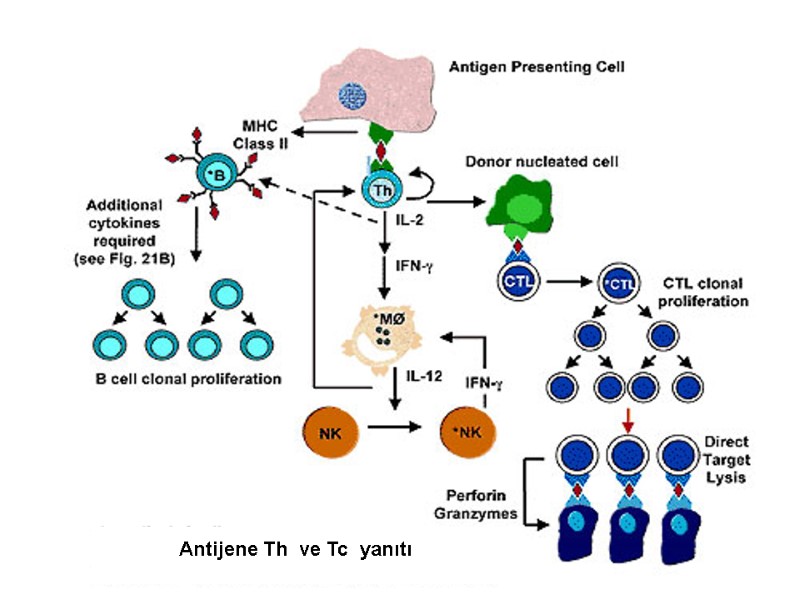
Rejeksiyon Hiperakut rejeksiyon Akut rejeksiyon - Akselere-vasküler tip - İnterstisyel-hücresel tip Kronik rejeksiyon (antikor bağımlı)

Hiperakut rejeksiyon Alıcıda bulunan vericinin HLA antijenlerine karşı gelişmiş sitotoksik antikorların neden olduğu humoral immun yanıttır (önceden duyarlaşma) Akut renal arteryel-arteriyoler vazospazm, tromboz ve nekroz ile karakterizedir Tedavisi yoktur Greft nefrektomi gereklidir

Akselere-vasküler tip akut rejeksiyon Tx dan sonra ilk 1-2 hafta içinde görülür Antikor ve kompleman bağımlı akut inflamasyondur Klinik tablo: Akut greft fonksiyon kaybı, sıklıkla CMV inf. Hematüri,oligüri,Na-sıvı retansiyonu, ödem Ağrılı büyük greft böbrek, ateş, hipertansiyon akut faz reaktanlarında artış, DİC gelişebilir, Kesin tanı greft böbrek biyopsisi

Akut vasküler rejeksiyon tedavi %80 geri dönüşümlü değildir. Pulse metil prednizolon 500 mg/gün/3 gün Yanıt yok - poliklonal immunglobulin (ATG, ALG) - Monoklonal immunglobulin (rituximab) (Campath-1H) - İmmunabsorban plazmaferez Yanıt yok Greft nefrektomi

Akut hücresel rejeksiyon İlk 3-6 ay içinde en sık görülür T hücre aktivasyonu sonucu gelişmektedir Tedavi edilebilir rejeksiyon tipidir Erken tanı ve tedavi geri dönüşümde önemlidir. Akut inflamasyon bulguları ile ortaya çıkar. Subklinik şekilleri asemptomatiktir.

Akut hücresel rejeksiyon tanı kriterleri Oligüri Na-sıvı retansiyonu, ödem,HT,kilo artışı BUN, Kr. Artışı Sedimentasyon, CRP artışı Lökositoz ve formülde blastik dönüşüm Proteinüri,lenfositüri,lizozimüri Greftin ağrılı büyümesi Nedeni açıklanamıyan ateş Greft böbrek biyopsisi

Akut hücresel rejeksiyon ayırıcı tanı Akut tübüler nekroz (ATN) CsA, Tacrolimus toksisitesi İnfeksiyon
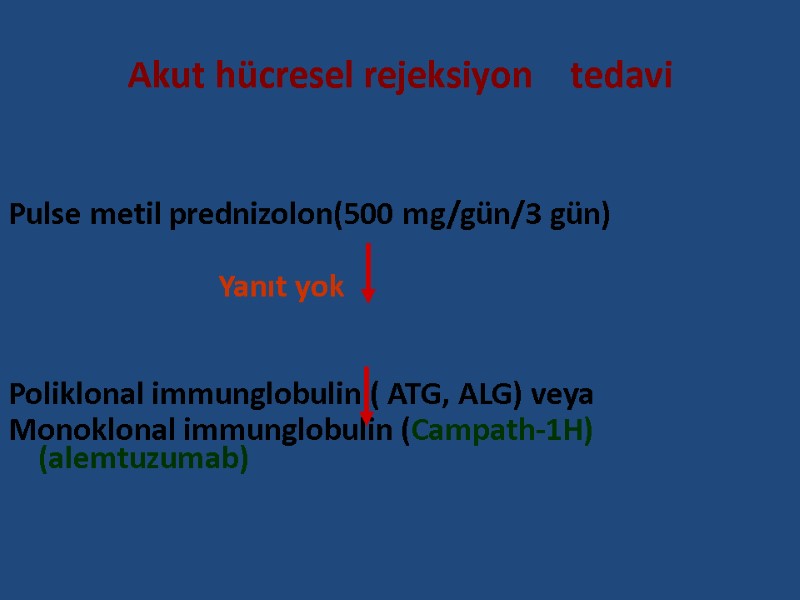
Akut hücresel rejeksiyon tedavi Pulse metil prednizolon(500 mg/gün/3 gün) Yanıt yok Poliklonal immunglobulin ( ATG, ALG) veya Monoklonal immunglobulin (Campath-1H) (alemtuzumab)

Böbrek Tx sonrası sık infeksiyonlar Viral - CMV, EBV,HSV,VZV,polyoma, influenza, HBV, HCV Bakteriyel - Tüberküloz, nocardia, pneumocystis carinii, konvansiyonel bakteriler(streptokok,pnömokok, gram negatifler), Fungal - Candidia, aspergillus, cryptococcus

Böbrek Tx sonrası hematolojik komplikasyonlar Anemi - Fe, B12, Folik asit eksikliği - Greft fonksiyon bozukluğu - Kemik iliği baskılanması (azathioprin, MMF) - ACE-i, ARB Polisitemi Lökopeni, trombositopeni - Azathioprin,MMF,ATG, ALG - Viral infeksiyonlar (CMV,...) Lökositoz (Akut rejeksiyon, infeksiyon)

Böbrek TX sonrası kardiyovasküler komplikasyonlar Akut MI Perikardit Kalp yetmezliği Hipertansiyon - Native böbrekler - Rejeksiyon - İmmunsupresif ilaçlar(steroid, CsA,Tac) - Renal arter anastomoz darlığı - Donörde hipertansiyon - Primer böbrek hastalığının tekrarlaması

Böbrek Tx sonrası pulmoner komplikasyonlar İnfeksiyon Pulmoner emboli Pulmoner ödem Akut bronkospazm Medikasyonlar ( ATG, ALG)

Böbrek Tx sonrası D.Mellitus Gelişme oranı %5-20 İnsülin gereksinimi %50 Nedenleri: - Tacrolimus - CsA - Kortikosteroid - Genetik - Pankreatit

Böbrek Tx sonrası GİS komplikasyonları GİS kanamaları (kortikosteroid) İnfeksiyon - Kolon divertiküliti ve perforasyonu - Bakteriyel, fungal, viral GİS infeksiyonları Akut pankreatit - İnfeksiyöz, non-infeksiyöz(medikasyon) P.ulkus Karın ağrısı,distansiyon,diyare,konstip. - MMF, CsA,Tac.

Böbrek Tx sonrası hepatobiliyer komplikasyonlar İnfeksiyöz hepatit - HBV, HCV, CMV Toksik hepatit - Azathioprin, CsA, Tac. Kolestaz, kolanjit, kolelitiazis - CsA, Tac.,Aza., infeksiyon

Böbrek Tx geç dönem komplikasyonları Malignite Kardiyovasküler Kemik ve mineral metabolizması Hiperürisemi-gout Kronik transplant nefropatisi

Böbrek Tx sonrası sık görülen maligniteler Skuamoz hücreli cild karsinomu Post-transplant lenfoproliferatif hastalık (PTLD) (lenfoma) - EBV, ATG, CsA, Tac, MMF,Azathioprin - Sıklıkla ekstranodal tutulum vardır Kaposi sarkomu Soliter tümörler (akciğer,kolon, hepato-biliyer,serviks, meme, prostat)

Artan malignite nedenleri Viruslara karşı immun defekt Neoplastik hücrelerin kontrolünde bozulmuş immun sistem Tümör progresyonuna neden olan sitokinlerin(TGF β1,IL-10,VEGF) artışı Genetik faktörler Kanserojenik faktörler ile temas Uzun süreli kronik diyaliz uygulaması

Malignite insidansında artış 20 kat- Cild kanseri,Kaposi sarkomu, non-hodgkin lenfoma 15 kat- renal cell Ca 5 kat- Melanom,lösemi,hepatobiliyer, serviks ve vulvovaginal Ca 3 kat- testiküler ve mesane Ca 2 kat- diğer soliter tümörler Kadın hastalarda meme Ca’da %25-30 AZALMA

Tx sonrası geç dönem kardiyovasküler komplikasyonlar Hiperlipidemi (%20-60) - Kortikosteroid,CsA,D.Mellitus,obezite, homosistein - Hedef LDL < 100 mg/dl olmalıdır - T.Kol>240, LDL>160, Trig>170 mg/dl tedavi Hızlanmış ateroskleroz - İleri dönemde en önemli ölüm nedeni KKH-Mİ - Greft böbrekte ateromatöz kronik hasar Kronik kontrolsüz hipertansiyon

Böbrek Tx sonrası kemik-mineral metabolizması Şiddetli ekstremite ve diz eklem ağrıları - CsA, hipofosfatemi,hipomagnezemi Osteopeni - Kortikosteroid Osteonekroz (femur başı ve boynu) - Kortikosteroid, Vit-D gen polimorfizmi, CsA - Tanısında manyetik rezonans incelemeleri - Cerrahi tedavi-protez uygulaması

Kronik transplant nefropatisi Kronik rejeksiyon (DSA-antikor bağımlı) Kronik CsA ve Tac. Toksisitesi Primer hastalığın tekrarlaması De novo böbrek hastalığı Renal arter anastomoz darlığı Üreter anastomoz darlığı Hipertansiyon Hiperlipidemi ve ateroskleroz Sigara, obezite
542-renal_tx_ppt.ppt
- Количество слайдов: 81

