Биохимия зубной ткани.pptx
- Количество слайдов: 75
Биохимия зубной ткани

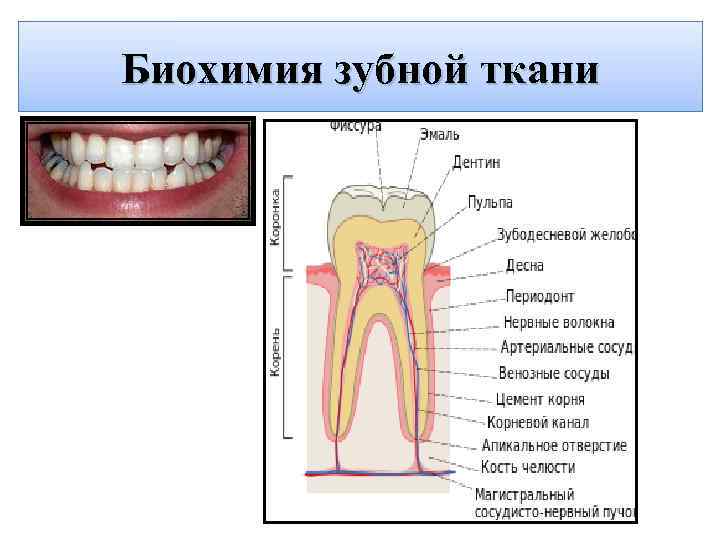
ØЗуб расположен в альвеолярном отростке челюсти, состоит из ряда твёрдых тканей (такие, как зубная эмаль, дентин, зубной цемент) и мягких тканей (пульпа зуба). Анатомически различают: коронку зуба (выступающую над десной часть зуба), корень зуба (часть зуба, расположенная глубоко в альвеоле, покрытая десной), шейка зуба — участок с наиболее тонкой эмалью, представляющий собой переходную область коронки в корень зуба. Внутри зуба располагается полость, которая состоит из пульповой камеры и корневого канала зуба. Через специальное отверстие (апикальное) в верхушке корня в зуб идут артерии, которые доставляют все необходимые вещества, вены, а также нервы, осуществляющие иннервацию зуба.

ØЗубная эмаль — внешняя защитная оболочка верхней части зубов человека. Эмаль является самой твёрдой тканью в организме человека, что объясняется высоким содержанием неорганических веществ — до 97 %. Воды в зубной эмали меньше, чем в остальных тканях, 2 -3 %. Твёрдость достигает 397, 6 кг/мм² (250— 800 по Виккерсу). Толщина слоя эмали отличается на различных участках коронковой части зуба и может достигать 2, 0 мм, уменьшаясь к шейке зуба. Правильный уход за зубной эмалью является одним из ключевых моментов личной гигиены человека.

Химический состав эмали: Твёрдость зубной эмали определяется высоким содержанием в ней неорганических веществ (до 97 %), главным образом кристаллов апатитов: гидроксиапатита — Ca 10(PO 4)6(OH)2 (до 75, 04 %), карбонатапатита (12, 06 %), хлорапатита (4, 397 %), фторапатита (3, 548 %), Ca. CO 3 (2, 668 %), Mg. CO 3 (2, 287 %) и др. Здоровая эмаль содержит 2 -3 % свободной воды и 1 -2 % органических веществ (белков, липидов, углеводов). Вода занимает свободное пространство в кристаллической решётке и органической основе, а также располагается между кристаллами. Гидроксиапатиты очень восприимчивы к кислотам и начинают заметно разрушаться при p. H < 4, 5. (p. H слюны от 5, 6 до 7, 6)

Основными компонентами эмали являются: гидроксиапатит Са 10(Р 04)∙ 6(ОН)2 и восьмикальциевый фосфат — Са 8 Н 2(Р 04)6 ∙ 5 Н 20. Могут встречаться и другие типы молекул, в которых содержание атомов кальция варьирует от 6 до 14. Молярное отношение Са/Р в гидроксиапатите равно 1, 67. Однако в природе встречаются гидроксиапатиты с отношением Са/Р от 1, 33 до 2, 0. В молекуле гидроксиапатипа Са может замещаться на Cr, Ba, Mg и др. элементы.

Важное практическое значение имеет реакция замещения ионами фтора (F), в результате которой образуется гидроксифторапатит, обладающий большей резистентностью к растворению. Именно с этой способностью гидроксиапатита связывают профилактическое действие фтора.

Кариесвосприимчивость или резистентность зубной поверхности зависит от следующих факторов: 1. Свойство анатомической поверхности зуба: в естественных фиссурах и в промежутках между зубами есть благоприятные условия для долговременной фиксации зубного налёта. 2. Насыщенность эмали зуба фтором: образовавшиеся в результате этого фторапатиты более устойчивы к действию кислот. 3. Гигиена полости рта: своевременное удаление зубного налёта предотвращает дальнейшее развитие кариеса. 4. Фактор диеты: мягкая, богатая углеводами пища способствует образованию зубного налёта. 5. Количество витаминов и микроэлементов также влияет на общее состояние организма и особенно слюны. 6. Качество и количество слюны: небольшое количество вязкой слюны способствует прикреплению бактерий к «пелликуле» и образованию зубного налёта. Очень важное значение имеют буферные свойства слюны (нейтрализация кислот), количество иммуноглобулинов и других факторов защиты в слюне. 7. Генетический фактор. 8. Общее состояние организма.

К этиологическим факторам, обусловливающим гипоплазию эмали, относят: Ø недостаточность витаминов А, С и D в пище, Ø инфекцию, проявляющуюся высыпаниями и лихорадкой (корь, ветряная оспа, скарлатина), Ø врождённый сифилис, Ø гипокальциемию, Ø родовую травму, Ø гемолитическую болезнь новорождённых, Ø локальную инфекцию, Ø травму, Ø избыточное поступление в организм фтора, Ø лучевую терапию на область челюстей в детском возрасте; Ø при неустановленной причине говорят об идиопатической гипоплазии эмали.

Флюороз, или крапчатая эмаль, обусловлен избыточным поступлением в организм фтора (F) с питьевой водой в период развития зубов. Оптимальной концентрацией фтора в питьевой воде является 1 мг/л (ВОЗ). Чем больше концентрация фтора в воде, тем сильнее выражены проявления флюороза. Поражаются как верхние, так и нижние зубы. Поражение носит симметричный характер и проявляется в виде пятна на зубе, цвет которого может соответствовать всем оттенкам от меловидного до бледножёлтого или даже тёмно-коричневого. Наиболее выраженные изменения отмечают на премолярах. Они поражаются чаще остальных зубов, затем по частоте следуют вторые моляры, верхние резцы, клыки и первые моляры. Нижние резцы поражаются сравнительно редко. Изменение цвета усиливается после прорезывания. Устранить пятно можно путём отбеливания.

Флюороз, или крапчатая эмаль, обусловлен избыточным поступлением в организм фтора (F) с питьевой водой в период развития зубов. Оптимальной концентрацией фтора в питьевой воде является 1 мг/л (ВОЗ). Чем больше концентрация фтора в воде, тем сильнее выражены проявления флюороза. Поражаются как верхние, так и нижние зубы. Поражение носит симметричный характер и проявляется в виде пятна на зубе, цвет которого может соответствовать всем оттенкам от меловидного до бледножёлтого или даже тёмно-коричневого. Наиболее выраженные изменения отмечают на премолярах. Они поражаются чаще остальных зубов, затем по частоте следуют вторые моляры, верхние резцы, клыки и первые моляры. Нижние резцы поражаются сравнительно редко. Изменение цвета усиливается после прорезывания. Устранить пятно можно путём отбеливания.

Дентин (dentinum, лат. dens, dentis — зуб) — минерализированная ткань зуба. Состоит в основном из: гидроксиапатита (70% по весу), органического материала (20%) и воды (10%). Дентин пронизан дентинными канальцами и коллагеновыми волокнами. Служит основой зуба и поддерживает зубную эмаль. Толщина слоя дентина колеблется от 2 до 6 мм. Твёрдость дентина достигает 58, 9 кг/мм².

Дентин, образующийся до прорезывания зуба и формирующий основные размеры последнего, называется первичным. Его характерной особенностью является наличие дентинных трубочек. Трубочки тянутся от дентино-эмалевого и дентиноцементного соединений к пульпе. Они окружены плотным, высокоминерализованным перитубулярным (околотрубочным) дентином в неколлагеновой матрице. Между трубочками находится интертубулярный (межтрубочный) дентин, который состоит из минерализованного коллагена.

Благодаря тому что дентин пронизан огромным числом трубочек, несмотря на свою плотность, он обладает очень высокой проницаемостью. Это обусловливает быструю реакцию пульпы на повреждение дентина. При кариесе дентинные трубочки служат путями распространения микроорганизмов. В дентинных трубочках также могут обнаруживаться немиелиновые нервные волокна рядом с отростками одонтобластов. Кроме того, неминерализованные и минерализованные коллагеновые волокна будут видны во многих трубочках на всех уровнях дентина. Минерализованные отложения различной структуры и вида также встречаются в дентинных трубочках при различных клинических состояниях. Эти минерализованные отложения называют интратубулярным дентином.

Заместительный (вторичный) дентин — это дентин, который образуется на протяжении всей жизни, если пульпа остается живой. Выделяют физиологический и патологический процесс образования вторичного дентина. Физиологический процесс является медленнотекущим и равномерным. Если сравнить размеры пульповой камеры в молодом возрасте и пожилом, они будут значительно различаться. Патологический процесс является быстротекущим и неравномерным. Он возникает при кариесе и патологической стираемости и направлен на защиту пульпы. Вторичный дентин образуется в том месте пульповой камеры, откуда поступает раздражитель.

Дентин состоит приблизительно из: 70 % неорганических веществ в виде апатитов и около 30 % органических веществ и воды. Органическую основу дентина составляют коллаген, а также небольшое количество мукополисахаридов и липидов.

Цемент по твердости значительно уступает эмали и отчасти дентину. Это - специфическая костная ткань, покрывающая корень и шейку зуба. Служит для плотного закрепления зуба в костной альвеоле. Он состоит из 66 % неорганических веществ и 32 % органических веществ и воды. Из неорганических веществ преобладают соли фосфата и карбоната кальция. Органические вещества представлены главным образом коллагеном.

Цемент подразделяется на бесклеточный (первичный) и клеточный (вторичный). Первичный цемент прилежит к дентину и прикрывает боковые поверхности корня. Вторичный цемент покрывает верхушечную треть корня и область бифуркации многокорневых зубов. Клеточный цемент состоит из: цементоцитов; цементобластов; межклеточного вещества.

Цементоциты лежат в особых полостях (лакунах) Цементоциты и по строению схожи с остеобластами. Цементобласты — активные клетки, строители Цементобласты цемента, обеспечивающие ритмическое отложение его новых слоев. Межклеточное вещество состоит из: основного вещества; волокон.

Гистологически различают два типа цемента: Гистологически клеточный (вторичный) цемент и бесклеточный (первичный). Клеточный цемент по составу и строению напоминает грубоволокнистую кость, содержит цементоциты. Обычно он расположен в верхушечной части корня и в области бифуркации корней. Бесклеточный цемент покрывает оставшуюся часть корня. Он не содержит цементоцитов и состоит из коллагеновых волокон и аморфного склеивающего вещества.

В течение жизни постоянно происходит отложение цемента. При некоторых заболеваниях, например, периодонтите, а также при повышении нагрузки на зуб отмечается интенсивное отложение цемента, при этом формируется гиперцементоз. При резорбции корня цемент способен к регенерации, новый цемент может замещать погибшие ткани корня и вызывать восстановление функции. Эта же ситуация может возникать и в случае фрактуры корня.

Функции цемента: Функции цемента 1. защита дентина корня от повреждающих воздействий; 2. участие в формировании поддерживающего аппарата зуба; 3. обеспечение прикрепления к корню и шейке зуба волокон периодонта; 4. участие в репаративных процессах.

Пульпа (pulpis dentis) — рыхлая волокнистая соединительная ткань, заполняющая полость зуба, с большим количеством кровеносных, лимфатических сосудов и нервов. По периферии пульпы располагаются в несколько слоев одонтобласты, отростки которых находятся в дентинных канальцах на протяжении всей толщи дентина, осуществляя трофическую функцию. В состав отростков одонтобластов входят нервные образования, проводящие болевые ощущения при механическом, физическом и химическом воздействий на дентин.

Пульпа способствует стимуляции регенеративных процессов, которые проявляются в образовании заместительного дентина при кариозном процессе. Кроме того, пульпа является биологическим барьером, препятствующим проникновению микроорганизмов из кариозной полости через канал корня за пределы зуба в периодонт. Нервные образования пульпы осуществляют регуляцию питания зуба, а также восприятия зубом различных раздражений, в том числе и болевых. Узкое апикальное отверстие и обилие сосудов и нервных образований способствует быстрому увеличению воспалительного отека при остром пульпите и сдавливанию отеком нервных образований, что обусловливает сильную боль.

Защитная функция пульпы осуществляется: макрофагами, которые обеспечивают утилизацию погибших клеток и фагоцитоз микроорганизмов, а также участвуют в развитии иммунных реакций; лимфоцитами и плазматическими клетками, которые активно синтезируют иммуноглобулины Ig. G и обеспечивают реакции гуморального иммунитета; фибробластами, которые участвуют в выработке и поддержании необходимого состава межклеточного вещества пульпы, посредством которого происходят все обменные процессы.

Сформированная пульпа состоит из рыхлой соединительной ткани своеобразного строения, богатой клетками и межклеточным веществом, а также сосудами и нервами. Своеобразие ее заключается в том, что наряду с клеточными элементами в пульпе имеется большое количество студенистого межклеточного вещества, придающего ей довольно плотную консистенцию. В этом гомогенном студенистом веществе заложены клетки и волокнистые структуры пульпы, представленные коллагеновыми и ретикулярными волокнами. Эластические волокна в ткани пульпы не обнаружены. Коллагеновые волокна пульпы имеют обычное строение. В коронковой пульпе они располагаются рыхло в виде отдельных волокон, не образуя пучков, что характерно для обычной соединительной ткани.

Пульпа, заполняющая корневые каналы зуба, существенно отличается по своей структуре от коронковой пульпы. В ней большее количество и более плотное расположение коллагеновых волокон, которые собираются в пучки. По структуре корневая пульпа несколько напоминает ткань периодонта, с которым она сообщается через верхушечное отверстие корня.

Кариес В стадии начального кариеса в дентине и эмали происходит накопление тирозина, дальнейший распад которого приводит к образованию меланина, который придает твердым тканям зубов желтокоричневую окраску. В участках кариозного поражения наблюдается повышенная концентрация белка, свободных углеводов, сульфата кальция, продуктов кислотного гидролиза мукополисахаридов — уксусной, глюкуроновой и серной кислот.

Кариес Затем происходит растворение дентина, в котором образуется так называемая просвечивающая зона, представляющая собой склерозированный дентин. Кариозный дентин характеризуется наличием зон поражения овальной формы, постепенно переходящих без резких границ раздела в интактный дентин, а также облитерированных органическими субстанциями дентинных канальцев и накоплением органического вещества. Дезинтегрированный дентин содержит в ряде случаев значительное количество микроорганизмов, гиалин, зернистый материал. Бактериальные культуры обнаруживаются в размягченном препульпарном дентине при глубоком кариесе.

Кариозный процесс захватывает не только твердые ткани зубов. В его начальных стадиях происходят определенные изменения в слое одонтобластов: они принимают округлую форму, уменьшается число их рядов. Происходит также расширение кровеносных сосудов в субодонтобластическом слое, а в коронковой пульпе обнаруживаются очаговые кровоизлияния и в отдельных местах краевое стояние лейкоцитов.

При глубоком кариесе, когда эмаль уже полностью разрушена и в процесс вовлечены поверхностные слои дентина, в пульпе наблюдаются еще более глубокие морфологические изменения. Ø Многорядный слой одонтобластов истончается и превращается в однорядный, отмечается атрофия одонтобластов или их дистрофические изменения. Ø Количество клеток в одонтобластическом слое также резко уменьшается, их цитоплазма содержит различные по размерам вакуоли, ядро подвергнуто лизису. ØВ результате прогрессирующей вакуолизации слоя одонтобластов в нём при слиянии отдельных вакуолей образуются обширные кисты. ØПроисходят глубокие нарушения минерального, белкового и углеводного обмена в пульпе, являющегося отражением общего обмена веществ в организме.

При кариесе тканей зубов можно выделить две фазы его развития: Ø В первой происходит нарушение строгой ориентации кристаллов в эмали в результате разрушения межкристаллических связей, разрушение и разрыхление коллагеновых воколон дентина, грубые изменения отростков одонтобластов. Ø На второй стадии заметно изменяются величина и форма кристаллов твердых тканей зуба, в дентинных канальцах усиливается и ускоряется накопление гранулирующего осадка, продолжаются изменение и дезорганизация коллагеновых структур. В зоне кариозного дентина обнаруживается закупорка дентинных канальцев и отложение в них минеральных солей.

Развитие кариозного процесса сопровождается дистрофией зубных тканей различной степени выраженности в виде нарушения соотношения процессов минерализации, деминерализации и реминерализации с преобладанием деминерализации. Кариозный процесс поражает пульпу, эмаль, дентин, а в редких случаях — и цемент. Применение методов электронной микроскопии, рентгеноструктурного анализа и др. позволило описать патоморфологию зубных тканей практически на всех уровнях: субклеточном, надмолекулярном и молекулярном. Указанные изменения предшествуют морфологическим изменениям, которые в конечном счете могут быть оценены и невооруженным глазом, что является клиническим признаком кариеса.

Зубной налёт Одним из сложных полимикробных комплексов, присутствующих в ротовой полости, который играет важную роль в возникновении и развитии кариеса и пародонтоза, является зубной налёт. Патогенность зубного налёта определяется: 1. наличием в нём огромного количества микроорганизмов, его локализацией, 2. способностью поддерживать на высоком уровне агрессивные ферменты (фосфатазы, протеазы, гиалуронидазы и др. ), 3. образовывать вещества (пептиды, кислоты и др. ), растворяющие кальций, содержащийся в гидроксиапатите.

Зубной налет обладает также выраженными цитотоксическими свойствами: Ø его бактериальные эндотоксины, активируя систему комплекса, индуцируют вазодилатацию, деградацию лаброцитов (тучные клетки), накопление лейкоцитов, повышение сосудистой проницаемости. Ø вследствие специфического обмена веществ и метаболизма зубной налёт может быть причиной значительного локального снижения р. Н, вызывать декальцинацию как результат накопления в нём органических кислот. Ø исследование зубного налёта у больных кариесом показало наличие в нём большого количества нейтральных полисахаридов с фосфоролитическим путём распада, аденозинтрифосфатазы, свидетельствующей о значительной роли макроэргов в жизнедеятельности зубного налёта.

Зубной налёт различают по качественному составу в зависимости от его локализации в фиссурах: у входа в фиссуру микроорганизмов больше, чем в её глубине. Большинство исследователей пришли к выводу, что им является Streptococcus mutants, который наиболее часто выделяют из участков локализации кариеса. Зубной налёт располагается на поверхности эмали. В его состав входят пищевые остатки, микроорганизмы, клетки слущенного эпителия, детрит и другие элементы среды полости рта.

Зубная бляшка — это высокоупорядоченное бактериальное сообщество. Существование микроорганизмов внутри своего рода панциря (биоплёнки) существенно меняет их свойства, в частности изменяется степень вирулентности и резистентности. Поверхностная плёнка является защитой от действия антибиотиков и антимикробных компонентов ротовой жидкости. Например, время проникновения ципрофлоксацина внутрь биопленки Pseudomonas aerugenosa увеличивается в 30 раз по сравнению со временем, требуемым для проникновения препарата внутрь одиночной клетки, а устойчивость к антимикробным препаратам возрастает в 501000 раз по сравнению со свободными и «флоттирующими» микроорганизмами.

В последние годы многие учёные рассматривают зубную бляшку как биопленку. Входя в состав биоплёнок, бактерии обретают новые свойства за счет обмена генной информацией между колониями, в частности приобретают большую вирулентность и в то же время резистентность к антибактериальным воздействиям. Именно этим и объясняется потеря чувствительности микроорганизмов к ранее эффективным лечебным препаратам при хроническом течении процесса и, соответственно, при длительном лечении в отличие от свободных или плавающих микробов, не связанных в биоплёнки. Состав зубных бляшек сильно варьирует у разных индивидуумов. Одной из причин такого различия является разное поступление с пищей углеводов, которые способствуют накоплению в бляшке органических кислот.

В процессе формирования зубной бляшки различают три основные фазы: 1 -я фаза — формирование пелликулы, которая покрывает поверхность зуба. 2 -я фаза — первичное микробное обсеменение. 3 -я фаза — вторичное микробное обсеменение и сохранение бляшки.

Сформировавшаяся зубная бляшка уже в течение первых 2 дней обызвествляется на 50 %, а за остальные дни (до 12 -го дня) минерализация достигает 60 -90 %. Первичная минерализация начинается в микробной стенке кокков, непосредственно прикрепляющихся к пелликуле, и в межклеточном субстрате. Позже обызвествляется и цитоплазма клетки. Источником обызвествления наддесневого налёта является слюна, поддесневого — десневая жидкость. Хотя минерализованные отложения практически инертны, традиционно главным фактором воспаления пародонтальных тканей считают именно зубной камень, а степень поражения в большинстве случаев коррелирует с его количеством. Зубной камень играет роль «носителя» налёта. Поэтому с увеличением камня растет количество патогенных микроорганизмов и наблюдается активация процесса.

Причиной развития воспалительных заболеваний пародонта является взаимодействие микробного содержимого зубной бляшки и локального тканевого ответа на нее. Тканевое повреждение возникает в том случае, когда патогенное влияние микробных скоплений превосходит местные антимикробные защитные механизмы. Следствием тканевого повреждения является местный ответ тканей. Интенсивность местного тканевого ответа широко варьирует в зависимости от выраженности местных патофизиологических реакций в ответ на повреждение и от вовлечения системных реакций организма.

В состав пародонта входят: • костная ткань альвеолярного отростка челюсти; • волоконный аппарат периодонта; • десна; • поверхностный слой цемента корней зубов. Тесная связь, существующая между ними, проявляется в том, что волокнистые структуры соединительнотканного слоя десны вплетаются в периодонт, а пучки коллагеновых волокон периодонта — в костную ткань стенки зубной альвеолы и цемент корня. Ткани пародонта имеют общие источники кровоснабжения и иннервации. Таким образом, зуб вместе с пародонтом можно рассматривать как единую функционально и морфологически связанную систему, поражение отдельных частей которой неизбежно оказывает влияние на функцию зуба.

В пародонте встречаются все основные виды патологических процессов: воспалительные, дистрофические, пролиферативные, известные в клинике как: гингивит, пародонтоз, пародонтомы.

Местный иммунитет пародонта Ведущую роль в местном иммунитете играют цитокины, регулирующие стимулирование и торможение воспалительных реакций, инициируя иммунный ответ. Цитокины — группа растворимых гормоноподобных белков, синтезируемых макрофагами, лимфоцитами и другими клетками моноцитарно-макрофагального ряда, представляют собой сигнальные полипептидные молекулы иммунной системы. Цитокины начинают синтезироваться клетками только при появлении чужеродного агента в организме. Таким чужеродным агентом является пародонтопатогенная микрофлора зубной бляшки.

В настоящее время известно более 60 цитокинов. Практическое значение цитокинов связано с их ролью в регуляции воспаления. По основной направленности действия цитокины делят на: провоспалительные и противовоспалительные. Баланс про- и противовоспалительных цитокинов во многом определяет ответную реакцию организма на бактериальную агрессию. Группу провоспалительных цитокинов составляют интерлейкины (ИЛ-1, ИЛ-2, ИЛ-6, ИЛ-8, ИЛ-12), интерферон, фактор некроза опухоли, гранулоцитарный колониестимулирующий фактор. К противовоспалительным цитокинам относятся ИЛ-4, ИЛ-13.

Ø Цитокины продуцируются лимфоцитами и макрофагами, встроенными в эпителий слизистой оболочки. Ø Вторым источником цитокинов в слюне является сывороточный транссудат, Ø третьим — слюнные железы, и также Ø цитокины вырабатываются и самими эпителиальными клетками слизистой оболочки при контакте с микробом. Нарушение целостности эпителия за счёт увеличения межклеточных щелей — наиболее важный фактор в развитии воспаления десны. Это нарушение происходит в результате деполимеризации гликозаминогликанов межклеточного вещества пародонта, а также вследствие действия провоспалительных цитокинов — ИЛ-1 а и ИЛ-8, простагландинов, хемокинов и активированных С- реактивных белков комплемента — СЗа, С 5 а.

В результате активации поверхности нейтрофилов в них происходит всплеск окислительных реакций и накапливается ряд метаболитов и ферментов, эффективно уничтожающих микроорганизмы, но при этом и разрушающих пародонтальные ткани: эластаза, глюкуронидаза, катепсины В, D, G, L, коллагеназа, желатиназа, лактоферрин. Таким образом, активированные микробными продуктами нейтрофилы выполняют не только защитные функции, но и могут участвовать в повреждении тканей вследствие выделения ими литических ферментов. Защитная реакция направлена на разрушение бактериальных патогенов, но одновременно приводит к воспалительным и деструктивным поражениям тканей пародонта.

Ø Классическое определение клинических проявлений воспалительной реакции: rubor, tumor, calor, dolor, functio laesa, сформированное А. Цельсом и К. Галеном, актуально в отношении тканей пародонта и в настоящее время. Ø Расширение методических возможностей позволило дополнить эту базовую характеристику следующими признаками. 1. Лейкоцитоз. 2. Лихорадка. 3. Изменения белкового профиля крови. 4. Изменения ферментного состава крови. 5. Изменения гормонального состава крови. 6. Увеличение СОЭ. 7. Аллергизация организма.

Воспаление десны, вызванное бактериями, или гингивит, можно наблюдать в любом возрасте, но наиболее часто он развивается у подростков. Гингивит, как правило, развивается при образовании зубного налёта. Гингивит диагностируют на основании кровоточивости дёсен, изменения их цвета, очертаний и консистенции. При осмотре отмечают отёк и гиперемию десневого края, потерю зернистости рельефа десны, тёмно-красный цвет и луковицеобразную форму межзубных сосочков и повышенное образование десневой жидкости. Чистка зубов щёткой и манипуляции зубным зондом вызывают боль и кровотечение.

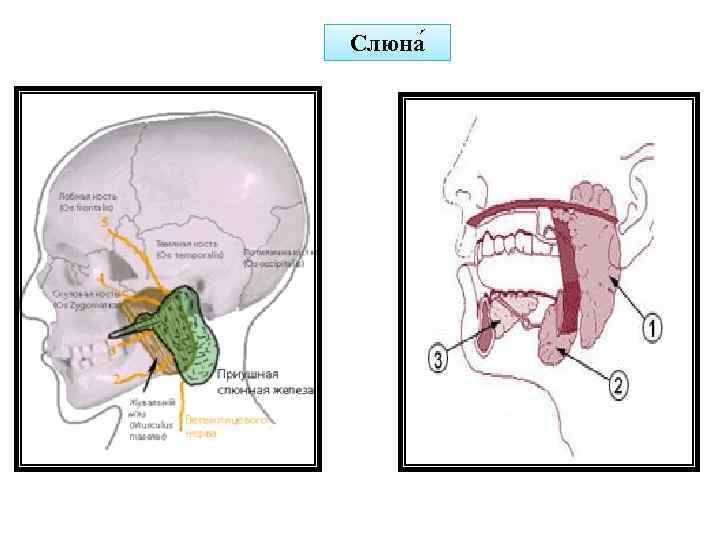
Слюна — прозрачная бесцветная жидкость, жидкая биологическая среда организма выделяемая в полость рта тремя парами крупных слюнных желез (подчелюстные, околоушные, подъязычные) и множеством мелких слюнных желез полости рта. В полости рта образуется смешанная слюна или ротовая жидкость, состав которой отличается от состава смеси секретов желез, так как в ротовой жидкости присутствуют микроорганизмы и продукты их жизнедеятельности и различные компоненты пищи, компоненты зубного налета и зубного камня. Слюна смачивает полость рта, способствуя артикуляции, обеспечивает восприятие вкусовых ощущений, смазывает и склеивает пережёванную пищу, способствуя глотанию. Кроме того, слюна очищает полость рта, обладает бактерицидным действием, предохраняет от повреждения зубы. Под действием ферментов слюны в ротовой полости начинается переваривание углеводов.
Слюна

Слюна обладает p. H от 5, 6 до 7, 6. На 98, 5 % и более состоит из воды, содержит соли различных кислот, микроэлементы и катионы некоторых щелочных металлов, муцин (формирует и склеивает пищевой комок), лизоцим (бактерицидный агент), ферменты амилазу и мальтазу, расщепляющие углеводы до олиго- и моносахаридов, а также другие ферменты, некоторые витамины. Cостав секрета слюнных желез меняется в зависимости от характера раздражителя. В среднем за сутки выделяется 1, 0— 2, 5 л слюны. Слюноотделение находится под контролем вегетативной нервной системы. Центры слюноотделения располагаются в продолговатом мозге. Стимуляция парасимпатических окончаний вызывает образование большого количества слюны с низким содержанием белка. Наоборот, симпатическая стимуляция приводит к секреции малого количества вязкой слюны. Без стимуляции секреция слюны происходит со скоростью около 0, 5 мл/мин.

Вещество Содержание Вода 994 г/л Белки 1, 4— 6, 4 г/л Муцин 0, 9— 6, 0 г/л Холестерин 0, 02— 0, 50 г/л Глюкоза 0, 1— 0, 3 г/л Аммоний 0, 01— 0, 12 г/л Мочевая кислота 0, 005— 0, 030 г/л Соли натрия (Na) 6— 23 ммоль/л Соли калия (K) 14— 41 ммоль/л Соли кальция (Ca) 1, 2— 2, 7 ммоль/л Соли магния (Mg) 0, 1— 0, 5 ммоль/л Хлориды (Cl) 5— 31 ммоль/л Гидрокарбонаты (Na. HCO 3 ) 2— 13 ммоль/л Мочевина 140— 750 ммоль/л

Отделение слюны уменьшается при стрессе, испуге или обезвоживании и практически прекращается во время сна и наркоза. Усиление выделения слюны происходит при действии обонятельных и вкусовых стимулов, а также вследствие механического раздражения крупными частицами пищи и при жевании. Буферная ёмкость слюны — это способность нейтрализовать кислоты и щелочи. Установлено, что приём в течение длительного времени углеводистой пищи снижает, а приём высокобелковой — повышает буферную ёмкость слюны Высокая буферная ёмкость слюны — фактор, повышающий устойчивость зубов к кариесу.

Лизоци м (мурамидаза, англ. lysozyme) — антибактериальный агент, фермент класса гидролаз, разрушающий клеточные стенки бактерий путём гидролиза пептидогликана клеточной стенки бактерий муреина. Аналогичный фермент содержится в организме в местах соприкосновения с окружающей средой — в слизистой оболочке желудочно-кишечного тракта, слёзной жидкости, грудном молоке, слизи носоглотки и т. д. В больших количествах лизоцим содержится в слюне, чем объясняется её антибактериальные свойства. Лизоцим стал второй белковой структурой и первой ферментной структурой, которая была получена с помощью рентгеновской кристаллографии, и первым ферментом, который содержит полную последовательность всех двадцати стандартных аминокислот.

Лизоцим расщепляет β 1, 4 -гликозидные связи между остатками N-ацетилмурамовой кислоты и 2 -ацетаамино-2 дезокси-D-глюкозы глюкозаминогликанов и протеогликанов. Он состоит из 129 аминокислот, М. м. =15 000 Да. Его концентрация в слюне равна 1, 15 -1, 25 г/л. Гидролизуя плазматическую мембрану бактериальной стенки, лизоцим защищает слизистую оболочку полости рта от патогенных бактерий. Клинико-диагностическое значение: у пожилых людей содержание лизоцима в слюне низкое, также его содержание в слюне отражает функциональное состояние слюнных желёз и защиту при патологии. В пищевой промышленности зарегистрирован в качестве пищевой добавки E 1105. В медицине в качестве местного антисептического средства.

Лизоцим атакует пептидогликаны (в частности, муреин), входящие в состав клеточных стенок бактерий (особенно много его в клеточных стенках грамм-положительных бактерий (50 -80 %). Лизоцим гидролизует (1, 4β)-гликозидную связь между N-ацетилмурамовой кислотой и N-ацетилглюкозамином. Пептидогликан при этом связывается с активным центром фермента, расположенным между двумя его структурными доменами. Сорбционный центр лизоцима представляет 6 карманов (A, B, C, D, E, F), причём в A, C и E может связываться только N-ацетилглюкозамин, а в B, D и F — как N-ацетилглюкозамин, так и N-ацетилмурамовая кислота. Ингибитором лизоцима служит, в частности, трисахарид N-ацетилглюкозамина, связывающийся с каталитически неактивными центрами A, B и C и препятствующий связыванию субстрата.

Амила за (от греч. ámylon — крахмал) — фермент, гликозилгидролаза, расщепляющий крахмал до олигосахаридов, относится к ферментам пищеварения. Амилаза присутствует в слюне (птиалин), где начинает процесс пищеварения. Расщепляет α-1, 4 -гликозидную связь. α-Амилаза (КФ 3. 2. 1. 1; 1, 4 -α-D-глюканогидролаза; гликогеназа) является кальций-зависимым ферментом. К этому типу относятся амилаза слюнных желез и амилаза поджелудочной железы. Она способна гидролизовать полисахаридную цепь крахмала и других длинноцепочечных углеводов в любом месте с образованием олигосахаридов различной длины. У животных α-амилаза является основным пищеварительным ферментом гидролиза крахмала и гликогена. Активность α-амилазы оптимальна при p. H = 6, 7 -7, 0.

Структура амилазы слюнных желез. Катион кальция (Ca) показан жёлтым цветом, анион хлора (Cl) - зелёным. α-Амилаза. Са+2 стабилизирует вторичную и третичную структуры амилазы. Cl- -ионы являются её активатором. 70% энзима секретируется околоушными железами. Мальтаза, или кислая α-глюкозидаза, (КФ 3. 2. 1. 20) — фермент гликозилгидролаза, катализирующая гидролиз мальтозы на две молекулы глюкозы. У человека мальтаза входит в состав слюны, кишечного сока, присутствует в крови и печени.

Муцины (mucus — слизь), мукопротеины — семейство высокомолекулярных гликопротеинов, содержащих кислые полисахариды. Имеют гелеобразную консистенцию, продуцируются эпителиальными клетками почти всех животных и человека. Муцины — основной компонент, входящий в состав секретов всех слизистых желёз. Известно как минимум 19 генов, отвечающих за синтез муцинов у человека — MUC 1, MUC 2, MUC 3 A, MUC 3 B, MUC 4, MUC 5 AC, MUC 5 B, MUC 6, MUC 7, MUC 8, MUC 12, MUC 13, MUC 15, MUC 16, MUC 17, MUC 19 и MUC 20. Некоторые муцины отвечают за регуляцию процессов минерализации у животных, например, формирования костной ткани у позвоночных.

Основными органическими веществами слюны являются белки, синтезируемые в слюнных железах (некоторые ферменты, гликопротеиды, муцины, иммуноглобулины класса А) и вне их. Часть белков слюны имеет сывороточное происхождение (некоторые ферменты, альбумины, β-липопротеиды, иммуноглобулины классов G и М и др. ). В слюне в 4 раза больше β-глобулинов, чем в сыворотке крови, и меньше альбуминов. Альбумины составляют всего 10% от общего количества белков слюны. У большинства людей в слюне содержатся группоспецифические антигены, соответствующие антигенам крови. Способность секретировать в составе слюны группоспецифические вещества передается по наследству.

В слюне обнаружены специфические белки: саливопротеин, способствующий отложению фосфорокальциевых соединений на зубах, и фосфопротеин - кальцийсвязывающий белок с высоким сродством к гидроксиапатиту, участвующий в образовании зубного камня и зубного налета. Основными ферментами слюны являются амилаза (α-амилаза), осуществляющая гидролиз полисахаридов до ди- и моносахаридов, и α-гликозидаза, или мальтоза, расщепляющая дисахарид мальтозу. В слюне обнаружены также протеиназы, липазы, фосфатазы, лизоцим и др.

Кислая фосфатаза. Источником кислой фосфатазы в смешанной слюне являются околоушные железы, лейкоциты и микроорганизмы. Оптимум р. Н для кислой фосфатазы равен 4, 5 -5, 0. Существуют 4 изоформы энзима. Она активирует процессы деминерализации тканей зубов и резорбцию костной ткани пародонта. Этому способствуют органические кислоты, которые образуются в процессе жизнедеятельности ацидофильных микробов зубного налёта, что создаёт оптимум р. H для действия кислой фосфатазы. Повышение активности протеолитических энзимов, гиалуронидазы, кислой фосфатазы, нуклеаз способствует повреждению тканей пародонта и снижает в них регенеративные процессы. Ингибиторы протеолиза являются эффективными лекарственными препаратами при пародонтите, заболеваниях слизистой оболочки полости рта.

Аргиназа (КФ 3. 5. 3. 1) гидролизует L-аргинин. В слюне присутствуют липаза, нейраминидаза, альдолаза, ЛДГ, РНК-аза, холинэстераза, АТФ-аза, глюкуронидаза, карбоангидраза и др. Щелочная фосфатаза (КФ. 3. 1) активирует минерализацию костной ткани и зубов. Основным источником ЩФ являются подъязычные железы. Оптимум р. Н=8, 4 -10, 1. В слюне присутствуют кининогеназы (КФ. 3. 4. 21. 8): калликреины, сериновые протеазы. Активность протеаз (саливаин, гландулаин и др. ) очень низкая в слюне. Ренин – фермент, М. м. = 40 000 Да, состоит из двух цепей, соединённых дисульфидной связью. Он активирует секрецию слюны. Стероидные гормоны активируют синтез ренина, а ренин стимулирует репаративные процессы, усиливает секрецию альдостерона.

Пероксидаза (КФ. 1. 1. 7) и каталаза (КФ. 1. 1. 6) являются гемсодержащими ферментами антибактериального действия, окисляют субстраты, используя Н 2 О 2 в качестве окислителя. Пероксидаза имеет несколько изоформ, имеет другое название – лактопероксидаза. Na. F является ингибитором каталазы, курение угнетает активность пероксидазы. Слюна содержит Zn-содержащие ферменты: алкогольдегидрогеназу, глутаматдегидрогеназу, лактатдегидрогеназу. Источником миелопероксидазы являются нейтрофильные лейкоциты.

В слюне находятся кислотостабильные ингибиторы, они ингибируют трипсин, плазмин, но не калликреин, их М. м. = 5 000 – 30 000 Да. Cтруктура стабизизирована 5 -6 дисульфидными связями. Ингибитор сериновых протеиназ, α 1 -протеиназный ингибитор, гликопротеин с М. м. = 53 000 Да, оптимумом р. Н= 5, 0 -10, 5. α 2 -макроглобулин, гликопротеин, М. м. = 725 000 Да.

В смешанной слюне в небольших количествах присутствует холестерин и его эфиры, свободные жирные кислоты, глицерофосфолипиды, гормоны (кортизол, эстрогены, прогестерон, тестостерон), различные витамины и другие вещества. Минеральные вещества, входящие в состав слюны, представлены анионами хлоридов, бромидов, фторидов, йодидов, фосфатов, бикарбонатов, катионами натрия, калия, кальция, магния, железа, меди, стронция и др. Тиоцианаты (роданиды) (CNS) оказывают антибактериальное действие. Микроэлементы Zn, Cu, Br, Co, Mg выполняют коферментные функции. F, Sr участвуют в минерализации зубов. Фториды слюны стабилизируют гидроксиапатит, в зубной эмали содержится самое большое количество фтора, по сравнению с другими частями зуба. Согласно данным ВОЗ в питьевой воде содержание фтора не должно превышать 1 ppm (1 мг/л), увеличение содержания фтора в воде приводит к флюорозу зубов и костей.

Биологически активные вещества слюнных желёз и слюны. Паротин – гормон околоушных желёз белковой природы, М. м. = 100 000 Да. Он оказывает гипокальциемическое действие, повышает поступление кальция в кости и зубы, повышает обмен кальция и фосфора. Его применяют при пародонтите. Паротин повышает функциональную активность одонтобластов пульпы зубов, повышает в них содержание белка и нуклеиновых кислот. Он обладает инсулиноподобным действием на обмен углеводов и липидов. Фактор роста нервов. Это – белок, состоит из двух полипептидных цепей, М. м. =140 000 Да. Он синтезируется в основном подчелюстными железами. Он стимулирует рост, дифференцировку симпатических и сенсорных нейронов, стимулирует синтез катехоламинов, повышая активность тирозингидроксилазы в нейронах.

Фактор роста эпидермиса. Это – лиганд, взаимодействует со специфическими мембранными рецепторами эпителия и эндотелия, фибробластов и хондроцитов. Фактор роста мезодермы. М. м. = 26 000 Да, пептид, стимулирует пролиферацию эпителия и деление фибробластов. Оксид азота (NO • ) – биорегулятор нервной, иммунной, сердечно-сосудистой и пищеварительной систем, включая слюнные железы. Синтез оксида азота катализируется гем-содержащей NOсинтазой (КФ. 1. 14. 13. 19).

Химический состав слюны подвержен суточным колебаниям, он также зависит от возраста (у пожилых людей, например, значительно повышается количество кальция, что имеет значение для образования зубного и слюнного камня). Изменения в составе слюны могут быть связаны с приемом лекарственных веществ и интоксикациями. Состав слюны меняется также при ряде патологических состояний и заболеваний. Например, при обезвоживании организма происходит резкое снижение слюноотделения; при сахарном диабете в слюне увеличивается количество глюкозы; при уремии в слюне значительно возрастает содержание остаточного азота. Уменьшение слюноотделения и изменения в составе слюны приводят к нарушениям пищеварения, заболеваниям зубов.

Слюна как основной источник поступления в эмаль зуба кальция, фосфора и других минеральных элементов влияет на ее физические и химические свойства, на резистентность к кариесу. При резком и длительном ограничении секреции слюны, например при ксеростомии, наблюдается интенсивное развитие кариеса зубов, кариесогенную ситуацию создает низкая скорость секреции слюны во время сна. При пародонтозе в слюне может снижаться содержание лизоцима, ингибиторов протеиназ, увеличиваться активность системы протеолитических ферментов, щелочной и кислой фосфатаз, изменяться содержание иммуноглобулинов, что приводит к усугублению патологических явлений в пародонте.

Клинико-диагностическое исследование слюны При стоматите, гингивите, пульпите и периодонтите наблюдается гиперсаливация. Иммуноферментный анализ слюны позволяет диагностировать гепатиты А, В, С, ВИЧинфекцию, вирус гриппа, герпес и др. При новообразованиях желудка наблюдается уменьшение содержания лизоцима в слюне. Определение порфиринов в смешанной слюне позволяют диагностировать порфирии. При сахарном диабете повышается в слюне активность Ал. АТ и Ас. АТ, но понижается содержание инсулина. Каталаза, глутатионпероксидаза и супероксиддисмутаза (СОД) являются более чувствительными показателями интенсивности свободно-радикальных процессов и активности антиоксидантных ферментов в слюне, чем в плазме крови. Ведущая роль в системе местного иммунитета отводится s. Ig. A слюны. Хронические воспалительные процессы в тканях полости рта снижают содержание s. Ig. A в слюне.

Также слюна является физиологической жидкостью, используемой для диагностики в судмедэкспертизе на наличие наркотиков, пестицидов, алкоголя, лекарств и их метаболитов, токсинов. Секреция слюны В норме у взрослого человека за сутки выделяется до 2 л слюны. Скорость секреции слюны неравномерна: она минимальна во время сна (менее 0, 05 мл в минуту), при бодрствовании вне приема пищи составляет около 0, 5 мл в минуту, при стимуляции слюноотделения секреция слюны увеличивается до 2, 3 мл в минуту. В полости рта секрет, выделяемый каждой из желез, смешивается. Смешанная слюна, или ротовая жидкость, отличается от секрета, выделяющегося непосредственно из протоков желез, присутствием постоянной микрофлоры, в состав которой входят бактерии, грибки, спирохеты и др. , и продуктов их метаболизма, а также слущенных эпителиальных клеток.

Смешанная слюна представляет собой вязкую (в связи с присутствием гликопротеидов) жидкость с удельным весом от 1, 001 до 1, 017. Некоторая мутность слюны вызвана наличием клеточных элементов. Колебания р. Н слюны зависят от гигиенического состояния полости рта, характера пищи, скорости секреции (при низкой скорости секреции р. Н слюны сдвигается в кислую сторону, при стимуляции слюноотделения - в щелочную). Слюноотделение находится под контролем вегетативной нервной системы. Центры слюноотделения располагаются в продолговатом мозге. Стимуляция парасимпатических окончаний вызывает образование большого количества слюны с низким содержанием белка. Наоборот, симпатическая стимуляция приводит к секреции малого количества вязкой слюны.

Биохимия зубной ткани.pptx