печень.ppt
- Количество слайдов: 71

Биохимия печени Кафедра биохимии и клинической лабораторной диагностики

Основные функции печени: n n Детоксикационная n Метаболическая Желчеобразующая

Особенности структуры печени: n 1) Кровоснабжение кровь в орган поступает по двум сосудам артериальная по a. Hepatica (20 -30% получаемой крови) и венозная по v. porta (7080% получаемой печенью крови), а оттекает по одному (v. hepatica). В результате гепатоциты омываются смешанной кровью n

n n 2) Капилляры необычное строение «капилляров» печени, называемых синусоидами, это один слой эндотелиальных клеток, причем расположенные на некотором расстоянии от гепатоцитов, образуя пространство Диссе

n n 3) Микроворсинки для гепатоцитов характерен мощный обмен разными веществами с кровью, микроворсинки увеличивают функциональную поверхность синусоидальной мембраны

n 4) Желчные капилляры между соседними гепатоцитами расположены тонкие желчные каналы или желчные капилляры (часть межклеточного пространства) n n мембрана между гепатоцитом и желчным капилляром общая

n желчные капилляры слепо начинаются в центре печеночной дольки и идут на периферию, синусоиды же направлены в противоположном направлении: от периферии к центру
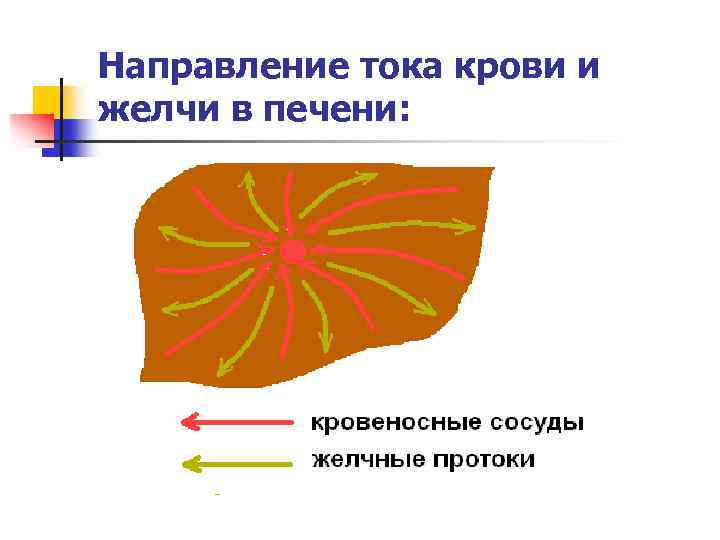
Направление тока крови и желчи в печени:

n 5) каждый сегмент (8), сектор (5), доля (2) имеют собственную систему крово- и лимфообращения, оттока желчи и иннервации
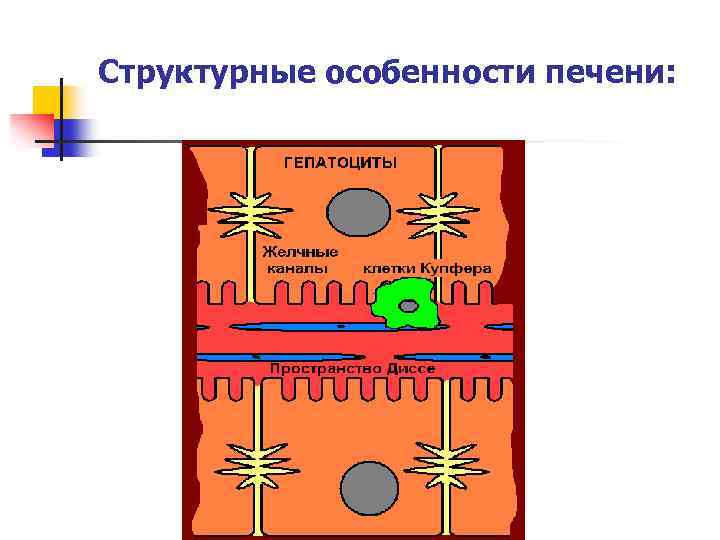
Структурные особенности печени:

Детоксикационная функция печени Ксенобиотики - экзогенные вещества, которые не используются организмом n Печень принимает активное участие в обезвреживание как эндогенных, так и экзогенных токсических веществ n Токсические вещества, это как правило плохо растворимые в воде соединения, легко проникающие в клеточную мембрану, связывающиеся там с липидными компонентами, в результате нарушая структуру и функцию мембран n

Для обеспечения гомеостаза клетки в процессе эволюции в организме сформировались защитные системы, основная функция которых заключается в превращении нерастворимых в воде веществ в водорастворимые метаболиты, которые легко выводятся почками n

n Этот процесс осуществляется в мембранах эндоплазматмческого ретикулума гепатоцитов (внутриклеточные мембраны), который формирует гладкие микросомы, содержащие ферменты цепи переноса электронов, осуществляя процесс микросомального окисления

Обезвреживание экзогенных токсических и лекарственных веществ n Первая фаза – гидроксилирование n Вторая фаза - коньюгация

I фаза Микросомальное окисление печени

Микросомальная система окисления представляет собой полиферментный комплекс, включающий в себя НАДН, ФАДН и НАДФН коферменты n Наиболее важной реакцией микросомального окисления является гидроксилирование, сущность которого заключается во внедрении атома активированного кислорода в окисляемое вещество n Таким образом гидроксилирование протекает по свободно-радикальному механизму (монооксигеназному типу) n

Ферменты микросом печени: n Цитохромы Р 450 (оксидаза) НАДФН, ФАДН 2, Fe 3+ n Цитохромы В 5 (редуктаза) НАДН, ФАДН 2, Fe 3+ Субстраты окисления: RH, O 2
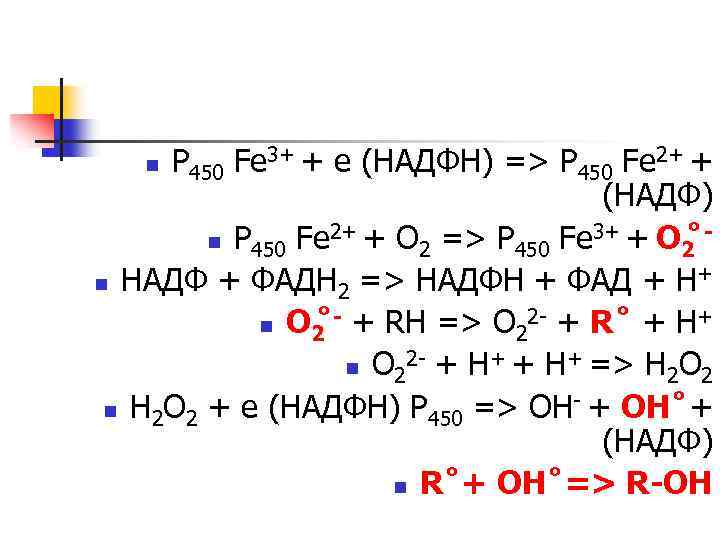
P 450 Fe 3+ + e (НАДФН) => P 450 Fe 2+ + (НАДФ) n P 450 Fe 2+ + О 2 => P 450 Fe 3+ + О 2 n НАДФ + ФАДН 2 => НАДФН + ФАД + H+ n О 2 - + RH => O 22 - + R + H+ n O 22 - + H+ => H 2 O 2 n H 2 O 2 + e (НАДФН) P 450 => OH- + OH + (НАДФ) n R + OH => R-OH n

II фаза Коньюгирования R-OH + кислоты (глюкуроновая, серная, аминокислоты)

Гидроксилированные соединения связываются с глюкуроновой и серной кислотами, глутатионом, глутамином и аминокислотами n Вещество в целом становится более растворимым в воде, что облегчает его выведение из организма n
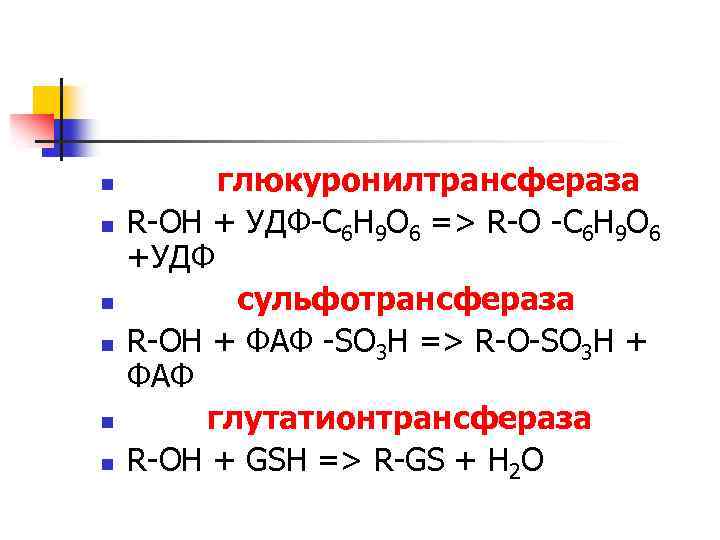
n n n глюкуронилтрансфераза R-OH + УДФ-С 6 Н 9 О 6 => R-O -С 6 Н 9 О 6 +УДФ сульфотрансфераза R-OH + ФАФ -SO 3 H => R-O-SO 3 H + ФАФ глутатионтрансфераза R-OH + GSH => R-GS + Н 2 О

Рассматриваемый процесс (микросомальное окисление печени) индуцибильный (включаемый), при введении многих лекарственных веществ наблюдается увеличение активности цитохрома Р-450 n Цитохром Р-450 не обладает субстратной специфичностью, известно много изоформ фермента и каждая изоформа может катализировать реакции со множеством субстратов n

«Недостатком» этого процесса является утечка свободных радикалов, скорее всего при излишней индукции этого процесса n

При печеночной недостаточности наблюдается снижение функции обезвреживания Существует несколько лабораторных тестов, позволяющих проверить работу цитохромов n n

Лабораторные тесты, позволяющие оценить обезвреживающую функцию печени Осуществляется введение веществ внутривенно и затем определение продуктов обезвреживания в крови или моче n Проба с лидокоином – после обезвреживания образуется МЭГЭ (моноэтилглицинэксилидид), концентрация которого определяется в сыворотке.

Проба с индоцианином зелёным индоцианин зелёный удаляется из сосудистого русла печенью Внепечёночного пути экскреции препарата не существует n Продукт обезвреживания определяют в моче n n

Дыхательная проба с аминопирином Аминопирин превращается путём деметилирования системой цитохрома Р 450 в С 02 n Аминопирин метят радиоактивным изотопом 14 С и назначают перорально n Пробы выдыхаемого воздуха собирают с двухчасовыми интервалами n Концентрация 14 С в выдыхаемом С 02 коррелирует со скоростью снижения радиоактивности плазмы n

Метаболизм этанола n 95% этанола метаболизируется при участии АДГ , фермент неиндуцируемый С 2 Н 5 ОН + НАД+ <=> СН 3 СНО + НАДН n 3% этанола метаболизируется при участии цитохрома Р 450, фермент индуцируемый С 2 Н 5 ОН + НАДФН + О 2 => СН 3 СНО + НАДФ + 2 Н 2 О n 2% этанола метаболизируется при участии каталазы С 2 Н 5 ОН + Н 2 О 2 =>СН 3 СНО + 2 Н 2 О

Ацетальдегид превращается в уксусную кислоту при помощи альдегидоксидазы (монооксидазное окисление, образование свободных радикалов) n

Токсическое действие ацетальдегида при повышенных доз этанола (1, 5— 2, 0 г/кг, или около 100— 150 г): Ацетальдегид реагирует с SH- и NH, гpynnaми белков, ферментов и других соединений n Инактивируются ферменты, модифицируются белки (например, возникают сшивки в эластине, коллагене), нуклеопротеины (хроматин), липопротеины n

Возникают многие нарушения: торможение синтеза и секреции белков клетками n ускорение распада белков n угнетение полимеризации тубулина n искажение транспортной функции альбумина плазмы крови n искажение эффектов гормонов и нейропептидов n n

Ацетальдегид увеличивает проницаемость мембран и приток ионов Na+ в клетки, вызывая отек и дистрофию Ацетальдегид связывается с SH-группами глутатиона, ингибируя глутатионпероксидазу, что дополнительно активирует свободно-радикальное окисление, повреждающее мембраны n Ацетальдегид ингибирует ферменты дыхательной цепи и цитратного цикла, снижается синтез АТР n n
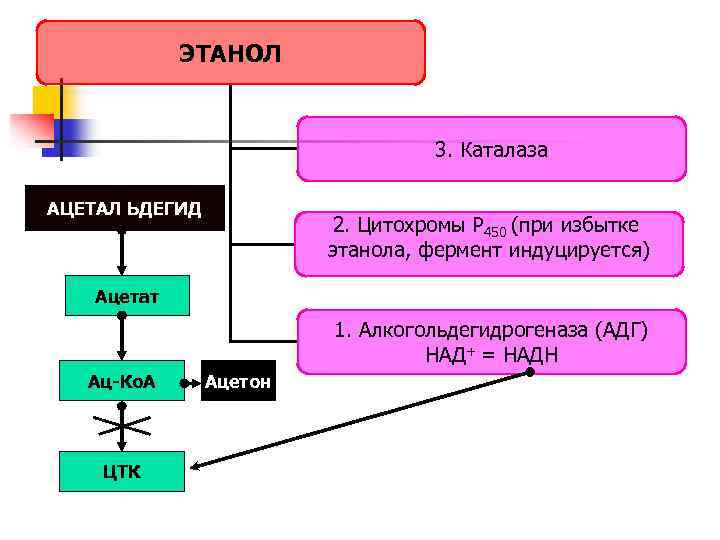
ЭТАНОЛ 3. Каталаза АЦЕТАЛ ЬДЕГИД 2. Цитохромы Р 450 (при избытке этанола, фермент индуцируется) Ацетат 1. Алкогольдегидрогеназа (АДГ) НАД+ = НАДН Ац-Ко. А ЦТК Ацетон

Обезвреживание эндогенных токсических веществ Аминокислоты, не всосавшиеся в клетки кишечника, используются микрофлорой кишечника толстой кишки в качестве питательных веществ В основе, так называемого гниения белков в кишечнике лежат реакции декарбоксилирования n Часть образующихся токсических продуктов выделяются с калом, часть всасывается по воротной вене и поступает в печень n n

n Обезвреживание токсических аминов Вещества, имеющие –ОН (крезол, фенол) вступают сразу во вторую фазу обезвреживания Вещества, не имеющие –ОН (индол, скатол) проходят обе фазы обезвреживания n Обезвреживание билирубина
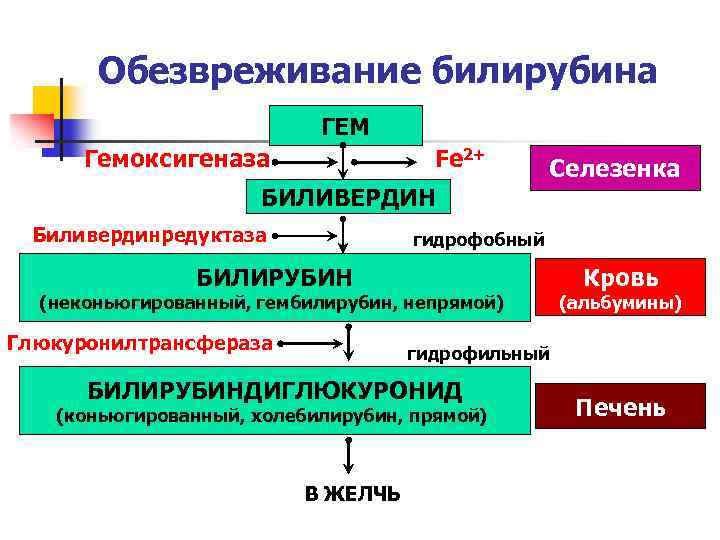
Обезвреживание билирубина ГЕМ Гемоксигеназа Fe 2+ БИЛИВЕРДИН Биливердинредуктаза Селезенка гидрофобный БИЛИРУБИН (неконьюгированный, гембилирубин, непрямой) Глюкуронилтрансфераза Кровь (альбумины) гидрофильный БИЛИРУБИНДИГЛЮКУРОНИД (коньюгированный, холебилирубин, прямой) В ЖЕЛЧЬ Печень

Билирубин образуется при разрушении гема: примерно 80% - при разрушении гема эритроцитов, 20% - при разрушении других гемопротеинов, таких как миоглобин, тканевые цитохромы Микросомальный фермент - гемоксигеназа - превращает гем в биливердин (4 пирольных кольца линейной структуры), который под действием биливердинредуктазы превтащается в билирубин n n

Билирубин не растворяется в воде, является эндогенным токсическим веществом Может оседать в клеточных мембранах и нарушать функцию клеток n В этой связи билирубин должен обезвреживаться в печени Билирубин транспортируется кровью при помощи альбумина в печень n n n
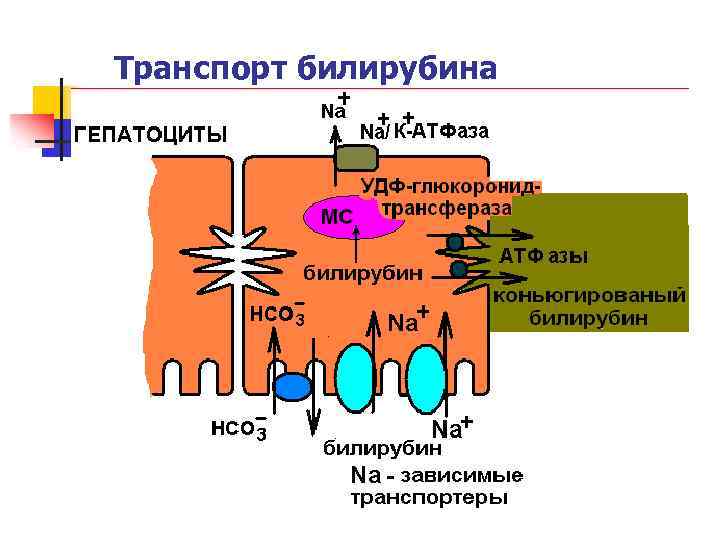
Транспорт билирубина

3 этапа транспорта билирубина через гепатоциты n 1) Транспортными системами совместно с натрием билирубин захватывается синусоидальной мембраной гепатоцитов (предмикросомальный этап) n 2) В микросомах билирубин коньюгируется с помощью глукуроновой кислоты (микросомальный этап) n 3) Активный транспорт коньюгированного билирубина в желчные капилляры (постмикросомальный этап)

Общий билирубин – сумма прямого и непрямого билирубина, концентрация у здорового человека – 3, 4 -22, 2 мкмоль/л n Концентрация прямого билирубина в крови у здорового человека – 0 -5, 1 мкмоль/л n Концентрация непрямого билирубина в крови у здорового человека -3, 4 -17, 1 мкмоль/л n Пожелтение тканей (отложение билирубина в тканях) начинается, когда концентрация билирубина в плазме достигает 50 мкмоль/л n

Желтухи Гемолитическая Паренхиматозная n Обтурационная n n

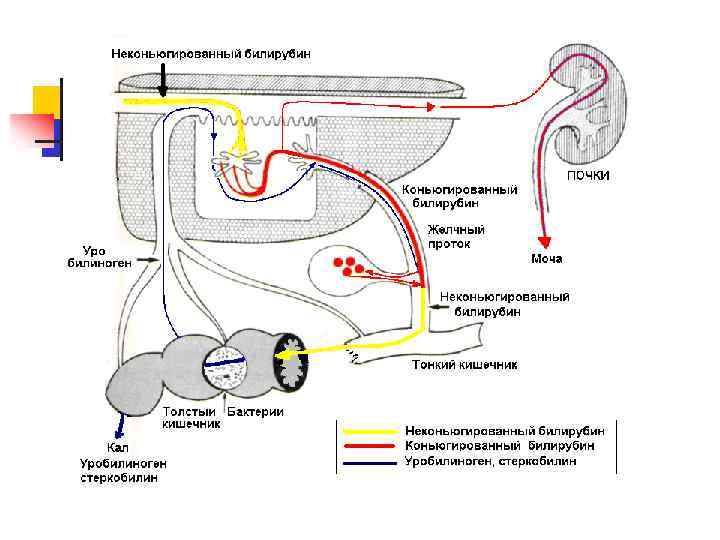
Гемолитическая желтуха – результат интенсивного гемолиза Основная причина – наследственные или приобретенные гемолитические анемии n Один из главных признаков гемолитической желтухи – повышение содержания в крови неконьюгированного билирубина n n

Неконьюгированный билирубин токсичен Растворяется в липидах мембран, нарушая поток ионов калия через мембрану клеток n Это отрицательно сказывается на состоянии ЦНС, вызывая у больных ряд характерных неврологических симптомов n Желтуха новорожденных развивается после рождения и связано с заменой фетального гемоглобина на гемоглобин взрослых n n
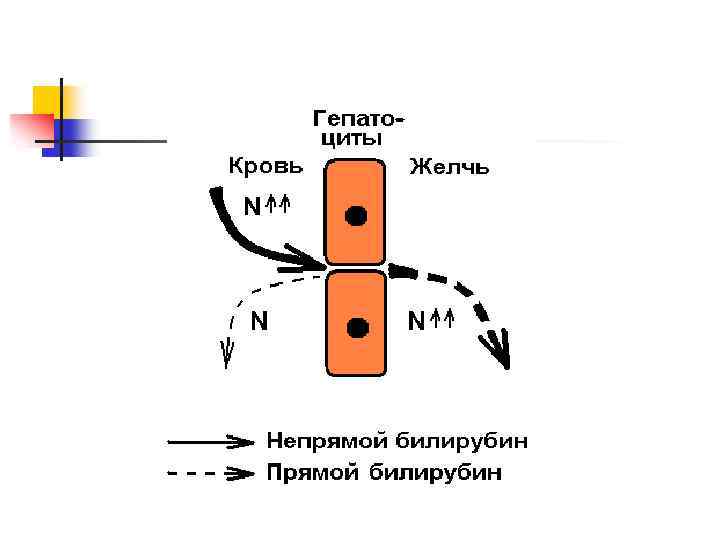

Лабораторная диагностика: n В крови повышен неконьюгированный билирубин n Моча имеет яркую окраску – повышен стеркобилин (уробилин) n Кал имеет яркую окраску – повышен стеркобилин (уробилин) n

Паренхиматозная желтуха обусловлена повреждением гепатоцитов n Причины – острые вирусные инфекции, хронические и токсические гепатиты n Наблюдается снижение функциональных возможностей печени n Нарушается метаболизм билирубина на всех трех этапах n
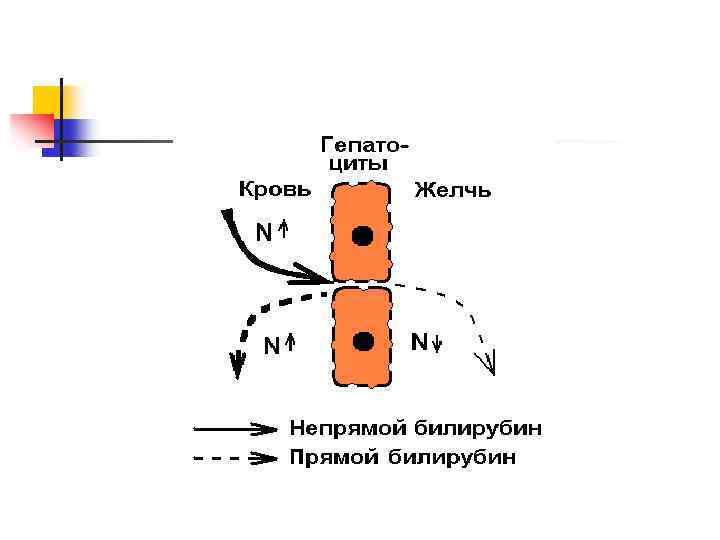

Лабораторная диагностика: n В крови повышается как неконьюгированный, так и коньюгированный билирубин n Моча имеет яркую окраску – повышен коньюгированный билирубин n В моче обнаруживается уробилиноген n Кал имеет неяркую окраску – снижен уровень стеркобилина (уробилина) n

Обтурационная желтуха Развивается при нарушении желчеотделения n Причины – желчнокаменная болезнь, опухоль поджелудочной железы др. Билирубин не поступает в кишечник, хотя гепатоциты продолжают его коньюгировать n n
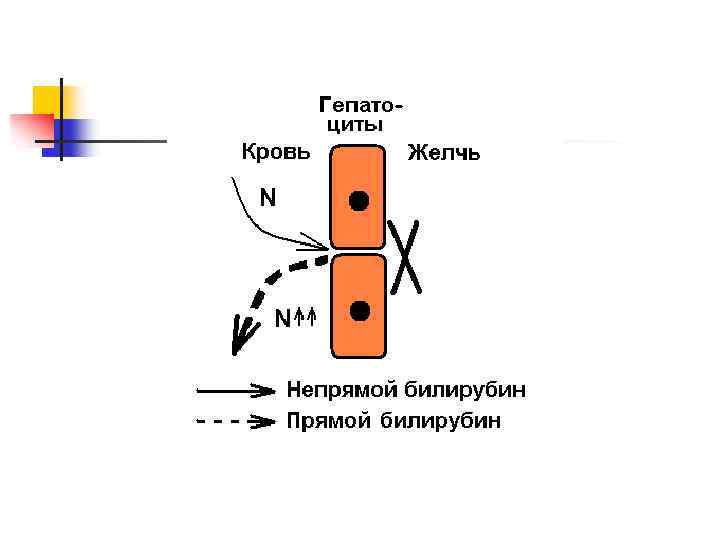

n В крови повышается коньюгированный билирубин n Моча имеет яркую окраску – повышен коньюгированный билирубин Кал обесцвечен – отсутствует стеркобилин (уробилин) n n Лабораторная диагностика:

Наследственные нарушения обмена билирубина: Синдром Дефект Клиническое проявление ЖИЛЬБЕРА Снижен захват билирубина и частично коньюгация (аутосомнодоминантный ? ) (нарушение 1 и 2 этапов транс. билна) Легкая гипербилирубинемия (неконьюгированный), продолжительность жизни нормальная
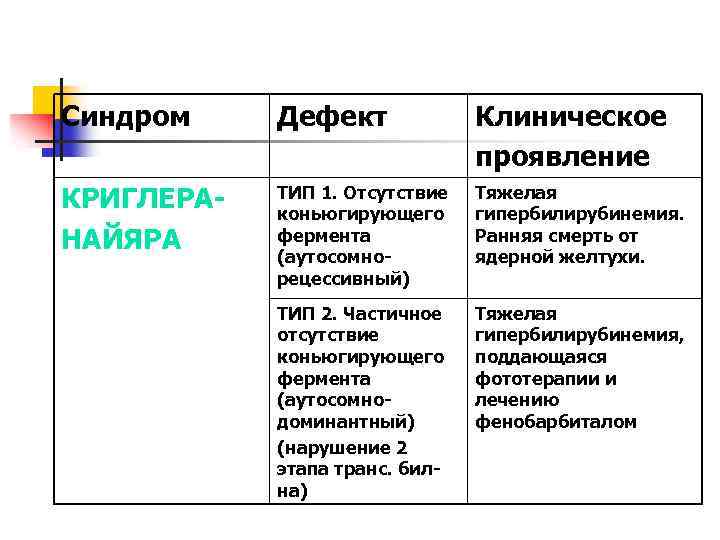
Синдром Дефект Клиническое проявление КРИГЛЕРАНАЙЯРА ТИП 1. Отсутствие коньюгирующего фермента (аутосомнорецессивный) Тяжелая гипербилирубинемия. Ранняя смерть от ядерной желтухи. ТИП 2. Частичное отсутствие коньюгирующего фермента (аутосомнодоминантный) (нарушение 2 этапа транс. билна) Тяжелая гипербилирубинемия, поддающаяся фототерапии и лечению фенобарбиталом
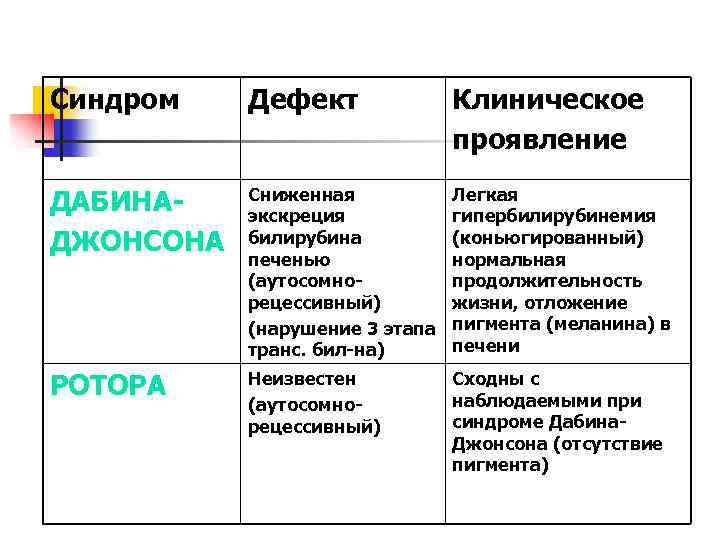
Синдром Дефект Клиническое проявление ДАБИНАДЖОНСОНА Сниженная экскреция билирубина печенью (аутосомнорецессивный) (нарушение 3 этапа транс. бил-на) Легкая гипербилирубинемия (коньюгированный) нормальная продолжительность жизни, отложение пигмента (меланина) в печени РОТОРА Неизвестен (аутосомнорецессивный) Сходны с наблюдаемыми при синдроме Дабина. Джонсона (отсутствие пигмента)

Метаболическая функция печени Участие печени в белковом обмене: n Синтез белков – фибриноген, протромбин, проконвертин, проакцелерин, все альбумины плазмы, основная масса глобулинов плазмы, транспортные белки n Распад белков - мочевинообразоание

n Лабораторные маркеры биосинтетической функции печени: n количеству фибриногена n определению протромбинового индекса n определению активности холинэстеразы пробам, оценивающим обезвреживающую функцию печени

Участие печени в углеводном обмене: n Выполнение гликогенной функции n Превращение моносахаридов пищи в глюкозу n Глюконеогенез Участие печени в липидном обмене: n Синтез триглециридов из избытка углеводов n Синтез фосфолипидов n Синтез холестерина

Жировая инфильтрация печени: Увеличение поступления жира в печень: n Перегрузка печени пищевым жиром и углеводами n Обеднение печени гликогеном, приводящее к мобилизации жира из депо n Повышение секреции соматотропного гормона гипофизом, мобилизующего жир из депо

Затруднение удаления (выхода) жира из печени: n Недостаточность синтеза специализированных белков для формирования транспортной формы ЛПОНП n Преобладание из двух конкурентных путей синтеза липидов (ТГ и ФЛ) именно триглицеридов в связи с недостаточностью липотропных факторов

Участие печени в обмене витаминов Многие витамины в печени приобретают химически активную форму (коферментную) n Некоторые витамины способны храниться в печени (А, Д, К) n
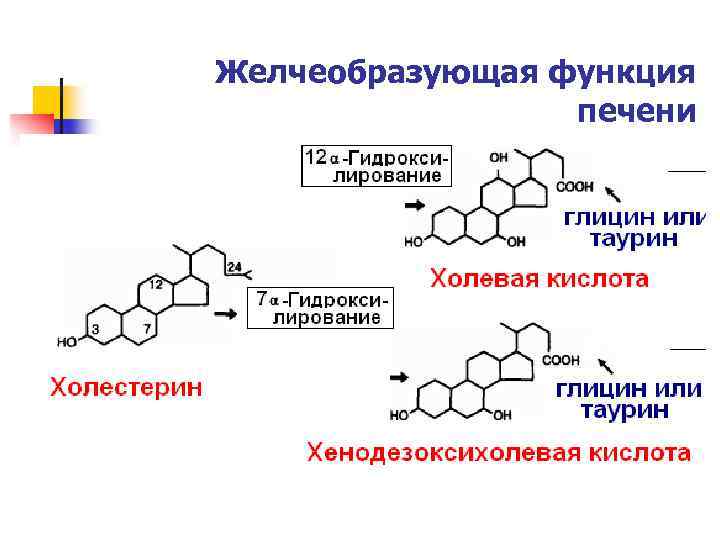
Желчеобразующая функция печени
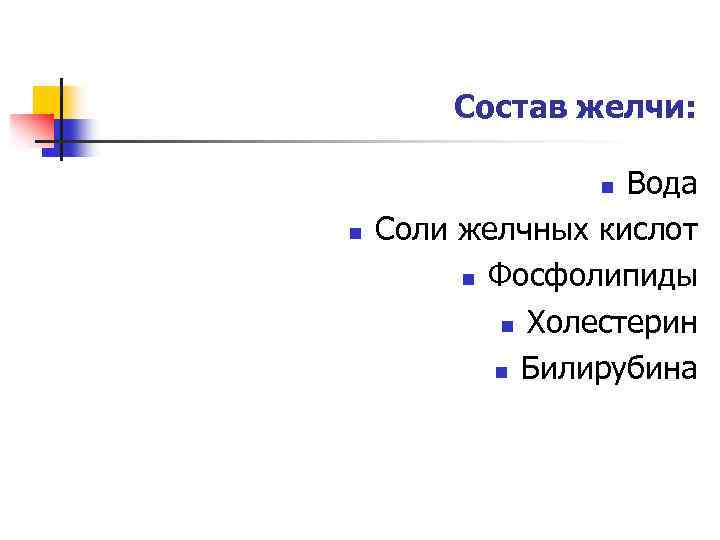
Состав желчи: Вода Соли желчных кислот n Фосфолипиды n Холестерин n Билирубина n n

Желчеобразование – синтез желчных кислот и транспорт желчных солей и других компонентов желчи в желчные канальцы ЭТАПЫ: n 1) Захват из крови и перенос в гепатоциты вторичных желчных кислот, билирубина, холестерина (обеспечивают белки-переносчики, в том числе Na+-зависимый белок, участвующий в захвате желчных кислот, билирубина, Na+-HCO 3 - ионообменники, поддерживающие нормальный уровень p. H в гепатоцитах)

n 2) Метаболизм ЖК – синтез первичных и «ремонт» вторичных желчных кислот. Транспорт по цитоплазме гепатоцитов (принимают участие эндоплазматический ретикулум и аппарат Гольджи) n 3) Секреция в желчные канальцы (осуществляется при помощи АТФ-зависимых транспортеров
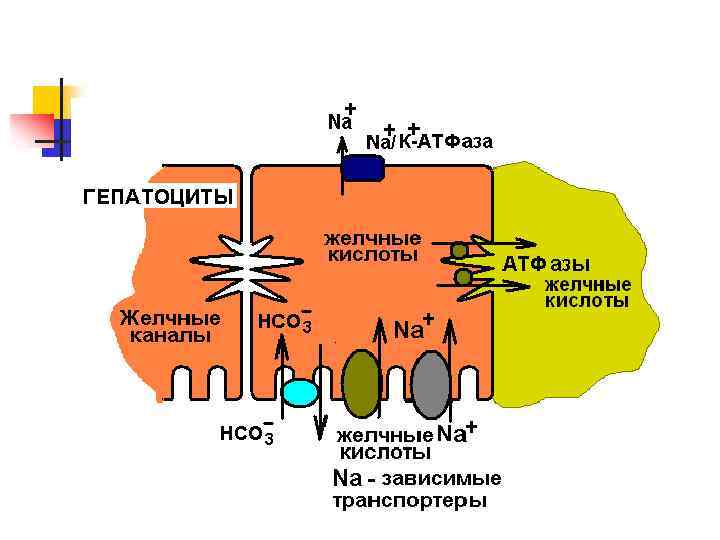
Транспорт желчных кислот:
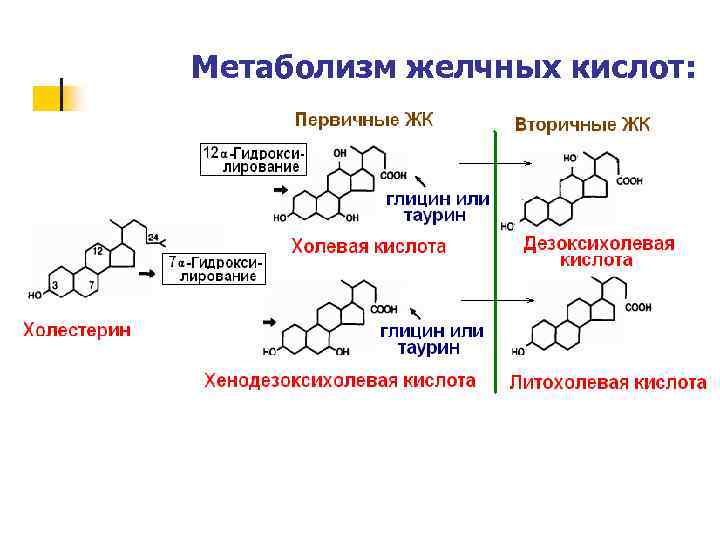
Метаболизм желчных кислот:

Функции желчного пузыря: 1) концентрирование и депонирование желчи между приемами пищи; n 2) эвакуация желчи посредством сокращения гладко-мышечной стенки желчного пузыря в ответ на стимуляцию холецистокинином; n 3) поддержание гидростатического давления в желчных путях n

Холестаз – нарушение синтеза, секреции и оттока желчи n Внепеченочный холестаз – нарушение оттока желчи, вызванный механическими факторами n Внутрипеченочный холестаз – нарушение образование желчи под действием лекарств, инфекционных агентов, а также вследствие аутоиммунных, метаболических или генетических факторов

n Лабораторные маркеры холестаза: Щелочная фосфатаза Лейцинаминопептидаза n 5 -нуклеотидаза n -ГТ n n
печень.ppt