Биохимический анализ крови [Автосохраненный].pptx
- Количество слайдов: 93

БИОХИМИЧЕСКИЙ АНАЛИЗ КРОВИ Выполнила: Жұмабекқызы А. Проверила: Абдахина Б. Б.

Норма белка в крови. Нормы белка крови: Содержание общего белка в крови является широко распространенным биохимическим показателем. Определение концентрации белка используют для диагностики широкого спектра взрослый 65 -85 г/л заболеваний различных органов. Данный показатель является человек усредненным и колеблется в зависимости от возраста. Что такое белок? Белки (протеи ны, полипепти ды[1]) — высокомолекулярные органические вещества, состоящие из альфа-аминокислот, соединённых в цепочку пептидной связью. В живых организмах аминокислотный состав белков определяется генетическим кодом, при синтезе в большинстве случаев используется 20 стандартных аминокислот. Множество их комбинаций создают молекулы белков с большим разнообразием свойств. Кроме того, аминокислотные остатки в составе белка часто подвергаютсяпосттрансляционным модификациям, которые могут возникать и до того, как белок начинает выполнять свою функцию, и во время его «работы» в клетке. Часто в живых организмах несколько молекул разных белков образуют сложные комплексы, например, фотосинтетический комплекс. новорожденн ые 45 -70 г/л дети до 1 года 51 -73 г/л дети от 1 года 56 -75 г/л до 2 лет дети старше 2 60 -80 г/л лет

Низкое содержание белка в крови Гипопротеинемия выявляется при следующих общепатологических процессах: паренхиматозные гепатиты, недостаточное поступление белка с пищей (полное и неполное голодание), воспалительные процессы, хронические кровотечения, потери белка с мочой, усиленный распад белка, нарушение всасывания, интоксикация, лихорадка. Снижение концентрации белка ниже 50 г/л приводит к появлению отеков тканей. Возможно развитие физиологической гипопротеинемии в последние месяцы беременности, в период лактации, на фоне длительных физических нагрузок, а также у лежачих больных. При каких заболеваниях снижается количество белка в крови Гипопротеинемия является признаком следующих *ожоговая болезнь заболеваний: • гломерулонефрит *заболевания желудочно-кишечного тракта • травмы (панкреатиты, энтероколиты) • тиреотоксикоз • хирургические вмешательства • применение инфузионной терапии (поступление • опухоли различной локализации больших объемов жидкости в организм) • заболевания печени (циррозы, гепатиты, опухоли печени наследственные заболевания (болезнь Вильсона • или метастазы в печень) Коновалова) • отравления • лихорадка • острые и хронические кровотечения • сахарный диабет • асцит • плеврит

Повышение содержания белка в крови Развитие гиперпротеинемии – явление редкое. Данное явление развивается при ряде патологических состояний, при которых происходит формирование патологических белков. Данный лабораторный признак выявляется при инфекционных заболеваниях, макроглобулинемии Вальденстрема, миеломной болезни, системной красной волчанке, ревматоидном артрите, лимфогрануломатозе, циррозе, хроническом гепатите. Возможно развитие относительной гиперпротеинемии (физиологической) при обильных потерях воды: рвоте, поносе, кишечной непроходимости, ожогах, также при несахарном диабете и нефрите. Лекарства, влияющие на содержание белка На концентрацию общего белка в крови влияют некоторые лекарственные препараты. Так, кортикостероиды, бромсульфалеин способствуют развитию гиперпротеинемии, а эстрогеновые гормоны приводят к гипопротеинемии. Повышение концентрации общего белка также возможно при длительном пережатии вены жгутом, а также переходе из положения «лежа» в положение «стоя» . Как сдать анализ на белок? Для определения концентрации общего белка кровь берется из вены, в утренние часы, натощак. Перерыв между последним приемом пищи временем сдачи анализа должен составлять не менее 8 часов. Сладкое питье также следует ограничить. На сегодняшний день концентрация белка определяется биуретовым или микробиуретовым (если концентрация очень низкая) методом. Данный метод универсален, прост в использовании, достаточно дешевый и быстрый. Ошибок при использовании данного метода возникает мало, поэтому он считается надежным и информативным. Ошибки в основном возникают при неправильной постановке реакции или использовании грязной посуды.
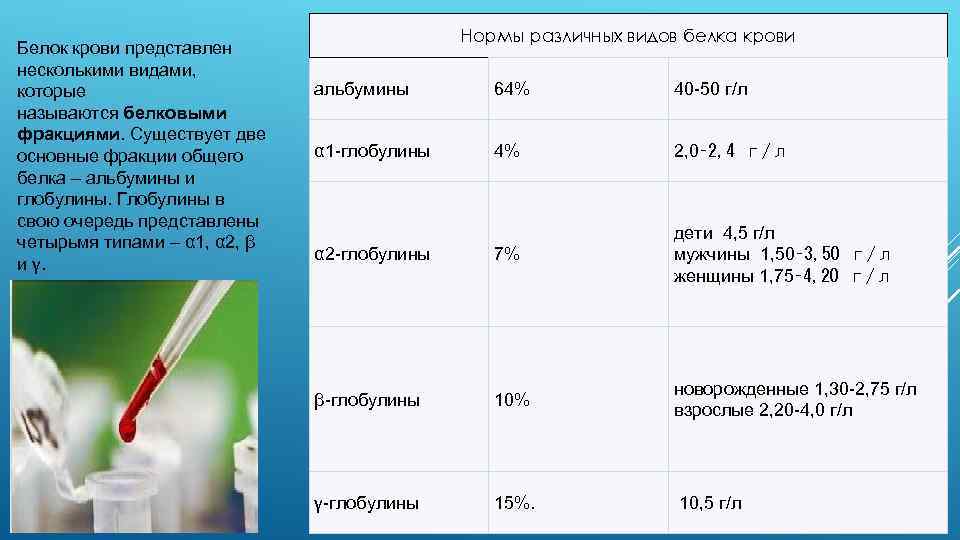
Белок крови представлен несколькими видами, которые называются белковыми фракциями. Существует две основные фракции общего белка – альбумины и глобулины. Глобулины в свою очередь представлены четырьмя типами – α 1, α 2, β и γ. Нормы различных видов белка крови альбумины 64% 40 -50 г/л α 1 -глобулины 4% 2, 0‑ 2, 4 г/л α 2 -глобулины 7% дети 4, 5 г/л мужчины 1, 50‑ 3, 50 г/л женщины 1, 75‑ 4, 20 г/л β-глобулины 10% новорожденные 1, 30 -2, 75 г/л взрослые 2, 20 -4, 0 г/л γ-глобулины 15%. 10, 5 г/л

Нарушения данного соотношения белковых фракций называется диспротеинемия. Чаще всего различные типы диспротеинемий сопровождают заболевания печени и инфекционные заболевания. Альбумин – норма, причина повышения, понижения, как сдать анализ Рассмотрим каждую белковую фракцию отдельно. Альбумины представляют собой очень однородную группу, половина которых находится в сосудистом русле, а половина – в межклеточной жидкости. Благодаря наличию отрицательного заряда и большой поверхности альбумины способны переносить на себе различные вещества – гормоны, лекарства, жирные кислоты, билирубин, ионы металлов и т. д. Основная физиологическая функция альбуминов – поддержание давления и резерв аминокислот. Альбумины синтезируются в печени и живут 12 -27 дней. Повышение альбумина - причины Повышение концентрации альбуминов в крови (гиперальбуминемия) может быть связано со следующими патологиями: дегидратация, или обезвоживание (потеря жидкости организмом при рвоте, поносе, обильном потении) обширные ожоги Прием витамина А в высоких дозах также способствует развитию гиперальбуминемии. В целом высокая концентрация альбуминов не имеет существенного диагностического значения.

• Снижение альбумина - причины Снижение концентрации альбуминов (гипоальбуминемия) может быть до 30 г/л, что приводит к снижению онкотического давления и появлению отеков. Гипоальбуминемия возникает при: различных нефритах (гломерулонефрит) • острой атрофии печени, токсическом гепатите, циррозе • увеличенной проницаемости капилляров • амилоидозе • ожогах • травмах • кровотечениях • застойной сердечной недостаточности • патологии желудочно-кишечного тракта • голодании • беременности и лактации • опухолях • при синдроме мальабсорбции • сепсисе • тиреотоксикозе • приеме оральных контрацептивов и эстрогеновых гормонов Как сдается анализ Для определения концентрации альбуминов берется кровь из вены, утром, натощак. В качестве подготовки к сдаче анализа необходимо исключить прием пищи на 8 -12 часов перед сдачей крови и избегать сильной физической нагрузки, в том числе длительного стояния. Вышеперечисленные факторы могут исказить картину, и результат анализа будет неверным. Для определения концентрации альбумина используют специальный реактив – бромкрезоловый зеленый. Определение концентрации альбумина данным методом является точным, простым и недлительным. Возможные ошибки возникают при неправильной обработке крови для анализа, использовании грязной посуды или неправильной постановке реакции.

Глобулины – виды глобулинов, нормы, причины повышения, понижения α 1 -глобулины – α 1 -антитрипсин, α 1 -кислый гликопротеин, нормы, причины повышения, понижения В состав данной белковой фракции входит до 5 белков, и составляют они в норме 4% от общего белка. Наибольшее диагностическое значение имеют два – α 1 -антитрипсин (ингибитор сериновыхпротеиназ) и α 1 -кислый гликопротеин (орозомукоид). Нормы α 1 глобулинов в сыворотке крови α 1 -антитрипсин 2, 0‑ 2, 4 г/л α 1 -гликопротеин 0, 55 -1, 4 г/л α 1‑фетопротеин дети до 1 года < 30 мкг/л взрослые < 30 мкг/л беременные: 6‑ 9 неделя - более 10 мкг/л 37‑ 40 неделя - менее 135 мкг/л

α 1 -антитрипсин (ингибитор сериновыхпротеиназ) регулирует активность ферментов плазмы крови – трипсина, тромбина, ренина, плазмина, калликреина и эластазы. Нормальное содержание в крови здорового человека – 2 -5 г/л. Данные белок является острофазным белком, то есть повышение его концентрации происходит при воспалении и онкологических заболеваниях. Полный или частичный дефицит α 1 -антитрипсина приводит к обструктивным заболеваниям легких (эмфизема) и прогрессирующему циррозу в юном возрасте. α 1 -кислый гликопротеин (орозомукоид) участвует в переносе гормонов – тестостерона и прогестерона. В норме в сыворотке крови его содержится 0, 55 -1, 4 г/л. Концентрация орозомукоида повышается в 3 -4 раза при острых и хронических воспалениях и после операций. Определение концентрации орозомукоида используют для наблюдения за динамикой развития воспаления или для контроля онкологии (увеличение концентрации данного белка свидетельствует о рецидиве опухоли). Как сдать анализ? Для определения концентрации α 1 -глобулинов берут кровь из вены, утром, натощак. Метод количественного определения концентрации данных белков точен, но достаточно сложен, поэтому его определение должен проводить опытный и высококвалифицированный сотрудник. Метод достаточно длительный, занимает несколько часов. Кровь должна быть свежей, без признаков гемолиза. Ошибки в определении возникают при недостаточной квалификации персонала или нарушениях правил подготовки крови для анализа.

α 2 -глобулины - α 2 -макроглобулин, гаптоглобин нормы, церулоплазмин, причины повышения, понижения В норме количество α 2 -глобулинов составляет 7 -7, 5% от общего белка крови. В данной фракции белков наибольшее диагностическое значение имеют α 2 -макроглобулин, гаптоглобин и церулоплазмин. Нормы α 2 глобулинов в сыворотке крови α 2 -макроглобулин Церулоплазм ин дети (1‑ 3 года) 4, 5 г/л Дети новорожденны 0, 01 -0, 3 г/л е мужчины 1, 50‑ 3, 50 г/л 6 -12 мес 0, 15 -0, 50 г/л женщины 1, 75‑ 4, 20 г/л 1 -12 лет 0, 30 -0, 65 г/л Гаптоглобин 0, 8 -2, 7 г/л Взрослые 0, 15 -0, 60 г/л

α 2 -макроглобулин–синтезируется в печени, моноцитах и макрофагах. В норме его содержание в крови взрослых людей составляет 1, 5 -4, 2 г/л, а у детей в 2, 5 раза выше. Данный белок относится к иммунной системе и является цитостатиком (останавливает деление раковых клеток). Снижение концентрации α 2 -макроглобулина наблюдается при остром воспалении, ревматизме, полиартрите и онкологических заболеваниях. Увеличение концентрации α 2 -макроглобулина выявляется при циррозе печени, заболеваниях почек, микседеме и сахарном диабете. Гаптоглобин состоит из двух субъединиц и в крови человека циркулирует в трех молекулярных формах. Является острофазным белком. Нормальное содержание в крови здорового человека – менее 2, 7 г/л. Основная функция гаптоглобина – это перенос гемоглобина в клетки ретикуло-эндотелиальной системы, где гемоглобин разрушается и из него формируется билирубин. Увеличение его концентрации происходит при остром воспалении, а снижение – при гемолитических анемиях. При переливании несовместимой крови может вообще исчезать. Церулоплазмин – белок, обладающий свойствами фермента, который окисляет Fe 2+ в Fe 3+. Церулоплазмин является депо и переносчиком меди. В крови здорового человека в норме его содержится 0, 15 - 0, 60 г/л. Содержание данного белка увеличивается при остром воспалении и беременности. Неспособность организма синтезировать этот белок обнаруживается при врожденном заболевании – болезни Вильсона-Коновалова, а также у здоровых родственников этих больных. Как сдать анализ? Для определения концентрации α 2 -макроглобулинов используют кровь из вены, которая берется строго в утренние часы, натощак. Методы определения данных белков трудоемки и достаточно длительны по времени, а также требуют высокой квалификации.

β-глобулины - трансферрин, гемопексин, норма, причины повышения, понижения Трансферрин(с идерофилин) новорожденные 1, 30 -2, 75 г/л взрослые 2, 20 -4, 0 г/л Гемопексин 0, 50‑ 1, 2 г/л Данная фракция составляет 10% от общего белка сыворотки крови. Наиболее высокое диагностическое значение в данной белковой фракции имеет определение трансферрина и гемопексина.

Трансферрин(сидерофилин) –это белок красноватого цвета, который переносит железо в органы депо (печень, селезенка), а оттуда к клеткам, синтезирующим гемоглобин. Повышение количества данного белка встречается редко, в основном при процессах, связанных с разрушением эритроцитов (гемолитические анемии, малярия и т. д. ). Вместо определения концентрации трансферрина используют определение степени его насыщения железом. В норме он насыщен железом лишь на 1/3. Уменьшение данной величины свидетельствует о дефиците железа и риске развития железодефицитной анемии, а увеличение говорит об интенсивном распаде гемоглобина (например, при гемолитических анемиях). Гемопексин – также является белком, связывающим гемоглобин. В норме его содержится в крови – 0, 5 -1, 2 г/л. Содержание гемопексина снижается при гемолизе, заболеваниях печени и почек, а увеличивается – при воспалении. Как сдать анализ? Для определения концентрации β-глобулинов используют кровь из вены, которая берется утром, натощак. Кровь должна быть свежей, без признаков гемолиза. Проведение данной пробы является высокотехнологичным анализом, требует высокой квалификации лаборанта. Анализ трудоемкий и довольно длительный по времени.

γ-глобулины (иммуноглобулины) – норма, причины повышения и снижения В крови γ-глобулины составляют 15– 25% (8– 16 г/л) от общего белка крови. Норма γ-глобулинов сыворотки крови γ-глобулины 15– 25% 8– 14 г/л К фракции γ-глобулинов относятся иммуноглобулины. Иммуноглобулины – это антитела, которые вырабатываются клетками иммунной системы для уничтожения болезнетворных бактерий. Увеличение количества иммуноглобулинов наблюдается при активации иммунитета, то есть при вирусной и бактериальной инфекциях, а также при воспалении и разрушении тканей. Снижение количества иммуноглобулинов бывают физиологическими (у детей 3 -6 лет), врожденными (наследственныеиммунодефицитные заболевания) и вторичными (при аллергиях, хроническом воспалении, злокачественных опухолях, длительном лечении кортикостероидами). Как сдать анализ? Определение концентрации γ-глобулинов проводят в крови из вены, взятой утром (до 10 утра), натощак. При сдаче анализа на определение γ-глобулинов необходимо избегать физических нагрузок и сильных эмоциональных потрясений. Для определения концентрации γ-глобулинов используют различные методики – иммунологические, биохимические. Более точны иммунологические методы. По временным затратам и биохимические и иммунологические методы равнозначны. Однако следует предпочесть иммунологические, ввиду их большей точности, чувствительности и специфичности.

С-РЕАКТИВНЫЙ БЕЛОК. С-реактивный белок или СРБ очень чувствительный элемент крови, быстрее других реагирующий на повреждения тканей. Наличие реактивного белка в сыворотке крови — признак воспалительного процесса, травмы, проникновения в организм чужеродных микроорганизмов — бактерий, паразитов, грибов. С-реактивный белок стимулирует защитные реакции, активизирует иммунитет. Содержание СРБ в сыворотке крови — до 0. 5 мг/л считается нормой. Уже через 4– 6 часов, после того, как в организм проникает инфекция, развивается воспалительный процесс, который может сопровождаться опухолями, уровень СРБ начинает быстро расти. Чем острее воспалительный процесс, активнее заболевание, тем выше ц-реактивный белок в сыворотке крови. Когда заболевание в хронической форме переходит в фазу ремиссии, то содержание С-реактивного белка в крови практически не обнаруживается. Как наступает обострение, СРБ снова начинает расти. Определение СБР используется для диагностики острых инфекционных заболеваний и опухолей. Также анализ СРБ используется для контроля над процессом лечения, эффективности антибактериальной терапии и т. д. Биохимический анализ крови СРБ может показать рост С-реактивного белка в крови в следующих случаях: • ревматические заболевания • туберкулез • заболевания желудочно-кишечного тракта • менингит • рак • послеоперационные осложнения. • инфаркт миокарда Повышение СРБ происходит приеме • сепсис новорожденных эстрогенов и оральных контрацептивов.

Глики рованный гемоглобин, или гликогемоглобин (кратко обозначается: гемоглобин A 1 c, Hb. A 1 c), — биохимический показатель крови, отражающий среднее содержание сахара в крови за длительный период (до трёх месяцев), в отличие от измерения глюкозы крови, которое дает представление об уровне глюкозы крови только на момент исследования. Гликированный гемоглобин отражает процент гемоглобина крови, необратимо соединённый с молекулами глюкозы. Гликированный гемоглобин образуется в результатереакции Майяра между гемоглобином и глюкозой крови. Повышение уровня глюкозы крови при сахарном диабете значительно ускоряет данную реакцию, что приводит к повышению уровня гликированного гемоглобина в крови. Время жизни красных кровяных телец (эритроцитов), которые содержат гемоглобин, составляет в среднем 120— 125 суток. Именно поэтому уровень гликированного гемоглобина отражает средний уровень гликемии на протяжении примерно трёх месяцев. Гликированный гемоглобин — это интегральный показатель гликемии за три месяца. Чем выше уровень гликированного гемоглобина, тем выше была гликемия за последние три месяца и, соответственно, больше риск развития осложнений сахарного диабета. Подготовка к сдаче анализа Кровь на исследование необходимо сдавать натощак (утром до 10: 30). Между последним приёмом пищи и взятием крови должно пройти не менее 8 часов (желательно - не менее 12 часов). Сок, чай, кофе (тем более с сахаром) - не допускаются. Можно пить воду. Перед сдачей крови исключить физические нагрузки. Исследование нецелесообразно проводить после кровотечений, гемотрансфузий.

Нормальные значения: 4 -6%. При показателях выше 6, 5% говорят о сахарном диабете у пациента. Показания к проведению исследования: • сахарный диабет с целью мониторинга заболевания. ВОЗ рекомендует пациентам проводить исследование 1 раз в квартал всем пациентам. Это помогает оценить адекватность терапии и в случае необходимости провести ее коррекцию; • при подозрении на диабет, при наличии у больных следующих симптомов: жажды, полиурии, гнойничковых поражений кожи, резких скачков веса, повышенной утомляемости; • в совокупности с глюкозотолерантным тестом для выявления преддиабета; • беременным женщинам для исключения скрытого диабета. Оценка результатов: • до 8% - диабет хорошо компенсирован. Коррекции лечения не требуется. • 8 -12% - субкомпенсированный сахарный диабет. • Свыше 12% - декомпенсированный сахарный диабет. Высокий риск осложнений (ретинопатии, нефропатии).

РЕВМАТОИДНЫЙ ФАКТОР Ревматоидный фактор определяется у больных ревматоидным артритом, а также у больных с другой воспалительной патологией. В норме ревматоидный фактор в крови обычными методами не обнаруживается. Причины изменения нормальных показателей: обнаружение ревматоидного фактора — ревматоидный артрит, системная красная волчанка, синдром Шегрена, болезнь Вальденстрема, Felty-синдром и Still-синдром (особые формы ревматоидного артрита). Миоглобин – это содержащий двухвалентное железо белок, и, хотя его гем, в принципе, идентичен гему гемоглобина эритроцитов, белковая часть (глобин) имеет существенные отличия (полипептидная цепь). Это понятно – он немного по-другому работает: не носится по организму с током крови, а запасает кислород, образуя оксимиоглобин, и насыщает им мышечные ткани, тем самым обеспечивая тканевое (внутреннее) дыхание. Содержание миоглобина в крови мужчин и женщин несколько разнится. Показатели нормы для лиц мужского пола составляют от 19 до 92 мкг/л, тогда как у женщин эти значения ниже: норма – от 12 до 76 мкг/л.

Патологическое повышение отмечается при некоторых заболеваниях: 1. Инфаркте миокарда (увеличение содержания данного гемопротеина, как правило, предшествует возрастанию активности фермента креатинкиназы) Рост значений миоглобина носит преходящий характер, поскольку наблюдать его можно через полчаса — час вслед за наступлением болевого синдрома при ИМ (и еще в течение 2 – 3 суток после его возникновения); 2. Выраженной почечной недостаточности с уремическим синдромом; 3. Воспалительных процессах, протекающих непосредственно в мышцах; 4. Травмах (сюда можно отнести и инъекции лекарственных растворов в мышцу); 5. Глубоких термических и химических ожогах; 6. Судорогах. Снижается уровень миоглобина в крови только при патологических состояниях, например, таких, как: • РА (ревматоидный артрит); • Полимиозит (системное воспалительное заболевание мышечной ткани); • Миастения (повышение содержания «мышечного гемоглобина» связано с наличием в крови циркулирующих антител непосредственно к этому белку).

ЖЕЛЕЗОСВЯЗЫВАЮЩАЯ СПОСОБНОСТЬ СЫВОРОТКИ (ЖСС) Особенности подготовки к исследованию: в течении недели перед сдачей анализа не принимать препараты железа, за 1 — 2 дня до сдачи крови необходимо ограничить прием жирной пиши. ЖСС норма: • Мужчины 45 — 75 мкмоль/л • Женщины 40 — 70 мкмоль /л Нормальное насыщение трансферрина железом: у мужчин — 25, 6 — 48, 6%, у женщин — 25, 5 — 47, 6%. Физиологическое изменение ЖСС происходит при нормально протекающей беременности (увеличение до 4500 мкг/л). У здоровых детей ЖСС снижается сразу после рождения, затем повышается. Причины изменения нормальных показателей: Повышение ЖСС железодефицитная анeмия, прием пероральных контрацептивов, поражения печени (цирроз, гепатиты), частые переливания крови. Снижение ЖСС при снижении общего белка в плазме крови (голодание, некротический синдром), дефицит железа в организме, хронические инфекции.

Ферритин — самый информативный индикатор запасов железа в организме, основная форма депонированного железа. Показания к назначению анализа: дифференциальная диагностика анемий, опухоли, хронические инфекционные и воспалительные заболевания, подозрение на гемохроматоз. Причины изменения нормальных показателей ферритин: Повышение концентрации ферритин голодание; избыток железа при гемохроматозе; лимфогранулематоз; острые и хронические инфекционные воспалительные заболевания (остеoмиелит, легочные инфекции, ожоги, системная красная волчанка, ревматоидный артрит, другие системные заболевания соединительной ткани); патология печени (в т. ч. алкогольный гепатит); прием пероральных контрацептивов, опухоли молочной железы; Снижение концентрации ферритин дефицит железа (железодефицитная анемия); целиакия.

ТРАНСФЕРРИН Трансферрин — белок в плазме крови, основной переносчик железа. Насыщение трансферрина происходит благодаря его синтезу в печени и зависит от содержания железа в организме. С помощью анализа трансферрина можно оценить функциональное состояние печени. Норма трансферрина в сыворотке крови — 2, 0– 4, 0 г/л. Содержание трансферрина у женщин на 10% выше, уровень трансферрина увеличивается при беременности и снижается у пожилых людей. Повышенный трансферрин — симптом дефицита железа (предшествует развитию железодефицитной анемии в течение нескольких дней или месяцев). Повышение трансферрина происходит вследствие приема эстрогенов и оральных контрацептивов. Пониженный трансферрин в сыворотке крови — повод для врача поставить следующий диагноз: • хронические воспалительные процессы • гемохроматоз • цирроз печени • ожоги • злокачественные опухоли • избыток железа. Повышение трансферрина в крови происходит также в результате приема андрогенов и глюкокортикоидов.

В биохимическом анализе крови часто используют определение активности ферментов. Что представляют собой ферменты? Фермент – это белковая молекула, которая ускоряет протекание биохимических реакций в организме человека. Синонимом понятия фермент является термин энзим. В настоящее время оба эти термина используются в одном значении в качестве синонимов. Однако наука, изучающая свойства, строение и функции ферментов, называется энзимологией. Рассмотрим, что же представляет собой данная сложная структура – фермент. Фермент состоит из двух частей – собственно белковой части и активного центра фермента. Белковая часть называется апофермент, а активный центр – кофермент. Вся молекула фермента, то есть апофермент плюс кофермент носит название голофермент. Апофермент всегда представлен исключительно белком третичной структуры. Третичная структура означает, что линейная цепочка аминокислот преобразуется в структуру сложной пространственной конфигурации. Кофермент может быть представлен органическими веществами (витамин В 6, В 12, флавин, гем и т. д. ) или неорганическими (ионы металлов – Cu, Co, Zn и т. д. ). Собственно ускорение биохимической реакции производится именно коферментом. Каждый фермент ускоряет только одну определенную реакцию и работает в определенных условиях (температура, кислотность среды). Фермент имеет сродство к своему субстрату, то есть может работать только с этим веществом. Узнавание «своего» субстрата обеспечивается апоферментом. То есть процесс работы фермента можно представить таким образом: апофермент узнает субстрат, а кофермент ускоряет реакцию узнанного вещества. Данный принцип взаимодействия был назван лиганд – рецепторным или взаимодействием по принципу ключ – замок. То есть, как и к замку подходит индивидуальный ключ, так и к ферменту подходит индивидуальный субстрат.

Амилаза крови Амилаза вырабатывается поджелудочной железой и участвует в расщеплении крахмала и гликогена до глюкозы. Амилаза – это один из ферментов, участвующих в пищеварении. Наибольшее содержание амилазы определяется в поджелудочной железе и слюнных железах. Существует несколько видов амилазы – α-амилаза, β-амилаза, γ-амилаза, из которых наибольшее распространение получило определение активности α-амилазы. Именно концентрацию этого вида амилазы определяют в крови в лаборатории. В крови человека содержится два типа α-амилазы – Р-тип и S-тип. В моче присутствует 65% Р-типа αамилазы, а в крови до 60% составляет S-тип. Р-тип α-амилазы мочи в биохимических исследованиях называют диастаза, во избежание путаницы. Активность α-амилазы в моче в 10 раз выше, чем активность α-амилазы в крови. Определение активности α-амилазы и диастазы используют для диагностики панкреатитов и некоторых других заболеваний поджелудочной железы. При хронических и подострых панкреатитах используют определение активности α-амилазы в соке двенадцатиперстной кишки.

Норма амилазы крови название анализа норма в мккатал/л единицы измерения в Ед/л (Е/л) • активность амилазы 16 -30 мккатал/л крови 20 -100 Ед/л • активность диастазы 28 -100 мккатал/л (амилазы) мочи до 1000 Ед/л Повышение амилазы крови • Повышение активности α-амилазы в крови называется гиперамилаземия, а повышение активности диастазы мочи –гиперамилазурия. Повышение амилазы крови выявляется при следующих состояниях: в начале острого панкреатита, максимум достигается через 4 часа от начала приступа, а снижается до нормы на 2 -6 сутки от начала приступа (повышение активности α-амилазы возможно в 8 раз) • при обострении хронического панкреатита (при этом активность α-амилазы возрастает в 3 -5 раз) • при наличии опухолей или камней в поджелудочной железе • острая вирусная инфекция – свинка • алкогольная интоксикация • внематочная беременность

Снижение амилазы крови и мочи Существуют состояния организма, при которых активность α-амилазы может снижаться. Низкая активность диастазы мочи выявляется при тяжелом наследственном заболевании – муковисцидозе. В крови снижение активности α-амилазы возможно после приступа острого панкреатита, при панкреонекрозе, а также при муковисцидозе. Несмотря на то, что α-амилаза присутствует в почках, печени и поджелудочной железе, определение ее активности в основном используют в диагностике заболеваний поджелудочной железы. Как сдать анализ на амилазу? Для определения активности амилазы сдается кровь из вены, утром, натощак или средняя порция утренней мочи. Накануне перед сдачей анализа необходимо избегать жирной и острой пищи. При остром приступе панкреатита кровь из вены и моча сдаются в независимости от времени суток. В настоящее время в большинстве лабораторий используются ферментативные методы определения активности амилазы. Этот метод достаточно точен, высоко специфичен и занимает недлинный промежуток времени.
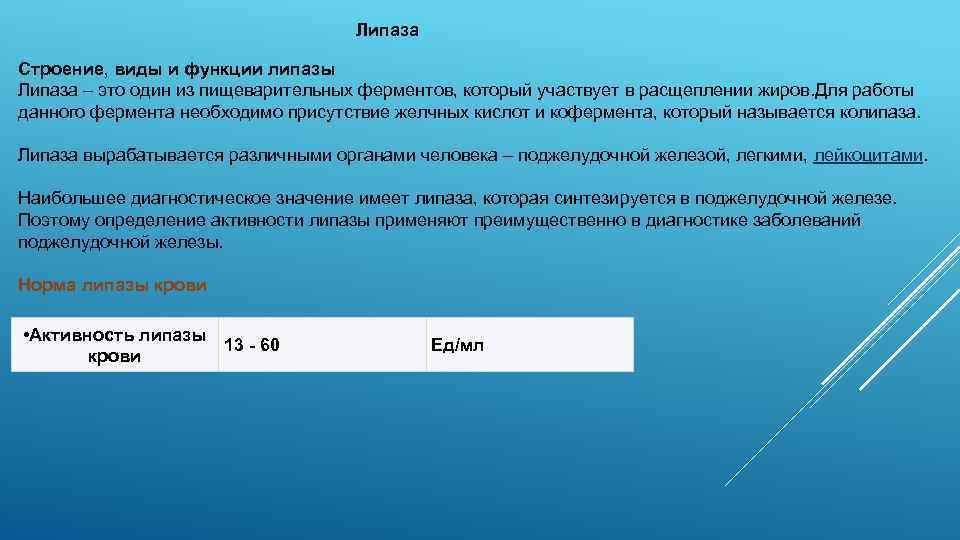
Липаза Строение, виды и функции липазы Липаза – это один из пищеварительных ферментов, который участвует в расщеплении жиров. Для работы данного фермента необходимо присутствие желчных кислот и кофермента, который называется колипаза. Липаза вырабатывается различными органами человека – поджелудочной железой, легкими, лейкоцитами. Наибольшее диагностическое значение имеет липаза, которая синтезируется в поджелудочной железе. Поэтому определение активности липазы применяют преимущественно в диагностике заболеваний поджелудочной железы. Норма липазы крови • Активность липазы 13 - 60 крови Ед/мл

В моче здорового человека липаза отсутствует! Липаза в диагностике заболеваний поджелудочной железы Для диагностики заболеваний поджелудочной железы липаза является более специфичным тестом, чем амилаза, поскольку ее активность остается нормальной при внематочной беременности, остром аппендиците, свинке и заболеваниях печени. Поэтому при возникновении подозрения на наличие панкреатита целесообразно определять активность липазы и амилазы одновременно. Повышение активности липазы сыворотки крови при остром панкреатите возможно от 2 до 50 раз относительно нормы. Для выявления именно острого алкогольного панкреатита используют соотношение активности липазы и амилазы, причем если данное соотношение больше 2, то данный случай панкреатита, несомненно, алкогольного происхождения. Повышение активности амилазы в крови происходит через 4 -5 часов после приступа острого панкреатита, достигает максимума через 12 -24 часа и остается повышенной в течение 8 -12 дней. При развитии острого панкреатита активность липазы в сыворотке крови может увеличиваться раньше и значительнее, чем активность амилазы.

Когда липаза крови повышена? • При каких состояниях повышается активность липазы в сыворотке крови: острый панкреатит • различные опухоли и опухолевидные образования поджелудочной железы • холециститы • холестаз • прободение язв • болезни обмена веществ – сахарный диабет, подагра, ожирение • прием лекарств (гепарин, наркотические обезболивающие, снотворные барбитурового ряда, индометацин) Также повышение активности липазы возможно при травмах, ранениях, операциях, переломах и острой почечной недостаточности. Однако повышенная активность липазы при указанных состояниях не является специфичной для них, поэтому в диагностике данных заболеваний не используется. Когда уровень липазы крови понижен? Снижение активности липазы в сыворотке крови наблюдается при опухолях различной локализации (кроме поджелудочной железы), удаленной поджелудочной железе, неправильном питании или наследственной триглицеридемии. Как подготовится к анализу на липазу? Для определения активности липазы сдается кровь из вены, утром, натощак. Накануне вечером перед сдачей анализа не следует принимать жирную, острую и пряную пищу. В случае экстренной необходимости кровь из вены сдается в независимости от времени суток и предшествовавшей подготовки. В настоящее время для определения активности липазы чаще всего используют иммунохимический метод или ферментативный. Ферментативный метод более быстрый и требует меньшей квалификации персонала.

Лактатдегидрогеназа (ЛДГ) – это фермент, который содержится в цитоплазме клеток почек, сердца, печени, мышц, селезенки, поджелудочной железы. Коферментом ЛДГ являются ионы цинка и никотинамидадениндинуклеотид (НАД). ЛДГ участвует в обмене глюкозы, катализируя превращение лактата (молочной кислоты) в пируват (пировиноградную кислоту). В сыворотке крови имеется пять изоформ данного фермента. ЛДГ 1 и ЛДГ 2 изоформы сердечного происхождения, то есть содержатся преимущественно в сердце. ЛДГ 3, ЛДГ 4 и ЛДГ 5 – печеночного происхождения. Норма лактатдегидрогеназы (ЛДГ) крови • взрослые 0, 8 -4 мкмоль/ч*л 140 -350 Ед/л • новорожденные 2, 0 -8 мкмоль/ч*л 400 -700 Ед/л Норма ЛДГ у здоровых людей: Возможно повышение активности ЛДГ у здоровых людей (физиологическое) после физических нагрузок, во время беременности и после принятия алкоголя. Кофеин, инсулин, аспирин, ацебутолол, цефалоспорины, гепарин, интерферон, пенициллин, сульфаниламиды также вызывает увеличение активности ЛДГ. Поэтому приеме данных препаратов нужно учитывать возможность повышенной активности ЛДГ, которая не говорит о наличии патологических процессов в организме

Диагностическое значение изоформ ЛДГ Для диагностики различных заболеваний большей информативностью обладает определение активности именно изоформ ЛДГ. Например, при инфаркте миокарда наблюдается значительное повышение ЛДГ 1. Для лабораторного подтверждения инфаркта миокарда определяют соотношение ЛДГ 1/ЛДГ 2, и, если данное соотношение больше 1, значит у человека был инфаркт миокарда. Однако такие тесты широко не используютсяввиду их дороговизны и сложности. Обычно проводят определение общей активности ЛДГ, которая складывается из суммарной активности всех изоформ ЛДГ в диагностике инфаркта миокарда Рассмотрим диагностическое значение определения суммарной активности ЛДГ. Определение активности ЛДГ используют для поздней диагностики инфаркта миокарда, поскольку увеличение его активности развивается через 12 -24 часа после приступа и может сохраняться на высоком уровне до 1012 суток. Это очень важное обстоятельство при обследовании больных, поступивших в лечебное учреждение после приступа. Если увеличение активности ЛДГ незначительно, значит, мы имеем дело с мелкоочаговым инфарктом, если, напротив, увеличение активности длительное – значит, речь идет об обширном инфаркте. У больных стенокардией активность ЛДГ увеличена в первые 2 -3 дня после приступа. ЛДГ в диагностике гепатита Активность суммарной ЛДГ может увеличиваться при остром гепатите (за счет увеличения активности ЛДГ 4 и ЛДГ 5). При этом активность ЛДГ в сыворотке крови повышается в первые недели желтушного периода, то есть в первые 10 дней.

Причины повышенной ЛДГ крови • Вообще повышение активности ЛДГ в сыворотке крови может выявляться при следующих патологических состояниях: инфаркт миокарда • острый гепатит (вирусный, токсический) • цирроз печени • раковые опухоли различной локализации (тератомы, дисгерминомы яичников) • травмы мышц (разрывы, переломы и т. д. ) • острый панкреатит • патология почек (пиелонефрит, гломерулонефрит) • гемолитическая анемия, В 12 -дефицитная и фолиево дефицитная анемии • лейкоз ЛДГ может иметь сниженную активность на фоне уремии (увеличения концентрации мочевины). Как сдать анализ на ЛДГ? Для определения активности ЛДГ сдается кровь из вены, утром, натощак. Особой диеты или ограничений перед сдачей анализа нет. ЛДГ присутствует в эритроцитах, поэтому сыворотка для исследования должна быть свежей, без следов гемолиза. В настоящее время активность ЛДГ чаще всего определяют ферментативным методом, который надежен, специфичен и достаточно быстр.

Аланинаминотрансфераза (АЛТ, Ал. АТ) – фермент, относящийся к аминотрансферазам (трансаминазам), то есть осуществляющим перенос аминокислот с одной биологической молекулы на другую. Поскольку в названии фермента присутствует аминокислота аланин, это означает, что данный фермент переносит именно аминокислоту аланин. Коферментом АСТ является витамин В 6. АЛТ синтезируется в клетках, поэтому в норме его активность в крови невысока. Преимущественно синтезируется в клетках печени, но также имеется в клетках почек, сердца, мышцах и поджелудочной железе. Норма Аланинаминотрансферазы (АЛТ / Ал. АТ) крови • для мужчин до 40 Ед/л • для женщин до 32 Ед/л Повышение активности АЛТ у здоровых людей (физиологическое) может быть вызвано приемом некоторых лекарственных препаратов (антибиотиков, барбитуратов, наркотиков, противоопухолевых препаратов, оральных контрацептивов, нестероидных противовоспалительных препаратов, дикумаринов, эхинацеи, валерианы), сильными физическими нагрузками, травмами. Также высокая активность АЛТ наблюдается у подростков в период интенсивного роста. АЛТ в диагностике заболеваний печени При диагностике патологических состояний организма повышение активности АЛТ является специфическим признаком острого заболевания печени. Повышение активности АЛТ в крови выявляется за 1 -4 недели до проявления симптомов болезни и за 7 -10 дней до появления максимального уровня билирубина в крови. Увеличение активности АЛТ при остром заболевании печени составляет 5 -10 раз. Повышенная активность АЛТ в течение длительного времени или повышение ее в поздние сроки заболевания свидетельствует о начале массивного некроза печени.

Причины высокого Ал. АТ (Ал. АТ) • Высокая активность АЛТ в крови выявляется при наличии таких патологий: острый гепатит • цирроз • механическая желтуха • введение гепатотоксических препаратов (например, некоторые антибиотики, отравление солями свинца) • распад большой опухоли • рак печени или метастазы в печени • ожоговая болезнь • обширный инфаркт миокарда • травматические повреждения мышечной ткани У больных мононуклеозом, алкоголизмом, стеатозом (гепатозом), перенесших операции на сердце, также может наблюдаться небольшое повышение активности АЛТ. При тяжелых заболеваниях печени (цирроз тяжелой формы, некроз печени), когда сокращается количество активных клеток печени, а также при дефиците витамина В 6, в крови наблюдается снижение активности АЛТ. Как сдать анализ на АЛТ (Ал. АТ)? Кровь для определения активности АЛТ берется из вены, утром, натощак. Специальной диеты не требуется. Однако стоит проконсультироваться с врачом и отменить на несколько дней прием лекарств, которые вызывают изменение активности АЛТ. Активность АЛТ оценивают ферментативным методом, который специфичен, достаточно прост в использовании и не требует длительной и особой пробоподготовки.
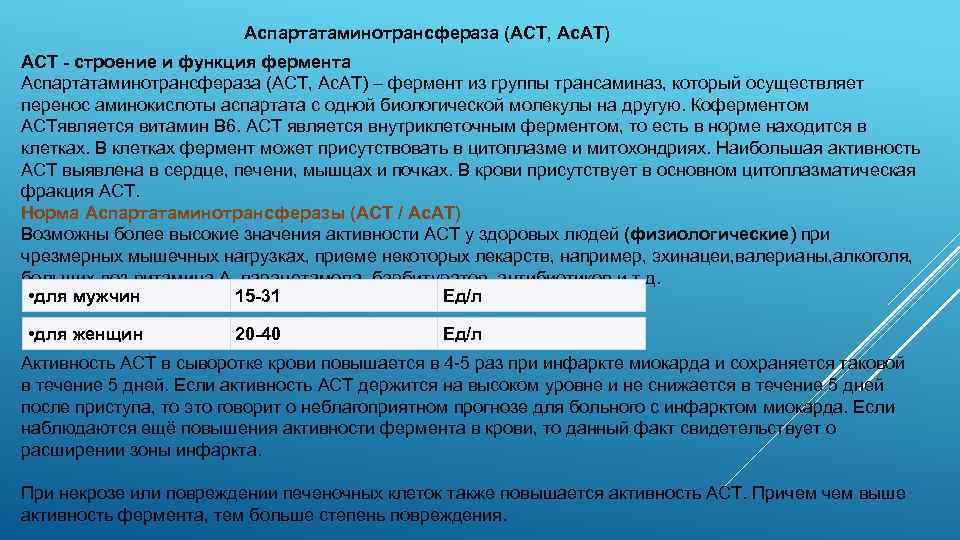
Аспартатаминотрансфераза (АСТ, Ас. АТ) AСТ - строение и функция фермента Аспартатаминотрансфераза (АСТ, Ас. АТ) – фермент из группы трансаминаз, который осуществляет перенос аминокислоты аспартата с одной биологической молекулы на другую. Коферментом АСТявляется витамин В 6. АСТ является внутриклеточным ферментом, то есть в норме находится в клетках. В клетках фермент может присутствовать в цитоплазме и митохондриях. Наибольшая активность АСТ выявлена в сердце, печени, мышцах и почках. В крови присутствует в основном цитоплазматическая фракция АСТ. Норма Аспартатаминотрансферазы (АСТ / Ас. АТ) Возможны более высокие значения активности АСТ у здоровых людей (физиологические) при чрезмерных мышечных нагрузках, приеме некоторых лекарств, например, эхинацеи, валерианы, алкоголя, больших доз витамина А, парацетамола, барбитуратов, антибиотиков и т. д. • для мужчин 15 -31 Ед/л • для женщин 20 -40 Ед/л Активность АСТ в сыворотке крови повышается в 4 -5 раз при инфаркте миокарда и сохраняется таковой в течение 5 дней. Если активность АСТ держится на высоком уровне и не снижается в течение 5 дней после приступа, то это говорит о неблагоприятном прогнозе для больного с инфарктом миокарда. Если наблюдаются ещё повышения активности фермента в крови, то данный факт свидетельствует о расширении зоны инфаркта. При некрозе или повреждении печеночных клеток также повышается активность АСТ. Причем выше активность фермента, тем больше степень повреждения.

Почему Аспартатаминотрансфераза (АСТ, Ас. АТ) повышена? • Повышение активности АСТ крови присутствует в следующих случаях: гепатиты • некроз печени • цирроз • алкоголизм • рак печени и метастазы в печени • инфаркт миокарда • наследственные и аутоиммунные заболевания мышечной системы (миодистрофия Дюшена) • мононуклеоз • гепатоз • холестаз Существует еще целый ряд патологических состояний, при которых также происходит увеличение активности АСТ. К таким состояниям относят – ожоги, травмы, тепловой удар, отравление ядовитыми грибами. Низкая активность АСТ наблюдается при дефиците витамина В 6 и наличии обширных повреждений печени (некроз, цирроз). Однако в клинике используют определение активности АСТ в основном для диагностики повреждений сердца и печени. При других патологических состояниях активность фермента также изменяется, однако ее изменение не является специфичным, следовательно, не представляет высокой диагностической ценности. Коэффициент де Ритиса. Как отличить инфаркт от повреждения печени Для дифференциальной диагностики повреждений печени или сердца используют коэффициент де Ритиса. Коэффициент де Ритиса – это соотношение активности АСТ/АЛТ, который в норме составляет 1, 3. Увеличение коэффициента де Ритиса выше 1, 3 характерно для инфаркта миокарда, и снижение его ниже 1, 3 – выявляется при заболеваниях печени.

Щелочная фосфатаза (ЩФ) – является мембранным ферментом, который локализован в щеточной каемке желчных канальцев. ЩФ может быть кишечной, плацентарной и неспецифичной (в тканях печени, почек и костей). Данный фермент является ключевым в обмене фосфорной кислоты. Норма щелочной фосфатазы крови Возрастает активность ЩФ в крови здоровых людей (физиологическое повышение) при передозировке витамина С, недостаточности кальция и фосфора в пищевом рационе, приеме оральных контрацептивов, гормональных препаратов эстрогенов и прогестеронов, антибиотиков, сульфаниламидов, магнезии, омепразола, ранитидина и прочее. • взрослые 30 -90 Ед/л • подростки до 400 Ед/л • беременные до 250 Ед/л Щелочная фосфатаза в диагностике заболеваний печени и желчных путей Высокой специфичностью и диагностическим значением обладает определение активности ЩФ при подозрении на заболевания печени. При обтурационной желтухе происходит увеличение активности ЩФ крови в 10 раз относительно нормы. Определение данного показателя используется для лабораторного подтверждения именно этой формы желтухи. В меньшей степени увеличение активности ЩФ происходит при гепатитах, холангитах, язвенном колите, кишечных бактериальных инфекциях и тиреотоксикозе.

Причины повышения щелочной фосфатазы • Высокую активность ЩФ выявляют при следующих патологиях: обтурационная желтуха • опухоли кости или метастазы в кости • гипертиреоз • заболевания крови (миеломная болезнь, лимфогранулематоз, мононуклеоз) • рахит • деструктивные заболевания печени (цирроз, рак, туберкулез) • белые инфаркты (почки, легкого) • амилоидоз Причины низкого уровня щелочной фосфатазы Помимо высокой активности ЩФ в крови имеются состояния, при которых активность фермента снижена. В первую очередь подобное явление развивается при недостатке цинка, магния, витаминов В 12 или С (цинга) в рационе питания. Низкая активность ЩФ крови сопровождает также следующие патологические состояния организма человека – анемии, недостаточность формирования плаценты при беременности, гипертиреоз и нарушения роста и формирования костей Как сдать анализ на щелочную фосфатазу? Для определения активности ЩФ берется кровь из вены, утром, натощак. Соблюдение специальной диеты не требуется. Нужно обратить внимание на то, что некоторые препараты могут снижать или повышать активность ЩФ, поэтому необходимо проконсультироваться у врача, стоит ли отменить прием данных препаратов на небольшой промежуток времени. В современных лабораториях активность фермента оценивается по скорости протекания ферментативной реакции. Данный метод обладает высокой специфичностью, простотой, надежностью и не требует больших временных затрат на проведение анализа.
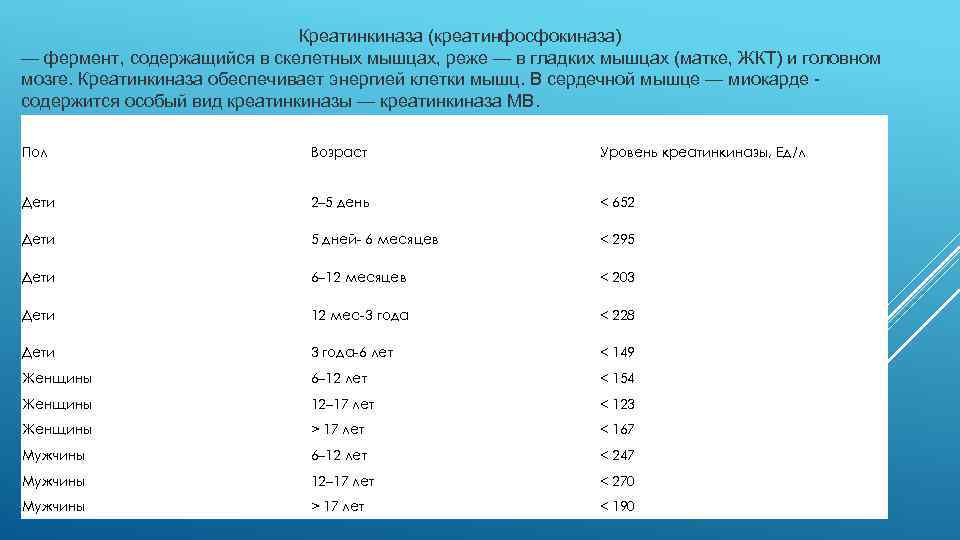
Креатинкиназа (креатинфосфокиназа) — фермент, содержащийся в скелетных мышцах, реже — в гладких мышцах (матке, ЖКТ) и головном мозге. Креатинкиназа обеспечивает энергией клетки мышц. В сердечной мышце — миокарде - содержится особый вид креатинкиназы — креатинкиназа МВ. Пол Возраст Уровень креатинкиназы, Ед/л Дети 2– 5 день < 652 Дети 5 дней- 6 месяцев < 295 Дети 6– 12 месяцев < 203 Дети 12 мес-3 года < 228 Дети 3 года-6 лет < 149 Женщины 6– 12 лет < 154 Женщины 12– 17 лет < 123 Женщины > 17 лет < 167 Мужчины 6– 12 лет < 247 Мужчины 12– 17 лет < 270 Мужчины > 17 лет < 190

Повышение креатинкиназы происходит при следующих заболеваниях: • инфаркт миокарда • миокардит • миокардиодистрофия • сердечная недостаточность • тахикардия • столбняк • гипотиреоз • алкогольный делирий (белая горячка) • заболевания центральной-нервной системы (шизофрения, маниакально-депрессивный психоз, эпилепсия, черепно-мозговые травмы) • злокачественные опухоли (рак мочевого пузыря, молочной железы, кишечника, легкого, матки, простаты, печени). Повышение креатинфосфокиназы в крови может быть следствием хирургических операций и диагностических процедур на сердце, приема некоторых лекарственных средств (кортикостероидов, барбитуратов, наркотических средств), после тяжелой физической нагрузки. Повышение креатинкиназы также происходит при беременности. Понижение уровня креатинкиназы происходит при снижении мышечной массы и малоподвижном образе жизни.

Молочная кислота (лактат) — продукт анаэробного метаболизма глюкозы (гликолиза), в ходе которого она образуется из пирувата под действием лактатдегидрогеназы. При достаточном поступлении кислорода пируват подвергается метаболизму в митохондриях до воды и углекислоты. В анаэробных условиях, при недостаточном поступлении кислорода, пируват преобразуется в лактат. Основное количество молочной кислоты поступает в кровь из скелетных мышц, мозга и эритроцитов. Уровень лактата в крови в норме соответствует 0, 5 -2, 2 ммоль/л. Определение лактата в крови Для определения лактата в крови используют биохимический анализ крови Новогиреево. Лабораторное исследование позволяет установить увеличение ЛДГ, которое может указывать на следующие заболевания: • гепатит (вирусный, токсический), цирроз, • анемия, острый лейкоз, • панкреатит в острой форме, • пиелонефрит, • сердечная недостаточность, • дыхательная недостаточность, • другие. Анализы крови на лактат показывают повышенное значение фермента при беременности, после приема алкоголя или некоторых лекарственных препаратов. Для новорожденных детей повышенный уровень лактата (в пределах нормы) не указывает на заболевания. Возможно также исчезновение лактата из крови. К данному состоянию приводит метаболизм вещества в печени и почках. Однако печень поглощает соль молочной кислоты до определенного «лактатного порога» . В таком случае наблюдается скачкообразное повышение уровня лактата в крови.

ХОЛИНЭСТЕРАЗА Холинэстераза (ХЭ) — фермент, образующийся в печени. Холинэстераза содержится в нервной ткани, скелетных мышцах. Так называемая сывороточная холинэстераза присутствует в печени, поджелудочной железе, выделяется печенью в кровь. Определение холинэстеразы в медицине используется — для диагностики возможного отравления инсектицидами и оценки функции печени. Биохимический анализ крови на холинэстеразу используется для оценки риска осложнений при хирургических вмешательствах. Норма холинэстеразы — 5300 — 12900 Ед/л Содержание фермента холинэстеразы в крови человека начинает резко снижаться при тяжелых хронических заболеваниях печени, особенно при циррозе. Низкая холинэстераза в крови — признак таких заболеваний, как: • заболевания печени (цирроз, гепатит, метастатический рак печени) • острое отравление инсектицидами • инфаркт миокарда • онкологические заболевания.

Понижение уровня холинэстеразы происходит на позднем сроке беременности, после хирургического вмешательства и применении некоторых медицинских препаратов (оральных контрацептивов, анаболических стероидов, глюкокортикоидов). Повышенная холинэстераза — симптом следующих заболеваний: • артериальная гипертония • нефроз • рак молочной железы • ожирение • алкоголизм • сахарный диабет • столбняк • маниакально-депрессивный психоз • депрессивный невроз. Повышение уровня холинэстеразы происходит на начальном этапе беременности.

ГГТ. ГАММА ГТ (ГЛУТАМИЛТРАНСПЕПТИДАЗА) ГГТ или гамма глутамилтранспептидаза (гамма ГТ) — фермент, участвующих в обмене аминокислот. Основное содержание ГГТ — в печени, почках и поджелудочной железе. В крови здорового человека содержание гаммы ГТ незначительно. Для женщин норма ГГТ — до 32 Ед/л. Для мужчин — до 49 Ед/л. У новорожденных норма гаммы ГТ в 2– 4 раза выше, чем у взрослых. Анализ гамма-ГГТ применяется в диагностике заболеваний печени и других органов желудочно-кишечного тракта. Повышение ГГТ происходит при таких заболеваниях, как: • камни в желчном пузыре • острый вирусный и хронический гепатит • токсическое поражение печени • острый и хронический панкреатит • алкоголизм • заболевания поджелудочной железы (панкреатит, сахарный диабет) • гипертиреоз (гиперфункция щитовидной железы) • обострение хронического гломерулонефрита и пиелонефрита • рак поджелудочной железы • рак простаты • рак печени. • Повышение ГГТ может быть связано с приемом некоторых медицинских препаратов, эстрогенов, оральных контрацептивов.

ХОЛИНЭСТЕРАЗА. СЫВОРОТОЧНАЯ ХОЛИНЭСТЕРАЗА Холинэстераза (ХЭ) — фермент, образующийся в печени. Холинэстераза содержится в нервной ткани, скелетных мышцах. Так называемая сывороточная холинэстераза присутствует в печени, поджелудочной железе, выделяется печенью в кровь. Определение холинэстеразы в медицине используется — для диагностики возможного отравления инсектицидами и оценки функции печени. Биохимический анализ крови на холинэстеразу используется для оценки риска осложнений при хирургических вмешательствах. Норма холинэстеразы — 5300 — 12900 Ед/л Содержание фермента холинэстеразы в крови человека начинает резко снижаться при тяжелых хронических заболеваниях печени, особенно при циррозе. Низкая холинэстераза в крови — признак таких заболеваний, как: • заболевания печени (цирроз, гепатит, метастатический рак печени) • острое отравление инсектицидами • инфаркт миокарда • онкологические заболевания.

Понижение уровня холинэстеразы происходит на позднем сроке беременности, после хирургического вмешательства и применении некоторых медицинских препаратов (оральных контрацептивов, анаболических стероидов, глюкокортикоидов). Повышенная холинэстераза — симптом следующих заболеваний: • артериальная гипертония • нефроз • рак молочной железы • ожирение • алкоголизм • сахарный диабет • столбняк • маниакально-депрессивный психоз • депрессивный невроз. Повышение уровня холинэстеразы происходит на начальном этапе беременности.

Холестерин — является жироподобным веществом, из которого в основном формируются атеросклеротические бляшки, повинные в развитии атеросклероза, опаснейшей болезни артерий человека. Холестерин, в переводе с греческого — твердая желчь. Роль холестерина в организме: • холестирин используется для построения мембран клеток • в печени холестерин — предшественник желчи • холестерол участвует в синтезе половых гормонов, в синтезе витамина D. Холестерин в крови содержится в следующих формах: • общий холестерин, • холестерин липопротеинов низкой плотности (ЛПНП) • холестерин липопротеидов высокой плотности (ЛПВП).

Холестерин липопротеинов низкой плотности (холестерин ЛПНП) — это основная транспортная форма общего холестерина. Холестерин ЛПНП переносит общий холестерин в ткани и органы. Определение холестерина ЛПНП проводят для того, чтобы выявить повышение холестерина в крови. При развитии сосудистых заболеваний именно холестерин ЛПНП - источник накопления холестерина в стенках сосудов. Риск развития атеросклероза и ишемической болезни сердца (ИБС) более тесно связан с холестерином ЛПНП, чем с общим холестерином. Холестерин липопротеинов высокой плотности (холестерин ЛПВП) осуществляет транспорт жиров, включая общий холестерин от одной группы клеток к другой, где холестерин ЛПВП сохраняется или распадается. Холестерин ЛПВП переносит холестерин из сосудов сердца, сердечной мышцы, артерий мозга и других периферических органов в печень, где из холестерина образуется желчь. Холестерин ЛПВП удаляет излишки холестерина из клеток организма. Организм человека самостоятельно вырабатывает холестерол. Синтез холестерина происходит в печени (50– 80%), некоторое количество холестерола вырабатывается в коже, надпочечниках и стенках кишечника. Часть холестерина поступает в организм с продуктами питания. Холестерин содержится в жирном мясе, рыбе, сливочном масле, яйцах, молоке и других продуктах животного происхождения.

НОРМЫ ХОЛЕСТЕРИНА • Нормы холестерина общего в крови — 3, 0– 6, 0 ммоль/л. • Нормы содержания холестерина ЛПНП в крови для мужчин — 2, 25– 4, 82 ммоль/л, для женщин норма холестирина — 1, 92– 4, 51 ммоль/л. • Нормы уровня холестерина ЛПВП для мужчин — 0, 7– 1, 73 ммоль/л, для женщин уровень холестерина крови в норме- 0, 86– 2, 28 ммоль/л. ИЗМЕРЕНИЕ ХОЛЕСТЕРИНА Определение холестерина крови — обязательный этап диагностики заболеваний сердечно-сосудистой системы (ишемическая болезнь сердца, инфаркт миокарда), атеросклероза и заболеваний печени. Состояние организма, при котором отмечается повышенный уровень холестерина и триглицеридов в крови врачи называют гиперлипидемией. Гиперлипидемия может быть наследуемым явлением, особенно если в семье среди родственников были случаи инфаркта миокарда, инсульта до 50 лет. Повышенный холестерин или гиперхолестеринемия приводит к образованию атеросклеротических бляшек: холестирин присоединяется к стенкам сосудов, сужая просвет внутри них. На холестериновых бляшках образуются тромбы, которые могут оторваться и попасть в кровеносное русло, вызвав закупорку сосудов в различных органах и тканях, что может привести к атеросклерозу, инфаркту миокарда и другим заболеваниям. Анализ холестерина покажет повышенное содержание холестерина в крови, что характерно для людей, в чьем рационе преобладает пища, богатая углеводами и насыщенными жирами. Уровень холестерина снизить возможно, изменив рацион пищи. Во-первых, необходимо употреблять в пищу меньше продуктов, в которых содержится холестерин: ограничить употребление сладостей, яиц, масла, заменить жирное молоко на обезжиренное. Во-вторых, необходимо заменить насыщенные жирные кислоты на ненасыщенные. Ненасыщенные жирные кислоты содержат растительные масла и рыбий жир.

Зачастую снижение холестерина без помощи врача — весьма сложная задача, которая не каждому по плечу. Снижение холестерина своими силами не имеет результата в тех случаях, когда повышенный холестерин (общий холестерин, ЛПВП, ЛПНП) или гиперхолестеринемия — симптом следующих заболеваний: • ишемическая болезнь сердца, инфаркт миокарда (уровень холестерина выше 6, 22 ммоль/л) • атеросклероз • заболевания печени (первичный цирроз, внепеченочные желтухи) • заболевания почек (гломерулонефрит, хроническая почечная недостаточность, нефротический синдром) • хронический панкреатит, рак поджелудочной железы • сахарный диабет • гипотиреоз • ожирение • дефицит соматотропного гормона (СТГ) • подагра • алкоголизм.

Повышение холестерина ЛПВП происходит при нервной анорексии. Высокий холестерин крови может быть следствием приема половых гормонов или контрацептивов. Обычно при беременности холестерин повышенный. Высокий холестерол крови наблюдается у людей, подверженных стрессам, курению и злоупотреблению алкоголем. Понижение холестерина не менее опасно для здоровья человека. Тест холестерина может показать снижение уровня холестерина (общего холестерина, ЛПВП, ЛПНП) при нарушении усвоения жиров, голодании, обширных ожогах. Снижение холестерина может быть симптомом следующих заболеваний: • гипертиреоз • хроническая сердечная недостаточность • мегалобластическая анемия • талассемия • миеломная болезнь • сепсис • острые инфекционные заболевания • терминальная стадия цирроза печени, рак печени • хронические заболевания легких, туберкулез легких. Низкий холестерин характерен для людей, чья пища бедна насыщенными жирами и холестерином. Низкий уровень холестерина крови наблюдается вследствие приема некоторых медицинских препаратов (эстрогенов и др. ).

ТРИГЛИЦЕРИДЫ. АНАЛИЗ ТГ. НЕЙТРАЛЬНЫЕ ЖИРЫ Триглицериды (ТГ) или нейтральные жиры — это производные глицерина и высших жирных кислот. Триглицериды — главный источник энергии для клеток. Триглицериды поступают в наш организм с пищей, синтезируются в жировой ткани, печени и кишечнике. Уровень триглицеридов в крови зависит от возраста человека. Анализ ТГ триглицеридов используют в диагностике атеросклероза и многих других заболеваний. НОРМА ТРИГЛИЦЕРИДОВ Возраст Уровень триглицеридов, ммоль/л Мужчины Женщины До 10 0, 34 — 1, 13 0, 40 — 1, 24 10 — 15 0, 36 — 1, 41 0, 42 — 1, 48 15 — 20 0, 45 — 1, 81 0, 40 — 1, 53 20 — 25 0, 50 — 2, 27 0, 41 — 1, 48 25 — 30 0, 52 — 2, 81 0, 42 — 1, 63 30 — 35 0, 56 — 3, 01 0, 44 — 1, 70 35 — 40 0, 61 — 3, 62 0, 45 — 1, 99 40 — 45 0, 62 — 3, 61 0, 51 — 2, 16 45 — 50 0, 65 — 3, 70 0, 52 — 2, 42 50 — 55 0, 65 — 3, 61 0, 59 — 2, 63 55 — 60 0, 65 — 3, 23 0, 62 − 2, 96 60 — 65 0, 65 — 3, 29 0, 63 — 2, 70 65 — 70 0, 62 — 2, 94 0, 68 — 2, 71

Если ТГ выше нормы, то у врача есть все основания подозревать: • ишемическую болезнь сердца, инфаркт миокарда, гипертоническую болезнь • атеросклероз • тромбоз сосудов мозга • хроническую почечную недостаточность • ожирение • вирусный гепатит, цирроз печени • подагру • талассемию • нарушение толерантности к глюкозе • синдром Дауна • заболевания печени — гепатит, цирроз ТГ повышены при беременности, приеме пероральных противозачаточных средств, препаратов половых гормонов. • невротическую анорексию • гиперкальцемию • алкоголизм • сахарный диабет • гипотиреоз • острый и хронический панкреатит Триглицериды ниже нормы наблюдаются в таких состояниях: хронические заболевания легких инфаркт мозга гипертиреоз поражение паренхимы (ткани почки) миастения травмы, ожоги недостаточное питание прием витамина С.

Углеводы - глюкоза, фруктозамин. Сахар (глюкоза) Наиболее частым показателем углеводного обмена является содержание сахара в крови. Его кратковременное повышение возникает при эмоциональном возбуждении, стрессовых реакциях, болевых приступах, после приема пищи. Норма — 3, 5— 5, 5 ммоль/л (тест на толерантность к глюкозе, тест с сахарной нагрузкой). С помощью данного анализа можно выявить сахарный диабет. Стойкое повышение сахара в крови наблюдается также при других заболеваниях эндокринных желез. Повышение уровня содержания глюкозы говорит о нарушении обмена углеводов и свидетельствует развитии сахарного диабета. Глюкоза — универсальный источник энергии для клеток, главное вещество, из которого любая клетка человеческого организма получает энергию для жизни. Потребность организма в энергии, а значит, в глюкозе, увеличивается параллельно физической и психологической нагрузке под действием гормона стресса — адреналина. Больше она и во время роста, развития, выздоровления (гормоны роста, щитовидной железы, надпочечников). Для усвоения глюкозы клетками необходимо нормальное содержание инсулина — гормона поджелудочной железы. При его недостатке (сахарный диабет) глюкоза не может пройти в клетки, уровень ее содержания в крови повышен, а клетки голодают.

Повышение уровня содержания глюкозы (гипергликемия) наблюдается при: • сахарном диабете (из-за недостаточности инсулина); • физической или эмоциональной нагрузке (из-за выброса адреналина); • тиреотоксикозе (из-за повышения функции щитовидной железы); • феохромоцитоме — опухоли надпочечников, которые выделяют адреналин; • акромегалии, гигантизме (повышается содержание гормона роста); • синдроме Кушинга (повышается содержание гормона надпочечников кортизола); • заболеваниях поджелудочной железы — таких, как панкреатит, опухоль, муковисцидоз; О хронических заболеваниях печени и почек. Снижение уровня содержания глюкозы (гипогликемия) характерно для: • голодания; • передозировки инсулина; • заболеваний поджелудочной железы (опухоль из клеток, синтезирующих инсулин); • опухолей (происходит избыточное потребление глюкозы как энергетического материала опухолевыми клетками); • недостаточности функции эндокринных желез (надпочечников, щитовидной, гипофиза).

Повышение уровня содержания глюкозы (гипергликемия) наблюдается при: • сахарном диабете (из-за недостаточности инсулина); • физической или эмоциональной нагрузке (из-за выброса адреналина); • тиреотоксикозе (из-за повышения функции щитовидной железы); • феохромоцитоме — опухоли надпочечников, которые выделяют адреналин; • акромегалии, гигантизме (повышается содержание гормона роста); • синдроме Кушинга (повышается содержание гормона надпочечников кортизола); • заболеваниях поджелудочной железы — таких, как панкреатит, опухоль, муковисцидоз; О хронических заболеваниях печени и почек. Снижение уровня содержания глюкозы (гипогликемия) характерно для: • голодания; • передозировки инсулина; • заболеваний поджелудочной железы (опухоль из клеток, синтезирующих инсулин); • опухолей (происходит избыточное потребление глюкозы как энергетического материала опухолевыми клетками); • недостаточности функции эндокринных желез (надпочечников, щитовидной, гипофиза).

ФРУКТОЗАМИН Образуется из альбумина крови при кратковременном повышении уровня глюкозы — гликированный альбумин. Используется, в отличие от гликированного 54 гемоглобина, для кратковременного контроля состояния больных сахарным диабетом (особенно новорожденных), эффективности лечения. Норма фруктозамина: 205 — 285 мкмоль/л. У детей уровень фруктозамина немного ниже, чем у взрослых.

Пигменты - билирубин, билирубин общий, билирубин прямой. Билирубин Из показателей пигментного обмена наиболее часто определяют билирубин различных форм — оранжевокоричневый пигмент желчи, продукт распада гемоглобина. Образуется он, главным образом, в печени, откуда поступает с желчью в кишечник. Такие показатели биохимии крови, как билирубин, позволяют определить возможную причину желтухи и оценить ее тяжесть. В крови встречаются два вида этого пигмента — прямой и непрямой. Характерным признаком большинства заболеваний печени является резкое возрастание концентрации прямого билирубина, а при механических желтухах он повышается особенно значительно. При гемолитических желтухах в крови нарастает концентрация непрямого билирубина. Норма общего билирубина: 5 -20 мкмоль/л. При повышении выше 27 мкмоль/л начинается желтуха. Высокое содержание может быть причиной рака или заболеваний печени, гепатита, отравления или цирроза печени, желчекаменной болезни, либо недостатке витамина B 12. Норма прямого билирубина: 0 — 3, 4 мкмоль/л. Если прямой билирубин выше нормы, то для врача эти показатели билирубина — повод поставить следующий диагноз: острый вирусный или токсический гепатит инфекционное поражение печени, вызванное цитомегаловирусом, вторичный и третичный сифилис холецистит желтуха у беременных гипотиреоз у новорожденных.

КРЕАТИНИН. УРОВЕНЬ В КРОВИ, НОРМА, ПОВЫШЕНИЕ Креатинин - конечный продукт обмена белков. Креатинин образуется в печени и затем выделяется в кровь. Креатинин участвует в энергетическом обмене мышечной и других тканей. Из организма креатинин выводится почками с мочой, поэтому креатинин — важный показатель деятельности почек. Содержание креатинина в крови зависит от объема мышечной массы, поэтому, для мужчин норма креатинина, как правило, выше, чем у женщин. Так как объем мышечной ткани быстро не меняется, уровень креатинина в крови — величина достаточно постоянная. Норма креатинина в крови женщины: 53– 97 мкмоль/л, мужчины — 62– 115 мкмоль/л. Для детей до 1 года нормальный уровень креатинина — 18– 35 мкмоль/л, от года до 14 лет — 27– 62 мкмоль/л. Определение креатинина используется в диагностике состояния почек и скелетных мышц. Повышение креатинина — симптом острой и хронической почечной недостаточности, лучевой болезни, гипертиреоза. Уровень креатинина возрастает после приема некоторых медицинский препаратов, при обезвоживании организма, после механических, операционных поражений мышц. Также повышенный креатинин возможен в крови человека, в чьем рационе преобладает мясная пища. Анализ креатинина может показать снижение креатинина в крови, которое происходит при голодании, вегетарианской диете, снижении мышечной массы, в I и II триместре беременности, после приема кортикостероидов.

МОЧЕВАЯ КИСЛОТА. ГИПЕРУРИКЕМИЯ Мочевая кислота выводит избыток азота из организма человека. Мочевая кислота синтезируется в печени и в виде соли натрия содержится в плазме крови. За выведение мочевой кислоты из крови человека отвечают почки. При нарушении деятельности почек, происходит нарушение обмена мочевой кислоты. Как следствие — накопление в крови солей натрия, уровень мочевой кислоты растет, вызывая разнообразные повреждения органов и тканей. Норма мочевой кислоты для детей до 14 лет — 120 — 320 мкмоль/л, для взрослых женщин — 150 — 350 мкмоль/л. Для взрослых мужчин норма уровня мочевой кислоты — 210 — 420 мкмоль/л. Уровень мочевой кислоты в крови повышается после физической нагрузки, приема алкоголя и при длительном голодании. Рост содержания мочевой кислоты может быть у людей, чья пища богата жирами и углеводами. Снижение уровня мочевой кислоты (гипоурикемия) наблюдается при: • болезнь Вильсона-Коновалова • синдром Фанкони • диета, бедная нуклеиновыми кислотами На понижение или повышение мочевой кислоты может оказать влияние прием некоторых медицинский препаратов (диуретиков и др. ).

ПРИЧИНЫ ПОВЫШЕНИЯ МОЧЕВОЙ КИСЛОТЫ Повышение мочевой кислоты или гиперурикемия — основной симптом первичной и вторичной подагры. В диагностике подагры анализ мочевой кислоты имеет важное значение. Поскольку первичная подагра может протекать бессимптомно, проявляясь только в повышении уровня мочевой кислоты. Вторичная подагра может быть вызвана нарушениями в работе почек, злокачественными образованиями, разрушениями тканей или голоданием. Первичная подагра развивается на фоне замедления вывода мочевой кислоты из организма или преизбыточном синтезе мочевой кислоты. Кристаллы мочевой кислоты могут откладываться в суставах, подкожной клетчатке, почках. В результате развивается подагра, хронический артрит. Гиперурикемия вследствие вторичной подагры наблюдается при таких заболеваниях, как: • лейкоз, лимфома • анемия, вызванная дефицитом витамина В 12 • некоторые острые инфекции (пневмония, скарлатина, туберкулез) • заболевания печени и желчных путей • сахарный диабет • хроническая экзема • псориаз • крапивница • заболевания почек • токсикоз у беременных • ацидоз • вторичная «подагра алкоголика» (острое алкогольное отравление).

МОЧЕВИНА КРОВИ Мочевина — активное вещество, основной продукт распада белков. Мочевина вырабатывается печенью из аммиака и участвует в процессе концентрирования мочи. В процессе синтеза мочевины обезвреживается аммиак — очень ядовитое вещество для человека. Из организма мочевина выводится почками. Соответственно если из крови мочевина выводится плохо, то это означает нарушение выделительной функции почек. Норма мочевины у детей до 14 лет — 1, 8– 6, 4 ммоль/л, у взрослых — 2, 5– 6, 4 ммоль/л. У людей старше 60 лет норма мочевины в крови - 2, 9– 7, 5 ммоль/л. Повышенная мочевина в крови человека — симптом серьезных нарушений в организме: • заболевания почек (гломерулонефрит, пиелонефрит, туберкулез почек) • сердечная недостаточность • нарушение оттока мочи (опухоль мочевого пузыря, аденома простаты, камни в мочевом пузыре) • лейкоз, злокачественные опухоли • сильные кровотечения • кишечная непроходимость • шок, лихорадочное состояние • ожоги • непроходимость мочевыводящих путей • острый инфаркт миокарда. Повышение мочевины происходит после физической нагрузки, вследствие приема андрогенов, глюкокортикоидов.

Анализ мочевины в крови покажет снижение уровня мочевины при таких нарушениях работы печени, как гепатит, цирроз, печеночная кома. Снижение мочевины в крови происходит при беременности, отравлении фосфором или мышьяком. Концентрация мочевины в крови человека может зависеть от его питания. При употреблении белковой пищи (мясо, рыба, яйца, молочные продукты) анализ мочевины покажет ее рост в крови. При употреблении растительной пищи — анализ покажет снижение уровня мочевины.

ЖЕЛЕЗО (FE): СОДЕРЖАНИЕ, ИЗБЫТОК, НЕДОСТАТОК, ДЕФИЦИТ. ЖЕЛЕЗОДЕФИЦИТНАЯ АНЕМИЯ Железо (Fe) участвует в процессе связывания, переноса и передачи кислорода. Железо - уникальный микроэлемент, будучи природным окислителем, железо не окисляет кислород, а наоборот, помогает крови насыщать органы и ткани жизненно-необходимым кислородом. Ионы железа входят в состав молекулы миоглобина и гемоглобина, окрашивая кровь в красный цвет. Также железо участвует в процессах тканевого дыхания, играет важную роль в процессах кроветворения. Железо поступает в организм с пищей, усваивается в кишечнике и разносится в кровеносные сосуды, главным образом в костный мозг, где образуются красные кровяные тельца — эритроциты. Основное содержание железа в крови — в составе гемоглобина, некоторое количество микроэлемента железа содержится в тканях и внутренних органах как запасной фонд, в основном в печени и селезенке. НОРМЫ ЖЕЛЕЗА Возраст До 12 мес — 14 лет Женщины, > 14 лет Мужчины, > 14 лет Уровень железа, мкмоль/л 7, 16 — 17, 90 8, 95 — 21, 48 8, 95 — 30, 43 11, 64 — 30, 43 Железо в организме человека содержится в небольшом количестве. Общая норма железа зависит от гемоглобина, веса, роста, пола и возраста.

Недостаток железа в крови приводит к снижению гемоглобина и развитию железодефицитной анемии (ЖДА) — малокровия. Анемия вызывает разнообразные нарушения в работе организма: снижение иммунитета, задержку роста и развития у детей, повышение утомляемости, сухость кожи, бледность кожных покровов, одышку, тахикардию, гипотонию мышц, расстройства пищеварения, отсутствие аппетита и многие другие внешние и внутренние проявления болезни. Человек должен регулярно восполнять потери железа, употребляя продукты, содержащие железо. 20% железа мы получаем, употребляя мясные продукты. Железо содержится в свиной и говяжьей печени, печеночном паштете, свежем мясе, а также в рыбе, куриных яйцах, молоке, горохе, фасоли, сое, крупах (гречневой, овсяной, пшене), муке, хлебе. Около 6% железа мы получаем из растительной пищи. Железо содержится также в овощах и фруктах. Потребность в железе у женщин почти в 2 раза выше, чем у мужчин и составляет 18 мг, поскольку значительное количество железа теряется во время менструаций. При беременности железо должно поступать с пищей в 1, 5 раза выше нормы, поскольку сывороточное железо - необходимый микроэлемент и для матери, и для развивающегося плода. Во избежание железодефицитной анемии врачи рекомендуют женщинам во время беременности и в период кормления грудью принимать препараты железа. Высокая потребность в железе Fe у детей, поскольку железо требуется организму для растущих тканей.

Определение содержания железа крови используется для диагностики различных анемий, контроля за ходом лечения, для выявления острых и хронических инфекционных заболеваний, гипо- и авитаминозов, нарушений работы желудочно-кишечного тракта. Кроме того, определение железа используется для выявления нарушений питания и отравлений железосодержащими препаратами. Анализ железа может показать избыток железа в крови при таких заболеваниях, как: • гемохроматоз • отравление препаратами железа • гемолитическая анемия • гипо- и апластическая анемия • витамин В 12 и В 6 - и фолиево-дефицитная анемия • талассемия • нефрит • заболевание печени (острый и хронический гепатит) • острая лейкемия • отправление свинцом. Повышение уровня железа крови может происходить вследствие применения таких медицинских препаратов, как эстрогены, оральные контрацептивы и некоторые другие.

Дефицит железа крови может быть симптомом следующих заболеваний: • железодефицитная анемия • авитаминоз В 12 • острые и хронические инфекционные заболевания • опухоли (острый и хронический лейкоз, миелома) • острые и хронические кровопотери • заболевания желудка и кишечника • гипотиреоз • хронические заболевания печени (гепатит, цирроз). Нехватка железа может быть вызвана молочно-растительной диетой, приемом лекарственных препаратов (андрогенов, аспирина, глюкокортикоидов и др. ) и повышенными физическими нагрузками.

Калий крови Норма калия крови Калий является преимущественно внутриклеточным ионом, поскольку 89% калия находится внутри клеток, и лишь 11% калия содержится вне клеток. В крови здорового человека концентрация калия в норме составляет 3, 5 -5, 5 ммоль/л. Концентрация калия в крови может изменяться под действием следующих веществ: инсулин, катехоламины (адреналин, норадреналин), альдостерон (гормон, вырабатываемый почками), увеличение кислотности крови, мочегонное – маннит. У человека может выявляться недостаток калия – гипокалиемия и избыток – гиперкалиемия. Гипокалиемия характеризуется снижением концентрации калия в крови ниже 3, 5 ммоль/л, а гиперкалиемия – повышение концентрации иона выше 6, 0 ммоль/л. Гипокалиемия и гиперкалиемия характеризуются определенной симптоматикой, которую мы рассмотрим ниже.

Причины снижения калия в крови 1. Выясним причины развития гипокалиемии: диета с низким содержанием калия 2. повышение потребности организма в калии (например, после операций) 3. во время и после родов 4. травмы черепа 5. тиреотоксикоз (заболевание щитовидной железы) 6. стресс, шок 7. передозировка инсулина 8. прием некоторых лекарств (глюкокортикоидов, диуретиков, противоастматических средств) 9. обезвоживание организма (рвота, понос, усиленное потоотделение, промывание желудка и кишечника) 10. желудочные и кишечные фистулы Поскольку калий присутствует в клетках всех органов и систем организма человека, то клинические симптомы низкого содержания калия весьма разнообразны. Сгруппируем проявления гипокалиемии по проявлениям со стороны каждой группы взаимосвязанных органов.

Симптомы снижения калия в крови 1. Признаки гипокалиемии: расстройства работы нервной системы 4. гормональные нарушения • сонливость • непереносимость глюкозы • слабость • нарушение механизма поддержания нормального • тремор (дрожание рук) артериального давления в почках • повышение мышечного тонуса 2. нарушения со стороны дыхательной и сердечнососудистой систем • урежение частоты сердечных сокращений (пульса) 5. нарушения функции почек • полиурия (обильное мочевыделение более 2, 5 • увеличение размеров сердца литров в сутки) с переходом в анурию (отсутствие • шумы в сердце мочевыделения) • ослабление силы сокращений сердца • нарушение электрических процессов в сердечной мышце • одышка • влажные хрипы 3. нарушение работы желудочно-кишечного тракта • отсутствие аппетита • метеоризм • рвота • парез кишечника с формированием непроходимости

Причины повышения калия в крови • Причины гиперкалиемии: диета с очень высоким содержанием калия • роды • острая почечная недостаточность • острая печеночная недостаточность • дегидратация организма (понос, рвота, потение, усиление мочевыделения и т. д. ) • обширные ожоги • краш-синдром (развивается в результате длительного сдавления тканей) • отравление алкоголем • высокое содержание глюкозы крови • туберкулез • аддисонова болезнь • применение некоторых лекарств (В-блокаторы, миорелаксанты, сердечные гликозиды, гепарин, спиронолактон, индометацин, аспирин и т. д. ) • системная красная волчанка • амилоидоз • серповидно-клеточная анемия • сахарный диабет

Симптомы высокого калия в крови 1. Проявления гиперкалиемии так же разнообразны, как и гипокалиемии. Касаются они нарушения деятельности всех органов и систем. Рассмотрим проявления гиперкалиемии: нарушения нервной и мышечной систем • беспокойство • парестезии (бегание «мурашек» ) • миастении (мышечная слабость различной степени тяжести) • параличи 2. нарушение функций легких и сердца • аритмии • экстрасистолии • остановка сердца при концентрации калия выше 10 ммоль/л • нарушение дыхания (урежение, учащение и т. д. ) 3. изменение работы почек • олигоурия (уменьшение мочевыделения до 400 -600 мл в сутки) с переходом в анурию • белок и кровь в моче Как сдать анализ на калий крови? При возникшем подозрении на наличие дефицита или избытка калия в крови нужно сдать анализ. Анализ для определения концентрации ионов калия проводится в крови, взятой из вены, утром, натощак. Накануне сдачи анализа не следует употреблять соленой, пряной и маринованной пищи. В настоящее время определение концентрации калия проводят либо на автоматическом анализаторе, либо методом титрования. Точность анализатора – выше (при условии правильной настройки и корректной калибровки аппаратуры). Поэтому предпочтителен автоматизированный метод.

Натрий крови Норма натрия в крови, функции натрия, формирование отеков Натрий является основным ионом внеклеточной жидкости, 75% всего натрия содержится вне клетки и лишь 25% - внутри клеток. Норма натрия крови В норме в крови взрослого человека содержится натрия 123 -140 ммоль/л. Излишки натрия на 85 -90% выводятся с мочой, 5 -10% с калом и до 5% с потом. Натрий участвует в поддержании осмотического давления и р. Н крови, принимает участие в деятельности нервной, сердечнососудистой и мышечной систем. Рассмотрим механизм действия натрия в формировании отеков. Увеличение концентрации натрия внутри клеток приводит котекам, а увеличение концентрации натрия во внеклеточной жидкости приводит к обезвоживанию. Увеличение концентрации натрия внутри сосудов приводит к оттоку жидкости из тканей и увеличению объема циркулирующей крови, а также повышению артериального давления.

Поэтому при чтении результатов анализа необходимо Причины снижения натрия в крови 1. Снижение концентрации натрия в крови ниже 120 учитывать и показатели глюкозы, иммуноглобулинов и ммоль/л называется гипонатриемия. Рассмотрим, липидов. Симптомы низкого натрия крови что приводит к такому состоянию: 1. Проявления гипонатриемии разнообразные. диета бедная содержанием натрия (бессолевая) Различная симптоматика развивается уже при 2. обильное потоотделение в сочетании с концентрации натрия в крови на уровне 110 -120 недостаточным питьем ммоль/л. Рассмотрим основные симптомы сниженной 3. перитонит концентрации натрия в крови: 4. ожоги 2. симптомы заболевания, которое привело к 5. заболевания надпочечников формированию гипонатриемии (например, почечной 6. бесконтрольный прием мочегонных препаратов недостаточности) (например, маннит) 7. обильные капельницы с низким содержанием натрия 3. отеки 4. гипотония (сниженное артериальное давление) 8. патология почек (нефрит, отравления, почечная 5. мышечная слабость и нарушения рефлексов недостаточность) Помимо истинной гипонатриемии имеется состояние 6. тошнота 7. отсутствие жажды организма, которое называется ложная гипонатриемия. Ложная гипонатриемия фиксируется 8. снижение аппетита 9. олигоурия (мочевыделение на уровне 400 -600 мл в при повышенном содержании в крови липидов, иммуноглобулинов и глюкозы. Связано это с тем, что сутки) 10. судороги вышеперечисленные вещества затрудняют 11. апатия определение концентрации натрия и искажают 12. потеря сознания результат в сторону уменьшения. 13. ступор

Кальций крови Норма кальция крови • Кальций в организме человека находится в форме свободного ионизированного кальция и в связанной с белками форме. В клинико-лабораторной диагностике учитывается именно ионизированный кальций. Кальций является внеклеточным элементом. В организме взрослого человека содержится 1 -1, 5 кг кальция, из них 99% - в костях и 1% - в биологических жидкостях, в основном в плазме крови. В норме в крови взрослого человека концентрация кальция равна 2, 15 -2, 65 ммоль/л Рассмотрим понижение концентрации кальция в • У новорожденных детей – 1, 75 ммоль/л крови - гипокальциемию. Гипокальциемия может • У недоношенных новорожденных – быть острой – развивается при переливании концентрация кальция менее 1, 25 ммоль/л большого количества крови, консервированной цитратом натрия, также при переливании В норме содержание кальция регулирует альбуминов. Все остальные виды паратгормон, кальцитонин и кальцитриол. гипокальциемии являются хроническими.

Причины снижения кальция в крови 1. Рассмотрим причины снижения содержания кальция в крови: недостаток витамина D 2. недостаток кальция в пище 3. нарушение всасывание кальция на фоне резекции кишки, поносов или недостаточности поджелудочной железы 4. рахит (если сформировался) 5. гиподинамия (малоподвижность) 6. опухоли 7. хронический сепсис 8. шок 9. аллергии 10. токсическое поражение печени (отравления солями тяжелых металлов, алкогольными суррогатами) 11. заболевания паращитовидных желез или их ампутация 12. гипернатриемия 13. гипоальбуминемия 14. высокое содержание эстрогенов 15. прием кортикостероидов и интерлейкинов Симптомы низкого кальция в крови 1. Симптомы гипокальциемии весьма разнообразны, поскольку кальций участвует во множестве физиологических процессов. Приведем проявления гипокальциемии в структурированной форме: психическая симптоматика • головокружение • головные боли похожие на мигрень 2. симптомы со стороны кожи и костей • выпадение волос • разрушение ногтей • сухая, с трещинами кожа • остеопороз • кариес 3. нервно-мышечные нарушения • слабость • усиление рефлексов с переходом в тетанические судорог 4. нарушения в деятельности сердечнососудистой системы • тахикардия (увеличение частоты сердечных сокращений - пульса) • стенокардия • нарушение свертываемости крови (удлинение времени свертывания)

Гипокальциемия встречается чаще, чем повышение концентрации кальция в крови. Повышение кальция в крови более 2, 6 ммоль/л называется гиперкальциемия. Гиперкальциемия бывает физиологической – у новорожденных после 4 дня жизни и после приема пищи. Все остальные варианты гиперкальциемии являются патологическими, то есть возникают при различных заболеваниях. Причины высокого уровня кальция в крови 1. Почему происходит повышение уровня кальция в крови? Приведем факторы, приводящие к гиперкальциемии: заболевание паращитовидных желез (усиление их активности) 2. гипертиреоз (усиленная функция щитовидной железы) 3. гипервитаминоз витамина D 4. гангрена 5. пневмония 6. перитонит 7. гепатит 8. обтурационная желтуха 9. рак 10. лейкоз 11. сердечная недостаточность 12. синдром Иценко-Кушинга 13. болезнь Аддисона

Симптомы высокого кальция в крови 1. Клинические симптомы повышения кальция могут быть связаны практически с любой системой организма. со стороны нервной и мышечной систем • головная боль • рвота • слабость • дезориентация • нарушения сознания • усиление рефлексов • астения • адинамия (неподвижность) 2. острая почечная недостаточность при наличии анурии (отсутствие мочевыделения) 3. нарушения деятельности сердечнососудистой системы • кальциноз сосудов (откладывание кальция в стенке сосуда) • экстрасистолия • тахикардия • сердечная недостаточность Итак, гиперкальциемия и гипокальциемия могут привести к развитию серьезной патологии. Поэтому целесообразно регулярно проверять концентрацию кальция в крови. Как сдать анализ на кальций крови? Для анализа на содержание кальция сдается кровь из вены, утром, натощак. Специальной подготовки не требуется. На сегодняшний день кальций определяют методом комплексообразования или титрованием. Метод комплексообразования более точный, чувствительный и занимает меньшее количество времени. Поэтому предпочтителен именно этот метод.

Хлор крови Норма хлора в крови Хлор является внеклеточным ионом. Ионы хлора в организме человека участвуют в поддержании осмотического давления, совместно с ионами натрия и калия регулируют водно-солевой обмен, являются необходимыми для производства желудочного сока. Также хлор участвует в регуляции кислотно-основного баланса крови. Всасывание хлора из пищи происходит в толстом кишечнике, а выведение с мочой (главным образом), потом и калом. Нормальная концентрация хлора в крови здорового человека 95 -107 ммоль/л. Вместе с поваренной солью человек получает избыток хлоридов, поэтому состояние низкого содержания хлора в крови (гипохлоридемия) изучено только экспериментально (на животных).

Снижение хлора крови – причины и симптомы Гипохлоридемия у человека развивается как компенсаторный механизм при различных нарушениях кислотно-основного состояния, осмотического давления и прочее. То есть такой вариант снижения концентрации хлора в крови является перераспределительным, а не абсолютным, как в случае с другими микроэлементами. В этом случае низкая концентрация хлора в крови развивается в результате обильного потоотделения, рвоты, развития отекови применения мочегонных средств бесконтрольно. Однако основными причинами развития абсолютной гипохлоридемии являются недостаток в пище, а также нарушения обмена хлора. У человека может развиться кратковременная гипохлоридемия в ответ на выведение больших количеств хлора и натрия (прием слабительных, мочегонных, промывание желудка и кишечника, рвота). Также возможно развитие дефицита хлора у детей при искусственном вскармливании. Симптомы недостатка хлоридов • Согласно экспериментальным данным гипохлоридемия проявляется следующим образом: задержка роста • повышенная судорожная готовность • анорексия • запоры

Повышен хлор крови – причины и симптомы Хлор является токсичным веществом. Увеличение его концентрации в крови (гиперхлоридемия) возможно при избыточном поступлении – свыше 15 г в сутки. Основным симптомом абсолютной гиперхлоридемии является угнетение роста. Высокая концентрация хлора в организме является признаком обезвоживания, которое развивается при патологии почек, камней в мочеточниках, несахарном диабете, недостаточности надпочечников и неадекватном количестве жидкости, поступающей в организм и удаляемой из него. Избыточное потребление хлоридов с пищей может вызывать хроническое обезвоживание, несахарный диабет. В настоящее время определение концентрации хлора в крови используют для контроля над эффективностью лечения заболеваний почек, надпочечников и сахарного диабета. Как сдать анализ на хлор крови? Для определения хлора берется кровь из вены, утром, натощак. Определение происходит колориметрическим методом или электродным. Электродный метод более точен, прост и менее вреден. Поэтому он предпочтительнее.

Магний крови Норма магния в крови Магний – это микроэлемент, который на 5570% находится в крови в связанном состоянии, входя в структуру биологических макромолекул (например, ферментов). Внутриклеточный пул магния составляет 25%, а магния во внеклеточной жидкости – 1, 5%. Поскольку внутриклеточный пул магния выше внеклеточного, то магний является внутриклеточным ионом. Магний необходим для деятельности сердца. У здорового человека нормальная концентрация магния в крови – 0, 8 -1, 2 ммоль/л. Различают состояния, при которых в крови концентрация магния выше – 1, 2 ммоль/л и ниже 0, 8 ммоль/л. Состояние низкой концентрации магния – гипомагниемия, высокой концентрации –гипермагниемия. Как сдать анализ на магний крови? Для определения концентрации магния берут кровь из вены, утром (до 10 утра), натощак. После последнего приема пищи до момента сдачи анализа должно пройти не менее 6 часов. Избегать физических нагрузок. Не принимать препараты магния в течение 4 -6 дней перед сдачей анализа. Магний определяют методом атомной адсорбции или методом химической реакции с образованием окрашенного соединения. Метод атомной адсорбции предпочтительнее, поскольку более чувствителен, специфичен и более точен.

Причины пониженного магния крови • Рассмотрим, какие факторы могут приводить к развитию гипомагниемии. Итак, причины: недостаток в пищевом рационе • нарушение доставки магния из желудочно-кишечного тракта (рвота, понос, глисты, опухоли) • хроническое отравление солями металлов (ртуть, барий, мышьяк, алюминий) • алкоголизм • тиреотоксикоз • заболевания паращитовидных желез (увеличение функции) • цирроз печени • стресс • высокая потребность в магнии (например, беременность и кормление грудью, период роста у детей, у спортсменов) • наследственный недостаток фосфора • употребление некоторых лекарственных препаратов (мочегонные – фуросемид, спиронолактон, сердечные гликозиды, инсулин, кофеин, аминогликозиды)

Симптомы низкого магния крови 3. нарушения в дыхательной и сердечно 1. Как мы видим, причин развития гипомагниемии сосудистой системах • тахикардия (увеличение частоты сердечных достаточно много и они разнообразны. Как сокращений) проявляется гипомагниемия? При длительном дефиците магния кальций откладывается в стенки • скачки артериального давления сосудов. Рассмотрим нарушения, характерные для • стенокардия • экстрасистолия состояния дефицита магния: • спазм бронхов и трахеи нарушения психики 4. нарушения со стороны других органов • головокружение и головные боли • тошнота, рвота, понос • галлюцинации • дискинезия желчного протока • обмороки • спазмы сфинктеров, мускулатуры желудка, • депрессия кишечника, матки • апатия • ломкость волос, ногтей, заболевания зубов 2. нарушения нервной и мышечной систем Если у человека наблюдаются депрессии, • тремор (трясущиеся конечности) навязчивые мысли, мигрени, постоянная • парестезии (бегание «мурашек» ) апатия, бессонница, необъяснимая тревожность, то • зуд все эти симптомы могут быть вызваны дефицитом • судороги магния в организме. По данным статистики • спазмы мышц • усиление рефлексов (симптомы Труссо и Хвостека) дефицитом магния страдают до 50% населения.

Причины повышенного магния крови • Помимо гипомагниемии может развиваться состояние обратное – гипермагниемия, которое характеризуется • сонливость • Заторможенность увеличением концентрации магния в крови выше 2. нервные и мышечные патологии нормы. Гипермагниемия встречается реже, чем • поверхностный и глубокий наркоз (при уровнях гипомагниемия. Рассмотрим основные факторы, приводящие к снижению концентрации магния в крови: магния выше 4, 7 ммоль/л и 8, 3 ммоль/л – соответственно) острая и хроническая почечная недостаточность • астения • передозировка препаратами магния • гипотиреоз (снижение функции щитовидной железы) • атаксия (нарушение координации движений) • снижение рефлексов • обезвоживание 3. нарушение работы сердечнососудистой системы • миеломная болезнь • брадикардия (уменьшение частоты сердечных • недостаточность надпочечников сокращений) • системная красная волчанка • резкое повышение процессов распада в организме • низкое диастолическое давление (нижнее) • асистолия (например, диабетический ацидоз) 4. расстройства работы желудочно-кишечного Симптомы высокого магния крови тракта 1. Несмотря на относительную редкость гипермагниемии, проявляется это состояние не легче, • тошнота, рвота • понос чем гипомагниемия. Итак, клинические проявления • боли в животе гипермагниемии: психические нарушения • депрессия

Фосфор крови Норма фосфора в крови Общее содержание фосфатов в крови складывается из растворимой и нерастворимой фракции. В клинической лабораторной диагностике определяют растворимую фракцию. Нерастворимая фракция находится в составе фосфолипидов, иммунных комплексов и нуклеопротеидов. Большая часть фосфатов (80 -85%) входит в скелет в виде солей кальция, 15 -20% находится в крови и тканях. Нормальная концентрация фосфора в крови здорового человека составляет 0, 81 -1, 45 ммоль/л Норма концентрации фосфора в моче – 25, 8 -48, 4 ммоль/сутки. Содержание фосфора в крови новорожденных – 1, 19 -2, 78 ммоль/л. Фосфат кальция чрезвычайно плохо растворим в физиологических растворах. Поддержание высокомиллимолярных концентраций фосфора в крови возможно лишь благодаря связи с белками. Снижение концентрации фосфатов в крови называется гипофосфатемия, а повышение –гиперфосфатемия. Определение фосфатов крови имеет меньшее диагностическое значение по сравнению с другими микроэлементами.

Причины снижения фосфора крови • Гипофосфатемия – содержание фосфатов может быть снижено до 0, 26 -0, 97 ммоль/л. Гипофосфатемия развивается прирахите в детском возрасте. Низкая концентрация фосфатов у взрослых приводит к остеомаляции (разрушение костей) и пеллагре. А возникает она в результате лечения инсулином и Ca. Cl 2, а также при микседеме и гиперпаратиреоидизме (повышенная функция паращитовидных желез). • Причины развития гипофосфатемии: нарушение регуляции обмена • диета с низким содержанием фосфора (мало мясных продуктов) • диета с высоким содержанием кальция, алюминия, магния, бария • злоупотребление напитков с искусственными красителями • наркомания, алкоголизм • заболевания щитовидной и паращитовидной желез • рахит • сахарный диабет • подагра • пародонтоз • рвота, понос • искусственное вскармливание детей • патология почек Симптомы снижения фосфора крови 1. Клинические проявления фосфор-дефицитного состояния утомляемость, слабость, ухудшение внимания 2. мышечные боли 3. иммунодефицит (частые простуды) 4. дистрофия сердечной мышцы 5. остеопороз 6. кровоизлияния в кожу и слизистые

Симптомы высокого фосфора крови 1. Какие признаки позволяют заподозрить развитие гиперфосфатемии? Рассмотрим основные симптомы избыточного содержания фосфора: мочекаменная болезнь 2. отложение в тканях кристаллов фосфатов в виде солевых соединений 3. анемия 4. лейкопения 5. кровотечения 6. патология печени и желудочно-кишечного тракта 7. процессы разрушения костной ткани Причины повышения фосфора крови • Гиперфосфатемия развивается вследствие наличия у человека почечной недостаточности, гипопаратиреоидизме, акромегалии, сахарном диабете, спазмофилии и болезни Иценко-Кушинга. Гиперфосфатемия при нефритах и нефрозах – неблагоприятный прогностический признак. Какие факторы приводят к гиперфосфатемии? Гиперфосфатемия развивается при: диета богатая фосфором (белковая пища) • диета с большим количеством консервантов • гипервитаминоз витамина D • контакт с фосфорорганическими веществами (удобрения в сельском хозяйстве и боевые Как сдать анализ на фосфор крови? отравляющие вещества) Для определения концентрации фосфора берется • токсикозе беременности кровь из вены, утром, натощак. Определение фосфора • цирроз печени происходит колориметрическим методом. Следует • почечная недостаточность обратить внимание, что посуда для определения • остеопороз фосфора должна быть стерильной или мыться • лейкоз содовым раствором без мыла. Мытье посуды с мылом • саркоидоз дает искажение результатов. В остальном метод • заживление переломов определения фосфора достаточно надежен и прост в • нарушение обмена веществ исполнении.

ФОЛИЕВАЯ КИСЛОТА. ТО ТАКОЕ ФОЛИЕВАЯ КИСЛОТА? Фолиевая кислота (Folic Acid, фолацин) — водорастворимый витамин группы В. ДЛЯ ЧЕГО НУЖНА ФОЛИЕВАЯ КИСЛОТА В ОРГАНИЗМЕ ЧЕЛОВЕКА? • фолиевая кислота необходима для нормального кроветворения • вместе с витамином В 12 фолиевая кислота необходима для деления клеток, что особенно важно для тканей, которые активно делятся и дифференцируются • фолацин способствует усвоению, транспорту и распаду белков, способствует соединению белковой группы и гема в гемоглобине и миоглобине • стимулирует пластические и регенераторные процессы во всех органах и тканях • фолиевая кислота необходима для усвоения сахара и аминокислот • важна для образования нуклеиновых кислот (РНК и ДНК), участвующих в передаче наследственных признаков • фолацин предупреждает развитие атеросклероза, обладает анальгетическим действием • улучшает выделение молока • назначение фолиевой кислоты — и защита от кишечных паразитов и пищевых отравлений • фолиевая кислота обеспечивает здоровый вид кожи, улучшает аппетит • действует как профилактическое средство от язвенного стоматита. Норма фолиевой кислоты в сыворотке крови — 3 — 17 нг/мл.

Рекомендуемая Дневная Норма Потребления (РНП) — суточная доза фолиевой кислоты для взрослых — 400 мкг. Во время беременности суточная норма фолиевой кислоты у женщин удваивается до 800 мкг. Источник фолиевой кислоты — микрофлора кишечника. Фолиевая кислота содержится в большом количестве в листьях зеленых растений. Отсюда этот витамин, фолиевая кислота, и получил свое название от латинского слова «фолиум» — лист. Продукты фолиевой кислоты: темно-зеленые овощи с листьями (шпинат, салат-латук, спаржа), морковь, дрожжи, печень, яичный желток, сыр, дыня, абрикосы, тыква, авокадо, бобы, цельная пшеничная и темная ржаная мука. Прием фолиевой кислоты с продуктами может быть нейтрализован при одновременном приеме эстрогенов и при тепловой обработке (варке) продуктов. Норма фолиевой кислоты в сыворотке крови, ее уровень, зависит от поступления фолиевой кислоты с пищей, употребления продуктов, содержащих фолиевую кислоту. Запасы фолиевой кислоты содержатся в организме — в печени, эритроцитах и лейкоцитах. Но дозировка фолиевой кислоты в этих органах невелика. Вследствие этого дефицит фолиевой кислоты может возникнуть уже через месяц после прекращения поступления фолиевой кислоты с продуктами питания. Уже через 4 месяца недостаток дозы фолиевой кислоты приводит к развитию В 12 -фолиево дефицитной анемии или мегалобластной анемии: развивается нарушение образования эритроцитов в костном мозге (так называемых мегалобластов). Это нарушение приводит к выходу в кровь гигантских незрелых эритроцитов и снижению гемоглобина в крови.

Кроме того, и для женщин и для мужичин фолиевая кислота в недостаточном содержании — признак серьезных нарушений: • недостаточное питание • нарушение всасывания фолиевой кислоты (резекция желудка и кишечника) • дефицит витамина В 12 • алкоголизм • лихорадка • гемолитическая анемия • злокачественные опухоли • гипертиреоз у детей • заболевания печени • анорексия. Уровень фолиевой кислоты в сыворотке крови снижают медицинские препараты (аспирин, бисептол, противосудорожные средства, эстрогены, контрацептивы и др. ) Повышение фолиевой кислоты происходит при вегетарианской диете, заболеваниях тонкого кишечника

ЦИАНОКОБАЛАМИН. ВИТАМИН В 12 -ДЕФИЦИТНАЯ АНЕМИЯ ЧТО ТАКОЕ ВИТАМИН В 12 Витамин В 12 (или цианокобаламин, кобаламин) — уникальный витамин в организме человека, содержащий незаменимые минеральные элементы. Большое количество витамина B 12 необходимо селезенке и почкам, несколько меньше поглощается мышцами. Кроме того, витамин В 12 содержится в молоке матери. ХАРАКТЕРИСТИКА ВИТАМИНА В 12 • витамин B 12 необходим для образования и созревания эритроцитов • витамин B 12 влияет на нервную систему, поддерживая ее в здоровом состоянии, снижает раздражительность • витамин Б 12 предотвращает появление анемии • цианокобаламин участвует в белковом, жировом и углеводном обмене • кобаламин участвует в процессе усвоения, транспорта и распада фолиевой кислоты • витамин B 12 помогает увеличивать энергию • витамин Б 12 способствует росту и улучшению аппетита • витамин B 12 помогает улучшить концентрацию, память и равновесие. В организме не происходит синтез витамина Б 12, его поступление происходит с продуктами питания — источниками витамина В 12. Содержат кобаламин продукты животного происхождения: печень, говядина, рыба, свинина, яйца, молоко, сыр, почки. Благополучному усвоению витамина В 12 помешает одновременное употребление кислот, щелочей, воды, алкоголя, эстрогенов, снотворных таблеток.

Распад витамина B 12 происходит очень медленно, из организма цианокобаламин выводится желчью. При дефиците В 12 в течение около 5– 6 лет развивается В 12 дефицитная анемия. Норма витамина Б 12: 180 — 900 пг/мл Рекомендуемая суточная доза B 12 В 12 для взрослых − 3 мкг. Дефицит витамина B 12 приводит к серьезным, опасным для здоровья последствиям — развивается B 12 дефицитная анемия. Особенно подвержены В 12 анемии вегетарианцы и любители диет, исключившие из свого рациона яйца и молочные продукты. При недостатке цианокобаламина происходят изменения в клетках костного мозга, полости рта, языка и желудочнокишечного тракта, что ведет к нарушению кроветворения, появлению симптомов неврологических расстройств (психические расстройства, полиневриты, поражение спинного мозга). В 12 -дефицитная анемия (понижение уровня витамина В 12) может привести к заболеваниям печени, почек, заболеваниям крови, онкологическим заболеваниям, лейкозам. Дефицит витамина В 12 в молоке матери приводит к мегалобластической анемии у ребенка. Недостаток витамина В 12 — повод для врача поставить следующий диагноз: • нарушение всасывания, распада и транспорта витамина В 12 • алкоголизм • резекция желудка, резекция тонкого кишечника • хронические воспалительные заболевания и аномалии тонкого кишечника, атрофический гастрит • болезнь Альцгеймера • дефицит фолиевой кислоты. Избыток витамина B 12 наблюдается при таких заболеваниях: • заболевания печени (острый и хронический гепатит, цирроз, печеночная кома) • острый лейкоз • метастазы злокачественных опухолей в печень • хроническая почечная недостаточность.
Биохимический анализ крови [Автосохраненный].pptx