Биохимический анализ крови в клинической практике Проф. Шавкута

Биохимический анализ крови в клинической практике Проф. Шавкута Г.В. зав. кафедрой общей врачебной практики (семейной медицины) с курсами гериатрии и физиотерапии ФПК и ППС

БИОХИМИЧЕСКИЙ АНАЛИЗ КРОВИ Билирубин АЛТ, АСТ, ГГТП ЩФ Общий белок Альбумин

Билирубин Нормальное содержание билирубина – 0,5-20, 5мкмоль/л (прямой – 0-4.3 мкмоль/л, непрямой – 0-16.2 мкмоль/л) При повышении уровня билирубина > 30 мкмоль/л появляется желтушность склер и мягкого неба. Видимая желтуха появляется при билирубинемии – 34 мкмоль/л. Желтуха всегда связана с нарушением обмена билирубина.
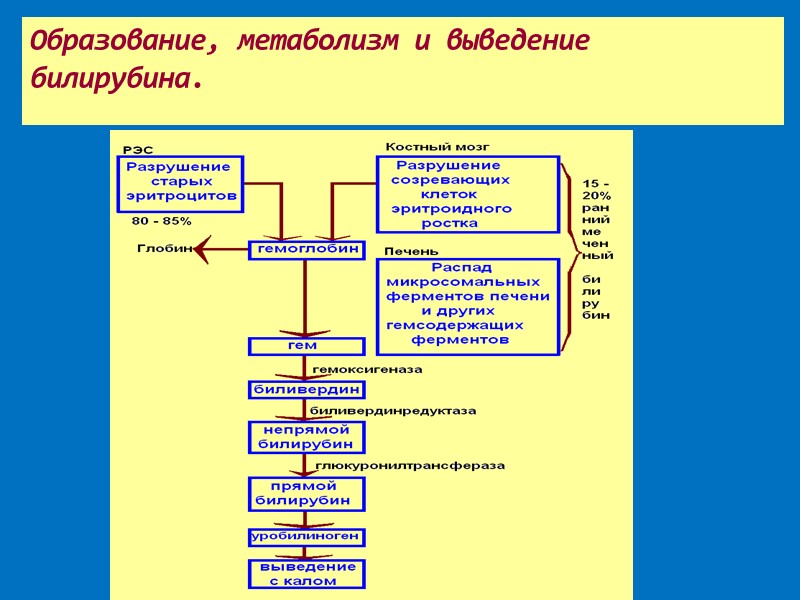
Образование, метаболизм и выведение билирубина.
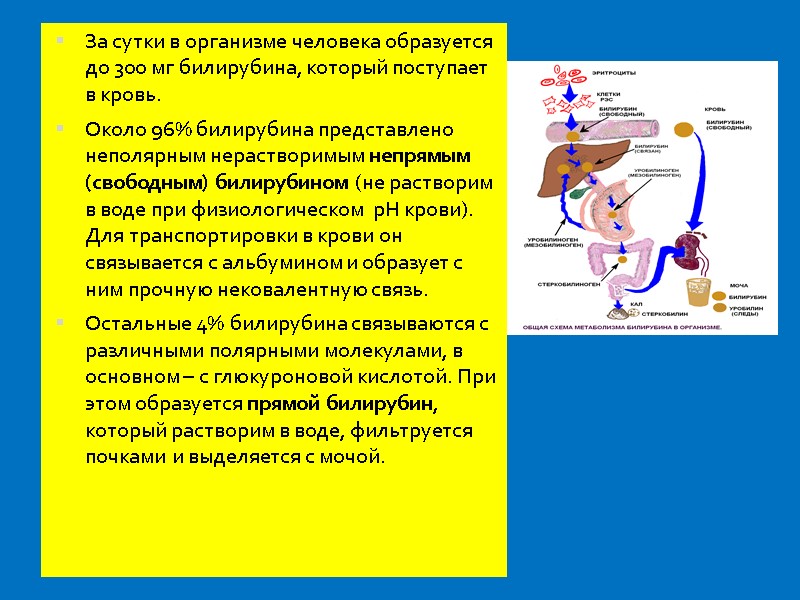
За сутки в организме человека образуется до 300 мг билирубина, который поступает в кровь. Около 96% билирубина представлено неполярным нерастворимым непрямым (свободным) билирубином (не растворим в воде при физиологическом рН крови). Для транспортировки в крови он связывается с альбумином и образует с ним прочную нековалентную связь. Остальные 4% билирубина связываются с различными полярными молекулами, в основном – с глюкуроновой кислотой. При этом образуется прямой билирубин, который растворим в воде, фильтруется почками и выделяется с мочой.

Аланинаминотрансфераза (АлАТ) АЛТ содержится в скелетной мускулатуре, печени, сердце. В меньших количествах обнаружена в поджелудочной железе, селезенке, легких. Самых больших концентраций достигает в печени (расположена в цитоплазме гепатоцита). Степень ↑ АлАТ в первую очередь свидетельствует о выраженности синдрома цитолиза, но не указывает на глубину нарушений собственно функции органа.

Аланин аминотрансфераза (АлАТ) Референтные величины активности АЛТ в сыворотке крови – 7-40 МЕ/л (м. 0-45 МЕ/л, ж. 0-31 МЕ/л) Повышение активности в 1,5-5 раз рассматривается как умеренная гиперферментемия, в 6-10 раз –гиперферментемия средней степени, более чем в 10 раз –высокая.

Аланинаминотрансфераза (АлАТ) Повышение активности фермента выявляется: НАЖБП (жировой стеатогепатит) АБП (острый и хронический алкогольный гепатит) - острый и хронический вирусный гепатит лекарственное повреждение печени- тетрациклины, парацетамол, преднизолон, эстрогены и прогестины аутоиммунный гепатит цирроз печени любой этиологии рак печени и метастазы в печень механическая желтуха (в первые 2-5 дней после закупорки ОЖП)

Аланин аминотрансфераза (АлАТ) Повышение активности АлАТ выявляется при: - повреждение скелетных мышц (травма, разрыв, ожог, миозит) - расплавление легочной ткани (абсцесс легкого) острый панкреатит острый инфаркт миокарда (ОИМ) миокардит

Аланин аминотрансфераза (АлАТ) Снижение активности АЛТ разрыв печени цирроз печени в поздние сроки

Аспартатаминотрансфераза (АсАТ) АсАТ широко распространена в тканях (сердце, печень, скелетная мускулатура, почки, поджелудочная железа, легкие и др.)

Аспартат аминотрансфераза (АсАТ) Повышение АсАТ наблюдается преимущественно при: ОИМ - Активность фермента повышена у 93-98% больных - АсАТ повышается через 6-8 часов, максимальной активности достигает через 24-36 часов и снижается до нормы к 5-6 дню. - Расширение зоны инфаркта приводит к появлению второго цикла повышения активности. Степень повышения АсАТ отражает массу миокарда вовлеченного в патологический процесс. -Отсутствие снижения уровня АсАТ после 3-4 дня - прогностически неблагопрятно.

Аспартат аминотрансфераза (АсАТ) острый миокардит рак печени и метастазы в печень цирроз печени острый и хронический вирусный гепатит алкогольная болезнь печени (острый и хронический алкогольный гепатит) неалкогольная жировая болезнь печени (стеатогепатит) аутоиммунный гепатит лекарственное повреждение печени - эритромицина, ПАСК, изониазида, анаболических стероидов, гентамицина, линкомицина, фенотиазиновых производных, непрямых антикоагулянтов (варфарин) Референтные величины активности АсАТ в сыворотке крови – 10-30 МЕ/л (м. 0-45 ед/л, ж. 0-31 ед/л).

КЛИНИЧЕСКИЕ СИТУАЦИИ Билирубин (непрямой) ↑, АлАТ,АсАТ – N Билирубин (прямой, непрямой) ↑, АлАТ,АсАТ ↑ Билирубин (преимущественно прямой) ↑, АлАТ,АсАТ ↑

Функциональные гипербилирубинемии Доброкачественные (функциональные) гипербилирубинемии (пигментные гепатозы) – заболевания, связанные с наследственным нарушением обмена билирубина (энзимопатиями), проявляющиеся хронической или перемежающейся желтухой без выраженного первичного изменения структуры и функции печени , без явных признаков гемолиза (кроме первичной гипербилирубинемии) и холестаза (кроме синдрома Байлера)

К функциональным гипербилирубинемиям относятся синдромы: Криглера-Найяра 1 и 2 типов Жильбера Мейленграхта Дабина-Джонсона Ротора Люси – Дрисколл Аагенеса Байлера Первичной гипербилирубинемии

Болезнь Жильбера (описана Жильбером в 1901 году) - семейная неконъюгированная гипербилирубинемия умеренной выраженности (уровень билирубина от 17 -85 мкмоль/л), несвязанная с гемолизом и имеющая доброкачественное течение одна из наиболее частых причин функциональной гипербилирубинемии (наблюдается у 2-5% населения) гипербилирубинемия носит семейный характер и не сопровождается нарушением биохимических показателей функций печени и ее гистологической картины мужчины страдают чаще женщин (3-4:1)
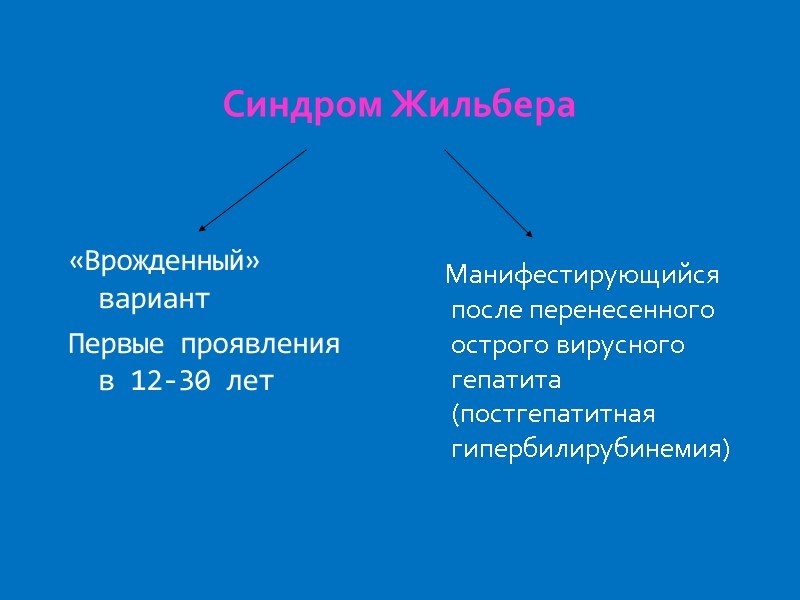
«Врожденный» вариант Первые проявления в 12-30 лет Манифестирующийся после перенесенного острого вирусного гепатита (постгепатитная гипербилирубинемия) Синдром Жильбера

Клиника: Периодическое появление желтухи в детском или подростковом возрасте после инфекций, эмоциональной и физической нагрузки, приема анаболических стероидов, глюкокортикоидов, рифампицина, ампициллина, кофеина, парцетамола (после приема препаратов в метаболизме которых участвует УДФГТ) Возможно появление желтухи после голодания, рвоты, проведения вакцинации, посещения сауны, инсоляции
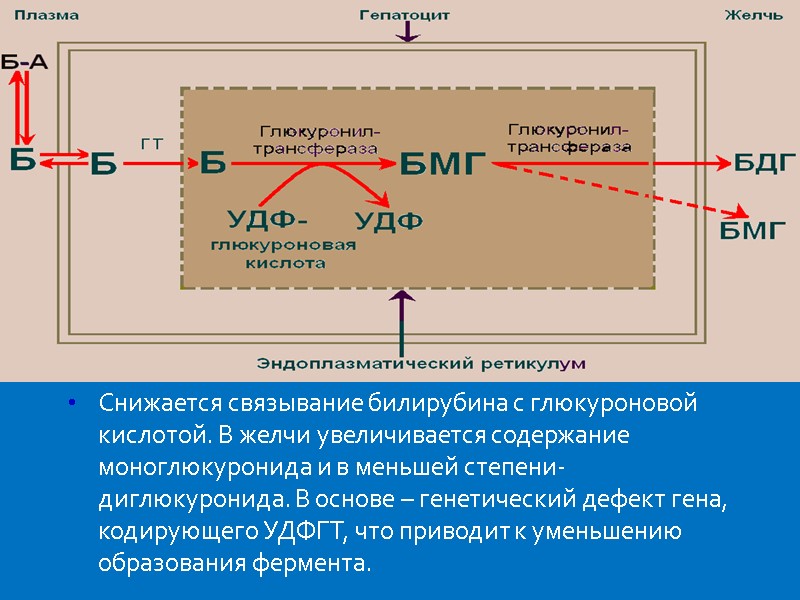
Снижается связывание билирубина с глюкуроновой кислотой. В желчи увеличивается содержание моноглюкуронида и в меньшей степени-диглюкуронида. В основе – генетический дефект гена, кодирующего УДФГТ, что приводит к уменьшению образования фермента.

Диспепсия – тошнота, горечь во рту, снижение аппетита Болевой синдром – тяжесть и боли в правом подреберье (сочетание с ДЖВП) Астено- вегетативные расстройства (тревожность, подавленность) Прогноз багоприятный

Функциональные диагностические пробы Проба с голоданием (после 24-часового голодания содержание билирубина в сыворотке крови возрастает в 2 и более раз) Проба с никотиновой кислотой (забор крови из вены натощак для определения общего, непрямого и прямого билирубина, затем в/в струйно 5,0 мл – 1% р-ра никотиновой кислоты, с последующим определением показателей билирубина через 5 часов. Повышение билирубина на 25% (за счет уменьшения осмотической резистентности эритроцитов) и более по сравнению с исходным расценивается как положительный результат)

3. Проба с фенобарбиталом - прием фенобарбитала 3 мг/кг/сутки в течение 5 дней инициирует снижение уровня билирубина в крови 4. Проба с рифампицином – после введения рифампицина уровень билирубина в крови значительно повышается.

Лечение: Ограничение физической и психической нагрузки Диетические рекомендации: ограничение острых, консервированных блюд Исключение вакцинации, саун, инсоляции Исключение алкоголя Исключение лекарственных препаратов

Лечение: Корвалол или валокордин (препараты с микродозами фенобарбитала) по 20-25 капель – 3 раза – 10-14 дней Желчегонные (Урсосан по 1 капс.-2-3 раза, фламин по 1-2 др. – 3 раза, хофитол по 2 капс.- 3 раза, гепабене по 1 кап.- 2 раз) Ферменты, содержащие желчные кислоты (фестал, дигестал, ипентал, панзинорм) по 1-2 таб. -3 раза Гепатопротекторы (Урсосан по 1 капс. -2-3 раза)
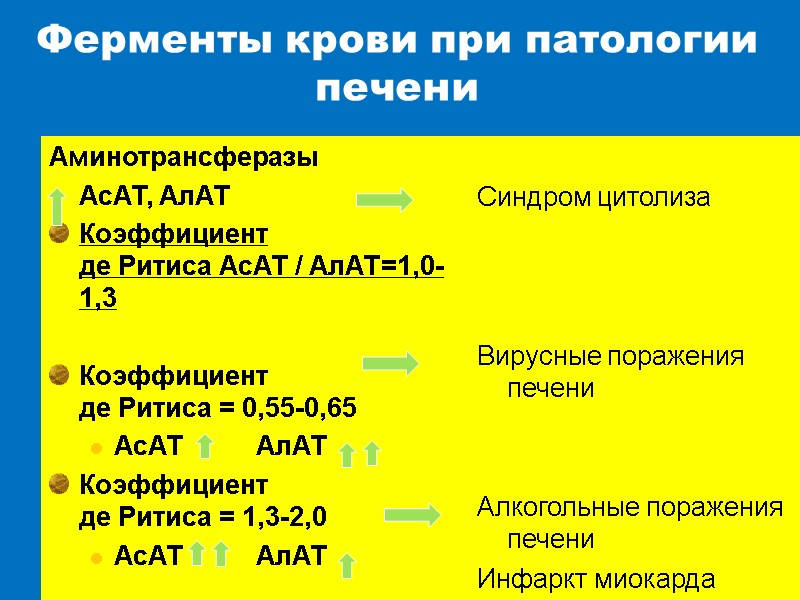
Ферменты крови при патологии печени Аминотрансферазы АсАТ, АлАТ Коэффициент де Ритиса АсАТ / АлАТ=1,0-1,3 Коэффициент де Ритиса = 0,55-0,65 АсАТ АлАТ Коэффициент де Ритиса = 1,3-2,0 АсАТ АлАТ Синдром цитолиза Вирусные поражения печени Алкогольные поражения печени Инфаркт миокарда

Синдром цитолиза Ферментов крови АлАТ, АсАТ, (ЛДГ5, Альдолаза и др.) Билирубина (связанного и несвязанного) Железа в крови

Клинические проявления при цитолизе Желтуха Лихорадка (при выраженном цитолизе) Астения (нарастающая общая слабость, сонливость)

Обязательное обследование пациента при повышении АлАТ и АсАТ кровь на маркеры вирусных гепатитов, антитела (AMA, ANA, ASMA, антитела к микросомальному антигену печени и почек), железо сыворотки, ОЖСС, ферритин, церулоплазмин, уровень а1- антитрипсина, а- фетопротеина сыворотки

Щелочная фосфатаза (ЩФ) Ɣ-Глютамилтранспептидаза (ГГТП) Билирубин Преимущественно прямой (связанный)

ГГТП (гамма-глютамилтранспептидаза) ГГТП– фермент, локализующийся в наружной мембране клеток и принимающий участие в строительстве белковых молекул. Активность фермента наиболее высока в клетках извитых канальцев почек, печени, поджелудочной железе, предстательной железе, желчных ходах (активность ГГПТ в желчи в 100 раз выше, чем в плазме крови), селезенке, тонком кишечнике и других органов. Активность регистрируется в мембранах мельчайших желчных канальцев, что определяет его чувствительность к интоксикациям (особенно алкогольной), приему наркотиков, седативных средств и колебаниям давления в желчных ходах. Норма: 20-35 МЕ/л, мужчины – 0,9 – 6,36 ммоль/ (чхл), женщины – 0,6 – 3,96 ммоль/ (чхл).

ГГТП (гамма-глютамилтранспептидаза) Резкое увеличение ГГТП встречается при: механической или застойной желтухе (холедохолитиаз, сдавление желчных протоков увеличенными лимфатическими узлами, опухолью), в этих случаях, его повышение всегда сочетается с повышение активности ЩФ и 5-нуклеотидазы); холангитах; остром и хроническом панкреатите (за счет отека головки поджелудочной железы); раке поджелудочной железы раке предстательной железы

ГГТП (гамма-глютамилтранспептидаза) Умеренное повышение наблюдается при: - острых вирусных гепатитах (возрастание активности фермента начинается с момента падения активности трансамина); - хроническом гепатите (выше в 7 раз); - первичной опухоли печени без признаков желтухи (выше в 10-15 раз) - лекарственном поражении печени - циррозе печени, - НАЖБП (неалкогольном стеатогепатите); - АБП (алкогольном гепатите); - злокачественных новообразованиях с метастазами в печень; - хроническом гломерулонефрите; - амилоидозе почек; - ХСН; - ОИМ (активность возрастает постепенно к концу 4-х суток заболевания)

Щелочная фосфатаза (ЩФ) ЩФ - в больших количествах содержится в печени, костной ткани, слизистой оболочке кишечника, стенках желчных протоков печени, проксимальных отделах извитых канальцев почек, предстательной железе, лактирующей молочной железе и плаценте. Различают пять тканеспецифичных изоферментов ЩФ: плацентарный, костный, печеночный, кишечный и почечный. Печеночную ЩФ обнаруживают в гепатоцитах и эпителии желчных протоков как в цитоплазме, так и на поверхности клеток. При обструкции желчных протоков на любом уровне повышение активности ЩФ всегда предшествует развитию желтухи.

Щелочная фосфатаза (ЩФ) Референтные величины активности: 500-1417 нмоль/с . л или 80-306 ЕД/л Для диагностических целей чаще проводят определение активности костной и печеночной форм Костную ЩФ продуцируют остеобласты – крупные одноядерные клетки, лежащие на поверхности костного матрикса в местах интенсивного формирования кости

Щелочная фосфатаза (ЩФ) Физиологически повышенная активность ЩФ имеет место: у детей в период активного роста (400-800 МЕ/л) у женщин в III триместре беременности, у недоношенных (до 800 МЕ/л)

Щелочная фосфатаза (ЩФ) Повышение активности ЩФ при заболеваниях печени сопровождается одновременным повышением уровня билирубина и ГГТП. Повышение активности ЩФ без сопутствующего повышения концентрации билирубина требует исключения первичного или метастатического рака печени, лимфомы или инфильтративных заболеваний (саркоидоз, амилоидоз). В случае если ГГТП остается нормальным, а активность ЩФ повышена, то следует думать о заболеваниях костей или метастазах в кости. Значительное увеличение активности ЩФ (в 20 раз и более) происходит при болезни Педжета (деформирующий остит), менее существенное - при рахите.

Щелочная фосфатаза (ЩФ) Значительное увеличение активности ЩФ ( в 10 раз и более) выявляется при: обструкции внепеченочных желчных протоков (холедохолитиаз, сдавление протоков извне увеличенной головкой поджелудочной железы, лимфоузлами) или внутрипеченочном холестазе (первичный билиарный цирроз, острый алкогольный гепатит или лекарственный холестаз –цитостатики, гормональные препараты, антитиреоидные гормоны) у 30% больных циррозом печени У 90%больных первичным раком печени и при метастазах в печень.

Щелочная фосфатаза (ЩФ) Увеличение костной ЩФ наблюдается при: рахите болезни Педжета остеомаляции остеогенной саркоме, метастазах рака в кости, миеломной болезни, лимфогранулематозе с поражением костей повышенный метаболизм костной ткани (при заживлении переломов) первичном и вторичном гиперпаратиреозе

Нормальная активность ГГТП при костных заболеваниях позволяет установить источник повышения активности ЩФ

Ферменты крови при патологии печени Щелочная фосфатаза патология костей (рахит, миеломная болезнь, переломы и др.) Ɣ-Глютамилтранспептидаза (ГГТП) Злоупотреблении алкоголем, наркотиками Обтурация жёлчевыво-дящих путей Синдром холестаза
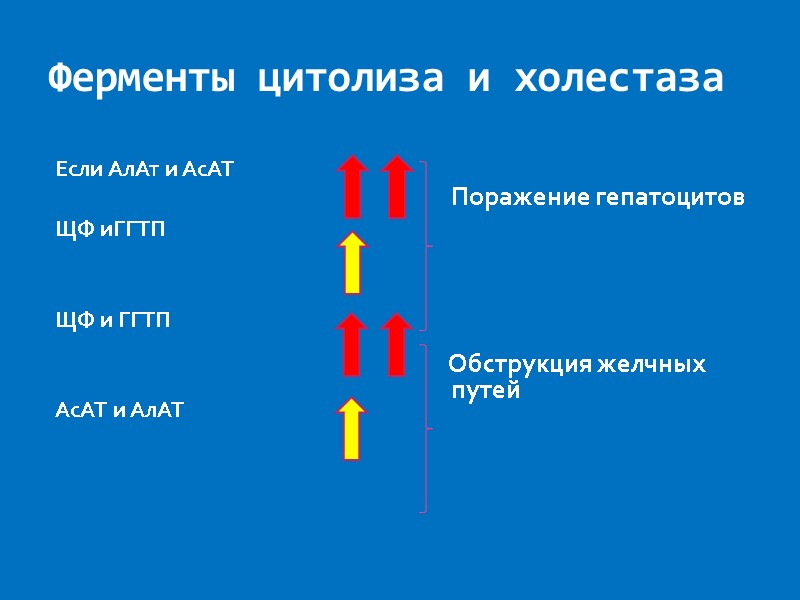
Ферменты цитолиза и холестаза Если АлАт и АсАТ ЩФ иГГТП ЩФ и ГГТП АсАТ и АлАТ Поражение гепатоцитов Обструкция желчных путей

Синдром холестаза Щелочная фосфатаза (ЩФ) Ɣ-Глютамилтранспептидаза (ГГТП) Билирубин Преимущественно прямой (связанный) Холестерин Жёлчные кислоты

Причины внутрипеченочного холестаза Синдром "исчезающих желчных протоков« (дуктопения) Атрезия (гипоплазия) внепеченочных протоков, внутрипеченочных протоков, синдромная (Аладжилля), несиндромная ПБЦ ПСХ Саркоидоз Холангит : инфекции -бактерии (кисты протоков), вирусы (цитомегаловирус), простейшие (криптоспоридии), лекарства (тиабендазол) Гистиоцитоз Х Муковисцидоз Реакция отторжения трансплантата Болезнь"трансплантат против хозяина« Идиопатическая дуктопения взрослых Холангиокарцинома Гепатит (острый, хронический)- вирусный , алкогольный, лекарственный, аутоиммунный, дефицит a1-антитрипсина (новорожденные) Амилоидоз Нарушения кровообращения (застойная печень, тромбоз печеночных вен)

ВНУТРИПЕЧЕНОЧНЫЙ ХОЛЕСТАЗ Интралобулярный обусловленный поражением: гепатоцитов - гепатоцеллюлярный канальцев - каналикулярный Экстралобулярный (дуктулярный) связанный с поражением внутрипеченочных желчных междольковых протоков

Причины внепеченочного холестаза: Камни Поражение поджелудочной железы (опухоль, панкреатит, киста, абсцесс) Стриктуры Опухоли протоков - первичные (холангиокарцинома, дуоденального сосочка), метастатические Кисты протоков Инфекции -паразитарные (описторхоз, фасциолез, аскаридоз, клонорхоз, эхинококкоз), грибы Редкие причины гемобилия, лимфаденопатия узлов в воротах печени, поражение двенадцатиперстной кишки (дивертикул, болезнь Крона), аневризма печеночной артерии

Клинические проявления при холестазе Желтуха Темная моча Ахолия Зуд кожных покровов Ксантелзмы и ксантомы

КЛИНИЧЕСКИЕ ПРОЯВЛЕНИЯ ХОЛЕСТАЗА ОБУСЛОВЛЕНЫ Избыточным поступлением элементов желчи в кровь Уменьшением количества или отсутствием желчи в кишечнике Воздействием компонетов желчи на печеночные клетки и канальцы

Симптомы дефицита желчи в кишечнике Стеаторея Мальабсорбция Дефицит жирорастворимых витаминов Нарушение минерализации костей

Симтомы регургитации желчи в кровь А ТАКЖЕ СИСТЕМНЫЕ ПОРАЖЕНИЯ: Острая почечная недостаточность Развитие острых язв и эрозий в желудке Кровотечения Повышенный риск развития эндотоксемии и септических осложнений
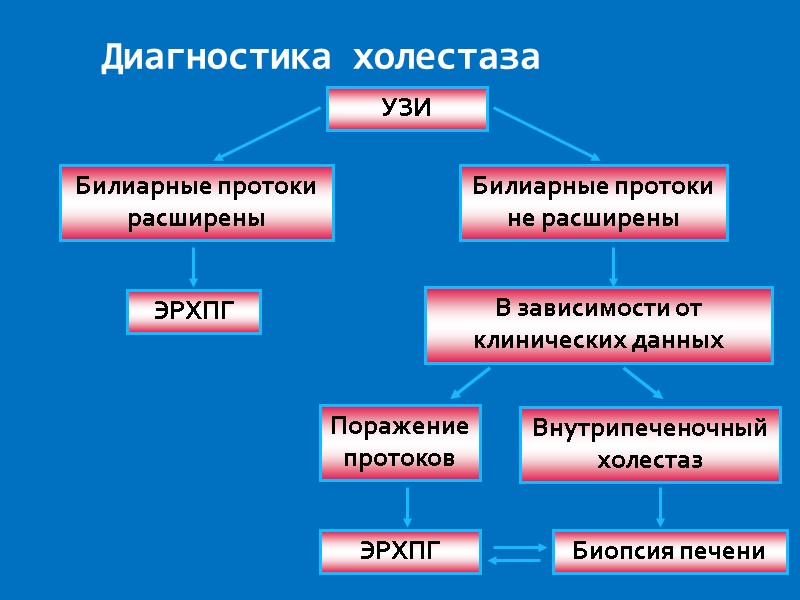
Диагностика холестаза Билиарные протоки расширены Билиарные протоки не расширены ЭРХПГ В зависимости от клинических данных Поражение протоков Внутрипеченочный холестаз ЭРХПГ Биопсия печени УЗИ
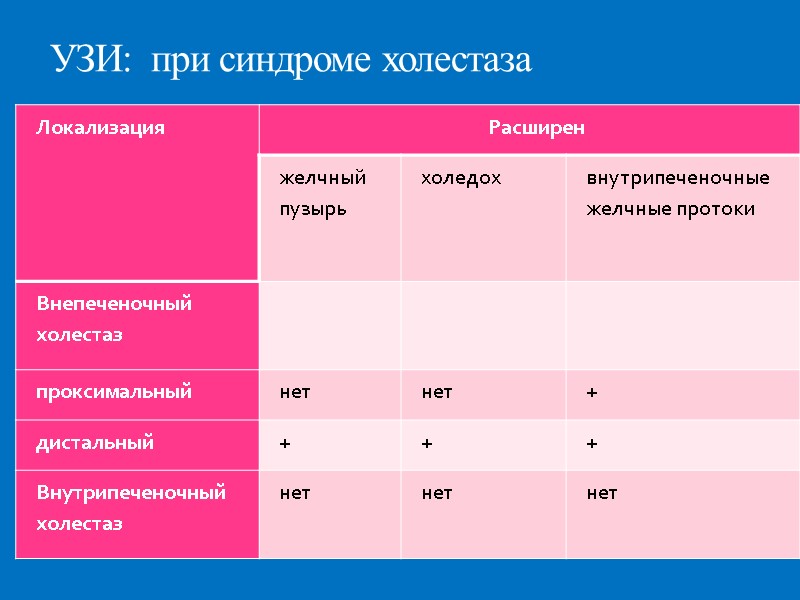
УЗИ: при синдроме холестаза

ПАТОГЕНЕТИЧЕСКИЕ ПОДХОДЫ К РАЗРЕШЕНИЮ ВНУТРИПЕЧЕНОЧНОГО ХОЛЕСТАЗА (1)
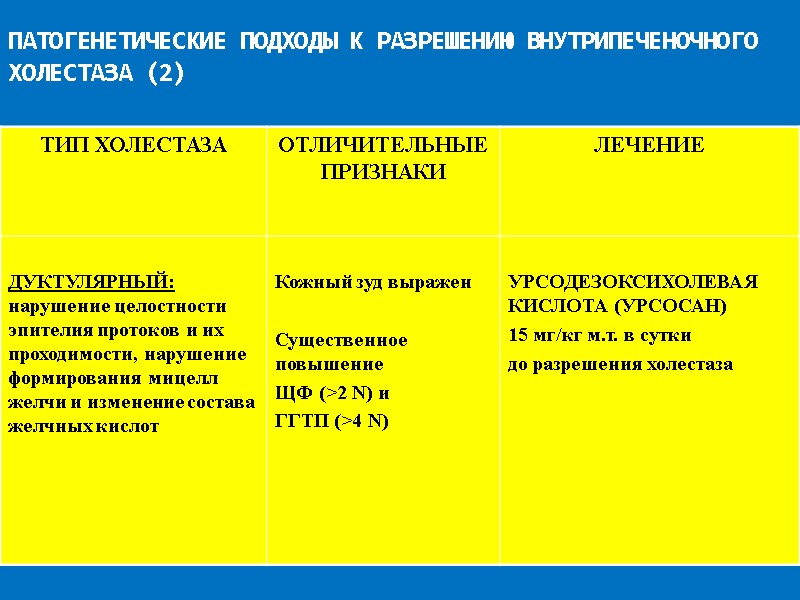
ПАТОГЕНЕТИЧЕСКИЕ ПОДХОДЫ К РАЗРЕШЕНИЮ ВНУТРИПЕЧЕНОЧНОГО ХОЛЕСТАЗА (2)

Урсодезоксихолевая кислота (Урсосан) УДХК – третичная нетоксичная жёлчная кислота УДХК – 5% (0,5-5%) – от общего пула жёлчных кислот УДХК в дозе 15 мг/кг/сут – 48% -основной компонент желчи
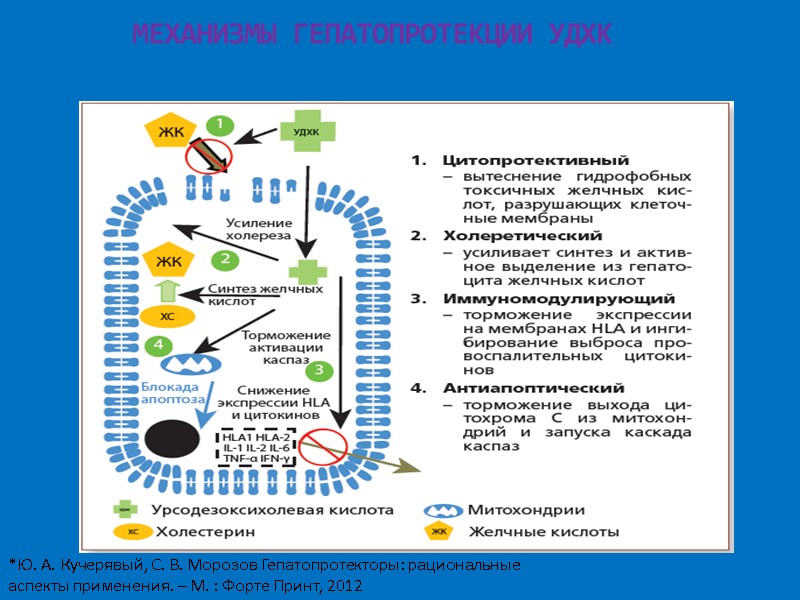
МЕХАНИЗМЫ ГЕПАТОПРОТЕКЦИИ УДХК *Ю. А. Кучерявый, С. В. Морозов Гепатопротекторы: рациональные аспекты применения. – М. : Форте Принт, 2012

Гипохолестеринемический эффект – УДХК снижает содержание холестерина в крови: Снижение всасывания холестерина в кишечнике, Снижение синтеза холестерина в печени, Снижение экскреции холестерина в желчь. Урсодезоксихолевая кислота (Урсосан) – механизмы действия
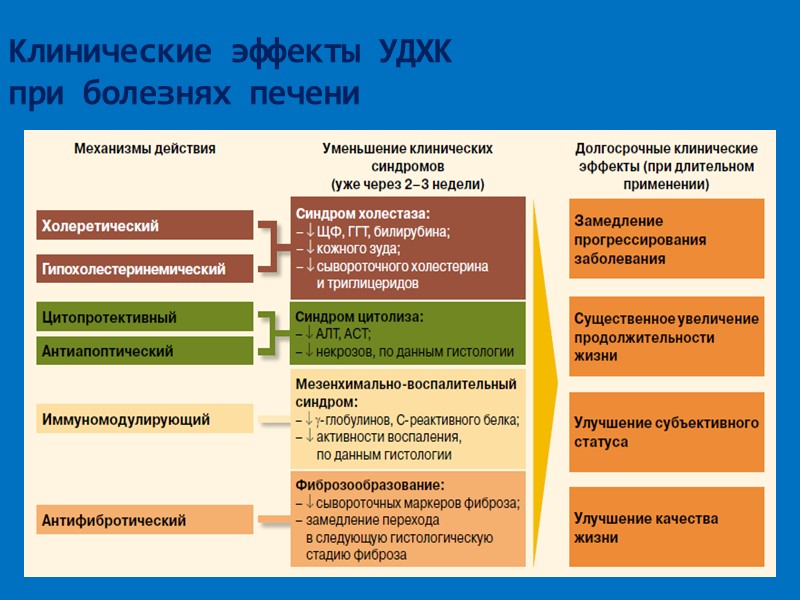
Клинические эффекты УДХК при болезнях печени

код ATX: A05AA02 ursodeoxycholic acid УРСОСАН (урсодезоксихолевая* кислота), выпускается в капсулах по 250 мг, в упаковках №10, №50 и №100 капсул * - непатентованное международное наименование, в РФ принято написание международного наименования - урсодезоксихолевая кислота, раньше писалась как урсодеоксихолевая кислота. Клинико-фармакологическая группа: Гепатопротектор с желчегонным и холелитолитическим действием УРСОСАН (URSOSAN) Урсодезоксихолевая кислота (УДХК) является стереоизомером хенодеоксихолевой кислоты и является гидрофильной, тогда как другие желчные кислоты (ХДХК, холевая, литохолевая) гидрофобны Именно поэтому УДХК является единственной нетоксичной среди всех желчных кислот

Показания к применению препарата УРСОСАН 61 ИНСТРУКЦИЯ Единственный УДХК на сегодняшний день с такими широкими показаниями! NB! У других УДХК в инструкции прописаны следующие ПОКАЗАНИЯ: - Первичный билиарный цирроз при отсутствии признаков декомпенсации - Растворение мелких и средних холестериновых камней - Билиарный рефлюкс-гастрит
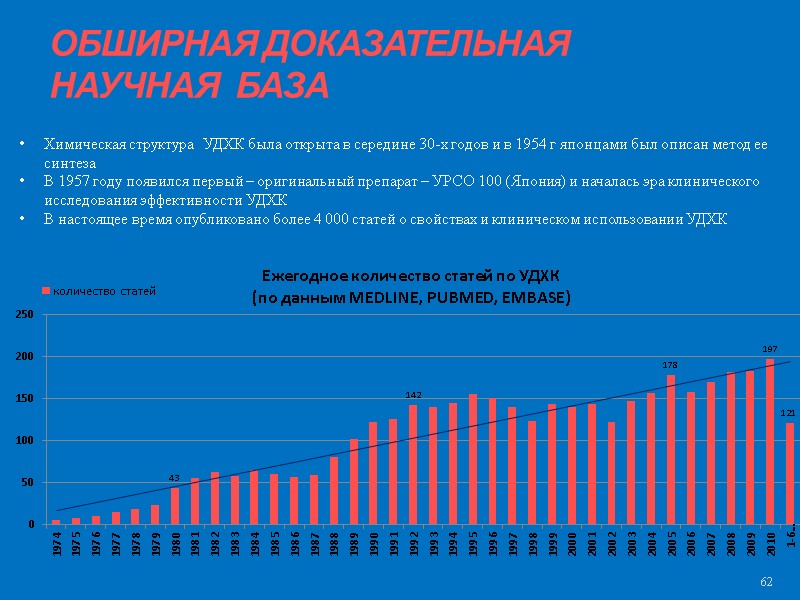
ОБШИРНАЯ ДОКАЗАТЕЛЬНАЯ НАУЧНАЯ БАЗА 62 Химическая структура УДХК была открыта в середине 30-х годов и в 1954 г японцами был описан метод ее синтеза В 1957 году появился первый – оригинальный препарат – УРСО 100 (Япония) и началась эра клинического исследования эффективности УДХК В настоящее время опубликовано более 4 000 статей о свойствах и клиническом использовании УДХК
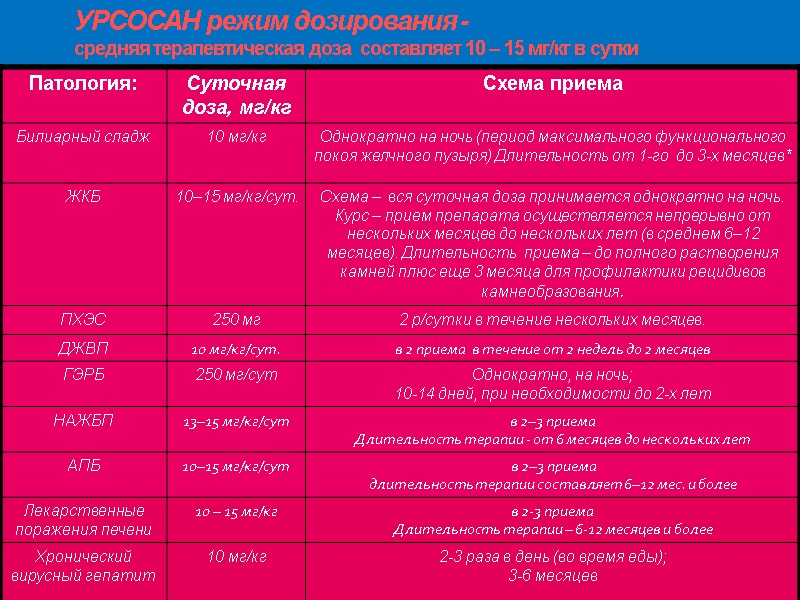
УРСОСАН режим дозирования - средняя терапевтическая доза составляет 10 – 15 мг/кг в сутки

Усиление метаболизма аммиака в печени и тканях L-орнитин-L-аспартат (Гепа-Мерц): кофермент и субстрат для синтеза мочевины и глутамина. С 70- х годов начал применяться для лечения печеночной энцефалопатии. Подымова С.Д., Надинская М.Ю.2002,Буеверов А.О.,2003. Kirsches G, Nilius R, Held C et al (1997) Hepatology 25: 1351-1360, Stauch S., Kirsches G, Hepatology1998,28(5):856-64. McPhail MJ,Leech R.J.Hepat 2011:54, S74-S75.Mullen KD,Ferenci P.et al.Semin Liver Dis 2007,27(Suppl.2):32-47. Delker AM,Jalan R.J.Hepat 2000,32:310A (meta-analysis).

L-орнитин-L-аспартат Гепатопротектор-детоксикант, аминокислота. В настоящее время доказаны гепатопротективные свойства препарата. Грюнграйфф К.,2004 (1167 пац.), Chen M.F., Li RC et al,2005 , Бурков С.Г.,Арутюнов А.Г.,2010, Осипенко М,Ф. и соавт., 2010 Ермолова Т.В.,2012.

Механизмы действия L-орнитин-L –аспартата детоксикация, связывание аммиака улучшение портопеченочной гемодинамики улучшение регенерации гепатоцитов стимуляция энергетических, окислительно-восстановительных процессов гепатоцита (влияние на метаболизм гепатоцита). анаболический эффект (повышение синтеза белка) мембранстабилизирующий эффект антиоксидантное действие уменьшение дистрофии гепатоцита улучшение функции гепатоцитов повышение устойчивости гепатоцитов к повреждающим агентам Бурков С.Г.,Арутюнов А.Г.,2010 Осипенко М,Ф. и соавт., 2010, Chen M.F., Li RC et al, 2005 Grungreiff К.,2001 Ермолова Т.В. Современная гастроэнтерология и гепатология,-2012.-№2.-С.22-26.

Механизмы действия L-орнитин-L-аспартата Детоксикация L-орнитин-L-аспартат - естественное звено метаболизма, 80% основного эндотоксина аммиака обезвреживается в орнитиновом цикле. прямое влияние на нейтрализацию аммиака – активация синтеза мочевины в печени, синтеза глутамина в печени и мышцах орнитин и аспартат – субстрат для данного синтеза аспартат встраивается в цикл Кребса, уменьшается синтез молочной кислоты, снижается проницаемость ГЭБ для токсических веществ Двойное детоксицирующее действие в отличие от других препаратов– прямая детоксикация и опосредованное действие за счет улучшения функции гепатоцитов. Остапенко Ю.Н.Гепа-мерц при эндотоксикозах различной этиологии,2004.

Механизмы действия L-орнитин-L –аспартата Гепа-Мерц – активный вазоактивный препарат, за счет стимуляции синтеза аргинина увеличивает продукцию оксида азота (NO), улучшая кровоток во многих органах (печень, мышцы, головной мозг, поджелудочная железа). Ермолова Т.В., Ермолов С.Ю., Добкес А.Л., 2009. Ткач С.М., 2013.

Механизмы действия L-орнитин-L –аспартата Анаболический эффект орнитин увеличивает продукцию инсулина, СТГ. орнитин усиливает синтез белка.повышает продукцию спермина,глутамата пролинарег. Биосинтез рнк днк и белкав печени и мышцах орнитин усиливает катаболизм жиров применение в спортивной медицине. Данный механизм оптимизирует применение препарата при ХЗП, циррозах, онкологических заболеваниях. Никонов В.В., Нудьга А.Н.,2011

Механизмы действия L-орнитин-L-аспартата Улучшение регенерации на фоне коррекции нарушений портопеченочной гемодинамики на фоне усиления синтеза белка активный транспорт аспартата через мембраны клетки, участие в цикле Кребса, цикле трикарбоновых кислот в митохондриях, улучшение энергетических процессов в поврежденной клетке (гепатоците), стимуляция энергетических процессов на фоне сжигания жиров. Увеличивается количество энергии в цикле Кребса. Ткач С.М., «Орнитин-Аспартат как универсальный гепатопротектор-детоксикант с плейотропными эффектами» 2013

Механизмы действия L-орнитин-L –аспартата Антиоксидантный эффект Улучшение окислительно-восстановительных процессов Усиление активности супероксиддисмутазы Kircheis G. Therapeutic efficacy of LOLA in patients with cirrosis and HE:placebo-controlled,double-blind study//Hepatology.-1997,1351-1360. Nekam K. et al.Effect of in vivo treatment with OA(Hepamerz)on the activity and expression of SOD in cirrosis. Hepatology/-1991,11:75-81. Буеверов А.О. 1995.

Механизмы действия L-орнитин-L-аспартата Мембранстабилизирующий компонент фармакодинамики LOLA? Препарат способствует восстановлению липидного спектра биомембран эритроцитов - уменьшение выраженности мембранодеструктивных процессов в организме. Кукес В.Г., Крылов В.Г. И др.Клиническая фармакология и терапия.2010.-№1.

L-орнитин-L-аспартат (препарат Гепа-Мерц, Германия) является гепатопротектором-детоксикантом с плейотропным эффектом. Эффективен для лечения и профилактики печеночной недостаточности при циррозе печени и острых гепатитах, для лечения хронических гепатитов различной этиологии (лекарственного, вирусного, алкогольного и неалкогольного стеатогепатита). Шульпекова Ю.О.,Федосьина Е.А.,Маевская М.В., Ивашкин В.Т., 2005. Грюнграйфф К., Ламберт-Бауманн Й. Эффективность гранул LOLA при лечении хронических заболеваниях печени. Результат обследования 1167 больных, Мед.мир.-2001. Chen M.F., Li RC et al,2005 Волчкова Е.В. И соавт.2010 Спиридонова Э.А.2004 Ткач С.М., 2013 Ермолова Т.В. и соавт.«Эффективная фармакотерапия в гастроэнтерологии» , 2011.
ГЕПА-МЕРЦ Форма выпуска Гранулят (отпускается без рецепта) Инфузионный концентрат

Гепа-Мерц (L-орнитин-L-аспартат) Схема приема: По 1-2 пакетика гранул Гепа-Мерц, растворенных в воде х 3 раза в день. Принимать после еды. При циррозе для профилактики ПЭ показан длительный прием. Курс лечения*: 1-3 месяца. *Курс лечения индивидуален и определяется лечащим врачом в зависимости от состояния пациента

Общий белок Альбумин Протромбин Содержание V и VII факторов свёртывания крови

Альбумин сыворотки крови Референтные величины концентрации альбумина в сыворотке крови —35-50 г/л На альбумин в сыворотке крови приходится приблизительно 60% общего белка. Альбумины синтезируются в печени (примерно 15 г/сут), время их полураспада составляет приблизительно 17 дней. Онкотическое давление плазмы на 65-80% обусловлено альбумином. Альбумины -выполняют важную функцию транспортировки многих биологически активных веществ, в частности гормонов. Они способны связываться с ХС, билирубином. Значительная часть кальция в крови также связана с альбумином. Альбумины способны соединяться с различными ЛС.

Протромбиновое время (ПВ) Печень – основное место синтеза практически всех факторов свертывания (фибриногена, протромбина, факторов V, VII, IX, X, XII, XIII). Для образования функционально активных факторов, кроме V, XII, XIII, необходим витамин К. Поскольку большинство факторов свертывания содержится в крови в избыточном количестве, нарушения свертывания возникают только при тяжелом поражении печени. О нарушении образования факторов свертывания свидетельствует изменение протромбинового времени (ПВ) – времени образования тромба при добавлении к плазме больного тканевого фактора и кальция. Оно зависит от функционально активного фактора VII.

Протромбиновое время (ПВ) ПВ возрастает при нарушении синтеза факторов свертывания в печени – либо из-за обширного поражения гепатоцитов, либо вследствие дефицита витамина К. Т1/2 факторов свертывания меньше, чем у альбумина, поэтому при поражениях печени ПВ изменяется раньше, чем концентрация альбумина. При остром и хроническом поражении гепатоцитов возрастание ПВ имеет неблагоприятное прогностическое значение. Дефицит витамина К может быть обусловлен как его недостаточным поступлением с пищей, так и нарушением всасывания. Поскольку этот витамин жирорастворимый, его всасывание снижается при нарушении выделения желчи в двенадцатиперстную кишку или при любых расстройствах, приводящих к стеаторее (нарушение экзокринной функции поджелудочной железы). К дефициту активной формы витамина К и увеличению ПВ могут привести пониженное питание, антибиотикотерапия, применение непрямых антикоагулянтов.

Протромбиновый индекс (ПТИ) Часто результаты исследования выдают в виде протромбинового индекса (ПТИ), который представляет собой выраженное в процентах отношение протромбинового времени (ПВ) нормальной плазмы к протромбиновому времени исследуемой плазмы. Этот показатель часто используется для контроля за терапией антикоагулянтами.

Все, что есть хорошего в жизни, либо незаконно, либо ведёт к ожирению Неалкогольная жировая болезнь печени

Основные причинные факторы

Жир в печени жир в подкожной клетчатке жир в брюшной полости (висцеральный жир) Жир из жировых клеток, располагающихся в брюшной полости, через сосудистую систему попадает непосредственно в печень, что приводит к избыточному накоплению жира в печени Жир из жировых клеток, располагающихся в брюшной полости, приводит к уменьшению ответа клеток организма на инсулин и предрасполагает к развитию сахарного диабета Связь распределения жира и заболевания
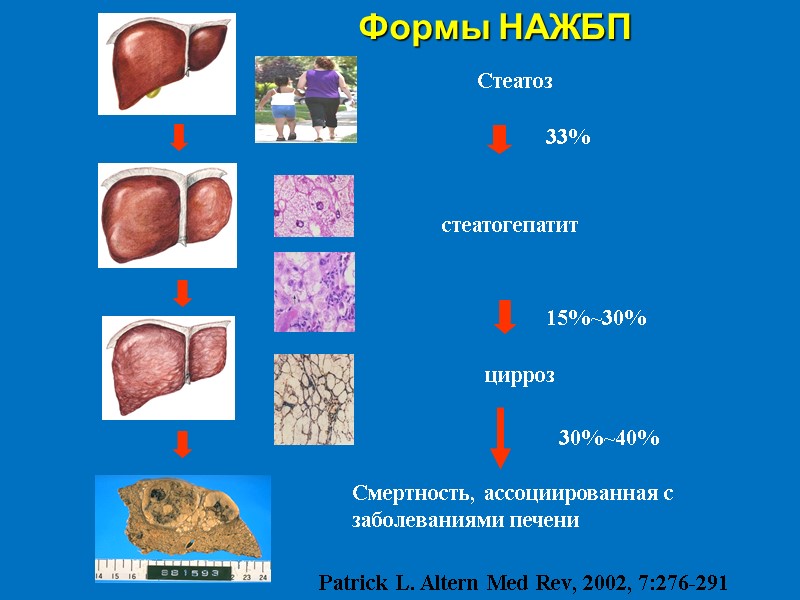
Стеатоз стеатогепатит цирроз Смертность, ассоциированная с заболеваниями печени 15%~30% 30%~40% Patrick L. Altern Med Rev, 2002, 7:276-291 33% Формы НАЖБП

Лабораторная диагностика НАЖБП АЛТ – 2-10 N АСТ – 2-3 N АСТ/АЛТ < 1 Гипербилирубинемия 1,5-2 N (у 12-17%) Повышение уровня ЩФ 2-3 N (у 40-60%) Гипергаммаглобулинемия (у 13-40%) Гиперлипидемия (20-80%) Нарушение синтетической функции печени – на стадии цирроза Инсулинорезистентность – до 98%!

Комплексное видение пациента Физическая активность Низкокалорийная диета Борьба с ИР Снижение веса Гиполипидемическая терапия Снижение риска прогрессирования НАЖБП
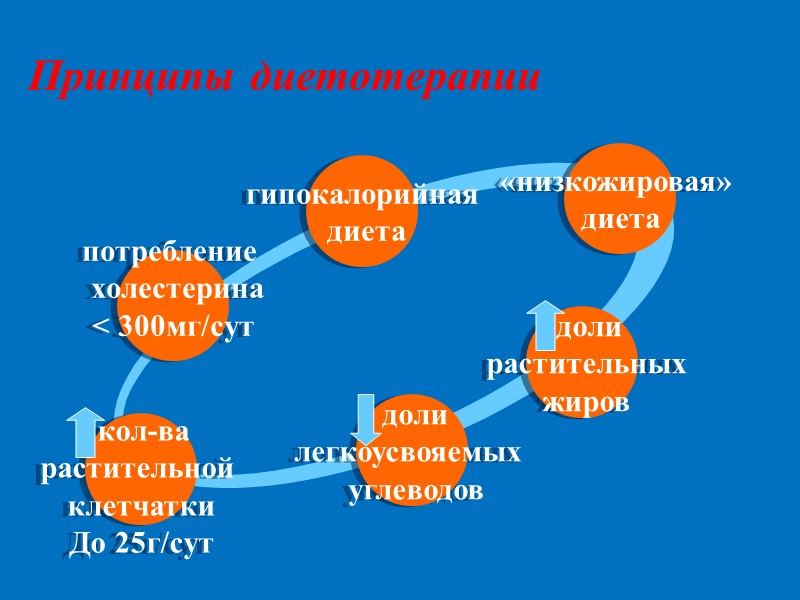
Принципы диетотерапии потребление холестерина < 300мг/сут кол-ва растительной клетчатки До 25г/сут доли легкоусвояемых углеводов доли растительных жиров «низкожировая» диета гипокалорийная диета

Рекомендации по физическим нагрузкам динамическая нагрузка – велотренажер, тредмил, дозированная ходьба, плавание, лыжные прогулки. продолжительность и частота: 30-40 мин 4-5 раз в неделю, 45-60 мин до 3-х раз в неделю

Выбирайте чаще: Рыбу (скумбрия, сардины, сельдь, тунец, лосось и палтус) , морские гребешки, устрицы (высокое содержание ω-3 жирных кислот) Вырезка постной филейной части (телятину, крольчатину, молодую баранину) Домашнюю птица без кожи, в особенности индейку Выбирайте реже: Мидии, крабы, кальмары, лангусты, омары Ограничивайте потребление: Утятины, гусятины, кожи домашней птицы Вырезки с высоким содержанием жира (рёбра, берцовая кость), субпродуктов Сосисок, хот-догов, жирных колбас, паштетов, бекона Икры рыб и рыбы, жаренной на неизвестных или ненасыщенных жирах Рыба и мясные продукты

Зерновые Выбирайте чаще: Хлеб и муку грубого помола, завтрак из зерновых хлопьев Каши Макароны, рис, картофель Сушёные горох и фасоль Выбирайте реже: Белую муку, белый хлеб, сладкие каши, кексы Ограничивайте потребление: Выпечки Чипсов, крекеров с маслом Сдобных булок, пирожков и хлеба высшего сорта

Выбирайте чаще: Свежие, свежезамороженные, консервированные или высушенные Фрукты, содержащие пектин Грецкие орехи, миндаль, каштаны Выбирайте реже: Фрукты в сиропе Арахис, фисташки, фундук Ограничивайте потребление: Фруктов со сметаной или маслом Кокосовых орехов, соленых орехи Фрукты и орехи

Борьба с инсулинорезистентностью Метформин (глюкофаж, сиофор, метфогамма, багомет) 1700-2500 мг или 20 мг/кг/сутки (чем моложе пациент, тем больше нужна помощь метформином для профилактики СД) (существенно снижает риск прогрессирования метаболического синдрома до явного диабета) (предотвращает макрососудистые нарушения и смертность) * Курс лечения 3-6 месяцев и более Могут назначаться больным без диабета

Биохимические мишени метформина при НАЖБП Уменьшение центральной инсулинорезистентности (печень) Уменьшение периферической инсулинорезистентности (скелетные мышцы, жировая ткань) Центральный анорексигенный эффект

МЕТФОРМИН: титрация дозы Начинать с дозы 500 или 850 мг 1 раз/день Через 5-7 дней при отсутствие побочных эффектов – 850 мг или 1000 мг 2 раза в день (завтрак и ужин) При возникновении побочных эффектов – дозу снизить и повторить попытку повышения через время ↓ HbA1c 1,0-2,0%

Коррекция массы тела Лекарственные препараты: Орлистат (ксеникал) по 120 мг с каждым приемом пищи, прием 6-12 месяцев Гастропластика * Снижение веса должно быть постепенным (500-1000 г в неделю)
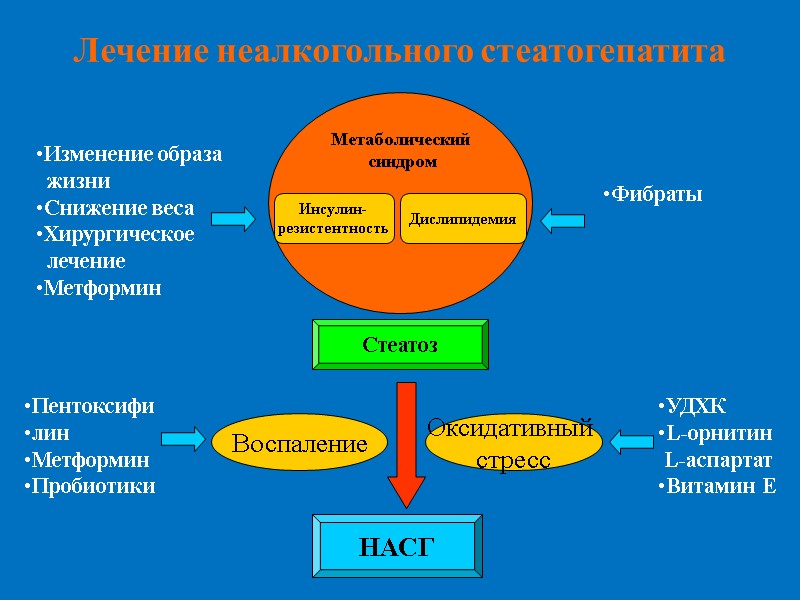
Лечение неалкогольного стеатогепатита Метаболический синдром Инсулин- резистентность Дислипидемия Стеатоз Воспаление Оксидативный стресс НАСГ Изменение образа жизни Снижение веса Хирургическое лечение Метформин Фибраты Пентоксифи лин Метформин Пробиотики УДХК L-орнитин L-аспартат Витамин Е

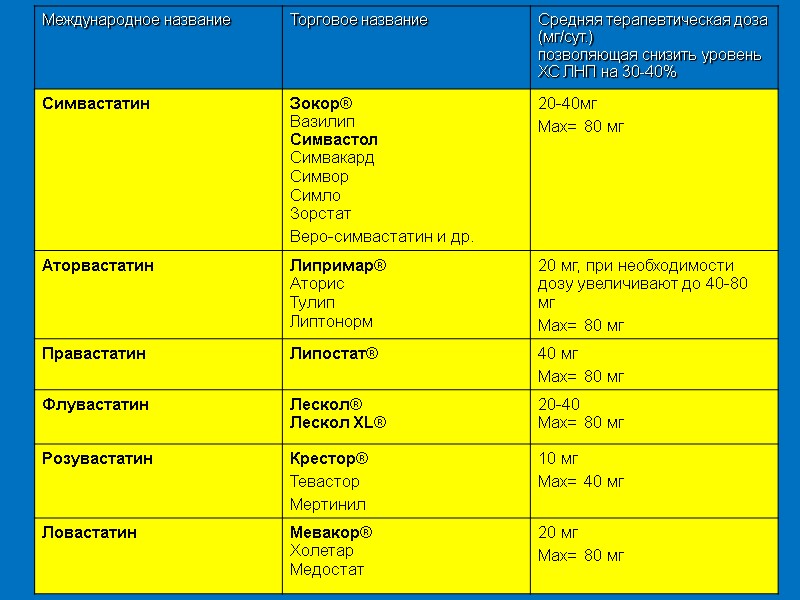
Гиполипидемические средства ингибиторы фермента ГМК-КоА редуктазы (статины); секвестранты желчных кислот (смолы – холестирамин, колестипол); производные фиброевой кислоты (фибраты - гемфиброзил 600 мг 2 раза/сутки, безафибрат 200 мг 2-3 раза/сутки, ципрофибрат 100 мг 1-2 раза/сутки, фенофибрат (трайкор 145 мг 1 раз в любое время суток); никотиновая кислота (ниацин, эндурацин); ингибитор абсорбции ХС в кишечнике (эзетимиб - 10 мг. один раз в сутки); ПНЖС – ω-3 ПНЖК (Омакор® - 2-4 г/ сутки ).

Контроль терапии статинами Контроль АСТ, АЛТ, КФК через 1 месяц после начала лечения, повторно через 3 и 6 месяцев Критерии отмены: повышение КФК в 5 раз, повышение АСТ, АЛТ в 3 раза При активных патологических процессах в печени и исходно повышенном уровне АСТ, АЛТ в 2 раза, индивидуально непереносимостью, беременности и лактации – статины противопоказаны Лякишев А.А. Терапия статинами: точка зрения клинического фармаколога/ РМЖ, 2001, Т.9, №1
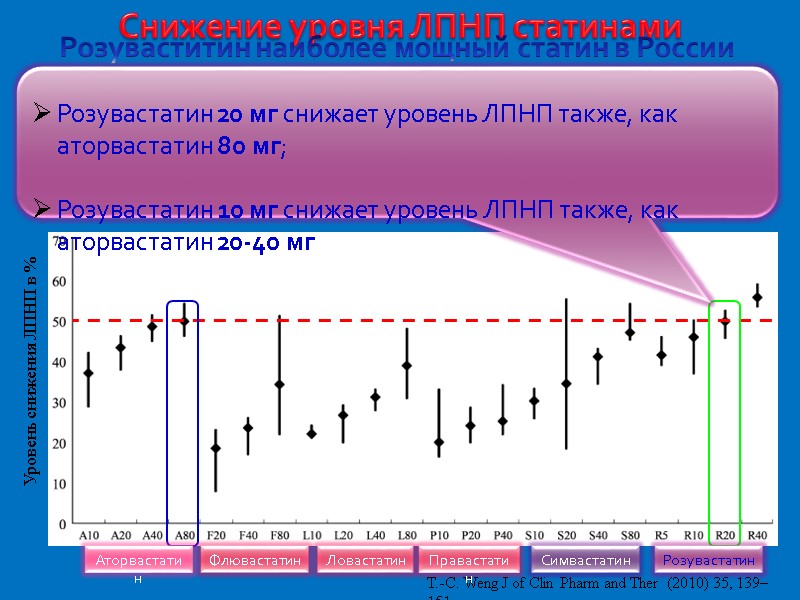
Уровень снижения ЛПНП в % T.-C. Weng J of Clin Pharm and Ther (2010) 35, 139–151 Снижение уровня ЛПНП статинами Розуваститин наиболее мощный статин в России Розувастатин 20 мг снижает уровень ЛПНП также, как аторвастатин 80 мг; Розувастатин 10 мг снижает уровень ЛПНП также, как аторвастатин 20-40 мг Аторвастатин Флювастатин Ловастатин Правастатин Симвастатин Розувастатин
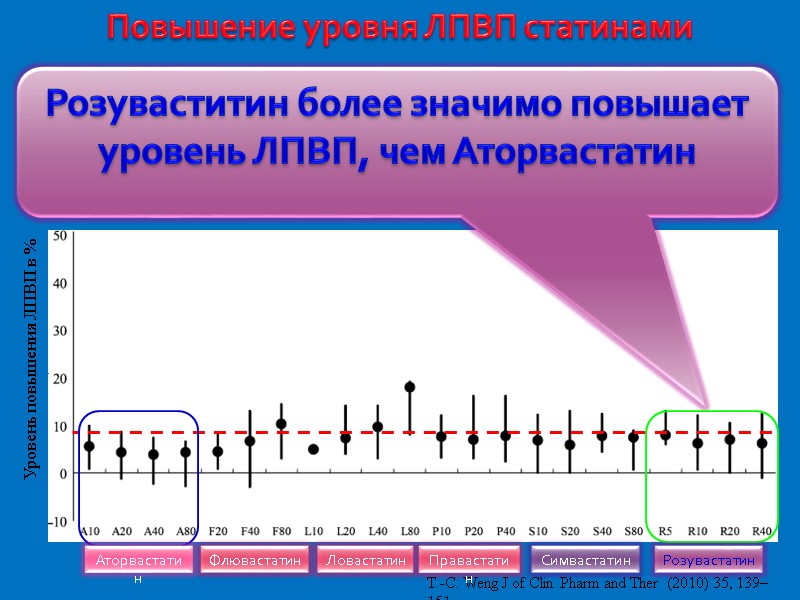
Уровень повышения ЛПВП в % T.-C. Weng J of Clin Pharm and Ther (2010) 35, 139–151 Повышение уровня ЛПВП статинами Розуваститин более значимо повышает уровень ЛПВП, чем Аторвастатин Аторвастатин Флювастатин Ловастатин Правастатин Симвастатин Розувастатин
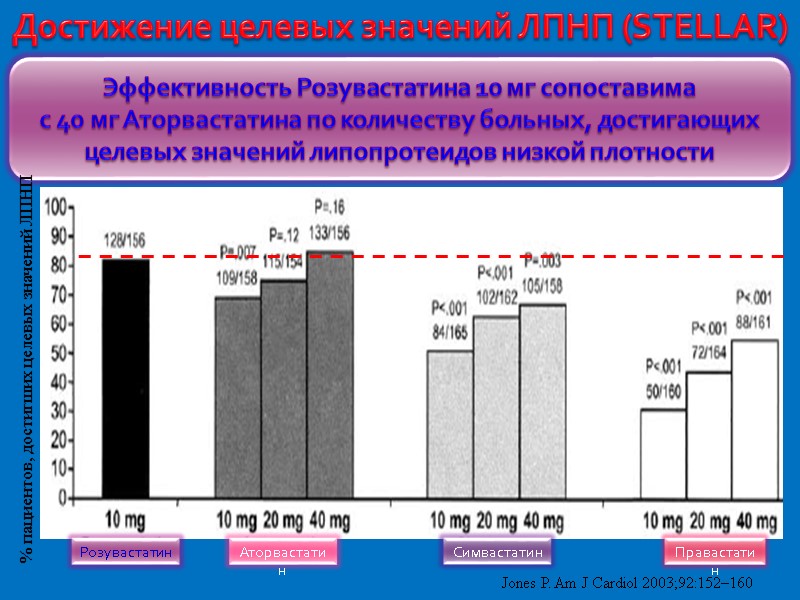
Достижение целевых значений ЛПНП (STELLAR) Jones P. Am J Cardiol 2003;92:152–160 Розувастатин Аторвастатин Симвастатин Правастатин Эффективность Розувастатина 10 мг сопоставима с 40 мг Аторвастатина по количеству больных, достигающих целевых значений липопротеидов низкой плотности % пациентов, достигших целевых значений ЛПНП
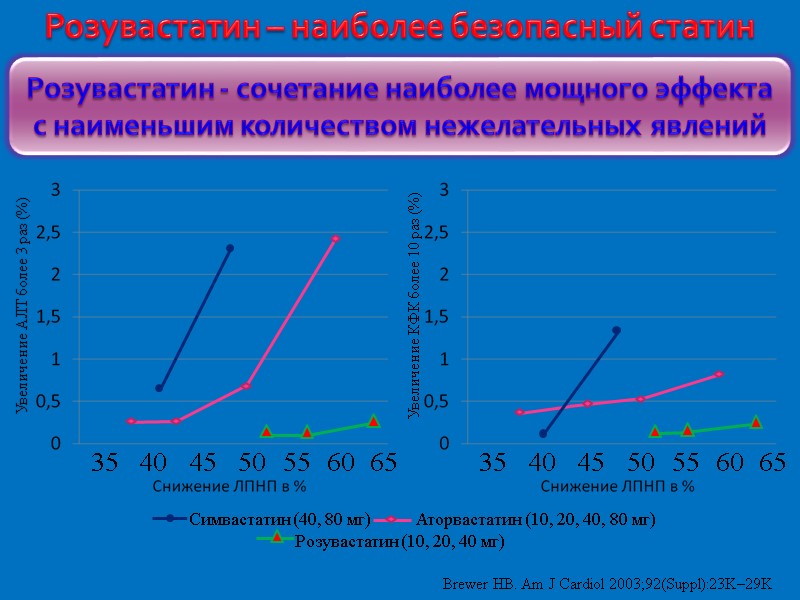
Розувастатин – наиболее безопасный статин Brewer HB. Am J Cardiol 2003;92(Suppl):23K–29K Розувастатин - сочетание наиболее мощного эффекта с наименьшим количеством нежелательных явлений Увеличение АЛТ более 3 раз (%) 35 40 45 50 55 60 65 Увеличение КФК более 10 раз (%) 35 40 45 50 55 60 65 Симвастатин (40, 80 мг) Аторвастатин (10, 20, 40, 80 мг) Розувастатин (10, 20, 40 мг)
Формы выпуска: 5, 10 и 20 мг в упаковках № 30 и 90 Производство Тева Фармацевтические Предприятия Лтд., Израиль Тевастор (розувастатин)


36846-bak_03_09_2015g.ppt
- Количество слайдов: 106

