Гемофилия-лекция.ppt
- Количество слайдов: 123

БГОУ ВПО Ижевская государственная медицинская академия Росздрава Кафедра факультетской терапии с курсами эндокринологии и гематологии Геморрагические диатезы доктор медицинских наук, профессор Е. Н. Никитин 10. 12. 2012 г. г. Ижевск

Геморрагические гематомезенхимальные дисплазии (З. С. Баркаган, 2005) Классификация: 1. Собственно геморрагические ангиодисплазии 2. Формы, характеризующиеся сочетаниями мезенхимальных дисплазий с нарушениями в разных звеньях системы гемостаза 3. Гемангиомы, протекающие с З. С. Баркаган тромбоцитопенией и коагулопатией потребления

Наследственные коагулопатии – группа заболеваний с нарушением свертываемости крови, связанные с дефицитом или аномалиями плазменных факторов гемостаза, а также участвующих в процессе свертывания крови компонентов калликреин- кининовой системы З. С. Баркаган

Гемофилия (греч. haima - кровь, philia склонность) – наследственная болезнь, одна из форм геморрагических диатезов (коагулопатий), характеризующаяся повышенной кровоточивостью

Гемофилия • При гемофилии нарушен внутренний механизм свертывания крови, обусловленный дефицитом VIII либо IX, либо XI факторов свертывания крови • Различают следующие формы гемофилии: ― Гемофилия А (недостаточность VIII фактора); ― Гемофилия B (недостаточность IX фактора); ― Гемофилия C (недостаточность XI фактора);

Вариационные формы гемофилий • Гемофилия В Лейдена • Женская гемофилия А или В
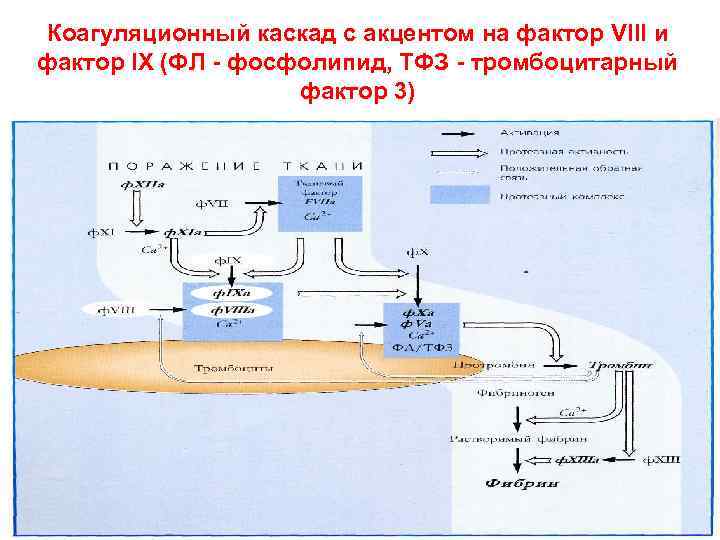
Коагуляционный каскад с акцентом на фактор VIII и фактор IX (ФЛ - фосфолипид, ТФЗ - тромбоцитарный фактор 3)
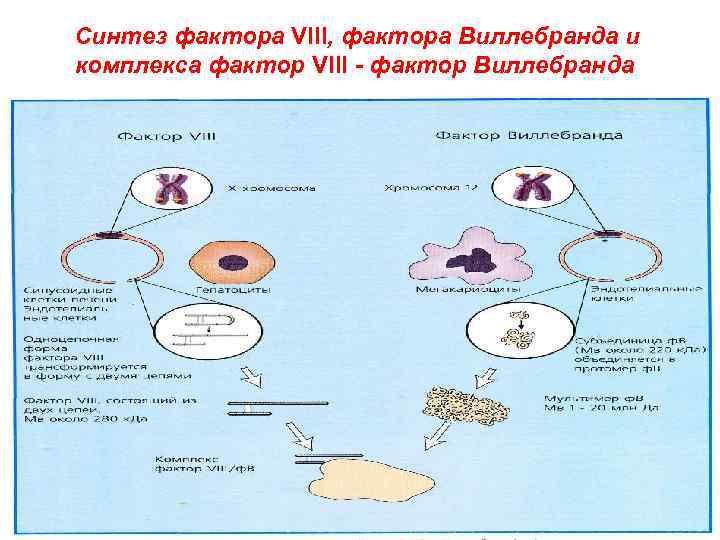
Синтез фактора VIII, фактора Виллебранда и комплекса фактор VIII - фактор Виллебранда

Взаимодействие фактора VIII и фактора Виллебранда (ФВ) • Фактор VIII и ФВ циркулирует в крови в виде единого комплекса и взаимодействуют друг с другом при обеспечении гемостаза • ФВ защищает фактор VIII от расщепления клеточными металлопротеиназами • В эндотелиоцитах и тромбоцитах ФВ и фактор VIII содержатся отдельно • Снижение активности фактора VIII наблюдается также при некоторых вариантах болезни Виллебранда
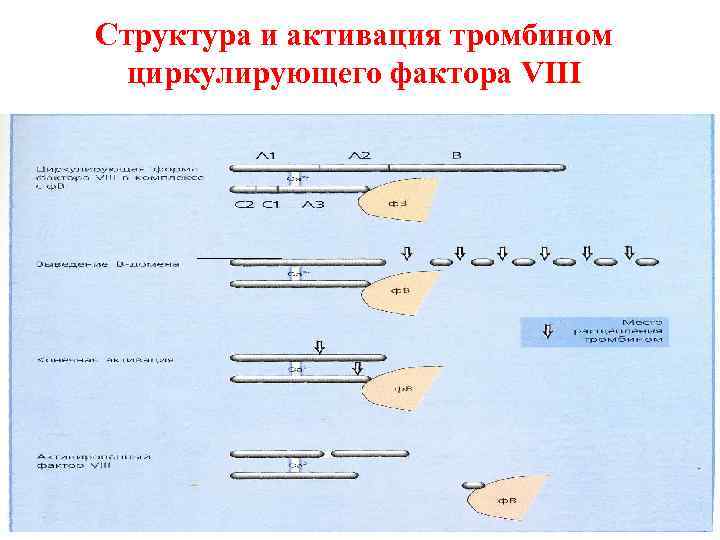
Структура и активация тромбином циркулирующего фактора VIII
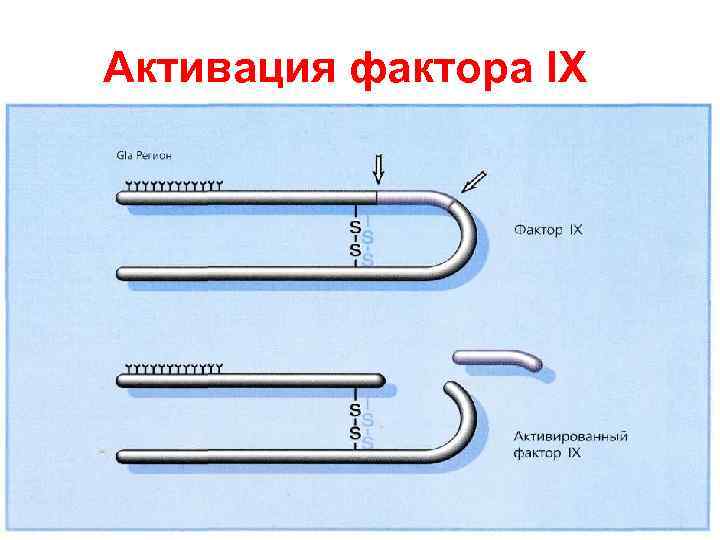
Активация фактора IX

Наследование гемофилии • Гемофилия А и гемофилия В передаются потомству по рецессивному, сцепленному с полом типу наследования (болеют мужчины, женщины являются носителями гена гемофилии) • Гемофилия С – аутосомно-доминантный тип наследования (болеют мужчины и женщины)
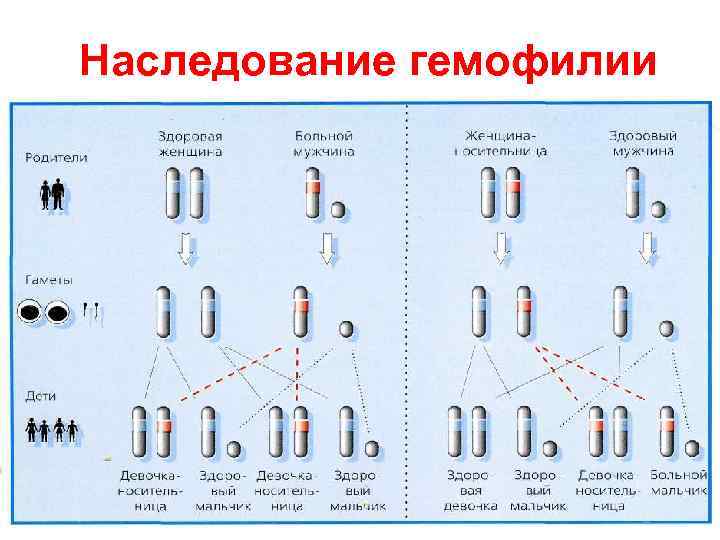
Наследование гемофилии
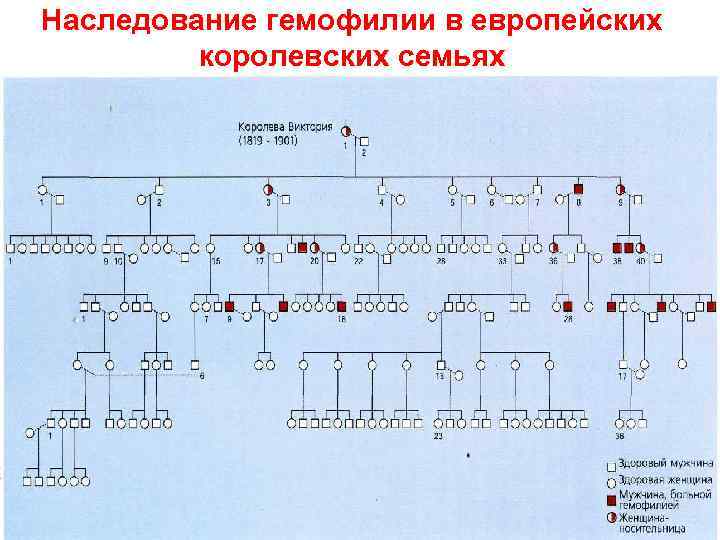
Наследование гемофилии в европейских королевских семьях

Распространенность гемофилии • Гемофилия А – наиболее часто встречающаяся форма наследственных коагулопатий – ее доля составляет 70 -80%. Встречается с частотой 1 случай на 10000 родившихся мальчиков • Гемофилия В – 6 -13 % среди всех коагулопатий. Частота аномального гена IX фактора в популяции – 1 случай на 30000 - 50000 родившихся мальчиков • Гемофилия С – редкая форма (1 -2% от всех наследственных коагулопатий) • Соотношение между гемофилией А и гемофилией В в популяции – 4 : 1

Клиническая картина гемофилии (1) • По геморрагическим проявлениям гемофилия А и гемофилия В практически не отличаются. • Геморрагический синдром характеризуется: ― гематомным типом кровоточивости (в мышцы, кожу, подкожную клетчатку, суставы, грудную и брюшную полости, забрюшинную клетчатку, головной и спинной мозг, стенку кишки, брыжейку, сальник); ― длительные анемизирующие луночные кровотечения после удаления зубов, после небольших порезов и травм; хирургических вмешательств; ― почечные, носовые, желудочно-кишечные кровотечения;

Клиническая картина гемофилии (2) • Характерна возрастная эволюция кровотечений • В тяжелых случаях у 20% больных кровоточивость проявляется в периоде новорожденности: кровотечения из пупочного канатика, из ротовой полости, кефалогематомы. В этом периоде болезнь распознается лишь у 50% детей. • Средний возраст к моменту диагностики тяжелой гемофилии составляет 9 месяцев, а среднетяжелой – 22 месяца. • Тяжесть кровотечений коррелирует с уровнем содержания дефицитных факторов в крови. • Гемофилия С – клинически значимые кровотечения обычно возникают в связи с операциями и тяжелыми травмами.

Клиническая картина гемофилии (3) • У каждого больного содержание фактора VIII и фактора IX в плазме крови строго стабильно и не подвержено значительным колебаниям в течение жизни • Спонтанный быстрый переход гемофилии из тяжелой формы в более легкую, или наоборот, невозможен
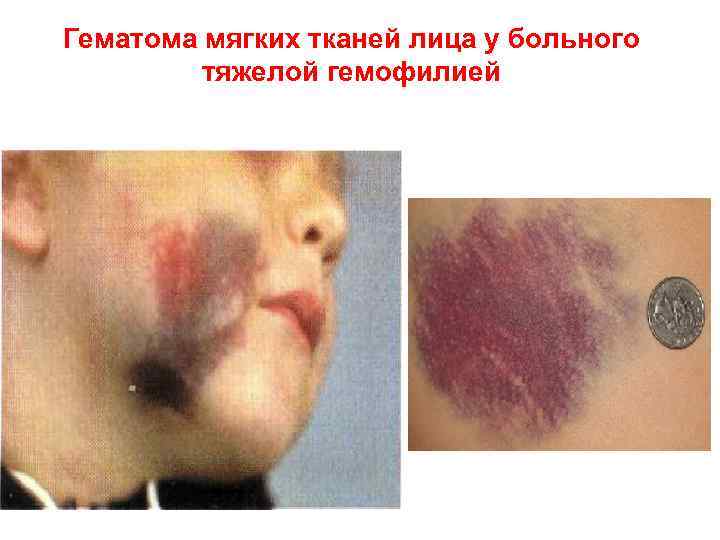
Гематома мягких тканей лица у больного тяжелой гемофилией
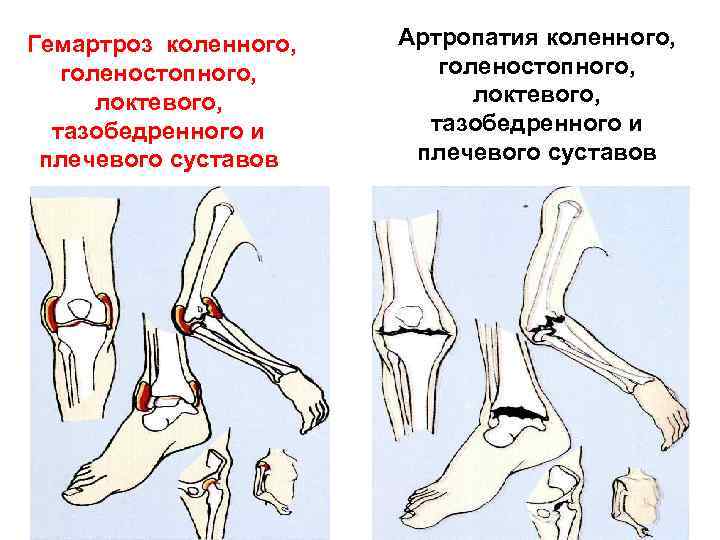
Гемартроз коленного, Артропатия коленного, голеностопного, локтевого, тазобедренного и плечевого суставов
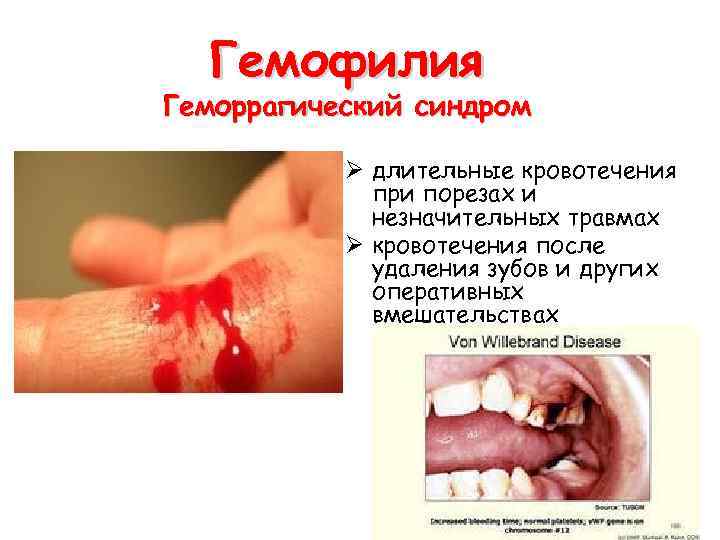
Гемофилия Геморрагический синдром Ø длительные кровотечения при порезах и незначительных травмах Ø кровотечения после удаления зубов и других оперативных вмешательствах
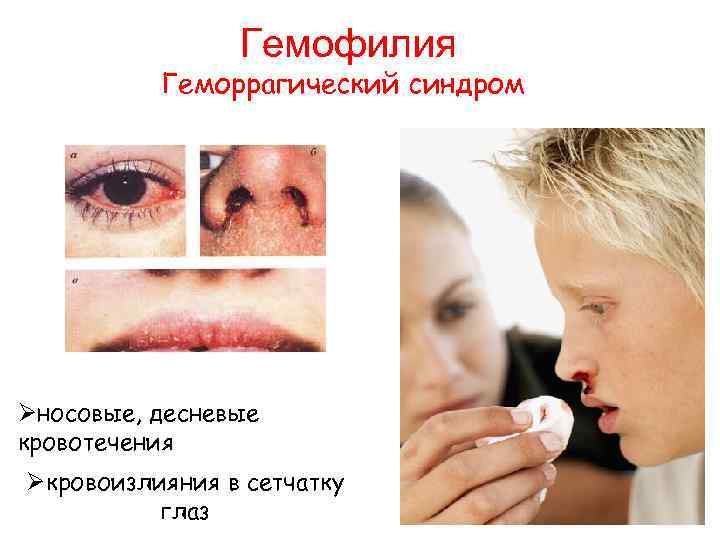
Гемофилия Геморрагический синдром Øносовые, десневые кровотечения Øкровоизлияния в сетчатку глаз
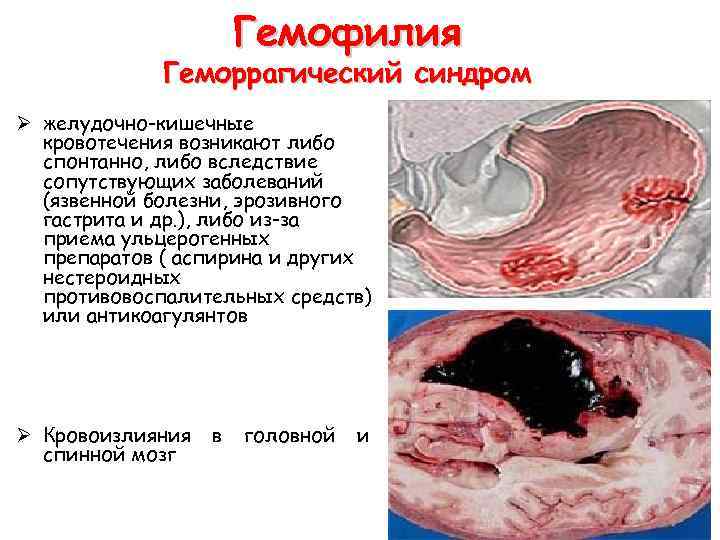
Гемофилия Геморрагический синдром Ø желудочно-кишечные кровотечения возникают либо спонтанно, либо вследствие сопутствующих заболеваний (язвенной болезни, эрозивного гастрита и др. ), либо из-за приема ульцерогенных препаратов ( аспирина и других нестероидных противовоспалительных средств) или антикоагулянтов Ø Кровоизлияния в головной и спинной мозг
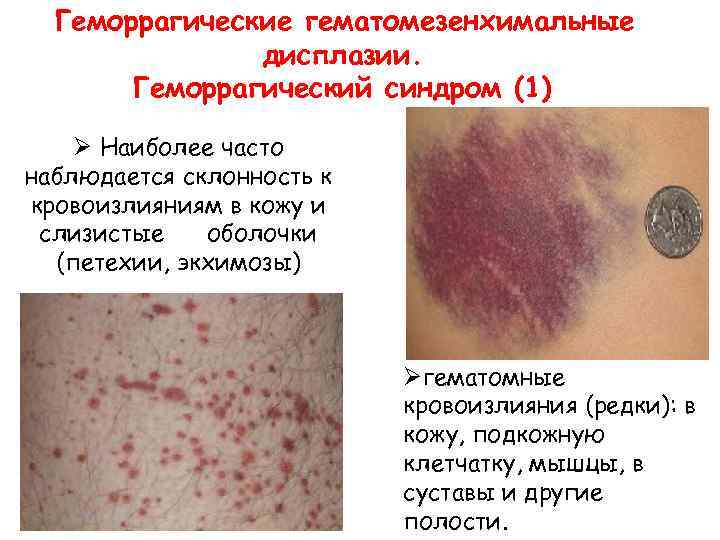
Геморрагические гематомезенхимальные дисплазии. Геморрагический синдром (1) Ø Наиболее часто наблюдается склонность к кровоизлияниям в кожу и слизистые оболочки (петехии, экхимозы) Øгематомные кровоизлияния (редки): в кожу, подкожную клетчатку, мышцы, в суставы и другие полости.
Геморрагические гематомезенхимальные дисплазии. Геморрагический синдром (3) Ø полименорея, меноррагии (иногда профузные) Ø кровотечения во время беременности и родов
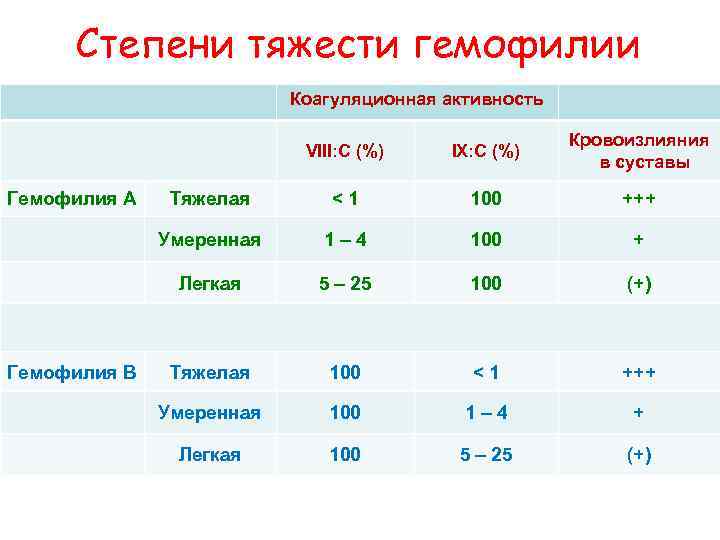
Степени тяжести гемофилии Коагуляционная активность Кровоизлияния VIII: C (%) IX: C (%) в суставы Гемофилия А Тяжелая <1 100 +++ Умеренная 1– 4 100 + Легкая 5 – 25 100 (+) Гемофилия В Тяжелая 100 <1 +++ Умеренная 100 1– 4 + Легкая 100 5 – 25 (+)

Осложнения гемофилии • Хроническая геморрагическо-деструктивная остеоартропатия крупных суставов • Острая и хроническая постгеморрагические анемии • Инфицирование гематом • Формирование псевдоопухолей ( «кровяные» кисты) • Синдром сдавления сосудов и нервных сплетений обширными гематомами • Инфицирование гемотрансмиссивными инфекциями (гепатиты, ВИЧ, цитомегаловирус) • Вторичный ревматоидный синдром с поражением мелких суставов кистей
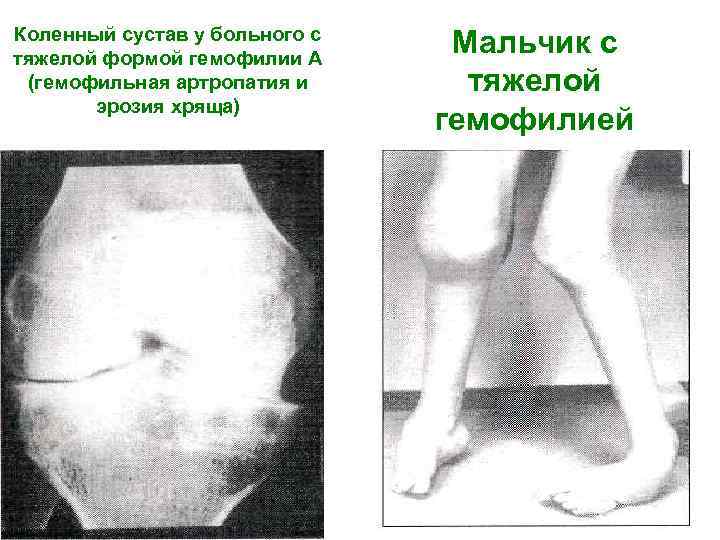
Коленный сустав у больного с тяжелой формой гемофилии А Мальчик с (гемофильная артропатия и тяжелой эрозия хряща) гемофилией

Диагностика гемофилии • Наследственный геморрагический анамнез • Гематомный тип кровоточивости • Удлинение времени свертывания крови (АЧТВ - тест) • Нормальное протромбиновое и тромбиновое время • Нормальное время кровотечения, нормальная ристомицин-агрегация тромбоцитов • Коррекционные пробы со старой сывороткой, Ba. SO 4 – плазмой в АЧТВ- тесте • Определение количества и активности дефицитных факторов (VIII ф. , IX ф. ). В норме концентрация фактора VIII составляет 150 нг/мл, а ф. IX – 3 -5 мкг/мл, активность факторов VIII и IX – 50 -250%

Выявление носителей гена гемофилии • Анализ родословной в сочетании с исследованием соотношения коагулянтной активности ф. VIII, ф. IX и ф. Виллебранда • Анализ ДНК (генотипа) клеток у носителей, пациентов и плода Антенатальная диагностика гемофилии: — определение генотипа клеток биопсированного ворсинчатого хориона на 9 -й - 11 -й неделе беременности; — или анализ ДНК клеток плода методом пункции плодного пузыря на 12 -й – 15 -й неделе беременности — определение содержания ф. VIII или ф. IX в образцах пуповинной крови плода на 19 -й – 20 –й неделе беременности

Заместительное лечение гемофилии (1) • Для достижения гемостаза (при гематомах в мягкие ткани, гемартрозах, луночных кровотечениях, кровотечениях из порезов мягких тканей) активность дефицитных факторов в крови обычно доводится до 15 -50% от нормы • В случаях более тяжелых кровотечений или для обеспечения хирургических операций активность ф. VIII или ф. IX повышается до 50 -100 % от нормы

Заместительное лечение гемофилии (2) • Гемофилия А: ― Концентраты фактора VIII разной степени очистки (иммунат, гемофил М, когенат, октанат, Коэйт-DVI, Коэйт-НР и др. ) ― Криопреципитат ― Свежезамороженная плазма ― Десмопрессин (синтетический аналог вазопрессина) – эмозинт, октостим ― Антифибринолитические средства (ε-аминокапроновая кислота, трансаминовая кислота) ― Ново-Сэвэн (рекомбинантный фактор VIIa) 90 -120 мкг/кг в/в ― Гемофилия В: ― Концентраты фактора IX (иммунин, мононин и др. ) ― Свежезамороженная плазма, нативная плазма ― Антифибринолитические средства ― Ново-Сэвэн (рекомбинантный фактор VIIa) 90 -120 мкг/кг в/в

Заместительное лечение (3) гемофилия А (дозы) • Каждая единица фактора VIII на килограмм массы тела, введенная внутривенно, повышает уровень ф. VIII в плазме на 2%. Период полураспада в циркуляции – 8 -12 часов Расчет дозы: вес (кг) х процент желаемого уровня ф. VIII х 0, 5 • Криопреципитат (15 -20 ед/кг/сут) • Десмопрессин – 0, 3 мкг/кг в 30 -50 мл физ. раствора в течение 15 -30 минут, внутривенно 2 -3 раза в сут. • ε – аминокапроновая кислота – 50 -100 мг/кг каждые 4 -6 часов в течение 7 -10 дней (максимум 24 г в сутки) • Трансаминовая кислота (циклокапрон) 25 мг/кг внутрь каждые 8 часов, в течение 10 дней

Заместительное лечение (4) гемофилия В (дозы) • Каждая единица фактора IX на килограмм массы тела, введенная внутривенно, повышает уровень ф. VIII в плазме на 1%. Период полураспада в циркуляции – 24 -28 часов. Расчет дозы: вес (кг) х желаемый уровень ф. IX • Свежезамороженная плазма, нативная плазма (15 - 20 мл/кг/сут)

Терапия кровотечений при тяжелой форме гемофилии А (обширная гематома, забрюшинное, желудочно- кишечное и внутричерепное кровотечения) Желаемая концентрация 50 – 100 % вначале, затем 20 – 40 % фактора VIII после инфузии Продолжительность лечения 7 – 14 дней выздоровления Доза фактора VIII 50 – 70 МЕ/кг массы через 6 часов, затем около 20 МЕ/кг через 6 – 8 часов
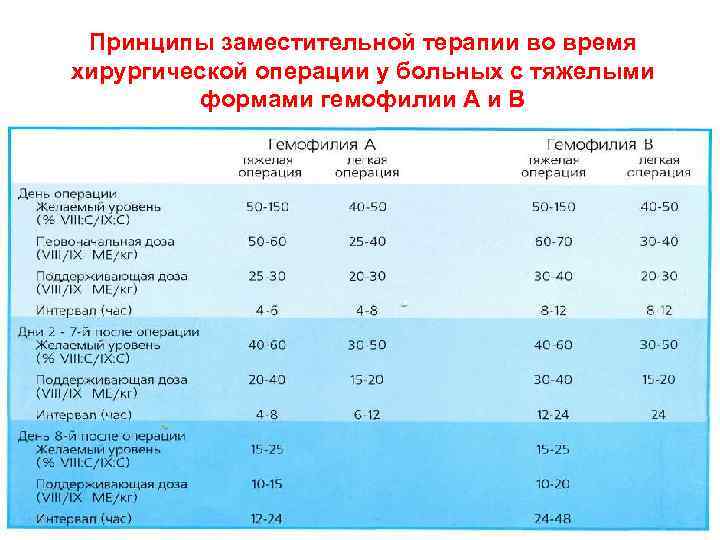
Принципы заместительной терапии во время хирургической операции у больных с тяжелыми формами гемофилии А и В

Профилактика геморрагий • Диспансеризация больных • Выбор определенного образа жизни, профессии и места работы • Уменьшение вероятности травм

Профилактическое лечение больных гемофилией (1) В тяжелых и среднетяжелых случаях систематическое профилактическое лечение с целью предупреждения нарушений опорно-двигательного аппарата, геморрагий и обеспечения качества жизни начинается между 1 -м и 2 -м годами жизни больного или после 1 -ого эпизода гемартроза

Профилактическое лечение больных гемофилией (2) • Доза концентрата VIII фактора при гемофилии А – 20 -50 МЕ/кг через день или 3 раза в неделю • Доза концентрата IX фактора при гемофилии В – 20 -50 МЕ/кг через 2 дня или 2 раза в неделю • Продолжительность такого лечения – до 18 лет (по показаниям - всю жизнь). • Использование постоянного катетера в верхней полой вене(например, шведской системы «Порт-А-Кат» )

Профилактическое лечение больных гемофилией

Болезнь Виллебранда q Болезнь Виллебранда – наиболее распространенный вариант наследственных геморрагических диатезов (частота – 1% в популяции), при котором нарушение в системе гемостаза обусловлено количественными или качественными изменениями фактора Виллебранда (ФВ) q Заболевание впервые описано в 1926 г. профессором Еrik von Willebrand у жителей Аландских островов q Характеризуется аутосомно-доминантным, реже – аутосомно-рецессивным типом наследования q Заболевание чаще выявляется у лиц женского пола q 70 -80% больных болезнью Виллебранда Эрик Адольф фон Виллебранд имеют 0(I) группу крови (1870 -1949)

Биосинтез фактор Виллебранда (ф. В) q Ген, кодирующий ф. В, расположен на коротком плече хромосомы 12 (12 p 12→ter) q Синтез ф. В происходит в эндотелиальных клетках кровеносных сосудов и мегакариоцитах костного мозга из белка – предшественника, который претерпевает ряд посттрансляционных превращений и собирается в гликопротеиновые мультимеры, связанные между собой дисульфидными связями q После синтеза около 90 -95% димеров и мультимеров ф. В с небольшой мол. массой сразу секретируются в субэндотелиальную матрицу и плазму крови, а 5% больших и чрезмерно больших мультимеров ф. В с мол. массой 15000 -50000 к. Да, состоящие из 50 – 200 одинаковых зрелых субъединиц, хранятся в гранулах эндотелиоцитов (тельцах Вайбеля -Паладе) и α-гранулах тромбоцитов

Фактор Виллебранда (ф. В) q ФВ секретируется из мест хранения под действием различных стимуляторов – тромбина, гистамина, фибрина, десмопрессина, адреналина, эстрогенов и других агонистов. Его содержание в крови повышается при физическом напряжении, беременности, родах, травме, хирургических вмешательствах, нормальном менструальном цикле, а также при ряде заболеваний (атеросклерозе, сахарном диабете, тиреотоксикозе ) q Контроль за размерами мультимеров ф. В в крови осуществляется различными протеазами, в частности , металлопротеиназой ADAMTS-13, протеином TSP -1, секретируемыми в плазму крови активированными эндотелиоцитами сосудов и тромбоцитами. Протеазы расщепляют в токе крови НЕОБЫЧНО большие мультимеры ф. В на фрагменты МЕНЬШЕГО РАЗМЕРА, сохраняя при этом их гемостатический потенциал

Фактор Виллебранда (ф. В) q ф. В циркулирует в плазме крови в комплексе с фактором VIII: С в виде смеси протеолитически деградированных фрагментов (олигомеров) и нормальных мультимеров с мол. массой 500 -20000 Да (т. е. состоящих из 2 -80 зрелых субъединиц) q Антиген ф. В (v. WAg) находится в крови в виде отдельного протеина q Концентрация ф. В в плазме крови составляет 7 -10 мкг/л, в тромбоцитах - 2, 8 мкг/109 пластинок q У людей с группой крови 0(I) содержание ф. В в плазме крови меньше на 25 -35%, чем у людей с другими группами крови системы ABO

ФУНКЦИИ ФАКТОРА ВИЛЛЕБРАНДА q Обеспечение сосудисто-тромбоцитарного (микроциркуляторного) гемостаза Ø ф. В (VIII: v. WF) обладает ристоцетин-кофакторной активностью к ГП Iв/IX тромбоцитов; принимает участие в стимуляции адгезии тромбоцитов к субэндотелию и их агрегации путем активации секреции из кровяных пластинок тромбоксана А 2 q Обеспечение стабилизации фактора VIII: С (прокоагулянтная активность ф. VIII) Ø ф. В тесно связаны (VIII: v. WFAg) – белок-носитель, участвующий в организации мультимеров и кофактор коагулянтной части ф. VIII (VIII: С), в связи с этим снижение уровня ф. В сопровождается уменьшением содержания ф. VIII q Транспортировкa ф. VIII к местам повреждения стенок кровеносных сосудов q При болезни Виллебранда имеются дефекты как в сосудисто- тромбоцитарном, так и в коагуляционном звене гемостаза

Повышение фактора Виллебранда может быть обусловлено: qпероральным приемом противозачаточных средств q после физической нагрузки q стрессовые ситуации - травмы, хирургические вмешательства q на фоне беременности

Этиология и патогенез болезни Виллебранда(1) q Болезнь Виллебранда обусловлена врожденным нарушением процесса образования ф. В, количественными и качественными аномалиями его структуры и функции, вследствие мутаций в гене этого фактора q Дефицит ф. В в крови и местах хранения (эндотелиоциты, субэндотелий, тромбоциты) или качественные дефекты его молекулярного строения нарушают гемостатические функции ф. В и приводят к развитию геморрагического диатеза q При болезни Виллебранда нарушаются обе основные функции ф. В - участие его в адгезивно – агрегационных реакциях тромбоцитов в месте повреждения кровеносных сосудов, а также образование в крови комплекса с ф. VIII и защита последнего от протеолиза. Поэтому дефицит ф. В и его качественные аномалии могут снижать активность как первичного (тромбоцитарно-сосудистого), так и коагуляционного (плазменного) звена гемостаза

Этиология и патогенез болезни Виллебранда(2) q Недостаточная адгезия тромбоцитов к субэндотелиальным структурам (коллагену) поврежденной стенки сосуда обусловлена нарушением взаимодействия ф. В с рецептором (GPIb) на мембране кровяных пластинок, а последующее снижение агрегации тромбоцитов – с дефектом соединения этого фактора с гликопротеином (GPIIb/IIIa) на их поверхности. Эта вторичная дисфункция кровяных пластинок сопровождается уменьшением формирования тромбоцитарной пробки в зоне повреждения q Снижение способности ф. В соединяться с ф. VIII в единый комплекс и защитить его от деградации протеазами плазмы крови приводит к снижению содержания ф. VIII и к недостаточности коагуляционной активности крови q Вторичная дисфункция кровяных пластинок и снижение коагуляционной активности крови формируют петехиально- пятнистый (микроциркуляторный) или в тяжелых случаях – смешанный (микроциркуляторно-гематомный) тип кровоточивости

Общая характеристика болезни Виллебранда q Все типы болезни Виллебранда (кроме типа III) наследуются аутосомно-доминантно, причем все больные гетерозиготны q В легких случаях кровоточивость возникает лишь при травмах и операциях, в более тяжелых случаях - спонтанные кровотечения из полости рта, носа, желудочно-кишечного тракта, мочевых путей q Лабораторные признаки болезни непостоянны. Наиболее характерно следующее их сочетание: Ø удлинение времени кровотечения Ø снижение уровня ф. В в плазме крови Ø снижение ристоцетин-кофакторной активности ф. В Ø снижение активности ф VIII в плазме крови q Умеренное снижение уровня ф В или его высокомолекулярных мультимеров в плазме нарушают адгезию и агрегацию тромбоцитов и приводят кровоточивости

Классификация болезни Виллебранда (1) I тип болезни Виллебранда q Встречается очень часто (у 70 -80% больных) q Обусловлен частичным количественным дефицитом ф. В в плазме и тромбоцитах, но мультимерная его структура сохранена как в плазме, так и тромбоцитах q Наследование – аутосомно-доминантное с варьирующей и сниженной до 60% пенетрантностью патологического гена

Классификация болезни Виллебранда (2) Для I типа болезни Виллебранда характерно: q снижение синтеза и секреции эндотелиоцитами в плазму крови мультимеров ф. В q конкордантное умеренное снижение уровня антигена ф. В (ф. В: Аг) и ристоцетин-кофакторной активности ф. В (ф. В: Р коф. ) в плазме (до 20 -50%), индекс (ф. В: Ркоф. / ф. В: Аг) в норме (>0, 7) q ристоцетин – агрегация тромбоцитов снижена или в норме q активность ф. VIII (ф. VIII: С) в норме или умеренно снижена, соответственно, АПТВ в норме или несколько увеличено q время капиллярного кровотечения нормальное или незначительно увеличено q легкая или умеренная кровоточивость, у 40% носителей аномального гена геморрагии отсутствуют q эффект от лечения десмопрессином часто положительный

Классификация болезни Виллебранда (3) 2 тип болезни Виллебранда (подтипы 2 А, 2 В, 2 М, 2 N) q обусловлен качественными дефектами ф. В. В молекуле ф. В изменены или отсутствуют отдельные места связи для лигандов и рецепторов или нарушена мультимерная структура фактора, приводящие к нарушению отдельных его гемостатических функций, преимущественно тромбоцитарно-сосудистого гемостаза q Качественные дефекты в молекуле ф. В проявляются диспропорциональным снижением отношения ф. В: Ркоф. /ф. В: Аг (< 0, 7)

Классификация болезни Виллебранда (4) Подтип 2 А болезни Виллебранда q Характерен дефицит высоко- и среднемолекулярных мультимеров ф. В в плазме крови из-за их сниженного синтеза (нарушения мультимеризации) или разрушения фактора в кровотоке. В плазме крови повышено содержание низкомолекулярных мультимеров фактора со сниженной ристоцетин-кофакторной активностью (снижением взаимодействия с тромбоцитами) q В тромбоцитах содержание высоко- и среднемолекулярных мультимеров ф. В вариабельно q Тип наследования – аутосомно-доминантный q Нормальный уровень или умеренный дефицит ф. В (ф. В: Аг) q Значительно снижены ристоцетин-кофакторная активность ф. В и ристоцетин -агрегация тромбоцитов q Активность ф. VIII в норме или умеренно снижена, АПТВ нормальное или незначительно увеличено q Длительность кровотечения увеличена q Умеренная или тяжелая кровоточивость, особенно после хирургических операций и родов q Эффект от действия десмопрессина слабый

Классификация болезни Виллебранда (5) 2 В подтип болезни Виллебранда q Уровень высокомолекулярных и средних мультимеров в плазме крови вторично снижен из-за избыточного (нередко спонтанного) связывания ф. В с тромбоцитами, вследствие повышенной его аффинности к GPIb. Образующиеся после такого взаимодействия агрегаты тромбоцитов быстро удаляются из кровотока, что приводит к умеренной перемежающейся тромбоцитопении потребления, которая может усиливаться при стрессах, операциях и беременности q Мелкие по размерам мультимеры ф. В, оставшиеся в кровотоке после внутрисосудистого потребления и элиминации вместе с тромбоцитами крупных его мультимеров, гемостатически малоэффективны и приводят к кровоточивости .

Классификация болезни Виллебранда (6) 2 В подтип болезни Виллебранда q Тип наследования – аутосомно-доминантный q Снижены крупные и средние мультимеры ф. В в плазме крови, в тромбоцитах их содержание нормальное q Нормальный уровень или умеренное снижение ф. В (ф. В: Аг) q Снижена ристоцетин-кофакторная активность ф. В (индекс ф. В: Ркоф. /ф. В: Аг< 0, 7) q Значительно повышена ристоцетин -агрегация тромбоцитов (даже с низкими дозами ристоцетина) q Активность ф. VIII в норме или умеренно снижена, АПТВ нормальное или незначительно увеличено q Длительность кровотечения нормальная или увеличена незначительно q Умеренная или легкая кровоточивость кожи и слизистых оболочек q Десмопрессин противопоказан (усиливает реакцию потребления крупных мультимеров ф. В и тромбоцитопению)

Классификация болезни Виллебранда (7) 3 тип болезни Виллебранда q Наиболее редкий вариант (1: 1000. 000) с аутосомно-рецессивным наследованием q Обычно оба родителя страдают легкой формой болезни I типа q Обусловлен глубоким дефицитом ФВ не только в плазме , но и в клеточных структурах. Характерно: Ø отсутствие антигена или активности ф. В Ø cнижение прокоагулянтной активности ф VIII (ф. VIII: С) Ø удлинение времени капиллярного кровотечения Ø значительное снижение ристоцетин-агрегации тромбоцитов Ø микроциркуляторно-гематомный (смешанный) вариант кровоточивости ( обильные, длительные меноррагии, тяжелые кровотечения из слизистых, гемартрозы, межмышечные гематомы)

Другие варианты болезни Виллебранда q Синдром Виллебранда q Приобретенная болезнь Виллебранда Встречаются при аутоиммунных, лимфопролиферативных заболеваниях и аортальном стенозе.

Клиническая картина болезни Виллебранда q Смешанный тип кровоточивости (петехиально-пятнистый и гематомный) q Геморрагический синдром зависит от типа болезни и характеризуется волнообразным течением: усиление кровоизлияний чередуется с периодами полного их отсутствия При типах I и II болезни: vсимптомы появляются в детстве vвыраженность геморрагического синдрома различна, чаще – умеренные кровоизлияния из слизистых оболочек полости рта и носа, подкожные кровоизлияния. Редко – желудочно-кишечные. У девушек манифестация в период полового созревания – меноррагиями III тип Ø тяжелое течение из-за снижения концентрации ф. В Ø Выраженный геморрагический синдром Ø Спонтанные кровоизлияния из слизистых оболочек полости рта и носа, желудочно- кишечного тракта, кровотечения после хирургических вмешательств Ø Глубокие гематомы, гемартрозы, длительные кровотечения после экстракции зубов или других хирургических вмешательств, купирующиеся только заместительной терапией Ø В 7 -8% случаев заболевание носит иммунный характер и связано с выработкой антител, ингибирующих гемостатические функции ф. В

Диагностика болезни Виллебранда q Аутосомно-доминантное наследование q Петехиально-пятнистый тип кровоточивости при легком и гематомный – при тяжелом течении болезни q Увеличение длительности кровотечения при нормальном количестве тромбоцитов q Снижение ристомицин-агрегации тромбоцитов при сохранении нормальной агрегации с другими агонистами (АДФ, адреналин, коллаген, тромбин) q Снижение уровня и активности ф. В q Увеличение времени свертывания крови в АПТВ тесте q Снижение концентрации ф. VIII

Профилактика и лечение кровоточивости при мезенхимальных дисплазиях (1) o Устранение факторов, обладающих дезагрегантным действием и провоцирующих геморрагический синдром (алкоголь, уксус, медикаменты: НПВС, большие дозы пенициллина, непрямые антикоагулянты, гепарин, фибринолитики) Основными средствами являются: o ингибиторы фибринолиза и протеолиза, усиливающие также как агрегацию тромбоцитов, так и высвобождение внутрипластиночных факторов §эпсилон-аминокапроновая кислота (внутрь или в/в по 15 -18 г/сут в 3 -6 приемов; местно – орошение кровоточащей поверхности охлажденным 5% раствором); o. Транексамовая кислота - внутрь по 250 -500 мг 3 -4 раза/сут. , в/в - 250 -500 мг 1 -2 раза/сут oконтрикал – в/в по 100000 Ед/cут) o. ПАМБА – по 250 мг на 2 -4 приема в сутки внутрь o. Дицинон – 250 мг на 3 -4 приема в сутки внутрь o. Преднизолон в средних дозах – короткими курсами (4 -7 дней) - как метод неспецифического ослабления кровоточивости.
Профилактика и лечение кровоточивости при болезни Виллебранда (2) Для купирования профузных кровотечений или их профилактики (роды, подготовка к операции): § Переливание тромбоконцентрата §В/в введение рекомбинантного активированного фактора VIIа ( препарат Ново Сэвен), обеспечивающего локальный гемостаз. Эффективно введение препарата непосредственно перед операцией и после нее с интервалами в 2 часа по 40 -60 мкг/кг §Трансфузии эритроцитной массы и плазмы (СЗП) усугубляют дисфункцию тромбоцитов и поэтому используются только при значительной кровопотере по жизненным показаниям

Профилактика и лечение кровоточивости при болезни Виллебранда Легкие формы (типы I, 2 А, 2 N, 2 М) q Вазопрессин и его аналоги (DDAVP -эмосинт, десмопрессина ацетат ) - в/в по 0, 3 мкг/кг в 50 мл физраствора в течение 30 мин. через 12 -24 часа, 3 -4 введения. Повторный курс – через 7 -10 дней. DDAVP - повышает уровень фактора VIII и фактора Виллебранда в крови Тяжелые случаи q Очищенные концентраты ф. VIII, содержащие ф. Виллебранда (гемоктин СДТ, Иммунат, Коэйт-ДВИ, Эмоклот, Вилате, Вильфактин) q Плазменные факторы: антигемофильная плазма, СЗП, криопреципитат q При выраженном геморрагическом синдроме – трансфузии тромбоконцентрата q У женщин с продолжительными менструальными кровопотерями – гестагенные препараты (прогестерон), которые увеличивают уровень ф. VIII q Во время родов и ближайшем послеродовом периоде (5 -10 дней) – заместительная терапия криопреципитатом и антигемофильной плазмой (СЗП) q Рекомбинантный ф. В, концентраты ф. В, не содержащие ф. VIII

Амбулаторное лечение болезни Виллебранда v рекомендовано пациенткам с менометроррагиями без выраженной анемии v дисфункциональные маточные кровотечения, связанные с основным гинекологическим заболеванием v препарат ф. VIII в дозе 20 -30 МЕ /кг, 1 раз в сутки, внутривенно струйно. Профилактика последующих менометроррагий: v антифибринолитики - транексам 250 -500 мг 2 -3 раза в сутки (с первого дня менструации до полного прекращения кровотечения) v эпсилон-аминокапроновая кислота (внутрь или в/в по 15 -18 г/сут в 3 -6 приемов; v ЛНГ-ВМС «МИРЕНА» (Байер Шеринг Фарма АГ, Германия)

Экстренная госпитализация в стационар ПОКАЗАНИЯ : q Длительные , массивные маточные кровотечения q Выраженная анемизация организма ЛЕЧЕНИЕ: v Препарат ф. VIII в дозе 40 МЕ /кг, внутривенно струйно первые 24 часа, в последующие дни- по 20 -30 МЕ/кг в сутки v Антифибринолитики: транексам перорально по 500 мг 3 -4 раза в сутки или до 1 г каждые 8 часов внутривенно v КОК: Регулон , Фемоден, Микрогинон по стандартным схемам. v МЕНОМЕТРОРРАГИИ - ГОРМОНАЛЬНЫЙ ГЕМОСТАЗ

Экстренная госпитализация в стационар • кровотечения на фоне органической патологии эндометрия и миомы матки Лечение: • Лечебно –диагностическое выскабливание • Препарат ф. VIII в дозе 40 Ме /кг в первые 24 ч, внутривенно струйно , в последующие дни - 20 -30 Ме/кг • Антифибринолитики: транексам перорально 500 мг 3 -4 раза в сутки или до 1 г каждые 8 часов внутривенно • После получения гистологического заключения рекомендуется адекватная гормональная терапия и вырабатывается тактика ведения

При проведении терапии ФVIII, рекомендуется: • ежедневный контроль уровня ФVIII в плазме При концентрации ФVIII > 150% высока вероятность развития тромботических осложнений Необходимо начать терапию антикоагулянтами

Прогноз болезни Виллебранда q. Легкие формы – благоприятный q. При III типе – часто угрожающие жизни кровотечения

ПЕРВИЧНАЯ ИММУННАЯ ТРОМБОЦИТОПЕНИЯ = ИДИОПАТИЧЕСКАЯ ТРОМБОЦИТОПЕНИЧЕСКАЯ ПУРПУРА = БОЛЕЗНЬ ВЕРЛЬГОФА

Классификация тромбоцитопений q Тромбоцитопении, обусловленные сниженной продукцией тромбоцитов (гипопродукционные) q Тромбоцитопении, обусловленные повышенным разрушением или потреблением тромбоцитов v Иммунные v Неиммунные q Тромбоцитопении после массивных кровототечений (разведение) q Тромбоцитопении при спленомегалии (секвестрация) q Наследственные тромбоцитопении - тромбоцитопатии

Наследственные тромбоцитопении Аномалии тромбоцитов v Генетическая макротромбоцитопатия v Синдром Бернара-Сулье v Синдром Аахуса v Болезнь Виллебранда тромбоцитарного типа v Синдром серых тромбоцитов v Синдром Вискотта-Олдрича v ТАР синдром v Синдром Чедиака-Хигаси v Аномалия Мея-Хеглина v Синдром Фехтнера v Монреальский синдром

Наследственные тромбоцитопении Аномалии фактора Виллебранда v. Болезнь Виллебранда типа IIb v. Наследственный дефицит ADAMTS- 13 - синдром Upshaw-Schulman

Иммунные тромбоцитопении(1) Заболевание Характеристика антитромбоцитарных антител Идиопатическая Аутоантитела против ГП IIb- тромбоцитопеническая IIIa и ГП Ib пурпура Трансиммунная неонатальная Аутоантитела матери с ИТП тромбоцитопения проникают в организм плода Гаптеновые тромбоцитопении Гаптеновые антитела к измененным или чужеродным антигенам тромбоцитов Лекарственные Антитела против комплекса тромбоцитопении лекарства с тромбоцитарным антигеном
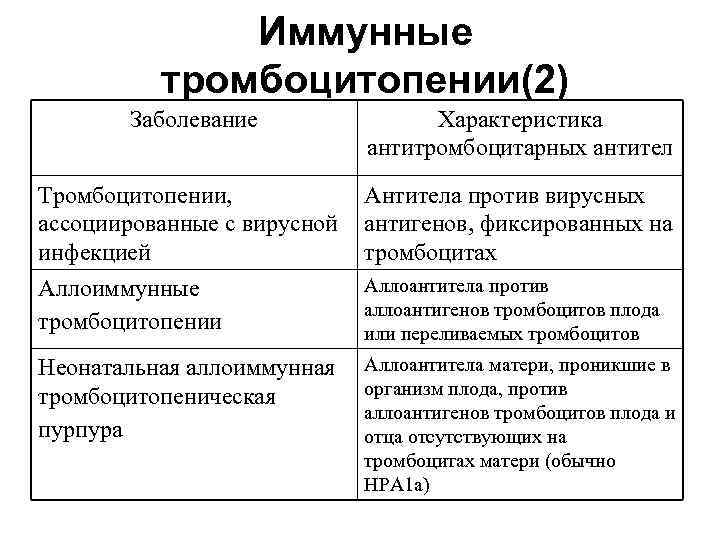
Иммунные тромбоцитопении(2) Заболевание Характеристика антитромбоцитарных антител Тромбоцитопении, Антитела против вирусных ассоциированные с вирусной антигенов, фиксированных на инфекцией тромбоцитах Аллоиммунные Аллоантитела против аллоантигенов тромбоцитов плода тромбоцитопении или переливаемых тромбоцитов Неонатальная аллоиммунная Аллоантитела матери, проникшие в тромбоцитопеническая организм плода, против аллоантигенов тромбоцитов плода и пурпура отца отсутствующих на тромбоцитах матери (обычно HPA 1 a)

Иммунные тромбоцитопении(3) Заболевание Характеристика антитромбоцитарных антител Рефрактерность к Аллоантитела против переливанию тромбоцитов антигенов тромбоцитов донора(ов) (обычно HLA- антигены) Посттрансфузионная Антитела против HPA 1 a тромбоцитопеническая аллоантигена, перекрестно пурпура реагирующие с тромбоцитами реципиента, отрицательными по НРА 1 a антигену

Лабораторная диагностика иммунных тромбоцитопений Анализ антитромбоцитарных АТ и АГ Исследование Методы Тромбоцит-ассоциированные РИА, ИФА, поточная иммуноглобулины (ТА-Ig. G) цитофлюорометрия Сывороточные антитела, РИА, ИФА, поточная реагирующие с тромбоцитами цитофлюорометрия доноров Антиген-специфические тесты “Сэндвич” ИФА с определения АТ; определение моноклональными антителами ауто- и алло-АГ для иммобилизации антигена Определение аллотипов ИФА, “сэндвич” ИФА, ПЦР с тромбоцитарных антигенов использованием специфических праймеров

Лабораторная диагностика иммунных тромбоцитопений Анализ оборота тромбоцитов в кровотоке Исследование Методы Определение “Сэндвич” ИФА плазменного гликокалицина Определение времени 51 Cr-или 111 In-меченные жизни тромбоцитов аутологичные (или донорские) тромбоциты

ПЕРВИЧНАЯ ИММУННАЯ ТРОМБОЦИТОПЕНИЯ (идиопатическая тромбоцитопеническая пурпура, болезнь Верльгофа) Ø Аутоимунное заболевание, характеризующееся, главным образом, выработкой аутоантител к рецепторам мембран тромбоцитов и их предшественников мегакариоцитов, а также неадекватным тромбоцитопоэзом , что сопровождается уменьшением продолжительности жизни тромбоцитов, повышенным разрушением и резким снижением их количества в кровотоке Ø Заболевание наиболее распространено среди всех тромбоцитопений и встречается с частотой 5: 100000 населения в год Ø Болеют чаще женщины 20 -40 лет Ø Характеризуется длительным рецидивирующим течением на протяжении многих месяцев и лет

Патогенез ИТП v Патогенез ИТП объединяет 2 механизма снижения количества тромбоцитов: повышенная деструкция в сочетании с недостаточной их продукцией v В разрушении тромбоцитов основную роль играют антитромбоцитарные АТ класса G (50 -80%), реже класса А, которые синтезируются преимущественно в селезенке лимфоцитами и плазмоцитами v Антитела направлены против антигенов мембраны тромбоцитов (ГП IIb-IIIa, ГП Ib-IX) и мегакариоцитов костного мозга v Тромбоциты нагружаются аутоантителами, удаляются из кровотока макрофагами селезенки (реже – печени, костного мозга) после соединения с Fc-рецептором v Снижение продукции тромбоцитов связано с уменьшением эндогенного тромбопоэтина в кровотоке и апоптозом части мегакариоцитов в костном мозге
Идиопатическая тромбоцитопеническая пурпура
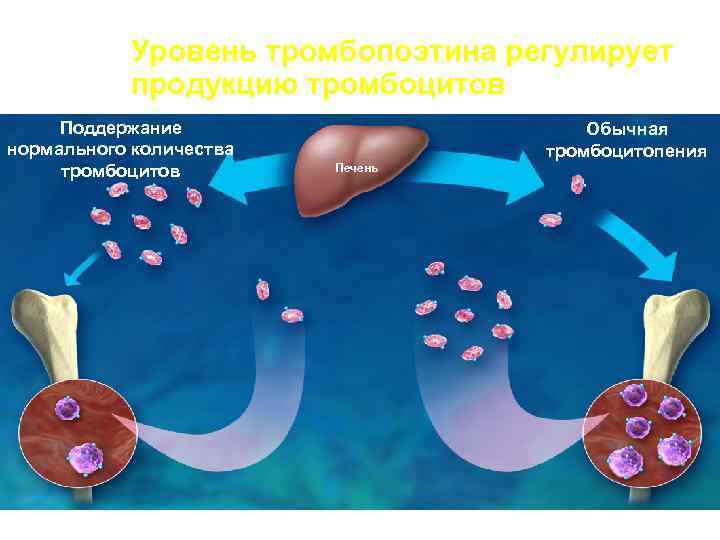
Уровень тромбопоэтина регулирует продукцию тромбоцитов Поддержание Обычная нормального количества тромбоцитопения тромбоцитов Печень Синие стрелки отражают количество свободного (несвязанного) ТПО в кровеносной системе. Адаптировано из: Kuter et al. Thrombopoiesis and Thrombopoietins; 1997.
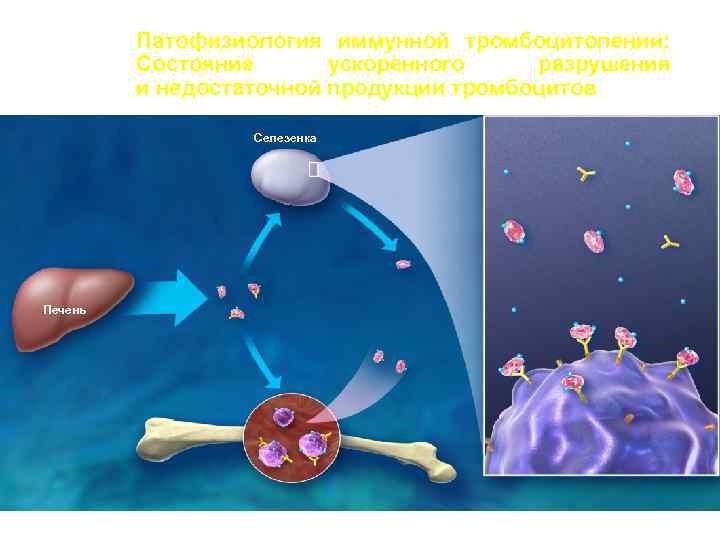
Патофизиология иммунной тромбоцитопении: Состояние ускоренного разрушения и недостаточной продукции тромбоцитов Селезенка Печень Синие стрелки отражают количество свободного (несвязанного) ТПО в кровеносной системе.
Лечение ИТП


• Если у пациента при хронической ИТП нет геморрагического синдрома, а количество тромбоцитов находится на уровне не < 50 000, то ЛЕЧИТЬ ЕГО НЕ НАДО !!!!!!!

Лечение ИТП • Спленэктомия • Плазмаферез • Терапия препаратами моноклональных антител ü Ритуксимаб (Маб. Тера) в/в 375 мг/м 2 1 раз/неделю, 4 недели подряд ü Алемтузумаб (Кэмпас) по схеме: в/в или п/к 1 день 3 мг, 2 день 10 мг, 3 день 30 мг, затем по 30 мг 3 раза в неделю в течение от 12 до 18 недель.
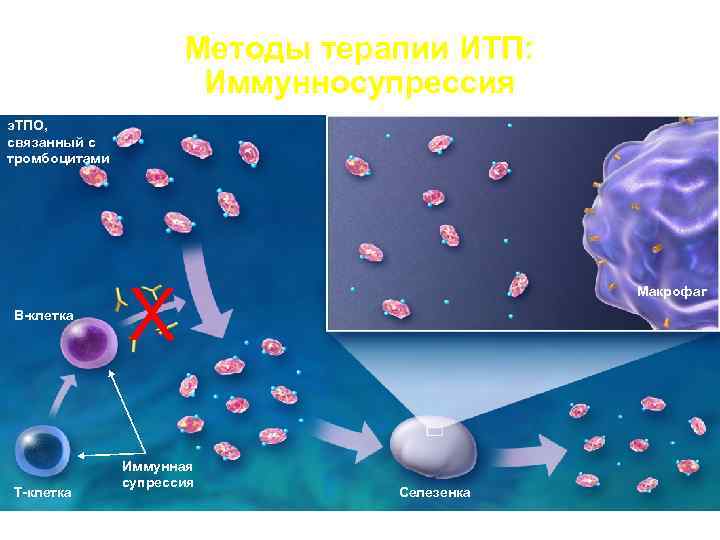
Методы терапии ИТП: Иммунносупрессия э. ТПО, связанный с тромбоцитами X Макрофаг В-клетка Иммунная супрессия Т-клетка Селезенка

Глюкокортикостероиды (механизм действия) • Снижение деструкции тромбоцитов в селезенке; • Снижение продукции антител в костном мозге; • Повышение продукции тромбоцитов в костном мозге.

Лечение ИТП • Преднизолон внутрь 1 мг/кг/сут 1 р/сут (утром после еды), курс от 2 недель до 6 месяцев • Метилпреднизолон в/в 1, 0 г/сут в течение 3 дней - пульс-терапия • • Дексаметазон внутрь 20 – 40 мг 3 -4 дня 1 раз в две - три недели

Глюкокортикостероиды (преднизолон) • Дозировка: 1 мг/кг массы тела 2 -3 недели; • Постепенное снижение дозы с среднем по 5 -10 мг в неделю под контролем ОАК; • Чем меньше остаточная доза ГКС, тем меньше скорость снижения (например, по ¼ таблетки в 3 дня или в неделю).

Глюкокортикостероиды (терапия малыми дозами) • В случае неудачи (тромбоциты не нормализовались) обязательно производится постепенное снижение дозы преднизолона и осуществляется переход на поддерживающую терапию малыми дозами. • Поддерживающая терапия 10 -15 мг в день, затем через день 6 -12 мес. • Не сопровождается выраженным побочным действием и не нарушает качества жизни и трудоспособности больных.
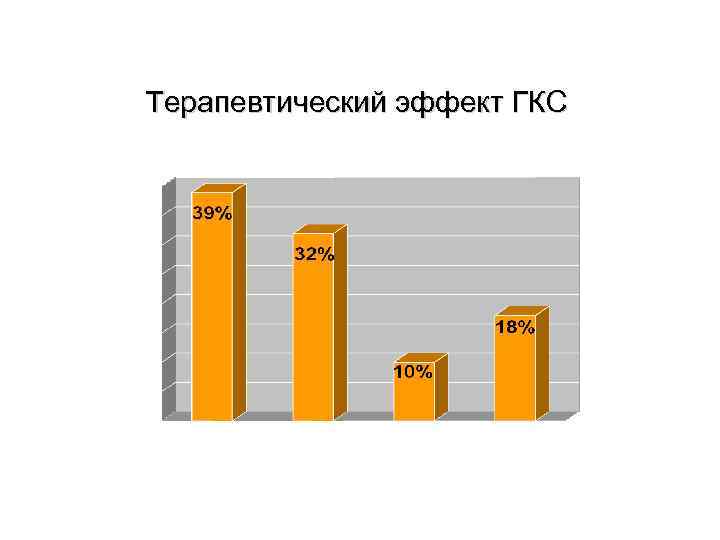
Терапевтический эффект ГКС
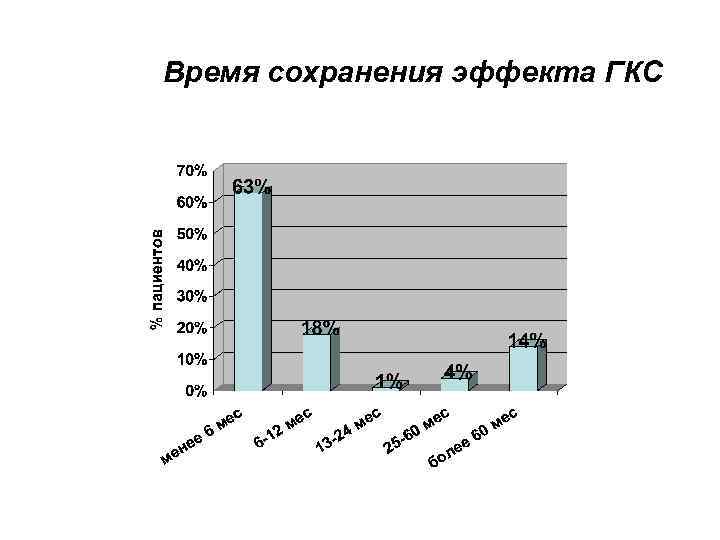
Время сохранения эффекта ГКС

Лечение ИТП • Терапия иммунодепрессантами ü Азатиоприн внутрь 1 -4 мг/кг/сутки (обычно 150 мг) 1 р/сут, продолжитель- ность лечения до 18 месяцев ü Циклоспорин внутрь 5 -6 мг/кг/сут до 3 - 6 месяцев

Показания к внутривенному иммуноглобулину 1) Резистентность к ГКС; 2) Резкая выраженность побочных действий ГКС терапии; 3) Ургентные ситуации (роды, срочные хирургические вмешательства, спленэктомия и др. ); 4) Средство «скорой помощи» при массивных кровотечениях.
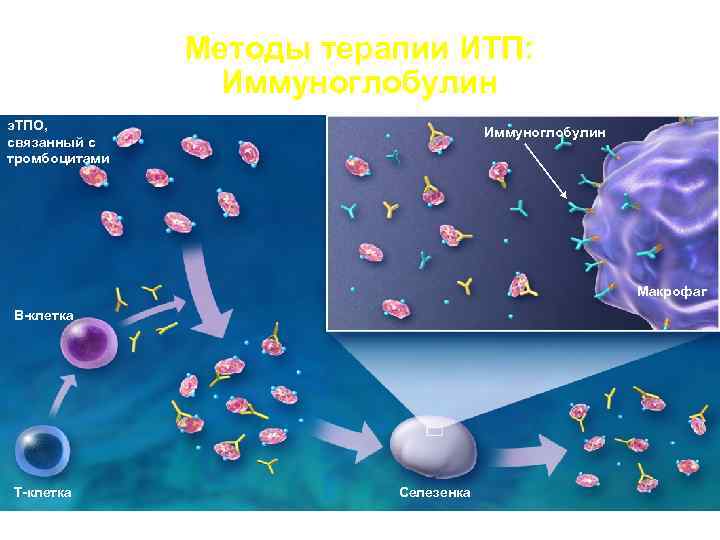
Методы терапии ИТП: Иммуноглобулин э. ТПО, Иммуноглобулин связанный с тромбоцитами Макрофаг В-клетка Т-клетка Селезенка

Внутривенный иммуноглобулин (Ig G) (механизм действия) • Блокада Fc рецептора на ретикуло-эндотелиальных клетках (блокада Fc- опосредованного клиренса); • Повышение катаболизма антитромброцитарных антител; • Снижение синтеза анти- тромброцитарных антител;

Внутривенный иммуноглобулин (Ig G) • Курсовая доза: 2 грамма на 1 кг массы тела; • Распределение дозы на 2 -5 в/в введений; • Разовая доза на 2 -дневный курс: 1 грамм на 1 кг массы тела; • Разовая доза на 5 -дневный курс: 400 мг на 1 кг массы тела; • Быстрота эффекта 24 -48 часов.
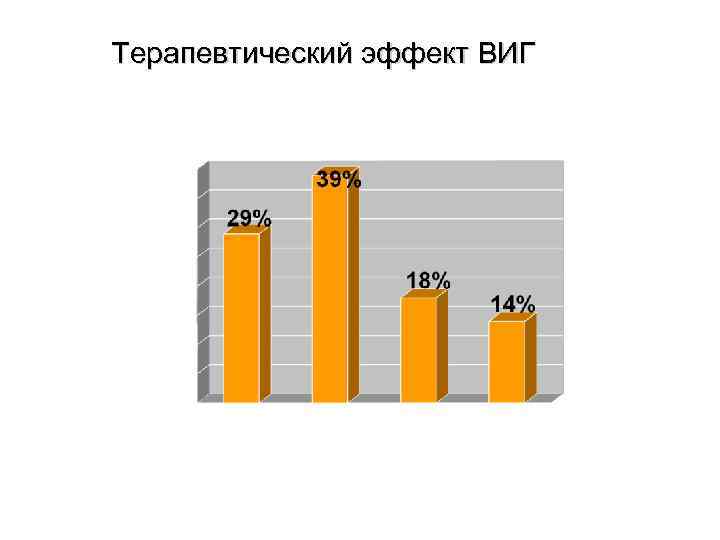
Терапевтический эффект ВИГ
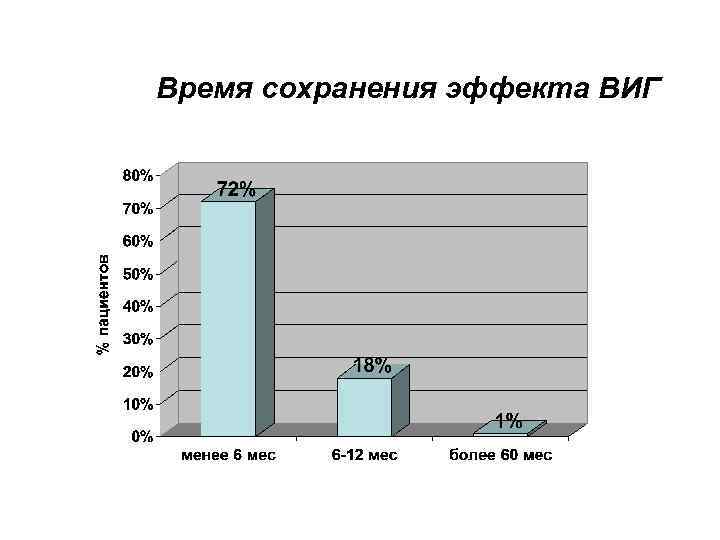
Время сохранения эффекта ВИГ

ВНУТРИВЕННЫЙ ИММУНОГЛОБУЛИН осложнения и неудобства Синдром гипервязкости Фебриллитет Гемолиз Асептический менингит Большая длительность инфузии

Лечение ИТП • Иммуноглобулин G человеческий нормальный в/в 0, 4 г/кг/сутки 1 раз/сутки 5 суток • Иммуноглобулин G человеческий нормальный в/в 1 г/кг/сутки 1 р/сутки 2 суток • • Анти D иммуноглобулин (Hyper. Rho) в/в 50 - 75 мкг/кг за 1 час
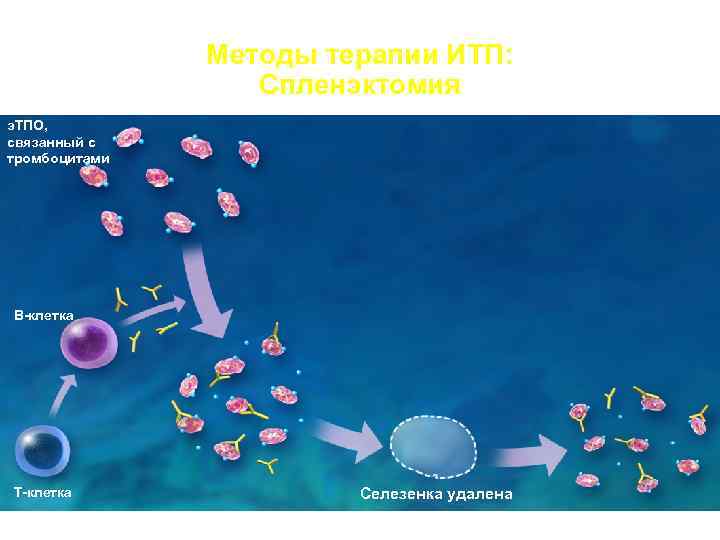
Методы терапии ИТП: Спленэктомия э. ТПО, связанный с тромбоцитами В-клетка Т-клетка Селезенка удалена

Спленэктомия (показания) • Резистентность к ГКС; • Резкая выраженность побочных действий ГКС терапии; • Противопоказания к лечению ГКС и ВИГ; • Ургентные ситуации (роды, срочные хирургические вмешательства, спленэктомия и др. ); • Средство «скорой помощи» при массивных кровотечениях. Показана не ранее чем через 6 -12 месяцев
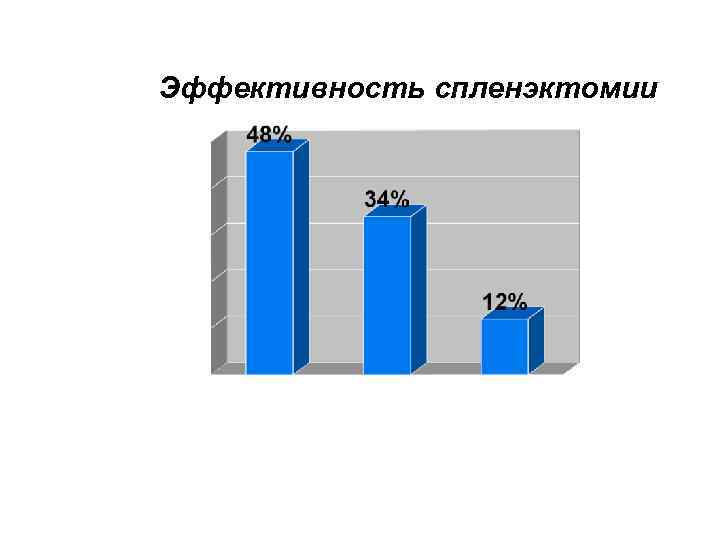
Эффективность спленэктомии
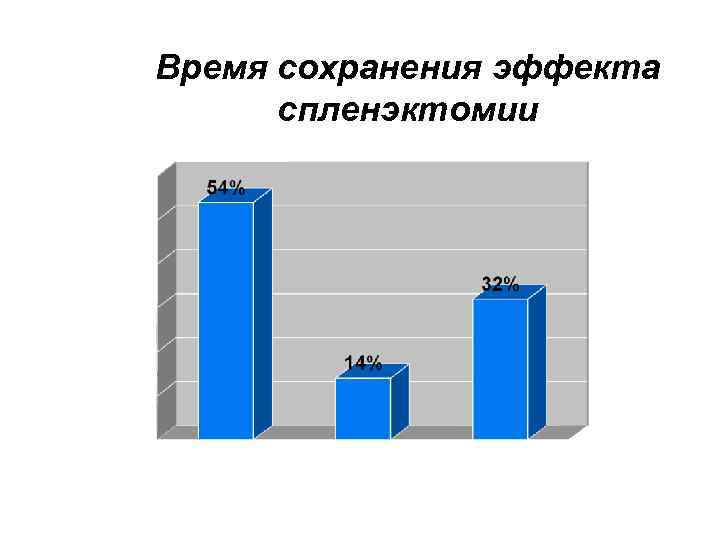
Время сохранения эффекта спленэктомии

Неэффективность терапии o ГКС – 19% o ВИГ – 14% o Спленэктомия – 6%
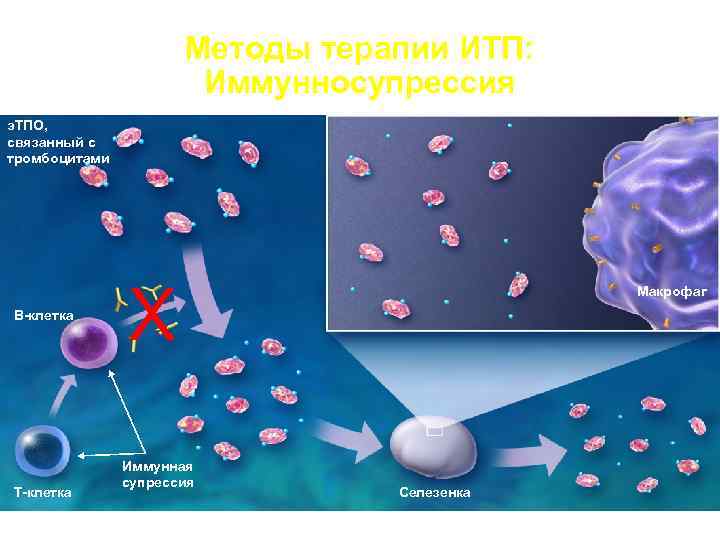
Методы терапии ИТП: Иммунносупрессия э. ТПО, связанный с тромбоцитами X Макрофаг В-клетка Иммунная супрессия Т-клетка Селезенка

Лечение ИТП • Терапия цитостатиками ü Винкристин в/в 1 -2 мг/неделю в течение нескольких недель ü Винбластин 0, 1 мг/кг/неделю в течение 5 недель ü Циклофосфамид внутрь 1 -2 мг/кг/сутки (обычно 150 мг) ежедневно 3 месяца до нормализации уровня тромбоцитов ü Циклофосфамид в/в 1, 0 -1, 5 г/м 2 1 р/3 -4 недели в течение 3 месяцев до нормализации уровня тромбоцитов

Лечение ИТП • Терапия иммуномодуляторами ü Интерферон альфа п/к 3 млн МЕ 3 раза/неделю, 4 недели • Альтернативные препараты ü Даназол внутрь 200— 800 мг/сутки длительно ü Колхицин внутрь 0, 5 -0, 6 мг 2— 3 раза/сутки в течение не менее 2 недель ü Аскорбиновая кислота (витамин С) внутрь 2 -2, 5 г/сутки 3 -6 месяцев.
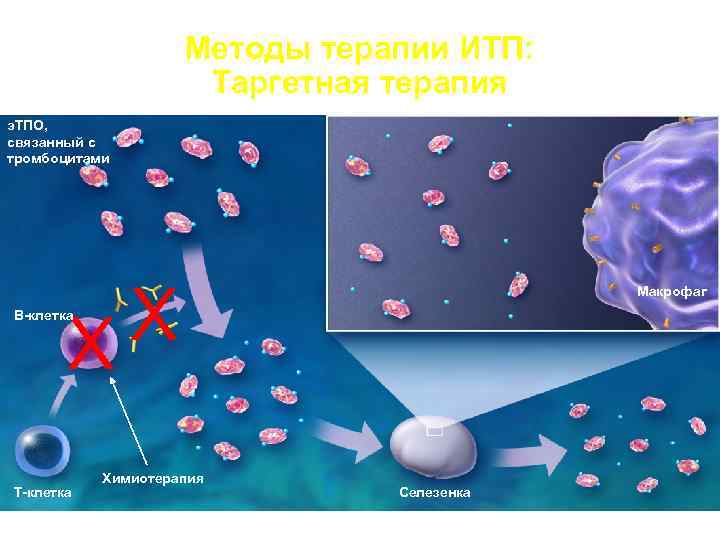
Методы терапии ИТП: Таргетная терапия э. ТПО, связанный с тромбоцитами X Макрофаг X В-клетка Химиотерапия Т-клетка Селезенка

Лечение ИТП • Терапия препаратами моноклональных антител ü Ритуксимаб (Маб. Тера) в/в 375 мг/м 2 1 раз/неделю, 4 недели подряд ü Алемтузумаб (Кэмпас) по схеме: в/в или п/к 1 день 3 мг, 2 день 10 мг, 3 день 30 мг, затем по 30 мг 3 раза в неделю в течение от 12 до 18 недель.

РИТУКСИМАБ = МАБТЕРА • Доза: 100 -375 мг/кв. м в/в 1 раз в неделю – 1 -4 введения на курс; • Эффективность: у 40 -60% резистентных больных; • Ответ – на 2 -8 неделе; • Длительный ответ - у 1/3 пациентов; • Длительность ответа не установлена; • Механизм действия – лизис В-
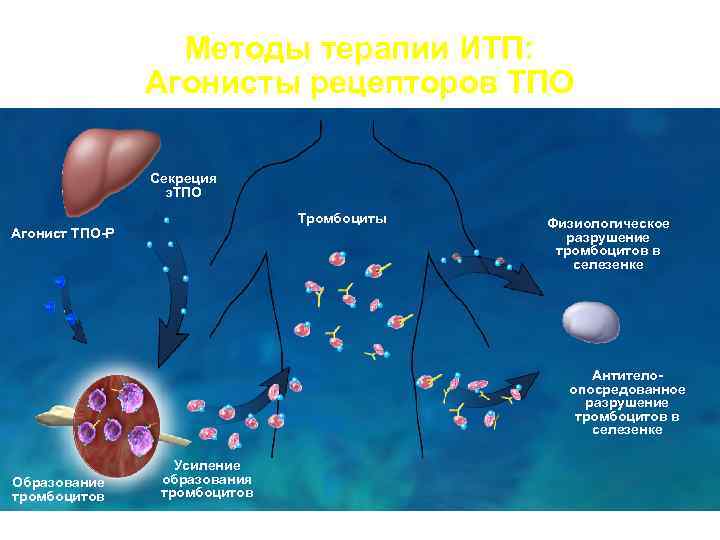
Методы терапии ИТП: Агонисты рецепторов ТПО Секреция э. ТПО Тромбоциты Физиологическое Агонист ТПО-Р разрушение тромбоцитов в селезенке Антитело- опосредованное разрушение тромбоцитов в селезенке Усиление Образование образования тромбоцитов

АГОНИСТЫ ТРОМБОПОЭТИНА • РЕВОЛЕЙД (ГЛАКСОСМИТКЛЯЙН) • ЭНПЛЕЙТ (АМДЖЕН)

Лечение ИТП аналогами тромбопоэтина Элтромбопаг (Promacta, США) комп. Glaxo. Smith. Kline - первый непептидный агонист рецепторов тромбопоэтина. 1 таб. в день (50 мг – 75 мг). Положительный ответ до 84%. Ромиплостим (Nplate, США) комп. Amgen – пептидное соединение – агонист рецепторов тромбопоэтина. Подкожно (2 -3 мкг/кг) 1 раз в неделю. Препараты стимулируют продукцию клетками костного мозга мегакариоцитов и тромбоцитов (при этом

Терапия агонистами ТПО увеличивает продукцию тромбоцитов, опережая их деструкцию, в результате чего количество тромбоцитов в крови возрастает.
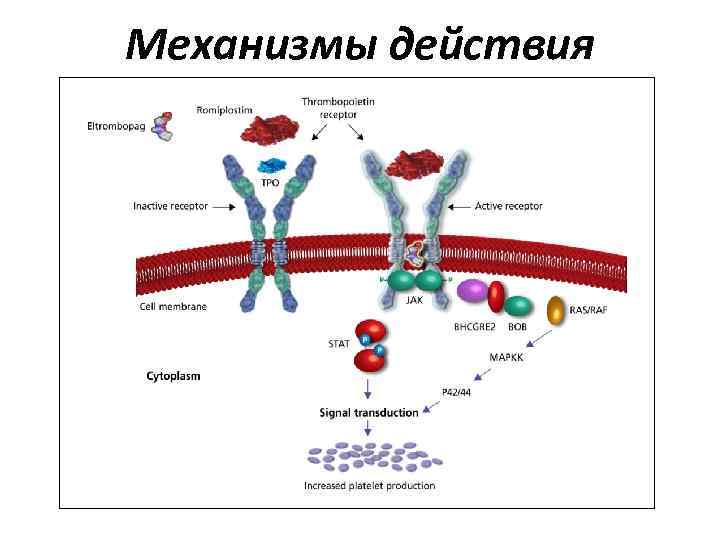
Механизмы действия
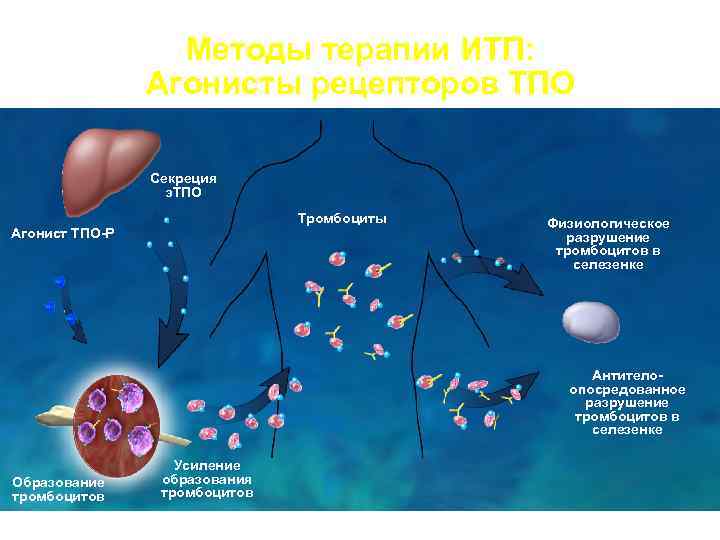
Методы терапии ИТП: Агонисты рецепторов ТПО Секреция э. ТПО Тромбоциты Физиологическое Агонист ТПО-Р разрушение тромбоцитов в селезенке Антитело- опосредованное разрушение тромбоцитов в селезенке Усиление Образование образования тромбоцитов

РЕВОЛЕЙД • ТАБЛЕТКИ 12, 5 – 25 - 50 – 75 мг; • Прием ежедневный; • Первоначальный эффект – через 2 недели; • Стабильная доза при тр. 50 – 200 000; • Повышение дозы при тр. < 50 000; • Снижение дозы при тр. 200– 400 000; • Отмена при тр. > 400 000.
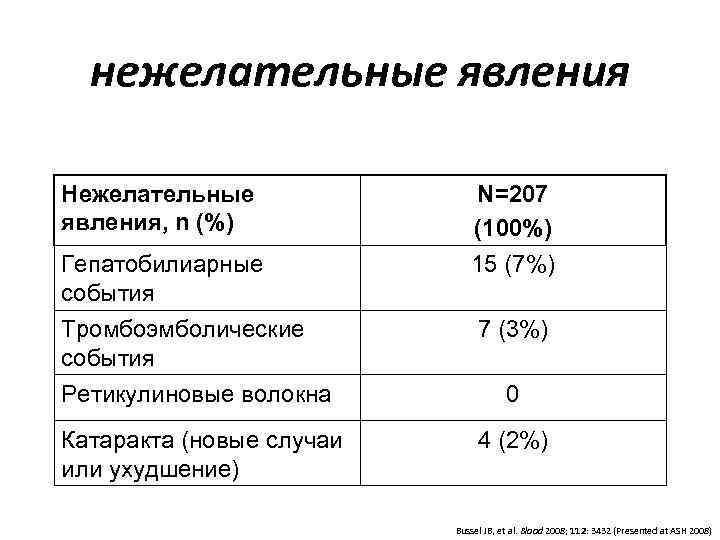
нежелательные явления Нежелательные N=207 явления, n (%) (100%) Гепатобилиарные 15 (7%) события Тромбоэмболические 7 (3%) события Ретикулиновые волокна 0 Катаракта (новые случаи 4 (2%) или ухудшение) Bussel JB, et al. Blood 2008; 112: 3432 (Presented at ASH 2008)

Револейд эффективен и безопасен при краткосрочном, циклическом и длительном применении. Он позволяет получить ответ у резистентных больных, способствует отмене других видов лечения и получать ремиссии.

ЭНПЛЕЙТ • РАСТВОР для подкожного введения - флаконы по 250 и 500 мкг; • 1 раз в неделю; • Первоначальный эффект – через 2 недели; • Стабильная доза при тр. 50 – 200 000; • Повышение дозы при тр. < 50 000; • Снижение дозы при 2 -кратном тр. > 200 000;

У нас отборная аудитория! Спасибо за внимание
Гемофилия-лекция.ppt