Бесплодный брак лекция чехоева.pptx
- Количество слайдов: 60

БЕСПЛОДНЫЙ БРАК. ВСПОМОГАТЕЛЬНЫЕ МЕТОДЫ РЕПРОДУКЦИИ.

Согласно определению ВОЗ (1993) бесплодным считают брак, при котором у женщины детородного возраста не наступает беременность в течение года регулярной половой жизни без применения контрацептивных средств. Причиной бесплодия могут быть нарушения репродуктивной системы у одного или обоих супругов. При этом женский фактор служит причиной бесплодия в браке в 45% случаев, мужской – в 40%, сочетанной – в 15% случаев.

ЭТИОЛОГИЯ. Распространению бесплодия , в особенности ТПБ (трубно – перитонеальное бесплодие), во многом способствуют ИППП( инфекция передаваемое половым путем). Раннее начало половой жизни, сочетающаяся с недостаточной информированностью, семейная неустроенность, трудовая миграция, вынуждающая супругов к длительному раздельному проживанию, частая смена половых партнеров. Гинекологические заболевания (хронические воспалительные процессы придатков и матки, кисты яичников, ММ, эндометриоз), последствия абортов и выкидышей.

Вредные привычки, бесконтрольное применение гормональных и контрацептивных средств. Воздействие неблагоприятной среды (загрязнение продуктами вредных промышленных производств, радиация и др. ) Хронический стресс, связанный с давлением разнообразных социальных факторов, имеет очевидную связь с отклонениями гипоталамо-гипофизарной регуляции репродуктивной системы, провоцирующими возникновение эндокринного бесплодия.

Кумулятивный эффект многочисленных факторов риска бесплодия нарастает с возрастом как за счет увеличения продолжительности их воздействия, так и вследствие присоединения все новых причин, негативно влияющих на фертильность. К тому же сам по себе возрастной фактор ограничивает репродуктивный потенциал, что создает дополнительные трудности в лечении бесплодия , в особенности у пациенток старше 37 лет. Наблюдаемый при бесплодии длительный психологический стресс может не только усугублять имеющиеся нарушения в репродуктивной системе, но и приводить к возникновению или утяжелению сопутствующих экстрагенитальных заболеваний, в особенности сердечно сосудистых и обменно – эндокринных.

К социальным последствиям бесплодного брака относят: Снижение социальной и трудовой активности наиболее работоспособной группы населения на фоне психологической неудовлетворенности изза невозможности реализации родительской функции; Резкое повышение числа разводов, подрывающих в обществе институт семьи; Усугубление неблагоприятной демографической ситуации в стране в целом.

КЛАССИФИКАЦИЯ Различают следующие формы женского бесплодия : Первичное бесплодие – отсутствие беременности в анамнезе; Вторичное бесплодие – устанавливают при наличии беременности в прошлом; Абсолютное бесплодие – возможность возникновения беременности естественным путем полностью исключена (при отсутствии матки, яичников, маточных труб, аномалиях развития половых органов); Относительное бесплодие – сохранение фертильности до вступления в брак и после расторжения, но невозможность иметь детей именно в рассматриваемом браке (очевидная причина относительного женского бесплодия – мужская инфертильность).

Кроме того, женское бесплодие подразделяют на врожденное (пороки развития, наследственно обусловленные нарушения гормонального контроля репродуктивной функции) и приобретенное (следствие неблагоприятного воздействия разнообразных внешних и внутренних причинных факторов на репродуктивную систему в постнатальном периоде). Среди инфертильных женщин доля пациенток с первичным и вторичным бесплодием составляют соответственно 60 и 40%.

Наиболее распространенными причинами первичного бесплодия признаны ИППП, аномалии развития матки и маточных труб, а также врожденные и приобретенные (до начала половой жизни) нарушения нейроэндокринной регуляции репродуктивной системы. К вторичному бесплодию, связанному в основном с трубно-перитонеальными факторами, чаще всего приводят аборты и самопроизвольные выкидыши, а также спаечный процесс, возникающий после оперативных вмешательств на органах малого таза (при миоме, кистах яичников, внематочной беременности и др. ) или на фоне хронического сальпингоофорита.

КЛАССИФИКАЦИЯ, учитывающая патогенетические факторы инфертильности, поскольку именно на ее основе определяют общую тактику ведения пациенток с целью достижения беременности: ТПБ – органические и функциональные нарушения проходимости маточных труб в сочетании или без спаечного процесса в малом тазу; Эндокринное бесплодие – овуляторные нарушения при отклонениях гормональной регуляции репродуктивной системы; Маточные формы бесплодия – при патологии эндометрия (гиперплазия, полипы, синехии, аденомиоз), миоме, пороках развития матки, а также при наличии цервикальных факторов.

Инфертильность при эндометриозе может проявляться в форме ТПБ (при развитии спаек, функциональных и органических поражений маточных труб), внутриматочного (при аденомиозе) или цервикального (при поражении шейки матки) бесплодия. В ряде случаев при эндометриозе возникают овуляторные нарушения (особенно при образовании эндометриоидных кист яичников), т. е. развивается эндокринное бесплодие.

ДИАГНОСТИКА АНАМНЕЗ (опрос женщин проводят по определенной схеме, рекомендуемой ВОЗ): Число и исход предыдущих беременностей и родов, послеабортные и послеродовые осложнения, число живых детей; Продолжительность бесплодия; методы контрацепции, продолжительность их применения; Заболевания (диабет, туберкулез, патология щитовидной железы, надпочечников и др. ); Медикаментозная терапия (применение цитотоксических препаратов, психотропных и транквилизирующих средств);

Операции, сопровождающиеся риском развития спаечного процесса (операции на матке, яичниках, маточных трубах, мочевыводящих путях и почках, кишечнике, аппендэктомия); Воспалительные процессы в органах малого таза и ИППП; тип возбудителя, продолжительность и характер терапии; Заболевания шейки матки и характер использованного лечения (консервативного, крио- или лазеротерапия, электрокоагуляция и др. ); Наличие галактореи и ее связь с лактацией;

Эпидемические, производственные факторы, вредные привычки (курение, алкоголь, наркомания); Наследственные заболевания у родственников 1 и 2 степени родства; Менструальный анамнез (возраст менархе, характер цикла, характер нарушений цикла, наличие межменструальных выделений, болезненность менструаций); Нарушения половой функции (диспареуния поверхностная или глубокая, контактные кровянистые выделения).

ФИЗИКАЛЬНОЕ ИССЛЕДОВАНИЕ Определяют тип телосложения, рост и массу тела с расчетом индекса массы тела (масса тела, кг/рост2, м 2; в норме 20 -26). При наличии ожирения (индекс массы тела >30) устанавливают время начала, возможные причины и скорость развития. Оценивают состояние кожи и кожных покровов (сухая, влажная, жирная, наличие угревой сыпи, полос растяжения), характер оволосения, наличие гипертрихоза и его степень (по шкале D. Ferriman , J. Galwey). При избыточном оволосении уточняют время появления.

Изучают состояние молочных желез ( степень развития, наличие выделений из сосков, объемных образований). Используют бимануальное гинекологическое исследование, осмотр шейки в зеркалах и кольпоскопию. Заключение терапевта о возможности вынашивания беременности и родов.

ЛАБОРАТОРНЫЕ ИССЛЕДОВАНИЯ При инфекционном скрининге выполняют: Исследование на флору из уретры, цервикального канала и степень чистоты влагалища; Цитологическое исследование мазков с шейки матки; Мазок из цервикального канала для выявления методом ПЦР хламидий, ИФА, ВПГ, ЦМВ; Исследование на инфекции культуральным методом (посев содержимого влагалища и цервикального канала для определения микрофлоры, наличия уреаплазмы и микоплазмы); Анализ крови на гепатит В и С, сифилис, ВИЧинфекцию, краснуху.

Инструментальные исследования УЗИ органов малого таза и молочных желез Лапароскопия Хромосальпингоскопия с метиленовым синим Кт или МРТ черепа и турецкого седла УЗИ щитовидной железы и надпочечников Гистероскопия Анализ спермы супруга (партнера) для исключения мужского фактора бесплодия

ТРУБНОЕ И ПЕРИТОНЕАЛЬНОЕ БЕСПЛОДИЕ. Трубное бесплодие обусловливают анатомо - функциональные нарушения маточных труб, перитонеальное– спаечный процесс в области малого таза. На долю ТПБ приходится 20 -30% всех случаев женского бесплодия.

ЭТИОЛОГИЯ И ПАТОГЕНЕЗ. Причиной непроходимости маточных труб могут быть как их функциональные расстройства (нарушения сократительной активности маточных труб) , так и органические поражения (непроходимость на фоне спаек, перекрутов, сдавлении патологическими образованиями и др. )

К нарушению функции маточных труб приводит: Гормональный дисбаланс Стойкие отклонения в САС, провоцируемые хроническим психологическим стрессом по поводу бесплодия Локальное накопление БАВ, усиленно образующихся при хронических воспалительных процессах в области матки и придатков, провоцируемых персистирующей инфекцией или эндометриозным процессом.

Причинами органических поражений маточных труб и перитонеальной формы бесплодия служат: перенесенное ВЗОМТ, оперативные вмешательства на матке, придатках, кишечнике, инвазивные диагностические и лечебные процедуры (ГСГ, диагностические выскабливания эндометрия), воспалительные и травматические осложнения после абортов и родов, тяжелые формы наружного генитального эндометриоза.

ЛЕЧЕНИЕ. Оперативная лапароскопия, дополняемая в послеоперационном периоде восстановительной терапией и стимуляторами овуляции ЭКО

Противопоказания к хирургическому лечению ТПБ с целью восстановления естественной фертильности: Возраст старше 35 лет, длительность бесплодия свыше 10 лет; Острые и подострые воспалительные заболевания; Эндометриоз 3 -4 степени по классификации AFS; Спаечный процесс в малом тазу 3 -4 степени ; Перенесенные ранее реконструктивно – пластические операции на маточных трубах; Туберкулез внутренних половых органов.

ЭНДОКРИННОЕ БЕСПЛОДИЕ. Частота колеблется от 4 до 40%. Эндокринное бесплодие зависит от следующих патологических состояний: Гипоталамо – гипофизарная недостаточность Гипоталамо – гипофизарная дисфункция Яичниковая недостаточность, необусловленная первичным нарушением гипоталамо – гипофизарной регуляции ВГКН, сопровождающаяся или нет СПКЯ Гипотиреоз

ДИАГНОСТИКА В домашних условиях самой пациенткой проводится тест на овуляцию, позволяющий подтвердить преовуляторный выброс ЛГ, определяемого в моче. Функцию желтого тела оценивают на 5 -7 день после овуляции путем определения уровня прогестерона по данным теста.

Гормональные исследования назначают пациенткам с нарушениями менструальной функции (олиго-, аменореи) и женщинам с регулярным ритмом менструаций, но имеющим признаки ановуляции или НЛФ. При этом определяют следующие гормоны: Пролактин Гонадотропины: ФСГ, ЛГ Эстрадиол Андрогены: тестостерон, ДГЭАС ТТГ, Т 3, Т 4

ЛЕЧЕНИЕ У пациенток с эндокринным бесплодием и ожирением осуществляют: Коррекция избыточной массы тела путем 34 -месячного использования низкокалорийной диеты Физические нагрузки Орлистат по 1 капсуле перед каждым приемом пищи или Сибутрамин 10 -15 мг/сут. Метформин по 500 мг 3 раза в сутки (у женщин с нарушенной толерантностью к глюкозе)

У пациенток с эндокринным бесплодием, связанным не с ановуляцией, а с НЛФ, в основе лечения также лежит проведение терапии гестагенами: Дидрогестерон 10 -20 мг/сут внутрь Прогестерон 200 -400 мг/сут вагинально Женщинам с эндокринным бесплодием, остающимся инфертильными в течение 1 года на фоне адекватной гормональной терапии, рекомендуют назначение диагностической лапароскопии.

ЭНДОМЕТРИОЗ И БЕСПЛОДИЕ. Среди фертильных женщин эндометриоз диагностируют примерно у 6 -7%, тогда как среди пациенток, страдающих бесплодием, его частота может достигать 20 -48%. Наиболее очевидная причина бесплодия при эндометриозе маточных труб – прорастание гетеротопий в их просвет. При этом наблюдают диффузное утолщение стенок труб и сужение их просвета до полной окклюзии, также возникает деструкция ампулярного и истмико – ампулярного отдела, что создает непреодолимое препятствие для прохождения мужских гамет на уровне маточных труб.

Развитие связанного с ТПБ спаечного процесса при эндометриозе провоцирует воспалительная реакция брюшины, вызванная периодическими менструальноподобными кровоизлияниями в эндометриоидные гетеротопии и накоплением в тканях серозно -геморрагического экссудата, способствующего отложению больших масс фибрина. При этом фибринолиз оказывается ослабленным из-за наблюдаемого в условиях гипоксии торможения образования активатора плазминогена и снижения продукции плазмина.

Постоянная гипоксия из-за нарушений микроциркуляции, вызванной микротромбообразованием на фоне избыточного отложения фибрина, поддерживает угнетенное состояние фибринолитической системы и тем самым способствует дальнейшему накоплению фибрина и прогрессированию спаечного процесса, обусловливающего ТПБ. Повышенный уровень эстрогенов при эндометриозе может провоцировать и гиперпролактинемию, т. к. эстрогены способны усиливать секрецию пролактина.

МАТОЧНЫЕ ФОРМЫ БЕСПЛОДИЯ: Гиперпластические процессы эндометрия Миома Аденомиоз Синехии Пороки развития матки Аномалии положения матки Инородные тела матки Патология шейки матки

МУЖСКОЕ БЕСПЛОДИЕ Причина 40% бесплодных браков – нарушения в мужской половой системе. Все этиологические факторы делят на три группы: Претестикулярные нарушения (патология гипоталамуса, гипофиза) Тестикулярные (синдром Клайнфельтера, крипторхизм, варикоцеле, синдром Дель Кастильо, врожденный и приобретенный анорхизм, повреждения яичка, дефицит андрогенов или резистентность к ним) Посттестикулярные (непроходимость семявыводящих путей, гипоспадия, нарушения функции или подвижности сперматозоидов)

ДИАГНОСТИКА Анамнез Физикальное обследование Лабораторные исследования (исследование эякулята, уровней гормонов) Инструментальные исследования Лечение основного заболевания и стимуляция сперматогенеза. Медикаментозное (антиэстрогены и антиоксиданты) Хирургическое (устранению подлежит варикоцеле у мужчин до 25 -30 лет, ИКСИ)


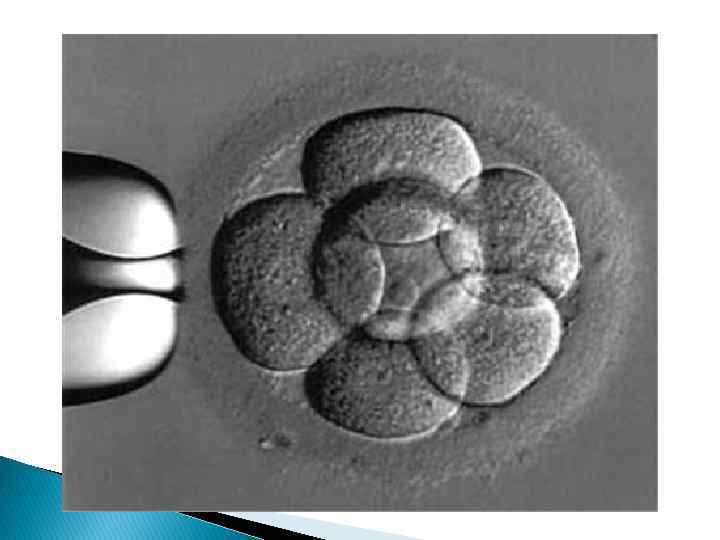
ЭКО и ВРТ Экстракорпоральное оплодотворение (ЭКО). Абсолютное женское бесплодие - отсутствие или стойкая непроходимость маточных труб являются показанием к экстракорпоральному оплодотворению с последующим переносом эмбрионов в матку матери (ЭКО). Детей, родившихся благодаря применению этого метода, в обиходе называют "пробирочными" детьми, т. к. те этапы развития яйцеклетки и эмбриона, которые обычно проходят в трубе в первые дни после оплодотворения, при ЭКО происходят в искусственных условиях "в пробирке» -in vitro.

Метод состоит из следующих этапов: Уточнение характера и причин бесплодия; Назначение препаратов, стимулирующих рост нескольких фолликулов - индукция суперовуляции; Оценка ответа яичников на применение указанных препаратов при помощи серии ультразвуковых и гормональных исследований - гормональный и ультразвуковой мониторинг. Определение момента, когда следует произвести пункцию фолликулов (как можно ближе ко времени естественной овуляции), что делается при помощи ультразвуковых исследований и определения;

Пункция фолликулов, аспирация (отсасывание) их содержимого, извлечение из него яйцеклеток, помещение их в специальную питательную среду и условия; Получение и подготовка сперматозоидов; Соединение яйцеклеток и сперматозоидов (оплодотворение) в "пробирке" и помещение их в инкубатор на 72 -120 часов; Перенос эмбрионов в матку матери; Назначение препаратов, поддерживающих имплантацию и развитие эмбрионов; Диагностика беременности; Ведение беременности и родов.

Таким образом, ЭКО представляет собой сложный, многоступенчатый процесс. Он требует назначения различных препаратов и многократной оценки состояния женщины в течение цикла, в котором производится попытка ЭКО. Сегодня пункция фолликулов чаще всего выполняется под внутривенным обезболиванием. Перенос эмбрионов в матку женщины, как правило, обезболивания не требует.

Успех ЭКО зависит от многих обстоятельств: реакции яичников женщины на примененные препараты – получение большого числа яйцеклеток повышает шанс наступления беременности; своевременности получения зрелых, способных к оплодотворению яйцеклеток; техники выполнения пункции и переноса эмбрионов; качества спермы; условий культивирования гамет и эмбрионов и многих других факторов, включая психологический настрой бесплодной супружеской пары.

От больных при лечении методом ЭКО требуется большое терпение, дисциплинированность и неукоснительное, скрупулезное соблюдение всех предписаний врача. Очень важно до проведения теста на беременность и после него в случае положительного результата не прекращать прием препаратов, направленных на ее поддержание. Как правило, это прогестерон или его аналоги. Их резкая отмена может привести к прерыванию беременности. Тест на беременность следует выполнять на 12 -14 день после переноса эмбриона.

Осложнения процедуры ЭКО : Многоплодная беременность Особенностью ЭКО является очень высокая частота многоплодных беременностей. Если при естественном зачатии рождается одна двойня на 70 -80 родов, одна тройня на 9000 родов и одна четверня на 50 000 родов, то после ЭКО многоплодие, включая двойни, тройни и четверни, встречается примерно в половине(!) всех беременностей. Хорошо известно, что многоплодие, особенно когда беременность больше, чем двумя плодами, создает высокий риск осложнений и для матери, и для ребенка, как в процессе беременности, так и родов

Сегодня разработаны способы удаления (редукции) "лишних" плодов (больше двух) под ультразвуковым контролем. На самом деле лишние плоды не удаляют, а при помощи специальных манипуляций добиваются того, что они перестают развиваться и постепенно рассасываются. Эта процедура производится на 10 неделе беременности. До этого срока нередко рассасывание лишних плодов происходит само по себе, без каких-либо вмешательств. Угроза прерывания беременности после редукции составляет около 15%. По понятным причинам редукция представляет собой серьезную моральную проблему и для пациентов, и для врачей. Поэтому, основные усилия сегодня направлены на профилактику многоплодной беременности, которая

Внематочная беременность Является нередким (до 10%) осложнением ЭКО. Более того, именно после ЭКО возможно сочетание маточной и внематочной беременности (гетеротопическая беременность). В последнем случае, стремятся удалить трубу, содержащую плодное яйцо, и при этом сохранить маточную беременность. Пациентке следует при малейших болях в животе или кровянистых выделениях обратиться к врачу, чтобы исключить внематочную или гетеротопическую беременность

Синдром гиперстимуляции яичников Следует также знать, что нередко при лечении бесплодия методом ЭКО может иметь место такое осложнение как синдром гиперстимуляции яичников (СГЯ). Он развивается в результате чрезмерной реакции яичников на применение препаратов-индукторов суперовуляции и выражается в увеличении яичников, которое может быть незначительным и, наоборот, очень резким. Чаще СГЯ протекает в легкой форме и не требует госпитализации. При этом у женщины может быть вздутие и боль в животе, одышка, головокружение, иногда тошнота и рвота.

В некоторых случаях, особенно при наступлении беременности, СГЯ может быть очень тяжелым, потребовать стационарного и даже хирургического лечения. Увеличение яичников в таких случаях сопровождается появлением жидкости (асцита) в брюшной полости, а иногда и в других полостях плевральной (плеврит) и перикардиальной (перикардит). Возможен разрыв яичника с последующим внутренним кровотечением, повышение свертываемости крови с образованием тромбозов, почечная недостаточность и другие крайне тяжелые состояния. Известны случаи смертельных исходов СГЯ, которые, к счастью, бывают исключительно редко. Сегодня существуют способы профилактики и лечения СГЯ.

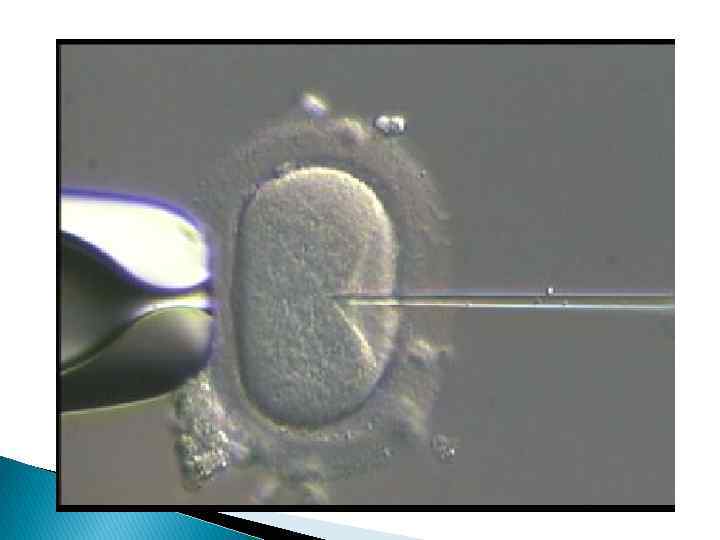
Микроманипуляции (ИКСИ). Микроманипуляции позволяют значительно расширить возможности ЭКО, например при лечении крайне тяжелой формы мужского бесплодия, когда в эякуляте удается обнаружить лишь единичные сперматозоиды (это вместо десятков и сотен миллионов!). Используя технику микроманипуляций, сперматозоид "впрыскивают" прямо в яйцеклетку и таким образом добиваются ее оплодотворения.

Частота наступления беременности применении этого метода, получившего название ИКСИ, иногда превосходит таковую при обычном ЭКО. Более того, иногда беременность возможна даже в тех случаях, когда в эякуляте мужчины вообще нет сперматозоидов. В этих случаях, из яичек или их придатков путем пункции получают клеткипредшественники сперматозоидов - сперматиды, впрыскивают их в яйцеклетки и таким образом добиваются оплодотворения. В других случаях, когда имеется выраженное снижение оплодотворяющей способности спермы, техника микроманипуляций позволяет произвести "сверление" внешней оболочки яйцеклетки, которое облегчает сперматозоидам проникновение в нее и тем самым способствует повышению вероятности успешного оплодотворения. Описанная техника микроинъекций применяется при лечении самых тяжелых форм мужского бесплодия и позволяет практически отказаться от использования донорской спермы.

Криоконсервация. Возможности лечения бесплодия существенно расширилась благодаря разработанной технике замораживания сперматозоидов и эмбрионов, что сделало процедуру ЭКО значительно более гибкой. Хотя замораживание с последующим оттаиванием несколько снижают фертильную способность спермы и жизнеспособность эмбрионов, вероятность наступления беременности после их применения остается достаточно высокой, а на родившихся детей никакого отрицательного влияния эти процессы не оказывают.

Замораживание является чрезвычайно ценным подспорьем при создании банка донорской спермы: во-первых, дает возможность использовать сперму с нужными характеристиками в любое время и в любом месте, а во-вторых, позволяет осуществлять двойной контроль доноров в отношении зараженности их спермы вирусом СПИДа, что практически исключает опасность инфицирования и женщины, и плода. Замороженные эмбрионы могут быть использованы в циклах, последующих за неудачной попыткой ЭКО, если яйцеклеток и эмбрионов было получено больше, чем это необходимо для переноса (обычно не более 3 -4). Это дает возможность не проводить женщине повторную индукцию суперовуляции и осуществить перенос оттаявших эмбрионов в матку в любом из последующих естественных циклов.

Донорство ооцитов и спермы. Показания для проведения ЭКО с использованием донорских ооцитов: Отсутствие ооцитов, обусловленное естественной менопаузой, синдромом преждевременного истощения яичников, состоянием после овариоэктомии, радиоили химиотерапии, а также аномалиями развития (дисгенезия гонад, синдром Шершевского-Тернера и др. )

Функциональная неполноценность ооцитов у женщин с наследственными заболеваниями, сцепленными с полом (гемофилия, миодистрофия Дюшена, Хсцепленный ихтиоз, перонеальная миотрофия Шарко-Мари-Труссо и др. ); Неудачные повторные попытки ЭКО при недостаточном ответе яичников на индукцию суперовуляции, неоднократном получении эмбрионов низкого качества, перенос которых не приводит к наступлению беременности.

Донорами ооцитов могут быть: Родственницы и знакомые реципиентов; Анонимные профессиональные доноры. Требования, предъявляемые к профессиональным донорам ооцитов: ◦ Возраст от 20 до 34 лет; ◦ Наличие собственного здорового ребенка; ◦ Отсутствие ярких фенотипических особенностей.

Суррогатное материнство. Для женщин без матки процедура ЭКО выглядит следующим образом: полученные у женщины яйцеклетки оплодотворяют спермой мужа, а затем переносят образовавшийся эмбрион в матку другой женщины, так называемой "суррогатной" или "биологической" матери, согласившейся вынашивать ребенка и после родов отдать его "хозяйке" яйцеклеток, т. е. "генетической" матери.

Показания к «суррогатному» материнству: Отсутствие матки (врожденное или приобретенное); Деформация полости матки или шейки матки вследствие врожденных пороков развития или в результате заболеваний; Облитерация (заращение) полости матки; Экстрагенитальные и гинекологические заболевания, при которых вынашивание беременности противопоказано или невозможно; Неудачные повторные попытки ЭКО при неоднократном получении эмбрионов высокого качества, перенос которых не привел к наступлению беременности.

«Суррогатными» матерями могут быть: Родственницы и знакомые супружеской пары; Женщины, добровольно согласившиеся на участие в данной программе. Требования, предъявляемые к суррогатным матерям: ◦ Возраст от 20 до 35 лет ◦ Наличие собственного здорового ребенка ◦ Отсутствие противопоказаний к вынашиванию беременности и родам.

БЛАГОДАРЮ ЗА ВНИМАНИЕ !
Бесплодный брак лекция чехоева.pptx