Лекция по бесплодию.ppt
- Количество слайдов: 103

БЕСПЛОДНЫЙ БРАК Причины женского бесплодия. Диагностика. Современные методы лечения Кобзарь Н. Н. 2013 г

Актуальность темы § Частота бесплодия в европейских странах в конце XIX века составляла 13, 39% (данные представленные в книге «Гинекология» в Германии в 1898 г. ) § Частота бесплодия в браке в настоящее время составляет от 8 до 29% (критическое значение – 15%). § За данными ВОЗ (1999 -2000 гг. ) 20% семей в Европе жалуются на задержку наступления 1 беременности, а 3 -5% от этого количества остаются бесплодными на будущее.

Демографическая политика в РК § Увеличение численности населения до 20 миллионов человек к 2015 г

Бесплодным браком называется брак, при котором при наличии регулярной половой жизни, без применения методов контрацепции беременность не наступает на протяжении 1 -го года

Факторы риска бесплодного брака: 1. увеличилась частота екстрагенитальных хронических рецивирующих заболеваний; 2. рост психических заболеваний, наркомании и алкоголизма; 3. рост ИППП; 4. новая большая группа риска бесплодия – дети и подростки, рано начинающие половую жизнь; 5. нежелательная беременность и аборты; 6. увеличилась заболеваемость болезнями репродуктивной системы за последние 4 года в 1, 5 раза; 7. рост онкозаболеваний; 8. рост осложнений во время беременности и родов, следствием чего увеличивается частота заболеваний новорожденных, процент недоношенных и незрелых детей.

Абсолютное бесплодие - бесплодие связано с необратимыми патологическими изменениями в половых органах, которые исключает возможность зачатия ü аномалии развития половых органов, ü отсутствие матки, яичников, труб (хирургические вмешательства), ü двусторонняя окклюзия маточных труб

Первичное - когда беременностей не было вообще Вторичное - возникает после одной или нескольких беременностей (роды, аборт, внематочная беременность)

Частота бесплодия составляет 10 -15 % всех браков Женское - 55 -60 % Мужское - 40 -45 %

По данными ВОЗ выделяют 21 фактор, которые приводят к женскому и 19 – к мужскому бесплодию

ЭТИОЛОГИЯ МУЖСКОГО БЕСПЛОДИЯ § Причины мужского бесплодия: генетические, эндокринные, воспалительные, травматические По локализации повреждения: гипоталамус, гипофиз, яички, семявыводящие пути, органы мишени андрогенов. Все этиологические факторы делят на три группы: претестикулярные, тестикулярные и посттестикулярные.

Причины бесплодия у женщин ü Трубно-Перитонеальное (~30%) ü Эндокринное (~30%) ü Другие гинекологические заболевания (~25%) ü Иммунологическое (~5%) ü Психогенное (~5%) ü Неясного генеза (~5%)

Другие гинекологические заболевания ü Эндометриоз ü Внутриматочные синехии ü Патология шейки матки (полипы, деформации, последствия диатермоконизации) ü Врожденные пороки развития половых органов
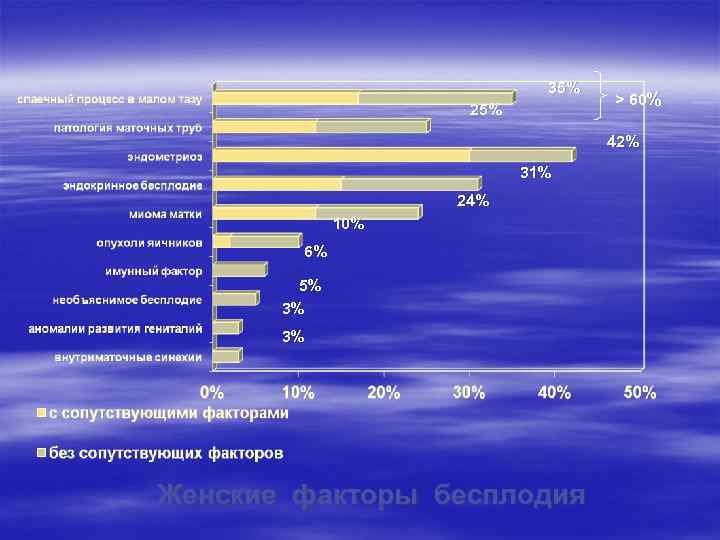
35% > 60% 25% 42% 31% 24% 10% 6% 5% 3% 3% Женские факторы бесплодия

Обследование бесплодной пары § Главная задача обследование – быстрое, четкое и правильное установление причины бесплодия. § Обследование необходимо проводить именно супружеской паре (определение фертильности мужа).

Ожирение и бесплодие § Ожирение – частая причина нарушений менструального цикла (олиго-/аменорея, дисфункциональные маточные кровотечения) и бесплодия как следствие хронической ановуляции § Частота бесплодия у женщин с ожирением составляет 33, 6% по ожирением составляет сравнению с 18, 6% женщин с нормальной сравнению с массой тела.

§ Наиболее частая причина бесплодия § Эндометриоз как причина бесплодия регистрируется примерно у 40% бесплодных пар § Нет корреляции между степенью распространения эндометриоза и частотой нарушения фертильности § Бесплодие может быть единственным симптомом эндометриоза Бесплодие и эндометриоз

Обследование мужчины и женщины проводят одновременно При обследованные мужчины обязательно проведения анализа спермограммы
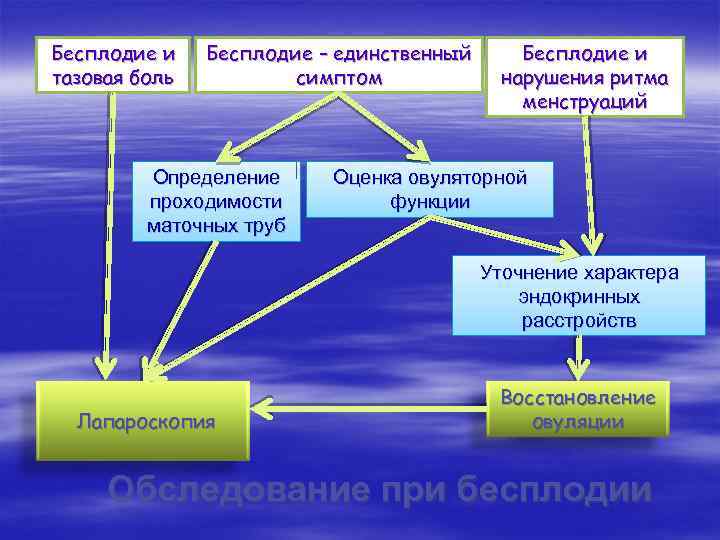
Бесплодие и тазовая боль Бесплодие – единственный симптом Определение проходимости маточных труб Бесплодие и нарушения ритма менструаций Оценка овуляторной функции Уточнение характера эндокринных расстройств Лапароскопия Восстановление овуляции Обследование при бесплодии

Обследование женщин Анамнез: ü возраст ü профессия ü перенесенные заболевания, операции ü медикаментозная терапия ü менструальный анамнез ü время нахождения в браке ü использование контрацептивов ü наличие абортов, патологических родов, осложнений после абортов и родов ü наследственность

Объективное обследование ü оценка роста и массы тела с вычислением индекса массы тела; ü оценка фенотипа (женский, мужской); ü оценка состояния кожи (акне, себорея); ü распределение подкожно-жировой клетчатки (верхний или нижний тип); ü характер оволосения; ü оценка степени развития молочных желез и характер выделений из них; ü гинекологическое бимануальное исследование и осмотр шейки матки в зеркалах

Лабораторно-инструментальные методы исследования ü Оценка овуляции ü Оценка состояния маточных труб ü Оценка состояния полости матки ü Оценка параметров спермы мужчины

Спермограмма Норма: объем - 3 мл. , количество сперматозоидов в 1 мл. - 20 -40 млн. , во всем эякуляте - 60 -120 млн. , подвижных - 75 %, мертвых - 25 %, лейкоцитов 0 -1 в поле зрения, агглютинация отсутствует

Эндокринная система Тесты функциональной диагностики: ü Базальная температура ü Феномен “зрачка”, “папоротника” ü Симптом натяжения цервикальной слизи Кольпоцитология Определение уровня гипофизарных гормонов (ЛГ, ФСГ, ПЛ, ТТГ, СТГ и АКТГ) Определение уровня стероидных гормонов (эстрогенов, прогестерона, андрогенов); Рентгенограмма черепа и турецкого седла

УЗИ üОвуляция üМиома матки üКисты яичников üГидросальпинкс üЭндометриоз üАномалии развития матки üПатология эндометрия
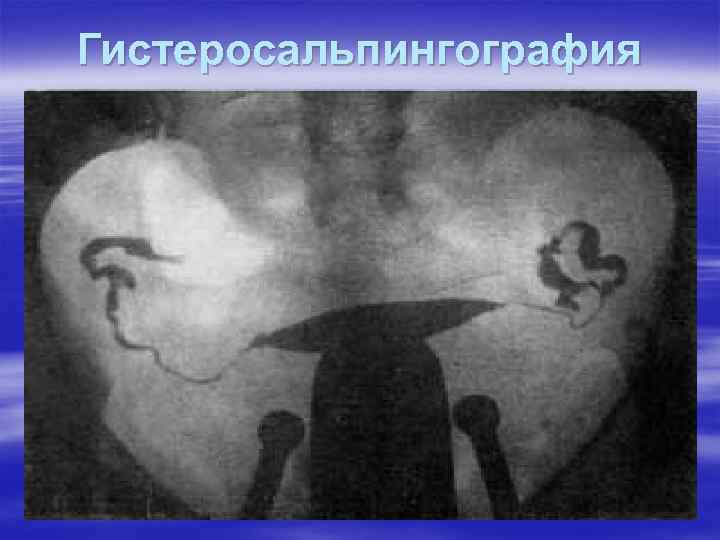
Гистеросальпингография
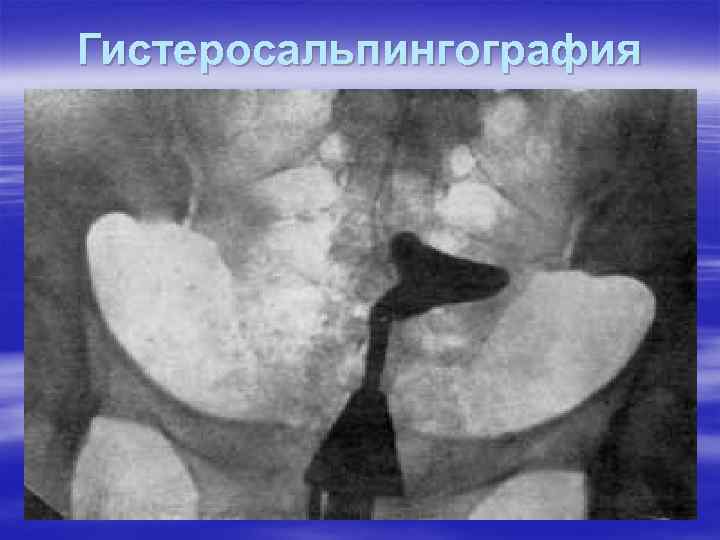
Гистеросальпингография

Лапароскопия Осмотр брюшной полости Спаечная болезнь Хромгидротубация Наличие малых форм эндометриоза

Наличие тазовой боли у пациентки с бесплодием является показанием к лапароскопии на первом этапе обследования § Бесплодие – единственный симптом § Трубный фактор бесплодия исключен (ГСГ, СГГ, ТВГЛ) § Эндокринный фактор бесплодия исключен (УЗИ, Р в II фазе цикла) Показания к лапароскопии
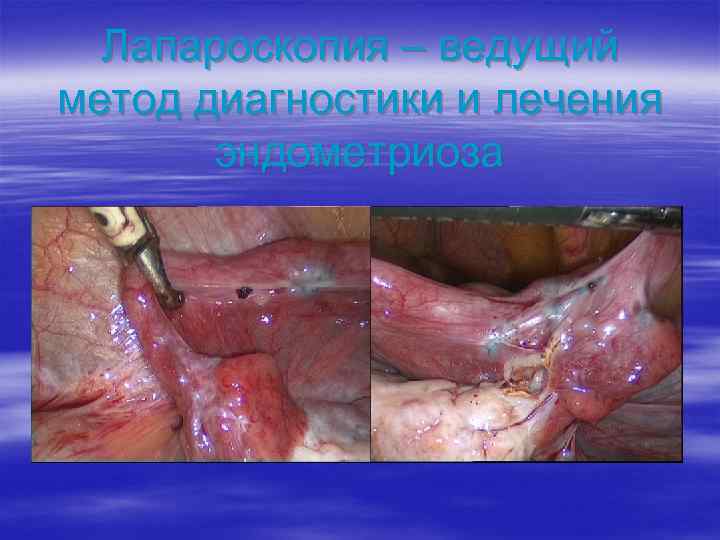
Лапароскопия – ведущий метод диагностики и лечения эндометриоза
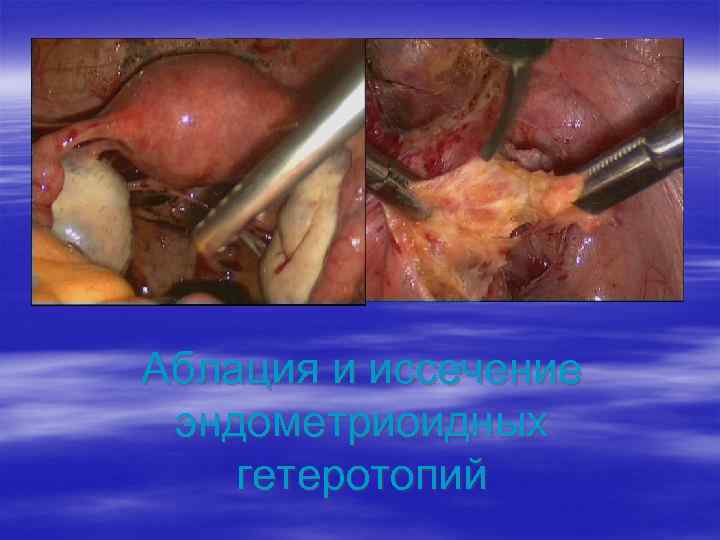
Аблация и иссечение эндометриоидных гетеротопий
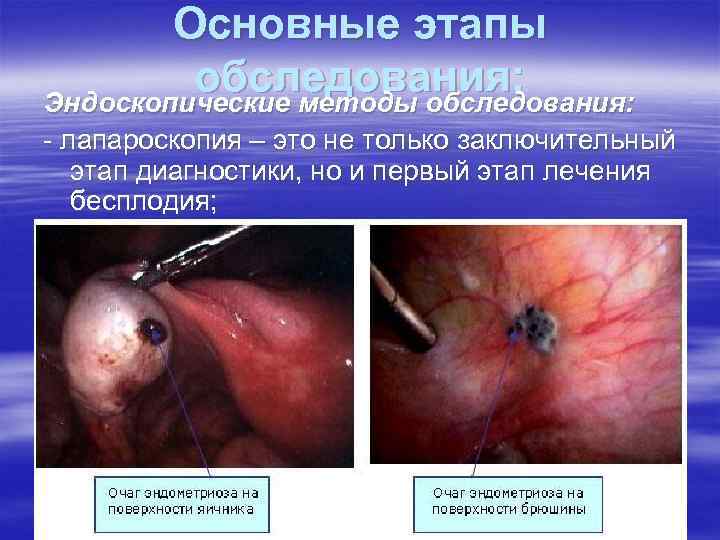
Основные этапы обследования: Эндоскопические методы обследования: - лапароскопия – это не только заключительный этап диагностики, но и первый этап лечения бесплодия;

§ Спонтанная способность к зачатию после оперативного лечения сохраняется в течение 6 -12 месяцев § Повторная лапароскопия в качестве метода восстановления фертильности – не эффективна Эффективность хирургического лечения бесплодия при эндометриозе Koga K et al. , Hum Reprod 2006, Ragni G et al. , Am J Obstet Gynecol 2005

Исходы хирургического лечения эндометриом у больных с бесплодием Снижение овариального резерва после операций на яичниках: Исходная потеря фолликулов из-за перифокального воспаления Нарушение сосудистой системы яичника в результате электрокоагуляции Удаление нормальной ткани яичника вместе со стенкой эндометриомы (при применении любой хирургической техники) Barri PN, et al, 2008 Fenton A, Panay N, 2012
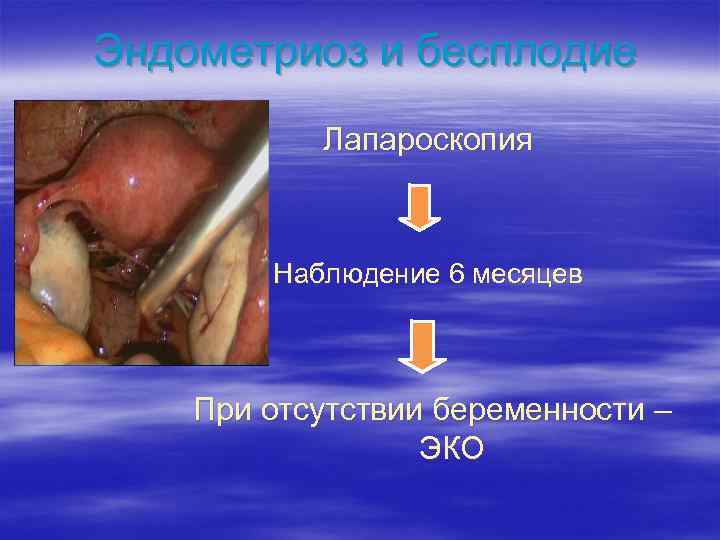
Эндометриоз и бесплодие Лапароскопия Наблюдение 6 месяцев При отсутствии беременности – ЭКО

Показания к ЭКО сразу после оперативного вмешательства: Сочетание эндометриоза с трубноперитонеальным фактором; Субфертильная сперма мужа; Возраст женщины более 35 лет; Безуспешность других методов лечения.
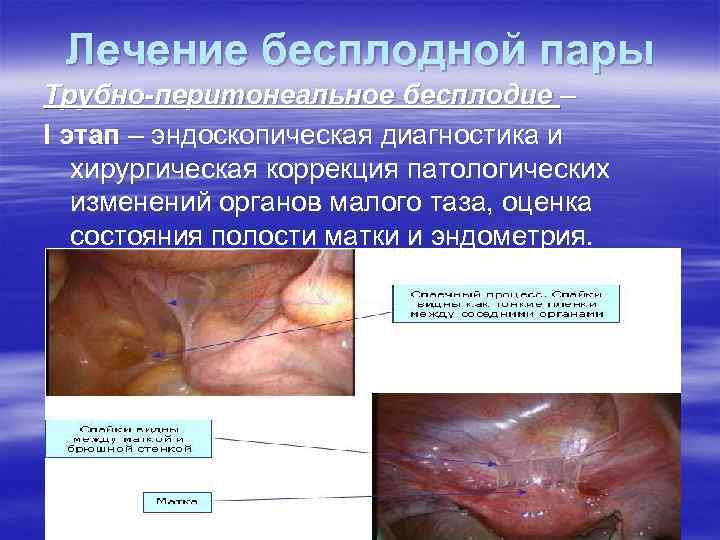
Лечение бесплодной пары Трубно-перитонеальное бесплодие – I этап – эндоскопическая диагностика и хирургическая коррекция патологических изменений органов малого таза, оценка состояния полости матки и эндометрия.

Лечение бесплодной пары Трубно-перитонеальное бесплодие II этап – раннее восстановительное лечение с 1 -2 -х суток после хирургического вмешательства: антибактериальная, гормональная, терапия, физиотерапевтические и эфферентные методы лечения, озонотерапия, лазерное облучение крови (длительностью до 7 суток). III этап – восстановительное лечение с учетом эндоскопического диагноза и данных патоморфологического исследования (длительностью до 1 -3 месяцев): гормональная терапия (КОКи, гестагены, ЗГТ в циклическом режиме, агонисты Гн-РГ), физиотерапевтические и эфферентные методы лечения.

Лечение бесплодной пары Трубно-перитонеальное бесплодие IV этап – дополнительное обследование (при необходимости): после реконструктивных операций – диагностическая лапаро- или гистероскопия, повторная оценка гормонального статуса и т. д. ). V этап – период ожидания наступления беременности, контролируемая индукция овуляции (6 -12 месяцев после восстановительного лечения). При отсутствии эффекта проводят ЭКО.

Диагностическое выскабливание стенок полости матки и цервикального канала

Гистероскопия
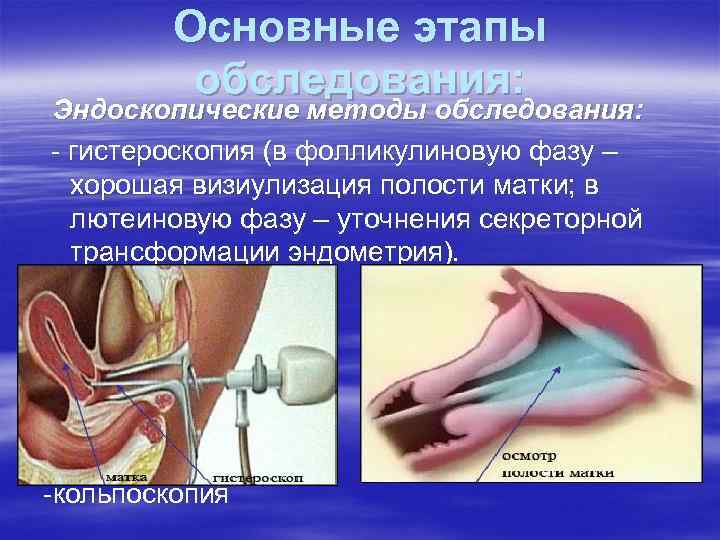
Основные этапы обследования: Эндоскопические методы обследования: - гистероскопия (в фолликулиновую фазу – хорошая визиулизация полости матки; в лютеиновую фазу – уточнения секреторной трансформации эндометрия). -кольпоскопия

Посткоитальный тест Выполняется накануне овуляции, когда цервикальная слизь имеет растяжение наименьшую и вязкость, свойство наибольшее кристаллизоваться. При проведении теста брачная пара должна отказаться от половых сношений на протяжении 2 -3 дней. Шейку матки обнажают в зеркалах и туберкулиновым шприцем или корнцангом берут содержимое из заднего свода и цервикального канала. Полученное содержимое переносят на предметное стекло и рассматривают под микроскопом

Положительный посткоитальный тест

Отрицательный посткоитальний тест

Медико-генетическое консультирование ü Рождение детей с пороками развития ü Мертворождение ü Привычное невынашивание ü Аменорея ü Позднее менархе ü Задержка полового развития
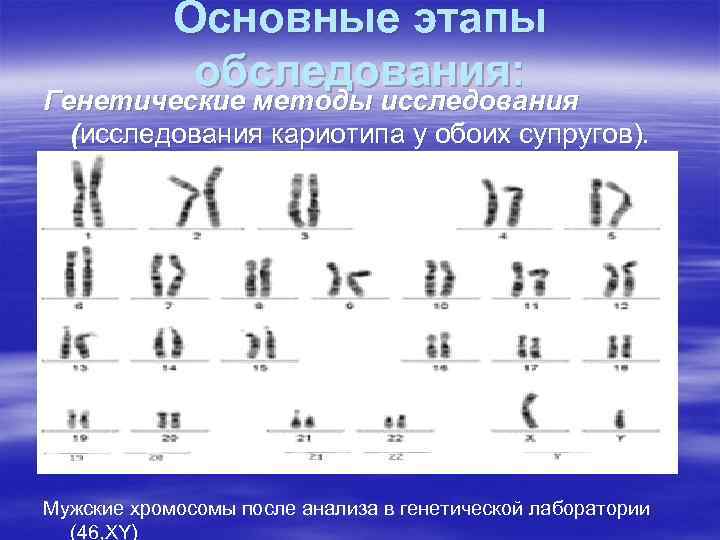
Основные этапы обследования: Генетические методы исследования (исследования кариотипа у обоих супругов). Женские хромосомы после анализа в генетической лаборатории (46, XX) Мужские хромосомы после анализа в генетической лаборатории (46, XY)

Лечение

Трубно-перитонеальное бесплодие ü Комплексная противовоспалительная терапия, с учетом возбудителя ü Пластика маточной трубы (лапаротомия, лапароскопия)
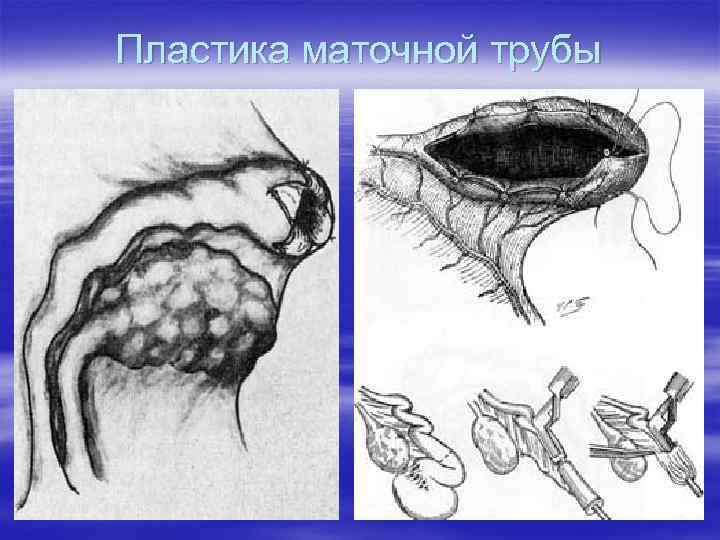
Пластика маточной трубы

Эндокринное бесплодие Гормональная терапия в зависимости от вида нарушения

Лечение бесплодной пары § При эндокринном бесплодии, прежде всего, необходимо восстановить менструальную функцию. § При наличии менструального цикла можно назначить КОКи длительностью 3 -4 менструальных цикла. При использовании этого метода лечения рассчитывают на «ребаунд-эффект» - синдром отмены. § При ановуляторном цикле – назначают индукторы овуляции – антиэстрогенные препарпты: кломифен, клостильбегид – от 50 до 150 мг в сутки, с 5 -го по 9 -й дни менструального цикла 3 -6 месяцев. Следует контролировать гиперстимуляцию яичников УЗИ методом исследования.

Лечение бесплодной пары § При синдроме галактореи-аменореи (гиперпролактинемия) – назначают агонисты дофамина (бромкриптин, норпролак, парлодел, достинекс) под контролем уровня пролактина, базальной температуры или фолликулометрии (УЗИ). § При гипоталамо-гипофизарной недостаточности – единственный метод достижения роста фолликула и овуляции – использование экзогенных гонадотропинов (менопаузальных и рекомбинантных – хумигон).

Лечение бесплодной пары При СПКЯ – стимуляция овуляции индукторами овуляции: кломифен, клостильбегид, и при неэффективности – оперативное лечение в объеме клиновидной резекции или декапсуляции (фенестрации) яичников, с последующим использованием индукторов овуляции.

Лечение бесплодной пары При вирильном синдроме надпочечникового генеза, наличии гирсутизма – назначают десаметазон по 1/2 – 1/4 таблетки в течение 6 месяцев с последующей стимуляцией овуляции.

Иммунологическое бесплодие üИскусственная инсеминация спермой мужа или донора

Лечение бесплодной пары При наличии иммунологического бесплодия – рекомендуют искусственное оплодотворение, кондомтерапия 1 -2 года, криодеструкция шейки матки.

ВСПОМОГАТЕЛЬНЫЕ РЕПРОДУКТИВНЫЕ ТЕХНОЛОГИИ Искусственное инсеминация спермой мужа или донора Экстракорпоральное оплодотворение IVF Интрацитоплазматическое введение единичного сперматозоида (ICSI)

ВРТ в Казахстане § Начали внедрять в 1995 г в Городском центре репродукции человека г. Алматы; § В 1996 г рождение 1 ребенка «из пробирки» в РК;

1. Первый известный науке опыт искусственного оплодотворения на собаках был сделан в конце XVIII столетия (1780 год) аббатом Спаланцани. В 1917 году доктор Ф. Ильин констатирует, что до 1917 года наука располагает 69 -ю успешными и описанными случаями искусственного оплодотворения женщин спермой своего мужа. В 1968 году в клинике Бон-Холл (Кембридж, Англия) медику Р. Эдвардсу и эмбриологу Н. Степто удалось имплантировать в полость матки женщины, которая страдает бесплодием, эмбрион, полученный в пробирке в результате соединения яйцеклетки и сперматозоида. Через 9 месяцев родился первый в мире «пробирочный» ребенок - Луиза Браун

Экстракорпоральное оплодотворение Состоит из следующих 4 -х этапов: -Стимулирование созревания яйцеклеток (обеспечивается разными гормональными препаратами). По мере роста яйцеклеток производится анализ крови для определения гормональной реакции развивающегося фолликула и ультразвуковой контроль за их ростом. -Изъятие ооцитов. Эта операция осуществляется или с помощью лапароскопического метода, или с помощью аспирационной иглы под ультразвуковым контролем.

Экстракорпоральное оплодотворение -Оплодотворение яйцеклеток в культуре. Изъятые яйцеклетки помещают в специальную жидкую среду, куда потом прибавляют сперматозоиды. Время первого обследования половых клеток - через 18 часов после введения сперматозоидов. -Введение эмбриона в матку. Через 1 -3 дня через катетер эмбрион доставляют в полость матки

Лечение бесплодной пары Метод ЭКО - экстракорпоральное оплодотворение Лечебный цикл ЭКО длится 15 -30 дней (в зависимости от вида протокола) и состоит из 4 -х последовательных этапов: 1. Стимуляция овуляции 2. Пункция фолликулов 3. Культивирование эмбрионов 4. Перенос эмбрионов

Современные репродуктивные технологии лечения бесплодия: § 1. Экстракорпоральное оплодотворение (ЭКО). § 2. Перенесение гамет, эмбрионов в маточные трубы (ГИФТ, ЗИФТ). § 3. Микроманипуляции на гаметах при лечении мужского бесплодия: § • частичное рассечение зоны блестящей оболочки; § • субзональное оплодотворение;

Современные репродуктивные технологии лечения бесплодия § • интрацитоплазматическая инъекция сперматозоида (ИЦИС). § 4. Вспомогательные методы репродукции с помощью донорских ооцитов и эмбрионов. § 5. Суррогатное материнство (женщина-донор вынашивает генетического ребенка семьизаказчика). § 6. Криоконсервация сперматозоидов, яйцеклеток и эмбрионов. § 7. Искусственная инсеминация спермой мужа или донора (ИСМ, ИСД).

Лечение бесплодной пары § (ЭКО+ИКСИ) ЭКО с интрацитоплазматическим введением сперматозоидов § Техника ICSI предполагает микроинъекцию отдельно взятого сперматозоида в очищенный от оболочки ооцит под микроскопом с помощью специальных инструментов (микроманипуляторов).
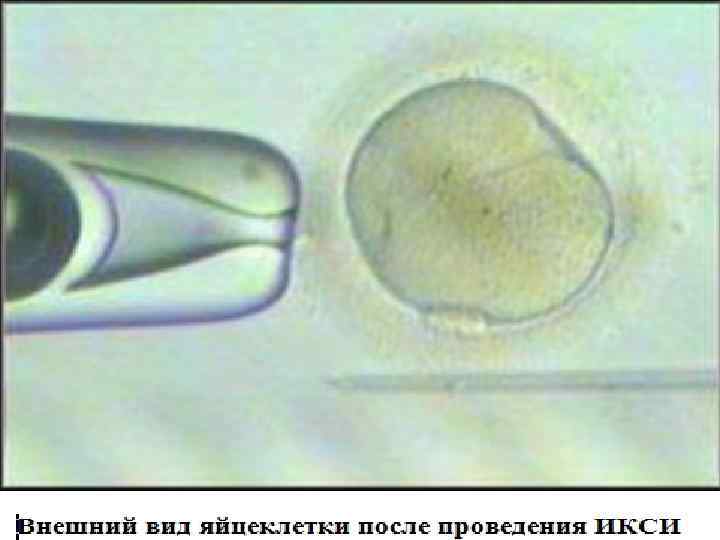

§ МЕЗА аспирация мужских половых клеток из придатка яичка (эпидидимуса). Проводится, когда созревание сперматозоидов происходит, но семявыносящие протоки непроходимы. § ТЕЗА получение мужских половых клеток из ткани яичка путем биопсии. Проводится при отсутствии сперматозоидов в сперме.

Лечение бесплодной пары ГИФТ - перенос мужских и женских половых клеток в маточные трубы под лапароскопическим или ультразвуковым контролем, при этом создается естественный механизм зачатия и транспорта эмбриона в матку. ЗИФТ-перенос зигот (оплодотворенных яйцеклеток) в маточные трубы под лапароскопическим или ультразвуковым контролем. ГИФТ и ЗИФТ показаны при сохранении анатомической целостности и функции маточных труб, когда имеется иммунологический или шеечный фактор

Лечение бесплодной пары ЭКО с донорскими яйцеклетками. Яйцеклетки получают от здоровой женщины донора, оплодотворяют спермой мужа с последующим переносом эмбрионов в матку будущей матери. ЭКО с донорскими эмбрионами. Перенос донорских эмбрионов в матку бесплодной женщины. Банк спермы. Это заморозка и хранение спермы доноров, которая может быть использована для проведения инсеминации или ЭКО одиноким женщинам, а также при абсолютном мужском бесплодии. ЭКО в программе суррогатного материнства. Для оплодотворения используются яйцеклетки и сперматозоиды, полученные от супружеской пары. Развившиеся эмбрионы переносят в полость матки

Кто такие доноры спермы? § Доноры спермы - это мужчины, которые предоставляют свои сперму другим лицам для преодоления бесплодия и не берут на себя родительские обязанности по отношению к будущему ребенку. § Донорская сперма может быть использована при экстракорпоральном оплодотворении (ЭКО) и внутриматочной инсеминации(ВМИ)

Нормативы § Законодательно разрешено применение только замороженной донорской спермы после завершения периода карантина (повторных отрицательных результатов анализов на ВИЧ, сифилис и гепатиты С и В у донора спермы) § Сперма донора во всех случаях подвергается замораживанию и хранению в жидком азоте и хранится в банке донорской спермы

Преимущества криоспермы § Применение замороженной, прошедшей карантин спермы позволяет предотвратить передачу инфекций будущей матери и потомству § Возможно применение донорской спермы с нужными характеристиками в любое время

Донорами спермы могут быть: § родственники и знакомые пациентов § анонимные профессиональные доноры

Мотивация доноров § Возможность передачи своих генов как можно большему числу потомков ( «жажда бессмертия» ) § Желание помочь бесплодным парам § Денежное вознаграждение

Требования к донорам спермы § возраст от 20 до 40 лет § отсутствие врожденных дефектов внешности (правильное телосложение и черты лица) § физическое и психическое здоровье

Требования к донорской сперме § объем эякулята более 1 мл § концентрация сперматозоидов в 1 мл эякулята более 80 млн § доля прогрессивно-подвижных форм (А+В) более 60% § доля морфологически нормальных форм более 60% § криотолерантность (устойчивость к замораживанию и размораживанию)

Создать банк спермы доноров сложно § большой объем и периодичность обследования доноров спермы § карантин § нерегулярное поступление спермы § различные потребности пациентов с учетом национальности, внешности и т. д. § потеря части сперматозоидов при размораживании § во всем мире уменьшается число мужчин с качественной спермой

Банк спермы – не только для доноров Криоконсервация спермы пациентов проводится: Если профессия связана с высоким риском для жизни (военная служба в горячих точках, пожарные и т. д. ) или репродукции (ионизирующее, электромагнитное облучение и т. д. ) § Если предстоит лечение, отрицательно влияющее на качество спермы (химио- и лучевая терапия, гормональное или хирургическое лечение)

Крупнейший криобанк мира § Калифорнийский банк имеет самое большое число образцов спермы § В каталоге представлены доноры всех рас и национальностей (европейцы, латиноамериканцы, выходцы с Кавказа, негры, индусы и т. д. ) § Все доноры имеют отличные показатели спермы, высшее образование § Пациентам предоставляются цветные фотографии доноров в детстве

Анонимность доноров отменена Во многих странах Европы и в США в 20032005 гг был принят закон, отменяющий пожизненную анонимность доноров. Дети, рожденные в результате применения ДС, по достижении 18 лет имеют право узнать своего генетического отца. Это вызвало отток доноров. Острую нехватку доноров испытывают Норвегия, Дания, Великобритания. Общее количество зарегистрированных доноров спермы в Великобритании составляет всего 169 человек

Опасность § Рождение 20 детей от одного донора на 800 тысяч населения одного региона является основанием для прекращения использования спермы этого донора, так как резко возрастает вероятность браков между близкими родственниками § Существуют недобросовестные доноры, которых это не волнует и которые сдают сперму в нескольких клиниках

§ Возможности реализации репродуктивной функции у онкологических больных

§ Количество онкологических больных репродуктивного возраста составляет 19, 5 % от общего числа заболевших. § В. И. Чиссов, В. В. Старинский, 2010 г.

Проблема бесплодия у онкологических больных § -Рост онкологической заболеваемости - Увеличение числа больных репродуктивного возраста - Улучшение результатов лечения, повышение выживаемости онкологических больных - Необходимость повышения качества жизни больных, перенесших комплексное лечение по поводу онкологического заболевания

Влияние облучения на ткань яичника § СОД- 4 Гр приводит к гибели 50% фолликулов в яичниках Wallace WH, Thomson AB, Kelsey TW. Hum Reprod 2003; 18: 117– 21. Выключение функции яичников: Пременопаузе = СОД- 4 -6 Гр Репродуктивный возраст (до 40 лет) = СОД - 20 Гр. Meirow D, Nugent D. Hum Reprod Update 2001; 7: 535– 43.

Влияние химиотерапии на ткань яичников Проведение химиотерапии в 30 -70% случаев приводит к развитию бесплодия у женщин. Aubard Y, Tessier M et al, 2001.

Долг лечащего врача информировать пациентов о возможном негативном действии химиолучевой терапии и § предложить методы сохранения репродуктивной функции

§ Вспомогательные репродуктивные технологии (ВРТ), используемые у онкологических больных:

До проведения комплексной терапии по поводу онкологического заболевания § женщинам: = криоконсервация зрелых яйцеклеток = криоконсервация ткани яичника = экстренное ЭКО = криоконсервация эмбрионов = ксенотрансплантация овариальной ткани = овариальная супрессия во время лечения девочкам, не достигшим половой зрелости: = криоконсервация ткани яичника

До проведения комплексной терапии по поводу онкологического заболевания § мужчинам : = криоконсервация сперматозоидов = криоконсервация ткани яичка = экстренное ЭКО = криоконсервация эмбрионов мальчикам, не достигшим половой зрелости: = криоконсервация ткани яичка.

Международные рекомендации по сохранению фертильности у онкологических больных § American Society of Clinical Oncology (ASCO) Clinical Practice Guideline: Summary «Fertility Preservation in People Treated for Cancer» 2005 § Рекомендации стран ЕС

О применении вспомогательных репродуктивных технологий (ВРТ) в терапии женского и мужского бесплодия Противопоказания к использованию ВРТ: - злокачественные новообразования любой локализации , в том числе и анамнезе.

Если шансы на восстановление функции яичников после применения химиотерапии менее 50%, то таким больным показана биопсия и заморозка ткани яичников. Ткань яичника можно получить лапароскопически в течение 20 -30 минут. Процедура может быть выполнена симультанно с другим хирургическим вмешательством, M. Wolff, et al. Eur J Cancer. 2009 Mar 3.
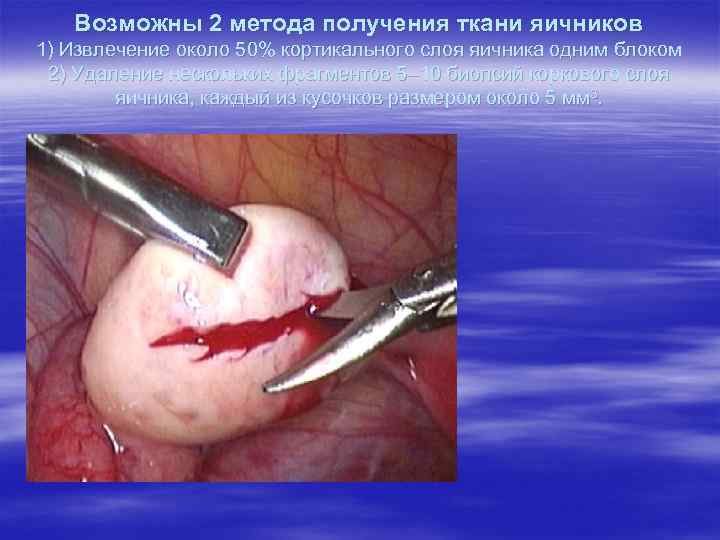
Возможны 2 метода получения ткани яичников 1) Извлечение около 50% кортикального слоя яичника одним блоком 2) Удаление нескольких фрагментов 5– 10 биопсий коркового слоя яичника, каждый из кусочков размером около 5 мм 3.

§ Предварительные результаты показали, что значительных различий в морфологии криоконсервированной ткани по сравнению с нативной тканью нет.

§ В Мире на сегодняшний день проведено 38 орто- и гетеротопических трансплантаций ткани яичников.
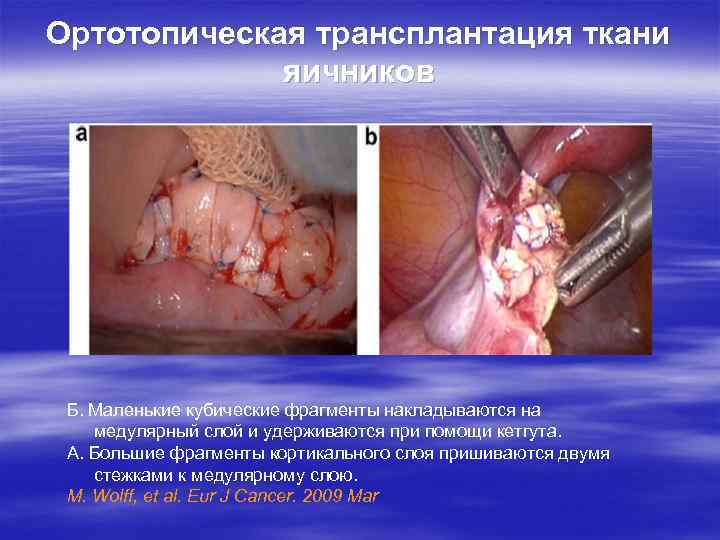
Ортотопическая трансплантация ткани яичников Б. Маленькие кубические фрагменты накладываются на медулярный слой и удерживаются при помощи кетгута. А. Большие фрагменты кортикального слоя пришиваются двумя стежками к медулярному слою. M. Wolff, et al. Eur J Cancer. 2009 Mar

Рождение детей после гетеротопической трансплантации § Первый эмбрион был получен в США в 2004 году после успешной гетеротопической трансплантации замороженной и оттаянной ткани яичников пациентке, проходившей лечение по поводу рака молочной железы. § Oktay K, Buyuk E, Veeck L, et al. Lancet 2004; 363: 837– 40. § В 2006, К. Oktay описал беременность после гетеротопической трансплантации овариальной ткани в надлобковую область. Спонтанная беременность развилась из яйцеклетки полученной из того яичника, который был ранее разрушен вследствии химиотерапии. § Oktay K. Hum Reprod 2006; 21: 1345– 8.

Перспективы § Отдельные фрагменты овариальной ткани могут быть заморожены для дальнейшего молекулярно-генетического и/или иммуногистохимического анализа. Что поможет выявить отсутствие генетических мутаций и опухолевых клеток в образцах ткани перед трансплантацией.

§ У больных-носителей онкогенов высокого онкологического риска необходимо проведение ранней пренатальной генетической диагностики наследственных случаев: - рак молочной железы – гены brca 1, brca 2 (пенетрантность до 82%) - медулярный рак щитовидной железы - ген ret (пенетрантность 100%) - ретинобластома – ген rb 1 (пенетрантность > 90%)

Прогресс в онкологии и репродуктивной медицине поставил перед нами новую задачу реализации репродуктивной функции у онкологических больных, решение которой позволит улучшить качество жизни и медикосоциальную реабилитацию данной категории пациентов.


Спасибо за внимание
Лекция по бесплодию.ppt