бесплодный брак.pptx
- Количество слайдов: 31

БЕСПЛОДНЫЙ БРАК Подготовила Станкевич М. Д. 524 группа

Бесплодный брак, при котором при наличии регулярной половой жизни, без применения методов контрацепции беременность не наступает на протяжении 1 го года

Абсолютное бесплодие связано с необратимыми патологическими изменениями в половых органах, которые исключает возможность зачатия ü аномалии развития половых органов, ü отсутствие матки, яичников ü при отсутствии труб ранее бесплодие считалось абсолютным, а сейчас, когда используется экстракорпоральное оплодотворение, оно стало относительным.

Первичное бесплодие — когда женщина не может забеременеть Вторичное — когда беременность имела место и закончилась (абортом, внематочной беременностью, родами и т. д. ), но после этого женщина не может повторно забеременеть. Причинами первичного бесплодия чаще бывают эндокринные заболевания (60— 80 %), а вторичного — воспалительные болезни женских половых органов (80— 90 %).

варианты бесплодия по генезу: эндокринное (секреторное); трубное, перитонеальное, маточное, шеечное (экскреторное); иммунологическое; психогенно-сексуальное и т. д.

Трубное бесплодие может быть обусловлено органической или функциональной патологией. Органическое поражение маточных труб характеризуется их непроходимостью. Чаще всего она возникает вследствие воспалительных заболеваний половых органов, в том числе ЗПП. Перенесённая аппендэктомия может вызвать трубную непроходимость. Эндометриоз маточных труб и другие варианты наружного эндометриоза способствуют развитию трубного бесплодия. Наконец, различные другие хирургические и гинекологические заболевания, сопровождающиеся перитонитом и пельвиоперитонитом, обусловливают непроходимость труб.

Функциональные нарушения маточных труб связываются с патологией нейроэндокринной системы регуляции репродуктивной функции, процессов стероидогенеза и простагландиногенеза. Известно, что оплодотворённая яйцеклетка попадает в матку через 5— 7 дней после оплодотворения. Продвижение по трубе сперматозоидов и яйцеклетки до и после оплодотворения находится под нейроэндокринным контролем. Важными факторами при этом являются сокращения мышц труб, фимбрий, движения ресничек и ток жидкости. Направления и характер их изменяются по фазам цикла и особенно в связи с овуляцией. При нарушении яйцеклетка не попадает в матку.

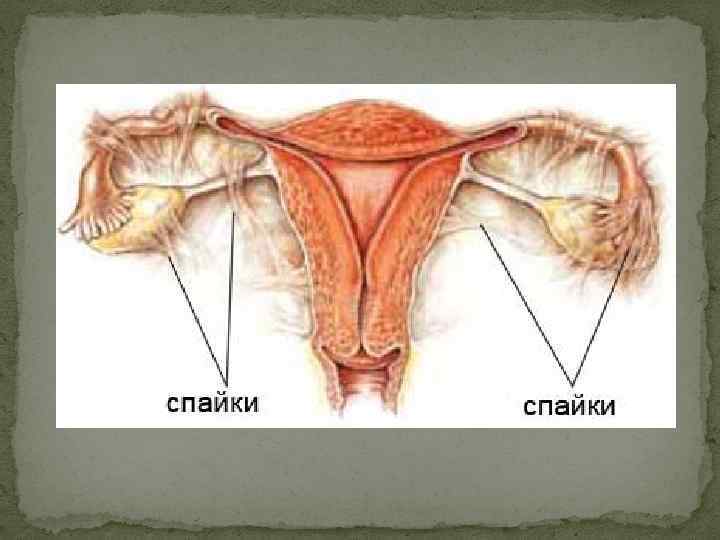
Перитонеальная форма бесплодия развивается по тем же причинам, что и трубная, и является следствием спаечных процессов, вызванных воспалительными заболеваниями, хирургическими вмешательствами на половых органах и в брюшной полости.

Бесплодие эндокринного генеза наблюдается при всех формах первичной и вторичной аменореи, недостаточности фолликулиновой и лютеиновой фаз цикла, гиперандрогенемии яичникового и надпочечникового происхождения, гиперпролактинемии и отдельных редких видах эндокринной патологии. К развитию бесплодия эндокринного характера наиболее часто приводят ановуляция и нарушения циклической трансформации эндометрия.

Иммунологическое бесплодие связывается с антигенными свойствами спермы и яйцеклетки, а также с иммунными ответами против этих антигенов. Имеются также данные о роли несовместимости групп крови супругов по системе АВО в развитии бесплодия. В женских половых органах наиболее значимой областью развития иммунологической активности является шейка матки. Иммунные механизмы по взаимодействию антиспермальных антител с антигенами спермы существенно изменяются и по фазам менструального цикла, особенно в периовуляторный период. Диагностика бесплодия иммунного генеза основана на проведении посткоитальных тестов.

Бесплодие, связанное с пороками развития и с анатомическими нарушениями в половой системе. Причинами бесплодия этой группы считаются: атрезии девственной плевы, влагалища и канала шейки матки; приобретённые заращения канала шейки матки; аплазия влагалища (синдром Рокитанского—Кюстера); удвоение матки и влагалища; травматические повреждения половых органов; гиперантефлексия и гиперретрофлексия матки; опухоли матки и яичников, при которых, кроме анатомических изменений, имеются и гормональные нарушения.

Бесплодие психогенного характера связано с различными нарушениями психоэмоциональной сферы, стрессовыми ситуациями с длительным психосоматическим напряжением.

Маточная форма бесплодия, кроме шеечного фактора, включает множественные дегенеративные изменения эндометрия вследствие воспалительных процессов и травматических повреждений.

Экстрагенитальные заболевания приводят к бесплодию. Они могут непосредственно влиять на генеративную функцию или опосредованно через развивающиеся гормональные нарушения.

Обследование пары следует начинать со спермограммы. Потом выявляют инфекции у обоих супругов. Только после этого осуществляется детальное обследование женщины для установления эндокринной или воспалительной этиологии бесплодия, а также возможных других факторов.

Обследование женщин Анамнез: При его сборе следует уточнить следующие основные данные: возраст, профессию и материально бытовые условия; продолжительность брачной жизни и данные о половой функции (частота и обстоятельства, при которых происходят половые сношения, либидо, оргазм, применяемые и применявшиеся контрацептивные средства); менструальная функция и знание женщиной дней цикла, вероятных для наступления беременности; беременности в прошлом и их исходы; перенесённые гинекологические и экстрагенитальные заболевания, их лечение; оперативные вмешательства в прошлом, их объём, исходы; особо детальные данные о воспалительных и эндокринных заболеваниях; генеалогический анамнез; тщательно собран ные сведения о возможных жалобах — боли, бели, кровотечения и др

ü Всем женщинам, страдающим бесплодием, целесообразно провести следующие специальные исследования: бактериоскопические и при необходимости бактериологические; кольпо цитологические; оценку цервикального числа; кольпоскопию простую или расширенную; УЗИ. Гормональные, иммунологические и рентгенологические исследования выполняются по показаниям.

Исследование проходимости маточных труб с помощью гистеросальпингографии проводится во 2 ю фазу цикла, в течение которого должна соблюдаться контрацепция. Имеется ряд других методов оценки функционального состояния маточных труб (с помощью УЗИ, лапароскопии, метросальпингостинезаграфии и др. ).
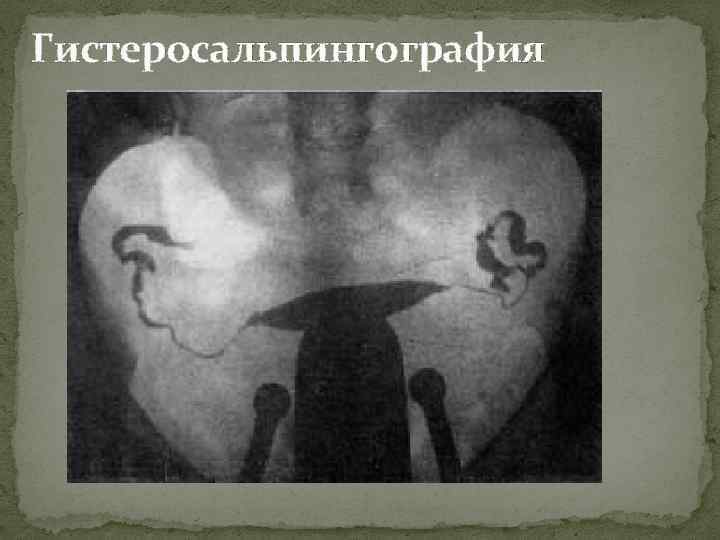
Гистеросальпингография
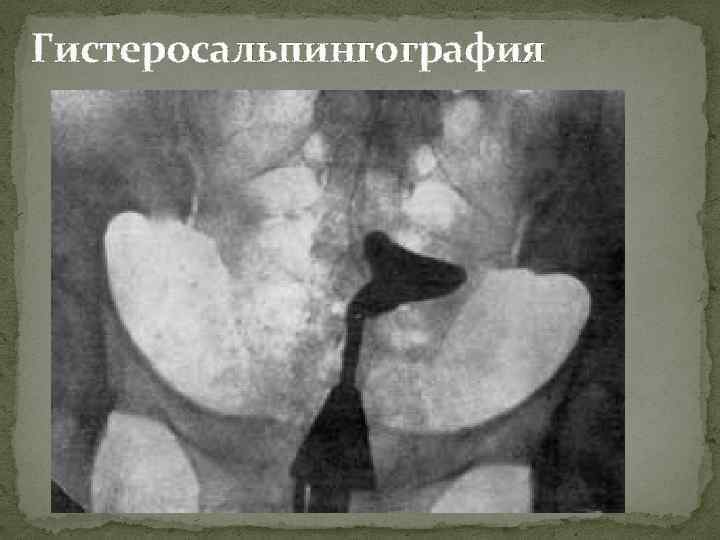
Гистеросальпингография

Эндокринная система Тесты функциональной диагностики: ü Базальная температура Кольпоцитология Определение уровня гипофизарных гормонов (ЛГ, ФСГ, ПЛ, ТТГ, СТГ и АКТГ) Определение уровня стероидных гормонов (эстрогенов, прогестерона, андрогенов); Рентгенограмма черепа и турецкого седла

Диагностическое выскабливание стенок полости матки и цервикального канала При подозрении на гиперпластические процессы или бесплодии неясного генеза во 2 фазе цикла.

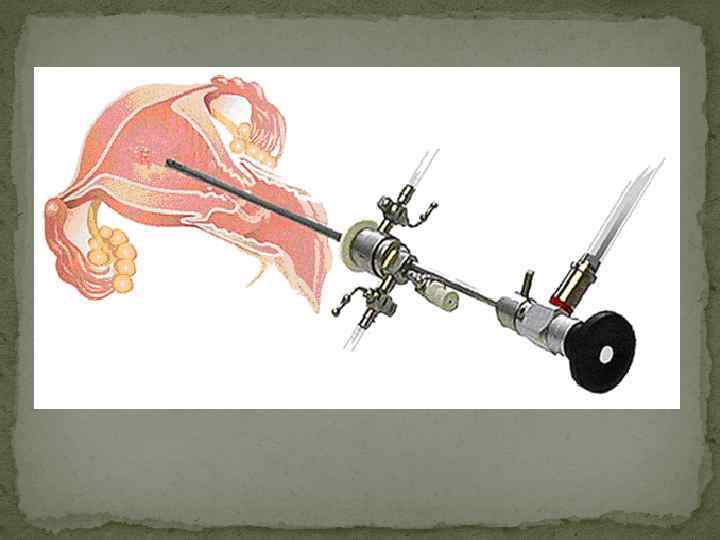
Гистероскопия осмотр стенок полости матки при помощи гистероскопа, с последующим проведением (при необходимости) диагностических и оперативных манипуляций.

Посткоитальный тест это определение количества и подвижности сперматозоидов в слизи шейки матки женщины (цервикальной слизи) через некоторое время после полового акта. Шейку матки обнажают в зеркалах и туберкулиновым шприцем или корнцангом берут содержимое из заднего свода и цервикального канала. Полученное содержимое переносят на предметное стекло и рассматривают под микроскопом

Одним из наиболее важных показателей, влияющих на способность сперматозоидов к проникновению через шеечную слизь, является консистенция цервикальной слизи. Наименьшая резистентность к проникновению сперматозоидов наблюдается в середине цикла, когда вязкость слизи минимальна, а повышенная вязкость в лютеиновую фазу создает труднопреодолимый барьер для сперматозоидов.

Положительный посткоитальный тест

Отрицательный посткоитальний тест

Лапароскопия Осмотр брюшной пустоты Спаечная болезнь Хромгидротубация Наличие малых форм эндометриоза

Спасибо за внимание!
бесплодный брак.pptx