лекция Бесплодие.ppt
- Количество слайдов: 48

БЕСПЛОДИЕ Зайнуллина Р. М. доцент кафедры акушерства гинекологии № 2 БГМУ

БЕСПЛОДИЕ – неспособность к оплодотворению у мужчин и к зачатию у женщин при регулярной половой жизни без контрацепции в течение 12 мес. Частота бесплодных браков колеблется от 10 до 20%. Женское бесплодие встречается в 35 – 40% случаев, на долю мужского приходится 30 – 35% бесплодных браков. ВОЗ выделяет 22 причины женского и 16 причин мужского бесплодия.

КЛАССИФИКАЦИЯ ЖЕНСКОГО БЕСПЛОДИЯ ПЕРВИЧНОЕ И ВТОРИЧНОЕ (по наличию беременностей в анамнезе); АБСОЛЮТНОЕ И ОТНОСИТЕЛЬНОЕ (по возможности наступления беременности); ВРОЖДЕННОЕ И ПРИОБРЕТЕННОЕ (по механизму развития); ВРЕМЕННОЕ, ПОСТОЯННОЕ, ФИЗИОЛОГИЧЕСКОЕ (по длительности).

ПО ЭТИОПАТОГЕНЕЗУ: эндокринное; трубное и перитониальное; цервикальное; иммунологическое; психогенное; гинекологические заболевания.

ЭНДОКРИННОЕ БЕСПЛОДИЕ: ановуляция; недостаточность лютеиновой фазы: дисфункция ГГС, гиперандрогения, гиперпролактинемия, гипо- или гипертериоз; синдром лютеинизации неовулировавшего фолликула.

Эндокринное бесплодие объединяет все состояния, связанные с гормональной недостаточностью различного генеза.

СИНДРОМ ХРОНИЧЕСКОЙ АНОВУЛЯЦИИ – гетерогенная группа патологических состояний характеризующихся нарушением процессов ГГЯС.

ЭТИОЛОГИЧЕСКИЕ ФАКТОРЫ: гипоталамо-гипофизарная дисфункция; синдром поликистозных яичников; синдром истощения яичников; синдром резистентных яичников; гиперпролактинемия опухолевого и неопухолевого генеза; надпочечниковая гиперандрогения

Хроническая ановуляция сопровождается дисфункциональными маточными кровотечениями, олигоменореей, аменореей (кроме маточной формы).

НЕДОСТАТОЧНОСТЬ ЛЮТЕИНОВОЙ ФАЗЫ (НЛФ) ЦИКЛА Бесплодие при этом развивается в связи с неполноценной секреторной трансформации эндометрия, снижением перистальтической активности маточных труб вследствие дефицита прогестерона.

ЭТИОЛОГИЧЕСКИЕ ФАКТОРЫ: дисфункция ГГС, возникшая после физического или психического стресса, травм, нейроинфекции; гиперандрогения надпочечникового, яичникового, или смешанного генеза; функциональная гиперпролактинемия; воспаление придатков матки; гипо- или гипертиреоз.

СИНДРОМ ЛЮТЕИНИЗАЦИИ НЕОВУЛИРОВАВШЕГО ФОЛЛИКУЛА – преждевременная лютеинизация фолликула без овуляции, характеризующаяся циклическими изменениями секреции прогестерона и запоздалой секреторной трансформацией эндометрия. ЭТИОЛОГИЯ: стресс, гиперандрогения, гиперпролактинемия, воспалительные процессы в яичниках.

ДИАГНОСТИКА ЭНДОКРИННОГО БЕСПЛОДИЯ

1. Установление характера менструальной функции. регулярный менструальный цикл – при этом часто регистрируется неполноценность лютеиновой фазы; первичная аменорея - выраженное угнетение функции яичников; вторичная аменорея – в ее основе лежит хроническая ановуляция; опсоменорея (менструации с интервалом от 36 дней до 6 мес) НЛФ или аменорея; гипоменорея – нарушение в эндометрии или снижение функции яичников; гиперменорея; олигоменорея; полименорея; метроррагия

2. Оценка гормональной функции яичников и наличия овуляции. базальная термометрия; оценка уровня прогестерона в крови на 7 -8 день после овуляции ( норма 9 – 80 нмоль/л) оценка уровня прегнандиола в моче (норма более 3 мг/сут); биопсия эндометрия за 2 -3 дня до месячных недостаточность трансформации эндометрия; УЗИ роста фолликула и толщины эндометрия на 12 -16 день МЦ (норма м- эхо не менее 8 мм, ДФ – 18 мм)

3. Гормональный скрининг. Забор крови с 9 до 11 часов на 5 – 7 день МЦ ФСГ, ЛГ, эстадиол, тестостерон, кортизол, дегидроэпиандростерон сульфат; На 6 – 8 день второй фазы МЦ пролактин, прогестерон; уровень 17 -КС в суточной моче на 5 -7 день и 21 -22 дни МЦ; ТТГ, Т 3, Т 4;

4. Гормональные и функциональные пробы: прогестероновая – определяется уровень эстрогенной насыщенности, реакция эндометрия; кломифеновая – проводят при нерегулярном МЦ или аменореи после индуцированного МЦ; церукалом – дифференциальная диагностика между функциональной и органической гиперпролактинемией; тиролиберином – диагностика функции щитовидной железы; дексометазоновая – для уточнения генеза гиперандрогении

СИНДРОМ ЛЮТЕИНИЗАЦИИ НЕОВУЛИРОВАВШЕГОСЯ ФОЛЛИКУЛА диагностируется с помощью УЗИ и лапароскопии во вторую фазу МЦ. Имеются признаки растущего фолликула перед овуляцией (20 мм). В дальнейшем отсутствие овуляции и постепенное сморщивание фолликула.

ЛЕЧЕНИЕ ЭНДОКРИННОГО БЕСПЛОДИЯ

Лечение при регулярном МЦ, при нормальном уровне пролактина, андрогенов, при исключении эндометриоза: однофазные КОК с 5 -го по 25 -й день цикла; стимуляция овуляции кломифеном с 5 -го по 9 -й день цикла, ХГ 3000 МЕ 12, 14, 16 -й день под контролем размеров яичников; гестагены (утрожестан 200 -300 мг или дюфастон 20 мг) во 2 -й фазе цикла. КОНТРОЛЬ ГИЕРСТИМУЛЯЦИИ ЯИЧНИКОВ ! стимуляция овуляции ФСГ (гонал-Ф, меродил, меногон, урофоллитропин, пергонал, хумегон) и ХГ (хориогонин, профази, прегнил) индукция суперовуляции : а-Гн. РГ и ЧМГ.

Лечение бесплодия при регулярном МЦ и недостаточном развитии половых органов: циклическая гормонотерапия; ритмическая витаминотерапия; циклическая физиотерапия; стимуляция овуляции.

Лечение бесплодия обусловленного аменореей (нормо-и гипергонадотропной) Вызвать менструальноподобную реакцию назначением КОК по 3 мес. Циклическая гормональная терапия (по показаниям). Стимуляция овуляции.

Лечение бесплодия при андрогении яичникового и надпочечникового происхождения. Дексаметазон – по 250 -125 мкг ежедневно до 6 мес. При отсутствии беременности в течении 6 мес проводят стимуляцию овуляции.

Лечение бесплодия при поликистозных яичниках. I этап –стимуляция овуляции: КЛОМИФЕН + ХГ + ГЕСТАГЕНЫ; ФСГ + ХГ; ФСГ + ЛГ + ХГ; При андрогении – дексаметазон + кломифен + ФСГ + ЛГ + ХГ. II этап – оперативное лечение (клиновидная резекция яичников с последующей стимуляцией).

Лечение бесплодия при гиперпролактинемии. ИСКЛЮЧИТЬ АДЕНОМУ ГИПОФИЗА! Бромкриптин, каберголин, циклодинон, мастодинон. В лечебную коррекцию вкючать : гепатопротекторы; метаболические препараты; иммуномодуляторы; антиоксиданты; энзимотерапия.

ТРУБНОЕ И ПЕРИТОНИАЛЬНОЕ БЕСПЛОДИЕ Среди женского бесплодия достигает 70%.

Формы трубного бесплодия выделяют: нарушение функции маточных труб; органическое поражение маточных труб; отсутствие маточных труб.

Причины функциональных нарушений МТ: воспалительные заболевания; яичниковая недостаточность; психологический стресс.

Перитониальное бесплодие - нарушение нормальных анатомических отношений вследствие формирования спаек вокруг маточных труб, маткой, листками париетальной и висцеральной брюшины. Причины спаечного процесса – воспалительные заболевания, эндометриоз.

ДИАГНОСТИКА: микробиологическое исследование; гистеросальпингография; лапароскопия.
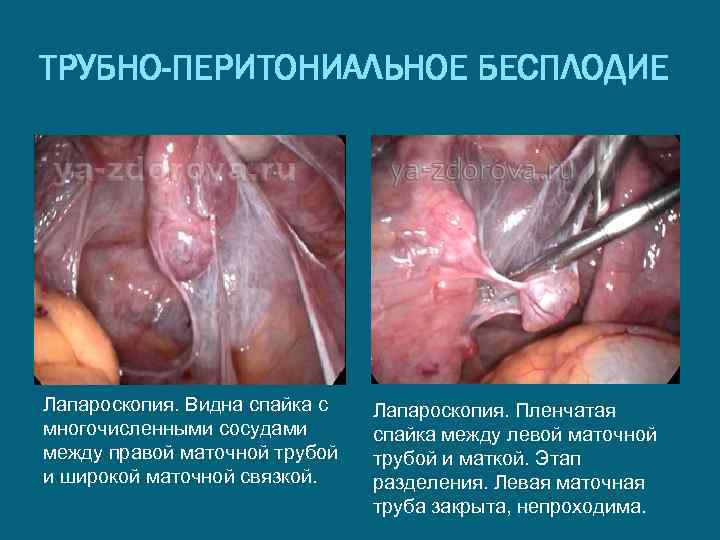
ТРУБНО-ПЕРИТОНИАЛЬНОЕ БЕСПЛОДИЕ Лапароскопия. Видна спайка с многочисленными сосудами между правой маточной трубой и широкой маточной связкой. Лапароскопия. Пленчатая спайка между левой маточной трубой и маткой. Этап разделения. Левая маточная труба закрыта, непроходима.
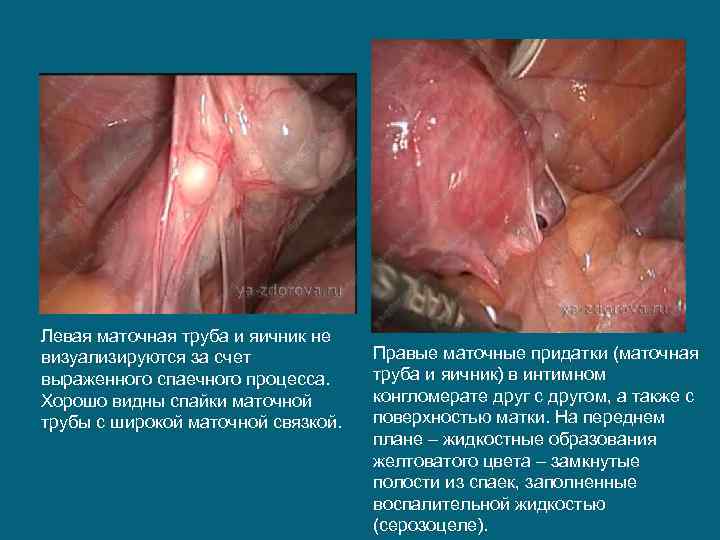
Левая маточная труба и яичник не визуализируются за счет выраженного спаечного процесса. Хорошо видны спайки маточной трубы с широкой маточной связкой. Правые маточные придатки (маточная труба и яичник) в интимном конгломерате друг с другом, а также с поверхностью матки. На переднем плане – жидкостные образования желтоватого цвета – замкнутые полости из спаек, заполненные воспалительной жидкостью (серозоцеле).
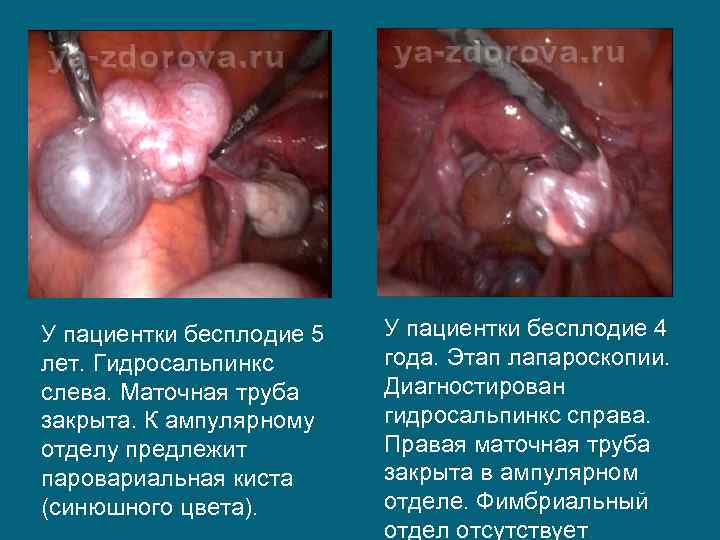
У пациентки бесплодие 5 лет. Гидросальпинкс слева. Маточная труба закрыта. К ампулярному отделу предлежит паровариальная киста (синюшного цвета). У пациентки бесплодие 4 года. Этап лапароскопии. Диагностирован гидросальпинкс справа. Правая маточная труба закрыта в ампулярном отделе. Фимбриальный отдел отсутствует.
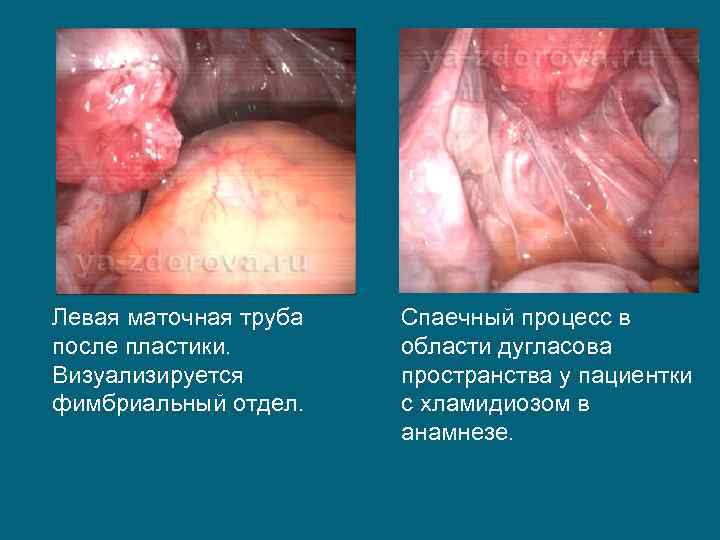
Левая маточная труба после пластики. Визуализируется фимбриальный отдел. Спаечный процесс в области дугласова пространства у пациентки с хламидиозом в анамнезе.

ЛЕЧЕНИЕ

Консервативное лечение: этиопатогенетическая терапия – элиминация возбудителя; иммунотерапия; энзимотерапия; метаболическая терапия; глюкокортикоиды; гидротубации; физиотерапия; грязевые аппликации; лечебная гимнастика; гинекологический массаж

Оперативное лечение: лапароскопия; микрохирургические операции: - фибриолизис; - сальпиголизис; - сальпингостоматопластика; - сальпинго-сальпингоанастамоз; тубэктомия.

Микрохирургические вмешательства недостаточно эффективны. При органическом поражении маточных труб рациональна тактика – тубэктомия с последующим ЭКО.

МАТОЧНАЯ ФОРМА БЕСПЛОДИЯ

Маточная форма бесплодия: врожденные дефекты – пороки развития; приобретенные пороки - результат внутриматочных вмешательств и воспалительных процессов; полипоз эндометрия; гиперплазия или аплазия эндометрия.

Диагностика: УЗИ; гистероскопия; анамнез (нмц, невынашивание, воспалительные заболевания, внутриматочные манипуляции); гормональные пробы с прогестероном, КОК – отрицательные.

Врожденные пороки развития: аномалии развития мюллеровского протока: седловидная матка; «удвоения» матки; перегородки матки; синдром Рокитанского-Кюстера. Майера.

ЛЕЧЕНИЕ синехий в полосте матки: комплексная противовспалительная терапия; введение медикаментозных средств в полость матки; разрушение спаек под контролем кольпоскопа; введение ВМК; циклическая гормонотерапия.

ИММУНОЛОГИЧЕСКОЕ БЕСПЛОДИЕ (3%) Причина иммунологического бесплодия – образование антиспермальных АТ, как у мужчин, так и у женщин. Диагноз устанавливается на основании биологических проб и специальных проб, оценивающих подвижность сперматозоидов в цервикальной слизи.

ПСИХОГЕННОЕ БЕСПЛОДИЕ Нарушение в психоэмоциональной сфере: чувство неполноценности, одиночества, приступы истерических припадков.

ВОССТАНОВЛЕНИЕ РЕПРОДУКТИВНОЙ ФУНКЦИИ ПРИ ЭНДОМЕТРИОЗЕ: оперативная лапароскопия; Гн. РГ - диферелин, золадекс. ПРИ МИОМЕ МАТКИ; консервативная миомэктомия; Гн. РГ(диферелин, золадекс); Индукция овуляции в зависимости от гормонального фона.
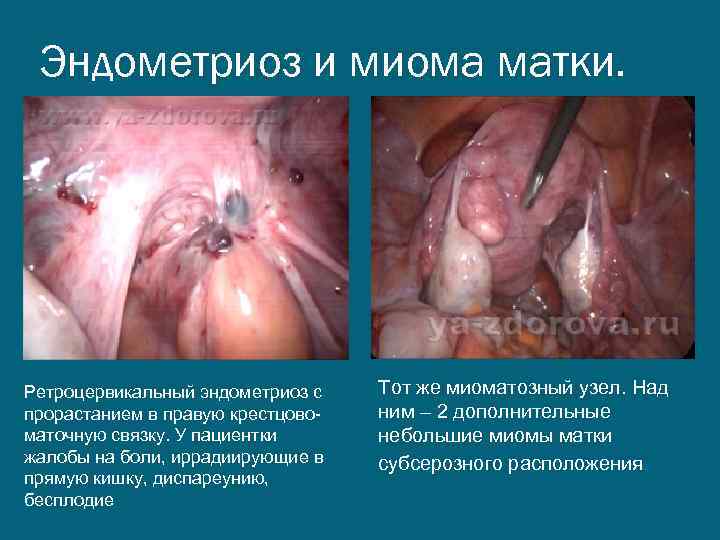
Эндометриоз и миома матки. Ретроцервикальный эндометриоз с прорастанием в правую крестцовоматочную связку. У пациентки жалобы на боли, иррадиирующие в прямую кишку, диспареунию, бесплодие Тот же миоматозный узел. Над ним – 2 дополнительные небольшие миомы матки субсерозного расположения.

АЛГОРИТМ ДИАГНОСТИКИ БЕСПЛОДИЯ: сбор анамнеза; гинекологический осмотр; спермограмма мужа; общеклиническое обследование; микробиологическое обследование (ИППП); УЗИ органов малого таза; кольпоскопия; гистеросальпингография; функциональная диагностика яичников: УЗИ на 12 – 14 – 16 день цикла; эстрадиол, пролактин, тестостерон, ФСГ, ЛГ в плазме крови; уровень прогестерона в крови, прегнандиола вмоче; гормональные пробы; по показаниям: кортизол, ДГЭА-С, инсулин, Т 3, Т 4, ТТГ, антитела к тиреоглобулину; иммунологические тесты: посткоитальный тест Шуварского-Гунера; Ig. G, Ig. A, Ig. M в цервикальной слизи; проба Курцрока-Миллера; проба Кремера-появление локальных АТ.
лекция Бесплодие.ppt