Бесплодие.pptx
- Количество слайдов: 36

Бесплодие. Доклад подготовили: Голотик Никита Кадукова Мария Пичкур Евгений
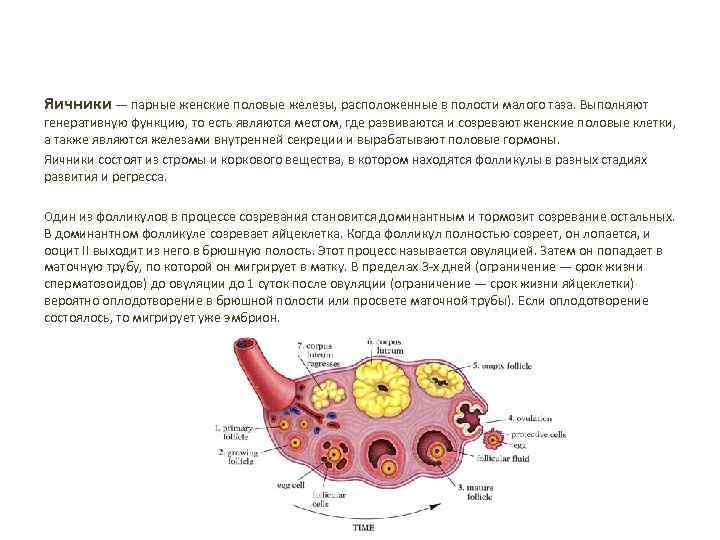
Яичники — парные женские половые железы, расположенные в полости малого таза. Выполняют генеративную функцию, то есть являются местом, где развиваются и созревают женские половые клетки, а также являются железами внутренней секреции и вырабатывают половые гормоны. Яичники состоят из стромы и коркового вещества, в котором находятся фолликулы в разных стадиях развития и регресса. Один из фолликулов в процессе созревания становится доминантным и тормозит созревание остальных. В доминантном фолликуле созревает яйцеклетка. Когда фолликул полностью созреет, он лопается, и ооцит II выходит из него в брюшную полость. Этот процесс называется овуляцией. Затем он попадает в маточную трубу, по которой он мигрирует в матку. В пределах 3 -х дней (ограничение — срок жизни сперматозоидов) до овуляции до 1 суток после овуляции (ограничение — срок жизни яйцеклетки) вероятно оплодотворение в брюшной полости или просвете маточной трубы). Если оплодотворение состоялось, то мигрирует уже эмбрион.

16 -18 ч– стадия презиготы – еще не произошло слияние генетического материала. 24 -36 ч – первое (митотическое) деление зиготы. Клетки эмбриона на данной стадии развития называются бластомерами. Начинают постепенно уплотняться межклеточные контакты. 7 сутки – эмбрионы попадают в полость матки (морула). Внутри морулы образуется полость. Когда объем полости достигает половины общего объема, эмбрион, называемый теперь бластоцистой, состоит из: • • трофобласта (внешний слой, из него формируется эктодерма); однослойного эпителия; • эмбриобласта ( дает начало мезодерме и энтодерме). По мере дальнейшего роста полости оболочка, слишком сильно истончившись, разрывается. Далее следует процесс хэтчинга (выклева) эмбриона из оболочки. Спустя почти неделю после того, как происходит оплодотворение, бластоциста получает возможность имплантироваться в эндометрий матки женщины. Нормально оплодотворенный ооцит 6 -клеточный эмбрион хэтчинг

Матка - это непарный полый мышечный орган, в котором развивается эмбрион, вынашивается плод. • Дно матки — Это верхняя выпуклая часть матки, выступающая выше линии впадения в матку маточных труб. • Тело матки — Средняя (бо льшая) частью органа, имеет конусовидную форму. • Шейка матки — Нижняя суженная округленная часть матки. Стенка: • Периметрий (Серозная оболочка) • Миометрий (Мышечная оболочка) • Эндометрий (Слизистая оболочка) Кровоснабжение матки происходит за счет парной маточной артерии, ветвей внутренней подвздошной артерии.
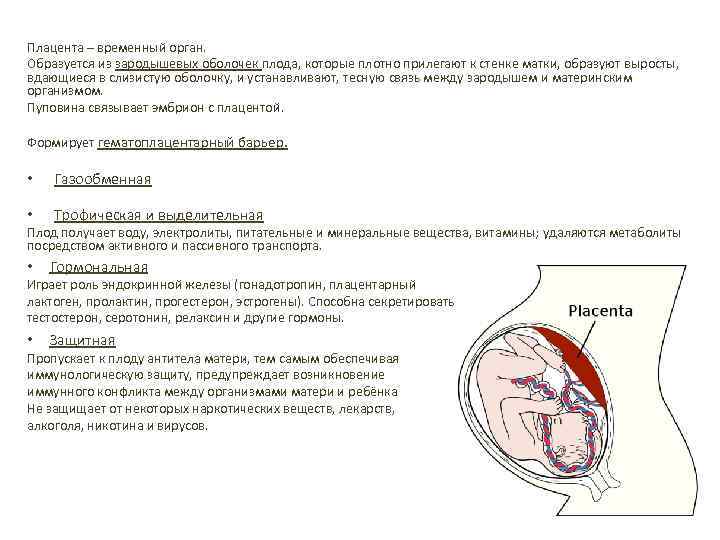
Плацента – временный орган. Образуется из зародышевых оболочек плода, которые плотно прилегают к стенке матки, образуют выросты, вдающиеся в слизистую оболочку, и устанавливают, тесную связь между зародышем и материнским организмом. Пуповина связывает эмбрион с плацентой. Формирует гематоплацентарный барьер. • Газообменная • Трофическая и выделительная Плод получает воду, электролиты, питательные и минеральные вещества, витамины; удаляются метаболиты посредством активного и пассивного транспорта. • Гормональная Играет роль эндокринной железы (гонадотропин, плацентарный лактоген, пролактин, прогестерон, эстрогены). Способна секретировать тестостерон, серотонин, релаксин и другие гормоны. • Защитная Пропускает к плоду антитела матери, тем самым обеспечивая иммунологическую защиту, предупреждает возникновение иммунного конфликта между организмами матери и ребёнка Не защищает от некоторых наркотических веществ, лекарств, алкоголя, никотина и вирусов.

Беременность Состояние организма женщины, когда в её репродуктивных органах находится развивающийся эмбрион или плод. Беременность возникает в результате слияния женской и мужской половых клеток. 38 недель Два периода: • эмбриональный (зародышевый) - от оплодотворения до конца 8 недели эмбрионального срока. (оплодотворение, дробление, имплантация, гаструляция (образование зародышевых листков), органогенез, плацентация) • фетальный (плодный).
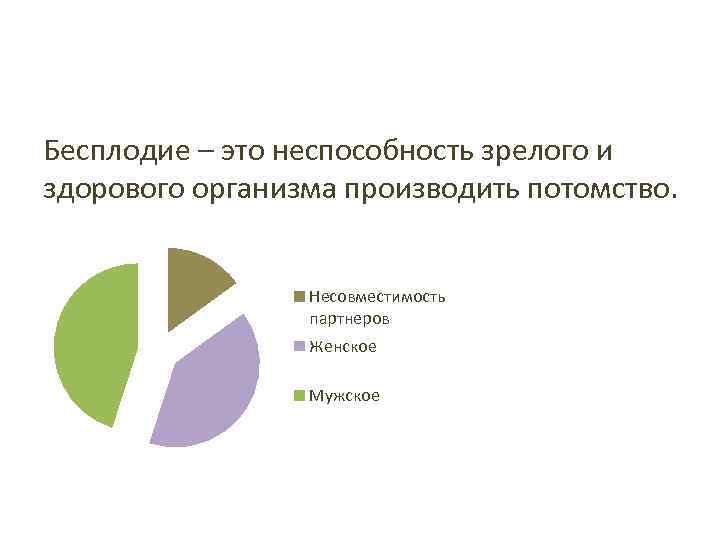
Бесплодие – это неспособность зрелого и здорового организма производить потомство. Несовместимость партнеров Женское Мужское

Классификация. На основании наличия беременности у женщины в прошлом: • первичное • вторичное Классификация на основе фактора, вызывающего бесплодие: • трубно-перитонеальное – 40 – 50% • эндокринное бесплодие – 20 – 30% Клинико-патогенетические формы эндокринного бесплодия у женщин: • недостаточность яичников (5, 7%) • гипоталамо-гипофизарная недостаточность (14, 3%) • гиперпролактинемия (22, 3%) • синдром поликистозных яичников центрального генеза (37, 2%) • надпочечникового генеза (11, 3%) • яичникового генеза (6, 1%) • гипотиреоз (3, 1%) • эндометриоз – 20 – 30% • маточный фактор – 5% • мужское бесплодие – 40 – 45% • сочетание нескольких факторов, а также мужского и женского бесплодия у одной пары – 57 – 60%.

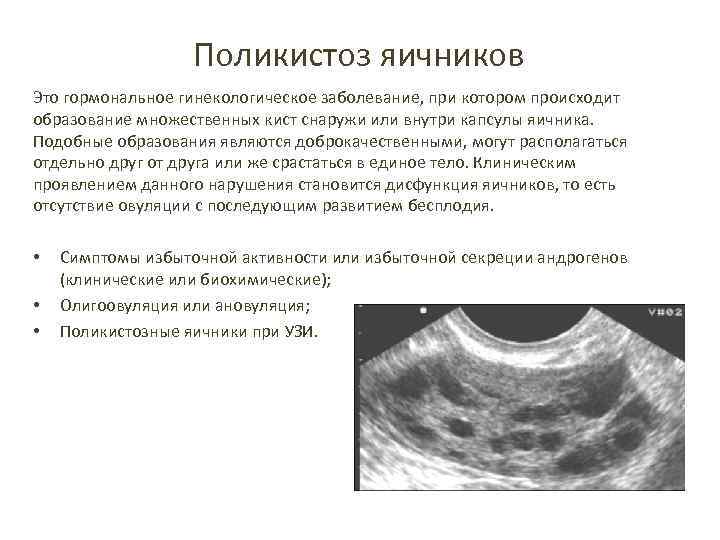
Поликистоз яичников Это гормональное гинекологическое заболевание, при котором происходит образование множественных кист снаружи или внутри капсулы яичника. Подобные образования являются доброкачественными, могут располагаться отдельно друг от друга или же срастаться в единое тело. Клиническим проявлением данного нарушения становится дисфункция яичников, то есть отсутствие овуляции с последующим развитием бесплодия. • • • Симптомы избыточной активности или избыточной секреции андрогенов (клинические или биохимические); Олигоовуляция или ановуляция; Поликистозные яичники при УЗИ.
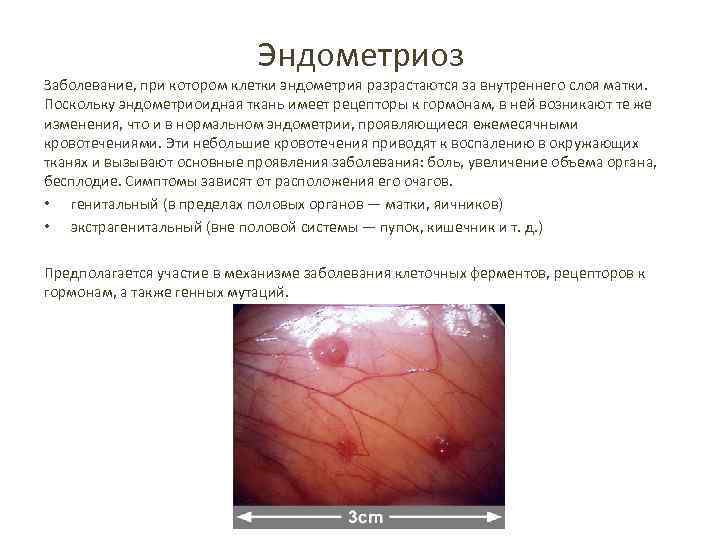
Эндометриоз Заболевание, при котором клетки эндометрия разрастаются за внутреннего слоя матки. Поскольку эндометриоидная ткань имеет рецепторы к гормонам, в ней возникают те же изменения, что и в нормальном эндометрии, проявляющиеся ежемесячными кровотечениями. Эти небольшие кровотечения приводят к воспалению в окружающих тканях и вызывают основные проявления заболевания: боль, увеличение объема органа, бесплодие. Симптомы зависят от расположения его очагов. • генитальный (в пределах половых органов — матки, яичников) • экстрагенитальный (вне половой системы — пупок, кишечник и т. д. ) Предполагается участие в механизме заболевания клеточных ферментов, рецепторов к гормонам, а также генных мутаций.
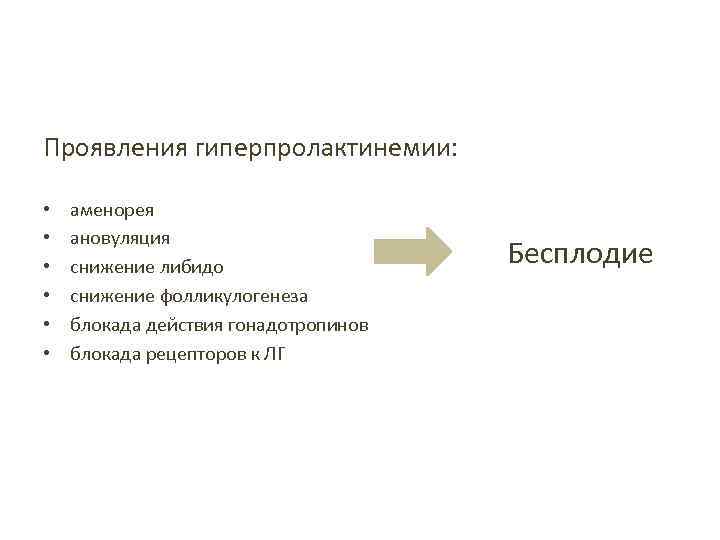
Проявления гиперпролактинемии: • • • аменорея ановуляция снижение либидо снижение фолликулогенеза блокада действия гонадотропинов блокада рецепторов к ЛГ Бесплодие

Органические поражения гипоталамогипофизарной системы: • • • Опухоли гипоталамуса, гипофиза, III желудочка Краниофарингиомы Инфекционно-воспалительные поражения Нарушения кровообращения , травмы, облучение, интоксикация Генетические факторы- синдром офалькто-генитальной дисплазии
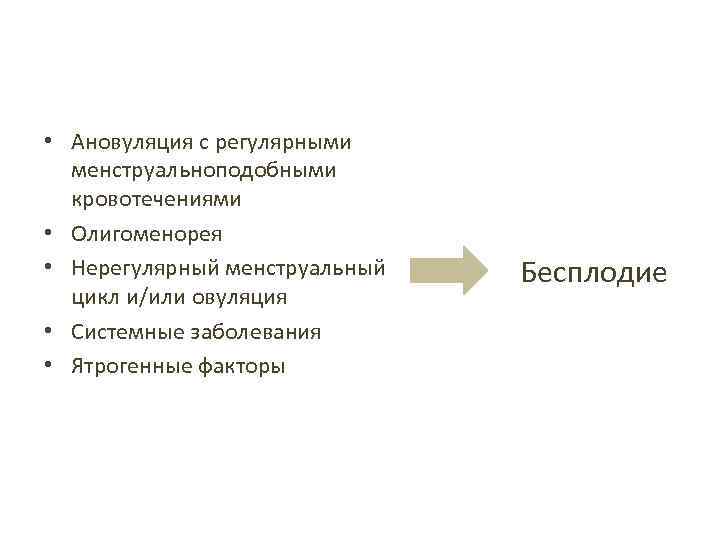
• Ановуляция с регулярными менструальноподобными кровотечениями • Олигоменорея • Нерегулярный менструальный цикл и/или овуляция • Системные заболевания • Ятрогенные факторы Бесплодие
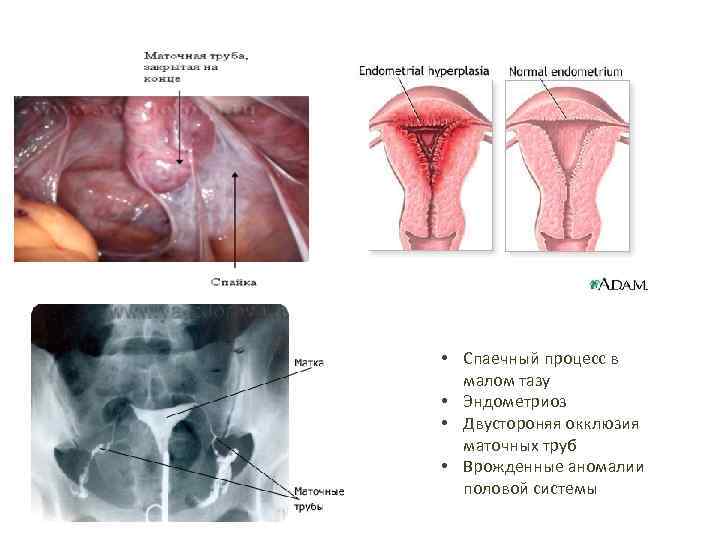
• Спаечный процесс в малом тазу • Эндометриоз • Двустороняя окклюзия маточных труб • Врожденные аномалии половой системы
Для диагностики требуются анализы: • УЗИ (малого таза, молочных желез, щитовидной железы и других органов); • обследование на «скрытые» инфекции; • определение гормонального уровня; • контроль ректальной температуры; • гистеросальпингография; • гистероскопия; • лапароскопия; • проба на совместимость; • посткоитальный тест ; • анализ крови; • анализы на ВИЧ, гепатит А, В, С.

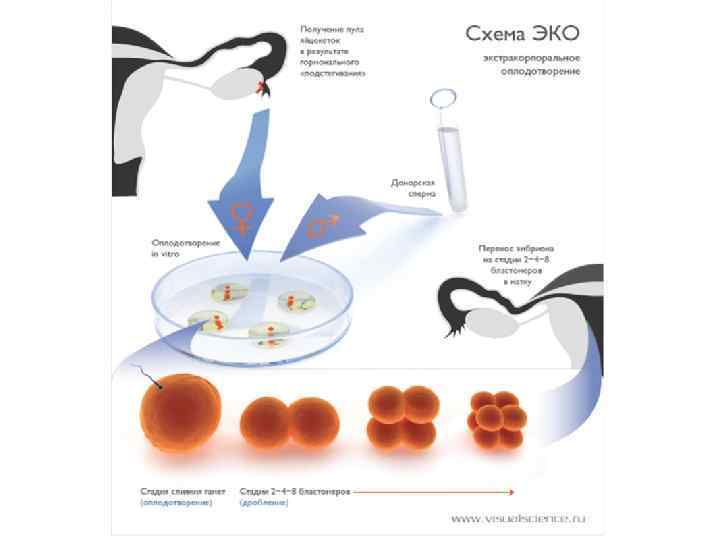
Методы лечения. • Запланированное сношение (в случае отсутствия патологий, основан на определении овуляции) • Гормональная терапия (в случае гормональных нарушений или нарушений функций одних лишь яичников) • Внутриматочная инсеминация • ЭКО (экстракорпональное оплодотворение) • Трансплантация гамет в фаллопиевы трубы • Внутрицитоплазматическая инъекция сперматозоидов

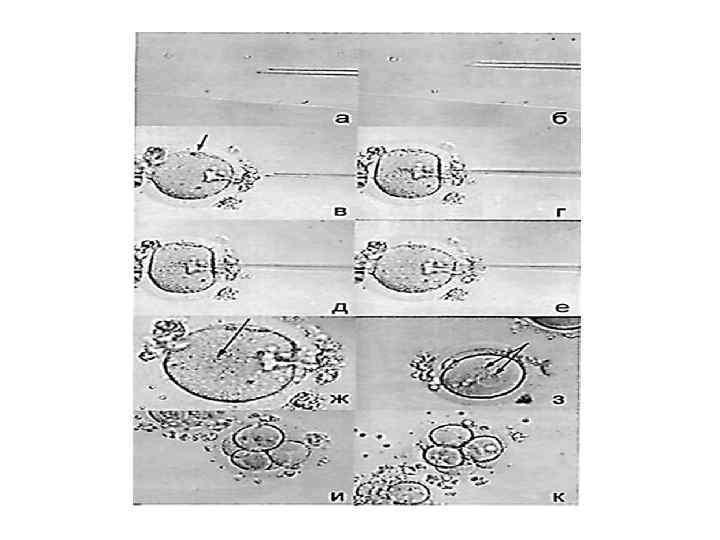
ИКСИ Intra. Cytoplasmic Sperm Injection, введение сперматозоида в цитоплазму, интрацитоплазматическая инъекция сперматозоида — метод лечения бесплодия, один из вспомогательных методов искусственного оплодотворения (ЭКО). Процедуру ИКСИ при ЭКО используют, когда присутствует хотя бы одно обстоятельство: • снижено количество сперматозоидов в сперме; • снижена подвижность сперматозоидов в сперме; • много патологических сперматозоидов в сперме; • в сперме содержатся антиспермальные антитела (АСАТ); • недиагносцируемые патологии сперматозоидов или яйцеклеток. Процедуру ИКСИ проводят под микроскопом. Для манипуляции с яйцеклеткой и сперматозоидом используют стеклянные микроинструменты — микроиглу и микроприсоску (удерживающий капилляр). Микроинструменты присоединены к микроманипуляторам. Для ИКСИ врач-эмбриолог старается отобрать наиболее быстрый и морфологически наиболее нормальный сперматозоид. Его обездвиживают ударом микроиглы (перебивают хвост) и засасывают в микроиглу. Затем, удерживая яйцеклетку на микроприсоске, прокалывают оболочку яйцеклетки микроиглой и вводят внутрь нее сперматозоид.
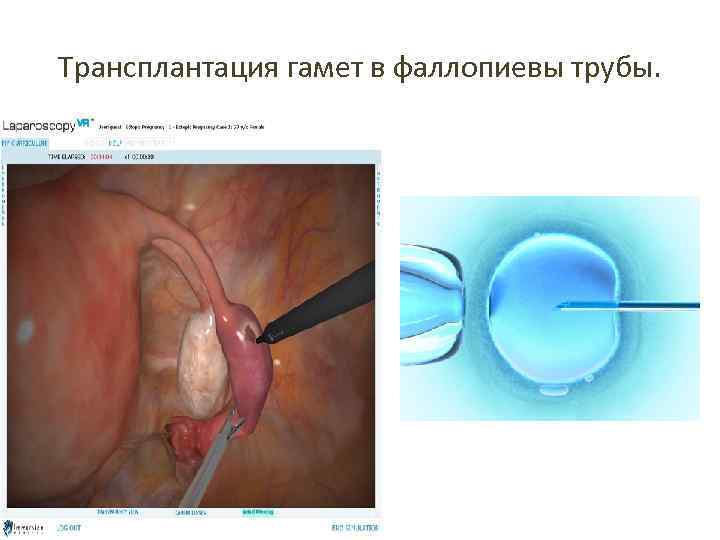
Трансплантация гамет в фаллопиевы трубы.
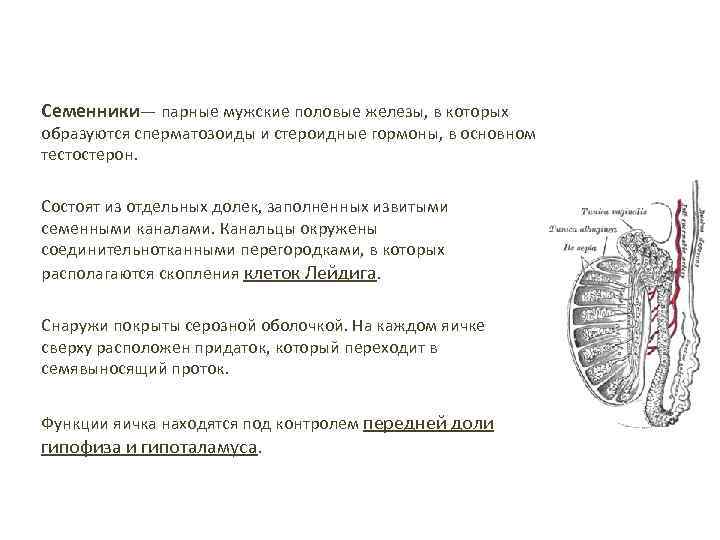
Семенники— парные мужские половые железы, в которых образуются сперматозоиды и стероидные гормоны, в основном тестостерон. Состоят из отдельных долек, заполненных извитыми семенными каналами. Канальцы окружены соединительнотканными перегородками, в которых располагаются скопления клеток Лейдига. Снаружи покрыты серозной оболочкой. На каждом яичке сверху расположен придаток, который переходит в семявыносящий проток. Функции яичка находятся под контролем передней доли гипофиза и гипоталамуса.

Семенные пузырьки • Располагаются по задней поверхности простаты по бокам от неё, сзади от мочевого пузыря, спереди от прямой кишки. К ним подходят семявыносящие протоки. Ткань семенного пузырька имеет ячеистую структуру. • • Функции • Секреция фруктозы. Фруктоза служит источником энергии для поддержания жизнеспособности и подвижности спермиев. • Участие в механизме семяизвержения — содержимое семенных пузырьков и семявыносящих протоков по эякуляторным протокам поступает в мочеиспускательный канал. • При нереализованном половом возбуждении спермии попадают в семенные пузырьки, где могут поглощаться спермиофагами. Предстательная железа — непарный андрогензависимый орган. Она со всех сторон охватывает начальную часть мочеиспускательного канала. Выводные протоки предстательной железы открываются в мочеиспускательный канал. • Вырабатываемый простатой секрет, выбрасываемый во время эякуляции, содержит иммуноглобулины, ферменты, витамины, лимонную кислоту, ионы цинка и др. • Функции простаты контролируют гормоны гипофиза, андрогены, эстрогены, стероидные гормоны. Функции • Выработка секрета простаты, который является составной частью спермы. • Выработка биологически активных веществ (простагландины). • Играет роль клапана — закрывает выход из мочевого пузыря во время эрекции. • Создает ощущение оргазма за счёт развитой системы иннервации. • Величина секреции резко усиливается под влиянием парасимпатических импульсов и андрогенов.

Мужское бесплодие • • Заболевания, передающиеся половым путем Расширение вен семенного канатика (варикоцеле) Непроходимость семявыносящих канальцев Гормональные нарушения

Виды мужского бесплодия: Секреторная форма Внешние Инфекции половых путей: хламидии, микоплазмы, уреаплазмы, трихомонады, гонококки и др. Внутренние • недостаточность функции гипоталамуса и гипофиза, проявляющаяся недостатком ФСГ и ЛГ; • врожденные генетические дефекты и аномалии развития; • варикоцеле и др.
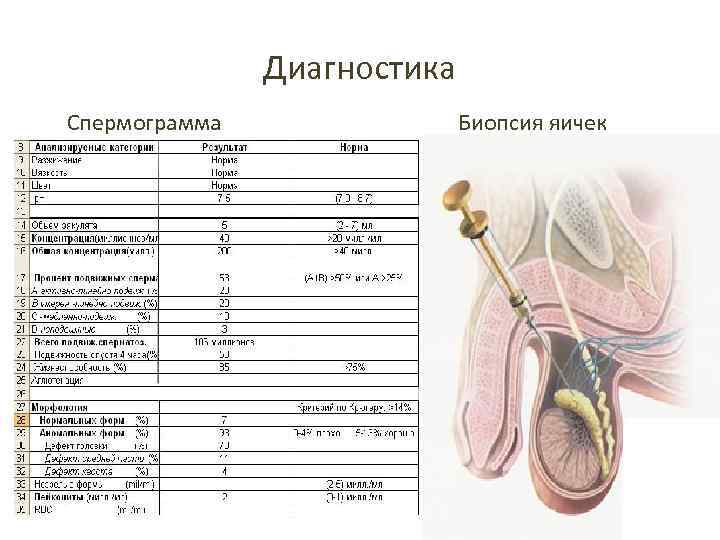
Диагностика Спермограмма Биопсия яичек

Лечение • Антибиотики-не менее 3 -х недель со сменой 2 -3 препаратов. • Гормональные препараты. • Хирургическое вмешательство.

Спермограмма Основная составляющая – микроскопический анализ, при котором определяют • количество сперматозоидов, • подвижность сперматозоидов, • морфологические характеристики сперматозоидов, • количество и типы лейкоцитов, • количество и типы незрелых клеток сперматогенеза и пр. Обязательно фиксируются макроскопические параметры: • объем спермы, • цвет, • время разжижения и вязкость эякулята, • p. H. Иногда дополнительно проводят биохимический анализ эякулята, при котором наиболее часто исследуют содержание в сперме фруктозы, цинка, альфа-глюкозидазы, L-карнитина. По результатам спермограммы можно выявить • Тератозооспермию – снижение содержания сперматозоидов нормального строения менее 30%; • Азооспермию – отсутствие сперматозоидов в эякуляте; • Олигозооспермию – снижение концентрации сперматозоидов менее 20 млн в 1 мл; • Астенозооспермию – снижение скорости и изменение направления движения сперматозоидов в эякуляте; • Аспермию — отсутствие эякулята ; • Наличие АСАТ.
Микроскопические параметры. • Для определения количества сперматозоидов используют счетные камеры, позволяющие наблюдать в микроскоп сперматозоиды в определенном объеме жидкости. Для подсчета используют либо счетные камеры для форменных элементов или для спермы. Существуют быстрые методы определения концентрации, например, подсчет сперматозоидов на предметном стекле. И компьютеризированные сперманализаторы. По предложению ВОЗ нормальный эякулят имеет не менее 20 млн сперматозоидов в 1 мл объема или не менее 40 млн во всем объеме. Состояние эякулята с меньшим количеством сперматозоидов характеризуется как «олигозооспермия» . • По подвижности сперматозоиды разделяют на 4 категории: A, B, C и D. A движутся прямолинейно со скоростью не менее 25 мкм/c, B – прямолинейно со скоростью < 25 мкм/с. Предполагается, что достичь яйцеклетку способны именно они. Эякулят считается нормальным при выполнении хотя бы одного из двух условий: 1) если доля сперматозоидов категории подвижности A не меньше 25 %, 2) если доля сперматозоидов категорий подвижности A и B в сумме не меньше 50 %. Состояние эякулята, не удовлетворяющее данным условиям, характеризуется как «астенозооспермия» . • Морфология. В сперме всегда содержится большое количество аномальных сперматозоидов. Доля аномальных сперматозоидов не должна превышать 70 % - 85 % в зависимости от метода исследования. Наиболее точным методом считается исследование окрашенного мазка. Состояние эякулята, не удовлетворяющее нормам по морфологии сперматозоидов, характеризуется как «тератозооспермия» .
Микроскопические параметры. • Жизнеспособность сперматозоидов характеризуется долей живых сперматозоидов. ВОЗ предлагает в качестве нормы жизнеспособности — не менее 50 % живых от общего числа. Таким образом, если доля подвижных сперматозоидов (категории A, B, C) 50 % и более, то нет необходимости в проведении специального исследования на жизнеспособность. Этот параметр имеет смысл исследовать при астенозооспермии. Методы оценки основаны на факте нарушения целостности наружной мембраны у клетки вскоре после ее гибели. • Содержание округлых клеток - нежгутиковых элементов спермы. Это лейкоциты и «незрелые клетки сперматогенеза» . Незрелые клетки сперматогенеза – предшественники сперматозоидов. К ним относят сперматогонии, сперматоциты первого и второго порядков и сперматиды. Количество незрелых клеток сперматогенеза не имеет диагностического значения, поскольку сильно варьируется. Повышенное содержание лейкоцитов может свидетельствовать о наличии воспалительных процессов в придаточных половых железах (предстательная железа, семенные пузырьки). Состояние эякулята с большим, чем 1 млн/мл, количеством лейкоцитов характеризуется как «лейкоцитоспермия» . Выявление лейкоцитов также имеет значение для диагностики причин азооспермии. • Обструктивная азооспермия обусловлена непроходимостью семявыносящих путей, из-за чего незрелые клетки сперматогенеза отсутствуют. • Секреторная азооспермия обусловлена подавленным сперматогенезом. Обычно присутствуют незрелые клетки сперматогенеза.

Макроскопические параметры • Неразжижение эякулята указывает на дисфункцию предстательной железы. Вязкость сперме придает гликопротеин семеногелин, образующийся в семенных пузырьках, а во время эякуляции к сперматозоидам и соку семенных пузырьков подмешивается сок предстательной железы, который содержит так называемый «специфический антиген простаты» . Этот фермент разрушает семеногелин, что приводит к разжижению спермы и предположительно переводит сперматозоиды в активное состояние (наряду с прочими факторами). • Объем эякулята менее 2 мл обычно считают не соответствующим норме, состояние такого эякулята характеризуют как «олигоспермия» . Основной объем эякуляту придают сок семенных пузырьков (2/3) и сок предстательной железы (1/3). Недостаточность объема эякулята может быть вызвана • ретроградной эякуляцией; • гипоплазией семенных пузырьков; • дисфункцией предстательной железы, • гипогонадизмом, • непроходимостью семявыбрасывающих протоков, • коротким периодом воздержания от половой жизни перед сдачей спермы для анализа. • Цвет и запах эякулята в современной медицине не имеют серьёзного диагностического значения, ихфиксация на бланке спермограммы — дань традиции. По традиционным представлениям нормальный эякулят имеет «беловато-сероватый» цвет, иногда его характеризуют как «опалесцирующий» , «мутно-белый» . Запах эякуляту придает вещество спермин, секретируемое предстательной железой.
Экскреторное бесплодие Наблюдается непроходимость семявыносящих протоков. • • различные воспаления мужских органов заболевания простаты • • врожденные аномалии в развитии мужских органов травма половых органов
Диагностика • спермограмма • УЗИ • биопсия яичек Лечение • ИКСИ • Хирургическое вмешательство
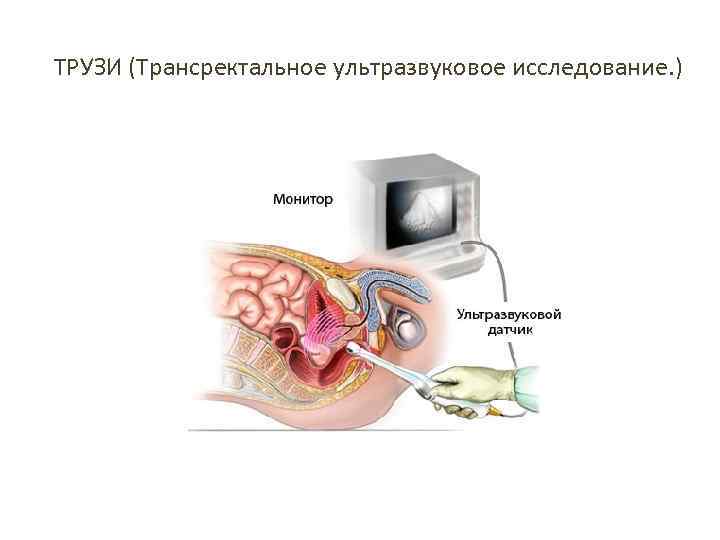
ТРУЗИ (Трансректальное ультразвуковое исследование. )

Аутоиммунное бесплодие. АСАТ – АТ против АГ сперматозоидов. Их может вырабатывать и организм мужчины против собственных сперматозоидов, и организм женщины. Распространенным признаком присутствия в сперме АСАТ является так называемая «спермагглютинация» — специфическое склеивание сперматозоидов. или «шейка к шейке» . Подобные группы склеивания иногда называют «розетки» . Выявление антиспермальных антител MAR (Mixed Antiglobulin Reaction). К капле спермы на стекле добавляют каплю суспензии силиконовых микрочастиц, связанных с антителами кролика против антител человека. Такие частицы связываются с антителами человека. Если в сперме присутствуют АСАТ, то частицы приклеиваются к сперматозоидам. Если количество сперматозоидов, несущих микрочастицы, превышает 50 %, то делают заключение о наличие в сперме «антиспермальных антител» .
Лечение Представляет большие трудности. Используется комплексный подход с применением • лазеротерапии; • ультрафиолетового облучения крови; • плазмафореза; • гормональных препаратов; • иммуномодуляторов.
Бесплодие.pptx