ЭксГ_ТИХОНОВА .pptx
- Количество слайдов: 74

Беременность и роды при экстрагенитальной патологии Доцент ТИХОНОВА Татьяна Кирилловна

Экстрагенитальная патология (ЭП) • ЭП – соматические заболевания, на фоне которых может наступить и протекать беременность, роды и послеродовый период. • ЭП выявляют у 70% беременных женщин – Из них у 86% обнаруживается только во время беременности • В настоящее время самая частая причина материнской смертности – 17 -20% Лекция № 12 2
Б е р е м е н н о с т ь Трудности диагностики Особенности ведения Акушер-гинеколог З а б о л е в а н и е Врач-специалист Лекция № 12 3

Функциональные особенности беременности • Снижение реактивности организма • Изменение функции и анатомии внутренних органов • Гиперволемическая аутогемодилюция • Дополнительная нагрузка на сердечно-сосудистую и дыхательную систему • Увеличение интенсивности секреции большинства гормонов Лекция № 12 4
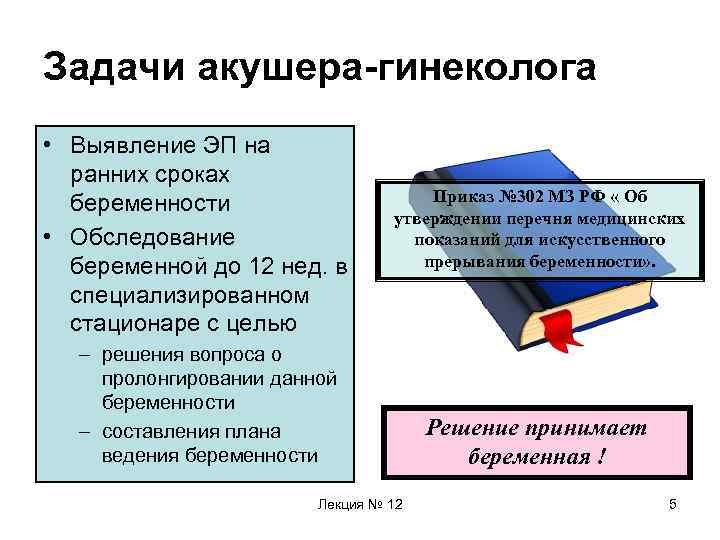
Задачи акушера-гинеколога • Выявление ЭП на ранних сроках беременности • Обследование беременной до 12 нед. в специализированном стационаре с целью Приказ № 302 МЗ РФ « Об утверждении перечня медицинских показаний для искусственного прерывания беременности» . – решения вопроса о пролонгировании данной беременности – составления плана ведения беременности Лекция № 12 Решение принимает беременная ! 5

Частота выявления у беременных • • • Анемический синдром – 40 -50% Артериальная гипертония – 7 -30% Нарушение функции почек – 8 -20% Нарушение кровообращения – 1 -3% Эндокринопатии – 0, 5 -5% Лекция № 12 6

Артериальная гипертония (АГ) • Встречается у 7 -30% беременных • Основная причина материнской и перинатальной смертности • Классификация АГ(ESH, ESC 2007): – Хроническая – Гестационная – Хроническая АГ в сочетании с гестационной гипертонией и протеинурией – Неклассифицируемая Лекция № 12 7

Хроническая артериальная гипертония • Первичная (гипертоническая болезнь) – при отсутствии причины, вызвавшей повышение АД • Вторичная (симптоматическая) – повышение АД при другой соматической патологии Повышение АД > 140/90 мм. рт. ст. до беременности или в течение первых 20 нед. беременности, которое сохраняется > 42 дней после родов Лекция № 12 8
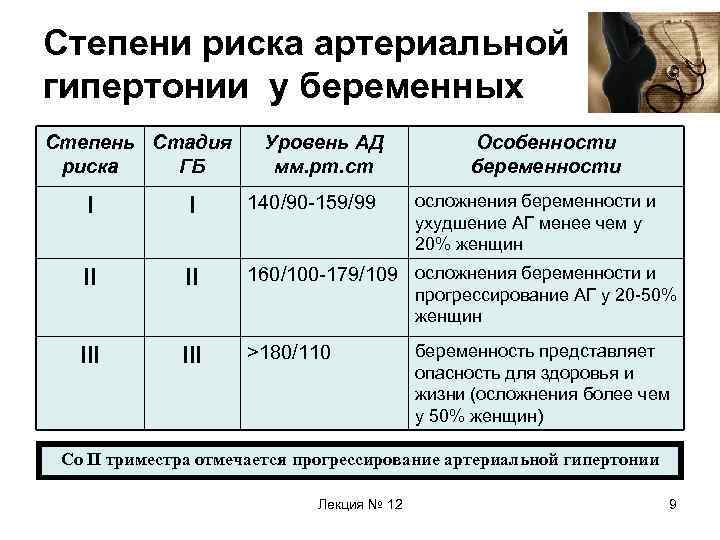
Степени риска артериальной гипертонии у беременных Степень Стадия риска ГБ Уровень АД мм. рт. ст Особенности беременности осложнения беременности и ухудшение АГ менее чем у 20% женщин I I 140/90 -159/99 II II 160/100 -179/109 осложнения беременности и III >180/110 прогрессирование АГ у 20 -50% женщин беременность представляет опасность для здоровья и жизни (осложнения более чем у 50% женщин) Со II триместра отмечается прогрессирование артериальной гипертонии Лекция № 12 9
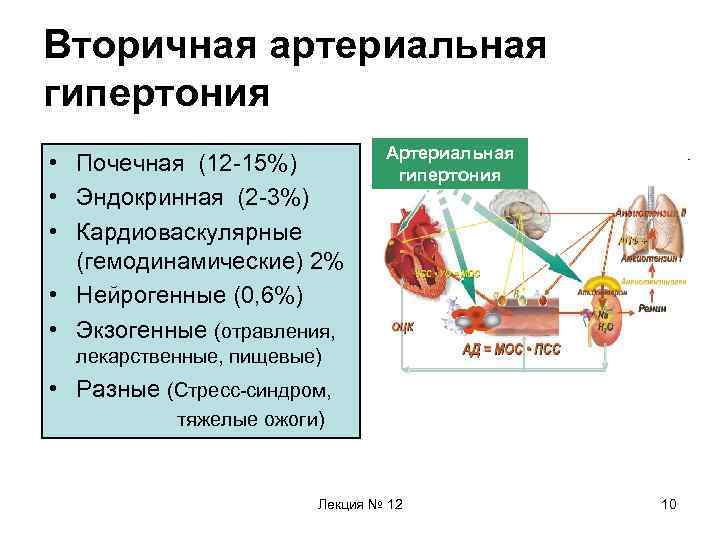
Вторичная артериальная гипертония • Почечная (12 -15%) • Эндокринная (2 -3%) • Кардиоваскулярные (гемодинамические) 2% • Нейрогенные (0, 6%) • Экзогенные (отравления, Артериальная гипертония лекарственные, пищевые) • Разные (Стресс-синдром, тяжелые ожоги) Лекция № 12 10

Осложнения беременности и родов при АГ • Раноначавшийся тяжелый поздний гестоз – Плацентарная недостаточность – Задержка внутриутробного развития плода – Хроническая внутриутробная гипоксия плода – Антенатальная или интранатальная гибель плода – ПОНРП • • • Преждевременные роды Аномалии родовой деятельности Массивные коагулопатические кровотечения в последовом и раннем послеродовом периодах Лекция № 12 11

Ведение беременности при АГ • Показаны три госпитализации: – до 12 нед. • вопрос о сохранении и ведении беременности • подбор терапии – 28 -32 нед. • обследование в период наибольших нагрузок • коррекция терапии – за 2 -3 нед. до родов • выбор тактики родоразрешения Лекция № 12 12

Гипотензивные препараты, разрешенные во время беременности • Стимуляторы адренергических рецепторов – клофелин, допегит • Вазодилататоры – апрессин • Антагонисты ионов кальция – норвакс, ломир, форидон • Спазмолитики – Но-шпа, папаверин Лечение основного заболевания при вторичной АГ Лекция № 12 13

Особенности ведения родов с хронической АГ • • Эпидуральная анестезия Ранняя амниотомия Управляемая гипотония Профилактика гипоксии плода • Укорочение 2 -го периода родов эпизиотомией • Кесарское сечение: – при прогрессировании АГ – по акушерским показаниям Лекция № 12 14
Недостаточность кровообращения (НК) у беременных • Этиологические факторы – Приобретенные пороки сердца – Врожденные пороки сердца – Болезни миокарда – Хронические заболевания легких • Клинические проявления Лекция № 12 – в конце второго триместра беременности – в родах – в послеродовом периоде 15

Факторы риска НК у беременных • Беременность ухудшает течение заболеваний сердечно-сосудистой системы, из-за – увеличения ОЦК на 4060% – увеличения УО и МО крови на 30% – учащения ЧСС – снижения ОПСС и вязкости крови – гипервентиляциеи Лекция № 12 16

Противопоказания к беременности при пороках сердца • • Активная фаза ревматизма Митральный стеноз Легочная гипертензия Недостаточность кровообращения 2 А ст Тетрада Фалло и транспозиция крупных сосудов Бактериальный эндокардит Рестеноз Травматическая недостаточность митрального клапана Лекция № 12 17
Пролапс митрального клапана • Состояние, когда одна или обе створки митрального клапана выбухают в полость левого предсердия во вторую половину систолы • Прогноз благоприятный • Роды ведут через естественные родовые пути • Выраженная степень пролапса может быть причиной НК Лекция № 12 18
Особенности течения беременности и родов при НК • Гестоз – развитие раннее – течение латентное – плохо поддается терапии • • • Анемии Невынашивание беременности Хроническая гипоксия плода ЗВУР плода Быстрые и стремительные роды (повышенный уровень простагландинов) Лекция № 12 19
Митральный стеноз • Тяжелые осложнения при беременности и в родах – – Беременность противопоказана!!! отек легкого, ТЭЛА гипертензия мерцательная аритмия • Родоразрешение только оперативное • Сроки митральной комиссуротомии – 10 -11 нед. беременности – 16 -18 нед. беременности – после 28 нед нежелательна Лекция № 12 20

Приобретенные пороки сердца • Недостаточность митрального клапана – обычно имеет благоприятный прогноз • Аортальные пороки – часто развивается лево-, а затем и правосторонняя НК У 75% женщин диагноз приобретенного порока сердца впервые устанавливается только во время беременности Лекция № 12 21

Ревматизм и ревматические пороки • Перинатальные факторы риска: – активность ревматического процесса – форма и стадия развития порока – степень компенсации кровообращения – степень легочной гипертензии – нарушение сердечного ритма – присоединение акушерской патологии • Ревматический процесс у беременных имеет Лекция № 12 – затяжное течение и/или – латентное течение – критические периоды • до 14 нед. беременности, • 20 -32 нед. беременности, • послеродовый период 22

Диагностика ревматизма и пороков при беременности • Сложность диагностики связана с: • Признаки активности ревматима – отсутствием выраженных клинических проявлений – изменениями сердечнососудистой системы – Лейкоцитоз со сдвигом формулы влево; – Снижение количества ретикулоцитов; – Рост титра • тахикардия, • положение сердца, • систолический шум • анти-стрептолизина-О > 1: 1800 • антител к гиалуронидазе > 1: 1000; – изменениями крови • лейкоцитоз, • рост СОЭ – Признаки по ЭКГ, УЗИ, ФКГ Лекция № 12 23
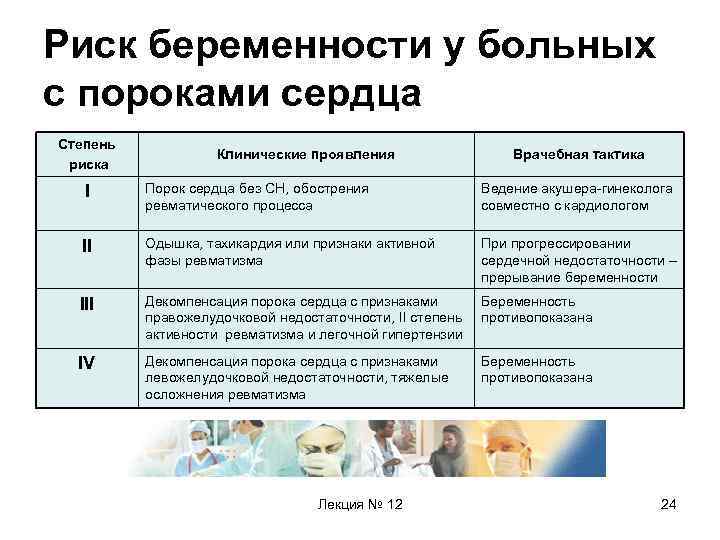
Риск беременности у больных с пороками сердца Степень риска Клинические проявления Врачебная тактика I Порок сердца без СН, обострения ревматического процесса Ведение акушера-гинеколога совместно с кардиологом II Одышка, тахикардия или признаки активной фазы ревматизма При прогрессировании сердечной недостаточности – прерывание беременности III Декомпенсация порока сердца с признаками правожелудочковой недостаточности, II степень активности ревматизма и легочной гипертензии Беременность противопоказана IV Декомпенсация порока сердца с признаками левожелудочковой недостаточности, тяжелые осложнения ревматизма Беременность противопоказана Лекция № 12 24

Лечение ревматизма и пороков при беременности • Профилактика и/или лечение рецидива – полусинтетические пенициллины – в тяжёлых случаях – кортикостероиды – решение вопроса о вынашивании беременности • 28 -30 недель • Профилактика декомпенсации сердечнососудистой системы – – • Стационарное лечение • На ранних сроках – период наибольших гемодинамических нагрузок гликозиды диуретики вит. В, С, Е препараты калия • Дородовая 37 -38 нед. • Терапия в послеродовом периоде • Лечение хронической/острой НК Лекция № 12 25
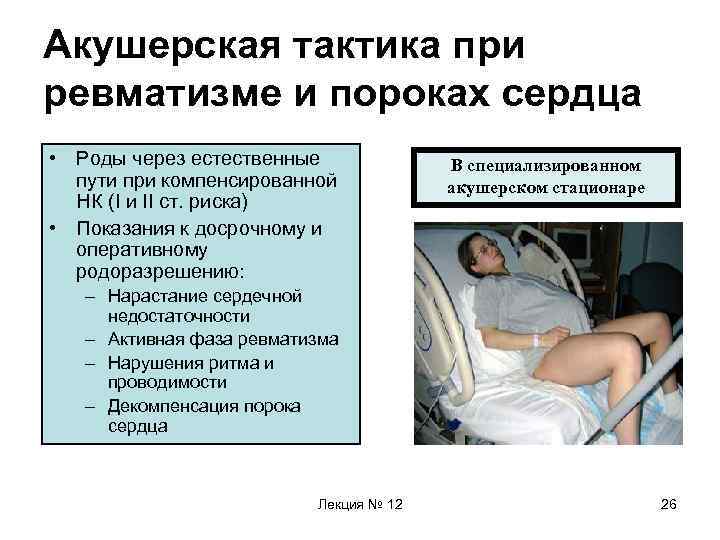
Акушерская тактика при ревматизме и пороках сердца • Роды через естественные пути при компенсированной НК (I и II ст. риска) • Показания к досрочному и оперативному родоразрешению: В специализированном акушерском стационаре – Нарастание сердечной недостаточности – Активная фаза ревматизма – Нарушения ритма и проводимости – Декомпенсация порока сердца Лекция № 12 26
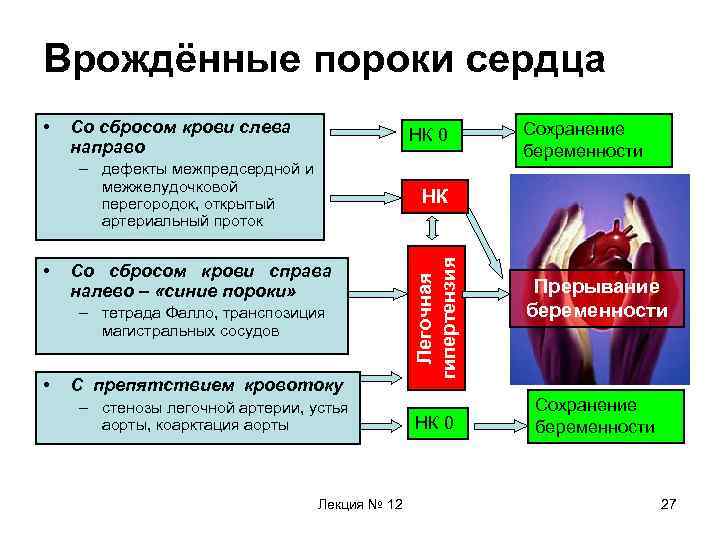
Врождённые пороки сердца Со сбросом крови слева направо НК 0 – дефекты межпредсердной и межжелудочковой перегородок, открытый артериальный проток • Со сбросом крови справа налево – «синие пороки» – тетрада Фалло, транспозиция магистральных сосудов • Сохранение беременности НК С препятствием кровотоку – стенозы легочной артерии, устья аорты, коарктация аорты Лекция № 12 Легочная гипертензия • НК 0 Прерывание беременности Сохранение беременности 27

Врождённые пороки сердца • Акушерская тактика – Роды через естественные родовые пути при НК 0 • Контроль ЭКГ и АД роженицы – Кесарское сечение при • • НК легочной гипертензии «синих» пороках коарктации аорты Лекция № 12 28

Беременность после операций на сердце • Планирование беременности – не менее чем через год после операций на сердце – при отсутствии НК • Противопоказания к вынашиванию беременности: – инфекционный эндокардит – активация ревматического процесса – рестеноз сердечного клапана Лекция № 12 29

Беременность после операций на сердце • Беременность после протезирования клапанов сердца – общие принципы ведения кардиальных больных – антикоагулянтная терапия • в I триместр – гепарин • далее – непрямые антикоагулянты • отменяется за 3 нед. до родов • Роды – После митральной комиссуротомии – через естественные родовые пути – После протезирования клапана – кесарское сечение Лекция № 12 30
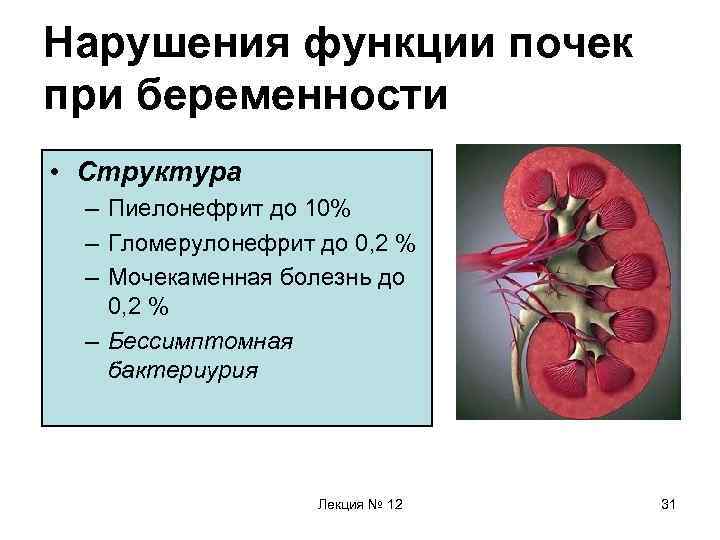
Нарушения функции почек при беременности • Структура – Пиелонефрит до 10% – Гломерулонефрит до 0, 2 % – Мочекаменная болезнь до 0, 2 % – Бессимптомная бактериурия Лекция № 12 31

Нарушения функции почек при беременности • Проблемы: – Стертая клиническая картина; • Наличие иммунодефицита; – Ограниченный выбор методов обследования и лечения – Тяжелые последствия как для матери, так и для плода – Высокая перинатальная и материнская смертность Лекция № 12 32
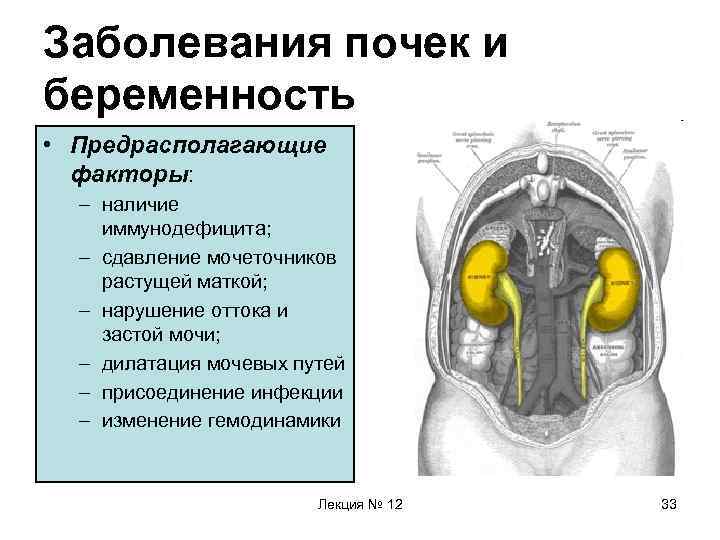
Заболевания почек и беременность • Предрасполагающие факторы: – наличие иммунодефицита; – сдавление мочеточников растущей маткой; – нарушение оттока и застой мочи; – дилатация мочевых путей – присоединение инфекции – изменение гемодинамики Лекция № 12 33
Пиелонефрит во время беременности • Степени риска : – I-я – впервые выявленный (гестационный) пиелонефрит – II-я – хронический пиелонефрит до беременности – III-я – хронический пиелонефрит единственной почки, почечная недостаточность, гипертензия. Лекция № 12 34

Хронический гломерулонефрит Степень риска Форма ГН Клинические признаки I латентная с стойкая гематурия с незначительной нормальным АД протеинурией до беременности II нефротическая массивные отеки, выраженная протеинурия, гипопротеинемия, гиперхолестеринемия, почечная недостаточность III гипертоническая смешанная азотемия вторичная гипертензия при невыраженном мочевом синдроме Лекция № 12 35
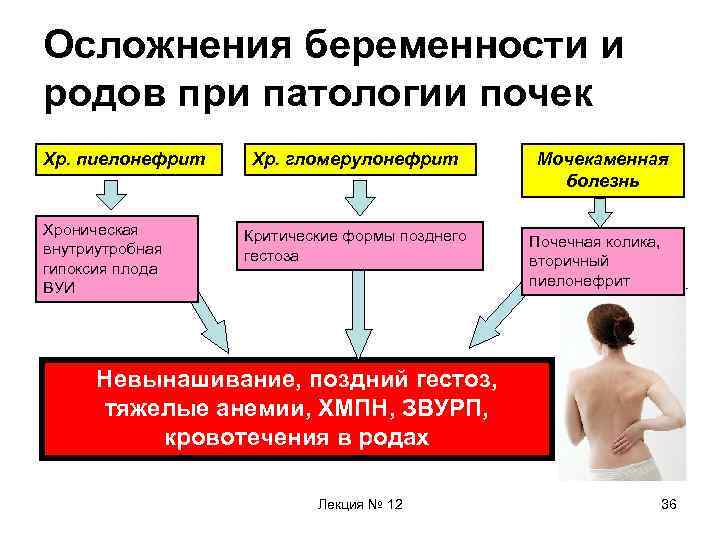
Осложнения беременности и родов при патологии почек Хр. пиелонефрит Хроническая внутриутробная гипоксия плода ВУИ Хр. гломерулонефрит Критические формы позднего гестоза Мочекаменная болезнь Почечная колика, вторичный пиелонефрит Невынашивание, поздний гестоз, тяжелые анемии, ХМПН, ЗВУРП, кровотечения в родах Лекция № 12 36
Лечение пиелонефрита при беременности • 1 этап – коррекция уродинамики: – позиционная дренирующая терапия – установка стента – чрезкожная пункционная нефростомия – открытая нефростомия. • 2 этап – выбор антибиотикотерапии и уросептика с учетом – наличия высоковирулентной грамотрицательной флоры; – снижения чувствительности флоры к антибиотикам Лекция № 12 37

Лечение хронического гломерулонефрита • Комплексная симптоматическая терапия: – диета, – гипотензивные, десенсибилизирующие препараты, – антикоагулянты, антиагреганты, – мембраностабилизаторы, антиоксиданты, – кортикостероиды по показаниям • При тяжелых формах хронического гломерулонефрита – гемодиализ Общепринятая терапия цитостатиками и иммунодепрессантами противопоказана в связи с их эмбриотоксическим действием Лекция № 12 38

Акушерская тактика при патологии почек • Ведение беременности – Определение степени риска до 12 нед; – Наблюдение у нефролога и уролога; – При обострении или прогрессировании заболевания – госпитализация в стационар; – Профилактика и лечение гестоза и плацентарной недостаточности – после 20 нед – Дородовая госпитализация при гломерулонефрите в 37 -38 нед. • Роды – Через естественные родовые пути При компенсированном течении и отсутствии осложнений беременности – Кесарево сечение по акушерским показаниям Лекция № 12 39

Прерывание беременности при хронической патологии почек • Показания – хронический пиелонефрит единственной почки; – рецидивирующий вторичный пиелонефрит с нарушением пассажа мочи – гипертоническая и смешанная формы гломерулонефрита с типичным течением заболевания: – хр. гломерулонефрит с азотемией и почечной недостаточностью; Лекция № 12 40

Досрочное родоразрешение при хронической патологии почек • Показания: – сочетанный тяжелый гестоз – нарастание фетоплацентарной недостаточности, синдром ЗВУРП – частые и недостаточно купируемые приступы почечной колики Лекция № 12 41

Анемии и анемический синдром • Анемии беременных (до 40%) • Хронические анемии (истинные): – Дефицитные: • Железодефицитные • B 12 - фолиеводефицитные • Другие дефицитные – Гемолитические: • Внутриклеточный гемолиз • Внеклеточный гемолиз • Апластические (беременность противопоказана) Лекция № 12 42
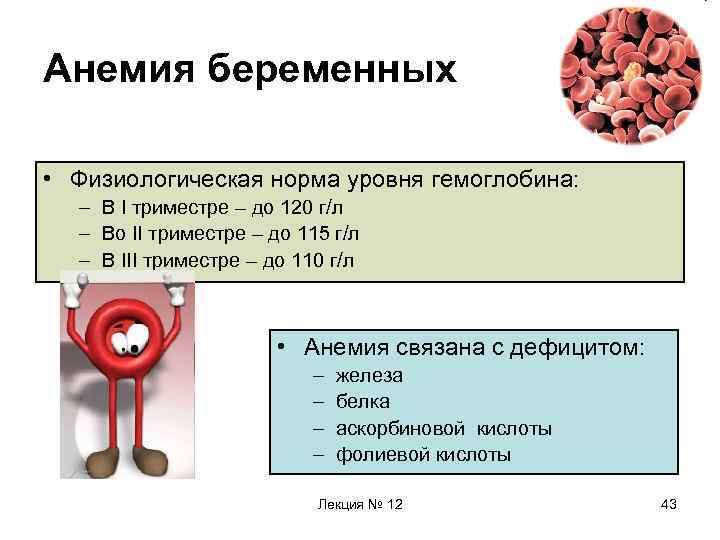
Анемия беременных • Физиологическая норма уровня гемоглобина: – В I триместре – до 120 г/л – Во II триместре – до 115 г/л – В III триместре – до 110 г/л • Анемия связана с дефицитом: – – железа белка аскорбиновой кислоты фолиевой кислоты Лекция № 12 43

Анемия – как осложнение • • • Заболеваний почек Заболеваний печени Позднего гестоза Предлежания плаценты Преждевременной отслойки нормально расположенной плаценты Лекция № 12 44

Осложнения беременности и родов при анемии • Частые простудные заболевания • Невынашивание • Плацентарная недостаточность • Задержка внутриутробного развития плода • Высокий риск – Кровотечений – Послеродовых гнойносептических заболеваний Лекция № 12 45

Лечение дефицитных анемий во время беременности • • Коррекция питания (белковая диета, свежие фрукты и овощи) Препараты двухвалентного железа: 1. Монокомпонентные (cорбифер, фенюльс, тотема) 2. Поликомпонентные: с фолиевой кислотой (гинотардиферон, ферромед) l с витаминами (Вифер, Фармамед) 3. Парентеральные (феррум-лек, эктофер) l • Профилактика и лечение невынашивания беременности, гипоксии и гипотрофии плода Лекция № 12 46

Акушерская тактика при анемиях • Роды – через естественные родовые пути • с профилактикой возможных осложнений в т. ч гипотонического кровотечения – Оперативное родоразрешение • по акушерским показаниям. • В послеродовом периоде – лечение анемии, – профилактика • инфекционных осложнений • гипогалактии Должен быть запас эритроцитарной массы, свежезамороженной плазмы Лекция № 12 47
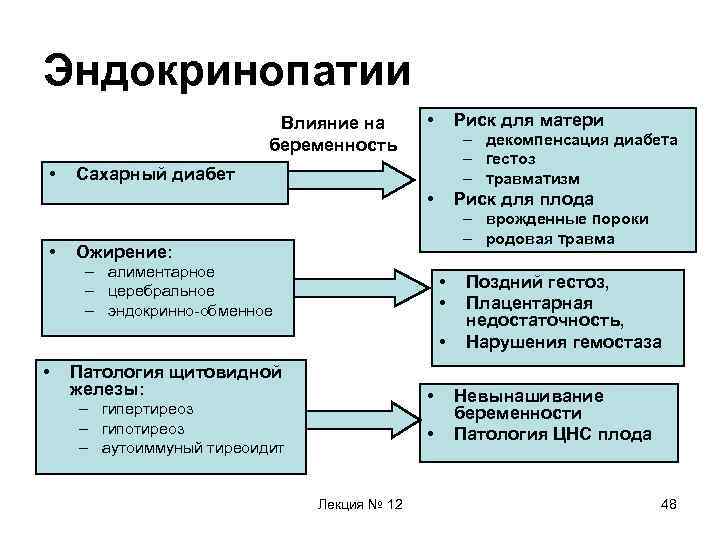
Эндокринопатии Влияние на беременность • • Риск для матери – декомпенсация диабета – гестоз – травматизм Сахарный диабет • • Риск для плода – врожденные пороки – родовая травма Ожирение: – алиментарное – церебральное – эндокринно-обменное • • Патология щитовидной железы: • – гипертиреоз – гипотиреоз – аутоиммуный тиреоидит • Лекция № 12 Поздний гестоз, Плацентарная недостаточность, Нарушения гемостаза Невынашивание беременности Патология ЦНС плода 48

Особенности ведения беременности • Обследование у эндокринолога при постановке на учет • Совместное наблюдение акушера-гинеколога, терапевта и эндокринолога – Коррекция проводимой терапии основного заболевания • Оценка перинатального риска • Профилактика – осложнений беременности – перинатальных осложнений Лекция № 12 49

Акушерская тактика • Дородовая госпитализация – Подготовка к программированным родам • Роды – Через естественные родовые пути • Контроль и коррекция состояния роженицы • Профилактика аномалий родовой деятельности • Профилактика акушерских кровотечений – Кесарское сечение по акушерским показаниям • Послеродовый период – Коррекция основного заболевания у родильницы Лекция № 12 50

Особенности течения сахарного диабета (СД) I триместр III триместр Улучшение Ухудшение Возможно улучшение Гипогликемия, повышение чувствительности тканей к инсулину (усиление утилизации глюкозы плодом) Гипергликемия, кетоацидоз, контринсулярное влияние гормонов плаценты Гипогликемия, влияние инсулина плода на организм матери и повышение потребления плодом глюкозы дозу инсулина уменьшить на 1/3 дозу инсулина увеличивают дозу инсулина уменьшают на 20 -30% Главный принцип ведения беременности – компенсация СД Лекция № 12 51

Ведение беременности при сахарном диабете • Наблюдение: – акушер-гинеколог • до 20 нед – каждые 2 нед. • с 21 нед. – еженедельно – эндокринолог • каждые 2 нед, • при осложнениях – чаще • Критерии идеальной компенсации СД при беременности: – терапевт • каждый триместр • Самоконтроль: – измерение уровня гликемии 5 -7 раз в сутки • до еды, через 2 часа после, перед сном Лекция № 12 – гликемия натощак 3, 5 -5, 5 ммоль/л; – гликемия после еды 5, 07, 8 ммоль/л – гликированный Hb < 6, 5% (определяют каждый триместр) 52

Особенности течения сахарного диабета В родах После родов Индивидуально Улучшение Вследствие родового стресса, утомления, физической работы колебания сахара в крови от гипогликемии до гипергликемии Гипогликемия до 7 -10 суток п/п, затем уровень сахара в крови достигает исходного Подбор дозы инсулина Дозу инсулина уменьшают на 2 -3 день после родов, а затем увеличивают Лекция № 12 53

Противопоказания к вынашиванию беременности • Тяжёлые формы СД со склонностью к устойчивому кетоацидозу • Диабетическая нефропатия, ретинопатия • СД у обоих супругов • Сочетание СД с туберкулёзом • Иммунизация по резус-фактору Лекция № 12 54

Из приказа № 302 МЗ РФ « Об утверждении перечня медицинских показаний для искусственного прерывания беременности» 1. 2. 3. 4. 5. 6. Активные формы туберкулеза, сифилис, ВИЧ-инфекция и др. Злокачественные новообразования. Тяжелые формы сахарного диабета, диффузный токсический зоб. Острый лейкоз, лимфогрануломатоз. Рассеянный склероз, тяжелые формы эпилепсии. Ревматические пороки сердца, врожденные пороки сердца в стадии декомпенсации. 7. Хроническая пневмония 3 стадии, стеноз трахеи или бронхов. 8. Стеноз пищевода, острая жировая дистрофия печени. 9. Острый гломерулонефрит, гидронефроз единственной почки. 10. Дерматомиозит, остеохондропатия. 11. Психозы, хронический алкоголизм, наркомания 12. ……. . …. Окончательное решение о вынашивании беременности принимает сама беременная Лекция № 12 55

Лекция № 12 56

Сахарный диабет и беременность • Риск для матери: – Прогрессирование сосудистых осложнений – Учащение кетоацидозных состояний и гипогликемий – Осложнения беременности (гестоз, многоводие, рецидивирующая инфекция) – Родовой травматизм – Послеродовые гнойносептические осложнения • Риск для плода: – макросомия; – высокая ПС (в 5 -6 раз выше) – врожденные пороки (в 2 -4 раза чаще) – родовая травма Лекция № 12 58

Формы диабета при беременности • Низкая толерантность к глюкозе – постпрандиальная (через 2 часа) гипергликемия превышает 7, 8 ммоль/л, других изменений нет • Гестационный диабет – во • Прегестационный диабет: - инсулинозависимый средней и тяжелой степени; инсулинонезависимый (легкий и среднетяжелый) - время беременности обнаружена гипергликемия натощак и постпрандиальная • • • Легкая форма – уровень сахара натощак выше 7, 7 ммоль/л, диетотерапия. Среднетяжелая форма – сахар натощак более 12, 7 ммоль/л, кетоновые тела отсутствуют, терапия инсулином в дозе не более 60 Ед в сутки, нет осложнений. Тяжелая форма – гликемия натощак более 12, 7 ммоль/л, кетоз, ретинопатия, нефроангиопатия, доза инсулина превышает 60 Ед в сутки Лекция № 12 59
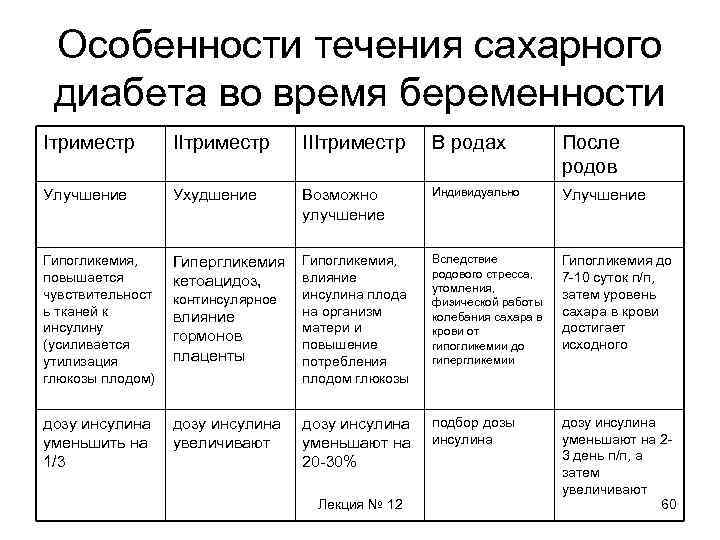
Особенности течения сахарного диабета во время беременности Iтриместр IIIтриместр В родах После родов Улучшение Ухудшение Возможно улучшение Индивидуально Улучшение Гипогликемия, повышается чувствительност ь тканей к инсулину (усиливается утилизация глюкозы плодом) Гипергликемия кетоацидоз, Гипогликемия, влияние инсулина плода на организм матери и повышение потребления плодом глюкозы Вследствие родового стресса, утомления, физической работы колебания сахара в крови от гипогликемии до гипергликемии Гипогликемия до 7 -10 суток п/п, затем уровень сахара в крови достигает исходного дозу инсулина уменьшить на 1/3 дозу инсулина увеличивают дозу инсулина уменьшают на 20 -30% подбор дозы инсулина дозу инсулина уменьшают на 23 день п/п, а затем увеличивают 60 континсулярное влияние гормонов плаценты Лекция № 12

Ведение беременности при сахарном диабете Показаны 3 госпитализации: • • • До 12 нед. (обследование, решение вопроса о возможности вынашивания беременности, подбор терапии); при сроке 20 -24 недель (подбор дозы инсулина, выявление осложнений) в 34 -36 недель для выбора тактики родоразрешения Главный принцип ведения беременностикомпенсация СД. Лекция № 12 61

Противопоказания к вынашиванию беременности: • тяжёлые формы СД со склонностью к устойчивому кетоацидозу • диабетическая нефропатия, ретинопатия • СД у обоих супругов • сочетание с туберкулёзом • иммунизация по резусфактору Лекция № 12 62

Акушерская тактика при сахарном диабете Родоразрешение в 37 -38 нед Метод родоразрешенияиндивидуальный. Предпочтительный метод – программированные роды через естественные родовые пути Показания к кесареву сечению: -тяжелый сахарный диабет и его осложнения; - крупный плод; -тяжелый поздний гестоз -гипоксия плода Лекция № 12 63

Неонатальные осложнения при сахарном диабете • Родовая травма • Респираторный дистресс-синдром • Гипогликемия • Гипокальциемия • Гипомагнезиемия • Гипербилирубинемия • Врожденные пороки Лекция № 12 64

Главная задача врача акушерагинеколога • При наличии у беременной экстрагенитальной патологии до 12 недель беременности провести обследование в условиях стационара и решить вопрос о возможности пролонгирования данной беременности и составить план ведения беременности Лекция № 12 66

Степени риска артериальной гипертонии у беременных • Степени риска во время беременности (М. М. Шехтман): • – II степень – II стадия (160/100179/109) I степень – осложнения беременности и ухудшение АГ менее чем у 20% женщин; • – III степень – III стадия (180/110 и выше), злокачественная АГ(беременность противопоказана) II степень – осложнения беременности и прогрессирование АГ у 2050% женщин; • III степень – беременность представляет опасность для здоровья и жизни (осложнения более чем у 50% женщин) – I степень – I стадия (140/90159/99) Лекция № 12 67
Лекция № 12 68
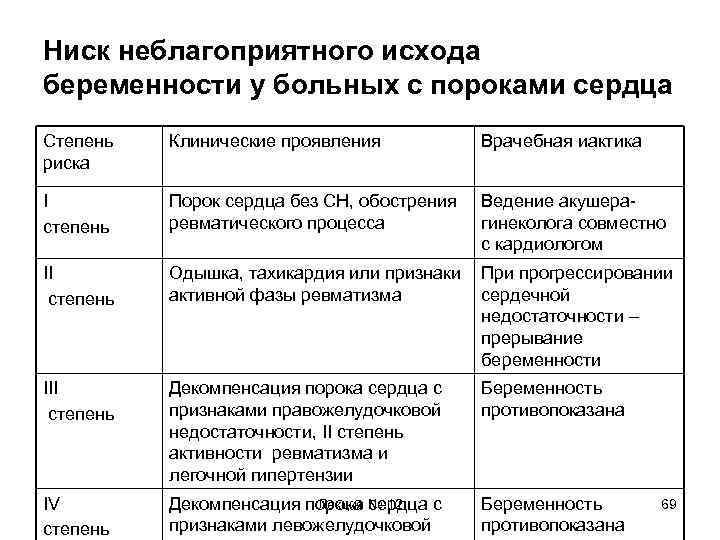
Hиск неблагоприятного исхода беременности у больных с пороками сердца Степень риска Клинические проявления Врачебная иактика I степень Порок сердца без СН, обострения ревматического процесса Ведение акушерагинеколога совместно с кардиологом II степень Одышка, тахикардия или признаки активной фазы ревматизма При прогрессировании сердечной недостаточности – прерывание беременности III степень Декомпенсация порока сердца с признаками правожелудочковой недостаточности, II степень активности ревматизма и легочной гипертензии Беременность противопоказана IV степень Лекция сердца с Декомпенсация порока № 12 признаками левожелудочковой Беременность противопоказана 69

Врождённые пороки сердца • Со сбросом крови слева направо (дефекты межпредсердной и межжелудочковой перегородок, открытый артериальный проток • Со сбросом крови справа налево (тетрада Фалло, транспозиция магистральных сосудов). • С препятствием кровотоку (стенозы легочной артерии, устья аорты, коарктация аорты). Лекция № 12 70
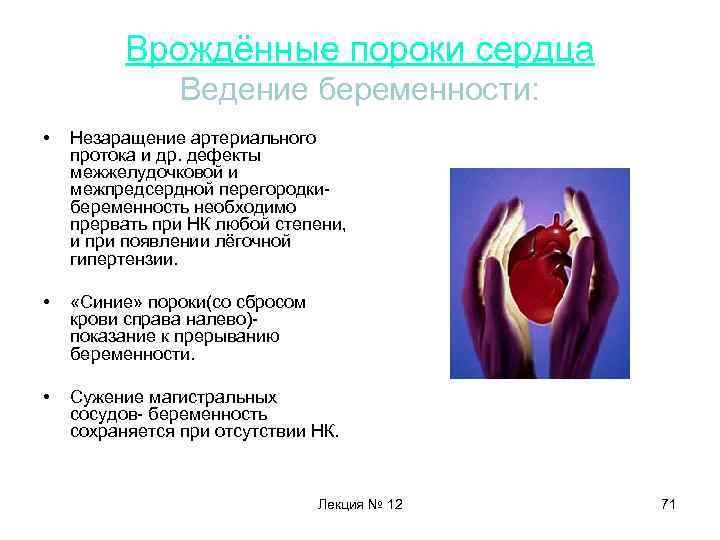
Врождённые пороки сердца Ведение беременности: • Незаращение артериального протока и др. дефекты межжелудочковой и межпредсердной перегородкибеременность необходимо прервать при НК любой степени, и при появлении лёгочной гипертензии. • «Синие» пороки(со сбросом крови справа налево)показание к прерыванию беременности. • Сужение магистральных сосудов- беременность сохраняется при отсутствии НК. Лекция № 12 71

Беременность после операций на сердце Противопоказания к вынашиванию беременности: • • • инфекционный эндокардит активация ревматического процесса рестеноз сердечного клапана Планирование беременности должно быть не менее чем через год после операций на сердце и при исчезновении всех признаков НК При беременности после протезирования клапанов сердца помимо общих принципов ведения кардиальных больных , необходима антикоагулянтная терапия (в I трим. - гепарин, далее- непрямые), которая отменяется за 3 нед. до родов Лекция № 12 72

Акушерская тактика при «оперированном сердце» 1. После митральной комиссуротомии показано вести роды через естественные родовые пути согласно общим принципам ведения ревматических больных; 2. После протезирования клапана показано родоразрешение путём операции кесарева сечения. Лекция № 12 73

Хронический гломерулонефрит Степени риска: I -латентная (с нормальным АД до беременности) II -нефротическая форма III-гипертоническая смешанная формы; присоединение хронического пиелонефрита; развитие азотемии. • стойкая гематурия с незначительной протеинурией • массивные отеки, выраженная протеинурия, гипопротеинемия, гиперхолестеринемия, почечная недостаточность • вторичная гипертензия при невыраженном мочевом синдроме Лекция № 12 74
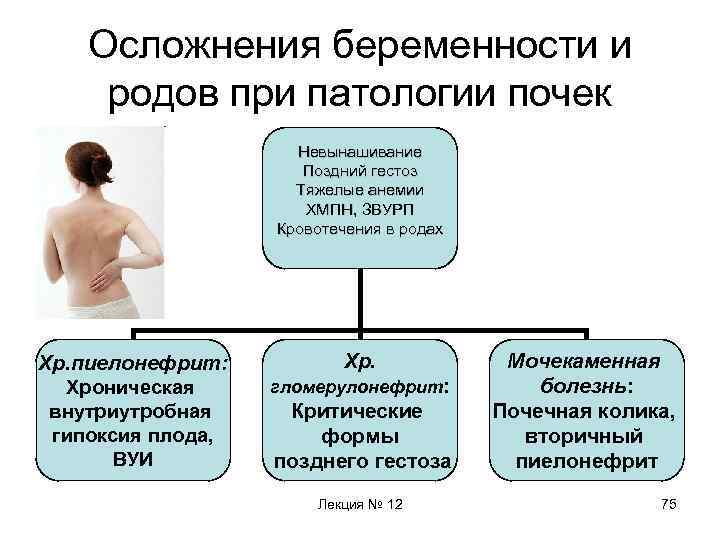
Осложнения беременности и родов при патологии почек Невынашивание Поздний гестоз Тяжелые анемии ХМПН, ЗВУРП Кровотечения в родах Хр. пиелонефрит: Хроническая внутриутробная гипоксия плода, ВУИ Хр. гломерулонефрит: Критические формы позднего гестоза Лекция № 12 Мочекаменная болезнь: Почечная колика, вторичный пиелонефрит 75
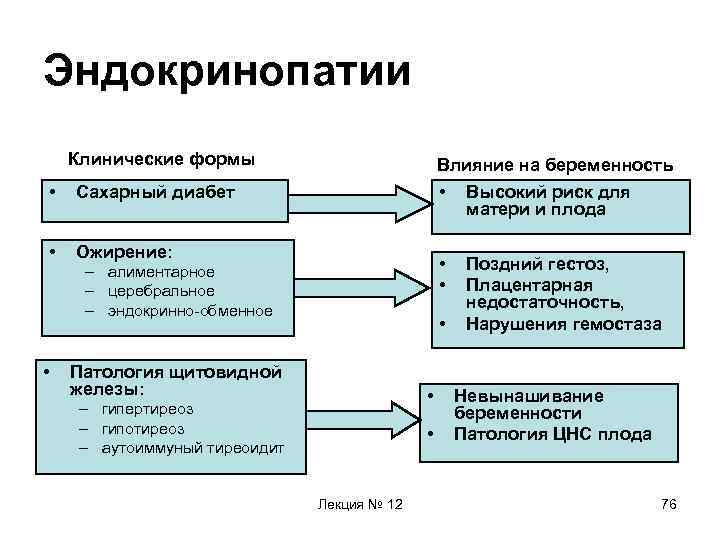
Эндокринопатии Клинические формы • Сахарный диабет • Влияние на беременность • Высокий риск для матери и плода Ожирение: • • – алиментарное – церебральное – эндокринно-обменное • • Патология щитовидной железы: • – гипертиреоз – гипотиреоз – аутоиммуный тиреоидит • Лекция № 12 Поздний гестоз, Плацентарная недостаточность, Нарушения гемостаза Невынашивание беременности Патология ЦНС плода 76
ЭксГ_ТИХОНОВА .pptx