Мол-жел-лекция.ppt
- Количество слайдов: 31

Белорусский государственный медицинский университет Военно-медицинский факультет Лекция (проф. Ю. М. Гаин) «Заболевания молочной железы» План: 1. Актуальность проблемы. 2. Эмбриология, анатомия, физиология молочной железы. 3. Классификация заболеваний моло-чной железы. 4. Особенности отдельных заболеваний. Клиника, диагностика, профилактика и лечение.

Молочная железа (mamma) – парный орган, альвеолярно-трубчатая железа. d Символ женской красоты; d Символ материнства; d Источник очень многих радостей, но и многих бед.
Эмбриология Из апокриновых потовых желез. Развитие со 2 -го мес в/утробн. жизни. На боковых пов-тях 6 -нед. плода – утолщения из 4 -6 слоёв эпителия – из них > «бугорки» (будущие МЖ). В центре бугорка > углубление ( «молочные поля» ). из к-рых в ткань железы внедряется 20 -26 эпителиальных тяжей > из них формируются протоки, открывающиеся в карманоподобное углубление кожи. В глубине эпит. тяжи разветвляются, формируют зачатки долек МЖ.

Развитие До половой зрелости – МЖ развивается одинаково у обоих полов. У мужчин – в зачаточном состоянии всю жизнь. У девочек в 11 -12 лет – увеличение в размерах (за счёт соединительнотк. стромы и жир. клетчатки) – пигментация ареолы. Нормальных размеров – в 15 -17 лет. Полное развитие МЖ – только во время беременности и лактации. Молочные ходы – сливаются в дольковые протоки – крупные выводные протоки, открывающиеся в обл. соска.
Анатомия Сложная альвеолярно-трубчатая железа (относится к железам кожи, производное эпидермиса) От 3 до 7 ребра
Кровоснабжение: а) артериальное (60% внутренняя грудная артерия. 30% - наружная грудная артерия, 10% ветви межреберных артерий) б) венозный отток – во внутренние грудные и межрёберные вены в) Лимфоотток: -от наружных квадрантов – в подмышечные ЛУ (3 -х уровней); -от внутренних – в парастернальные ЛУ; -от верхних – в надключичные ЛУ.
Анамнез (семейный, роды, аборты, расстройства менстр. цикла, начало б-ни, травма, выделения, потеря веса). Осмотр (аномалии, изменение формы, объёма, цвета кожи, положения, формы или положения соска).
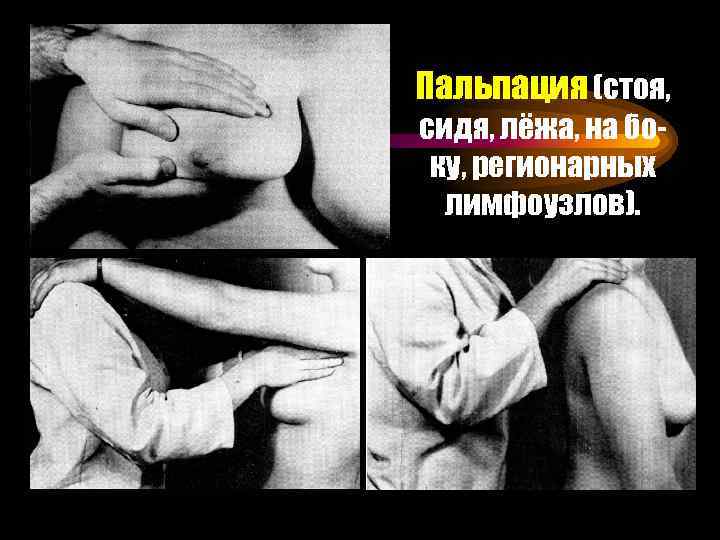
Пальпация (стоя, сидя, лёжа, на боку, регионарных лимфоузлов).

Рекомендация ВОЗ Самообследование (ряд приёмов, к-рые женщина должна проделывать ежемесячно).

Маммография (мастография) – ежегодно. Лимфография, флебография. Трансиллюминация молочной железы. Цитология мазка выделений из соска. Пункционная (аспирационная) биопсия. Термография (тепловизионная сканограмма). Сцинциграфия (скелетограмма, лимфонодулограмма). УЗИ. Компьютерная томография. Ядерно-магнитно-резонаторная томография. Диагностические вмешательства (эксцизионная биопсия, диагностическая секторальная резекция молочной железы).
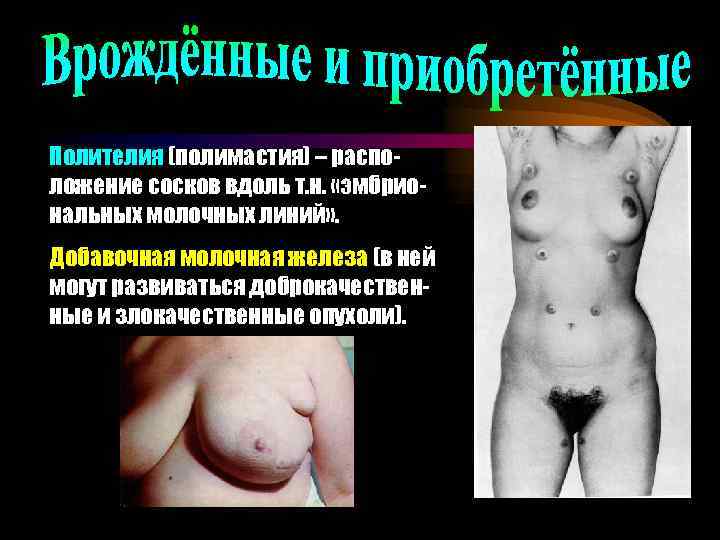
Полителия (полимастия) – расположение сосков вдоль т. н. «эмбриональных молочных линий» . Добавочная молочная железа (в ней могут развиваться доброкачественные и злокачественные опухоли).
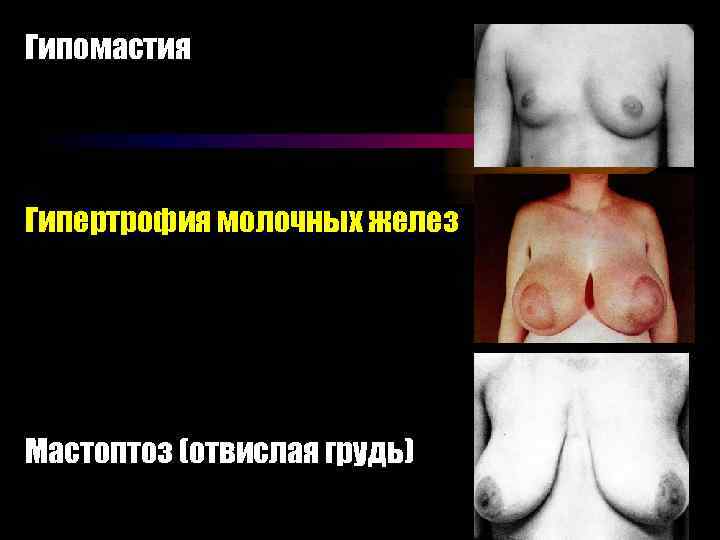
Гипомастия Гипертрофия молочных желез Мастоптоз (отвислая грудь)

Мастодиния (масталгия, б-нь Купера) – боль в грудной железе. В предменструальном периоде – дискомфорт, боли, распирание в МЖ. Причина – излишнее циклическое нагрубание МЖ, отёк и венозный за-стой стромы, увеличение МЖ в объёме более, чем на 15%. Лечение: основная терапия – лечение предменструального синдрома. Нестероидные противовоспалительные средства, диуретики, норколут, прегнин или парлодел. Фиброаденома (доброкачественная опухоль). У женщин моложе 35 лет, у 10 -15% множественные. В клинике: определяют плотно-эластическая опухоль в МЖ, не спаянное с окруж тканями. Разновидность – листовидная фиброаденома (гигантская фиброаденома. Состоящая из большого кол-ва клеточных элементов). Малигнизация – не более 1%. Лечение: секторальная резекция с экспресс-биопсией.
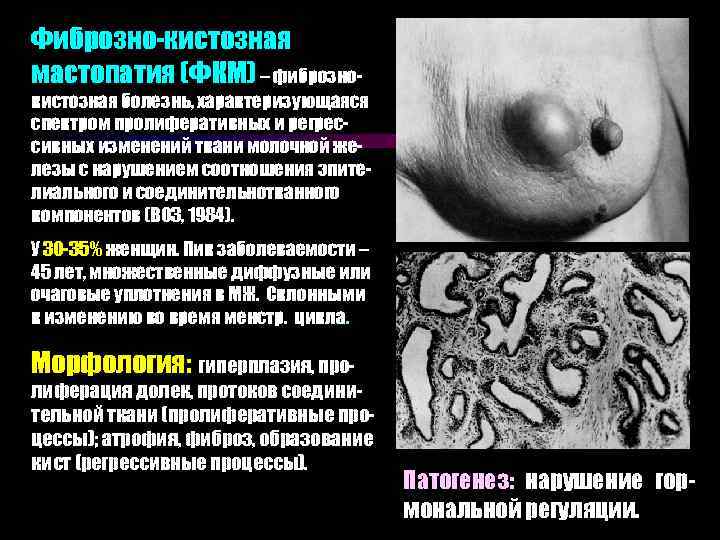
Фиброзно-кистозная мастопатия (ФКМ) – фиброзно- кистозная болезнь, характеризующаяся спектром пролиферативных и регрессивных изменений ткани молочной железы с нарушением соотношения эпителиального и соединительнотканного компонентов (ВОЗ, 1984). У 30 -35% женщин. Пик заболеваемости – 45 лет, множественные диффузные или очаговые уплотнения в МЖ. Склонными к изменению во время менстр. цикла. Морфология: гиперплазия, про- лиферация долек, протоков соединительной ткани (пролиферативные процессы); атрофия, фиброз, образование кист (регрессивные процессы). Патогенез: нарушение гормональной регуляции.

Классификация: ٭ Диффузная ФКМ -с преобладанием железистого компонента (аденоз – неосумкованная гиперплазия долек); -с преобладанием фиброзного компонента; -с преобладанием кистозного компонента; -смешанная форма. ٭ Узловая (очаговая) форма ФКМ. Риск развития рака МЖ в 3 -6 раз выше, чем в общей популяции. При выявлении атипичных клеток и рака МЖ в анамнезе – риск в 10 -15 раз выше. Клиника: болезненные тяжистости (уплотнения), увеличиваю-щиеся перед менструацией. Диагностика: клиника, пальпация, маммография, УЗИ, термо-графия, пункционная биопсия, КТ, ЯМР и др.

Лечение ФКМ диффузной формы консервативное (микродозы йода, геста-гены – производные тестостерона, антипролактиновые препараты – бромокриптин, витамины, пища, исключающая метил-ксантины – чай, кофе, шоколад. Эксцизионная биопсия (секторальная резекция) показана при: -рецидиве образования или не исчезающее при консервативной терапии; -выделениях из соска геморрагического характера или в выделениях имеются атипичные клетки; -узловых формах ФКМ. Простая мастэктомия показана при наличии плотного фиброзного образования, содержащая атипичные клетки, при отягощённом семейном анамнезе.
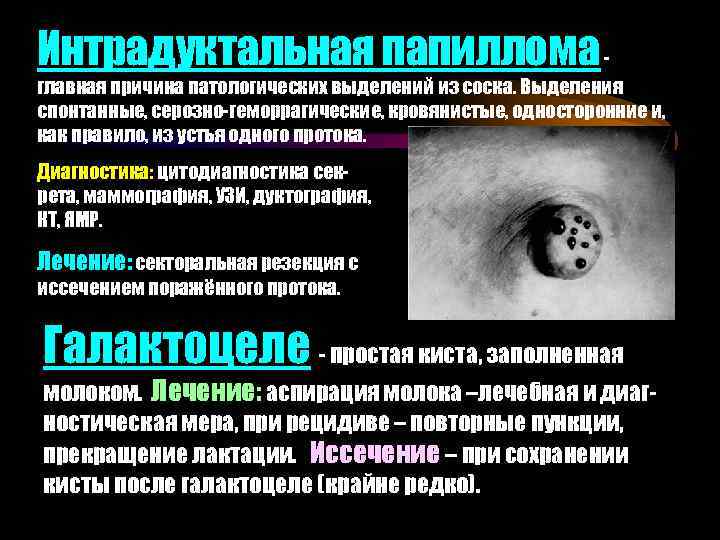
Интрадуктальная папиллома - главная причина патологических выделений из соска. Выделения спонтанные, серозно-геморрагические, кровянистые, односторонние и, как правило, из устья одного протока. Диагностика: цитодиагностика секрета, маммография, УЗИ, дуктография, КТ, ЯМР. Лечение: секторальная резекция с иссечением поражённого протока. Галактоцеле - простая киста, заполненная молоком. Лечение: аспирация молока –лечебная и диагностическая мера, при рецидиве – повторные пункции, прекращение лактации. Иссечение – при сохранении кисты после галактоцеле (крайне редко).

Эктазия протоков характеризуется расширением субареолярных протоков. Клиника: патологические (серозно-геморрагические) выделения из соска), втяжение соска, пальпация ретроальвеолярного образования, рецидивирующий мастит (нелактационного характера). Диагностика: клиника, дуктография, УЗИ, маммография, КТ, ЯМР, цитодиагностика. Дифференциальная диагностика: рак Педжета, интрадуктальная папиллома, киста МЖ, фиброзно-кистозная мастопатия. Лечение: субареолярное иссечение эктазированных протоков. Болезнь Мондора (тромбоз, тромбофлебит торакоэпигастральной вены). Клиника: Грудинно-надчревная вена, болезненна, тверда, тяжевидна. С-м Фавра – образования втяжения по ходу вены при натягивании кожи. Прогноз благоприятный. Лечение: консервативное.

Семейный анамнез (рак МЖ в пременопаузе у близких родственников). Раннее менархе. Позднее наступление менопаузы. Поздние первые роды (позже 30 лет). Фиброкистоз и участки атипической гиперплазии в МЖ. Мутации генов BRCA-1, BRCA-2, BRCA-3. После родов – кратковременное кормление грудью (отсутствие лактации).
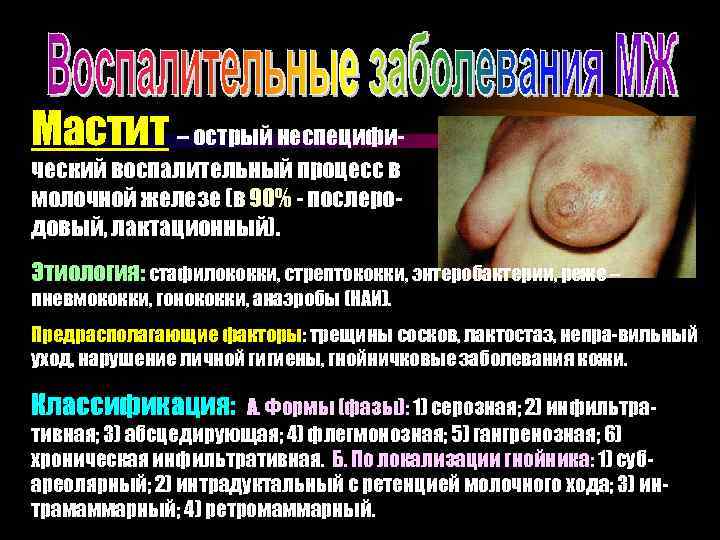
Мастит – острый неспецифический воспалительный процесс в молочной железе (в 90% - послеродовый, лактационный). Этиология: стафилококки, стрептококки, энтеробактерии, реже – пневмококки, гонококки, анаэробы (НАИ). Предрасполагающие факторы: трещины сосков, лактостаз, непра-вильный уход, нарушение личной гигиены, гнойничковые заболевания кожи. Классификация: А. Формы (фазы): 1) серозная; 2) инфильтративная; 3) абсцедирующая; 4) флегмонозная; 5) гангренозная; 6) хроническая инфильтративная. Б. По локализации гнойника: 1) субареолярный; 2) интрадуктальный с ретенцией молочного хода; 3) интрамаммарный; 4) ретромаммарный.

1. Серозный мастит: повышение температуры до 38 -39 о. С, боли в МЖ, её увеличение. Контуры сохранены, кожа над зоной воспаления не изменена. 2. Острый инфильтративный мастит: повышение температуры тела до 39 -40 о. С, МЖ увеличена, резко болезненна, инфильтрат, кожа над ним гиперемирована. Озноб, слабость, потливость, бессонница. Головная боль, лейкоцитоз, «сдвиг» , ускорение СОЭ до 30 -45 мм/час. Подмышечныйлимфаденит. 1111111111111 3. Абсцедирующий мастит: то же, что и 2. , но более выраженная, над инфильтратом – размягчение (флюктуация), более выраженные признаки токсико-резорбтивной лихорадки. 11111111 4. Флегмонозный мастит: повышение температуры до 38 -40 о. С, септические явления (ССВО), МЖ увеличена, кожа гиперемирована, «лоснится» , с цианотичным оттенком, резко болезненна, вены расширены, лимфангит, сосок втянут (в процесс вовлечена вся МЖ). Гиперлейкоцитоз, «сдвиг» , СОЭ 60 -70 мм/час, падение гемоглобина, олигоурия, «токсическая моча» .
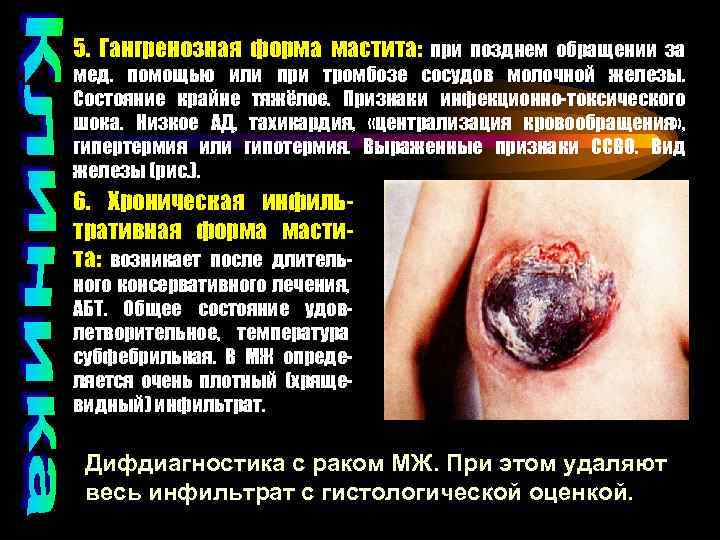
5. Гангренозная форма мастита: при позднем обращении за мед. помощью или при тромбозе сосудов молочной железы. Состояние крайне тяжёлое. Признаки инфекционно-токсического шока. Низкое АД, тахикардия, «централизация кровообращения» , гипертермия или гипотермия. Выраженные признаки ССВО. Вид железы (рис. ). 6. Хроническая инфильтративная форма мастита: возникает после длитель- ного консервативного лечения, АБТ. Общее состояние удовлетворительное, температура субфебрильная. В МЖ определяется очень плотный (хрящевидный) инфильтрат. Дифдиагностика с раком МЖ. При этом удаляют весь инфильтрат с гистологической оценкой.
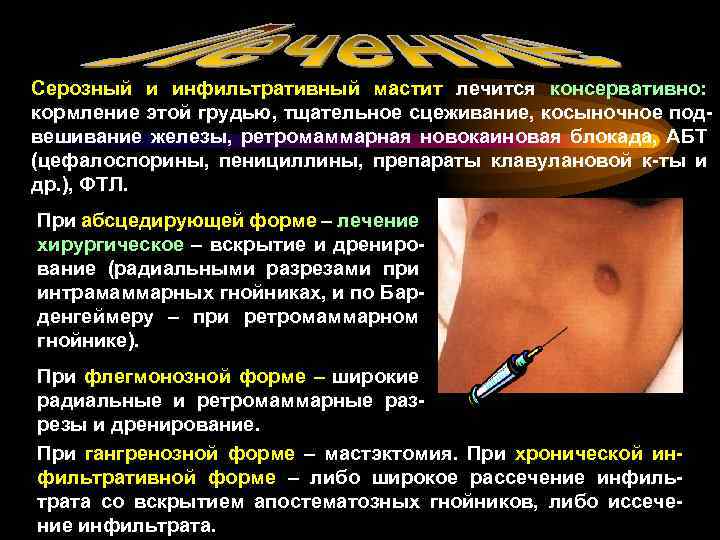
Серозный и инфильтративный мастит лечится консервативно: кормление этой грудью, тщательное сцеживание, косыночное подвешивание железы, ретромаммарная новокаиновая блокада, АБТ (цефалоспорины, пенициллины, препараты клавулановой к-ты и др. ), ФТЛ. При абсцедирующей форме – лечение хирургическое – вскрытие и дренирование (радиальными разрезами при интрамаммарных гнойниках, и по Барденгеймеру – при ретромаммарном гнойнике). При флегмонозной форме – широкие радиальные и ретромаммарные разрезы и дренирование. При гангренозной форме – мастэктомия. При хронической инфильтративной форме – либо широкое рассечение инфильтрата со вскрытием апостематозных гнойников, либо иссечение инфильтрата.

1) Туберкулёз МЖ: на фоне системного туберкулёза, хронические гнойники, свищи МЖ, казеозный распад МЖ, кровотечения, деформация, лимфаденит. Лечение: специфическое + резекция или ампутация МЖ. 2) Актиномикоз: вызван лучистым грибком, вегетирующем на злаках. Попадает через кожу (микротравмы). Появляется плотный (деревянистый) инфильтрат, постоянно растущий, фиксированный. На коже могут появляться синюшно-багровые складки. При биопсии – густое сплетение нитей мицелия. Диагностика: биопсия, серологическая р-ция связывания комплемента и р-ция с актинолизатом (Г. С. Сутеева). Лечение: пенициллины, ЦС, йод, рентгенотерапия, актинолизаты, хирургическое лечение (иссечение инфильтрата). 111111111111111111111 3) Сифилис: Первичный (редко) – твёрдый шанкр, лимфаденит. Вторичный (мягкие уплотнения, гнойники). Третичный (гуммы).
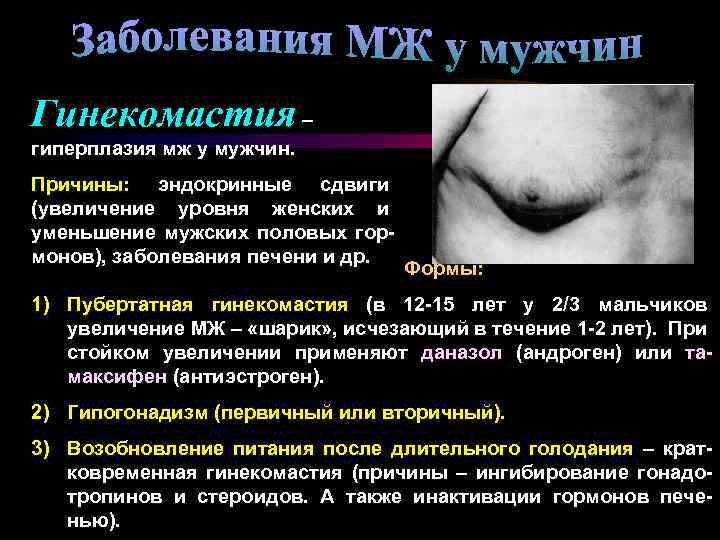
Гинекомастия – гиперплазия мж у мужчин. Причины: эндокринные сдвиги (увеличение уровня женских и уменьшение мужских половых гормонов), заболевания печени и др. Формы: 1) Пубертатная гинекомастия (в 12 -15 лет у 2/3 мальчиков увеличение МЖ – «шарик» , исчезающий в течение 1 -2 лет). При стойком увеличении применяют даназол (андроген) или тамаксифен (антиэстроген). 2) Гипогонадизм (первичный или вторичный). 3) Возобновление питания после длительного голодания – кратковременная гинекомастия (причины – ингибирование гонадотропинов и стероидов. А также инактивации гормонов печенью).

4) Заболевания печени – гепатиты и, особенно, алкогольный цирроз – частые причины гинекомастии (причины: повышение уровня эстрогенов ввиду ускоренного превращения предшественников андрогенов в тканях; алкоголь блокирует продукцию тестостерона яичками и гонадотропинов гипофизом, а также ускоряет метаболизм тестостерона в печени). 5) ХПН часто сочетается с гинекомастией (особенно, после гемодиализа). Причина – феномен возобновления кормления и соотношения андрогенов и эстрогенов. 11111111111111 6) Гинекомастия после приёма лек. препаратов: эстрогенов, спиронолактона, циметидина, дигиталиса, марихуана, фенотиазины, антидепрессанты, метилдофа, резерпин, изониазид и др. 1111111 7) Гинекомастия на фоне опухолей надпочечников и яичек, тестикулярной хорионкарциномы и др. опухолей. 8) Гинекомастия на фоне гипертиреоза (тиреотоксикоза) за счёт увеличения превращения андрогенов в эстрогены, повышенного связывания половых гормонов тиреоглобулинами и т. д. 9) Гинекомастия при гипотиреозе (избыток ТТГ – снижение пролактина).

Рак мол. железы Ежегодно в США заболевает 120000 новых пациенток. 50% 15% 18% 11% 6% За год умирает около 40000 (т. е. каждая третья и, восновном, при поздней диагностике). Поэтому самое главное – ранняя диагностика и, в первую очередь при самообследовании.

• Раком МЖ в какой-то период жизни заболевает каждая 10 -я женщина. • В 9 случаях из 10 -ти опухоли МЖ обнаруживают сами заболевшие. • Более, чем 9 женщин из 10 -ти. Прошедших лечение на ран-них стадиях болезни, живут более 5 -ти лет. • 8 из 10 -ти обнаруживаемых опухолевых образований в МЖ – доброкачественные. • Каждые 6 из 10 -ти женщин, ежемесячно занимающихся самообследованием, обнаруживают рак МЖ самостоятельно и своевременно – на ранней стадии.

1. 2. 3. 4. 5. 6. 7. 8. Уплотнение в МЖ. Увеличение одной железы в размерах. Опускание одной МЖ. Сморщивание кожи на МЖ. Образование впадины на соске. Выделение или кровотечение из соска. Изменение кожи на соске. Увеличение лимфатических узлов вблизи МЖ. 9. Необычная припухлость (отёк) верхней части руки.

Своевременное вступление в брак и регулярная половая жизнь. Соблюдение гигиены брака. Обязательное сохранение первой беременности, отказ от абортов. Первые роды до 30 лет, а последние – не позже 40. Кормление грудью до года. Правильный уход за МЖ во время лактации, профилактика маститов. Своевременное лечение воспалительных процессов гениталий. Предупреждение и правильное лечение б-ней эндокринных желез. Ежемесячная самодиагностика. Предупреждение травм, переохлаждения. Полноценное питание (избегать жирной пищи и углеводов). Отказ от курения, употр. алкоголя. Здоровый образ жизни, спорт, отдых,

Мол-жел-лекция.ppt