Тетерич.pptx
- Количество слайдов: 20

Белорусский государственный медицинский университет Кафедра акушерства и гинекологии МУЖСКОЕ БЕСПЛОДИЕ Автор: студент 5 курса лечебного факультета гр. 524 Тетерич А. С.

Мужское бесплодие – нарушение мужской репродуктивной функции, выражающееся в невозможности иметь потомство. Чаще всего мужское бесплодие служит следствием качественного и количественного изменения сперматозоидов в эякуляте из за перенесенных ранее воспалительных заболеваний половых органов, инфекционных и хронических болезней, воздействия на организм химических факторов. В 40 50% случаев служит причиной бесплодного брака.
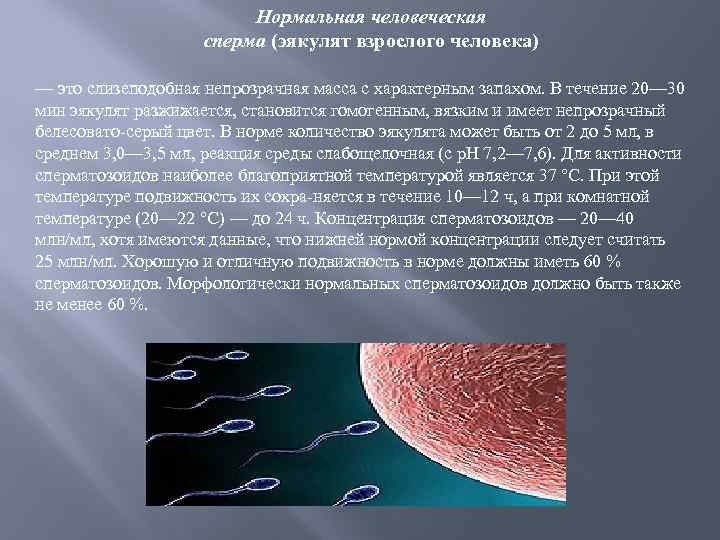
Нормальная человеческая сперма (эякулят взрослого человека) — это слизеподобная непрозрачная масса с характерным запахом. В течение 20— 30 мин эякулят разжижается, становится гомогенным, вязким и имеет непрозрачный белесовато серый цвет. В норме количество эякулята может быть от 2 до 5 мл, в среднем 3, 0— 3, 5 мл, реакция среды слабощелочная (с р. Н 7, 2— 7, 6). Для активности сперматозоидов наиболее благоприятной температурой является 37 °С. При этой температуре подвижность их сохра няется в течение 10— 12 ч, а при комнатной температуре (20— 22 °С) — до 24 ч. Концентрация сперматозоидов — 20— 40 млн/мл, хотя имеются данные, что нижней нормой концентрации следует считать 25 млн/мл. Хорошую и отличную подвижность в норме должны иметь 60 % сперматозоидов. Морфологически нормальных сперматозоидов должно быть также не менее 60 %.
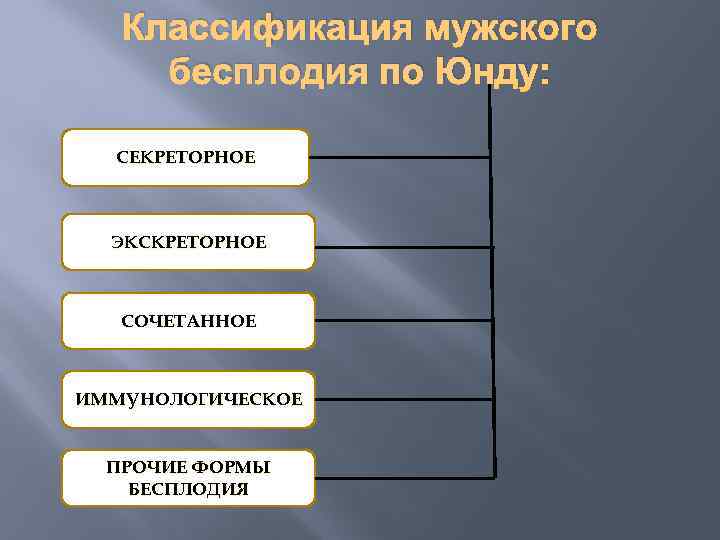
Классификация мужского бесплодия по Юнду: СЕКРЕТОРНОЕ ЭКСКРЕТОРНОЕ СОЧЕТАННОЕ ИММУНОЛОГИЧЕСКОЕ ПРОЧИЕ ФОРМЫ БЕСПЛОДИЯ

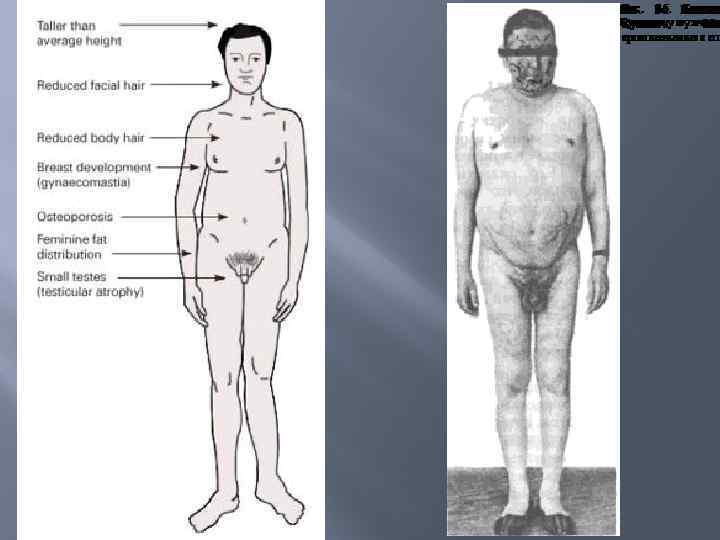
Секреторное бесплодие а) секреторно эндокринное (на почве первичной, вторичной и дискорреляционной недостаточности половых желёз); б) секреторно токсическое (вследствие экзогенной интоксикации); Секреторное бесплодие связывается с эндокринной недостаточностью. Она может быть обусловлена врождённой (синдром Клайнфейера, синдром Тёрнера, гермафродитизм, истинный и ложный крипторхизм, тестикуляр ная феминизация — синдром Морриса, гипогонадизм) и приобретённой патологией. Приобретённая патология, в свою очередь, разделяется на первичную (воспалительные процессы и опухоли, травмы, возрастная ин волюция) и вторичную (следствие перенесённых инфекций — паротита, туляремии и других интоксикаций, воздействия вредных факторов и при вычек, наличия хронических болезней и эндокринопатий — сахарный диабет, синдром и болезнь Иценко—Кушинга и др. ). Секреторно эндокринное бесплодие развивается чаще до периода половой зрелости и характеризуется морфологическими изменениями половых органов, особенно яичек, а также гормональными нарушениями. При секреторно токсической форме беспло дия, обусловленной интоксикациями, половые органы развиты правильно, но нарушена генеративная функция. Выраженность этих изменений зави сит от интенсивности и продолжительности воздействия вредных факторов (ионизирующего облучения, лекарственных препаратов и др. ).
Экскреторное бесплодие а) экскреторно токсическое (на почве воспали тельной или другой интоксикации семявыносящих путей); б) экскреторно обтурационное (при обструкции семявыносящих путей приобретённого и врождённого характера); Экскреторное бесплодие чаще всего обусловлено врождённой патологией, воспалительными процессами и травмами половых органов. Экскреторно токсическое бесплодие связывается с воспалительными заболеваниями половых органов, как первичными (архит, простатит и др. ), так и развившимися вследствие осложнений воспалительных процессов других локализаций (пиелонефрит, холецистит, бронхоэктазы и др. ). Эта форма бесплодия может быть обусловлена и токсическими факторами (лекарственные средства, особенно антибактериальные). При этой форме бес плодия на первое место выступают различные варианты патологии спермы. Экскреторно обтурационное бесплодие вызывается приобретённой (воспалительные процессы) или врождённой (аплазии протоков, гипоплазии и др. ) патологией и проявляется различными нарушениями семяизвержения. Простатит

Сочетанное бесплодие характеризуется комбинацией эндокринной и экскреторной форм, что может быть при множественной патологии половой системы. Например, у больного с односторонним крипторхизмом развива ется воспалительный процесс и т. д. Неклассифицируемые формы бесплодия включают различные варианты, не характерные для вышеизложенных (психогенное, иммунологическое и др. ). Ценность приведённой классификации заключается в возможности определения этиологических факторов и выбора соответствующих методов лечения и профилактики. Относительность же такой классификации вы текает из того, что инкреторная (секреторная) и экскреторная функции генеративной системы у мужчин находятся в теснейшей взаимосвязи и взаимодействии и их не следует разделять.

Клиническое обследование при мужском бесплодии Исследование эякулята выполняется после 3— 4 дневного, но не более 7 дневного, воздержания, 2 раза с 7— 10 дневным интервалом. Сперма полу чается путём астурбаций, м собирается в стеклянную посуду (но не в презерватив, опасно содержание спермицидов). Исследование проводится в течение часа после эякуляции (не позже). Выполняются следующие исследования: макроскопия, микроскопия нативного и окра шенного препаратов, специальные исследования. Макроскопически определяются вид спермы, цвет, запах, объём, вязкость, реакция. Обычно эякулят сразу после получения и после разжижения (через 20— 40 мин) имеет густую консистенцию, непрозрачен со специфическим запахом. Обилие слизи в эякуляте характерно для воспалительных процессов предстательной железы или семенных пузырьков. Объём эякулята меньше (1— 2 мл) или больше (5— 7 мл) нормы (3— 3, 5 мл) свидетельствует о нарушениях плодовитости. При микроскопии Øнативных препаратов определяются ко личество, характер, интенсивность подвижности и процент подвижных сперматозоидов, наличие других клеток. Øокрашенных препаратов вид ны качественная картина сперматозоидов, клетки сперматогенеза и другие клетки. Специальными исследованиями устанавливается наличие гормонов, белков, ферментов, фруктозы, цинка и других компонентов. В итоге иссле дования эякулята составляется спермограмма
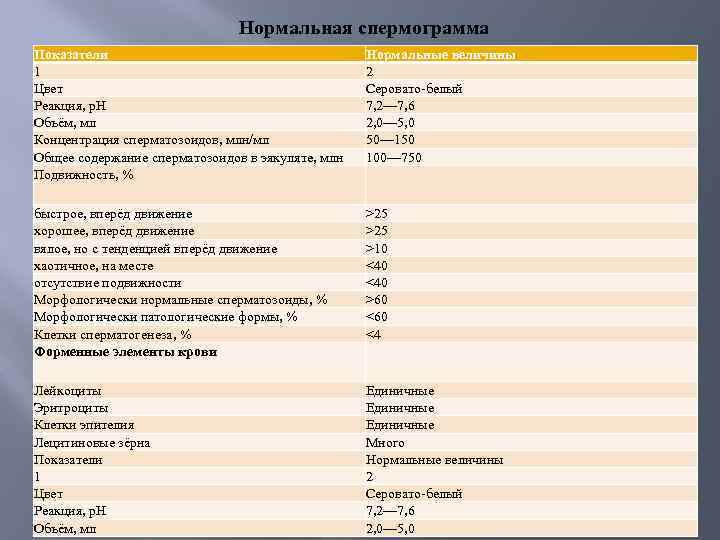
Нормальная спермограмма Показатели 1 Цвет Реакция, р. Н Объём, мл Концентрация сперматозоидов, млн/мл Общее содержание сперматозоидов в эякуляте, млн Подвижность, % Нормальные величины 2 Серовато белый 7, 2— 7, 6 2, 0— 5, 0 50— 150 100— 750 быстрое, вперёд движение хорошее, вперёд движение вялое, но с тенденцией вперёд движение хаотичное, на месте отсутствие подвижности Морфологически нормальные сперматозоиды, % Морфологически патологические формы, % Клетки сперматогенеза, % Форменные элементы крови >25 >10 <40 >60 <4 Лейкоциты Эритроциты Клетки эпителия Лецитиновые зёрна Показатели 1 Цвет Реакция, р. Н Объём, мл Единичные Много Нормальные величины 2 Серовато белый 7, 2— 7, 6 2, 0— 5, 0

Виды патологической спермограммы Øаспермия — нет эякулята Øазооспермия — в эякуляте нет зрелых сперматозоидов, но есть клетки сперматогенеза; Øолигозооспермия — менее 50 млн сперматозоидов в 1 мл, в т. ч. I степени — < 50 до 40, II степень — < 40 до 20, III степень — < 20 млн в 1 мл; Øастенозооспермия — <50 % сперматозоидов имеют активное движение вперёд, в т. ч. I степень < 50 до 40; II степень —■ < 40 до 20 и III степень — менее 20 % сперматозоидов имеют активное движение вперёд; Øнекрозооспермия — нет подвижных сперматозоидов; Øтератозооспермия — <50 % сперматозоидов имеют нормальную мор фологию; Øполизооспермия — >150 млн сперматозоидов в 1 мл; Øолигоастенозооспермия, олиготератозооспермия — сочетания двух вариантов; Øолигоастенотератозооспермия — сочетание трёх вариантов.

Общий и специальный осмотры половых органов заключаются в оценке конституции (евнухоидный тип), состояния внутренних органов и систем, полового созревания и выраженности вторичных половых признаков, изменений полового члена (гипоспадия, фимоз и др. ), размеров яичек с помощью тестиметров (в норме объём яичка >15 мл), состояния дополнительных половых органов (придатков яичек, семенных канатиков, пред стательной железы и др. ). Специальные методы исследования Ø С помощью УЗИ можно уточнить состояние половых органов, особенно предстательной железы. ØРадиоиммунные наборы используются для определения в плазме крови гормонов гипофиза и периферических эндокринных органов (яичек, надпо чечников, щитовидной железы). Повышенное содержание гонадотропных (ФСГ и ЛГ) гормонов характерно для врождённых (первичных) форм гипогонадизма, а сниженное — для вторичных (приобретённых). ØПри исследовании образцов биопсии яичек оценивают состояние канальцевого эпителия, структуру клеток Лейдига.

Иммунологические исследования особенно важны для выявления спермальных антител с помощью иммунофлуоресцентных методик. При невозможности установить причину бесплодия ни у жены, ни у мужа проводятся пробы на совместимость. Посткоитальный тест (пробы Шуварского или Симе— Хунера) Через 2— 3 ч после полового акта иссле дуются мазки из заднего свода влагалища, эктоцервикса и цервикального канала. Нахождение достаточного количества подвижных сперматозоидов в мазке цервикального канала является основанием считать пробу положительной. Вторая проба (Курцрока—Миллера) определяет это же явление на предметном стекле, на которое наносятся рядом две капли: эякулята и цервикальной слизи. Через 1 ч в цервикальной слизи определяется большая часть подвижных сперматозоидов (проба положительная).

Лечение Поддающиеся лечению: воспалительные заболевания, эндокринная патология (гиперпро лактинемия, нарушения секреции гонадотропинов), варикоцеле, варианты непроходимости. Не поддающиеся лечению: аплазия и задержка развития герминативных клеток, синдром Клайнфелтера, крипторхизм (при непроведённом или несвоевременно проведённом лечении), хромосомные нарушения и др. У таких больных лечение не приводит к восстановлению фертильности. Нередко наблюдается идиопатическое (невыясненной этиологии) бес плодие. В таких случаях показано эмпирическое пробное лечение с исполь зованием андрогенов, антиэстрогенов, гонадотропинов и витаминов.

Современная андрология располагает широкими возможностями лечения мужского бесплодия. В первую очередь необходимо нормализовать режим работы и отдыха, устранить профессиональные и бытовые вредности. Лечение заболеваний урогенитальной сферы, витаминотерапия, нормализация питания и назначение седативных препаратов в случае необходимости проводят у всех мужчин, которые проходят лечение мужского бесплодия. При нарушенном сперматогенезе, проводят лечение мочеполовых инфекций, коррекцию эндокринных нарушений; показана заместительная терапия андрогенами. Схему лечения и выбор препаратов подбирают индивидуально в каждом случае. Если у одного из супругов имеются воспалительные заболевания половых органов, то лечение мужского бесплодия начинают с лечения обоих супругов. При этом важно не только подавить микроорганизмы, но и выявить первоисточник с целью его устранения. После этиологического и патогенетического лечения рекомендован курс иммунокорректоров и общеукрепляющих препаратов. Некоторые инфекционные заболевания мочеполовой сферы требуют длительного лечения, критериями же выздоровления является отсутствие или наличие не более 2 х в поле зрения лейкоцитов в сперме, отсутствие стафилококковой микрофлоры и возбудителей венерических заболеваний и нормализация остальных показателей спермы. Если в течение года после коррекции мужского бесплодия из за инфекций мочеполовых путей беременность не наступает, то показана гормоностимулирующая терапия.

Искусственная инсеминация спермой показана при наличии коитальных нарушений, препятствующих попаданию эякулята во влагалище. При мужском бесплодии, обусловленном легким нарушением сперматогенеза или иммунологической агрессии слизи цервикального канала, искусственная инсеминация спермой мужа позволяет зачать ребенка многим парам. Искусственная инсеминация показана при наличии у женщины старых разрывов промежности или анатомических препятствий со стороны влагалища и матки, при тяжелых формах вагинизма, анкилозных повреждений тазобедренных суставов и при неблагоприятном воздействии содержимого влагалища на сперматозоиды. Если мужское бесплодие обусловлено недостаточной эрекцией или преждевременными эякуляциями, то этим парам также показана искусственная инсеминация спермой мужа. При гидроцеле больших размеров и пахово мошоночной грыже, выраженной гипоспадии и олигозооспермии I II степени тоже прибегают к искусственной инсеминации. Мужскую сперму можно криоконсервировать, особенно перед длительным приемом препаратов, которые могут вызвать мужское бесплодие. К инсеминации спермой донора прибегают при мужском бесплодии, обусловленном аспермией, азооспермией, олигоспермией III степени и другими тяжелыми нарушениями сперматогенеза. Если супруг имеет заболевания, при которых рождение детей не рекомендуется, как например, при генетических заболеваниях, рождении детей с тяжелыми врожденными пороками развития. Для улучшения показателей спермы, эякулят разделяют на фракции, отделяя фильтрацией подвижные формы, используя несколько разных порций криоконсервированной спермы. Для улучшений показателей спермы мужчины, который прошел лечение мужского бесплодия в нее добавляют агринин, кофеин

Гормонотерапия при мужском бесплодии Гормональная терапия мужского бесплодия показана при различных нарушениях сперматогенеза в основном при нарушении подвижности сперматозоидов, в качестве стимуляции после коррекции основных заболеваний и реже в качестве основного лечения. Заместительная гормонотерапия для лечения мужского бесплодия показана при гипогонадизме, идиопатических нарушениях подвижности сперматозоидов (патозооспермия) и при гипоандрогении. Стимулирующая гормонотерапия при мужском бесплодии основана на введении небольших доз гормонов, которые благотворно влияют на обменные и другие процессы, но при этом не воздействуют на гипоталамо гипофизарную систему. Лечение мужского бесплодия с помощью гормонов длительное, не менее 9 ти месяцев с контролем результативности терапии не реже чем раз в 3 месяца. Дозировки и выбор препарата и схемы приема зависят от типа патологии и назначаются индивидуально. При концентрации сперматозоидов менее 5 млн. /мл спермы, если подвижных форм сперматозоидов менее 20% гормонотерапия мужского бесплодия бесперспективна.

Хирургическое лечение мужского бесплодия ØПри мужском бесплодии, вызванном варикоцеле, хирургическим путем улучшают отток венозной крови от яичек. В результате исчезают застойные явления, нормализуется обмен веществ и восстанавливается сперматогенез. Яичковые вены либо перевязывают, либо склерозируют, либо лигируют. Прогноз операции при одностороннем варикоцеле благоприятный, если процесс имеет двусторонний характер, то иногда требуется дополнительная медикаментозная терапия мужского бесплодия. ØПри хирургическом лечении пахово мошоночных грыж важно минимизировать риск травматизации семенного канатика, если операция произведена успешно, то обычно дальнейшей терапии мужского бесплодия не требуется, так как репродуктивная функция полностью восстанавливается. ØЕсли имеются врожденные аномалии мочеиспускательного канала, то пластической операции по восстановлению канала с формированием наружного отверстия на головке достаточно, чтобы в момент эякуляции сперма попадала на шейку матки. ØЕсли имеется участок сужения мочеиспускательного канала, то хирургическое лечение мужского бесплодия заключается в наложении анастомозов с помощью эндоскопической хирургии.

Список литературы http: //student. bsmu. by/bootest/? module=vie w_books www. medicina. ru/diseases/zabolevanija_andr ology/male_Infertility

Тетерич.pptx