БАЗОВЫЕ ВОПРОСЫ ДИАБЕТОЛОГИИ 3.ppt
- Количество слайдов: 91

БАЗОВЫЕ ВОПРОСЫ ДИАБЕТОЛОГИИ КАФЕДРА ГОСПИТАЛЬНОЙ ТЕРАПИИ

n n n Сахарный диабет определен ВОЗ как эпидемия неинфекционного заболевания, которое стремительно распространяется по планете. В настоящее время в мире насчитывается около 130 млн. больных и каждые 12 -15 лет их число удваивается, т. е. к 2025 г общее число больных достигнет 300 млн. человек. В России насчитывается порядка 8 млн. больных и их число прогрессивно растет.

САХАРНЫЙ ДИАБЕТ n n n СИНДРОМ ХРОНИЧЕСКОЙ ГИПЕРГЛИКЕМИИ, ОБУСЛОВЛЕННОЙ АБСОЛЮТНЫМ ИЛИ ОТНОСИТЕЛЬНЫМ ДЕФИЦИТОМ ИНСУЛИНА. ХРОНИЧЕСКАЯ ГИПЕРГЛИКЕМИЯ ПРИВОДИТ К РАЗВИТИЮ ПОВРЕЖДЕНИЯ, ДИСФУНКЦИ И НЕДОСТАТОЧНОСТИ РАЗЛИЧНЫХ ОРГАНОВ, ОСОБЕННО ГЛАЗ, ПОЧЕК, НЕРВНОЙ И СЕРДЕЧНО-СОСУДИСТОЙ СИСТЕМ.

ОСНОВНЫЕ ПРОЦЕССЫ ОБМЕНА УГЛЕВОДОВ 1. Расщепление в ЖКТ полисахаридов и дисахаридов до моносахаридов 2. Аэробное (до пировиноградной кислоты) и анаэробное (до молочной кислоты, гликолиз) окисление глюкозы 3. Синтез гликогена и его распад (гликогенолиз) в тканях (печени, мышцах) 4. Глюконеогенез (образование углеводов из неуглеводных компонентов – пировиноградной и молочной кислот, глицерина, аминокислот)
ПОДЖЕЛУДОЧНАЯ ЖЕЛЕЗА – ДУАЛИЗМ СТРУКТУРЫ И ФУНКЦИИ
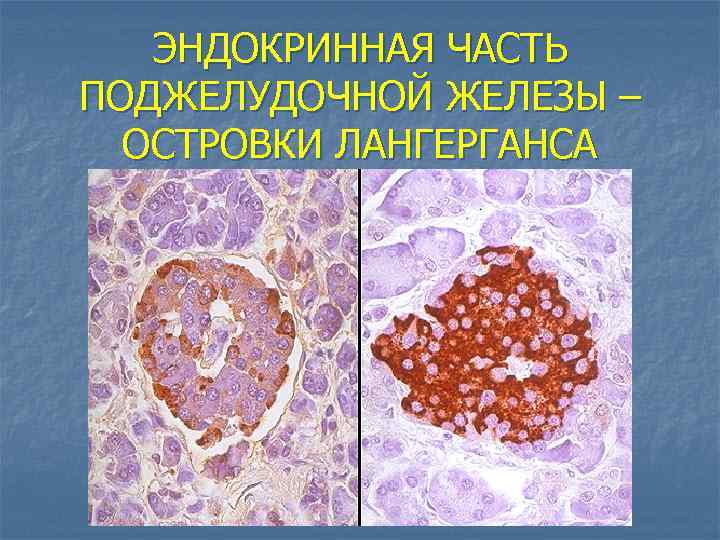
ЭНДОКРИННАЯ ЧАСТЬ ПОДЖЕЛУДОЧНОЙ ЖЕЛЕЗЫ – ОСТРОВКИ ЛАНГЕРГАНСА
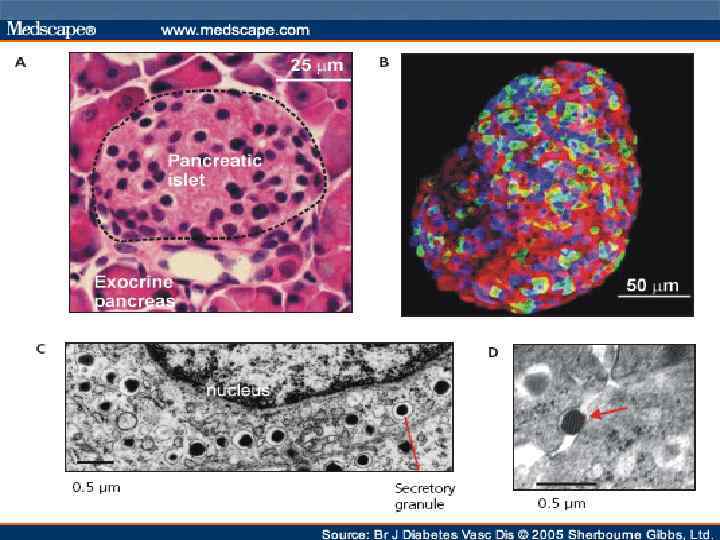

ИНСУЛИН

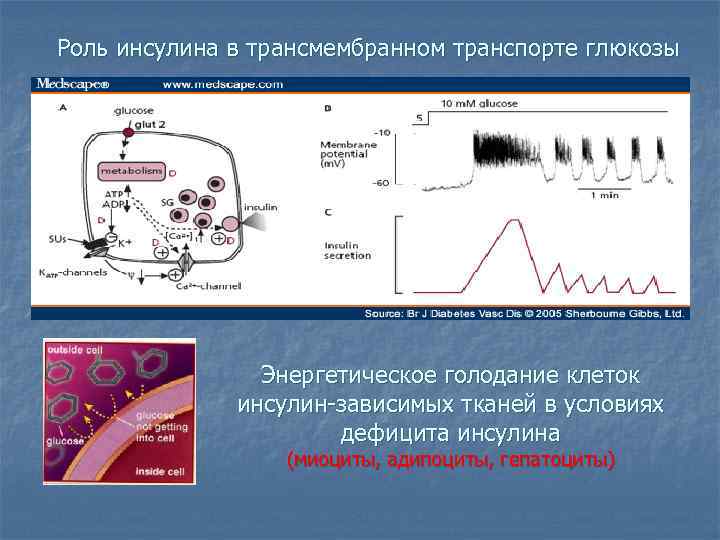
Роль инсулина в трансмембранном транспорте глюкозы Энергетическое голодание клеток инсулин-зависимых тканей в условиях дефицита инсулина (миоциты, адипоциты, гепатоциты)



СИМПТОМЫ ХРОНИЧЕСКОЙ ГИПЕРГЛИКЕМИИ слабость жажда, полидипсия Похудание (специфично для абсолютного дефицита инсулина) Кожный зуд, сухость кожи, инфекционные процессы полиурия Преходящие нарушения рефракции

КРИТЕРИИ ДИАГНОЗА «САХАРНЫЙ ДИАБЕТ» n n клинические симптомы диабета и «случайное» (т. е. в любое время суток без учета времени последнего приема пищи) повышение концентрации глюкозы в плазме крови >11, 1 ммоль/л; или уровень глюкозы в плазме крови натощак (состояние натощак- это отсутствие приема любой пищи в течение не менее 8 часов) - > 7, 0 ммоль/л (что соотвтествует 6, 1 ммоль/л в цельной капиллярной крови) – определенный не менее 2 раз; или n через 2 ч после пероральной нагрузки глюкозой (75 г глюкозы) - > 11, 1 ммоль/л ВНИМАНИЕ! Подчеркивается, что при отсутствии соответствующей гипергликемии и признаков острой метаболической декомпенсации указанные критерии должны быть подтверждены повторным определением гликемии в другие дни. Стандартный тест толерантности к глюкозе (СТТГ) тест не рекомендуется для рутинного клинического использования.

КЛАССИФИКАЦИЯ СД 1 типа (аутоиммунная деструкция бета-клеток) n СД 2 типа (инсулинорезистентность и дисфункция n бета-клеток) n Другие специфические типы нарушений гликемии Генетические дефекты бета-клеток Генетические дефекты действия инсулина Панкреатогенный СД СД при эндокринопатиях n Гестационный СД

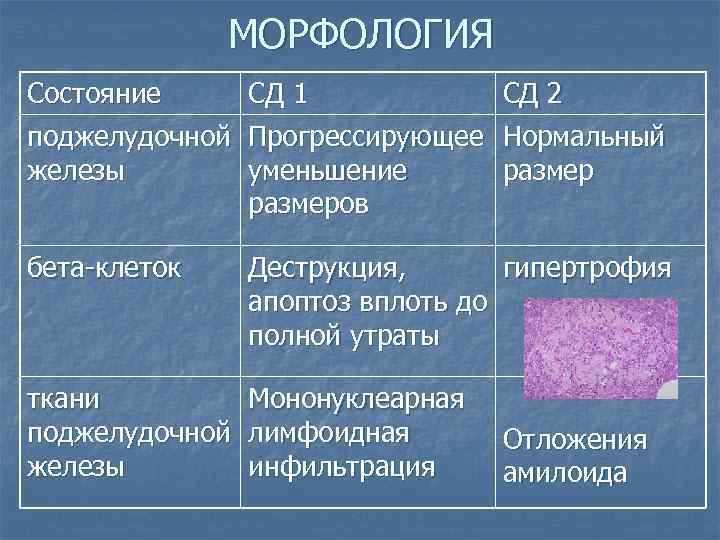
МОРФОЛОГИЯ Состояние поджелудочной железы СД 1 Прогрессирующее уменьшение размеров СД 2 Нормальный размер бета-клеток Деструкция, гипертрофия апоптоз вплоть до полной утраты ткани поджелудочной железы Мононуклеарная лимфоидная инфильтрация Отложения амилоида





Патогенез клинических проявлений СД 1 типа n Абсолютный дефицит инсулина обусловливает гипергликемию, активацию липолиза, протеолиза и продукции кетоновых тел. Следствием этого является обезвоживание, кетоацидоз и электролитные расстройства.

Основные клинические проявления СД 1 n n n n Полидипсия Полиурия Похудение Общая и мышечная слабость Кожный зуд Запах ацетона изо рта Снижение работоспособности, сонливость, нарушение сознания (кома)

Диагностика СД 1 n n n Выраженные клинические проявления Гипергликемия Глюкозурия, кетонурия, ацетонурия С – пептид Иммунологические маркеры

Критерии компенсации углеводного обмена при СД 1 n - - - Компенсация: концентрация гликозилированного гемоглобина (Hb. A 1 c) 5 -7%; гликемия натощак 5 -6 ммоль/л; постпрандиальная гликемия 7, 5 -8 ммоль/л; гликемия перед сном 6 -7 ммоль/л.

Субкомпенсация: - Hb. A 1 c 7, 1 -7, 5%; - гликемия натощак 6, 1 -6, 5 ммоль/л; - постпрандиальная гликемия 8, 1 -9, 0 ммоль/л; - гликемия перед сном 7, 1 -7, 5 ммоль/л. n

Декомпенсация: - Hb. A 1 c >7, 5%; - гликемия натощак >6, 5 ммоль/л; - постпрандиальная гликемия >9 ммоль/л; - гликемия перед сном > 7, 5 ммоль/л. n

Цели лечения СД 1 n n Основная цель лечения больных СД 1 – контроль гликемии (натощак – до 6 ммоль/л, через 2 часа после еды – до 8 ммоль/л. Поддержание нормальной концентрации Hb. A 1 c до 6, 5 – 7%, у детей – не более 7, 6%.

n - - - Нормализация общего состояния: Контроль роста, массы тела, полового созревания; Наблюдение за АД (до 130/80 мм рт. ст. ), концентрацией липидов крови (холестерин ЛПНП – до 3 ммоль/л, холестерин ЛПВП – более 1, 4 ммоль/л, триглицериды – до 2 ммоль/л); Контроль функции щитовидной железы.

Показания к госпитализации n Дебют СД 1 (для назначения и подбора исулинотерапии, обучения больного правилам самоконтроля гликемии, режима питания, труда и т. д. ). В дебюте СД 1 нужно оказание специализированной медицинской помощи, часто в ОИТ.

n n ДКА (кетонурия, гипергликемия). Прекома или кома (кетоацидотическая, гипогликемическая). Прогрессирование сосудистых осложнений. Ургентные состояния: инфекции, интоксикации, необходимость оперативного вмешательства, гастроэнтериты, обезвоживание.

Лечение СД 1 n n n ДИЕТОТЕРАПИЯ ФИЗИЧЕСКИЕ НАГРУЗКИ ИНСУЛИНОТЕРАПИЯ

Рекомендации по диетотерапии n n n Исключаются продукты, содержащие легкоусвояемые углеводы Суточная калорийность должна покрываться за счет: углеводов на 5560%, белков на 15 -20%, жиров на 2025% Ограничение насыщенных жирных кислот до 10%

n n n Необходимо документировать следующие продукты (считать хлебные еденицы ХЕ): зерновые, жидкие молочные продукты, некоторые сорта овощей (картофель, кукуруза), фрукты. 1 ХЕ – 10 -12 г углеводов. Для ее усвоения необходимы 1 -2 ЕД инсулина, иногда больше. Больному следует вести дневник с подсчетом количества ХЕ и указанием гликемии и дозы инсулина.

Рекомендации по режиму физических нагрузок n Физ. нагрузки должны быть сугубо индивидуальны, т. к. : физ. упражнения повышают чувствительность к инсулину и снижают уровень гликемии, что может привести к развитию гипогликемий

n n При легких и умеренных физ. нагрузках продолжительностью не более 1 часа требуется дополнительный прием углеводов до и после занятий спортом (15 г легкоусваиваемых углеводов на каждые 40 мин занятий спортом) При умеренных нагрузках продолжительностью более 1 часа и интенсивном спорте необходимо снижение на 20 -25% дозы инсулина,

n n действующего во время и в последующие 6 -12 ч после физ. нагрузки уровень глюкозы в крови нужно измерять до, во время и после физической нагрузки

Исулинотерапия при СД 1 n Целью является нормализация обмена углеводов, метаболических нарушений и, как следствие , полное нивелирование симптомов СД, предупреждение развития осложнений, радикальное улучшение качества жизни больного.

n n Инсулинотерапию рассчитывают с учетом предполагаемых физических нагрузок, количества употребляемых углеводов в каждый прием пищи, длительности СД 1 и его осложнений. Примерная потребность в инсулине взрослого пациента с СД 1 и стажем заболевания более года – 0, 6 -0, 8 ЕД/кг. У подростков эта потребность больше и составляет в среднем 1, 0 -1, 5 ЕД/кг.

Потребность в инсулине повышается при стрессе, инфекции, оперативном вмешательстве. Потребность в инсулине снижается при развитии хронической почечной недостаточности, физических нагрузках. n Начальная ремиссия - «медовый месяц» со снижением потребности в инсулине и стабилизацией состояния возникает у 25% больных и обычно продолжается 36 месяцев, реже до 1 года.

n n Инсулины вводят подкожно, препараты короткого действия – в область живота, средней продолжительности действия – в жировую клетчатку бедер или ягодиц. Примерное распределение суточной потребности в инсулине: 50 -60 % приходится на инсулины средней продолжительности (или длительного), действия, оставшееся – на инсулин короткого действия.

Режимы инсулинотерапии n n ТРАДИЦИОННАЯ ИНСУЛИНОТЕРАПИЯ – включает в себя фиксированную диету, фиксированную дозу и время введения инсулина. ИНТЕНСИФИЦИРОВАННАЯ или физиологическая, с либерализованной диетой, учетом количества потребленнх углеводов, базис-болюсным принципом

n инсулинотерапии, многократными инъсекциями инсулина, обязательным обучением и самоконтролем

Классификация инсулинов n n Препараты выбора – генно-инженерные инсулины человека. Применяют следующие препараты инсулина: Ультракороткого действия (начало действия через 15 мин, продолжительность действия 3 -4 ч): инсулин аспарт, инсулин лизпро;

n n Быстрого действия (начало действия от 30 мин до 1 ч; продолжительность действия 6 -8 ч): инсулин растворимый (человеческий генно-инженерный); Средней продолжительности действия (начало действия через 1 -2, 5 ч, продолжительность действия 14 -20 ч): инсулинацинк (человеческого генноинженерного) комбинированного суспензия, инсулин-изофан (человеческий генно-инженерный), инсулин-изофан (человеческий полусинтетический);

Аналоги человеческого инсулина продолжительного действия: инсулин детемир (продолжительность действия до 24 ч в зависимости от дозы); инсулин гларгин (начало действия через 1 -1, 5 ч, продолжительность действия 24 – 29 ч). Возможно применение смеси из инсулинов различной длительности действия. n

Факторы, влияющие на потребность в инсулине n n Интеркуррентные заболевания или другой стресс увеличивают потребность в инсулине. Физическая активность повышает утилизацию глюкозы и может способствовать гипогликемии, если доза инсулина не будет уменьшена или не будет принято дополнительное количество углеводов.

Причины декомпенсации заболевания n n n Недостаточный контроль гликемии, недостаточные информированность и опыт больных. Нарушения режима питания, физических нагрузок и инсулинотерапии. Частые изменения программы лечения.

n n Психологические факторы: отсутствие мотивации, конфликтные ситуации, редкая коррекция доз инсулина. Нерегулярная и значительная физическая нагрузка. Неправильно подобранная доза инсулина, например применение чрезмерных доз (агрессивная коррекция гипергликемии) и реактивная гипогликемия. Декомпенсация сочетанных хронических заболеваний, инфекции.

Cахарный диабет 2 типа

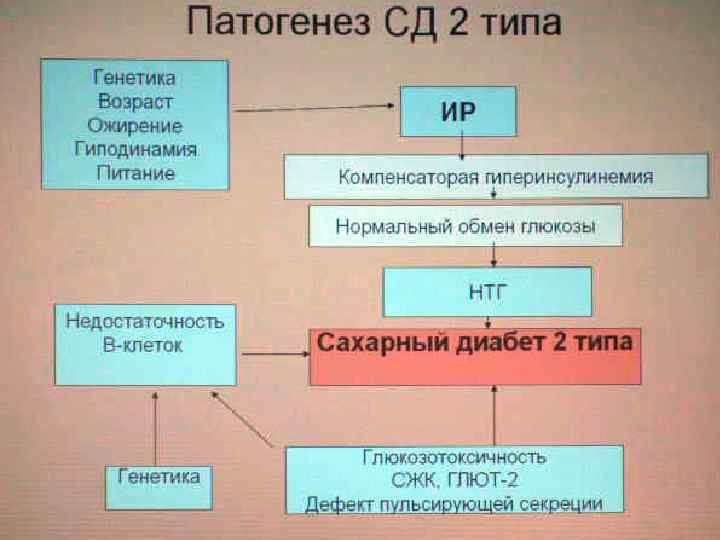
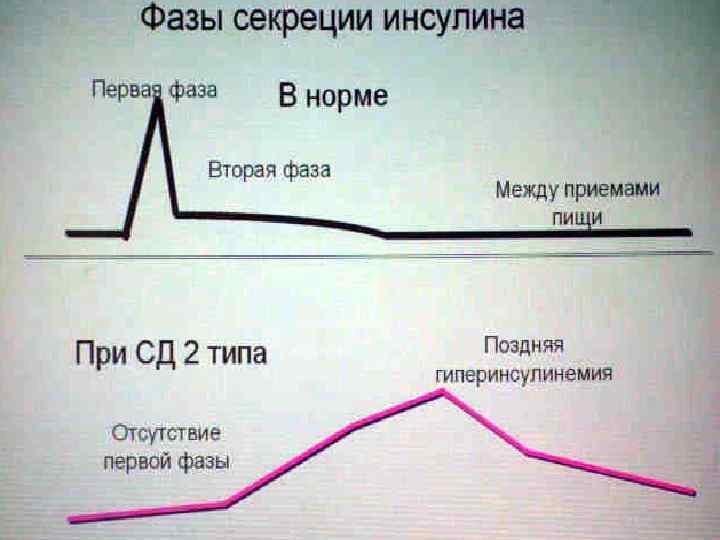
Сахарный диабет 2 типа n Это нарушение углеводного обмена, вызванное преимущественной инсулинорезистентностью и относительной инсулиновой недостаточностью или преимущественным дефектом секреции инсулина с инсулинорезистентностью или без нее.

Эпидемиология n СД 2 – наиболее частая форма СД. Преимущественно заболевание развивается в возрастной группе после 35 -40 лет. К 2003 г. в РФ зарегистрировано около 8 млн. больных СД. Заболеваемость СД 2 удваивается в среднем каждые 15 -20 лет. Преобладающий пол – женский.

Факторы риска развития СД 2 n n n Отягощенная наследственность по СД 2 Ожирение Артериальная гипертензия Гестационный СД в анамнезе Повышение содержания в крови триглицеридов, снижение содержания холестерина ЛПВП




Критерии компенсации углеводного обмена при СД 2 n - - Компенсация: Hb. A 1 c 6 -6, 5% Гликемия натощак 5 -5, 5 ммоль/л Постпрандиальная гликемия менее 7, 5 ммоль/л Гликемия перед сном 6 -7 ммоль/л

Субкомпенсация: - Hb. A 1 c 6, 6 -7% - Гликемия натощак 5, 6 -6, 5 ммоль/л - Постпрандиальная гликемия 7, 5 -9 ммоль/л - Гликемия перед сном 7, 1 -7, 5 ммоль/л n

n - - Декомпенсация: Hb. A 1 c более 7% Гликемия натощак более 6, 5 ммоль/л Постпрандиальная гликемия более 9 ммоль/л Гликемия перед сном более 7, 5 ммоль/л

Лечение СД 2 типа n n Диетотерапия Физические нагрузки Пероральные сахароснижающие препараты Инсулинотерапия

Цели лечения n n Основная цель лечения больных СД 2 – поддержание нормальных значений гликемии. Важно также поддержание нормальных значений АД (до 135/85 мм. рт. ст. ), липидного спектра (холестерин ЛПНП до 3 ммоль/л, холестерин ЛПВП более 1, 4 ммоль/л, триглицериды до 2 ммоль/л).

n Лечение направлено на профилактику развития и прогрессирования сосудистых осложнений СД, профилактику гиперосмолярного гипергликемического состояния и гипогликемий.

Показания к госпитализации n n Любые нарушения, приводящие к развитию серьезных метаболических нарушений (инфекции, гастроэнтериты, обезвоживание и др. ). Частое развитие гипогликемий.

Рекомендации по диетотерапии n n n - При избыточной массе тела – низкокалорийная диета (<1800 ккал) Ограничить легкоусвояемые углеводы Рекомендуемый состав пищи по количеству калорий: сложные углеводы 50 -60%; насыщенные жиры <10%;

- - полиненасыщенные жиры <10%; белки <15%; рекомендовать продукты, богатые клетчаткой; алкоголь (не более 20 г в день с учетом калорийности); умеренное потребление сахарозаменителей; при артериальной гипертонии ограничить употребление соли до 3 г в сутки

n СОБЛЮДЕНИЕ ДИЕТЫ ЯВЛЯЕТСЯ НЕОБХОДИМОЙ СОСТАВНОЙ ЧАСТЬЮ ЛЕЧЕНИЯ БОЛЬНОГО САХАРНЫМ ДИАБЕТОМ 2 ТИПА ВНЕ ЗАВИСИМОСТИ ОТ ВАРИАНТА САХАРОСНИЖАЮЩЕЙ ТЕРАПИИ!

Сахарозаменители Выделяют две группы : 1. Естественные или калорийные сахарозаменители: фруктоза, ксилит, сорбит. Энергетическая ценность 4 к. Кал на 1 грамм. В сутки не рекомендуется употреблять более 30 -40 г фруктозы.

2. Искусственные сахарозаменители, которые некалорийны и не влияют на уровень гликемии: сахарин (сукразит), ацесульфам, цикламат (цукли, свитли), L-аспартам (нутрасвит, сладекс, сурель), сукралоза. L-аспартам в 200 раз слаще сахарозы. Цикламат натрия необходимо ограничивать при почечной недостаточности, а ацесульфам калия – при сердечной. В обычных дозах сахарозаменители безвредны.

Рекомендации по физической нагрузке n n Индивидуальный подбор с учетом возраста больного, осложнений СД и сопутствующих заболеваний. Нагрузки д. б. регулярными, например: ежедневные прогулки по 30 мин, плавание по 1 ч 3 раза в неделю.

n n Необходимо помнить, что интенсивные физические нагрузки могут вызвать острое или отсроченное гипогликемическое состояние, поэтому режим нагрузок следует отрабатывать при самоконтроле гликемии; при необходимости корректировать дозы инсулина или секретагенов перед нагрузкой При гликемии выше 13 -15 ммольл физические нагрузки не рекомендуются

Пероральные сахароснижающие препараты (ПСП) 1. - - Препараты, способствующие снижению инсулинорезистентности (сенситайзеры). Бигуаниды: метформин (сиофор): суточная доза 500 -2500 мг, кратность приема 2 -3 р в день Механизм действия: снижение продукции глюкозы печенью,

- - - снижение инсулинорезистентности мышечной ижировой тканей Тиазолидиндионы (глитазоны) (сенситайзеры инсулина): пиоглитазон (актос) – суточная доза 15 -45 мг, кратность приема 1 р в день; розиглитазон (авандия) – суточная доза 2 -8 мг, кратность приема 1 -2 р в день Механизм действия: Повышение активности эндогенного

инсулина – снижение инсулинорезистентности мышечной и жировой тканей, снижение продукции глюкозы печенью. 2. Препараты, воздействующие на bклетку и способствующие усилению секреции инсулина : - Препараты сульфонилмочевины (ПСМ): гликлазид (диабетон МВ) – доза 30 -120 мг, кратность приема 1 р в день;

- - Глибенкламид (манинил) – суточная доза 5 -20 мг , кратность приема 1 -2 р в день; Гликвидон (глюренорм) – доза 30 -120 мг, кратность приема 1 -3 р в день Механизм действия: стимуляция секреции инсулина Меглитиниды и производные фенилаланина (глиниды), (прандиальные регуляторы гликемии):

Репаглинид (новонорм) – суточная доза 0, 5 -16 мг, кратность приема 3 -4 р в день; n Натеглинид (старликс) – 180 -540 мг в сутки, кратность приема 3 -4 р n Механизм действия: стимуляция секреции инсулина 3. Препараты, снижающие всасывание n глюкозы в кишечнике : - Ингибиторы а-глюкозидазы: акарбоза (глюкобай) -

- - Суточная доза 150 -300 мг, кратность приема 3 р в день Механизм действия: снижение всасывания глюкозы в кишечнике.

Рекомендуемые комбинации препаратов n n n Сульфонилмочевина + бигуаниды Сульфонилмочевина+ тиазолидиндионы Сульфонилмочевина + акарбоза Меглитиниды + бигуаниды Меглитиниды +тиазолидиндионы Бигуаниды + тиазолидиндионы

Недопустимые комбинации препаратов n n Комбинация различных препаратов сульфонилмочевины Сульфонилмочевина + меглитиниды

Алгоритм лечения больных СД 2 типа n n Гликемия натощак <6, 0 ммоль/л – гликемия через 2 ч после еды <8, 0 ммоль/л – диета + физ. нагр. Гликемия натощак <6, 0 ммоль/л – через 2 часа >8 ммоль/л – диета + физ. нагр. + меглитиниды или акарбоза

Гликемия натощак 6, 0 -8, 0 ммоль/л – если ИМТ >25 – метформин и/или глитазоны если ИМТ <или= 25 - СМ или меглитиниды Если гликемия натощак >8, 0 ммоль/л – показания для назначения инсулина n

Показания для инсулинотерапии при СД 2 n n n Неэффективность диеты и максимальной дозы ПСП Hb. A 1 c >7, 5% Гликемия натощак >8 ммоль/л (15 ммоль/л) Кетоацидоз Беременность

n n Хирургические вмешательства Острые макроваскулярные осложнения (инсульт, инфаркт миокарда) Инфекционные болезни (особенно гнойно-септические Низкий уровень С-пептида в плазме крови на фоне внутревенной пробы с глюкагоном

Цель инсулинотерапии n n Гликемия натощак <6, 5 ммоль/л Гликемия через 2 ч после еды <9 ммоль/л

Варианты инсулинотерапии n n Комбинированная (базис-оральная) терапия : добавление инсулина к ПСП – инсулин НПХ, доза 0, 1 ЕД/кг массы тела Монотерапия: моноинсулинотерапия с отменой ПСП – стартовая доза 0, 15 -0, 2 ЕД/кг титруется до фактической дозы до достижения целевых параметров гликемии. Чаще используется традиционный режим инсулинотерапии.

ТРЕБОВАНИЯ К ФОРМУЛИРОВКЕ ДИАГНОЗА ПРИ САХАРНОМ ДИАБЕТЕ n n Тип Течение (легкое, средней тяжести, тжелое) Фаза контроля гликемии (компенсации, субкомпенсации, декомпенсации) Осложнения с указанием формы и стадии

ОПРЕДЕЛЕНИЕ СТЕПЕНИ ТЯЖЕСТИ САХАРНОГО ДИАБЕТА n ЛЕГКОЕ ТЕЧЕНИЕ – КОМПЕНСАЦИЯ ДОСТИГАЕТСЯ ТОЛЬКО ДИЕТОЙ, НЕТ ОСЛОЖНЕНИЙ n СРЕДНЯЯ СТЕПЕНЬ ТЯЖЕСТИ – ДИАБЕТИЧЕСКАЯ РЕТИНОПАТИЯ НЕПРОЛИФЕРАТИВНОЙ СТАДИИ; НЕФРОПАТИЯ В СТАДИИ МИКРОАЛЬБУМИНУРИИ; СЕНСОМОТОРНАЯ ПОЛИНЕЙРОПАТИЯ n ТЯЖЕЛОЕ ТЕЧЕНИЕ – РЕТИНОПАТИЯ 2 – 3 СТАДИИ; НЕФРОПАТИЯ В СТАДИИ ПРОТЕИНУРИИ ИЛИ ХПН; АВТОНОМНАЯ ПОЛИНЕЙРОПАТИЯ; МАКРОАНГИОПАТИИ (ПИКС, ХСН, последствия ОНМК, облитерирующий атеросклероз сосудов нижних конечностей)

Осложнения сахарного диабета I. Острые = комы Кетоацидотическая Гиперосмолярная Лактатацидотическая Гипогликемическая II. Поздние 1. 2. 3. 4. Макроангиопатии Микроангиопатии: а)нефропатия, б)ретинопатия Нейропатия Синдром диабетической стопы.

САХАРНЫЙ ДИАБЕТ 1 ТИПА И САХАРНЫЙ ДИАБЕТ 2 ТИПА – РАЗНЫЕ НОЗОЛОГИЧЕСКИЕ ЕДИНИЦЫ, ОБЪЕДИНЕННЫЕ ОБЩИМ СИНДРОМОМ – ХРОНИЧЕСКОЙ ГИПЕРГЛИКЕМИИ
БАЗОВЫЕ ВОПРОСЫ ДИАБЕТОЛОГИИ 3.ppt