Базисная СЛР подстанции.ppt
- Количество слайдов: 60
Базисная сердечно-легочно-мозговая реанимация

Внезапная сердечная смерть Причиной чаще является фибрилляция желудочков – 75 -80% желудочковая тахикардия, реже – электромеханическая диссоциация и асистолия *и Остановка кровообращения обычно случается: дома (2/3 случаев), у мужчин в возрасте старше 50 лет (3/4 случаев) в течение дня (с 8 до 18 часов), в присутствии свидетелей (2/3 случаев). * Во время первого анализа сердечного ритма фибрилляция желудочков регистрируется в 40% случаев внезапной смерти. Вероятно, что число жертв ФЖ или желудочковой тахикардии (ЖТ) намного больше, но к тому времени, когда снимается первая ЭКГ, их ритм ухудшается до асистолии

Виды остановки кровообращения Желудочковая тахикардия (2 сек) Фибрилляция желудочков высокоамплитудная (1 мин) Асистолия

Асфиктическая остановка кровообращения • • Тяжелые травмы Передозировка наркотиков Утопление Дети
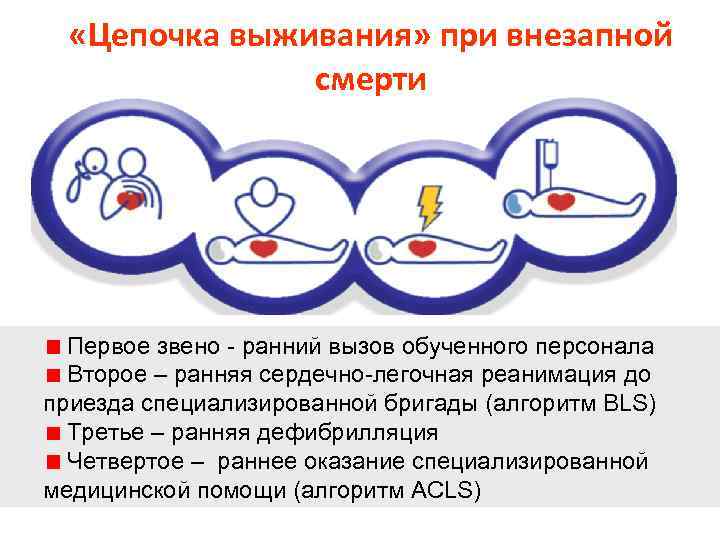
«Цепочка выживания» при внезапной смерти Первое звено - ранний вызов обученного персонала Второе – ранняя сердечно-легочная реанимация до приезда специализированной бригады (алгоритм BLS) Третье – ранняя дефибрилляция Четвертое – раннее оказание специализированной медицинской помощи (алгоритм ACLS)

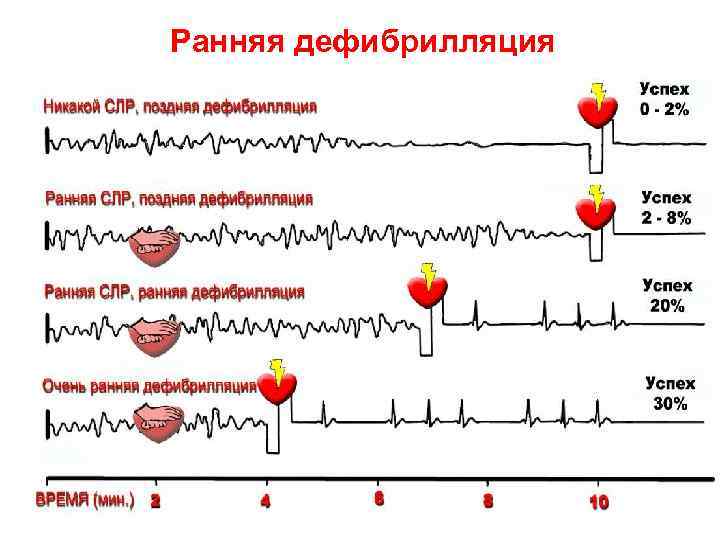
• Раннее распознавание чрезвычайной ситуации и вызов помощи: привести в действие службы экстренной медицинской помощи или местную систему быстрого реагирования, например, «телефон 112» . Раннее эффективное реагирование может предотвратить остановку сердца. • Ранняя СЛР очевидцем: немедленная СЛР может удвоить или утроить шансы выживания после ВОК. • Ранняя дефибрилляция: СЛР плюс дефибрилляция в пределах 3 -5 минут может дать уровень выживания 49 -75%. Каждая минута отсрочки дефибрилляции сокращает вероятность выживания на 10 -15%. • Раннее интенсивное поддержание жизни и постреанимационная терапия: качество лечения во время постреанимационной фазы влияет на результат проведенной СЛР.
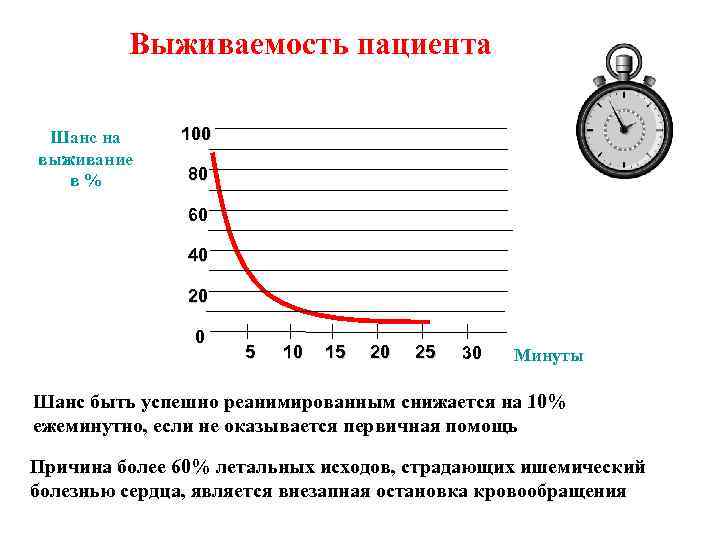
Выживаемость пациента Шанс на выживание в% 100 80 60 40 20 0 5 10 15 20 25 30 Минуты Шанс быть успешно реанимированным снижается на 10% ежеминутно, если не оказывается первичная помощь Причина более 60% летальных исходов, страдающих ишемический болезнью сердца, является внезапная остановка кровообращения

Раннее распознавание и вызов помощи Показания для вызова спецбригады «на себя» (СПб) 1. Острый инфаркт миокарда, осложненный некупирующимся ангинозным приступом и (или) нестабильной гемодинамикой и (или) пароксизмом аритмии 2. Некупирующаяся острая левожелудочковая недостаточность 3. Тромбоэмболия легочной артерии 4. Острое нарушение сердечного ритма, сопровождающееся болевым приступом и (или) нарушением гемодинамики и (или) возникшее впервые 5. Острые, прогностически неблагоприятные нарушения сердечного ритма, в том числе не вызывающие на момент осмотра нарушений гемодинамики 6. Некупирующийся приступ бронхиальной астмы 7. Необходимость экстренной временной электрокардиостимуляции 8. Согласование профиля бригады для сопровождения больного при переводе из стационара в стационар - в зависимости от тяжести состояния 9. Проводимая линейной бригадой СЛР 10. Комы 11. Тяжелые травмы и ДТП, шоки

Реанимация – комплекс мероприятий, направленных на оживление и восстановление функций организма re – приставка, означающая повторное действие animо – воскрешать, одушевлять

Смерть человека наступает в результате гибели организма как целого В процессе умирания выделяют стадии: агонию, клиническую смерть, смерть мозга и биологическую смерть Агония характеризуется прогрессивным угасанием внешних признаков жизнедеятельности организма (сознания, кровообращения, дыхания, двигательной активности) Клиническая смерть патологические изменения во всех органах и системах носят полностью обратимый характер Смерть мозга проявляется развитием необратимых изменений в головном мозге, а в других органах и системах частично или полностью обратимых Биологическая смерть выражается посмертными изменениями во всех органах и системах, которые носят постоянный, необратимый, трупный характер

Посмертные изменения имеют функциональные, инструментальные, биологические и трупные признаки: Функциональные признаки: а) Отсутствие сознания б) Отсутствие дыхания, пульса, артериального давления в) Отсутствие рефлекторных ответов на все виды раздражителей Инструментальные признаки: а) Электроэнцефалографические б) Ангиографические Биологические признаки: а) Максимальное расширение зрачков б) Бледность и/или цианоз, и/или мраморность (пятнистость) кожных покровов в) Снижение температуры тела Трупные изменения: а) Ранние признаки б) Поздние признаки

Констатация смерти человека наступает при смерти мозга или биологической смерти человека (необратимой гибели человека) Биологическая смерть устанавливается на основании наличия трупных изменений (ранние признаки, поздние признаки) Диагноз смерть мозга устанавливается в учреждениях здравоохранения, имеющих необходимые условия для констатации смерти мозга Смерть человека на основании смерти мозга устанавливается в соответствии с Инструкцией по констатации смерти человека на основании диагноза смерти мозга, утвержденной Приказом Министерства здравоохранения РФ N 460 от 20. 12. 2001 "Об утверждении Инструкции по констатации смерти человека на основании диагноза смерти мозга"

Зарегистрировано в Минюсте РФ 4 апреля 2003 г. N 4379 МИНИСТЕРСТВО ЗДРАВООХРАНЕНИЯ РОССИЙСКОЙ ФЕДЕРАЦИИ ПРИКАЗ 4 марта 2003 г. N 73 ОБ УТВЕРЖДЕНИИ ИНСТРУКЦИИ ПО ОПРЕДЕЛЕНИЮ КРИТЕРИЕВ И ПОРЯДКА ОПРЕДЕЛЕНИЯ МОМЕНТА СМЕРТИ ЧЕЛОВЕКА, ПРЕКРАЩЕНИЯ РЕАНИМАЦИОННЫХ МЕРОПРИЯТИЙ

Реанимационные мероприятия не проводятся а) При наличии признаков биологической смерти б) При наступлении состояния клинической смерти на фоне прогрессирования достоверно установленных неизлечимых заболеваний или неизлечимых последствий острой травмы, несовместимой с жизнью Реанимационные мероприятия прекращаются только а) При констатации смерти человека на основании смерти головного мозга, в том числе на фоне неэффективного применения полного комплекса мероприятий, направленных на поддержание жизни б) При неэффективности реанимационных мероприятий, направленных на восстановление жизненно важных функций в течение 30 минут

Клиническая смерть Своеобразное переходное состояние между жизнью и смертью, которое еще не является смертью, но уже не может быть названо жизнью Патологические изменения во всех органах и системах носят обратимый характер • Продолжительность периода = 3 – 5 минут • При гипотермии срок клинической смерти может удлиняться до 12 -20 минут и более

«…главная задача реаниматологии – предотвращать клиническую смерть, а в случае её наступления, лечить» Неговский В. А. , 1986

Комплекс мероприятий по восстановлению жизни Базовый реанимационный комплекс - БРК Basic Life Support – BLS • Обеспечение проходимости ВДП • Поддержание кровообращения • Поддержание дыхания
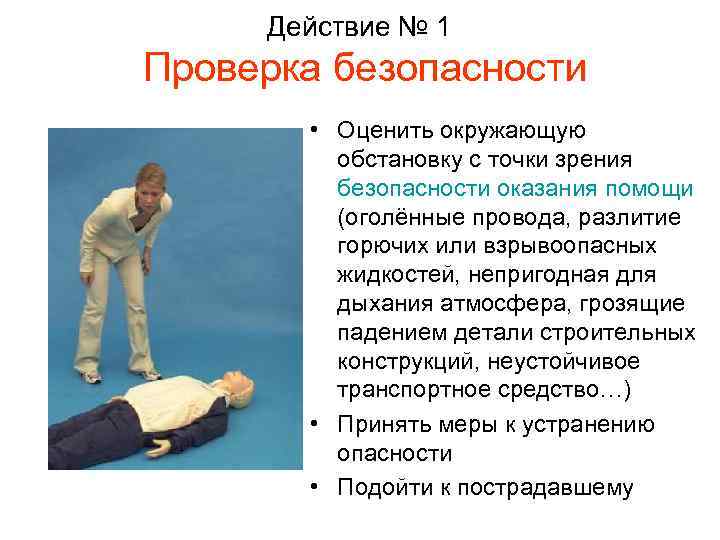
Действие № 1 Проверка безопасности • Оценить окружающую обстановку с точки зрения безопасности оказания помощи (оголённые провода, разлитие горючих или взрывоопасных жидкостей, непригодная для дыхания атмосфера, грозящие падением детали строительных конструкций, неустойчивое транспортное средство…) • Принять меры к устранению опасности • Подойти к пострадавшему

Действие № 2 Первичный осмотр - жив ли? Минимальный набор признаков • сознание • самостоятельное дыхание • пульс на магистральных артериях

Наличие сознания • Шейк-тест +++ • Вербальный контакт __________ ДВУКРАТНО • … в сознании • … реагирует на голос • … реагирует на болевые стимулы • … не реагирует…

Провести: • Визуальный осмотр полости рта • Ревизия полости рта – – – Язык Протезы Инородные тела Рвотные массы Кровь • Только при наличии видимого инородного тела удалить его пальцем или аспиратором

По современным международным рекомендациям удалять инородное тело можно только под контролем зрения Какое-либо исследование полости глотки вслепую запрещено! Исключение: достоверно известная обструкция верхних дыхательных путей твёрдым инородным телом
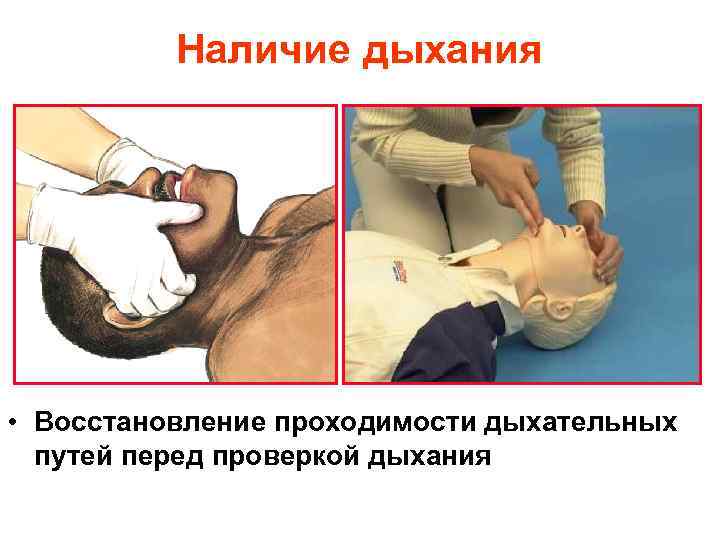
Наличие дыхания • Восстановление проходимости дыхательных путей перед проверкой дыхания
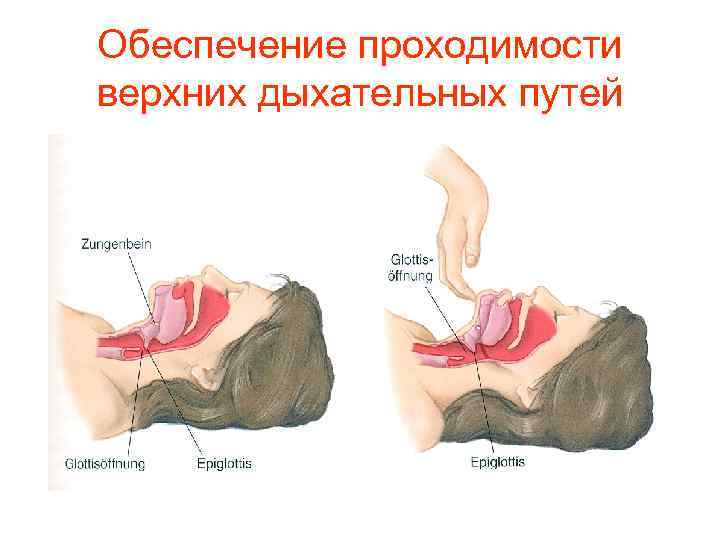
Обеспечение проходимости верхних дыхательных путей

Рекомендации 2010 (медицинские работники) Сохранено первичное выдвижение нижней челюсти при травме, но при её неэффективности (!), не теряя времени, разрешено запрокидывание головы и поднимание подбородка Запрокидывают голову назад, накладывая ладонь одной руки на лоб Выдвигают нижнюю челюсть вперед, помещая указательный и средний пальцы подбородок Корень языка отходит от задней стенки ротоглотки, открывая доступ воздуха в легкие

Проверить наличие дыхания «вижу – слышу – ощущаю» до 10 секунд • одновременный контроль кровообращения не проводится
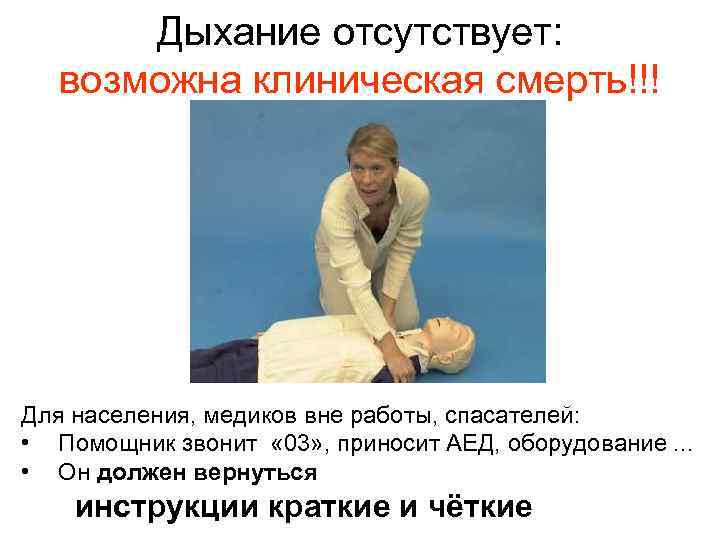
Дыхание отсутствует: возможна клиническая смерть!!! Для населения, медиков вне работы, спасателей: • Помощник звонит « 03» , приносит АЕД, оборудование. . . • Он должен вернуться инструкции краткие и чёткие
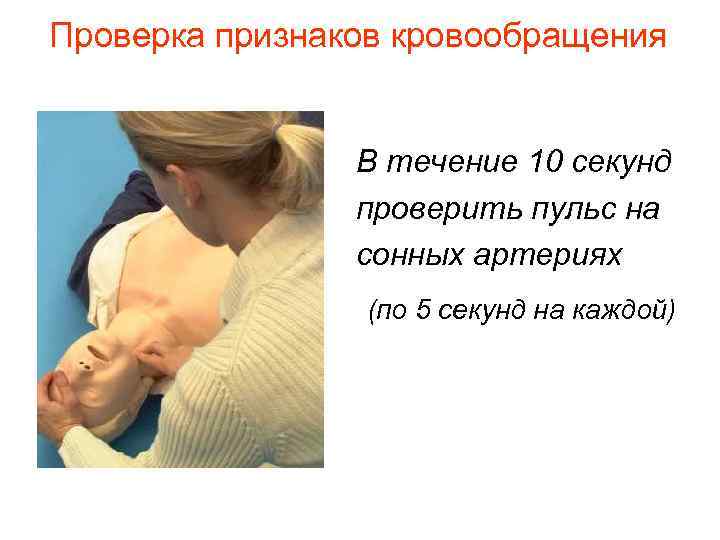
Проверка признаков кровообращения В течение 10 секунд проверить пульс на сонных артериях (по 5 секунд на каждой)

Раннее распознавание и вызов помощи Быстро оценить: Сознание? Дыхание? Кровообращение/ признаки жизни?

Отсутствие пульса и повода отказаться от СЛР … Немедленное начало закрытого массажа сердца «Такие инвазивные мероприятия расширенной СЛР, как интубация и введение медикаментов, не оказывают влияния на успешность СЛР» Dr. med. Peter Rupp (Петер Рупп), 2008 г.

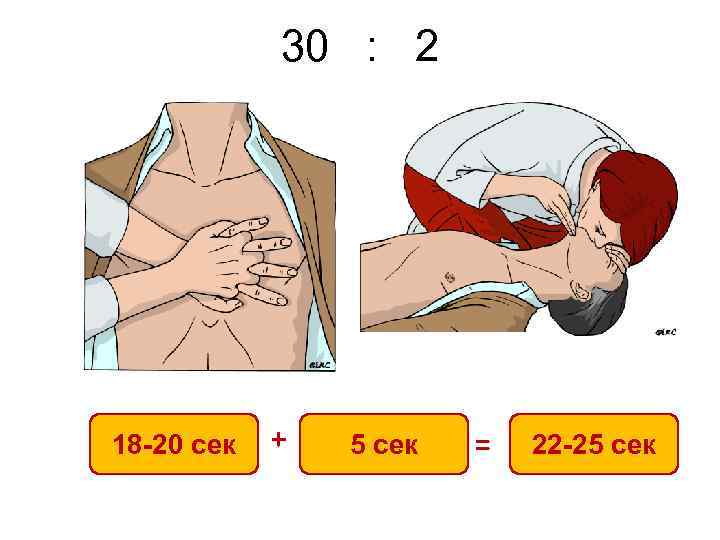
30 : 2 или 2 : 30 В течение первых минут после остановки сердца, не связанной с асфиксией, содержание кислорода в крови остается достаточно высоким Поэтому во время СЛР ограничение доставки кислорода к миокарду и головному мозгу в большей степени связано с низким сердечным выбросом, чем с дефицитом кислорода в легких В первые минуты внезапной остановки сердца вентиляция легких менее важна, чем непрямой массаж сердца
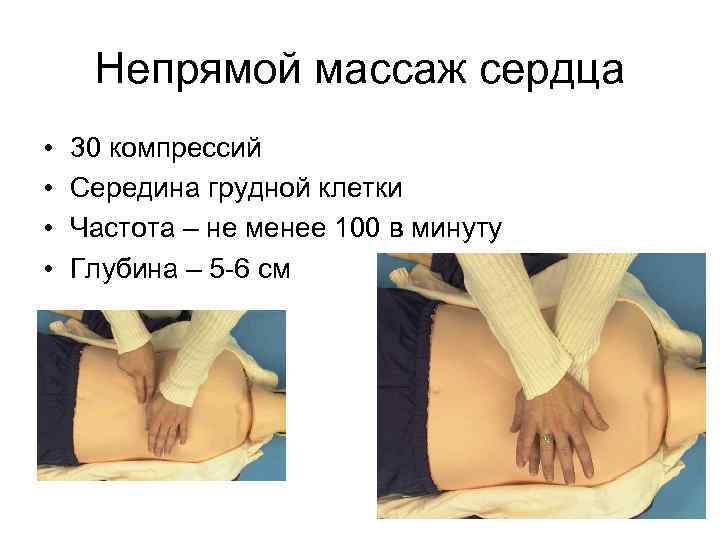
Непрямой массаж сердца • • 30 компрессий Середина грудной клетки Частота – не менее 100 в минуту Глубина – 5 -6 см
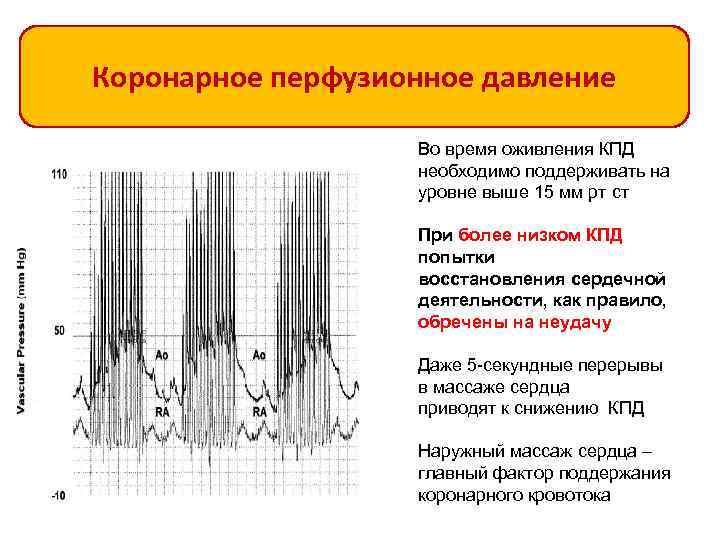
Коронарное перфузионное давление Во время оживления КПД необходимо поддерживать на уровне выше 15 мм рт ст При более низком КПД попытки восстановления сердечной деятельности, как правило, обречены на неудачу Даже 5 -секундные перерывы в массаже сердца приводят к снижению КПД Наружный массаж сердца – главный фактор поддержания коронарного кровотока
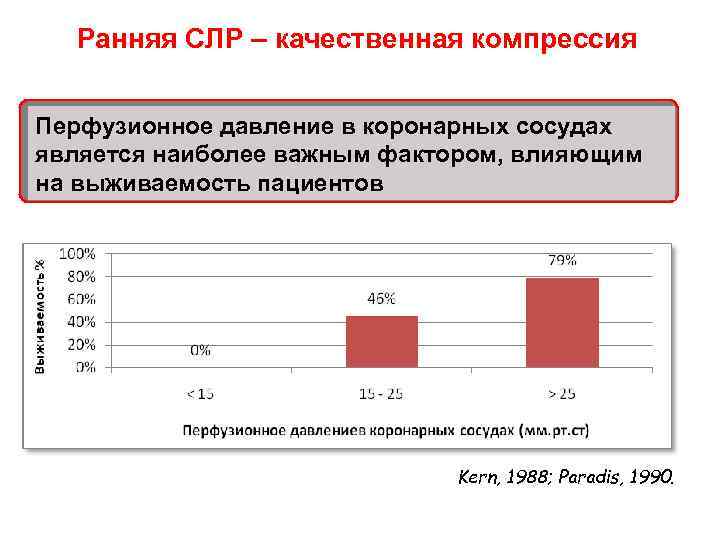
Ранняя СЛР – качественная компрессия Перфузионное давление в коронарных сосудах является наиболее важным фактором, влияющим на выживаемость пациентов Kern, 1988; Paradis, 1990.

Выполнить 30 компрессии грудной клетки НМС проводится на ровной жесткой поверхности! Компрессии проводятся с частотой не менее 100 в мин При моделировании ВОС на собаках и свиньях максимальный коронарный и мозговой кровоток удавалось создавать при частоте компрессий грудной клетки от 100 до 120 раз в минуту

Компрессии проводятся в переднезаднем направлении по линии, соединяющей грудину с позвоночником После каждой компрессии грудная клетка должна полностью расправляться Время компрессии и декомпрессии должно быть примерно равным (1: 1) Полная декомпрессия за счёт снижения давления в грудной клетке способствует венозному возврату и наполнению сердца в диастолу Прекращать компрессию можно только на время, необходимое для проведения искусственной вентиляции легких, и на определение пульса на сонной артерии Контроль ЭКГ проводится во время проведения ИВЛ

Типичные ошибки проведении НМС • • • Нет жёсткой основы для проведения НМС Слишком резкие, а потому короткие, компрессии Не вертикальное направление компрессии Пауза более 5 секунд при переходе к ИВЛ и обратно Сдавление грудины в области мечевидного отростка (опасность повреждения печени) • Смещение точки массажа в стороны от средней линии (опасность множественного перелома рёбер, нарушения каркасности грудной клетки) • Отрывание рук от грудины (опасность перелома рёбер) В 37, 4 % случаев: глубина сдавления меньше 38 мм В 24% случаев: длительные перерывы при НМС В 28, 1 % случаев: частота сдавлений меньше 90/мин

Ранняя СЛР – качественная СЛР Для проведения эффективных компрессий грудной клетки необходимы следующие предпосылки: q жесткое основание q правильно выбранная точка приложения рук (середина грудной клетки = нижняя половина грудины) q соотношение «массаж : вентиляция» = 30 : 2 q частота компрессий не менее 100/мин q глубина компрессий 5 -6 см или больше q полная декомпрессия q фазы компрессий и декомпрессий должны быть равны q “Push hard and fast” (давите сильно и быстро) q смена позиций каждые 2 минуты q по возможности короткие паузы в проведении массажа

Прекордиальный удар Начинать реанимационные мероприятия с прекордиального удара целесообразно лишь в самом начале клинической смерти при невозможности своевременного нанесения электрического разряда При ВОК, продолжающееся более 30 секунд, прекордиальный удар не эффективен! Наносится однократно в случае если: остановка сердца у взрослого пациента произошла при бригаде : - пульс не определяется - на ЭКГ регистрируется ЖТ/Ф Ж или ЭКГ- контроль отсутствует - отсутствует или не готов дефибриллятор Прекордиальный удар не наносится: - при регистрируемой на ЭКГ асистолии, ЭМД - при ВОК, продолжающееся более 30 секунд - детям, младше 8 лет Во всех перечисленных случаях проводится НМС: ИВЛ При неэфффективности прекордиального удара или дефибрилляции – НМС: ИВЛ

Прекордиальный удар применяется, если нет дефибриллятора в шаговой доступности Только в первые 10 секунд остановки кровообращения! Только при мониторируемой фибрилляции! Только однократно!
Вентиляция дыхательным мешком типа Ambu

ИВЛ «рот-в-рот» • Зажать нос • Выдохнуть в рот пациенту, используя кусок материи для защиты (1 сек) • Проконтролировать эффективность вдувания по экскурсии грудной клетки • Дождаться спонтанного выдоха • Повторить • 2 ВДОХА
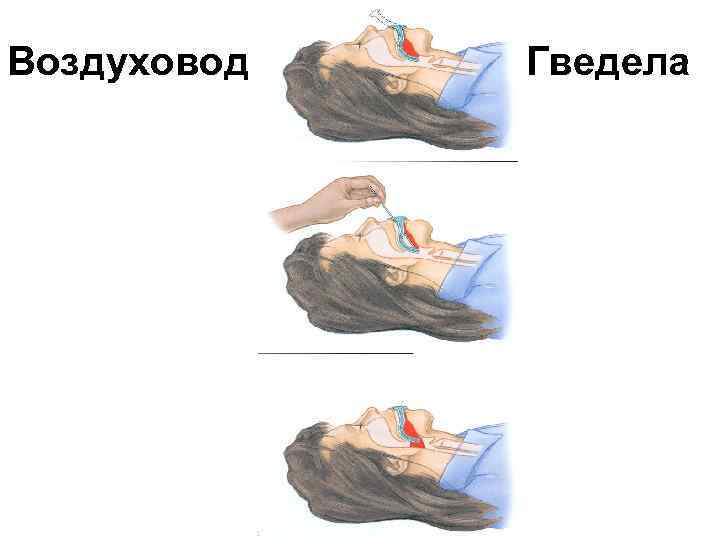
Воздуховод Гведела

Рекомендации 2010 Медицинский работник • Первые два вдоха полноценной глубины (400 -600 мл) с контролем эффективного подъема грудной клетки (каждый около 1 секунды)

При отсутствии спонтанного дыхания ИВЛ маской мешком «Амбу» 2 вдоха Заключение экспертов ERC / AHA 2010 Продолжительность каждого вдоха 1 секунда, между вдохами –пауза для осуществления пассивного выдоха – 1 сек Объем вдыхаемого воздуха у взрослых должен составлять приблизительно 400 -600 мл (6 -7 мл/кг) Для определения должного объема проводится контроль подъема грудной клетки

Сильное или очень быстрое вдувание приводит к тому, что воздух попадает в пищевод и желудок, постепенно растягивая его Если же такое произошло, не следует надавливать на область живота, чтобы освободить желудок Это приведёт к тому, что желудочное содержимое поступит в ротоглотку с последующей аспирацией и развитием синдрома Мендельсона

Во время проведения СЛР кровоток в легких значительно уменьшен, поэтому адекватное соотношение вентиляции и кровотока может поддерживаться при более низких, чем в норме значениях вдуваемого объема воздуха и частоте искусственного дыхания Излишнее количество вдохов и/или слишком большой ДО приводят к уменьшению сердечного выброса и коронарного кровотока
30 : 2 18 -20 сек + 5 сек = 22 -25 сек
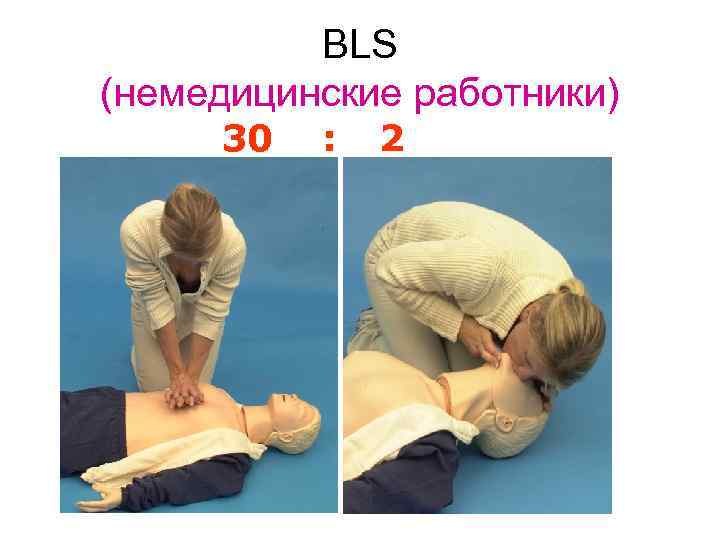
BLS (немедицинские работники) 30 : 2
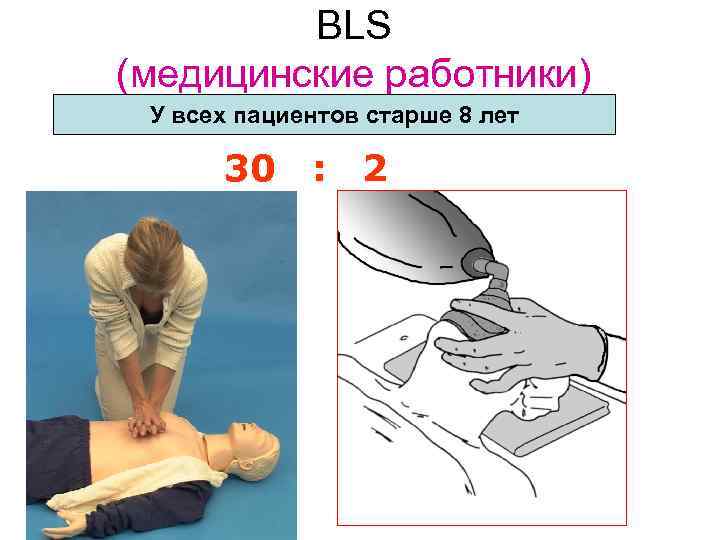
BLS (медицинские работники) У всех пациентов старше 8 лет 30 : 2

Ошибки при выполнении реанимационных мероприятий Не обеспечена проходимость дыхательных путей Проведение массажа сердца на мягкой поверхности Неправильное расположение рук реанимирующего при массаже сердца Слишком малая или чрезмерная сила нажатия на грудину при реанимации Длительный, более 5 -10 сек. , перерыв при массаже сердца для проведения дополнительных лечебных и диагностических мероприятий ИВЛ - вздутие надчревной области, возникающее при вдувании большого объема воздуха, свидетельствует о попадании воздуха в желудок

Пути повышения эффективности СЛР на этапе BLS • Удаление каждого неоправданного перерыва в массаже сердца !!! • Правильная техника закрытого массажа сердца!!!
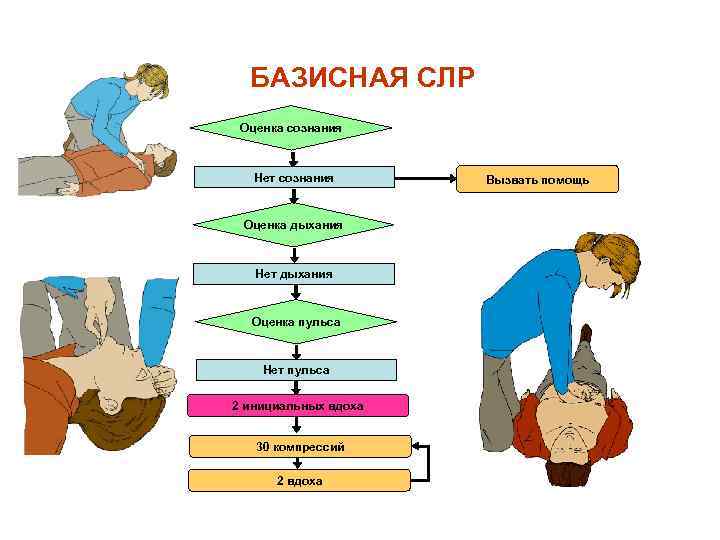
БАЗИСНАЯ СЛР Оценка сознания Нет сознания Оценка дыхания Нет дыхания Оценка пульса Нет пульса 2 инициальных вдоха 30 компрессий 2 вдоха Вызвать помощь

Алгоритм проведения первичного комплекса СЛР 1. Убедиться в собственной безопасности, при наличии опасности для вас и пациента - перенести его в безопасное место 2. Уложить пациента на спину на ровную, твердую поверхность 3. Восстановить проходимость дыхательных путей 4. НМС - проведение компрессий строго по средней линии тела: 30 компрессий (основанием двух ладоней в центре грудной клетки, глубина компрессий не менее 5 - 6 см, частота компрессий - не менее 100 в минуту 5. ИВЛ маской мешком «Амбу» : 2 вдоха (оценка объема и адекватности вдоха по подъему грудной клетки, продолжительность каждого вдоха 1 секунда, пассивного выдоха - 1 секунда) 6. ИВЛ и НМС продолжать в течении всей СЛР в соотношении 30: 2 (при отсутствии ЭКГ контроля - контроль пульса на сонных артериях каждые 2 минуты СЛР)


Успешность реанимации зависит от • раннего распознавания критической ситуации и вызова помощи • ранняя СЛР очевидцем увеличивает выживаемость вдвое - втрое после ВОК, обусловленной фибрилляцией желудочков • ранняя дефибрилляция повышает выживаемость до 49 -75% Каждая минута отсрочки дефибрилляции снижает вероятность выживания на 10 -15%
Ранняя дефибрилляция Lev Subbotin© ПЕРМСКАЯ Школа Медицины Катастроф

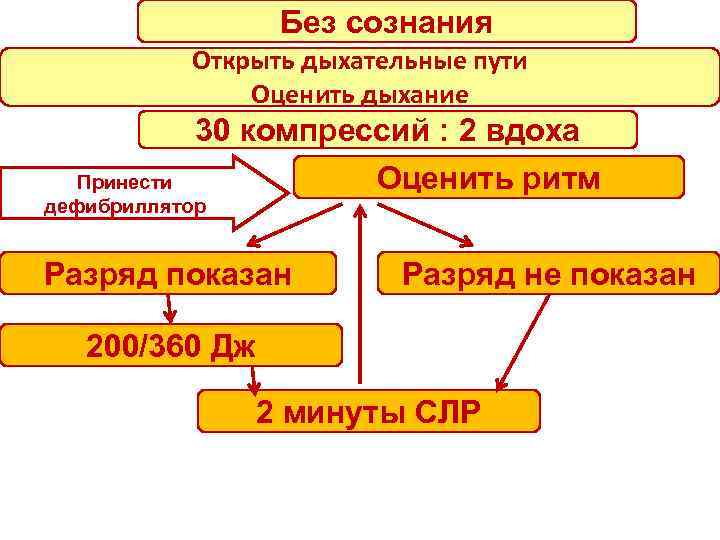
Без сознания Открыть дыхательные пути Оценить дыхание 30 компрессий : 2 вдоха Оценить ритм Принести дефибриллятор Разряд показан Разряд не показан 200/360 Дж 2 минуты СЛР

Базисная СЛР подстанции.ppt