Лекция-Добр.новообразования.ppt
- Количество слайдов: 62

БАШКИРСКИЙ ГОСУДАРСТВЕННЫЙ МЕДИЦИНСКИЙ УНИВЕРСИТЕТ Кафедра стоматологии детского возраста Зав. кафедрой академик РАЕН, Заслуженный врач РБ и РФ профессор Чуйкин С. В. Опухоли и опухолеподобные процессы мягких тканей и лицевых костей в детском возрасте. Классификация опухолей. Основные принципы лечения новообразований у детей.

План лекции: Введение. Этиология и патогенез. Классификация. Клиника, диагностика и лечение отдельных видов опухолей. Принципы онкологической настороженности.

Большую часть доброкачественных опухолей и дисплазий в челюстно-лицевой области в настоящее время можно рассматривать как патологические образования, возникшие на почве нарушений развития эмбриональных закладок. Эти образования обычно обнаруживаются в первые годы жизни ребенка. Дизонтогенетическое происхождение дисплазий и опухолей у детей обусловливает дополнительные трудности диагностики. Если у взрослых чаще обнаруживаются так называемые наведенные опухоли, имеющие периферическое расположение, то у детей опухоли чаще растут центрально, что осложняет их раннюю диагностику.

Гистологическое исследование при подозрении на опухолевый процесс является обязательным. Методика биопсии должна соответствовать следующим требованиям: 1. Опухолевый материал следует иссекать на границе со здоровой тканью, чтобы патологоанатом мог решить вопрос о гистогенетической связи опухоли с окружающими тканями и характере роста новообразования. 2. Не следует выбирать для гистологического исследования участки опухоли с резко выраженными вторичными изменениями некротического или склеротического характера, так как эти изменения могут затушевывать основной процесс. Цитологическое исследование занимает важное место в дифференциальной диагностике злокачественных новообразований.

Всемирной организацией здравоохранения (ВОЗ) опубликованы 6 серий Международной гистологической классификации опухолей (МГКО), построенных с учетом локализации, гистологического строения и клинического течения. Все новообразования челюстно-лицевой области у детей разделяются на доброкачественные опухоли, опухолеподобные заболевания и злокачественные опухоли: Классификация: Доброкачественные Опухолеподобные Злокачественные Каждая из этих групп опухолей подразделяется на следующие подгруппы в зависимости от источника происхождения (ткань, орган): Доброкачественные: эпителиальные опухоли; • опухоли мягких тканей (сосудистые); • опухоли костей и хрящевой ткани; • опухоли лимфоидной и кроветворной ткани; • опухоли смешанного генеза; • вторичные опухоли; • неклассифицируемые опухоли.

Папиллома встречается на слизистой оболочке. Опухоль чаще имеет вид сосочка различной величины. Иногда бывает округлой формы на тонкой ножке бахромы. Распознавание папилломы не представляет трудностей. Основной чертой папилломы являются отсутствие уплотнения и медленный рост. Лечение папилломы заключается в иссечении ее с окружающей тканью. Для этой цели может быть использован лазер, электронож.
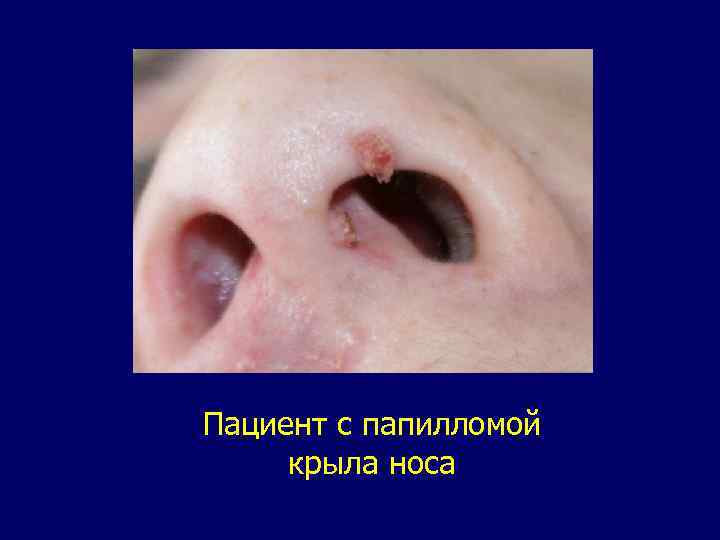
Пациент c папилломой крыла носа

Фиброма или фиброматоз. Источник роста: соединительная ткань. Опухоль может встречаться у детей сразу после рождения, но чаще ее появление связывают с воздействием различных механических, термических и химических раздражителей. По частоте занимает 2— 3 -е место после папиллом и сосудистых опухолей. Локализуется чаще в области языка, слизистых оболочек щек, на альвеолярных отростках, небе, губах. Опухоль представляет округлое образование с четкими границами на широком основании, реже на ножке. Консистенция плотно-эластичная, реже мягкая. Поверхность фибром или гладкая блестящая, или бугристая, по цвету не отличается от окружающей слизистой оболочки. При локализации на языке бывают с желтовато-белым оттенком, как бы погруженные в толщу мягких тканей. Лечение - иссечение в пределах здоровых тканей.
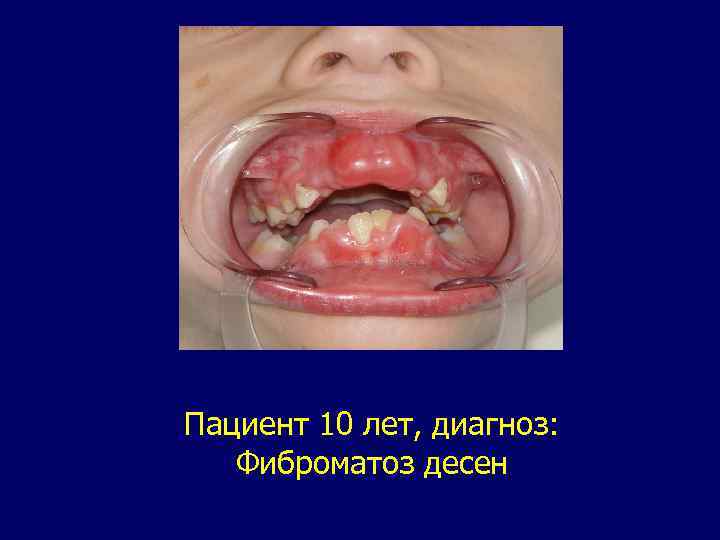
Пациент 10 лет, диагноз: Фиброматоз десен
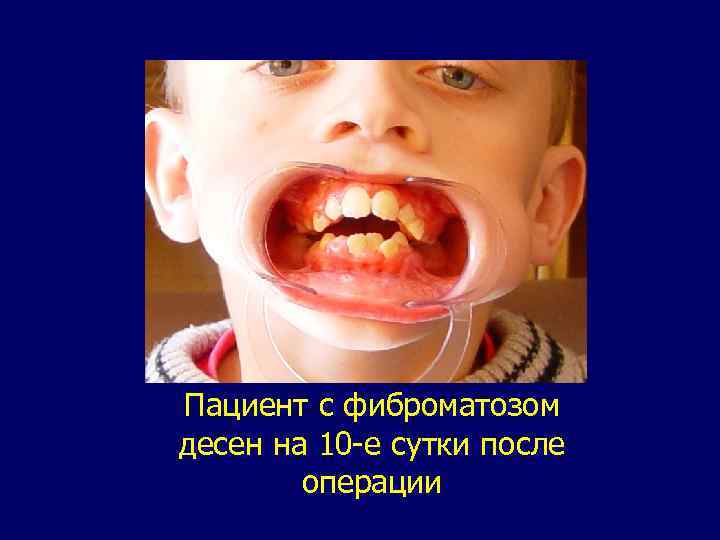
Пациент c фиброматозом десен на 10 -е сутки после операции

Тератома. Опухоль эмбрионального происхождения. Возникает вследствие нарушения развития зародышевой ткани. В одних случаях опухоль содержит разнообразные ткани, в других - зачатки органов, в третьих - остатки эмбриональных образований, не подвергшихся инволюции (остатки жаберных щелей). В связи с этим к тератомам относят гамартомы, врожденные кисты (срединные кисты шеи, дермоидные кисты). Тератомы нередко сочетаются с врожденными аномалиями развития челюстей, расщелинами неба, расщелинами языка и т. д. В челюстно-лицевой области тератомы содержат нередко участки кожи с волосами, зачатки зубов, элементы слюнных желез и т. д. Проявляется опухоль сразу после рождения или позднее. Тератомы имеют тенденцию озлокачествляться. В этих случаях рост опухоли резко ускоряется, появляется различная симптоматика, связанная с той областью, которую прорастает опухоль. Диагностику тератом облегчает УЗИ, ЯМР, КТ. Дифференциальнй диагноз тератом проводится в первую очередь с опухолевыми образованиями дисэмбриопластического характера и проявляющимися в раннем возрасте: лимфангиомами, нейрофиброматозом и саркомами. Лечение детей с тератомами хирургическое. Учитывая быстрый и агрессивный характер роста, тенденцию к озлокачествлению, хирургическое вмешательство необходимо осуществить сразу же после выявления опухоли.
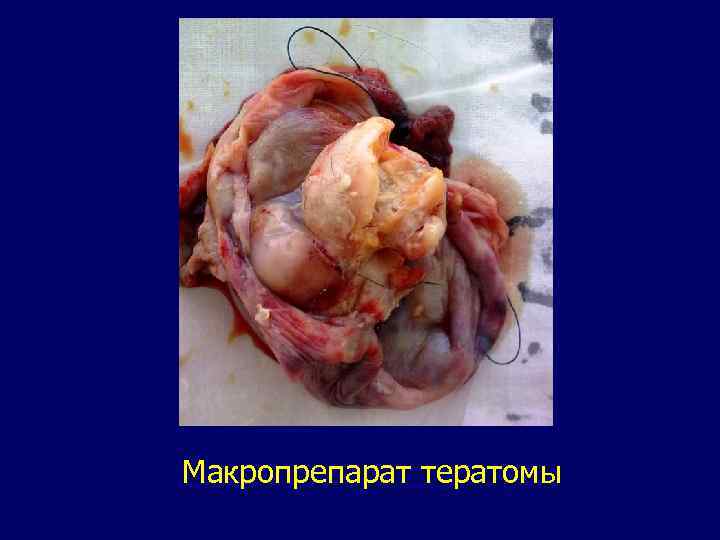
Макропрепарат тератомы

Дермоидная киста. Типичное дизонтогенетическое новообразование. Развивается из смещенных в раннем эмбриональном периоде участков эктодермы. Дермоидная киста имеет плотную оболочку, внутренняя поверхность которой представлена многослойным плоским эпителием. Строение оболочки дермоидной кисты соответствует строению кожи. В ней расположены потовые и сальные железы и волосяные фолликулы. Полость кисты выполнена кашицеобразной массой, содержащей продукты потовых и сальных желез, кристаллы холестерина, клетки слущенного эпителия, волосы. Чаще всего располагается под языком, в тканях дна полости рта, в области надбровных дугу наружного угла глаза, у корня носа, около крыльев носа. Рост медленный. Могут достигать больших размеров. Дифференциальная диагностика проводится с кистозной формой лимфангиомы, врожденными срединными кистами, слизистыми кистами подчелюстных слюнных желез, лимфаденитом в подподбородочной области. Лечение. Кисты удаляются хирургическим методом.
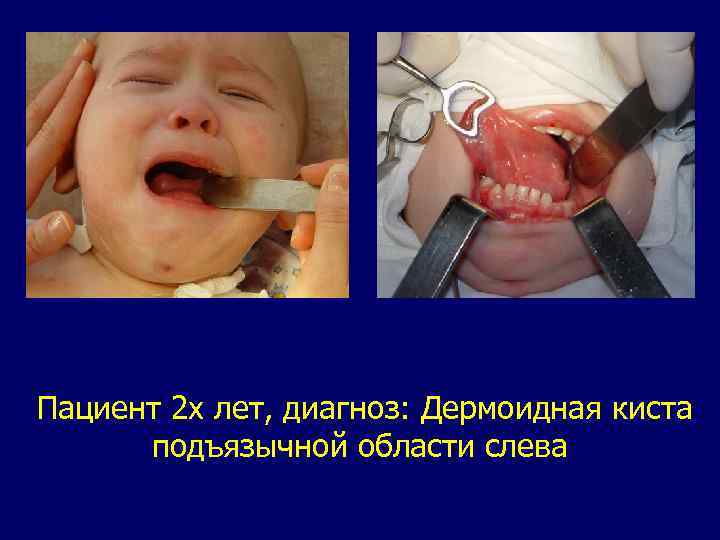
Пациент 2 х лет, диагноз: Дермоидная киста подъязычной области слева
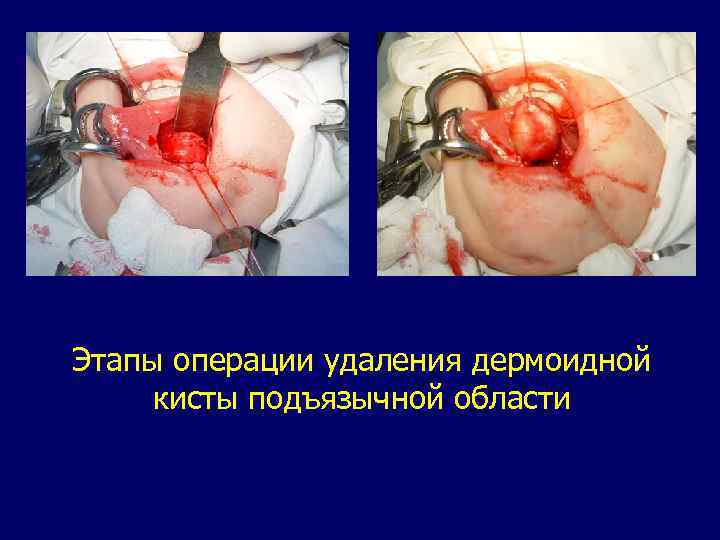
Этапы операции удаления дермоидной кисты подъязычной области

Эпидермальная киста. Дизонтогенетические образования с характерной локализацией в полости рта, обычно в переднем отделе подъязычной области, в тканях дна полости рта, а также в области надбровных дуг, наружного угла глаза, у корня носа, около крыльев носа, около ушных раковин. В отличие от дермоидной кисты полость эпидермальной кисты покрыта только эпидермисом. В светлом содержимом преобладают чешуйки кератина и кристаллы холестерина. Образования округлой формы, белесоватого или желтоватого цвета, тестоватой консистенции, безболезненные при пальпации, редко достигают больших размеров. Слизистая оболочка над ними в цвете не изменена, легко смещается. Лечение— только хирургическое.
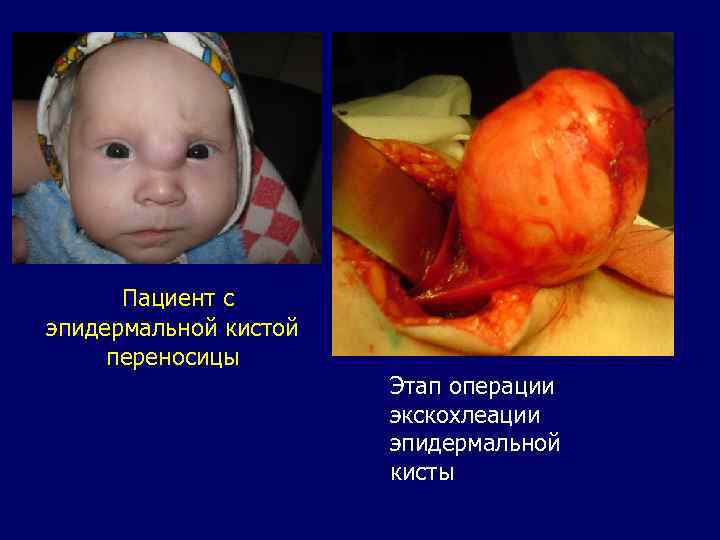
Пациент с эпидермальной кистой переносицы Этап операции экскохлеации эпидермальной кисты
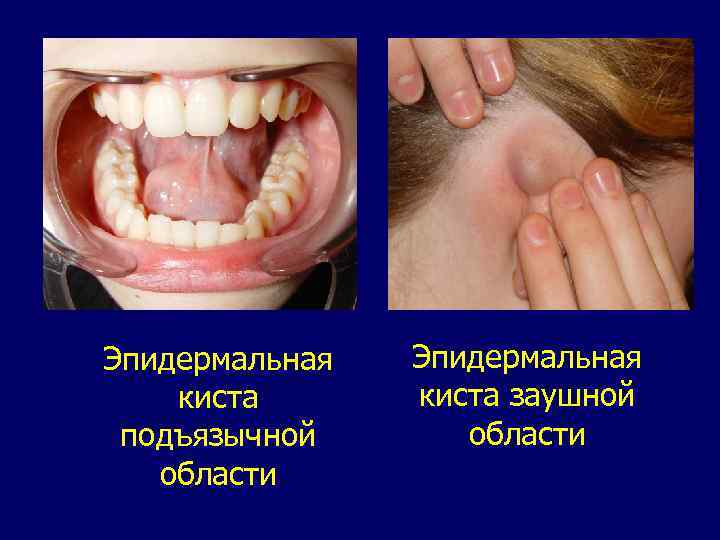
Эпидермальная киста подъязычной области Эпидермальная киста заушной области

Эпулис. В международной гистологической классификации опухолей полости рта и ротоглотки 1974 г. описан один тип эпулиса: гигантоклеточный эпулис или периферическая гигантоклеточная гранулема. Характерное для полости рта поражение преимущественно выявляется у девочек, чаще в возрасте 12 - 16 лет. Локализуется только на альвеолярных отростках челюстей. Патологическое образование бывает или на широком основании, или на ножке. Цвет характерный: синюшно-багровый. Поверхность округлая, реже бугристая. Консистенция мягкая или эластичная. Пальпация безболезненная. Поражение может достигать значительных размеров. При росте опухоль разрушает костную ткань. Рентгенологические изменения выявляются в виде умеренного остеопороза в зоне локализации патологического образования. Границы деструкции нечеткие. Диагноз обычно несложен. Необходимо дифференцировать поражение от гемангиомы, гипертрофического гингивита, реактивных разрастании вследствие травмы, хронического воспаления, заболеваний крови.
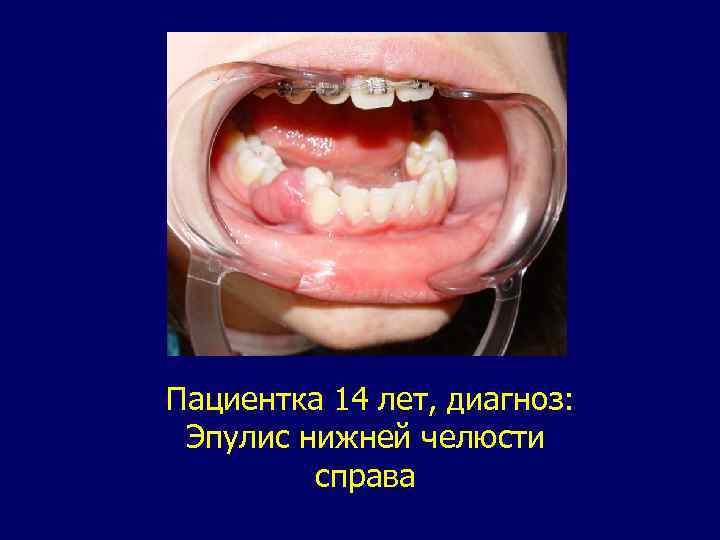
Пациентка 14 лет, диагноз: Эпулис нижней челюсти справа
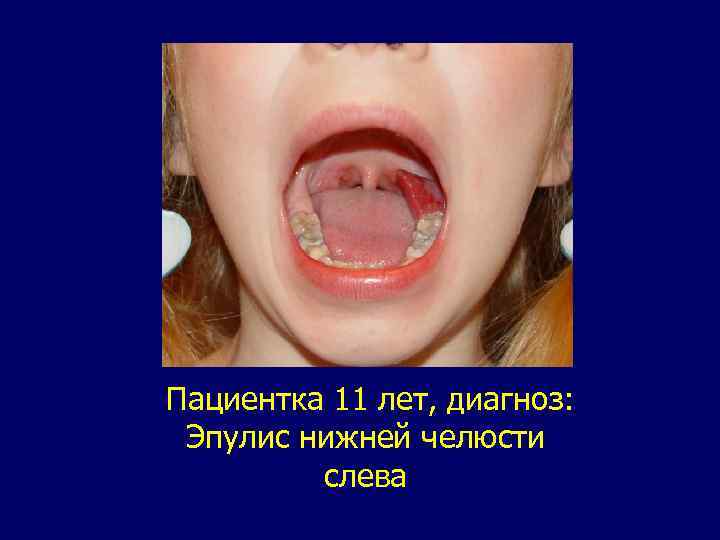
Пациентка 11 лет, диагноз: Эпулис нижней челюсти слева
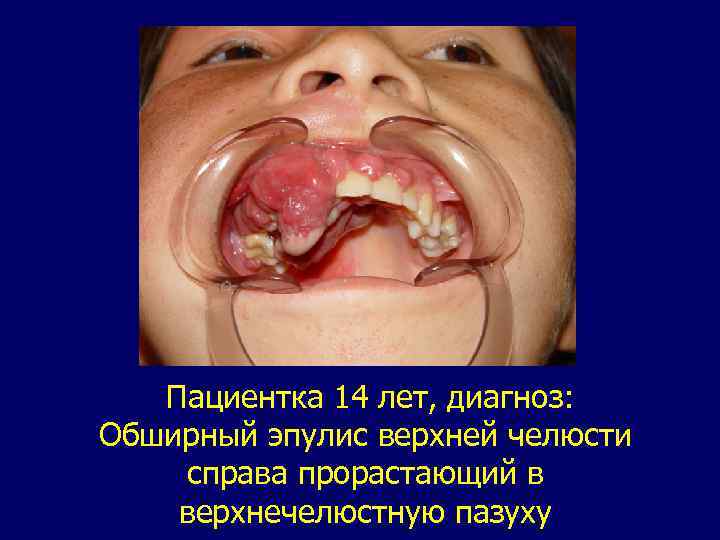
Пациентка 14 лет, диагноз: Обширный эпулис верхней челюсти справа прорастающий в верхнечелюстную пазуху
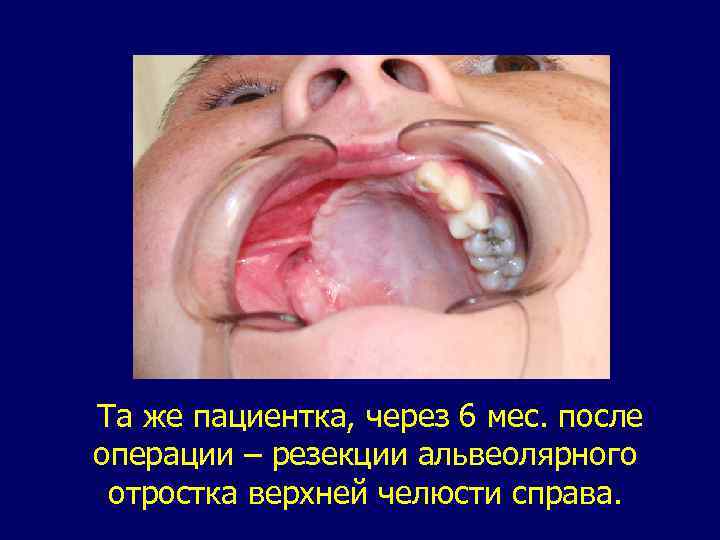
Та же пациентка, через 6 мес. после операции – резекции альвеолярного отростка верхней челюсти справа.

Невус. Поражение представляет собой порок развития нейроэктодермальных пигментных элементов. Согласно классификации ВОЗ (1974) выделяют десять гистологических типов невусов. У детей чаще встречается пигментный, волосатый, папилломатозный невус. Это поражение в виде коричневого пятна слегка возвышающегося над кожей. Локализуется в области лба, носа, щеки, подбородка, но нередко пораженными оказываются несколько областей, половина лица. Поражения, занимающие несколько областей, вызываю выраженные косметические нарушения. Дифференциальный диагноз не сложен. В отдельных случаях необходимо дифференцировать от капиллярной гемангиомы, фиброматоза, меланомы. Лечение хирургическое с использованием метода этапного или частичного удаления. Применяют также деэпидермизацию, криодеструкцию. Озлокачествление может произойти при частом трамировании невуса, но у детей это бывает крайне редко.
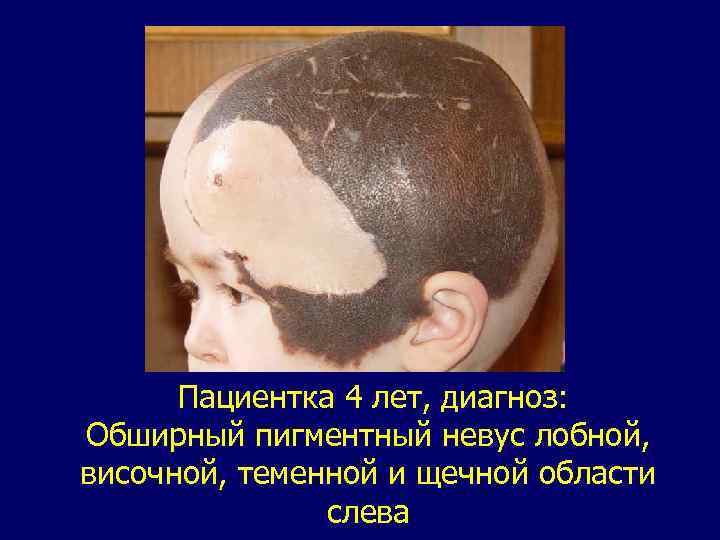
Пациентка 4 лет, диагноз: Обширный пигментный невус лобной, височной, теменной и щечной области слева
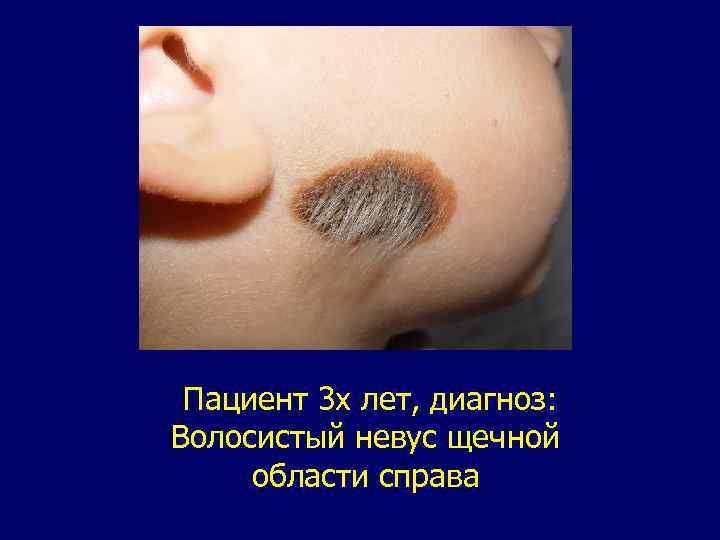
Пациент 3 х лет, диагноз: Волосистый невус щечной области справа
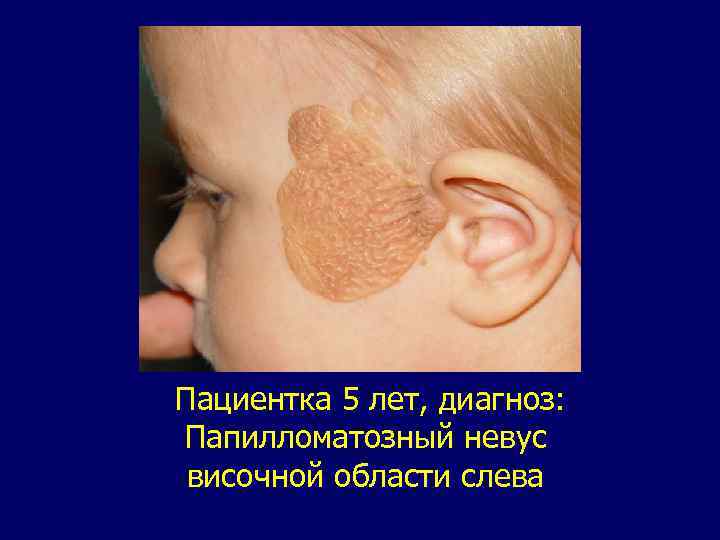
Пациентка 5 лет, диагноз: Папилломатозный невус височной области слева

Остеобластокластома или гигантоклеточная опухоль—единственная из костных опухолей, выделенная в международной гистологической классификации опухолей костей в самостоятельную группу. В группе мезенхимальных опухолей у детей остеобластокластома по частоте занимает первое место. Среди всех опухолей она составляет 33, 1%. Выявляется обычно после трех лет и далее с нарастающей частотой. Клиника поражения складывается из симптомов, присущих и другим доброкачественным опухолям челюстей: асимметрии и деформации лица. При пальпации нередко удается определить разрушение кортикального слоя или костную крепитацию. Дифференцировать гигантоклеточную опухоль необходимо от всех кист, сарком и других костных поражений. Случаи озлокачествления остеобластокластомы челюстей у детей единичны. Лечение детей с гигантоклеточной опухолью хирургическое. Опухоль склонна к рецидивированию, поэтому хирургические вмешательства должны быть достаточно радикальны.
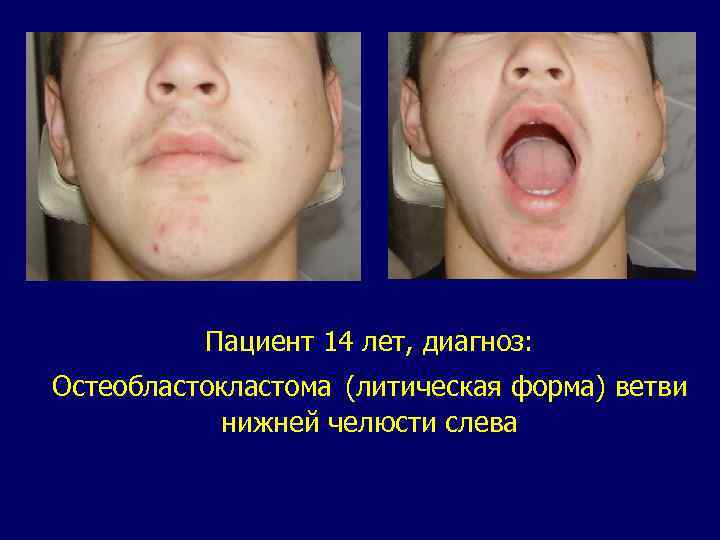
Пациент 14 лет, диагноз: Остеобластокластома (литическая форма) ветви нижней челюсти слева

Остеома представляет собой опухоль, источником развития которой является зрелая костная ткань. В ее структуре может преобладать компактное вещество или губчатая кость. В этой связи по гистологическому строению различают плотную и губчатую остеому. Выявляется опухоль чаще всего у детей старшего возраста. Остеома растет медленно и располагается как в теле челюсти, так и на ее поверхности. В области остеомы челюстная кость утолщается и деформируется. Припухлость челюсти куполообразная, четко отграниченная, плотная и безболезненная при пальпации. Локализация остеомы на верхней челюсти сопровождается ее ростом в направлении гайморовой пазухи, вследствие чего она долгое время остается невыявленной. На рентгенограмме остеома определяется в виде однородного уплотнения в теле челюсти с достаточно четкими контурами. Расположенная на поверхности челюстной кости остеома обычно имеет строение компактного костного вещества. Она прослеживается в виде рентгеноконтрастного, четко очерченного образования однородной структуры, которое является продолжением кортикального слоя челюсти, изменяющего ее естественный контур. Лечение больного с остеомой - хирургическое. Оно заключается в удалении опухоли в пределах здоровых тканей.
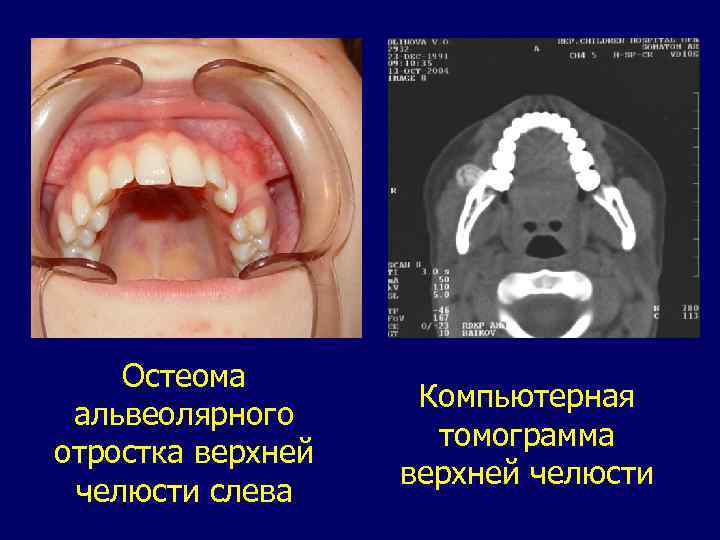
Остеома альвеолярного отростка верхней челюсти слева Компьютерная томограмма верхней челюсти
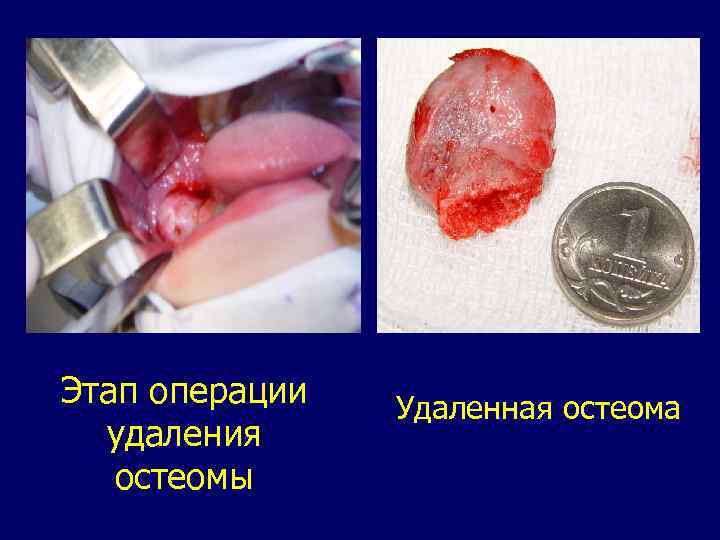
Этап операции удаления остеомы Удаленная остеома

Остеобластома располагается в губчатом веществе, характеризуется большим размером (диаметром более 1 1, 5 см). Болезненные ощущения и гиперемия слизистой оболочки, как правило, отсутствуют. При рентгенологическом исследовании остеоидостеомы выявляется очаг разрежения кости диаметром до 1 см с четкими контурами и окружающей склерозированной костью. Иногда в центре очага определяется уплотнение костного характера. При остеобластоме зона реактивного костеобразования в окружающей ткани отсутствует, очаг разрежения большего размера, чем при остеоидостеоме. Опухоли дифференцируют от неврита, невралгии тройничного нерва, хронического остеомиелита, кистевидных поражений челюстей. Макроскопически обе опухоли представляют собой мягкотканное образование красного цвета, нередко с участком окостенения в центре, при остеоидостеоме окружающая костная ткань беловатого цвета за счет склероза. При гистологическом исследовании обнаруживают клеточную высоковаскуляризированную ткань, состоящую из незрелой кости и остеоида. В некоторых случаях остеобластому трудно отличить от остеосаркомы. Лечение удаление опухоли вместе со склерозированными участками окружающей кости. При неполном удалении возможен рецидив. Прогноз хороший.
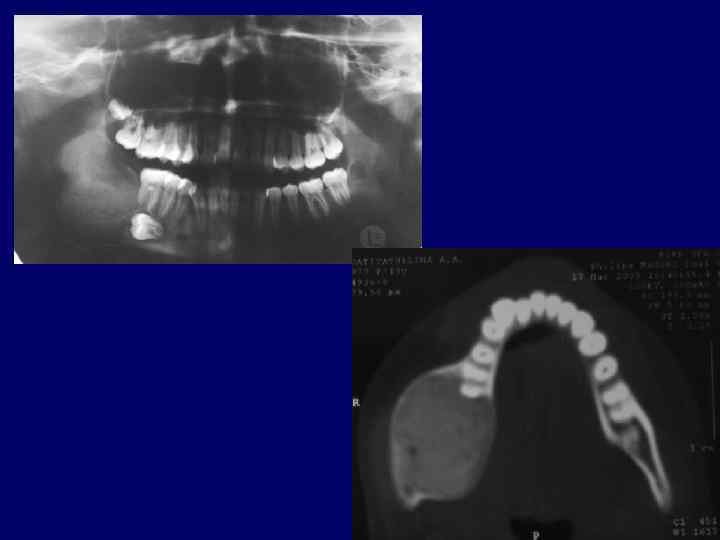
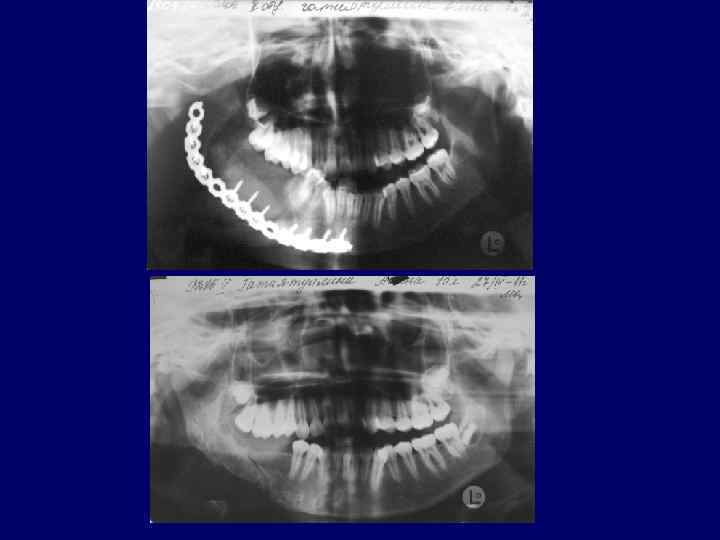
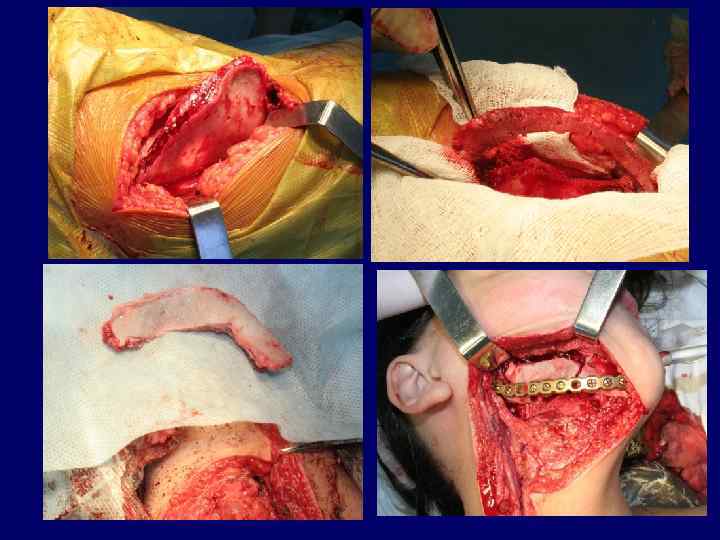

Фиброзная дисплазия монооссальная форма. Заболевание выявляется чаще в возрасте 12— 16 лет, т. е. в период интенсивного роста лицевого скелета, прорезывания постоянных зубов, активизации эндокринной деятельности и полового созревания. Ведущим симптомом фиброзной дисплазии, как уже говорилось, является утолщение верхней или нижней челюстей. Пораженная кость в начальных стадиях заболевания сохраняет свою форму, при прогрессировании процесса деформируется и как бы «вздувается» . При большой распространенности процесса на верхней челюсти происходит сдавливание и нарушение функции близлежащих органов обоняния, зрения, слуха, затрудненное носовое дыхание, экзофтальм, птоз. Лечение больных с монооссальной формой фиброзной дисплазии хирургическое. Полиоссальная фиброзная дисплазия. Заболевание характеризуется поражением нескольких костей скелета. Проявления полиоссальной фиброзной дисплазии могут быть обнаружены в одной области, такая форма носит название регионарной. Лечение. Хирургическое лечение показано только при нарушении функции каких-либо органов челюстно-лицевой области.
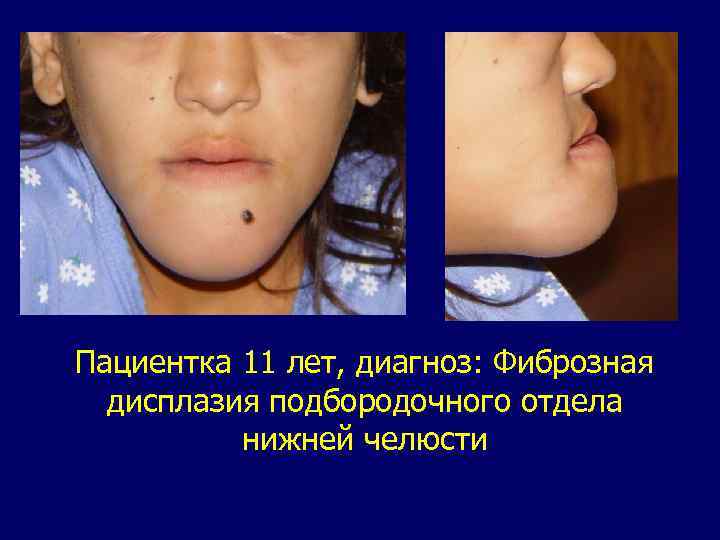
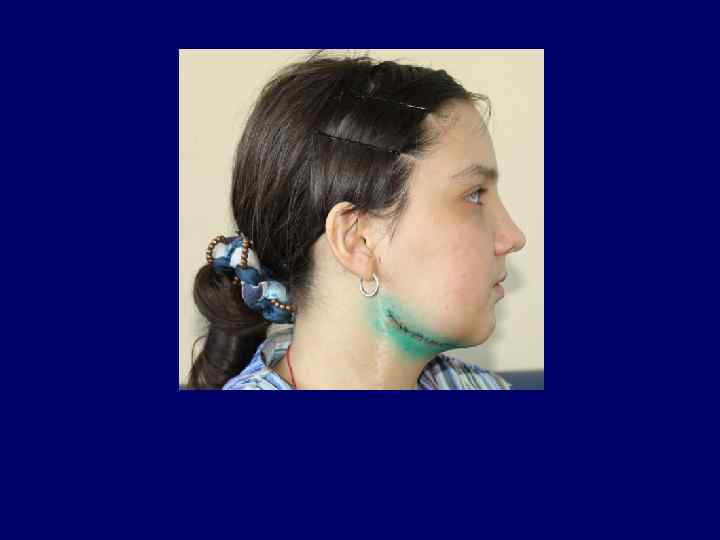
Пациентка 11 лет, диагноз: Фиброзная дисплазия подбородочного отдела нижней челюсти
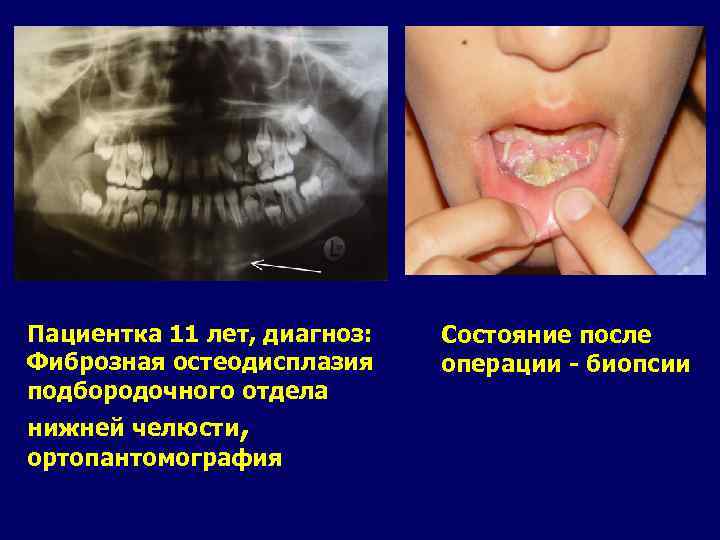
Пациентка 11 лет, диагноз: Фиброзная остеодисплазия подбородочного отдела нижней челюсти, ортопантомография Состояние после операции - биопсии

Эозинофильная гранулема (болезнь Таратынова). В настоящее время заболевание рассматривается как одно из проявлений Х-гистиоцитоза. Выявляется чаще у детей дошкольного возраста. Поражаются обычно верхняя и нижняя челюсти, но патологические изменения могут наблюдаться и на одной челюсти. Нередко проявления Х-гистиоцитоза обнаруживаются помимо челюстей и в других костях черепа и скелета (чаще всего в лобной, теменной и височной). По клинико-рентгенологической картине выделяются три формы заболевания: очаговую, с локализацией очагов в теле и ветви челюсти; диффузную, с распространением процесса на весь орган; генерализованную форму—сочетание поражения челюстных костей с патологическими очагами в других костях скелета. Рентгенологическая картина эозинофильной гранулемы многообразна и в зависимости от клинической формы имеет существенные различия. При внутрикостной локализации очаги обнаруживаются, как правило, в нижней челюсти и других костях скелета Нижняя челюсть умеренно или значительно деформируется. Патологические изменения обнаруживаются в области ветви, угла и задней трети тела челюсти.
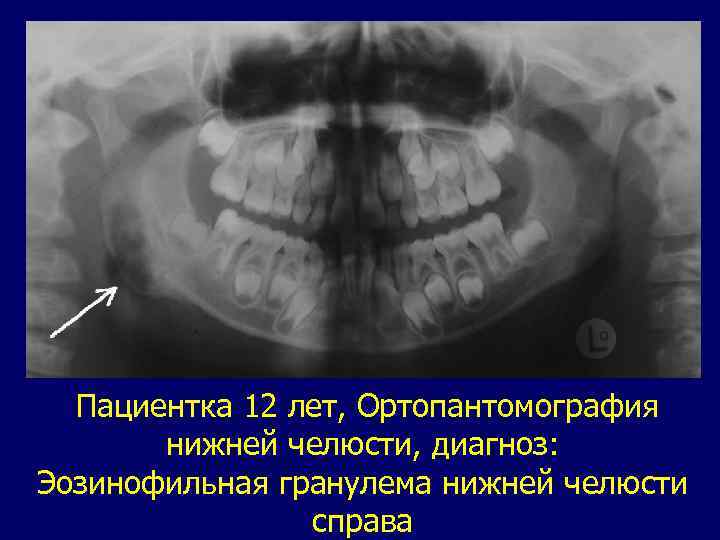
Пациентка 12 лет, Ортопантомография нижней челюсти, диагноз: Эозинофильная гранулема нижней челюсти справа

Фолликулярная киста. Данное патологическое образование возникает вследствие порока развития зубообразовательного эпителия. Стенка кисты состоит из соединительнотканной оболочки, выстланной плоским эпителием. Полость содержит светлую жидкость с кристаллами холестерина. В кистозной полости могут обнаруживаться зачатки зубов. Первым клиническим проявлением кисты обычно бывает деформация - утолщение челюсти в каком -либо отделе. Первым признаком, свидетельствующим о наличии кисты может быть и задержка прорезывания какого-либо зуба. Для уточнения диагноза используют рентгенографию и пункцию кисты. При пункции получают светлую янтарную опалесцирующую жидкость. На рентгенограммах фолликулярная киста представлена зоной разрежения в виде полости с четкими краями. В полости всегда проецируется зачаток зуба, связанный со стенкой кисты. Граница кисты всегда четкая в виде склеротического контура. Лечение. Фолликулярные кисты подлежат полному удалению.
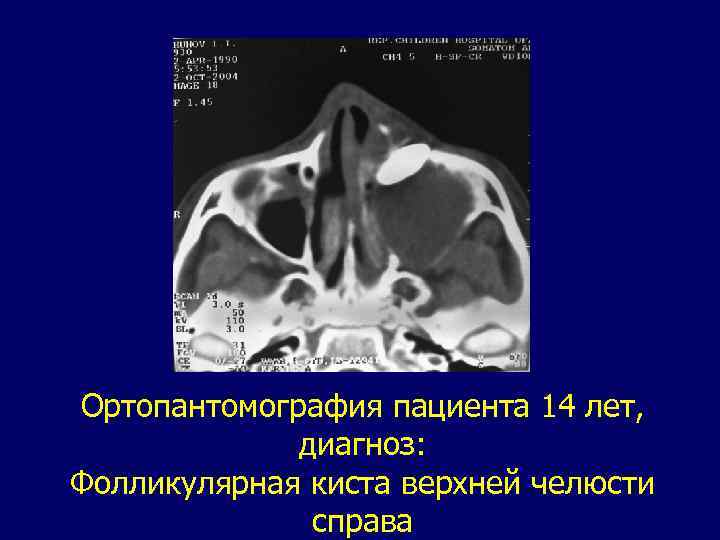
Ортопантомография пациента 14 лет, диагноз: Фолликулярная киста верхней челюсти справа

Радикулярная киста. Относится к опухолеподобным заболеваниям воспалительного генеза. Наиболее часто встречается у детей в возрасте от 7 до 12 лет. По-видимому, это объясняется преобладанием радикулярных кист, связанных с высокой пораженностью кариесом временных зубов к 6 - 7 годам. Основными клиническими признаками являются: деформация кости в области кисты, симптом пергаментного хруста и наличие свищей. Рентгенологически околокорневые кисты характеризуются гомогенным участком разрежения кости, имеющим округлую или овальную форму с четкими контурами. Верхние его отделы интимно связаны с периодонтом зуба - источником роста кисты. Рентгенодиагностика кист от постоянных зубов нижней челюсти в подбородочном и переднем отделе тела не представляет серьезных трудностей. Лечение. У детей методом выбора следует считать цистотомию с щадящим отношением к развивающимся зубам, т. к. последние после хирургического вмешательства не теряют способности к формированию, прорезыванию и участию в функции жевания. На верхней челюсти в случаях оттеснения верхнечелюстной пазухи показана цистэктомия с гайморотомией.
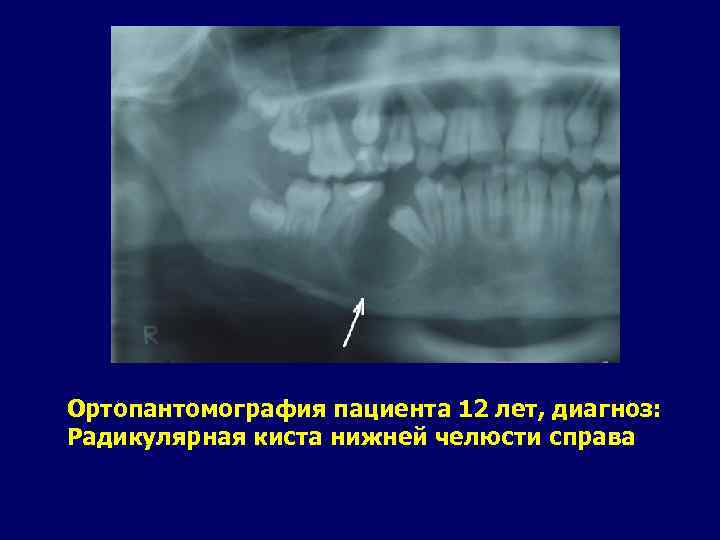
Ортопантомография пациента 12 лет, диагноз: Радикулярная киста нижней челюсти справа

Гемангиома в зависимости от характера составляющих ее сосудов разделяется на следующие виды: простая (капиллярная), кавернозная, комбинированная (капиллярно-кавернозная), смешанная (ангиофибромы, ангиомиомы. Ангиодисплазия в отличие от гемангиомы представляет порок развития капиллярных или венозных сосудов и не имеет способности к опухолевому росту, вследствие чего является опухолеподобным образованием. Ангиодисплазии подразделяются на капиллярные, венозные и артериовенозные коммуникации
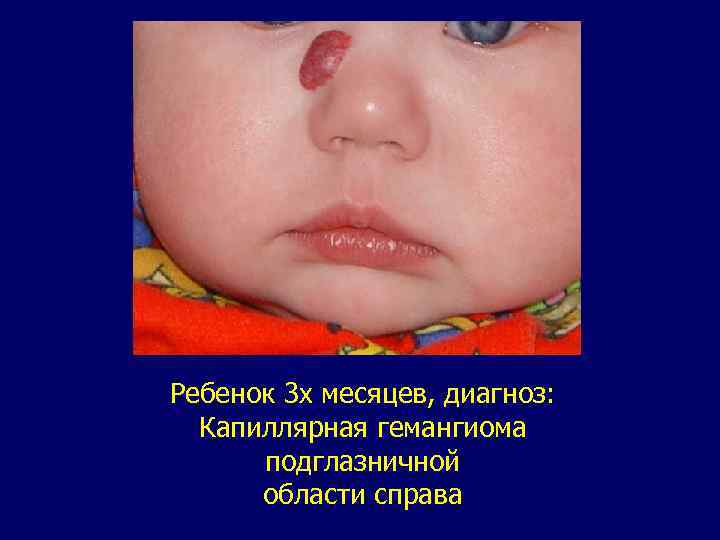
Ребенок 3 х месяцев, диагноз: Капиллярная гемангиома подглазничной области справа

Ребенок 4 х месяцев, диагноз: Капиллярная гемангиома области левой брови
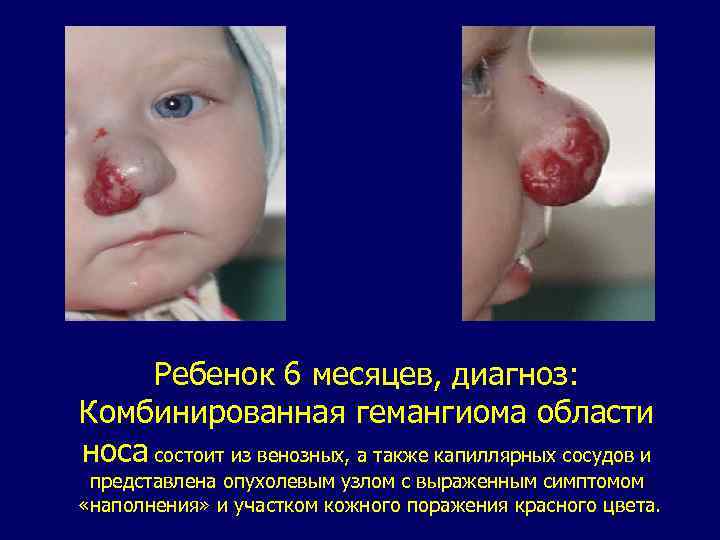
Ребенок 6 месяцев, диагноз: Комбинированная гемангиома области носа состоит из венозных, а также капиллярных сосудов и представлена опухолевым узлом с выраженным симптомом «наполнения» и участком кожного поражения красного цвета.
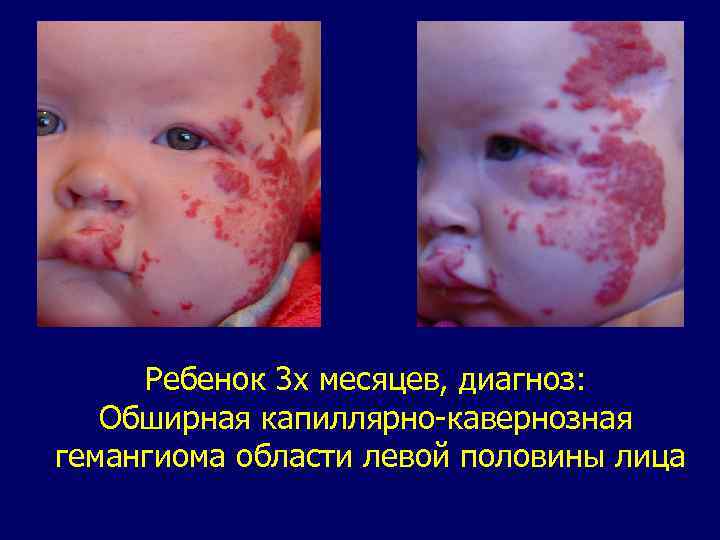
Ребенок 3 х месяцев, диагноз: Обширная капиллярно-кавернозная гемангиома области левой половины лица
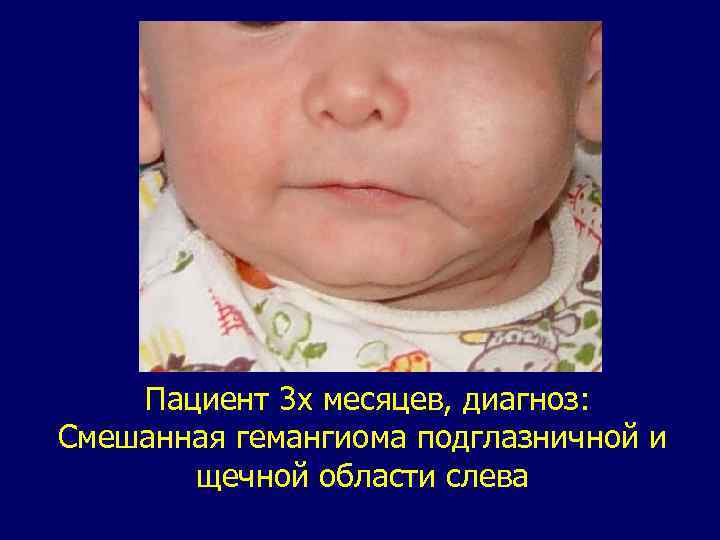
Пациент 3 х месяцев, диагноз: Смешанная гемангиома подглазничной и щечной области слева
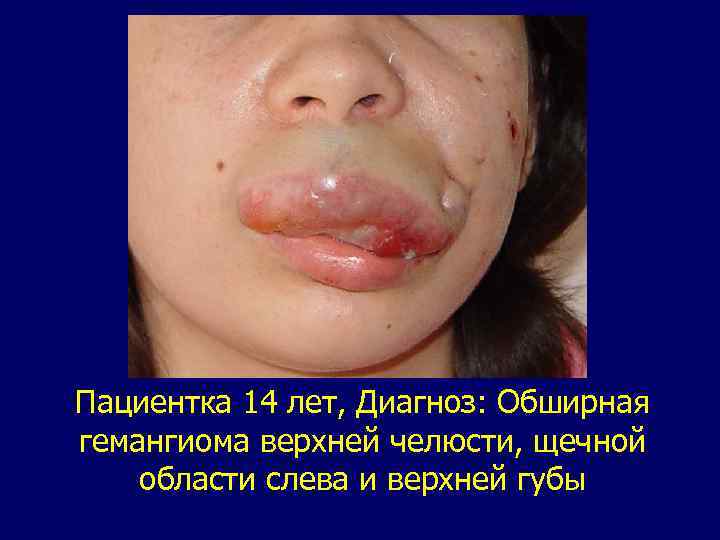
Пациентка 14 лет, Диагноз: Обширная гемангиома верхней челюсти, щечной области слева и верхней губы
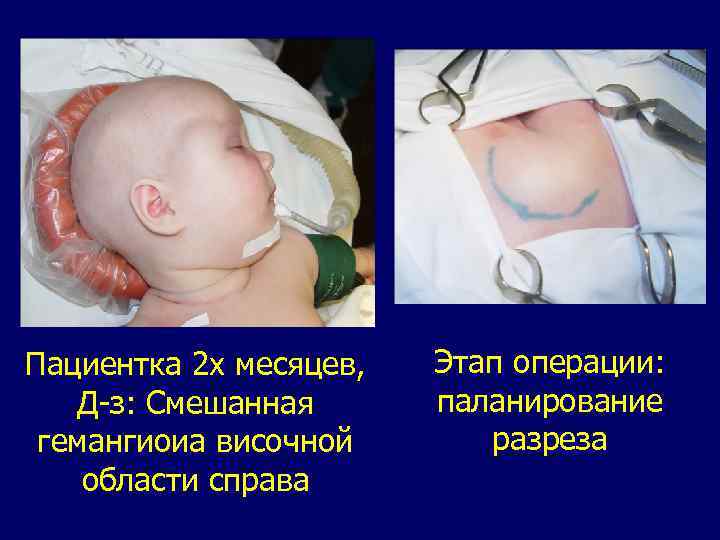
Пациентка 2 х месяцев, Д-з: Смешанная гемангиоиа височной области справа Этап операции: паланирование разреза
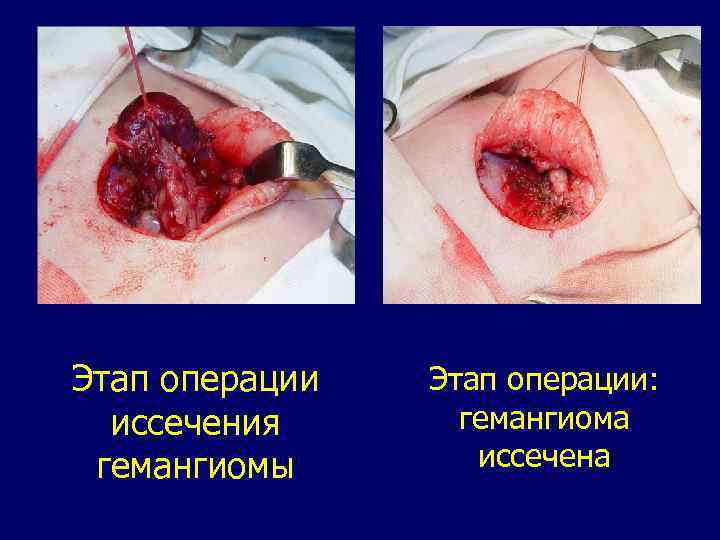
Этап операции иссечения гемангиомы Этап операции: гемангиома иссечена
Этап ушивания раны

Лимфангиома. Опухоль развивается из лимфатических сосудов. Выделяются следующие варианты поражения: капиллярный, кавернозный, кистозный. Кистозная лимфангиома представляет собой одно- или многокамерную кисту с тонкими стенками. Киста наполнена жидкостью. Данная форма поражения локализуется обычно только в поднижнечелюстной и шейной областях. Опухолевая деформация ткани значительная. Хорошо виден контур опухоли, который выявляется и при пальпации. Последняя позволяет выявить мягкоэластичное образование, содержащее жидкость. Опухоли достигают больших размеров и также представляют опасность при локализации на шее. Дифференциальный диагноз лимфангиомы нередко бывает сложен, так как внешние проявления опухоли сходны с целым рядом опухолей и опухолеподобных процессов. Лимфангиомы необходимо дифференцировать от нейрофиброматоза, гемангиом, врожденных боковых кист шеи. При воспалении опухоль может имитировать аденофлегмону, периостит, воспалительный инфильтрат. Лечение детей с лимфангиомами хирургическое. Опухолевую ткань удаляют одномоментно или поэтапно. В периоды воспалений проводят обычную консервативную противовоспалительную терапию с исключением физиотерапевтических мероприятий.
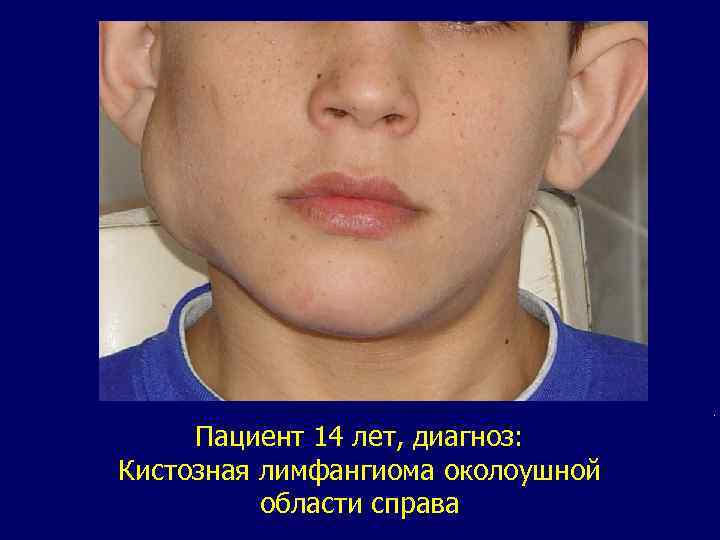
. Пациент 14 лет, диагноз: Кистозная лимфангиома околоушной области справа

Пиогенная гранулёма (ботриомиксома, телеангиэктатическая гранулема) опухолеподобное образование представляет собой ограниченный очаг хронического воспаления с избыточным развитием грануляционной ткани. Пиогенную гранулему по внешнему виду и окраске иногда сравнивают с ягодой малины. Она имеет вид грибовидного разрастания на слизистой оболочке полости рта, красной кайме губ (рис. 117) или на коже лица (рис. 118), легко травмируется и кровоточит. Лечение больного с пиогенной гранулемой (ботриомиксомой) заключается в иссечении или элекирокоагуляции опухоли в пределах здоровых тканей.
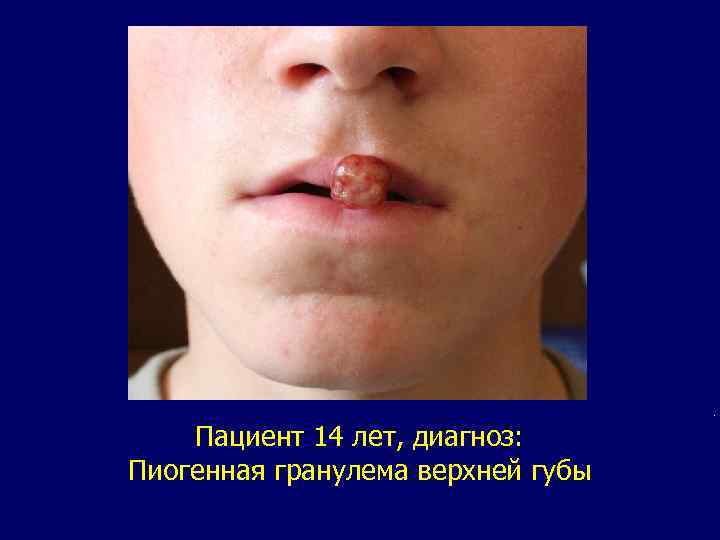
. Пациент 14 лет, диагноз: Пиогенная гранулема верхней губы

Принципы онкологической настороженности: 1. знание симптоматики и развития основных типов опухолей у детей; 2. тщательное обследование ребенка во время любого осмотра с учетом возможности обнаружения опухоли; 3. исключение у ребенка опухоли при любом необычном течении заболевания, необъяснимости симптомов и при неясной клинической картине; 4. обследование ребенка с подозрением на опухоль в максимально сжатые сроки по принципу неотложной хирургии; 5. знание организационных основ онкологической помощи детям, обеспечение консультаций необходимых специалистов или направление в специализированное отделение.

СПАСИБО ЗА ВНИМАНИЕ
Лекция-Добр.новообразования.ppt