Лекция - брюшной тиф+.ppt
- Количество слайдов: 40

Башкирский государственный медицинский университет Кафедра инфекционных болезней Брюшной тиф тропическая медицина

Брюшной тиф – острая антропонозная бактериальная инфекционная болезнь с фекально-оральным механизмом передачи возбудителя. Характеризуется бактериемией, поражением лимфатического аппарата тонкой кишки, циклическим течением, лихорадкой, интоксикацией, розеолезной сыпью и геатолиенальным синдромом.

Этиология Возбудитель брюшного тифа – Salmonella typhi – относится к семейству кишечных бактерий, роду Salmonella. Грамотрицательная подвижная палочка, содержит соматические О- и Vi-антигены и жгутиковый Н-антиген. Спор и капсул не образует. Во внешней среде довольно устойчива, благоприятная среда для размножения – молоко, сметана, творог, мясной фарш, студень.

Эпидемиологические особенности брюшного тифа Пути передачи: - водный (сейчас стал встречаться гораздо реже) - пищевой (особенно часто встречается в городах) - контактно-бытовой существует благодаря тому, что у бактериовыделителей в 1 мл мочи содержится более 100 млн. микробных тел, хотя для заражения достаточно 10. Таким образом поддерживаются неблагоприятные эпидемиологические условия.

Эпидемиологические особенности брюшного тифа Источник инфекции: носители или больной Ø Крупные вспышки для нас к счастью не характерны, но зато в Таджикистане, Узбекистане это характерно. Ø Сезонность, как и при всех кишечных инфекциях летне-весенняя – потому что легче реализуется фекально-оральный путь передачи: больше употребляется жидкости, что ведет к снижению кислотности желудочного сока в результате более легкое проникновение микроба. Ø

Эпидемиологические особенности брюшного тифа Восприимчивость примерно 50%. Основная группа, наиболее поражаемая – это молодой возраст и дети. Иммунитет стойкий и продолжительный (но у тех, кто лечился антибиотиками возможно повторное заболевание).

Приказ № 139 от 2 марта 1989 г. «О мероприятиях по снижению заболеваемости брюшным тифом и паратифами в стране» Ø Все больные с лихорадочным состоянием в течение 3 дней должны обследоваться методом гемокультуры (бакисслед. крови). Такие больные на территории с повышенной заболеваемостью подлежат провизорной госпитализации. За контактными – мед наблюдение При брюшном тифе – 3 недели Паратифах – 2 недели В очаге проводится фагопрофилактика

Патогенез брюшного тифа Фазы патогенеза: ü Фаза внедрения ü Фаза лимфангита и лимфаденита ü Фаза прорыва микробов в ток крови и бактериемия ü Фаза выведения возбудителя из организма ü Фаза формирования иммунитета (фаза выделена искусственно)

Патологическая анатомия На первой неделе в кишечнике наблюдается стадия мозговидного набухания пейеровых бляшек и солитарных фолликулов, аналогичные явления могут быть в ротоглотке. Также могут увеличиваться паратрахеальные, трахеальные узлы, подкожные лимфатические узлы.

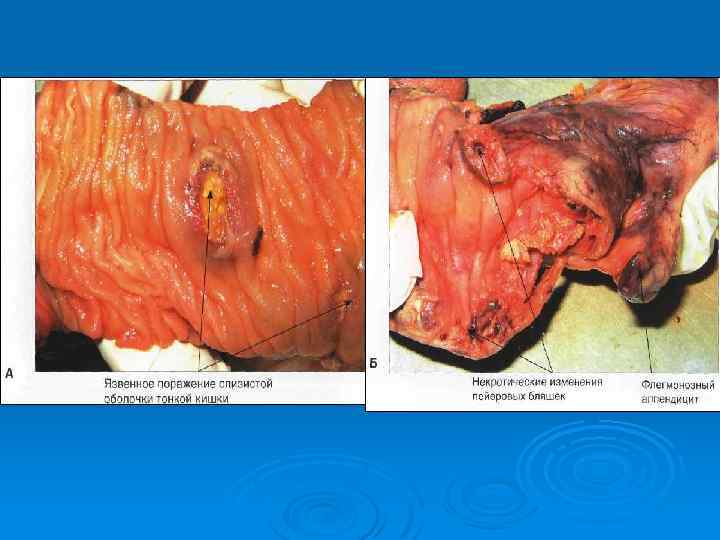
Патологическая анатомия ü На второй неделе отмечается стадия некроза. Это очень опасный период, так как может быть кишечное кровотечение, если некроз глубокий (приводит к аррозии сосудов). Применять надо химически и термически щадящую диету.

Патологическая анатомия Ø На третей неделе некротические массы отторгаются и образуются чистые язвы, может быть перфорация и кровотечение

Патологическая анатомия Ø На четвертой неделе наблюдается стадия чистых язв. Ø На пятой неделе идет рубцевание язв, и практически следов инфекции не остается

Патологическая анатомия Эти процессы не связаны с лихорадкой, поэтому больных не выписывают раньше чем через 3 недели после нормализации температуры. В эти сроки может наблюдаться рецидив. Ø Известный патологоанатом Давыдовский говорил, что больной брюшным тифом приходит к анатомическому выздоровлению не раньше чем через 12 недель после начала заболевания Ø

Клиническая классификация брюшного тифа I. По характеру течения: а) типичные формы; б) атипичные формы (стертые, абортивные, амбулаторные, редко встречающиеся: пневмотиф, менинготиф, нефротиф, колотиф, тифозный гастрэнтерит и др. ). II. По длительности течения: 1) острая; 2) рецидивирующая. III. По тяжести течения: 1) легкая; 2) средней тяжести; 3) тяжелая. IV. По наличию осложнений: 1) без осложнений; 2) осложненная: а) специфические осложнения (кишечное кровотечение, перфорация кишечника, инфекционно-токсический шок); б) неспецифические осложнения (пневмония, паротит, холецистит, тромбофлебит, отит и др. ).

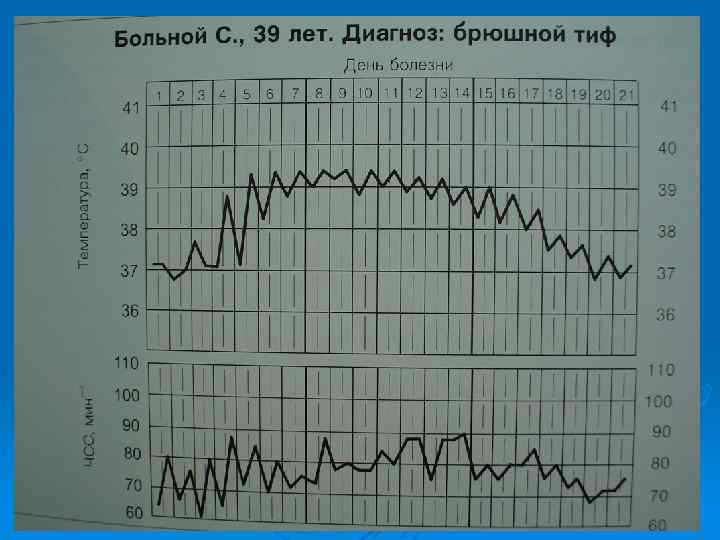
Течение брюшного тифа Инкубационный период составляет от 10 -14 дней до 3 недель. В течение заболевания выделяют несколько периодов: ü Начальный период (длится 4 -7 дней) ü Период разгара (длится 2 -3 недели) ü Период обратного развития болезни и реконвалесценция.
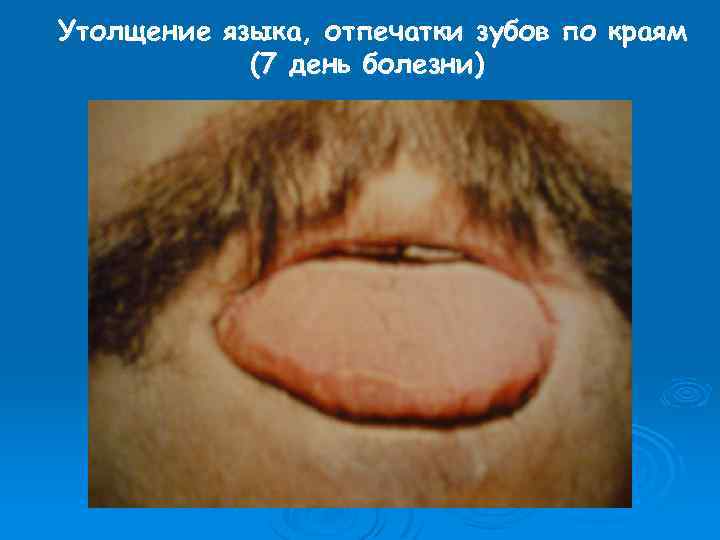
Утолщение языка, отпечатки зубов по краям (7 день болезни)

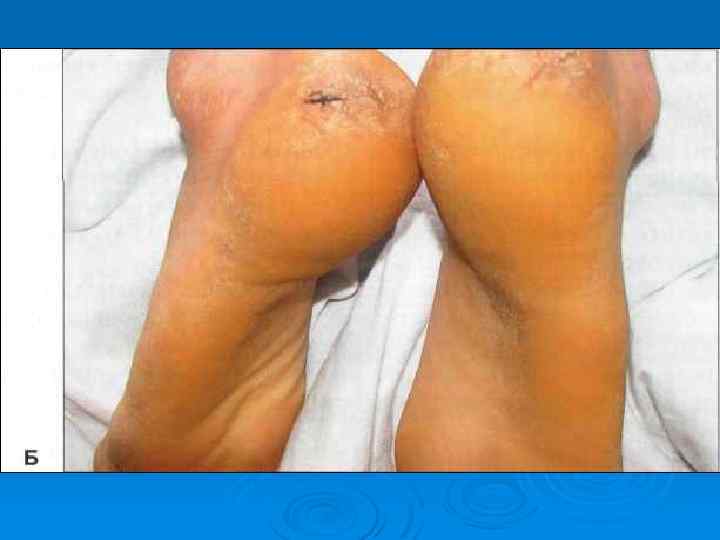
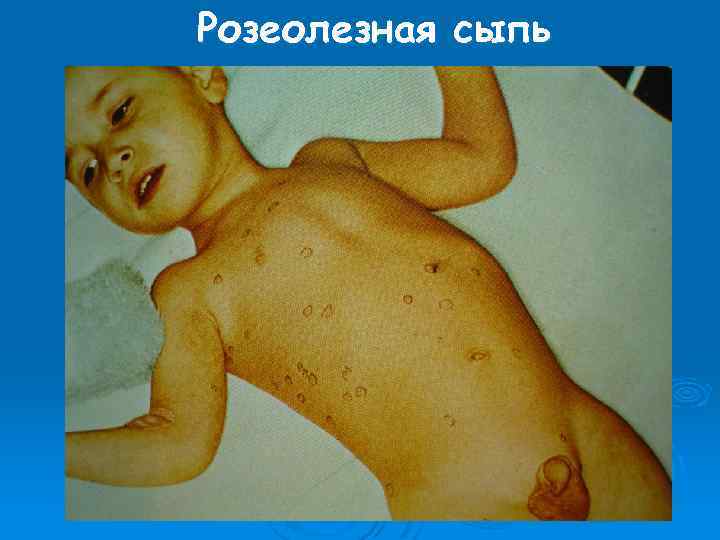
Розеолезная сыпь
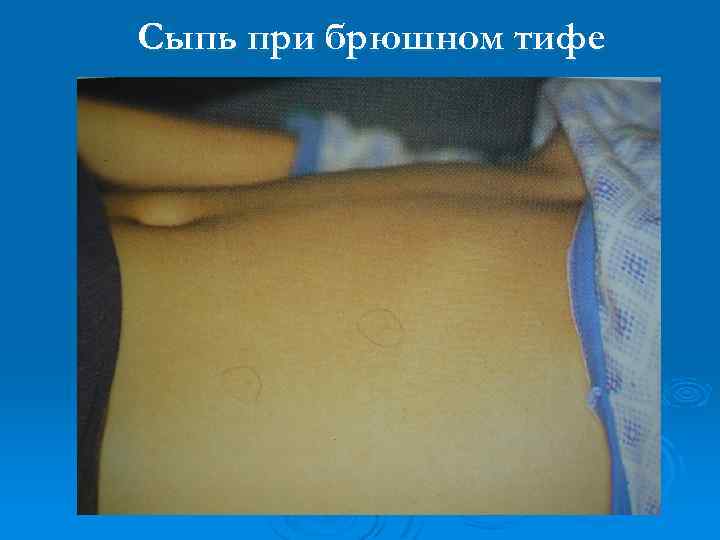
Сыпь при брюшном тифе
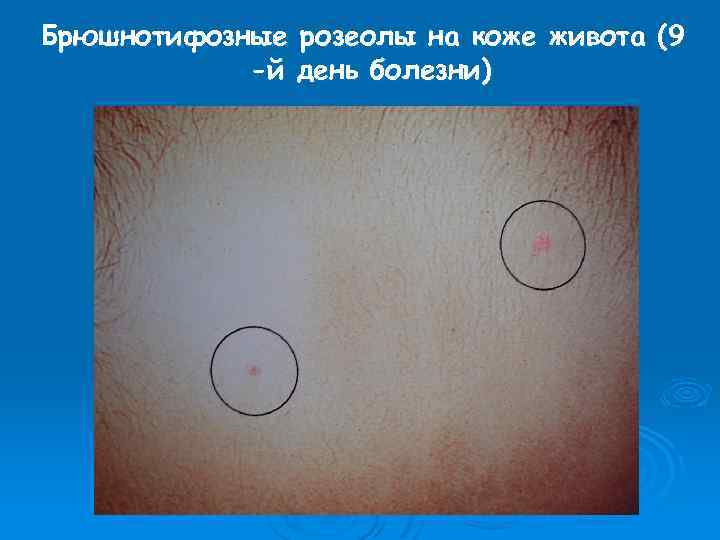
Брюшнотифозные розеолы на коже живота (9 -й день болезни)
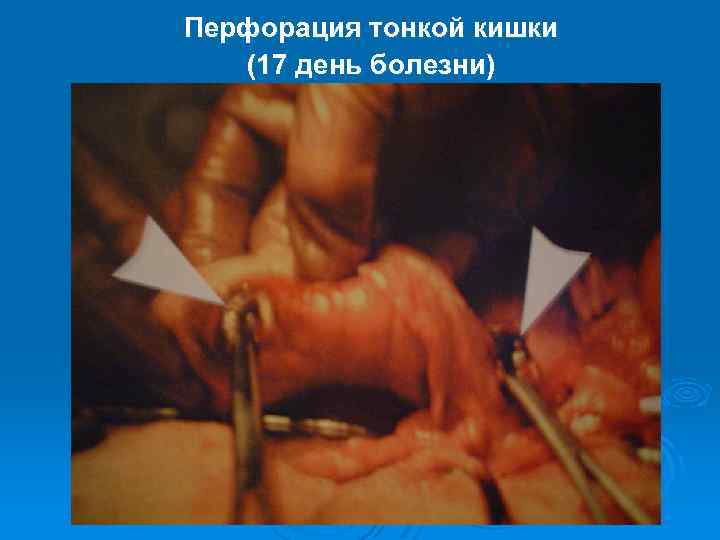
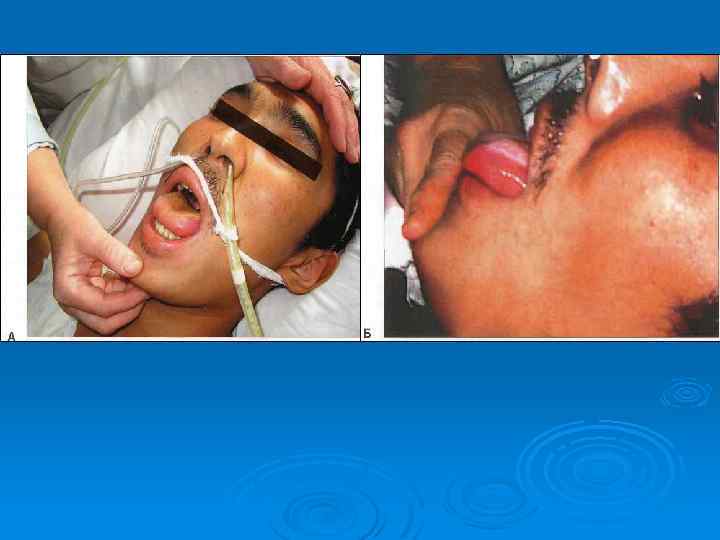
Перфорация тонкой кишки (17 день болезни)
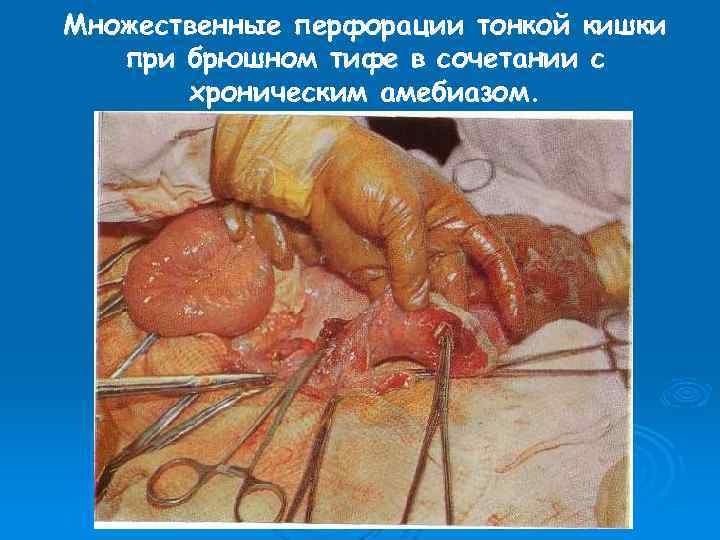
Множественные перфорации тонкой кишки при брюшном тифе в сочетании с хроническим амебиазом.
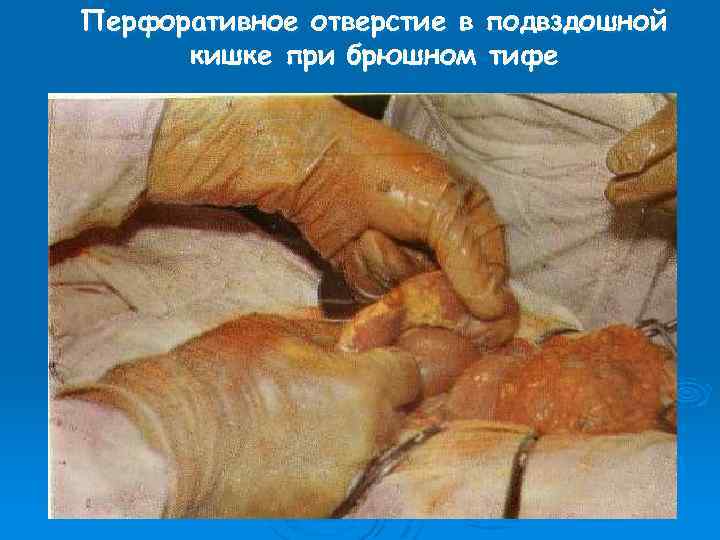
Перфоративное отверстие в подвздошной кишке при брюшном тифе

Ушивание перфоративного отверстия в тонкой кишке у больного брюшным тифом.

Макроскопическое исследование кала Ø Стул при брюшном тифе представлен в форме жидких испражнений (иногда 10 -15 раз в день); стул является мягким, несформированным, содержит слизь, издает зловонный запах и имеет зеленую окраску, что делает похожим его на «гороховое пюре» . В стуле больных, наряду с редкими не переваренными остатками пищи, макроскопическое исследование позволяет обнаружить наличие крови – кишечное кровотечение. Это самое частое осложнение брюшного тифа. Незначительные кровотечения, выявляющиеся на основании темной окраски стула, дают картину кофейной гущи (мелена). При обильных кровотечениях в испражнениях появляется красная неизмененная кровь.

Дифференциальная диагностика проводится с инфекционными и другими сходными заболеваниями: гриппом, сыпным тифом и болезнью Брилла, бруцеллезом, инфекционным мононуклеозом, лептоспирозом, лихорадкой Ку, туляремией, аппендицитом, лимфогранулематозом, милиарным туберкулезом, иерсиниозом, пневмонией.

Осложнения Ø Шок (за счет действия эндотоксина) Ø Перфорация язвы тонкой кишки (до 8%), не характерны резкие боли в животе: просто появление болезненности, тахикардии и резкого падения температуры до нормы. Необходимо срочное оперативное лечение при любой тяжести, так как другое лечение не поможет. Кишечное кровотечение проявляется: выраженной бледностью, тахикардией, снижение АД, вздутие живота, усиление перистальтики кишечника и может быть темный стул или стул с кровью.

Осложнения Ø Пневмония, вторичный менингит Ø Вторичная менингеальная инфекция

Причины возникновения рецидива при брюшном тифе ü ü Сохранение возбудителя в организме Недостаточная иммунная реакция Способствуют возникновению рецидива: ü нервно-психическая травма ü переохлаждение и перегревание ü истощение ü гиповитаминоз ü наслоение интеркурентных заболеваний ü неадекватное лечение

Причины возникновения рецидива при брюшном тифе Ø В целом рецидив протекает легче, короче. Сыпь появляется раньше. Патологоанатомические изменения возобновляются, но проходят несколько быстрее. Частота рецидива 5 -30%. У тех, кого не лечили антибиотиками рецидив встречается в 11% случаев, кого лечили антибиотиками (левомицетин и др. ) рецидив встречается в 26% случаев, если при терапии использовали кортикостероиды, то рецидив встречается в 30% случаев. Если терапию брюшного тифа сочетать с иммуномодулирующей терапией, то рецидив встречается в 14% случаев. При современном типе течения наблюдается не постоянный тип лихорадки, а волнообразное течение. Бывают самые разные типы лихорадок: может быть только субфебрилитет, а может быть сепсис. Любая лихорадка должна быть подозрительна на тифы.

Диагностика брюшного тифа Ø Клинические данные Ø Лабораторные данные: бактериологическое исследование мочи, кала, желчи, реакция Видаля положительна со 2 -ой недели, диагностический титр 1/200, титр также надо оценивать в динамике: должно быть нарастание титра антител.

Лечение Диета № 4 характеризуется ограничением жиров и углеводов до нижней границы физиологической нормы и нормальным содержанием белка, гипохлоридная, с резким ограничением механических и химических раздражителей слизистой оболочки и рецепторного аппарата желудочнокишечного тракта; исключением продуктов и блюд, усиливающих процессы брожения и гниения в кишечнике, а также сильных стимуляторов желчеотделения, секреции желудка и поджелудочной железы, веществ, раздражающих печень, в связи с тем, что одной из причин развития кишечных осложнений (перфорация, кровотечение) является повышенная перистальтика кишечника. Ø Все блюда готовят на пару, варят или протирают. Пища должна иметь примерно следующий состав: белков 90 -100 г, жиров 70 г, углеводов 250 г, количество свободной жидкости 1, 5 – 2 л, поваренной соли 6 -8 г. Режим питания дробный (5 -6 раз в день. ) Ø

Лечение В результате широкого распространения лекарственной устойчивости к левомицетину, ампициллину, гентамицину, применение этих средств утратило свою ведущую роль. Основными антимикробными препаратами являются фторхинолоны (ципрофлоксацин, пефлоксацин и др. ) Ципрофлоксацин по 500 -750 мг 2 раза в день или 200 -400 мг в/в 2 раза в сутки Офлоксацин по 400 -800 мг внутрь на прием или по 200 -400 мг в/в 2 раза в сутки

Профилактика С целью специфической профилактики брюшного тифа применяются брюшнотифозные вакцины и поливалентный брюшнотифозный бактериофаг: Ø брюшнотифозная спиртовая сухая вакцина вводится подкожно двукратно: 0, 5 мл и через 2535 суток – 1 мл. Ø живая ослабленная вакцина для приема внутрь Ty 21 a (Vivotif Berna, Швейцария) Ø парентеральная Vi-капсульная полисахаридная вакцина (Vi. CPS) (Typhim Vi, Pasteur-Merieux; ВИАНВАК, Россия) Ø поливалентный брюшнотифозный сухой бактериофаг (по 2 таблетки один раз в 5 -7 дней, в очаге брюшного тифа – один раз в 3 дня)

Правила выписки реконвалесцентов Ø Выписка реконвалесцентов не ранее 21 дня нормальной температуры, при наличии отрицательного результата бактериологического исследования мочи (2 -х кратное как минимум), одного анализа желчи, и 2 -х анализов кала. Диспансеризация продолжается 3 месяца (в этот срок возможно развитие рецидива). В СЭС на учет ставят на 2 года.

Благодарим за внимание!
Лекция - брюшной тиф+.ppt