михальченко мкб.pptx
- Количество слайдов: 23

БАКТЕРИИ – возбудители болезней у человека и животных Выполнила: Студентка 11 группы Отделения: Лечебное дело Михальченко Наталья

Стрептококк – возбудитель пневмонии

Пневмонии давно стали одними из самых распространенных заболеваний среди детей и взрослых. И это не странно, ведь каждый третий человек за жизнь хоть бы раз болеет воспалением легких. «Легкой формы» пневмонии найти невозможно, ведь каждая из её форм имеет свою особенность и потенциальную опасность для жизни человека. Некоторые формы воспаления считаются более опасными в тяжести своих осложнений. Большой проблемой является установление точной причины возникновения пневмонии, ведь каждая из форм нуждается в индивидуальном лечении.

Стрептококковая пневмония – воспаление легочной ткани, которое вызывается бактериями рода streptococcus pneumoniae. Воспаление легких, вызываемое стрептококкус пневмонии, встречается сравнительно редко — примерно в 1/5 всех случаев воспаления легких у детей и взрослых. Из за специфичности возбудителя болезнь начинается остро. Стремительно развивающиеся симптомы почти всегда заставляют пациента обратиться к врачам, что способствует своевременному началу лечения. В очень редких случаях стрептококковое воспаление проходит бессимптомно, что характерно для скрытой пневмонии. Чаще всего болезнь возникает на фоне перенесенной кори, гриппа, ветряной оспы, или же коклюша. Стрептококк чаще вызывает пневмонии у детей. Это связано с анатомической и физиологической структурой легких и дыхательных путей.

Болезнь начинается остро с поднятия температуры тела, сильного озноба, миалгии, артралгии, одышки, кашля, кровохаркания, потери работоспособности, сильной усталости, боли в боку. Стремительно развивается интоксикация организма. В тяжелых случаях у пациента появляются симптомы дыхательной или сердечно сосудистой недостаточности, что может привести к тяжелым последствиям. При этом отмечается акроцианоз, потери памяти, тахикардии, аритмии, приступы удушья. При развитии экссудативного плеврита больной жалуется на боль в боку. При этом отмечается смещение органов средостения в сторону. Экссудативные плевриты развиваются у детей очень часто – в 1/3 случаев. В некоторых случаях патологический процесс может привести к возникновению хронических абсцессов в легких. Так же стрептококковое воспаление легких может привести к развитию гнойного перикардита, гломерулонефрита, сепсиса.

ЛЕЧЕНИЕ СТРЕПТОКОККОВОГО ВОСПАЛЕНИЯ ЛЕГКИХ При своевременном и правильном лечении выздоровление наступает через 6 10 дней. Очень важно, чтобы больной во время лечения соблюдал постельный режим. После идентификации возбудителя пациенту назначают специфические антибиотики. Для коррекции интоксикации используют ударную дозу диуретинов и дают пациентам большое количество воды и чая. Для коррекции дисбактериоза пациенту назначают эубиотики. Так же позитивный эффект для лечения дает применение поливитаминных комплексов. В случае развития экссудативного плеврита показано дренирование плевральной полости с последующим её промыванием антисептиками или антибиотиками. При адекватном и своевременном лечении у детей и взрослых шанс осложнений значительно уменьшается, что, скорее всего, спасет человеку жизнь.

Бациллы сибирской язвы

Возбудитель сибирской язвы — Bacilla anthracis (Cohn, 1872) — типичный представитель патогенных бацилл. Относится к семейству Васillасеае и роду Bacilus. Этот микроб часто называют бациллой антракса. Сибирская язва (Anthrax) — зооантропоноз. К ней восприим чивы животные многих видов, особенно травоядные, и человек. Инфекционный процесс протекает преимущественно остро с явле ниями септицемии или с образованием различной величины кар бункулов. Болезнь регистрируют в виде спорадических случаев, возможны энзоотии и даже эпизоотии. Название болезни «сибир ская язва» предложил в 1789 г. С. Андриевский, который изучал ее на Урале и в Сибири. Микроскопически бацилла сибирской язвы обнаружена Поллен дером в 1849 г. Французские исследователи Давен и Рейс (1850), а в России профессор Дерптского ветеринарного училища Брауэлл (1857) отметили также в крови больных и погибших от сибирской язвы овец наличие нитевидных неподвижных и неветвящихся телец. Брауэль одним из первых выявил бациллы в крови человека, умершего от сибирской язвы, и экспериментально воспроизвел типичное заболевание у животных при заражении их кровью, содержащей микроскопически видимые палочки. Однако значение этих палочек оставалось невыясненным до 1863 г. , когда Давен окончательно установил роль этих образований в качестве пато генных возбудителей сибирской язвы. Чистые культуры бациллы антракса выделил в 1876 г. вначале Р. Кох, а затем Л. Пастер; независимо один от другого они при помощи этих культур воспроизвели болезнь у животных.

Бацилла антракса довольно крупная (1 — Сибиреязвенная бацилла при 1, 3 * 3, 0— 10, 0 мкм) палочка, неподвижная, неблагоприятных условиях суще ствования образующая капсулу и спору. Микроб обладает способностью формировать встречается в трех формах: в виде споры. В каждой вегетативной клетке, или вегетативных различной величины клеток спорангии, образуется только одна (капсульных и бескапсульмых), в виде эндоспора, чаще располагающаяся спор, заключенных в хорошо выраженный центрально, реже — субтерми нально. экзоспориум, и в виде изолированных спор. Споры бациллы антракса овальные, иногда В окрашенных препаратах из крови и округлые, сильно преломляющие свет тканей больных или погибших от образования. Размеры зрелых спор сибирской язвы животных бактерии колеблются в пределах 1, 2— 1, 5 мкм в располагаются одиночно, попарно и в виде длину и 0, 8— 1, 0 мкм в поперечнике, коротких цепочек (3— 4 клетки); концы незрелые споры (проспоры) несколько палочек, обращенных друг к другу, меньше. При температуре ниже 12 и выше прямые, резко обрубленные, свободные — 42 0 С, а также в живом организме или слегка закругленные. Иногда цепочки невскрытом трупе, в крови и сыворотке имеют форму бамбуковой трости; в этом животных споры не образуются. случае микробные клетки как бы обрублены, отчасти вдавлены в середину и в местах сочленения симметрично утолщены. Такие морфологические формы встречаются у бактерий, образовавших капсулу.

Бацилла антракса обладает выраженной инвазивно стью и легко проникает через царапины кожных покровов или слизистых оболочек. Заражение животных происходит преимуще ственно алиментарно. Через поврежденную слизистую пищевари тельного тракта микроб проникает в лимфатическую систему, а затем в кровь, где фагоцитируется и разносится по всему организму, фиксируясь в элементах лимфоидно макрофагальной системы, по сле чего снова мигрирует в кровь, обусловливая септицемию. Размножаясь в организме, бацилла антракса синтезирует капсульный полипептид и выделяет экзотоксин. Капсульное вещество ингибирует опсонизацию, в то время как экзотоксин разрушает фагоциты, поражает центральную нервную систему, вызывает отек, возникает гипергликемию и повышается активность щелочной фосфатазы. В терминальной фазе процесса в крови снижается содержание кислорода до уровня, несовместимого с жизнью. Резко нарушается метаболизм, развивается вторичный шок и наступает гибель животных. Возбудитель сибирской язвы из организма может выделяться с бронхиальной слизью, слюной, молоком, мочой и испражнениями.

К возбудителю сибирской язвы восприимчивы все виды млекопитающих. В естественных условиях чаще болеют овцы, крупный рогатый скот и лошади, могут заражаться ослы имулы. Чрезвычайно восприимчивы козы, буйволы, верблюды и северные олени. Свиньи менее чувствительны. Среди диких живо тных восприимчивы все травоядные. Известны случаи заболевания собак, волков, лисиц, песцов, среди птиц — уток и страусов.

Холерный вибрион
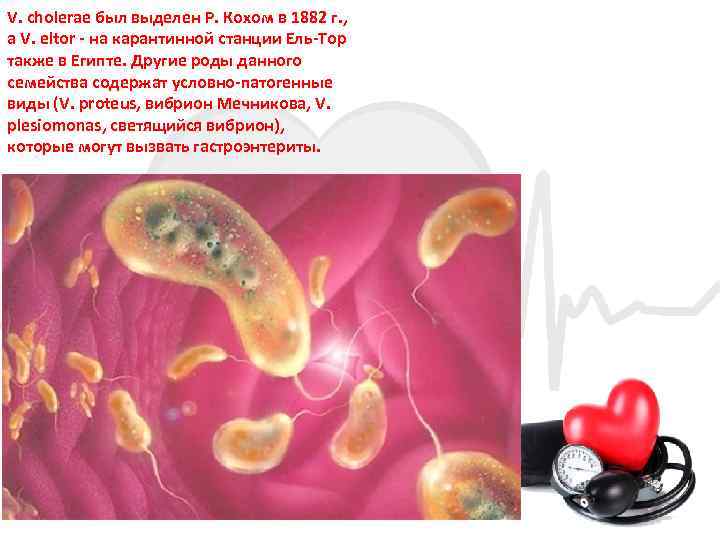
V. cholerae был выделен Р. Кохом в 1882 г. , а V. eltor на карантинной станции Ель Тор также в Египте. Другие роды данного семейства содержат условно патогенные виды (V. proteus, вибрион Мечникова, V. plesiomonas, светящийся вибрион), которые могут вызвать гастроэнтериты.

Слегка изогнутая грамотрицательная полиморфная палочка. Монотрих. Спор и капсул не образует. Вибрионы относятся к хемоорганотрофам с окислительным и бродильным типами метаболизма. Ферментируют многие углеводы: глюкозу, мальтозу, сахарозу и другие с образованием кислоты. Разжижают желатин, образуют индол, восстанавливают нитраты в нитриты. Продуцируют такие ферменты как лецитиназа, лизиндекарбоксилаза, орнитиндекарбоксилаза, нейраминидаза. Способность восстанавливать нитраты и образовывать индол лежит в основе положительной нитрозоиндоловой пробы реакции холера рот. Вибрионы хорошо растут на простых средах при щелочной реакции р. Н = 8, 5 9, 0. На плотных средах образуют небольшие прозрачные круглые колонии, на жидких пленку с легким помутнением среды. Вибрионы факультативные анаэробы, образуют цитохромоксидазу. Холерные вибрионы имеют два антигена: О антиген типоспецифический термолабильный и Н антиген жгутиковый видоспецифический термостабильный. Возбудители холеры имеют 01 антиген. Вибрионы, относящиеся к серогруппам 02, 03, 04 могут вызвать энтериты и гастроэнтериты. 01 антиген состоит из трех компонентов А, В, С, разные сочетания которых образуют серовары Огава (АВ), Инаба (АС), Гикошима(АВС). Часто выделяются вибрионы, не агглютинирующиеся 01 антисывороткой. Их называют неагглютинирующимися НАГ вибрионами.
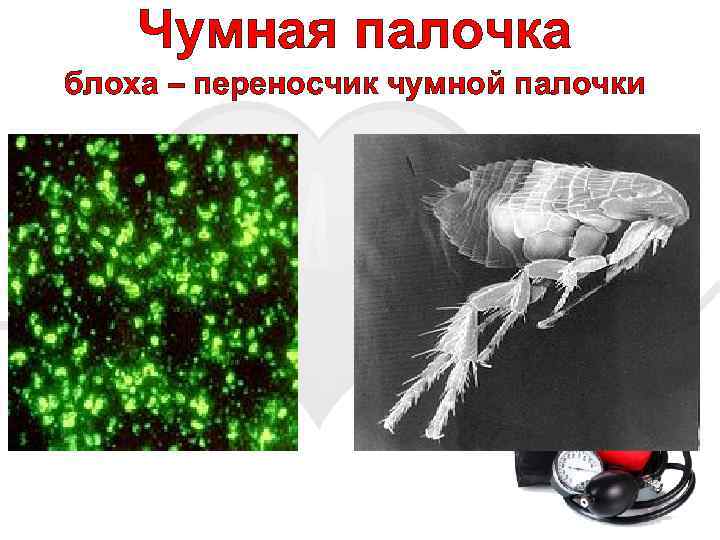
Чумная палочка блоха – переносчик чумной палочки

Чумная палочка (Yersinia pestis) – грамотрицательная бактерия семейства Enterobacteriaceae. По форме Yersinia pestis – биполярные кокобацилы. Также как другие представители Enterobacteriaceae, они ферментативных метаболизм. Y. pestisпроизводит антифагоцитарний слизь. Движущаяся в изоляции бактерия становится неподвижной, попав в организм млекопитающего. Yersinia pestis – инфекционный агент бубонной чумы, также может вызывать пневмонию и септическую чуму. Все три формы ответственны за высокий уровень смертности в эпидемиях, имевших место в истории человечества, например таких как Великая чума или «Черная смерть» , на счету последней из которых – смерть трети населения Европы за промежуток с 1347 по 1353 годы. Однако, роль Yersinia pestis в «Черной смерти» спорна. Некоторые утверждают, что Черная смерть распространилась слишком быстро, чтобы быть вызванной Helicobacter pylori. ДНК этой бактерии, однако, была найдена в зубах умерших от Черной смерти, тогда как тестирование средневековых останков людей, умерших от других причин, не дало положительной реакции на Yersinia pestis. Это доказывает, что Yersinia pestis была как минимум сопутствующим фактором в некоторых (возможно, не во всех) европейских эпидемиях чумы. Возможно, что устроенный чумой отбор мог повлиять на патогенность бактерии, отсеяв индивидуумов, которые были наиболее к ней придатливи.
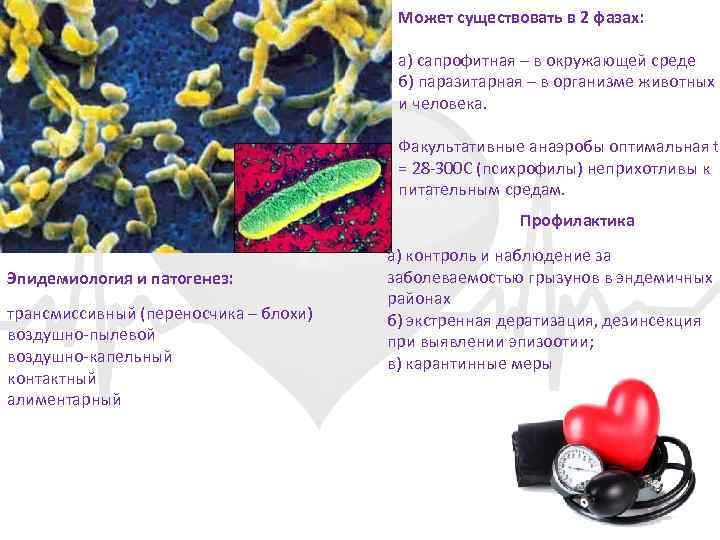
Может существовать в 2 фазах: а) сапрофитная – в окружающей среде б) паразитарная – в организме животных и человека. Факультативные анаэробы оптимальная t = 28 -300 С (психрофилы) неприхотливы к питательным средам. Профилактика Эпидемиология и патогенез: трансмиссивный (переносчика – блохи) воздушно-пылевой воздушно-капельный контактный алиментарный а) контроль и наблюдение за заболеваемостью грызунов в эндемичных районах б) экстренная дератизация, дезинсекция при выявлении эпизоотии; в) карантинные меры

Сальмонелла – возбудитель брюшного тифа

Брюшной тиф тяжелое Возбудитель брюшного тифа Salmonella острое инфекционное заболевание, typhi был обнаружен в 1880 г. К. Эбертом, характеризующееся глубокой общей а выделен в чистой культуре в 1884 г. К. интоксикацией, бактериемией и Гаффки. Вскоре были выделены и изучены специфическим поражением возбудители паратифов А и В S. paratyphi лимфатического аппарата тонкого А и S. paratyphi В. Род Salmonella включает кишечника. Интоксикация проявляется в себя большую группу бактерий, но только сильной головной болью, помрачением три из них S. typhi, S. paratyphi А и S. сознания, бредом (тиф от греч. typhos paratyphi В вызывают заболевание у туман). Брюшной тиф как самостоятельную человека с клинической картиной нозологическую единицу впервые брюшного тифа. Морфологически они попытался выделить русский врач А. Г. неразличимы короткие Пятницкий еще в 1804 г. , но окончательно грамотрицательные палочки с это сделал в 1822 г. Р. Бретонно, который закругленными концами, длиной 1 3, 5 дифференцировал эту болезнь от мкм, диаметром 0, 5 0, 8 мкм; спор и капсул туберкулеза кишечника и высказал не образуют, обладают активной предположение о контагиозной природе подвижностью (перитрихи). Содержание Г брюшного тифа. + Ц в ДНК составляет 50 52 мол %.
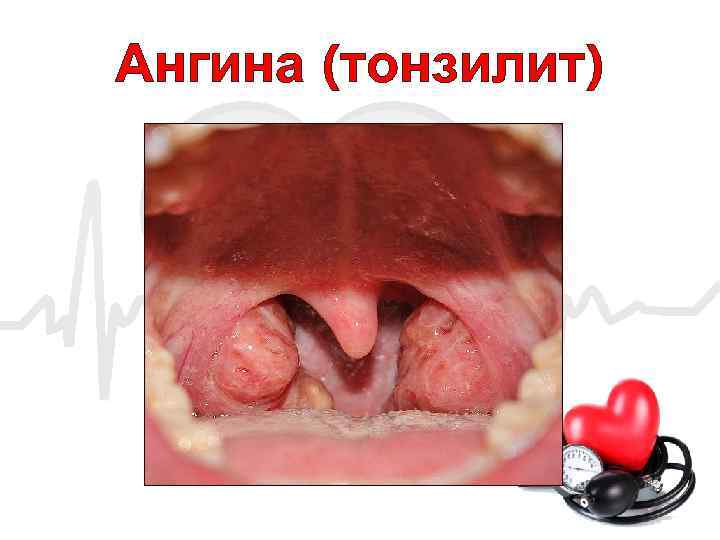
Ангина (тонзилит)
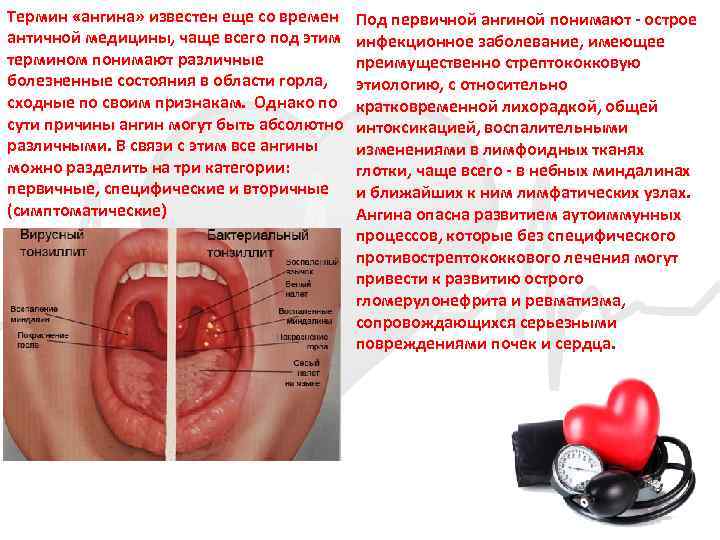
Термин «ангина» известен еще со времен античной медицины, чаще всего под этим термином понимают различные болезненные состояния в области горла, сходные по своим признакам. Однако по сути причины ангин могут быть абсолютно различными. В связи с этим все ангины можно разделить на три категории: первичные, специфические и вторичные (симптоматические) Под первичной ангиной понимают острое инфекционное заболевание, имеющее преимущественно стрептококковую этиологию, с относительно кратковременной лихорадкой, общей интоксикацией, воспалительными изменениями в лимфоидных тканях глотки, чаще всего в небных миндалинах и ближайших к ним лимфатических узлах. Ангина опасна развитием аутоиммунных процессов, которые без специфического противострептококкового лечения могут привести к развитию острого гломерулонефрита и ревматизма, сопровождающихся серьезными повреждениями почек и сердца.
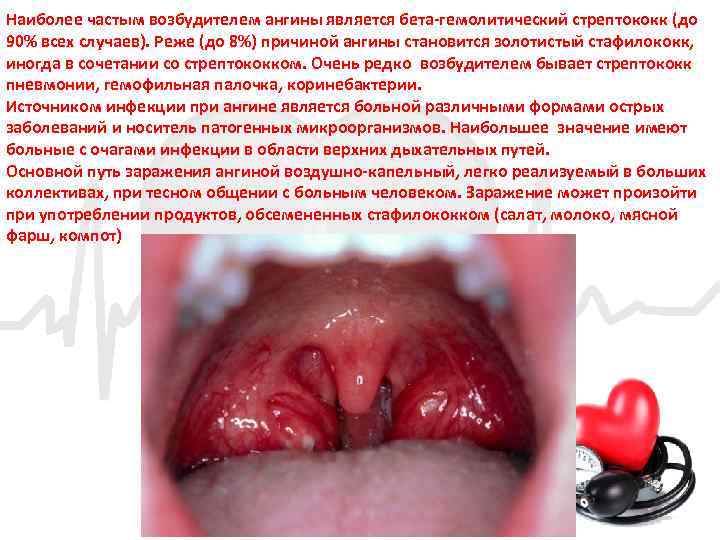
Наиболее частым возбудителем ангины является бета гемолитический стрептококк (до 90% всех случаев). Реже (до 8%) причиной ангины становится золотистый стафилококк, иногда в сочетании со стрептококком. Очень редко возбудителем бывает стрептококк пневмонии, гемофильная палочка, коринебактерии. Источником инфекции при ангине является больной различными формами острых заболеваний и носитель патогенных микроорганизмов. Наибольшее значение имеют больные с очагами инфекции в области верхних дыхательных путей. Основной путь заражения ангиной воздушно капельный, легко реализуемый в больших коллективах, при тесном общении с больным человеком. Заражение может произойти при употреблении продуктов, обсемененных стафилококком (салат, молоко, мясной фарш, компот)

Инкубационный период при ангине длится 1 2 суток. Заболевание начинается остро: среди полного здоровья появляются озноб, головная боль, ломота в суставах, общая слабость, боль в горле при глотании. Проявления болезни наиболее выражены при лакунарной ангине: отмечается сильный озноб, температура тела может доходить до 40°, нарушаются аппетит и сон. Боль в горле постепенно усиливается, становится постоянной, достигает максимума на вторые сутки. Для первичных ангин характерен симптом двусторонней боли при глотании. При отсутствии боли вообще или каких либо неопределенных ощущениях со стороны глотки диагноз первичной ангины сомнителен. Сыпи при ангине не бывает. Обязательным для первичной ангины является увеличение и болезненность лимфатических узлов в районе углов нижней челюсти: при ощупывании они легко смещаются. При осмотре глотки можно увидеть покрасневшие (гиперемированные), увеличенные миндалины, с точечными желтоватыми образованиями (2 3 мм) при фолликулярной и фибринозно гнойными налетами неправильной формы при лакунарной ангине. В тяжелых случаях ангины в миндалинах могут возникать участки омертвения (некроза) темно серого цвета, которые затем отторгаются, а на их месте образуются дефекты ткани размером до 1 см, часто неправильной формы с неровным дном.
михальченко мкб.pptx