Аутоиммунные гепатиты.ppt
- Количество слайдов: 70

Аутоиммунные заболевания печени

Аутоиммунные заболевания печени Заболевания неизвестной этиологии, возникающие вследствие агрессии собственной иммунной системы против неизмененных компонентов ткани печени Общими чертами болезней данной группы являются: • Связь с аллелями HLA • Множественные нарушения клеточного и гуморального иммунитета • Сенсибилизация В и Т-лимфоцитов к аутоантигенам • Ответ на медикаментозную иммуносупрессию

Аутоиммунные заболевания печени • Аутоиммунный гепатит • Аутоиммунные деструктивные холангиты • Перекрестные заболевания (АИГ/ПБЦ, АИГ/ПСХ, АИГ/АИХ, АИГ/гепатит С) • Отторжение трансплантата

Распространенность аутоиммунных заболеваний печени • Аутоиммунный гепатит (АИГ) - 5 - 20 случаев на 100000 населения • Первичный билиарный цирроз - 10 - 40 случаев на 100000 населения (94 женщины старше 40 лет на 100000 женщин) • Первичный склерозирующий холангит - 1 - 4 случая на 100000 населения • Перихолангит - от 5, 8% до 25% в популяции больных ПСХ. По данным клиники Мейо - 9%. • Аутоиммунный холангит - от 5% до 20% в популяции больных ПБЦ.

Аллели HLA при аутоиммунных заболеваниях печени • HLA DR 3 – раннее начало и тяжелое течение АИГ, чаще у женщин • HLA DR 4 – более позднее начало, чаще внепеченочные проявления, эффективнее иммуносупрессия • DR 8 - ПБЦ • B 8 DR 3 - ПСХ • DR 3/DR 4/DR 8/DR 52 – аутоиммунный холангит

Концепции патогенеза аутоиммунного гепатита • Клеточно- и антитело-зависимая деструкция гепатоцитов; • Тесная связь с HLA; дефект аутоиммунного регулятора I типа; • Триггерные факторы – вирусная инфекция и реактивные метаболиты лекарств (ферменты цитохромов и УДФ-ГТ – мишени для образования аутоантител)

Типы аутоантител • АНА (АИГ 1 типа) – гетерогенная группа ДНК, ядерные белки • АГМ (АИГ 1 типа, всегда с АНА) – цитосклелет, тропонин, тропомиозин, α-актинин. Низкие титры – при инф. заболеваниях и ДБСТ. • ААА (АИГ 1 типа) – актин

Типы аутоантител • LКМ 1 (АИГ 2 типа, хр. гепатит С) – цитохром Р 450 2 D 6 • LKM 2 (АИГ 2 типа) – цитохром Р 450 2 С 9 • LKM 3 (гепатит дельта, АИГ 2 типа) – УГТ-1 • LSP (АИГ 1 типа, хр. гепатит В) – полипептиды в мембране гепатоцита

Типы аутоантител • ASGPR (АИГ 1 типа, ПБЦ) – на мембране гепатоцитов • АМА (М 2) (ПБЦ, перекрестный синдром, АИГ 1 типа (10 -30%) – ПДК-Е 2, внутренняя поверхность м-ны митохондрий • АNCA – (ПСХ 60%, ПБЦ 25%, АИГ 1 типа 90% случаев) – лактоферрин, катепсин G, актин

Аутоиммунный гепатит (АИГ) Хроническое воспалительное заболевание печени. Исключить: • Вирусные гепатиты • Холестатические аутоиммунные болезни • Болезнь Вильсона • Гемохроматоз • Дефицит α 1 -антитрипсина • Алкогольный гепатит • Лекарственный гепатит • Неалкогольный стеатогепатит

Классификация аутоиммунного гепатита • I тип – Классический вариант, болезнь молодых женщин, хороший эффект терапии. Титр антител не является прогностическим фактором. С активностью коррелирует титр антител к асиалогликопротеиновому рецептору (ASGP-R). • II тип – М. б. антитела к ЩЖ и париетальным клеткам желудка. Часто дети (девочек 60%), также больные 35 -65 лет. Менее благоприятный прогноз: быстрый переход в ЦП, высокая активность.

Клиническая картина АИГ (1) • Преобладание женщин 10 -30 лет и в постменопаузе • Яркая клиническая картина (астения, желтуха, лихорадка, артралгии и миалгии, аменорея, угри, гирсутизм, кожные высыпания – геморрагическая сыпь, узловатая эритема, телеангиоэктазии, «печеночные» знаки, гепатоспленомегалия, кушингоидные признаки) • Лабораторные признаки отражают активность воспаления • Повышение СОЭ, панцитопения • Непрерывно прогрессирующее течение • Около 25% больных не имеют клинических симптомов

Клиническая картина АИГ – ассоциированные заболевания (2) (примерно у 40% больных) • Артралгии, ревматоидноподобный артрит • Поражение экзокринных желез (панкреатит, синдром Шегрена) • Тиреоидит Хашимото, сахарный диабет • Фиброзирующий альвеолит, плеврит • Перикардит, миокардит • Полимиозит, полимиалгии • Васкулиты • Гломерулонефрит, тубулоинтерстициальный нефрит • Демиелинизации, нейропатии, синдром Гийена-Барре • Идиопатическая тромбоцитопения, гемолитическая анемия • Кожные поражения • Антифосфолипидный синдром Обычно внепеченочные проявления не доминируют и им предшествуют симптомы гепатита!

Клиническая картина АИГ (3) • Наличие аутоантител в титре 1: 80 (взрослые), 1: 20 дети • Поликлональная гипергаммаглобулинемия, повышение Ig. G • Соотношение АЛТ/ЩФ (в превышении верхней границы нормы) более 3 • Повышение АЛТ и АСТ более 5 норм (АЛТ/АСТ > 1) • Повышение прямого билирубина • Печеночная недостаточность

Клиническая картина АИГ (3) • Неспецифические серологические реакции (LE – клетки, АНФ, РФ, альфа-фетопротеин) • Отсутствие маркеров других заболеваний печени • Отсутствие антимитохондриальных антител (АМА) • Гистологическая картина (не специфична) • Обнаружение HLA-B 8 DR 3 и DR 4 • Ответ на терапию глюкокортикоидами

Особенности клинического течения • Около 35% больных – асимптомное течение (более часто мужчины, ниже уровни АЛТ и АСТ и Ig. G) • Гистологические признаки и темпы прогрессирования – одинаковые у бессимптомных и симптомных пациентов • У 70% из асимптомных в дальнейшем появляются симптомы заболевания

АИГ – варианты дебюта • Острое желтушное начало с переходом в хронический гепатит • Стертое течение с гепатомегалией и астено-вегетативным синдромом • Внепеченочные проявления и лихорадка – имитация других заболеваний (системных, инфекционных и др. ) • Латентное течение (до развития осложнений цирроза печени)

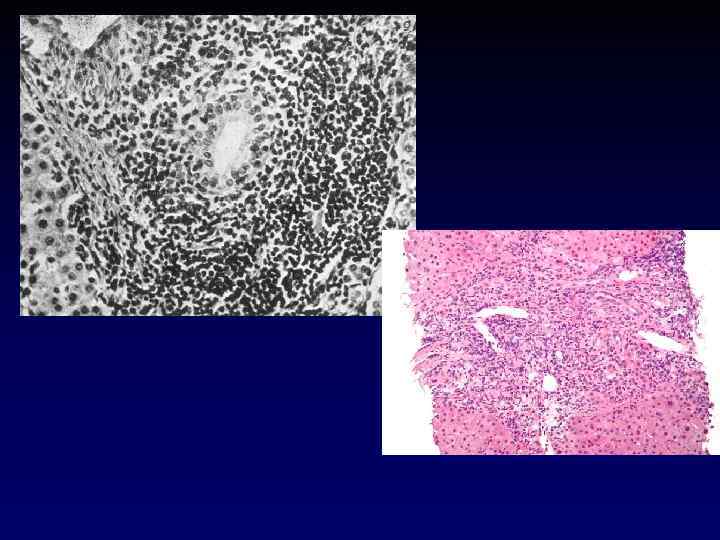
Гистологические изменения • Перипортальное воспаление • Плазмаклеточная инфильтрация • Вовлечение в воспалительный процесс всех отделов ацинуса (панацинарный гепатит) • Центролобулярный некроз
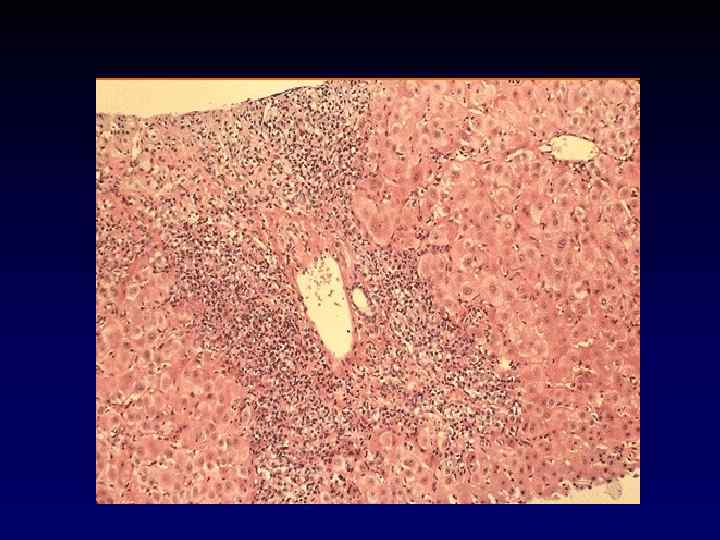
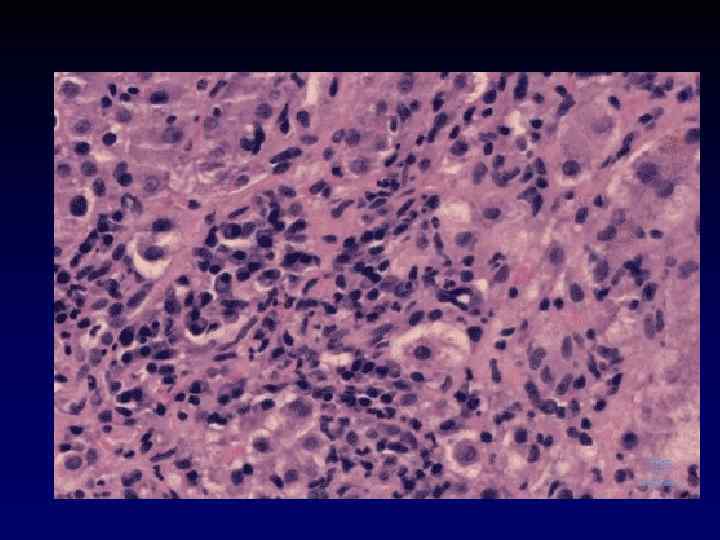
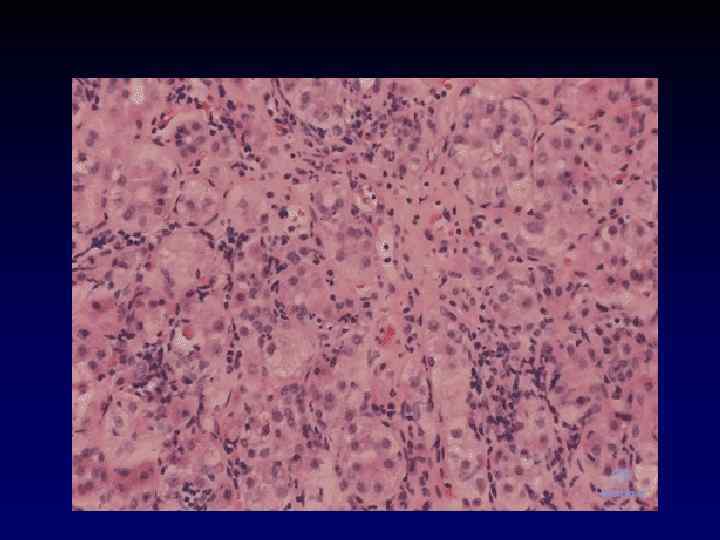
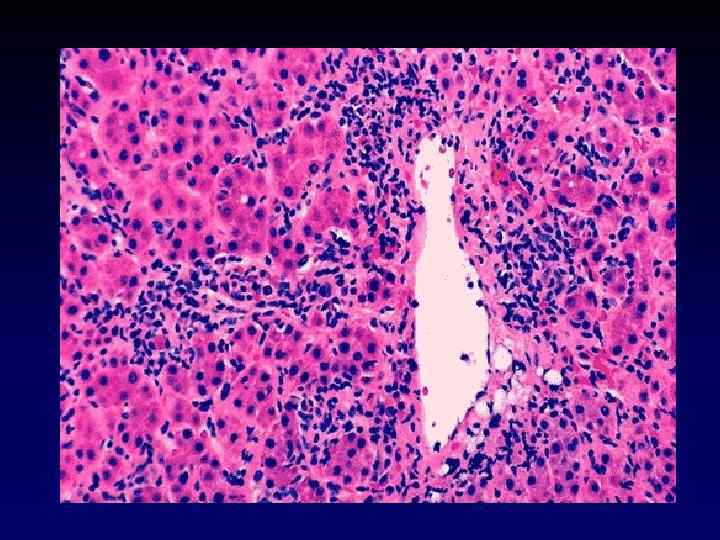
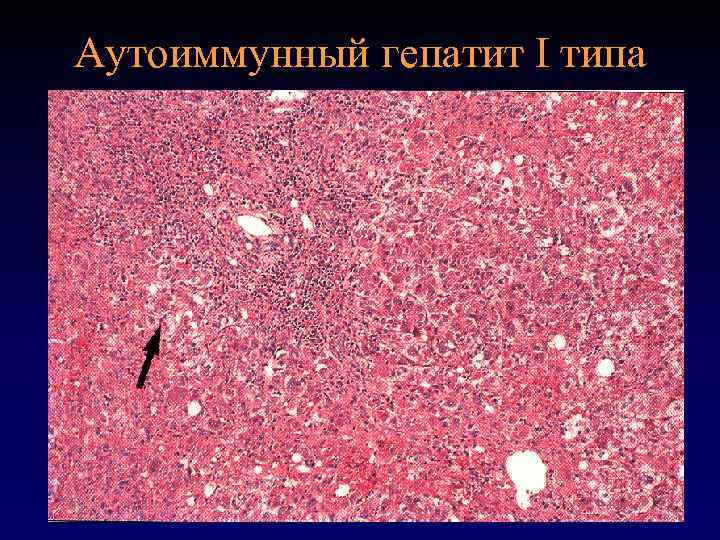
Аутоиммунный гепатит I типа
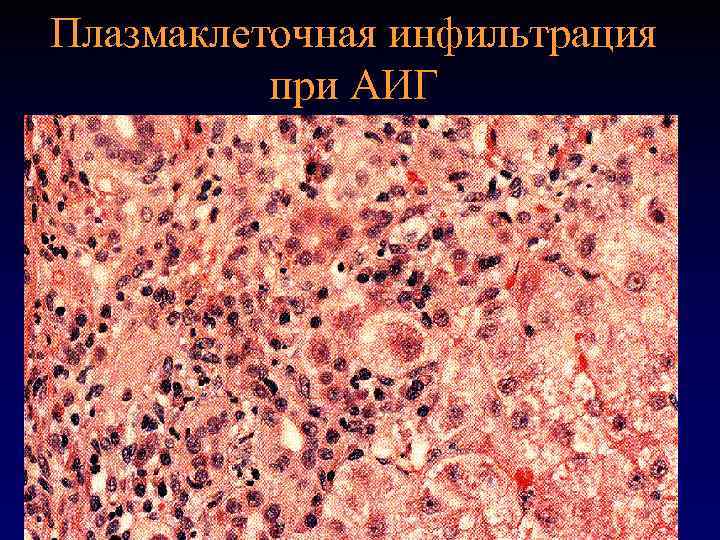
Плазмаклеточная инфильтрация при АИГ

Система балльной оценки в диагностике АИГ (международная рабочая группа по изучению АИГ) • + баллы – женский пол, титр аутоантител, алкоголь <25 г/день, генетические маркеры, гистологические признаки, эффект лечения • - баллы – отношение ЩФ/АЛТ, вирусные маркеры, прием гепатоксичных лекарств, алкоголь > 60 г/день, изменения желчных протоков, гранулемы/гемосидероз/ отложе-ния меди, АМА. Перед лечением: определенный АИГ >15, предположительный АИГ 10 -15 баллов После лечения: определенный АИГ >17, предположительный АИГ 12 -17 баллов

Аутоиммунные деструктивные холангиты • Первичный билиарный цирроз (ПБЦ) • Аутоиммунный холангит • Первичный склерозирующий холангит (ПСХ) • Перихолангит

Клинические проявления холестаза Кожный зуд Стеаторея, мальабсорбция жиров и жирорастворимых веществ (витаминов) Желтуха (с зеленоватым оттенком) Ксантомы и ксантелазмы (хронический холестаз с уровнем холестерина более 11, 7 ммоль/л на протяжении 3 -х и более месяцев).

КЛИНИЧЕСКИЕ ПРОЯВЛЕНИЯ АВИТАМИНОЗОВ. • Витамин К увеличение протромбинового времени, геморрагический синдром • Витамин D «печеночная остеодистрофия» (усугубляется нарушением всасывания кальция) • Витамин А «куриная слепота» , гиперкератоз • Витамин Е мышечная слабость, у детей - дегенерация сетчатки, мозжечковая атаксия, полинейропатия.

Биохимические маркеры холестатического синдрома Щелочная фосфатаза (ЩФ) Гаммаглютамилтранспептидаза (ГГТП)

Изоэнзимы ЩФ • • Печеночная форма Костная форма Тонкокишечная форма Плацентарная форма (3 триместр беременности)

Методы диагностики при холестатическом синдроме • Задача – выявить признаки холестатического синдрома, установить уровень нарушения оттока желчи • Внепеченочный холестаз – дилатация желчных протоков по УЗИ/КТ/МРТ. Уточняющий метод (при возможности выполнения только УЗИ) и метод коррекции – ЭГДС с ЭРХПГ или ЧЧХГ. • Внутрипеченочный холестаз – отсутствие дилатации желчных протоков при УЗИ. Возможны изменения при других визуализационных методах. Решающий метод диагностики – ПБ печени (помнить о противопоказаниях!)

ПБЦ – хроническое прогрессирующее заболевание с первоначальным поражением внутридольковых и септальных ЖП, с разрушением ЖП и прогрессированием в ЦП • Бактерии – микобактерии, кишечная палочка, палочка мышиного тифа • Вирусы – энтеровирусы, Эпш. -Барра, ЦМВ, простой герпес • Другие факторы – грибы, факторы внешней среды, желчные кислоты, микрохимеризм

• • • Диагностические критерии ПБЦ Женщины (90%) среднего и пожилого возраста Гепатомегалия У ¾ - кожный зуд в дебюте заболевания Прогрессирующий холестатический синдром Повышение билирубина (2 N), ЩФ (>3 N), АСАТ (2 -5 N). АМА М 2 Повышение Ig. M Соответствующие изменения при биопсии печени (асептическое воспаление протоков с облитерацией, вовлечение паренхимы печени, фиброзом и циррозом; редко - гранулемы) ЭРХПГ - неизмененные внутрипеченочные желчные протоки

ВНЕПЕЧЕНОЧНЫЕ ПРОЯВЛЕНИЯ ПБЦ • Синдром Шегрена (и другие системные заболевания соединительной ткани) – до 100% • Тиреоидит Хашимото, тиреотоксикоз (20%) • Фиброзирующий альвеолит (до 40%) • CREST – синдром (до 15%), склеродермия (4%) • Инфекции мочевых путей (20%) • Целиакия (до 20%) • ГЦК (4%) • Сахарный диабет (10%) • Гломерулонефрит, РА, аутоиммунная тромбоцитопения, синдром Рейно, саркоидоз • НЯК (реже, чем при ПСХ), болезнь Крона

Гистологические стадии • • Все стадии м. б. у одного больного – брать 5 -9 биоптатов для определения стадии 1 стадия – лимфоидно-плазмоклеточные инфильтраты в портальных полях 2 стадия – разрушение большого числа ЖП, пролиферация ЖП 3 стадия – прогрессирование фиброза, лобулярные некрозы гепатоцитов 4 стадия – цирроз печени (трудно отличить от другого цирроза печени, но! исчезают мелкие ЖП) Классификация Hűbster: 1 стадия – отсутствие фиброза, 2 стадия – перипортальный фиброз, 3 стадия – мостовидный фиброз, 4 стадия – цирроз печени.

Заболевания с иммунореактивным повреждением желчных протоков • Аутоиммунные – ПБЦ, ПСХ, ПС (ПСХ/ПБЦ/АИГ) • Аллоиммунные – отторжение трансплантата, болезнь «трансплантат против хозяина» • Другие – саркоидоз, гепатит С, лекарственные поражения

Аутоиммунный холангит • Клинические и гистологические признаки соответствуют ПБЦ • Отсутствуют АМА ( «АМА - негативный вариант ПБЦ» ) • Чаще выявляют АNA, SMA в сыворотке крови (у 71 - 93% больных) • Не отличается от ПБЦ по клиническому течению, продолжительности жизни, срокам трансплантации • Эффективно применение УДХК

Первичный склерозирующий холангит (ПСХ) Хроническое холестатическое, наиболее вероятно, аутоиммунной природы, заболевание печени с воспалением и фиброзом внутри- и внепеченочных желчных протоков, что приводит к множественным стриктурам желчных протоков, приводящее к развитию цирроза печени, портальной гипертензии и печеночной недостаточности у большиства больных

• • Спектр антител при ПСХ АНЦА – 50%– 80% АНА 7%– 77% АГМ 13%– 20% Антитела к эндотелиальным клеткам 35% Антитела к кардиолипину 4%– 66% АТТПО 7%– 16% АТТГ 4% РФ 15%

ПСХ – концепции патогенеза • Полиморфизм генов HLA, гена ФНО-α. • Повышение проницаемости кишечного эпителия при воспалительных заболеваниях кишечника - эндотоксины, бактерии, желчные кислоты (частота ПСХ при НЯКе 26%) • Вирусная теория • Наличие антигена для CD 4+ на поверхности клеток билиарного эпителия • Уровень АНЦА не коррелирует с клиникой и эффективностью лечения

Диагностические критерии ПСХ • Мужчины в возрасте 25 -45 лет (70%) • Утомляемость, похудание, тяжесть в правом подреберье • Периодически – желтуха, лихорадка, кожный зуд, боли в правом подреберье • У 70 -90% - хронические воспалительные заболевания кишечника (НЯК – 85%, болезнь Крона – 15%) • Повышение ферментов холестаза в 3 раза • п. АНЦА (80% больных)

Поражение желчных протоков при ПСХ • • • Стенозы Стриктуры Мешотчатые расширения Желчные камни Холангиокарцинома ! Локализация – внутрипеченочные, внепеченочные или те и другие протоки

Сопутствующие заболевания при ПСХ • ХВЗК • Хр. рецидивирующий панкреатит • Синдром Шегрена • АИГА • Лимфогранулематоз • Целиакия

Сопутствующие заболевания при ПСХ • Ретроперитонеальный, медиастинальный фиброз • ИФ легких • Бронхоэктазы • Остеопатии • ХЦК • Колоректальный рак и другие

Причины вторичных склерозирующих холангитов • • Холангиопатия при СПИДе Холангиокарцинома Холедохолитиаз Множественные внутрипеченочные метастазы • Эозинофильный холангит • Псевдоопухоли печени (воспалительные) • Гистиоцитоз X

Причины вторичных склерозирующих холангитов • Ig. G 4 -ассоциированный холангит • Внутриартериальная химиотерапия • Ишемический холангит • Холангиопатия, вызванная тучными клетками

Причины вторичных склерозирующих холангитов • Портальная гипертензивная билиопатия • Рецидивирующий панкреатит • Рецидивирующий гнойный холангит • Травма желчного протока во время операции

Холангит мелких желчных протоков (перихолангит) • Поражение внутрипеченочных внутридольковых желчных протоков, аналогичное ПСХ • Одинаковое частота у мужчин и женщин • Нормальная холангиограмма • При НЯКе встречается в 2 раза чаще, чем ПСХ • Редкое развитие холангиокарциномы (более благоприятный прогноз) • Лучшая выживаемость после трансплантации печени • Тактика фармакотерапии не выработана, эффективна УДХК

Основные группы препаратов • Глюкокортикостероиды • Цитостатики (азатиоприн, метотрексат, циклофосфан, циклоспорин А, селлсепт, такролимус) • Урсодезоксихолевая кислота (УДХК) • Гепатопротекторы • Моноклональные АТ к ФНО-α (инфликсимаб) • Симптоматическое лечение проявлений холестаза, сопутствующих заболеваний, осложнений лекарственной терапии • Трансплантация печени

Такролимус - ингибитор кальцинейрина (как циклоспорин А), препятствует передаче внутриклеточного сигнала для выработки Тклетками ИЛ-2. Угнетает миграцию лимфоцитов, пролиферацию В-л. , тормозит фиброгенез. Показания: АИГ. Микофенолат мофетил (селлсепт) – блокатор синтеза пуринов. Показания: АИГ (2 г в сутки). Инфликсимаб (ремикейд) - высоко специфичное и аффинное химерическое антитело (Ig. G) к ФНО-α Применяется при ПСХ (5 мг/кг по схеме).

Лечение аутоиммунного гепатита • Начальная доза преднизолона 60 мг/сутки (1 неделя), далее 40 мг (2 неделя), 30 мг (2 недели), 25 мг (2 недели), далее поддерживающая доза 20 мг (не менее 15 мг). • Поддерживающая терапия – не < 5 лет (оптимально). • Полная биохимическая и гистологическая ремиссия – 25% 1 год, 83% 4 года (решение о прекращении лечения). • В настоящее время предпочтение отдается комбинации с азатиоприном в дозе 50 мг, позволяющей уменьшить дозу преднизолона вдвое. • Вместо азатиоприна можно использовать циклофосфан. • Циклоспорин А (5 мг/кг), такролимус 3 мг 2 р. , селлсепт 2 г: препараты резерва.

Лечение холестатического синдрома • Диетические рекомендации (нейтр. жиры – при стеаторее не более 40 г/сут, триглицериды со средней длиной цепи – 40 г/сут (кокосовое масло) • Витамин А 25000 ЕД в/м 3 р. в неделю (или внутрь) • Витамин Е 10 – 20 мг в/м в сутки или 100 -400 мг в неделю • Витамин К – 10 мг в/м в сутки (5 – 10 дней или 1 р. в месяц)

Лечение остеодистрофии • Витамин D 3 – альфа D 3 ТЭВА 1 мкг в сутки или 100000 ЕД в/м в месяц • Кальций – 1, 5 г per os (карбонат кальция), глюконат Ca в/в капельно 15 мг/кг 7 дней – при сильных болях в костях. • Комбинированные препараты (витрум – кальций D, кальций D 3 – Никомед) • Бисфосфанаты

Лечение кожного зуда • Холестирамин 4 – 16 г в сутки– препарат выбора (Билигнин 5 – 10 г в сутки, активированный уголь 10 – 20 г в сутки) • Урсодезоксихолевая кислота (урсофальк, урсосан) 10 – 15 мг/кг в сутки. • Антагонисты опиоидных рецепторов: налоксон 0, 4 – 2 мг в/в, налмефен 5 – 80 мг • Индукторы микросомальных ферментов (при неэффективности холестирамина в максимальных дозах): рифампицин 300 – 600 мг. • Метронидазол 250 мг 3 р. 1 неделю • Ондансетрон (осетрон, зофран) 8 – 16 мг в сутки • При рефрактерном зуде: гептрал 800 мг в/в 7 -21 день, затем 800 мг * 2 р. в день per os, фототерапия, плазмаферез, трансплантация печени.

Урсодезоксихолевая кислота • Третичная желчная кислота, продуцируется печенью из 7 -кетолитохолевой кислоты, которая получается путем бактериальной оксидации из хенодезоксихолевой кислоты • Обладает низкой токсичностью, так как практически не формирует мицеллы • В желчи ее не более 5 %

Урсодезоксихолевая кислота - эффекты при первичных билиарных поражениях печени Основные положения: аккумуляция желчных кислот и их мицелл приводит к цитолизу клеток желчных канальцев, активации аутоиммунных процессов и апоптоза • Холеретический эффект • Цитопротективный (мембраностабилизирующий) эффект • Антиапоптотический эффект • Иммуномодулирующий эффект • Гипохолестеринемический эффект • Литолитический эффект

Урсодезоксихолевая кислота тактика лечения первичных билиарных заболеваний печени • Начало лечение - после установления диагноза • Продолжительность лечения – пожизненно • Принимают 1 раз вечером или 3 раза в сутки • Разрыв с приемом холестирамина должен составлять 3 -4 часа • Дозы 13 -15 мг/кг, при ПСХ до 20 мг/кг/сут.

Лечение первичного билиарного цирроза • Монотерапия УДХК • Добавить преднизолон 10 -15 мг, или будесонид 3 мг 3 р. , или азатиоприн 50 -100 мг, или метотрексат 7. 5 мг в неделю • Монотерапим метотрексатом 5 мг в неделю

Лечение первичного склерозирующего холангита • УДХК • Бактериальный холангит – спазмолитики, анальгетики, роцефин 1 -2 г. , байпен 6 -15 г, гентамицин 2 -5 мг/кг, метронидазол 1500 мг • Эндоскопическое лечение • Трансплантация печени • Возможно, полезная терапия: УДХК+азатиоприн+преднизолон УДХК+сульфасалазин Цс. А, такролимус, метотрексат, D-пеницилламин, колхицин, будесонид, никотин, трентал…?

Лечение перекрестных синдромов. • ПБЦ + АИГ (9% от числа больных ПБЦ). В большинстве случаев - ПБЦ, резистентный к монотерапии УДХК. Пробное лечение преднизолоном 3 - 6 мес. , при неэффективности азатиоприн (возможна тройная комбинация, или УДХК + азатиоприн). Циклоспорин А. • АИГ + ПСХ (наблюдается преимущественно у детей). Может быть выявлен у резистентных к лечению больных АИГ (необходимость холангиографии!). УДХК + ГКС (последние отменяют при отсутствии эффекта).

Лечение аутоиммунных проявлений хронических вирусных гепатитов • Аутоиммунные феномены, более выраженные при гепатите С. • Наиболее часто при HCV-инфекции выявляют смешанную криоглобулинемию и моноклональную гаммапатию. • Гистологические особенности: более высокая активность, чаще выявляют цирроз печени, плазмоклеточная инфильтрация, коррелирующая с уровнем Ig. G и γ-глобулинов.
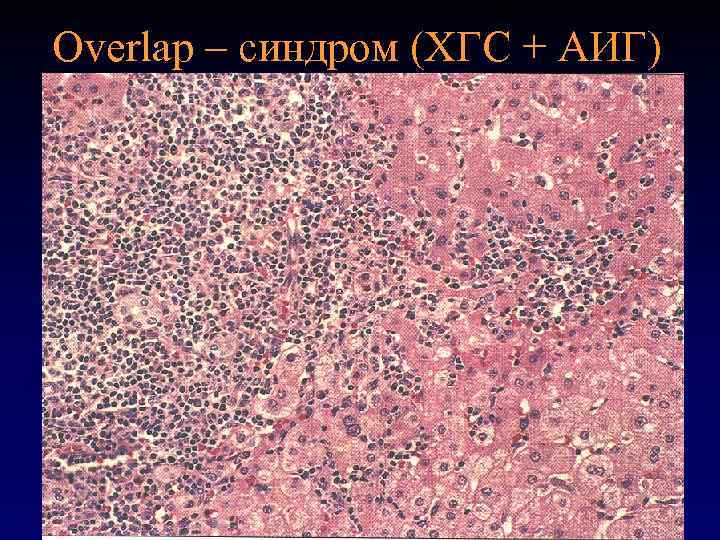
Overlap – синдром (ХГС + АИГ)

Лечение аутоиммунных проявлений HCV-инфекции • До начала лечения - тщательная верификация инфекции и определение максимального возможного спектра АТ. Учесть высокую вероятность аутоиммунности у больных с гаплотипами АИГ. • Высокая иммунологическая активность - показание к ГКС+азатиоприн. Рекомендации клиники Мейо от 1998 г. - при титрах ANA/SMA > 1/320 (при меньших – противовирусная терапия). Целесообразно подавление иммунного компонента с последующим решением вопроса о противовирусной терапии. • К терапии целесообразно добавить УДХК.
Аутоиммунные гепатиты.ppt