Атопический дерматит.ppt
- Количество слайдов: 42

Атопический дерматит Доцент кафедры внутренних болезней Андрейчикова Елена Анатольевна

Атопический дерматит Определение Это хроническое воспалительное заболевание кожи, возникающее, как правило, в раннем детском возрасте у лиц с наследственной предрасположенностью к атопии и характеризующееся выраженным кожным зудом, рецидивирующим течением, возрастными особенностями локализации и морфологии кожного поражения

Терминология атопического дерматита • Термин атопического дерматита был впервые предложен Wise и Sulzberger в 1930 году, потому как это заболевание тесно ассоциировано с другими атопическими болезнями: аллергическим ринитом и бронхиальной астмой и во многих случаях является первым проявлением атопии. • Другой распространенный термин для этого заболевания «атопическая экзема»
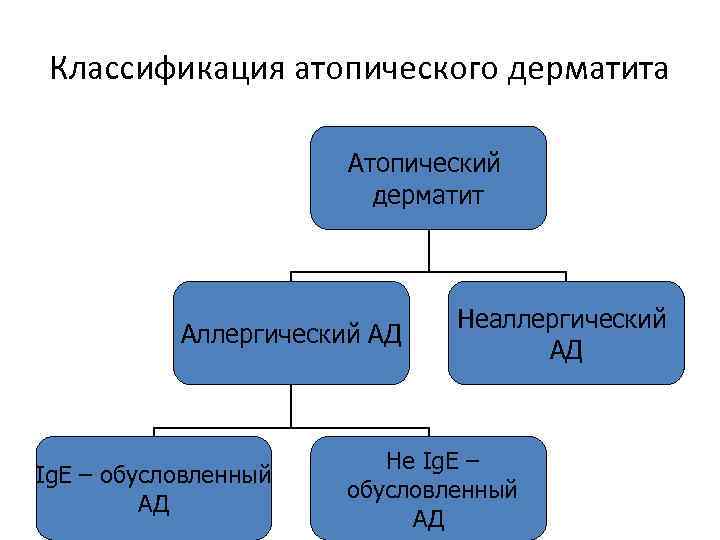
Классификация атопического дерматита Атопический дерматит Аллергический АД Ig. Е – обусловленный АД Неаллергический АД Не Ig. Е – обусловленный АД

Аллергический атопического дерматита (Ат. Д) • Большинство пациентов (70 -85%) имеют аллергическу форму Ат. Д • Отягощенный атопический анамнез • Характеризуются определенной связью экзоаллергенами, положительными кожными пробами с аллергенами, повышенным уровнем Ig. Е-антител у большой части больных

Аллергический не Ig. Е-обусловленный АД • Включает субгруппу АД, в основе которой лежит клеточно-опосредованный иммунный механизм; • Эта субгруппа характеризуется наличием положительных аппликационных тестов с ингаляционными и/или пищевыми аллергенами или аллерген-специфических Т-клеток в периферической крови или в кожных биоптатах и отсутствием Ig. Е сенсибилизации; • Не Ig. Е-обусловленный АД подразумевает Т-клеточноассоциированный АД.

Неаллергический Ат. Д • Неаллергическая форма заболевания не связана с сенсибилизацией к экзоаллергенам; • Этой формой Ат. Д страдают меньшее количество больных 15 -30%, причем большинство из них женщины; • У этих пациентов нормальный уровень Ig. Е-антител и отрицательные кожные пробы

Клиническая классификация атопического дерматита (Российский национальный согласительный документ по атопическому дерматиту, 2002 г. ) Возрастные периоды болезни I возрастной период – младенческий (до 2 лет) II возрастной период- детский (от 2 до 13 лет) III возрастной период – подростковый и взрослый (от 13 лет и старше) Стадии болезни • Стадия обострения • Стадия ремиссии (м. б. не полная и полная ремиссия) Распространенность процесса • Локализованный • Ограниченный • Диффузный Степень тяжести процесса • Легкое течение • Средней степени • Тяжелое

Развитие атопического дерматита • 60 -65% пациентов заболевают атопическим дерматитом на первом году жизни, а к 5 -летнему возрасту от 85 до 90% больных уже имеют все признаки АД • До 40% случаев не разрешаются в пубертатном периоде и продолжаются во взрослом периоде • Только 16, 8% взрослых страдающих АД, заболевают после юношеского возраста • Факторы ассоциированы с персистенцией АД: - Ранний дебют - Тяжелое течение АД с раннего детства - Старший и единственный ребенок в семье - Наличие респираторного заболевания - Фамильная история АД - Высокий уровень Ig. Е

Эпидемиология атопического дерматита • Распространненость Ат. Д у детей колеблется в разных странах от 10 до 30%; • В различных регионах РФ – от 6, 2% до 15, 5%; • Максимум приходится на возраст позднего младенчества и раннего детства, когда распространенность достигает 18 -20%; • Ат. Д занимает восьмое место по частоте встречаемости заболеваний среди лиц молодого (до 25 лет) возраста; • На его долю приходится от 5 до 30% обращений к дерматологу;

Генетическая основа атопического дерматита • Наблюдается у 86% конкордантность у монозиготных близнецов и 70 -90% у пациентов с фамильной историей атопии; • Чаще выявляется связь с атопическими заболеваниями по линии матери (60 -70%) и реже по линии отца (1720%); • 60% детей родители которых страдают Ат. Д, также развивают это заболевание; • Ат. Д развивается у 81% детей, если больны оба родителя, и 59% если Ат. Д болен один из родителей, а другой имеет признаки атопического поражения дыхательных путей и у 56% - если болен один из родителей; • Риск развития Ат. Д сохраняется в 10 -20% случаях и при отсутствии атопических болезней у родителей;

Нарушение барьерной функции кожи • Кожа –источник естественных антимикробных пептидов: сфингозин, церамиды, β-дефензимы; • Обнаружено снижения экспрессии этих пептидов при АД, что способствует повышенной восприимчивости кожи к инфекциям и экспозиции микробных продуктов (суперантиген стафилококка).

Нарушение барьерной функции кожи • Филлагрин- белок который играет ключевую роль в формировании корнифицированного эпителия и образовании эпидермального барьера, защищающего организм от действия различных токсических соединений; • Мутация в гене кодирующем экспрессию белка филлагрина (1 q 21) является главным предрасполагающим фактором в развитии Ат. Д; • Эти мутации могут предрасполагать к раннему дебюту, тяжелому, персистирующему течению Ат. Д; • Отмечено, что мутации филлагрин-гена ассоциированы с повышенным риском развития БА, но только у пациентов с Ат. Д; • Филлагрин-зависимый Ат. Д составляет до 50% всех больных АД

Нарушение барьерной функции кожи: сухость кожи • Развивается вследствие генетически сниженной способности кератиноцитов связывать воду; • У больных Ат. Д наблюдается повышенная трансэпидермальная потеря воды и сниженная секреция сальных желез; • При Ат. Д в роговом слое эпидермиса снижено содержания церамидов; • Церамиды являются главными молекулами, задерживающими воду в экстрацеллюлярном пространстве рогового слоя, и их дефицит может быть причиной сухости кожи и ее повышенной проницаемости для аллергенов

Факторы, вызывающие развития атопического дерматита 1. Небактериальные аллергены а) Пищевые б) Ингаляционные (клещи домашней пыли, шерсть и эпидермис животных, аллергены тараканов, пыльца растений) 2. Бактериальные и грибковые аллергены а) Staph. aureus б) Маlassezia sympodialis в) Саndida albicаns 3. Аутоантигены

Пищевые аллергены • Распространенность пищевой аллергии у детей с Ат. Д составляет 33 -63%; • Основными пищевыми продуктами, вызывающими развитие и/или обострение Ат. Д являются: яйца, молоко, арахис, соя, пшеница, рыба и орехи; • Этиологическая роль пищевых аллергенов в генезе Ат. Д имеет значение в первые годы жизни ребенка; • К 5 -ти годам большинство детей развивают толерантность к ранее непереносимым продуктам, особенно при соблюдении элиминационных диет; • Приблизительно одна треть детей с Ат. Д имеют пищевую аллергию или пищевую непереносимость, которая чаще проявляется крапивницей и ангиоотеком, симптомами со стороны желудочно-кишечного тракта, респираторными симптомами, а в тяжелых случаях – анафилактическими реакциями;

Пищевые продукты, способные вызвать обострение Ат. Д • Горячая и острая пища может вызвать эритему кожи и усилить зуд; • Пищевые продукты (особенно фрукты), содержащие салицилаты (абрикосы, виноград, изюм и вина, вишня, гвоздика, ежевика, клубника, крыжовник, малина, нектарины, миндаль, мята, огурцы, томаты, сливы и чернослив, яблоки, мед), способны усиливать высвобождение гистамина из тучных клеток и т. о. усиливают зуд и покраснение кожи у больных с Ат. Д; • Введение нового продукта в рацион ребенка первых лет жизни также может вызвать некоторое ухудшение Ат. Д, но не вследствие пищевой аллергии, а, вследствие отсутствия пищевой толерантности на новый пищевой продукт, т. е. необходимо некоторое время, чтобы пищеварительный тракт ребенка и его кожа привыкла к новому продукту.

Бактериальные аллергены • Отмечается увеличенная колонизация S. auereus на поврежденной и неповрежденной коже больных АД. До 90% поверхности кожи больных может быть колонизировано этим микроорганизмом, а частота встречаемости его колоний у больных Ат. Д достигает 90%, тогда как у здоровых 5%; • В сыворотке крови больных Ат. Д определяется повышенный уровень специфических антистафилококковых Ig. Е-антител; • Экзотоксины стафилококка обладают свойствами суперантигенов и способны вызвать иммунный ответ путем стимуляции Тклеточной пролиферации, либо активируя антигенпрезентирующие клетки и кератиноциты, либо выступая в качестве аллергенов и вызывая продукцию специфических Ig. Еантител.

Бактериальные аллергены • Экзотоксины стафилококка способствуют хронизации воспаления при Атд, подавляя апоптоз СLА+Тлимфоцитов; • Суперантигены стафилококка участвуют в формировании воспаления в коже больных неаллергическим Ат. Д, активиру Т-лимфоциты и вызывая продукцию воспалительных цитокинов; • Есть наблюдения о корреляции тяжести Ат. Д с колонизацией токсигенными штаммами S. auereus и, особенно, с уровнем специфических Ig. Е-антител к экзотоксинам.

Грибковые аллергены • Наличие Ig. Е-антитела, специфичных к Маlassezia sympodialis, было обнаружено у 49% больных с Ат. Д и не было найдено у пациентов с себорейным дерматитом и здоровых; • Существует определенная зависимость колонизации Маlassezia sympodialis от возраста. Обычно максимальный уровень колонизации отмечается после периода полового созревания; • Пациенты в постпубертатном возрасте, имеющих Ат. Д головы и шеи, рефрактерный к обычной терапии, тногда дают положительный ответ на противогрибковую терапию; • У пациентов с Ат. Д довольно часто выявляются положительные кожные пробы с аллергеном Саndida albicans;

Аутоантигены • 5 из этих антигенов, относящихся к цитоплазматическим протеинам кератиноцитов, были клонированы и определены как Ноm s 1 -Ноm s 5; • Ig. Е- антитела к Ноm s 1, были определены только у пациентов с Ат. Д, но не у здоровых, и не у пациентов с другими заболеваниями кожи; • Предпологается, что аутоаллергены могут иметь значение в развитии неаллергического Ат. Д, однако эта проблема требует дальнейшего изучения

Факторы риска атопического дерматита • Патологии и токсикозы беременности • Нарушения диеты, курение и другие злоупотребления в период беременности и лактации • Раннее искусственное вскармливание • Социальные и экологические факторы (неблагоприятные условия жизни) • Хронические болезни и функциональные нарушения органов пищеварения • Паразитные инвазии • Наличие очагов хронической инфекции

Меры профилактики развития аллергической сенсибилизации у лиц – группы риска • Предупреждение патологического течения беременности • Сохранение естественного вскармливания ребенка до 4 -6 месяцев жизни; • Исключение влияния табачного дыма

Неспецифические факторы, вызывающие обострение атопического дерматита • • • Ирританты Климатические и температурные факторы Психологические факторы Эндокринные факторы Профессиональные факторы Вирусные инфекции

Наиболее частые ирританты • Горячая вода, избыточно хлорированная вода, моющие средства с щелочной рh, мочалки, стиральные порошки и отбеливатели, шерстяная и синтетическая одежда, тугая одежда, чистящие и дезинфицирующие средства, профессиональные химические агенты, в том числе производственный дым и запахи, контакт с соком свежих овощей и фруктов (томаты, цитрусовые, клубника)

Иммунопатогенез атопического дерматита • • • Определяется: Генетически запрограмированным вариантом иммунного ответа на экзоаллергены окружающей среды; Экспозицией этих аллергенов и связыванием их с АПК в коже; Активацией Тh 2 -клеток и секрецией цитокинов. Кожные Тh 2 лимфоциты продуцируют ИЛ-4 и ИЛ-13 в острую фазу атопическогго дерматита, а при хроническом воспалении определяется повышенное количество клеток, экспрессирующих и секретирующих ИЛ-5 и ИЛ-12; Синтезом аллергенспецифических Ig. Е антител; Дегрануляция тучных клеток, активацией эозинофилов и повреждением кератиноцитов; Все эти события приводят в конечном итоге к формированию хронического воспаления в коже, которое лежит в основе кожной гиперреактивности при Ат. Д.

Диагностические критерии атопического дерматита • • Главные диагностические критерии: Кожный зуд Типичная морфология и локализация кожного поражения (у детей первых лет жизни – высыпания на лице и разгибательных поверхностях конечностей, у более старших детей и взрослых – лихенификация и расчесы в области сгибов конечностей) Хроническое рецидивирующее течение Атопия в анамнезе и наследственная предрасположенность к атопии

Диагностические критерии атопического дерматита Дополнительные диагностические критерии: • • • • Ксероз Ихтиоз/усиленный кожный рисунок на ладонях Повышенная Ig. Е-реактивность в кожных и/или лабораторных тестах Склонность к кожным инфекциям (S. aureus, Неrpes simplex) Дерматиты рук/ног (преимущественно наблюдается у детей старшего возраста и взрослых) Хроническое поражение волосистой части головы Кожные трещины периаурикуальных областей (преимущественно у младенцев) Хейлиты (преимущественно наблюдается у детей старшего возраста и взрослых) Начало в раннем детском возрасте (до 2 -х лет) Дополнительные суборбитальные складки Денни – Моргана Рецидивирующие конъюктивиты Периорбитальная гиперпигментация Белый демографизм и др.

Клинические критерии атопического дерматита Главные критерии: (Присутствуют в большинстве случаев, служат дополнительным подтверждением диагноза) 1. Начало заболевания в раннем детском возрасте 2. Атопия: а) в анамнезе и/или наследственная предрасположенность б) Выявление Ig. Е-реактивности 3. Ксероз (сухость кожи)

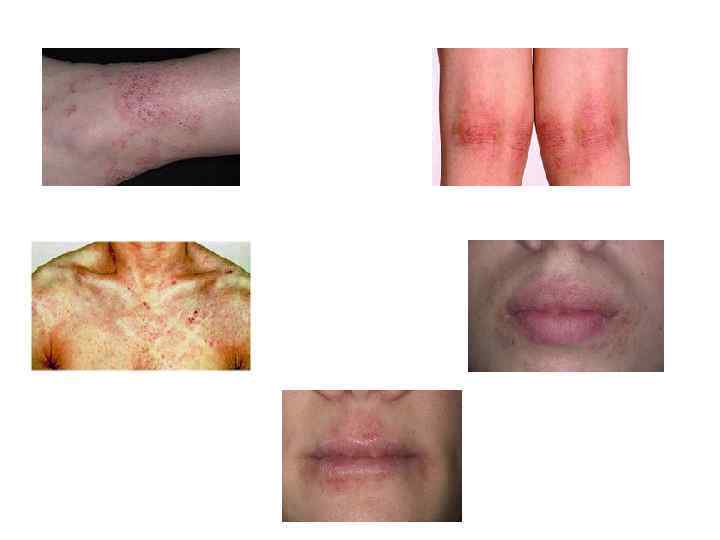
Клинико-морфологические формы атопического дерматита • • • Экссудативная Эритемазно-сквамозная с лихенизацией Лихеноидная Пруригоподобная

Эритемазно-сквамозная форма атопического дерматита • Характеризуется наличием эритемы и шелушения в виде сливающихся очагов поражения мелкими папулами, расчесами • Встречаются в I-ом и во II-ом возрастных периодах, редко у взрослых больных

Пруригоподобная форма атопического дерматита • Характеризуется образованием пруригинозных папул (папулы с пузырьками наверху, которые вскрываются и покрываются плотной коркой) на фоне лихенифицированной кожи; • Высыпания располагаются чаще на разгибательной поверхности конечностей, ягодицах; • Эта редкая форма встречается в подростковом и взрослом периоде при длительном торпидном течении заболевания

Течение атопического дерматита • Приблизительно 50 -70% детей выздоравливают либо после 2 -х, либо после 5 -ти лет, а у остальных рецидивы заболевания продолжаются в течении длительного времени; • Подавляющее большинство случаев Ат. Д имеет легкое течение и обычно хорошо поддается лечению; • В целом, чем раньше дебют и чем тяжелее протекает заболевание, тем выше шанс его персистирующего течения, особенно в случаях сочетания с другими атопическими болезнями; • Обострение кожного процесса при Ат. Д обычно наблюдается в 6 -7 лет и 12 -14 лет;

Неаллергический атопического дерматита • • • Характеризуется следующими критериями: Отсутствие других атопических заболеваний (бронхиальная астма, аллергический ринит, конъюнктивит); Отрицательные кожные тесты с пищевыми и ингаляционными аллергенами; Нормальный уровень Ig. Е в сыворотке крови; Отсутствие аллерген-специфических Ig. Е-антител к пищевым и ингаляционным аллергенам; Не эффективны мероприятия по элиминации пищевых и ингаляционных аллергенов;

Распространенность кожного процесса • При ограничено-локализованном поражении в патологический процесс вовлекаются локтевын и/или подкаленные складки, кожа кистей или стоп, кожа шеи и/или лица; • Площадь поражения не превышает 10% кожного покрова; • Докализованные формы Ат. Д наблюдаются чаще у взрослых пациентов; • Дерматит век, дерматит ладоней и подошв, дерматит наружного слухового прохода, заушных областей и внутренней назальной перегородки – варианты локализованной формы Ат. Д;

Степень тяжести атопического дерматита • • • Определение степени тяжести Ат. Д основывается на оценке: Частоты и длительности обострений; Продолжительности ремиссий; Распространенности и интенсивности кожного воспаления; Выраженности кожного зуда; Степени нарушения сна; Эффективности терапии;

Терапия атопического дерматита • • Полезные продукты при атопическом дерматите: Морковный сок, содержит β-каротин; Продукты содержащие основные жирные кислоты: масло зерен черной смородины, масло первоцвета, масло лососевых рыб; Морские водоросли (богатые йодов и другими минералами); Витамины группы В и прежде всего В 6 и В 5, витамин А, витамин В и С.

Терапия атопического дерматита Увлажняющие средства: • Оклюзивные – обеспечивающие образование жировой пленки на поверхности кожи, замедляя потерю воды и повышения ее содержания в роговом слое (масло для ванн, лосьоны, крем и мази содержащие мягкий или жидкий парафин или вазелин); • Увлажняющие – вещества проникающие в роговой слой, тем самым способны удерживать воду: Атодерм, Авен, А-дерма и др.

Терапия атопического дерматита • • • Средства для устранения сухости кожи: Бепатен (Roche) крем, лосьон, мазь Мазь F-99 Крем Глутамол Радевит Крем Унны с витамином Е

Терапия атопического дерматита Средства наружной противоспалительной терапии: • Топические глюкокортикостероиды – элаком, локоид, адвантан 1 раз в день, лучше утром, не дольше 4 недель. Обычно 7 -8 дней. Если тяжелое течение то до полного купирования процесса; • Ингибиторы кальцио (как альтернативная терапия) - Элидел - Такролимус

Терапия атопического дерматита Системная терапия: • Антигистаминные препараты (как противозудные средства) • ГКС (коротким курсом на 5 -7 дней, не прекращая топические ГКС в дозе 10 -30 мг/сут) • Иммуносупресоры (циклоспорин А)
Атопический дерматит.ppt