Атопическая бронхиальная астма.pptx
- Количество слайдов: 24

Атопическая бронхиальная астма

Атопическая (аллергическая, экзогенная) бронхиальная астма - самостоятельное хроническое, рецидивируещее заболевание, основным и обязательным патогенетическим механизмом которого является изменённая реактивность бронхов, обусловленная специфическими иммунологическими (аллергия), а основным (обязательным) клиническим признаком — приступ удушья вследствие бронхоспазма, гиперсекреции и отёка слизистой оболочки бронхов.

Эпидемиология Заболеваемость бронхиальной астмой в мире составляет от 4 до 10 % населения. В России, по разным данным, распространённость среди взрослого населения колеблется от 2, 2 до 5— 7 %, а в детской популяции этот показатель составляет около 10 %. Заболевание может возникнуть в любом возрасте; примерно у половины больных бронхиальная астма развивается до 10 лет, ещё у трети — до 40 лет. Среди детей, больных бронхиальной астмой, мальчиков в два раза больше, чем девочек. К 30 годам соотношение полов выравнивается. Заболеваемость среди детей с 1980 - х годов увеличилась в 4 раза.

Факторы риска развития бронхиальной астмы: Внутренние факторы: - генетическая предрасположенность; - атопия; Внешние факторы: - воздействие аллергенов

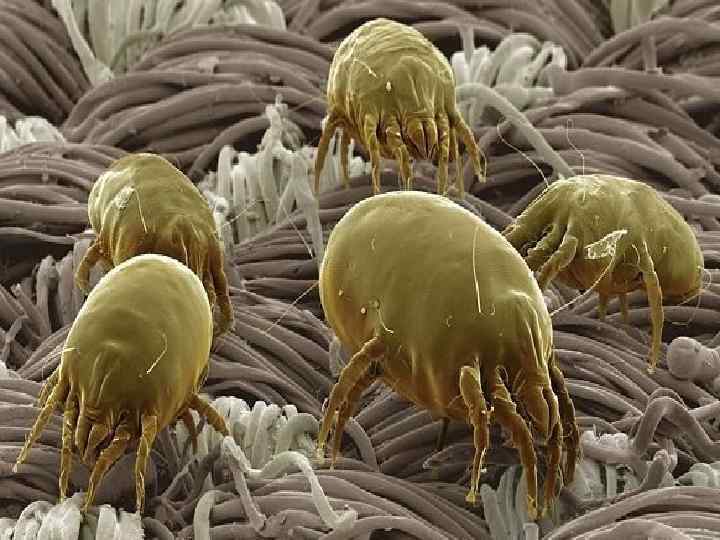
Триггеры (аллергены): 1) Воздушные аллергены (пыльца растений, споры грибов, водорослей, частицы насекомых, частицы растений): 2) Микроклещи Dermatophagoides spp. – основной компонент домашней пыли 3) Насекомые (тараканы, моль, мошки, бабочки, ручейники) 4) Эпидермис собак и кошек 5) Грибы плесневые 6) Табачный дым 7) Пахучие в-ва (освежители воздуха, аэрозольные дезодоранты, мыла, нафталин) 8) Пищевые аллергены 9) Лекарственные препараты и др.

Патогенез Выделяют три стадии в патогенезе БА: 1) иммунопатологическая 2) патохимическая 3) патофизиологическая

В первой стадии патогенеза антигены вступают во взаимодействие с иммунокомпетентными клетками (Т- и В-лимфоцитами). В-лимфоциты в процессе созревания превращаются в плазматические клетки, интенсивно продуцирующие антитела класса Ig. E взаимодействует со специфическими рецепторами на поверхности тучных клеток слизистой оболочки бронхов и циркулирующих базофилов. При повторном контакте с антигеном происходит его связывание с двумя рядом расположенными молекулами Ig. E на поверхности тучных клеток дыхательных путей. Агрегация мембранных Ig. Eрецепторов и есть тот пусковой механизм активации тучных клеток, обусловливающий экзоцитоз и выработку различных медиаторов гиперчувствительности немедленного типа.

Вторая фаза патогенеза Возбуждение первичных эффекторных клеток (тучной клетки, базофилы) – освобождаются медиаторы: 1) гистамин 2) хемотаксические факторы нейтрофилов и эозинофилов, освобождающихся при возбуждении из тучной клетки 3) лейкотриены (LTB 4, LTC 4, LTD 4, LTE 4), простагландин D 2, тромбоцит-активирующий фактор, образующиеся из арахидовой кислоты и мембранных фосфолипидов Из вторичных эффекторных клеток (нейтрофилов, эозинофилов, активированных тромбоцитов, моноцитовмакрофагов): - нейтральные протеазы, лизозимы, LTB 4, LTC 4, пероксидазы, серотонин и тромбоцит-активирующеий фактор.
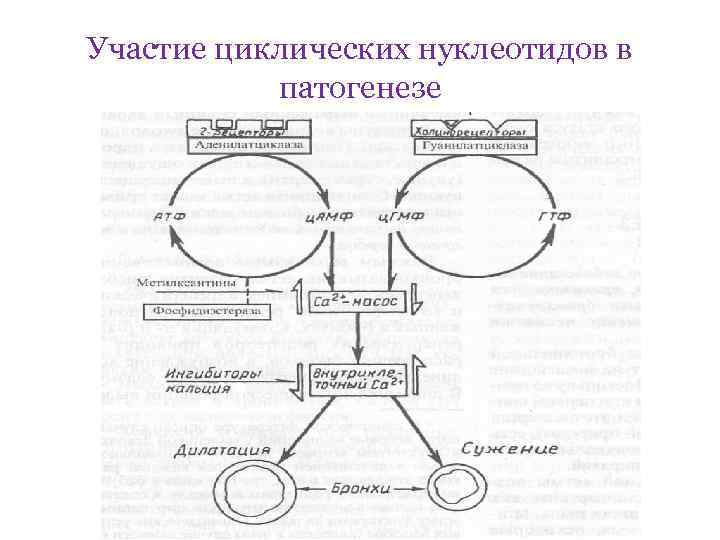
Участие циклических нуклеотидов в патогенезе

В третьей стадии патогенеза БА образуется очаг воспалительный инфильтрация в слизистой или подслизистом слое стенки бронхиол. В очаги воспаления мигрируют клеточные элементы (эозинофилы, лимфоциты и т. д. ) при непосредственном участии хемотаксических факторов. Воспалительные инфильтраты сами по себе нарушают проходимость бронхов – бронхиальная обструкция.
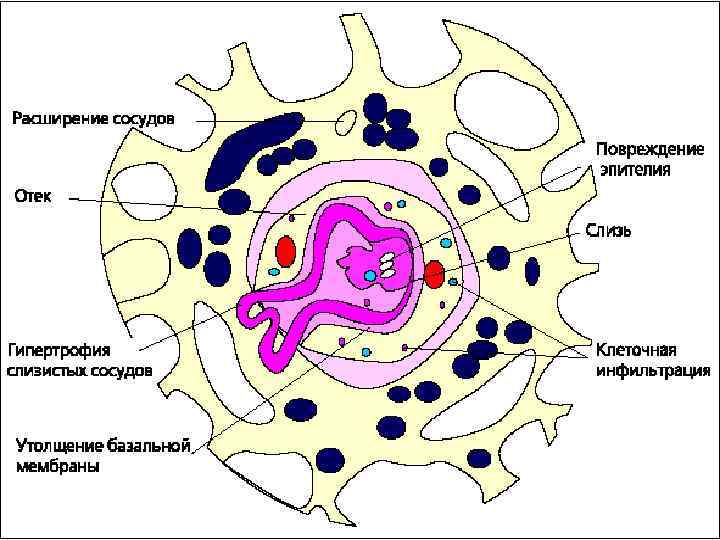
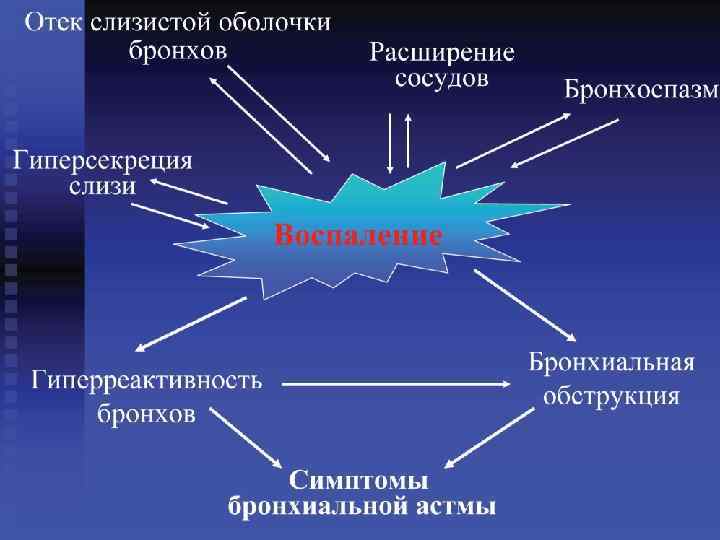

Клиническая картина 1) Приступ удушья затрудненное дыхание, преимущественное на выдохе 2) Свистящие (дистанционные) хрипы 3) Кашель , чаще сухой , приступообразный или с выделением вязкой , трудноотделяемой мокротой 4) Боль в нижней части грудной клетки 5) Цианоз 6) Сонливость 7) Тахикардия и тахипноэ

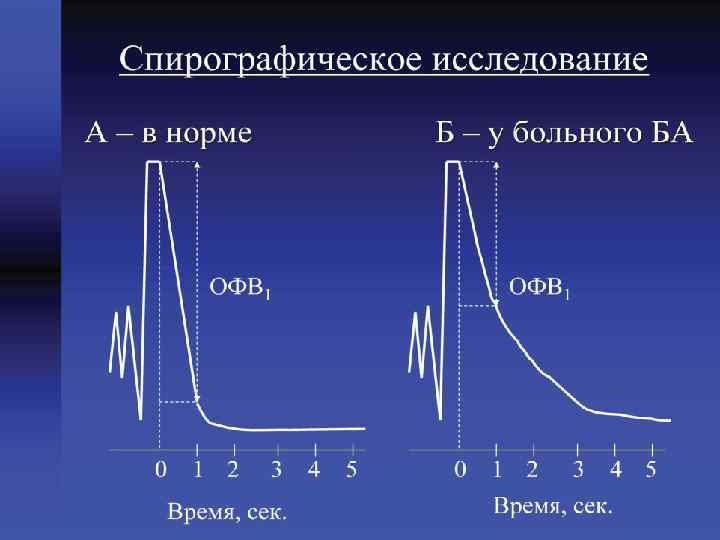
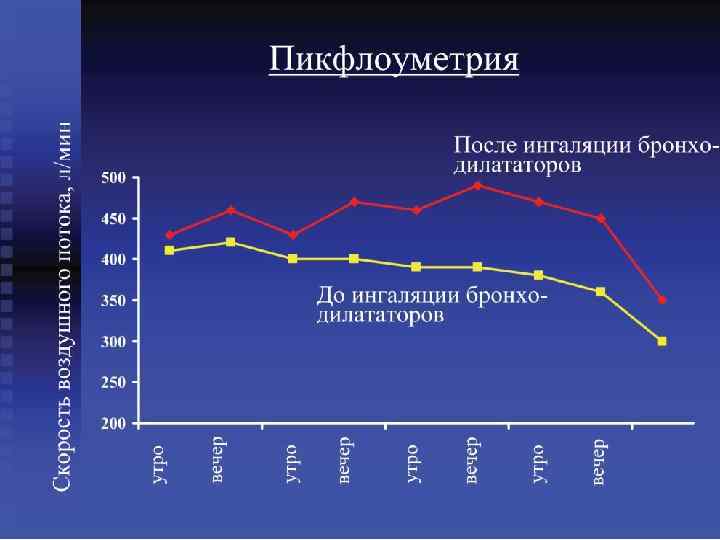
Диагностика 1)Обьективные методы исследования (общий осмотр, аускультация - признаки бронхиальной обструкции: : дыхание с удлиненным выдохом, сухие свистящие хрипы) 2) общий анализ крови – эозинофилия 3) исследование мокроты – слепки мелких бронхов (спиралей Куршмана), эозинофилы, кристаллы Шарко. Лейдена (некротизированные нейтрофилы, ранее инфильтрировавшие стенку бронха), спиралей Куршмана. 4) исследование уровней Ig. E в крови – повышен 5) Исследование функции внешнего дыхания : - спирометрия (ОФВ) - пикфлоуметрия (ПСВ) 6) Аллергические пробы 7) Провокационные пробы с М - холиностимулятором

Лечение 1) Этиотропная терапия: устранение факторов риска 2) Симптоматическая терапия: а) β 2 --агонисты(β 2 -адрено-миметики: - короткого действия (сальбутамол, беротек) - длительного действия(волмакс, серевент) б)Метилксантины (теофиллин, эуфиллин) в) Антихолинергические препараты(м-холиноблокаторы) (атровент) 3) Противовоспалительная терапия: а) Глюкокортикостеройды б) Стабилизаторы мембран тучных клеток (интал, тайлед) в) антоганисты лейкотриеновых рецепторов (аколат)

Дополнительная патогенетическая терапия 1)Муко-секретолитические средства 2)Блокаторы кальциевых каналов 3)Антигистаминные препараты 4)Бронхоскопические санации



Немедикаментозная терапия 1)Физиотерапия 2)Дыхательная гимнастика 3)Спелеотерапия 4)Галотерапия


Будьте здоровы!!!
Атопическая бронхиальная астма.pptx