Атипичные пневмонии (2).pptx
- Количество слайдов: 48
 Атипичные пневмонии
Атипичные пневмонии

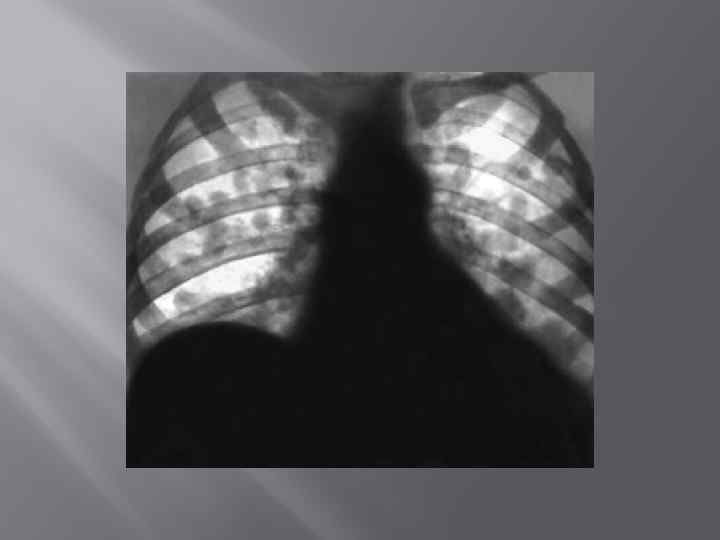
 Определение: Пневмония – это клинически манифестирующая острая инфекция легочной ткани, объективным признаком которой является выявляемая при лучевом исследовании пневмоническая инфильтрация.
Определение: Пневмония – это клинически манифестирующая острая инфекция легочной ткани, объективным признаком которой является выявляемая при лучевом исследовании пневмоническая инфильтрация.
 Атипичные пневмонии: Болезнь легионеров (легионеллез) , пневмония вызываемая Legionella pneumophilla; Микоплазменная пневмония , вызываемая Mycoplasma pneumoniae; Пневмонии вызываемые Chlamydia pneumoniae , Chlamidia psittaci ( пситтакоз, орнитоз).
Атипичные пневмонии: Болезнь легионеров (легионеллез) , пневмония вызываемая Legionella pneumophilla; Микоплазменная пневмония , вызываемая Mycoplasma pneumoniae; Пневмонии вызываемые Chlamydia pneumoniae , Chlamidia psittaci ( пситтакоз, орнитоз).
 Болезнь легионеров
Болезнь легионеров
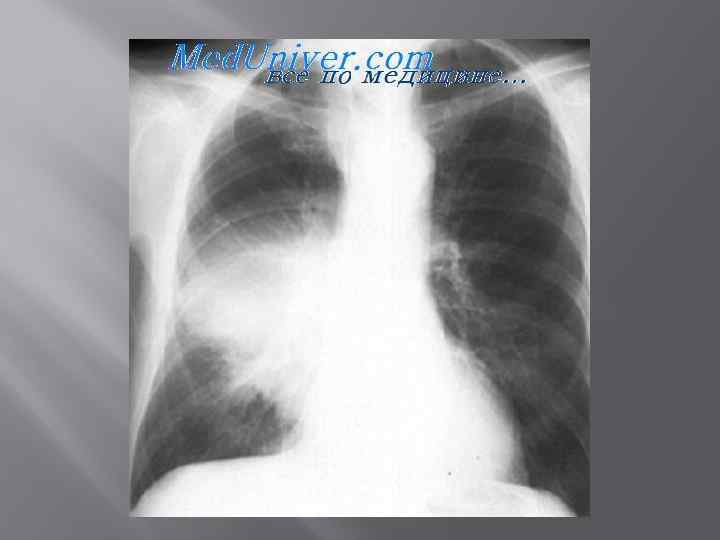
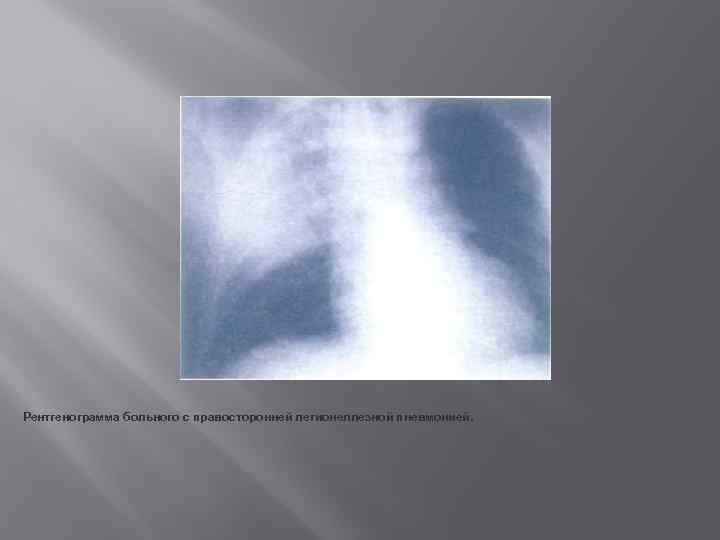 Рентгенограмма больного с правосторонней легионеллезной пневмонией.
Рентгенограмма больного с правосторонней легионеллезной пневмонией.
 Развитие заболевания: Период предболезни может характеризоваться пребыванием человека в помещениях, вентилируемых с помощью систем кондиционирования , а также выполнение работы, связанной с водной средой, промышленными стоками, канализацией, душем. К факторам риска относятся: хронический алкоголизм, курение, наличие сопутствующей хронической бронхопульмональной патологии, сахарный диабет, мужчины среднего возраста.
Развитие заболевания: Период предболезни может характеризоваться пребыванием человека в помещениях, вентилируемых с помощью систем кондиционирования , а также выполнение работы, связанной с водной средой, промышленными стоками, канализацией, душем. К факторам риска относятся: хронический алкоголизм, курение, наличие сопутствующей хронической бронхопульмональной патологии, сахарный диабет, мужчины среднего возраста.
 Начало заболевания Инкубационный период составляет от 2 до 10 дней( в среднем 7 суток). Болезнь начинается с недомогания, общей слабости, головных, мышечных, суставных болей. Нередко появляются нарушения походки, атаксия, затруднение речи, иногда потеря сознания.
Начало заболевания Инкубационный период составляет от 2 до 10 дней( в среднем 7 суток). Болезнь начинается с недомогания, общей слабости, головных, мышечных, суставных болей. Нередко появляются нарушения походки, атаксия, затруднение речи, иногда потеря сознания.
 Фаза разгара заболевания Начинается с 4 -7 дня , и характеризуется появлением кашля ( в начале сухого) , а затем с отделением слизистой мокроты, часто с примесью крови, у многих больных мокрота слизисто-гнойная. Может наблюдаться выраженная одышка. Отмечаются так же боли в животе, диарейный синдром(частые поносы, урчание в животе, что стимулирует острую кишечнуб инфекцию). В период разгара заболевания могут поражаться другие органы и системы( желудочно- кишечные нарушения, поражение печени, почек, ЦНС).
Фаза разгара заболевания Начинается с 4 -7 дня , и характеризуется появлением кашля ( в начале сухого) , а затем с отделением слизистой мокроты, часто с примесью крови, у многих больных мокрота слизисто-гнойная. Может наблюдаться выраженная одышка. Отмечаются так же боли в животе, диарейный синдром(частые поносы, урчание в животе, что стимулирует острую кишечнуб инфекцию). В период разгара заболевания могут поражаться другие органы и системы( желудочно- кишечные нарушения, поражение печени, почек, ЦНС).
 Фаза разрешения легионеллезной пневмонии начинается с 3 -й недели. Наличие бронхоэктазов и других факторов( онкологический процесс в легком) замедляют разрешение.
Фаза разрешения легионеллезной пневмонии начинается с 3 -й недели. Наличие бронхоэктазов и других факторов( онкологический процесс в легком) замедляют разрешение.
 Фаза развития осложнений может характеризоваться появлением выраженной дыхательной недостаточности, развитием инфекционно-токсического шока, отека легких. Возможно развитие ДВС синдрома, инфаркта легких, желудочными , кишечными, маточными кровотечениями, кровохарканьем, гематурией.
Фаза развития осложнений может характеризоваться появлением выраженной дыхательной недостаточности, развитием инфекционно-токсического шока, отека легких. Возможно развитие ДВС синдрома, инфаркта легких, желудочными , кишечными, маточными кровотечениями, кровохарканьем, гематурией.
 Летальный исход Летальность при легионеллезной пневмонии колеблется от 5 % у ранее здоровых лиц без сопутствующих заболеваний до 20% у пациентов без адекватного лечения. Исход пневмонии связан с наличием иммунодефицита, ранним назначением макролидов, дающих быстрый положительный “обрывающий” эффект уже через 48 ч (легионелла резистентна к пенициллинам), и развитием осложнений.
Летальный исход Летальность при легионеллезной пневмонии колеблется от 5 % у ранее здоровых лиц без сопутствующих заболеваний до 20% у пациентов без адекватного лечения. Исход пневмонии связан с наличием иммунодефицита, ранним назначением макролидов, дающих быстрый положительный “обрывающий” эффект уже через 48 ч (легионелла резистентна к пенициллинам), и развитием осложнений.
 Органопатотопография: Поражение дыхательной системы: чаще поражаются нижние доли легких, что физикально регистрируется как притупление перкуторного звука, скудные!!! данные аускультации легких при значительных инфильтративных изменения в легких; часто встречается плеврит; Поражение желудочно-кишечного тракта : токсический гастрит , колит(боли в эпигастральной области, рвота, диарея) Поражение печени: токсический гепатит( увеличение ее размеров, гипербилирубинемия, синдром цитолиза с повышением в крови уровня аланиновой аминотрансферазы); Поражение почек : токсический нефрит( микрогематурия , протеинурия, возможно развитие ОПН); Токсическое поражение ЦНС( головная боль, головокружение, парестезии, бред, галлюцинации, потеря сознания)
Органопатотопография: Поражение дыхательной системы: чаще поражаются нижние доли легких, что физикально регистрируется как притупление перкуторного звука, скудные!!! данные аускультации легких при значительных инфильтративных изменения в легких; часто встречается плеврит; Поражение желудочно-кишечного тракта : токсический гастрит , колит(боли в эпигастральной области, рвота, диарея) Поражение печени: токсический гепатит( увеличение ее размеров, гипербилирубинемия, синдром цитолиза с повышением в крови уровня аланиновой аминотрансферазы); Поражение почек : токсический нефрит( микрогематурия , протеинурия, возможно развитие ОПН); Токсическое поражение ЦНС( головная боль, головокружение, парестезии, бред, галлюцинации, потеря сознания)
 Этиология заболевания Атипично текущая пневмония расценивается как легионелезная при обнаружении диагностического титра антител к легионелезным антигенам
Этиология заболевания Атипично текущая пневмония расценивается как легионелезная при обнаружении диагностического титра антител к легионелезным антигенам
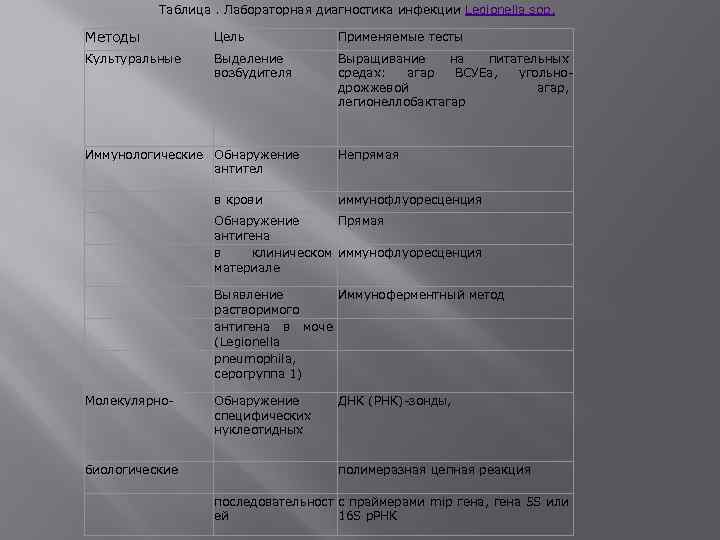 Методы Таблица. Лабораторная диагностика инфекции Legionella spp. Цель Применяемые тесты Культуральные Выделение возбудителя Иммунологические Обнаружение антител Выращивание на питательных средах: агар ВСУЕа, угольнодрожжевой агар, легионеллобактагар Непрямая в крови Обнаружение Прямая антигена в клиническом иммунофлуоресценция материале иммунофлуоресценция Выявление Иммуноферментный метод растворимого антигена в моче (Legionella pneumophila, серогруппа 1) Молекулярно- Обнаружение специфических нуклеотидных ДНК (РНК)-зонды, биологические полимеразная цепная реакция последовательност с праймерами mip гена, гена 5 S или ей 16 S р. РНК
Методы Таблица. Лабораторная диагностика инфекции Legionella spp. Цель Применяемые тесты Культуральные Выделение возбудителя Иммунологические Обнаружение антител Выращивание на питательных средах: агар ВСУЕа, угольнодрожжевой агар, легионеллобактагар Непрямая в крови Обнаружение Прямая антигена в клиническом иммунофлуоресценция материале иммунофлуоресценция Выявление Иммуноферментный метод растворимого антигена в моче (Legionella pneumophila, серогруппа 1) Молекулярно- Обнаружение специфических нуклеотидных ДНК (РНК)-зонды, биологические полимеразная цепная реакция последовательност с праймерами mip гена, гена 5 S или ей 16 S р. РНК
 Эффект от лечения: Особенностью легионеллезной пневмонии является внутриклеточное расположение возбудителя (внутри альвеолярных макрофагов и других клеток). Оптимальными препаратами для лечения легионеллезной пневмонии являются препараты, накапливающиеся в высоких концентрациях внутри фагоцитов и хорошо проникающие в бронхиальный секрет. Легионелла высокочувствительна к макролидам (эритромицину и особенно к новым макролидам: азитромицину, рокситромицину, кларитромицину и др. ), тетрациклинам , фторхинолонам, рифампицину, триметоприму, сульфаметоксазолу.
Эффект от лечения: Особенностью легионеллезной пневмонии является внутриклеточное расположение возбудителя (внутри альвеолярных макрофагов и других клеток). Оптимальными препаратами для лечения легионеллезной пневмонии являются препараты, накапливающиеся в высоких концентрациях внутри фагоцитов и хорошо проникающие в бронхиальный секрет. Легионелла высокочувствительна к макролидам (эритромицину и особенно к новым макролидам: азитромицину, рокситромицину, кларитромицину и др. ), тетрациклинам , фторхинолонам, рифампицину, триметоприму, сульфаметоксазолу.
 Препаратом первого ряда является эритромицин. Его можно применять внутрь по 0. 5 г 4 раза в день, однако пероральный прием не всегда дает стабильные результаты и часто вызывает диспептические расстройства (тошноту, рвоту, боли в животе). Поэтому предпочтение отдается внутривенному введению эритромицина фосфата или эритромицина аскорбината капельно по 1 г в сутки (встречаются рекомендации до 2 -4 г в сутки) в изотоническом растворе натрия хлорида или 5% растворе глюкозы в концентрации не более 1 мг/мл. Внутривенное введение эритромицина продолжают в течение 5 -7 дней. Однако у ряда больных лечение эритромицином может оказаться неэффективным в связи с отсутствием бактерицидного эффекта. В этом случае можно рекомендовать азитромищн (сумамед), рокситромицин, кларитромицин. Достаточно эффективны тетрациклины, особенно доксициклин и миноциклин, а такжерифампицин (по 0. 15 -0. 3 г каждые 6 ч внутрь). Прием этих препаратов может продолжаться 10 -14 дней. Наиболее выраженная активность в отношении легионелл наблюдается у фторхинолонов: ципроф-локсацина, офлоксацина, нефлоксацина, ломефлоксацина, флероксацина, спарфлоксацина. При особо тяжелом течении рекомендуется имипенем (тиенам).
Препаратом первого ряда является эритромицин. Его можно применять внутрь по 0. 5 г 4 раза в день, однако пероральный прием не всегда дает стабильные результаты и часто вызывает диспептические расстройства (тошноту, рвоту, боли в животе). Поэтому предпочтение отдается внутривенному введению эритромицина фосфата или эритромицина аскорбината капельно по 1 г в сутки (встречаются рекомендации до 2 -4 г в сутки) в изотоническом растворе натрия хлорида или 5% растворе глюкозы в концентрации не более 1 мг/мл. Внутривенное введение эритромицина продолжают в течение 5 -7 дней. Однако у ряда больных лечение эритромицином может оказаться неэффективным в связи с отсутствием бактерицидного эффекта. В этом случае можно рекомендовать азитромищн (сумамед), рокситромицин, кларитромицин. Достаточно эффективны тетрациклины, особенно доксициклин и миноциклин, а такжерифампицин (по 0. 15 -0. 3 г каждые 6 ч внутрь). Прием этих препаратов может продолжаться 10 -14 дней. Наиболее выраженная активность в отношении легионелл наблюдается у фторхинолонов: ципроф-локсацина, офлоксацина, нефлоксацина, ломефлоксацина, флероксацина, спарфлоксацина. При особо тяжелом течении рекомендуется имипенем (тиенам).
 Микоплазменная пневмония
Микоплазменная пневмония
 Боковая рентгенограмма больного с левосторонней пневмонией, вызванной Mycoplasma pneumoniae
Боковая рентгенограмма больного с левосторонней пневмонией, вызванной Mycoplasma pneumoniae
 Микоплазмы- особый вид микроорганизмов. Они не имеют клеточной стенки. По морфологии и клеточной организации микоплазмы сходны с L-формами бактерий, по размерам приближаются к вирусам.
Микоплазмы- особый вид микроорганизмов. Они не имеют клеточной стенки. По морфологии и клеточной организации микоплазмы сходны с L-формами бактерий, по размерам приближаются к вирусам.
 Развитие заболаения Предболезнь. Микоплазменная пневмония наиболее часто встречается в тесно взаимодействующих колекктивах, среди детей и молодых лиц( средний возраст 5 -35 лет). Развитию пневмонии предшествует клиника поражения верхних дыхательных путей.
Развитие заболаения Предболезнь. Микоплазменная пневмония наиболее часто встречается в тесно взаимодействующих колекктивах, среди детей и молодых лиц( средний возраст 5 -35 лет). Развитию пневмонии предшествует клиника поражения верхних дыхательных путей.
 Начало и разгар заболевания Микоплазменная инфекция имеет инкубационный период, который составляет около 3 -х недель. Начало болезни постепенное. Больных беспокоит умеренная слабость, кашель. Характерными особенностями кашля являются его длительность и пароксизмальный характер. Наблюдаются приемущественно катаральные явления ринит, фарингит. Температура субфебрильная. Разгар. Указанные симптомы нарастают к 5 -7 дню, и характеризуются увеличением проявлений интоксикации( температура поднимается до 39 -40 *)
Начало и разгар заболевания Микоплазменная инфекция имеет инкубационный период, который составляет около 3 -х недель. Начало болезни постепенное. Больных беспокоит умеренная слабость, кашель. Характерными особенностями кашля являются его длительность и пароксизмальный характер. Наблюдаются приемущественно катаральные явления ринит, фарингит. Температура субфебрильная. Разгар. Указанные симптомы нарастают к 5 -7 дню, и характеризуются увеличением проявлений интоксикации( температура поднимается до 39 -40 *)
 И может держатся в течение недели, затем она снижается до субфебрильной и держится на этом уровне еще 7 -12 дней. Характерным признаком микоплазменной пневмонии является продолжительный и сильный кашель с отделением небольшого количества мокроты( не менее 15 дней)
И может держатся в течение недели, затем она снижается до субфебрильной и держится на этом уровне еще 7 -12 дней. Характерным признаком микоплазменной пневмонии является продолжительный и сильный кашель с отделением небольшого количества мокроты( не менее 15 дней)
 Разрешение и исход: В целом течение микоплазменной пневмонии чаще всего не тяжелое, но длительное. Однако в ряде случаев возможно и тяжелое течение; оно обусловлено тяжестью самой пневмонии или присоединением внелегочных проявлений микоплазменной инфекции.
Разрешение и исход: В целом течение микоплазменной пневмонии чаще всего не тяжелое, но длительное. Однако в ряде случаев возможно и тяжелое течение; оно обусловлено тяжестью самой пневмонии или присоединением внелегочных проявлений микоплазменной инфекции.
 Развитие осложнений Развите осложнений характеризуется присоединением внелегочных проявлений микоплазменной инфекции.
Развитие осложнений Развите осложнений характеризуется присоединением внелегочных проявлений микоплазменной инфекции.
 Органопатотопография: Поражение дыхательных путей: Верхние дыхательные пути( фарингит, трахеит, бронхит). Нижние дыхательные пути( пневмония, плевральный выпот, формирование абсцесса) Внелегочные проявления: Гематологические( гемолитическая анемия, тромбоцитопеническая пурпура) Желудочно-кишечные( гастроэнтерит, гепатит, панкреатит) Сердечно-сосудистые(миокардит, перикардит) Дерматологические( полиморфная эритема) Неврологические( менингит, менингоэнцефалит, ) Генерализованные инфекции( полилимфоаденопатия, септикопиемия)
Органопатотопография: Поражение дыхательных путей: Верхние дыхательные пути( фарингит, трахеит, бронхит). Нижние дыхательные пути( пневмония, плевральный выпот, формирование абсцесса) Внелегочные проявления: Гематологические( гемолитическая анемия, тромбоцитопеническая пурпура) Желудочно-кишечные( гастроэнтерит, гепатит, панкреатит) Сердечно-сосудистые(миокардит, перикардит) Дерматологические( полиморфная эритема) Неврологические( менингит, менингоэнцефалит, ) Генерализованные инфекции( полилимфоаденопатия, септикопиемия)
 Этиология заболевания: Клеточная структура микоплазмы приспособлена к рецепторному прикреплению к клеточным мембранам хозяина. В ответ в клетках хозяина возникает воспалительная реакция. При этом доминирующими прямыми эффектами являются гиперемия и экссудация полиморфно-ядерными лейкоцитами. Ответная реакция организма хозяина — образование Ig. G- и Ig. M-антител. Предполагается, что основные клинические проявления заболевания обусловлены не столько прямым действием инфекции, сколько агрессивным ответом организма хозяина. Стало быть, пневмония, вызванная данным агентом, является, скорее всего, постинфекционным феном гиперсенситивности, опосредованной Т-лимфоцитами. В пользу этой теории свидетельствуют задержка проявлений пневмонии, отсутствие микоплазменного антигена в случаях фульминантного течения заболевания и трудности идентификации патогенного агента во всех жидкостях организма, кроме мокроты.
Этиология заболевания: Клеточная структура микоплазмы приспособлена к рецепторному прикреплению к клеточным мембранам хозяина. В ответ в клетках хозяина возникает воспалительная реакция. При этом доминирующими прямыми эффектами являются гиперемия и экссудация полиморфно-ядерными лейкоцитами. Ответная реакция организма хозяина — образование Ig. G- и Ig. M-антител. Предполагается, что основные клинические проявления заболевания обусловлены не столько прямым действием инфекции, сколько агрессивным ответом организма хозяина. Стало быть, пневмония, вызванная данным агентом, является, скорее всего, постинфекционным феном гиперсенситивности, опосредованной Т-лимфоцитами. В пользу этой теории свидетельствуют задержка проявлений пневмонии, отсутствие микоплазменного антигена в случаях фульминантного течения заболевания и трудности идентификации патогенного агента во всех жидкостях организма, кроме мокроты.
 Эффект от лечения: Микоплазма высокочувствительна к эритромицину и новым макролидам (азитромицину, кларитромицину и др. ), причем новые макролиды более эффективны, чем эритромицин, и считаются препаратами 1 ряда. Тетрациклины также эффективны при микоплазменной пневмонии. К β- лактамным антибиотикам (пенициллинам, цефалоспоринам) микоплазма устойчива.
Эффект от лечения: Микоплазма высокочувствительна к эритромицину и новым макролидам (азитромицину, кларитромицину и др. ), причем новые макролиды более эффективны, чем эритромицин, и считаются препаратами 1 ряда. Тетрациклины также эффективны при микоплазменной пневмонии. К β- лактамным антибиотикам (пенициллинам, цефалоспоринам) микоплазма устойчива.
 Пневмонии , вызванные хламидиями.
Пневмонии , вызванные хламидиями.
 Пневмонии, вызванные . Chlamidia pneumoniae
Пневмонии, вызванные . Chlamidia pneumoniae
 Развитие заболевания: Предболезнь. В возрасте 20 лет специфические антитела к Chl. pneumonia обнаруживаются у половины обследованных, с увеличением возраста их процент увеличивается. Заболевают чаще лица молодого возраста. Начало и разгар заболевания. По своему развитию эта пневмония сходна с микоплазменной, она так же развивается постепенно. Заболевание начинается сухим кашлем, вначале он упорный, непродуктивный, а затем начинается отделение мокроты( в отличие от микоплазменной пневмонии). Температура тела обычно субфебрильная, но при этом не сопровождается ознобами. Беспокоит головная боль, однако интоксикация выражена не резко. Исход заболевания. Летальность при данной пневмонии составляет около 9%. Возможно также развитие осложнений, характеризующееся внелегочными проявлениями.
Развитие заболевания: Предболезнь. В возрасте 20 лет специфические антитела к Chl. pneumonia обнаруживаются у половины обследованных, с увеличением возраста их процент увеличивается. Заболевают чаще лица молодого возраста. Начало и разгар заболевания. По своему развитию эта пневмония сходна с микоплазменной, она так же развивается постепенно. Заболевание начинается сухим кашлем, вначале он упорный, непродуктивный, а затем начинается отделение мокроты( в отличие от микоплазменной пневмонии). Температура тела обычно субфебрильная, но при этом не сопровождается ознобами. Беспокоит головная боль, однако интоксикация выражена не резко. Исход заболевания. Летальность при данной пневмонии составляет около 9%. Возможно также развитие осложнений, характеризующееся внелегочными проявлениями.
 Органопатотопография: Поражение дыхательных путей трахеобронхит, назофарингит, Внелегочные проявления( менингоэнцефалит, реактивный артрит, миокардит, гастроэнтерологические проявления) Нетипичные показатели- отсутствие нейторфильного сдвига и лейкоцитоза в периферической крови.
Органопатотопография: Поражение дыхательных путей трахеобронхит, назофарингит, Внелегочные проявления( менингоэнцефалит, реактивный артрит, миокардит, гастроэнтерологические проявления) Нетипичные показатели- отсутствие нейторфильного сдвига и лейкоцитоза в периферической крови.
 Пневмония, вызванная Chlamidia psittaci
Пневмония, вызванная Chlamidia psittaci
 Развитие заболевания: Предболезнь. Характеризуется контактом с пернатыми( канарейки, голуби, попугаи, чайки, утки), работа орнитологом. Начало и разгар заболевания. Инкубационный период составляет 1 -3 недели. Заболевание начинается остро, с повышения температуры до 39*, развивается сильная интоксикация, миалгии, возможна рвота, исчезает аппетит. С 3 -4 дня появляется сухой кашель, в дальнейшем отделяется мокрота слизисто-гнойная( возможна примесь крови). Повышение температуры и рентгенологическая картина могут сохраняться до 46 недель.
Развитие заболевания: Предболезнь. Характеризуется контактом с пернатыми( канарейки, голуби, попугаи, чайки, утки), работа орнитологом. Начало и разгар заболевания. Инкубационный период составляет 1 -3 недели. Заболевание начинается остро, с повышения температуры до 39*, развивается сильная интоксикация, миалгии, возможна рвота, исчезает аппетит. С 3 -4 дня появляется сухой кашель, в дальнейшем отделяется мокрота слизисто-гнойная( возможна примесь крови). Повышение температуры и рентгенологическая картина могут сохраняться до 46 недель.
 Органопатотопография Поражение органов дыхания: притупление перкуторного звука( далеко не всегда!!!), аускультативно- жесткое дыхание, мелкопузырчатые хрипы, нередко сухие хрипы. Чаще локализюуется процесс в нижней доле справа. Внелегочные проявления ( гепато- и спленомегалия у 50% больных!, поражение нервой системы: заторможенность, менингельный синдром, иногда бред)
Органопатотопография Поражение органов дыхания: притупление перкуторного звука( далеко не всегда!!!), аускультативно- жесткое дыхание, мелкопузырчатые хрипы, нередко сухие хрипы. Чаще локализюуется процесс в нижней доле справа. Внелегочные проявления ( гепато- и спленомегалия у 50% больных!, поражение нервой системы: заторможенность, менингельный синдром, иногда бред)
 Эффект от лечения: При пневмониях, вызванных хламидиями, высокой эффективностью обладают новые макролиды (азитромицин , окситромицин, кларитромицин) Альтернативными препаратами являются тетрациклины.
Эффект от лечения: При пневмониях, вызванных хламидиями, высокой эффективностью обладают новые макролиды (азитромицин , окситромицин, кларитромицин) Альтернативными препаратами являются тетрациклины.
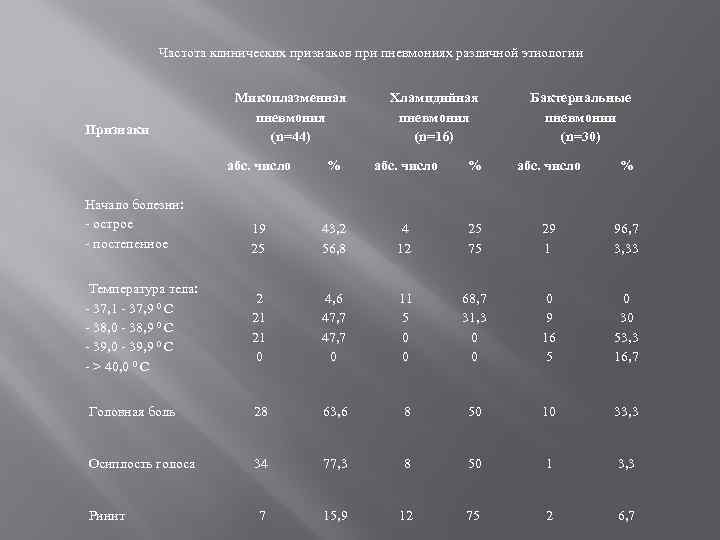 Частота клинических признаков при пневмониях различной этиологии Признаки Микоплазменная пневмония (n=44) Хламидийная пневмония (n=16) Бактериальные пневмонии (n=30) абс. число % 19 25 43, 2 56, 8 4 12 25 75 29 1 96, 7 3, 33 Температура тела: - 37, 1 - 37, 9 0 C - 38, 0 - 38, 9 0 C - 39, 0 - 39, 9 0 C - > 40, 0 0 C 2 21 21 0 4, 6 47, 7 0 11 5 0 0 68, 7 31, 3 0 0 0 9 16 5 0 30 53, 3 16, 7 Головная боль 28 63, 6 8 50 10 33, 3 Осиплость голоса 34 77, 3 8 50 1 3, 3 Ринит 7 15, 9 12 75 2 6, 7 Начало болезни: - острое - постепенное
Частота клинических признаков при пневмониях различной этиологии Признаки Микоплазменная пневмония (n=44) Хламидийная пневмония (n=16) Бактериальные пневмонии (n=30) абс. число % 19 25 43, 2 56, 8 4 12 25 75 29 1 96, 7 3, 33 Температура тела: - 37, 1 - 37, 9 0 C - 38, 0 - 38, 9 0 C - 39, 0 - 39, 9 0 C - > 40, 0 0 C 2 21 21 0 4, 6 47, 7 0 11 5 0 0 68, 7 31, 3 0 0 0 9 16 5 0 30 53, 3 16, 7 Головная боль 28 63, 6 8 50 10 33, 3 Осиплость голоса 34 77, 3 8 50 1 3, 3 Ринит 7 15, 9 12 75 2 6, 7 Начало болезни: - острое - постепенное
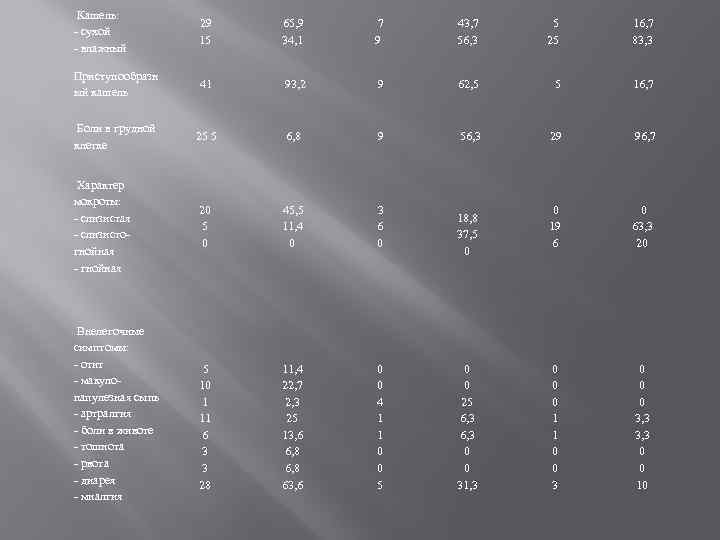 Кашель: - сухой - влажный 29 15 65, 9 34, 1 7 9 43, 7 56, 3 5 25 16, 7 83, 3 Приступообразн ый кашель 41 93, 2 9 62, 5 5 16, 7 Боли в грудной клетке 25 5 6, 8 9 56, 3 29 96, 7 20 5 0 45, 5 11, 4 0 3 6 0 18, 8 37, 5 0 0 19 6 0 63, 3 20 5 10 1 11 6 3 3 28 11, 4 22, 7 2, 3 25 13, 6 6, 8 63, 6 0 0 4 1 1 0 0 5 0 0 25 6, 3 0 0 31, 3 0 0 0 1 1 0 0 3 0 0 0 3, 3 0 0 10 Характер мокроты: - слизистая - слизистогнойная - гнойная Внелегочные симптомы: - отит - макулопапулезная сыпь - артралгия - боли в животе - тошнота - рвота - диарея - миалгия
Кашель: - сухой - влажный 29 15 65, 9 34, 1 7 9 43, 7 56, 3 5 25 16, 7 83, 3 Приступообразн ый кашель 41 93, 2 9 62, 5 5 16, 7 Боли в грудной клетке 25 5 6, 8 9 56, 3 29 96, 7 20 5 0 45, 5 11, 4 0 3 6 0 18, 8 37, 5 0 0 19 6 0 63, 3 20 5 10 1 11 6 3 3 28 11, 4 22, 7 2, 3 25 13, 6 6, 8 63, 6 0 0 4 1 1 0 0 5 0 0 25 6, 3 0 0 31, 3 0 0 0 1 1 0 0 3 0 0 0 3, 3 0 0 10 Характер мокроты: - слизистая - слизистогнойная - гнойная Внелегочные симптомы: - отит - макулопапулезная сыпь - артралгия - боли в животе - тошнота - рвота - диарея - миалгия
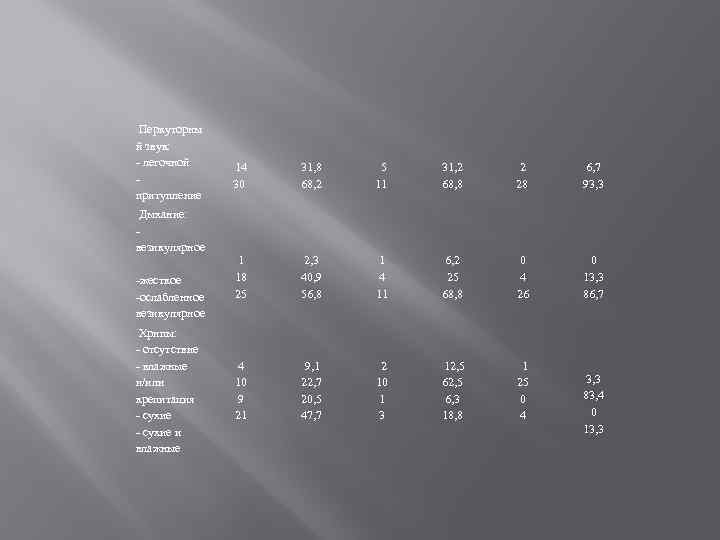 Перкуторны й звук: - легочной - притупление Дыхание: - везикулярное -жесткое -ослабленное везикулярное Хрипы: - отсутствие - влажные и/или крепитация - сухие и влажные 14 30 31, 8 68, 2 5 11 31, 2 68, 8 2 28 6, 7 93, 3 1 18 25 2, 3 40, 9 56, 8 1 4 11 6, 2 25 68, 8 0 4 26 0 13, 3 86, 7 4 10 9 21 9, 1 22, 7 20, 5 47, 7 2 10 1 3 12, 5 6, 3 18, 8 1 25 0 4 3, 3 83, 4 0 13, 3
Перкуторны й звук: - легочной - притупление Дыхание: - везикулярное -жесткое -ослабленное везикулярное Хрипы: - отсутствие - влажные и/или крепитация - сухие и влажные 14 30 31, 8 68, 2 5 11 31, 2 68, 8 2 28 6, 7 93, 3 1 18 25 2, 3 40, 9 56, 8 1 4 11 6, 2 25 68, 8 0 4 26 0 13, 3 86, 7 4 10 9 21 9, 1 22, 7 20, 5 47, 7 2 10 1 3 12, 5 6, 3 18, 8 1 25 0 4 3, 3 83, 4 0 13, 3
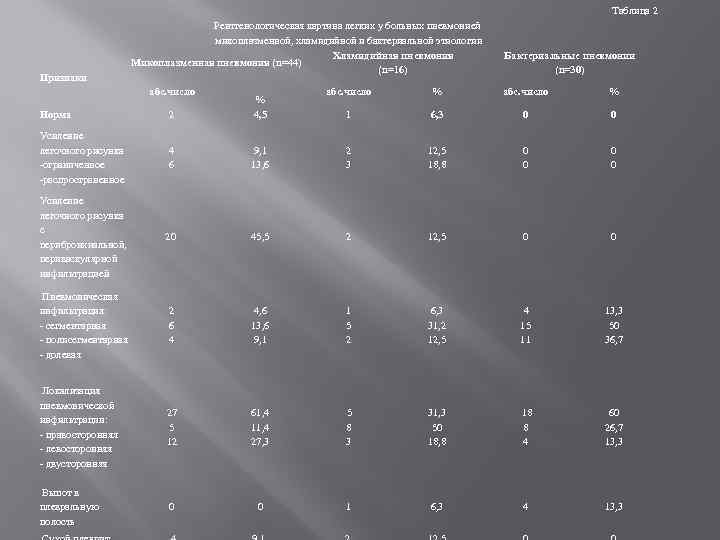 Таблица 2 Признаки Рентгенологическая картина легких у больных пневмонией микоплазменной, хламидийной и бактериальной этиологии Хламидийная пневмония Микоплазменная пневмония (n=44) (n=16) абс. число Бактериальные пневмонии (n=30) абс. число % 1 6, 3 0 0 Норма 2 % 4, 5 Усиление легочного рисунка -ограниченное -распространенное 4 6 9, 1 13, 6 2 3 12, 5 18, 8 0 0 Усиление легочного рисунка с перибронхиальной, периваскулярной инфильтрацией 20 45, 5 2 12, 5 0 0 Пневмоническая инфильтрация: - сегментарная - полисегментарная - долевая 2 6 4 4, 6 13, 6 9, 1 1 5 2 6, 3 31, 2 12, 5 4 15 11 13, 3 50 36, 7 Локализация пневмонической инфильтрации: - правосторонняя - левосторонняя - двусторонняя 27 5 12 61, 4 11, 4 27, 3 5 8 3 31, 3 50 18, 8 18 8 4 60 26, 7 13, 3 Выпот в плевральную полость 0 0 1 6, 3 4 13, 3
Таблица 2 Признаки Рентгенологическая картина легких у больных пневмонией микоплазменной, хламидийной и бактериальной этиологии Хламидийная пневмония Микоплазменная пневмония (n=44) (n=16) абс. число Бактериальные пневмонии (n=30) абс. число % 1 6, 3 0 0 Норма 2 % 4, 5 Усиление легочного рисунка -ограниченное -распространенное 4 6 9, 1 13, 6 2 3 12, 5 18, 8 0 0 Усиление легочного рисунка с перибронхиальной, периваскулярной инфильтрацией 20 45, 5 2 12, 5 0 0 Пневмоническая инфильтрация: - сегментарная - полисегментарная - долевая 2 6 4 4, 6 13, 6 9, 1 1 5 2 6, 3 31, 2 12, 5 4 15 11 13, 3 50 36, 7 Локализация пневмонической инфильтрации: - правосторонняя - левосторонняя - двусторонняя 27 5 12 61, 4 11, 4 27, 3 5 8 3 31, 3 50 18, 8 18 8 4 60 26, 7 13, 3 Выпот в плевральную полость 0 0 1 6, 3 4 13, 3
 Рекомендации по режиму дозирования антимикробных препаратов, применяемых при микоплазмнной и хламидийной пневмониях Препараты Внутрь Парентерально Примечания Макролиды Азитромицин В 1 -й день 0, 5 г, далее - по 0, 25 г/сутки или по 0, 5 г каждые 24 часа За 1 ч до приема пищи Джозамицин 0, 5 г каждые 8 часов Кларитромицин 0, 5 г каждые 12 часов Независимо от приема пищи Медикамицин 0, 4 г каждые 8 часов За 1 ч до приема пищи Рокситромицин 0, 15 г каждые 12 часов За 1 ч до приема пищи Спирамицин 3 млн. МЕ каждые 12 часов 1, 5 млн. МЕ каждые 8 часов Независимо от приема пищи Эритромицин 0, 5 каждые 6 часов 0, 5 -1, 0 г каждые 6 -8 часов Внутрь за 1 ч до приема пищи Тетрациклины Вибрамицин (доксициклин) 0, 1 г каждые 12 часов или в 1 -й день 0, 2 г, далее по 0, 1 г каждые 12 часов 24 часа Юнидокс солютаб 0, 1 г каждые 12 часов или в 1 -й (доксициклина день 0, 2 г, далее по 0, 1 г каждые моногидрат) 24 часа Независимо от приема пищи Новые фторхинолоны Гатифлоксацин 0, 4 г каждые 24 часа Независимо от приема пищи Левофлоксацин 0, 5 г каждые 24 часа Независимо от приема пищи Моксифлоксацин 0, 4 г каждые 24 часа Независимо от приема пищи
Рекомендации по режиму дозирования антимикробных препаратов, применяемых при микоплазмнной и хламидийной пневмониях Препараты Внутрь Парентерально Примечания Макролиды Азитромицин В 1 -й день 0, 5 г, далее - по 0, 25 г/сутки или по 0, 5 г каждые 24 часа За 1 ч до приема пищи Джозамицин 0, 5 г каждые 8 часов Кларитромицин 0, 5 г каждые 12 часов Независимо от приема пищи Медикамицин 0, 4 г каждые 8 часов За 1 ч до приема пищи Рокситромицин 0, 15 г каждые 12 часов За 1 ч до приема пищи Спирамицин 3 млн. МЕ каждые 12 часов 1, 5 млн. МЕ каждые 8 часов Независимо от приема пищи Эритромицин 0, 5 каждые 6 часов 0, 5 -1, 0 г каждые 6 -8 часов Внутрь за 1 ч до приема пищи Тетрациклины Вибрамицин (доксициклин) 0, 1 г каждые 12 часов или в 1 -й день 0, 2 г, далее по 0, 1 г каждые 12 часов 24 часа Юнидокс солютаб 0, 1 г каждые 12 часов или в 1 -й (доксициклина день 0, 2 г, далее по 0, 1 г каждые моногидрат) 24 часа Независимо от приема пищи Новые фторхинолоны Гатифлоксацин 0, 4 г каждые 24 часа Независимо от приема пищи Левофлоксацин 0, 5 г каждые 24 часа Независимо от приема пищи Моксифлоксацин 0, 4 г каждые 24 часа Независимо от приема пищи
 Критерии диагноза легионеллеза Наличие эпидемиологических факторов( наличие кондиционеров, работа в ваннах и т. д) Анализ вышеописанной клинической картины Использование Ноттингемских критериев Выделение легионелл из иокроты, плеврального выпота. Рост легионелл в культуре- важнейший диагностический признак, т. к. легионеллы не являются представителями нормальной микрофлоры Определение легионелл с помощью ИФА, ПЦР
Критерии диагноза легионеллеза Наличие эпидемиологических факторов( наличие кондиционеров, работа в ваннах и т. д) Анализ вышеописанной клинической картины Использование Ноттингемских критериев Выделение легионелл из иокроты, плеврального выпота. Рост легионелл в культуре- важнейший диагностический признак, т. к. легионеллы не являются представителями нормальной микрофлоры Определение легионелл с помощью ИФА, ПЦР
 Ноттингемские критерии легионеллеза В ПЕРВЫЕ 24 ЧАСА ПОСТУПЛЕНИЯ БОЛЬНОГО 1) Предшествующее заболивание, протекавшее с токсикозом и гипертермией( не менее 39* в течение 4 -5 дней) 2) Кашель, диарея, нарушение сознания 3) Лимфоцитопения(лимфоцитов не менее 10*10 9/л) в сочетании с лейкоцитозом( лейкоцитов не менее 15*10 9/л) 4) Гипонатриемия( менее 130 ммоль/л) В ПОСЛЕДУЮЩИЕ 2 -4 СУТОК 1) Рентгенологическое подтверждение уплотнений в легких( несмотря на обычную терапию антибиотиками) 2) Нарушение функции печени при отсутствии очевидного гепатита- уровань биллирубина или аминотрансфераз более чем в 2 раза превышает верхний предел нормы) 3) Гипоальбуминемия ( уровень альбуминов менее 25 г/л)
Ноттингемские критерии легионеллеза В ПЕРВЫЕ 24 ЧАСА ПОСТУПЛЕНИЯ БОЛЬНОГО 1) Предшествующее заболивание, протекавшее с токсикозом и гипертермией( не менее 39* в течение 4 -5 дней) 2) Кашель, диарея, нарушение сознания 3) Лимфоцитопения(лимфоцитов не менее 10*10 9/л) в сочетании с лейкоцитозом( лейкоцитов не менее 15*10 9/л) 4) Гипонатриемия( менее 130 ммоль/л) В ПОСЛЕДУЮЩИЕ 2 -4 СУТОК 1) Рентгенологическое подтверждение уплотнений в легких( несмотря на обычную терапию антибиотиками) 2) Нарушение функции печени при отсутствии очевидного гепатита- уровань биллирубина или аминотрансфераз более чем в 2 раза превышает верхний предел нормы) 3) Гипоальбуминемия ( уровень альбуминов менее 25 г/л)
 Критерии диагноза микоплазменной пневмонии Постепенное начало с коротким продромальным периодом, острый фарингит, ринит, трахеит, интенсивный продолжительный кашель с вязкой, трудноотделяемой мокротой Малая выраженность физикальных признаков пневмонии Наличие внелегочных проявлений: гемолитической анемии, миокардита, перикардита, гепатита, кожных высыпаний Положительные результаты серологической диагностики Обнаружение антигенов микоплазмы в мокроте с помощью моноклональных антител
Критерии диагноза микоплазменной пневмонии Постепенное начало с коротким продромальным периодом, острый фарингит, ринит, трахеит, интенсивный продолжительный кашель с вязкой, трудноотделяемой мокротой Малая выраженность физикальных признаков пневмонии Наличие внелегочных проявлений: гемолитической анемии, миокардита, перикардита, гепатита, кожных высыпаний Положительные результаты серологической диагностики Обнаружение антигенов микоплазмы в мокроте с помощью моноклональных антител
 Критерии диагнозf пневмонии, вызванной Chlamidia pneumoniae Молодой возраст пациента Упорный продолжительный кашель Наличие клиники фарингита бронхита Приемущественно итерстициальные изменения при рентгенологическом исследовании Выявление микроба с помощью ПЦР ИФА
Критерии диагнозf пневмонии, вызванной Chlamidia pneumoniae Молодой возраст пациента Упорный продолжительный кашель Наличие клиники фарингита бронхита Приемущественно итерстициальные изменения при рентгенологическом исследовании Выявление микроба с помощью ПЦР ИФА
 Критерии диагноза пневмонии , вызванной Chlamidia psittaci Указание в анамнезе на бытовой или профессиональный контакт с птицами Острое начало заболевания с выраженным синдромом интоксикации, лихорадкой, кашлем Отсутствие симптоматики поражения верхних дыхательных путей( ринита, трахеита) Приемущественно интерстициальные поражения в легких при рентгенологическом исследовании легких Лейкопения, в сочетании с увеличением СОЭ Определение в крови антител
Критерии диагноза пневмонии , вызванной Chlamidia psittaci Указание в анамнезе на бытовой или профессиональный контакт с птицами Острое начало заболевания с выраженным синдромом интоксикации, лихорадкой, кашлем Отсутствие симптоматики поражения верхних дыхательных путей( ринита, трахеита) Приемущественно интерстициальные поражения в легких при рентгенологическом исследовании легких Лейкопения, в сочетании с увеличением СОЭ Определение в крови антител


