Атеросклероз.pptx
- Количество слайдов: 27

Атеросклероз Бородулина И. И. 213 группа, лечебный факультет Научный руководитель: д. м. н. , зав. кафедрой биохимии, профессор Терёхина Н. А.
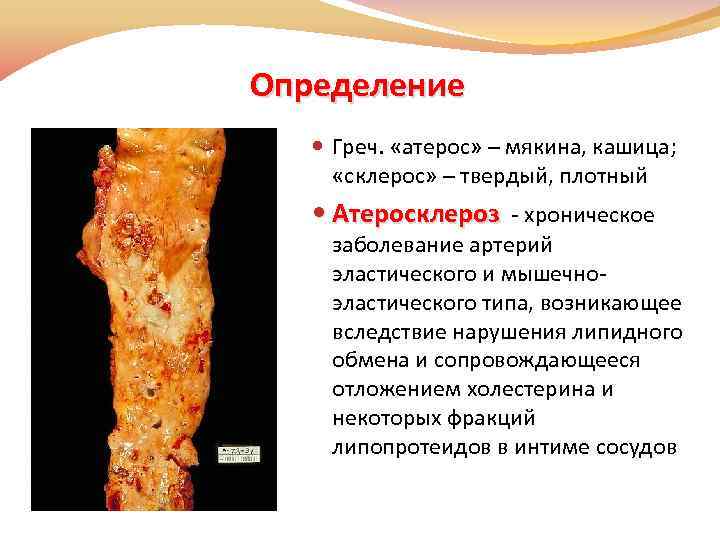
Определение Греч. «атерос» – мякина, кашица; «склерос» – твердый, плотный Атеросклероз - хроническое заболевание артерий эластического и мышечноэластического типа, возникающее вследствие нарушения липидного обмена и сопровождающееся отложением холестерина и некоторых фракций липопротеидов в интиме сосудов
Этиология На данный момент единой теории возникновения атеросклероза нет. Выдвигаются следующие варианты, а также их сочетания: Теория липопротеидной инфильтрации – первично накопление липопротеидов в сосудистой стенке; Теория дисфункции эндотелия – первично нарушение защитных свойств эндотелия и его медиаторов; Аутоиммунная теория – первично нарушение функции макрофагов и лейкоцитов, инфильтрация ими сосудистой стенки; Моноклональная теория – первично возникновение патологического клона гладкомышечных клеток;
Этиология Вирусная теория – первично вирусное повреждение эндотелия (герпес, цитомегаловирус и др. ); Перекисная теория – первично нарушение антиоксидантной системы; Генетическая теория – первичен наследственный дефект сосудистой стенки; Хламидиозная теория – первичное поражение сосудистой стенки хламидиями, в основном, Chlamydia pneumoniae; Гормональная теория – возрастное повышение уровня гонадотропных и адренокортикотропных гормонов приводит к повышенному синтезу строительного материала для гормонов – холестерина.

Факторы риска Курение (наиболее опасный фактор!) Гиперлипопротеинемия (общий холестерин > 5 ммоль/л, ЛПНП > 3 ммоль/л, ЛП(a) > 50 мг/дл) Артериальная гипертензия (систолическое АД > 140 мм рт. ст. диастолическое АД > 90 мм рт. ст. ) Сахарный диабет Ожирение Малоподвижный образ жизни Эмоциональное перенапряжение Употребление алкоголя Неправильное питание Наследственная предрасположенность Постменопауза Гиперфибриногенемия Гомоцистеинемия
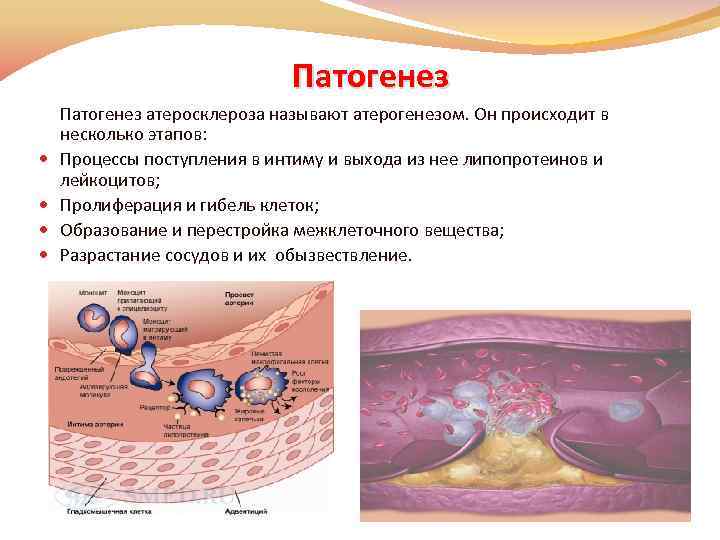
Патогенез Патогенез атеросклероза называют атерогенезом. Он происходит в несколько этапов: Процессы поступления в интиму и выхода из нее липопротеинов и лейкоцитов; Пролиферация и гибель клеток; Образование и перестройка межклеточного вещества; Разрастание сосудов и их обызвествление.
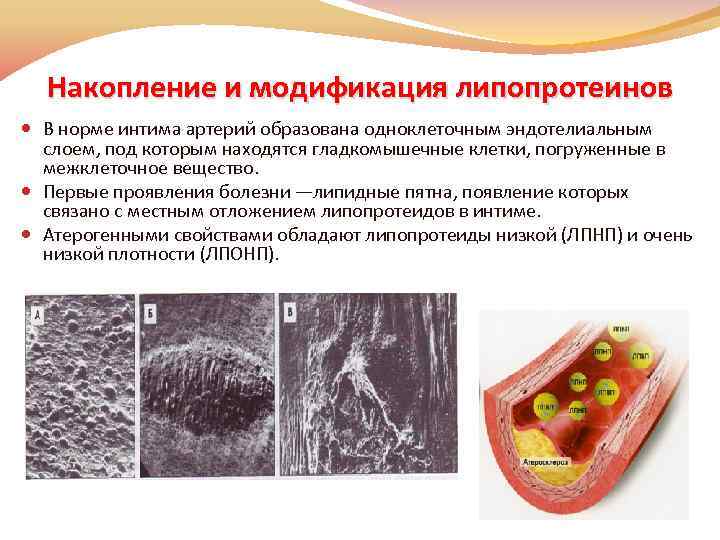
Накопление и модификация липопротеинов В норме интима артерий образована одноклеточным эндотелиальным слоем, под которым находятся гладкомышечные клетки, погруженные в межклеточное вещество. Первые проявления болезни —липидные пятна, появление которых связано с местным отложением липопротеидов в интиме. Атерогенными свойствами обладают липопротеиды низкой (ЛПНП) и очень низкой плотности (ЛПОНП).

Накопление и модификация липопротеинов Липопротеины накапливаются в интиме за счет связывания с компонентами межклеточного вещества — протеогликанами (гепарансульфатами). В интиме липопротеины могут вступать в химические реакции окисления и неферментативного гликозилирования. В интиме содержится мало антиоксидантов, поэтому образуется смесь окисленных ЛПНП, причем окисляются как липиды, так и белковый компонент.
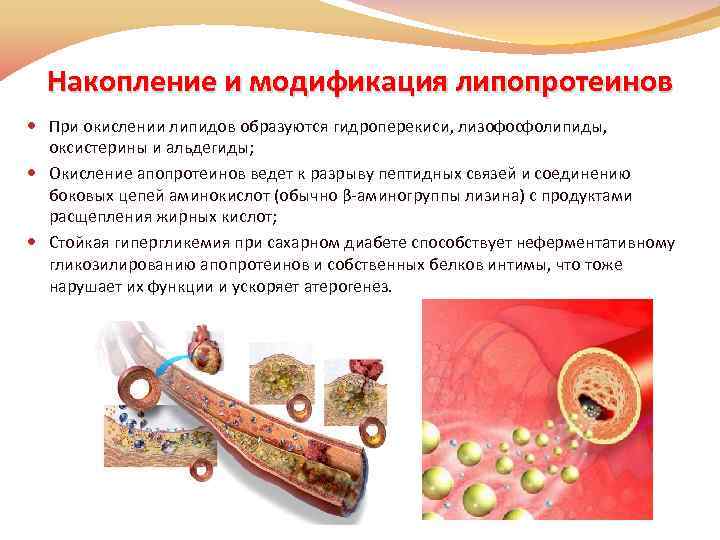
Накопление и модификация липопротеинов При окислении липидов образуются гидроперекиси, лизофосфолипиды, оксистерины и альдегиды; Окисление апопротеинов ведет к разрыву пептидных связей и соединению боковых цепей аминокислот (обычно β-аминогруппы лизина) с продуктами расщепления жирных кислот; Стойкая гипергликемия при сахарном диабете способствует неферментативному гликозилированию апопротеинов и собственных белков интимы, что тоже нарушает их функции и ускоряет атерогенез.

Миграция лейкоцитов и образование ксантомных (пенистых) клеток Миграция лейкоцитов – вторая стадия развития липидного пятна. Их миграцию в интиму обеспечивают расположенные на эндотелии рецепторы — молекулы адгезии (VCAM-1 и ICAM-1 из суперсемейства иммуноглобулинов и Рселектины). Синтез молекул адгезии могут увеличивать цитокины (ИЛ-1 и ФНОα ), однако выброс цитокинов клетками сосудистой стенки стимулируется модифицированными липопротеидами.
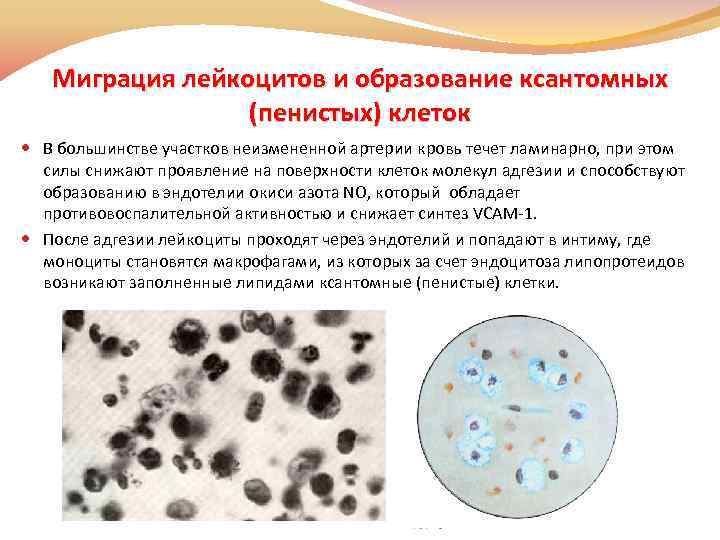
Миграция лейкоцитов и образование ксантомных (пенистых) клеток В большинстве участков неизмененной артерии кровь течет ламинарно, при этом силы снижают проявление на поверхности клеток молекул адгезии и способствуют образованию в эндотелии окиси азота NO, который обладает противовоспалительной активностью и снижает синтез VCAM-1. После адгезии лейкоциты проходят через эндотелий и попадают в интиму, где моноциты становятся макрофагами, из которых за счет эндоцитоза липопротеидов возникают заполненные липидами ксантомные (пенистые) клетки.
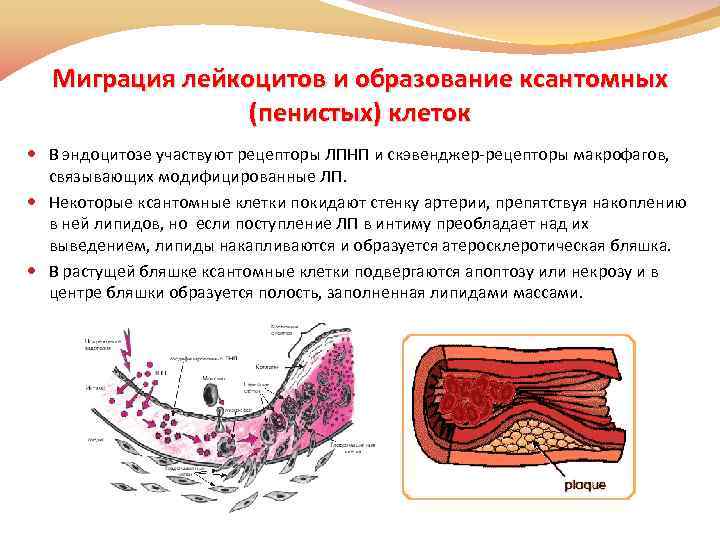
Миграция лейкоцитов и образование ксантомных (пенистых) клеток В эндоцитозе участвуют рецепторы ЛПНП и скэвенджер-рецепторы макрофагов, связывающих модифицированные ЛП. Некоторые ксантомные клетки покидают стенку артерии, препятствуя накоплению в ней липидов, но если поступление ЛП в интиму преобладает над их выведением, липиды накапливаются и образуется атеросклеротическая бляшка. В растущей бляшке ксантомные клетки подвергаются апоптозу или некрозу и в центре бляшки образуется полость, заполненная липидами массами.
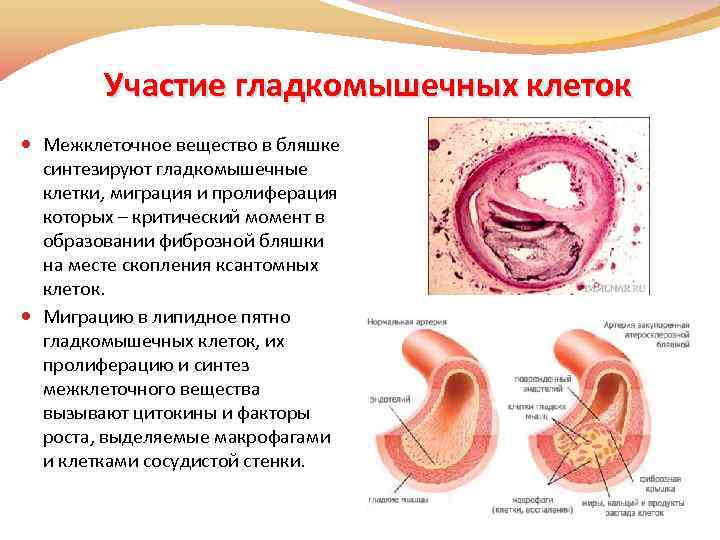
Участие гладкомышечных клеток Межклеточное вещество в бляшке синтезируют гладкомышечные клетки, миграция и пролиферация которых – критический момент в образовании фиброзной бляшки на месте скопления ксантомных клеток. Миграцию в липидное пятно гладкомышечных клеток, их пролиферацию и синтез межклеточного вещества вызывают цитокины и факторы роста, выделяемые макрофагами и клетками сосудистой стенки.
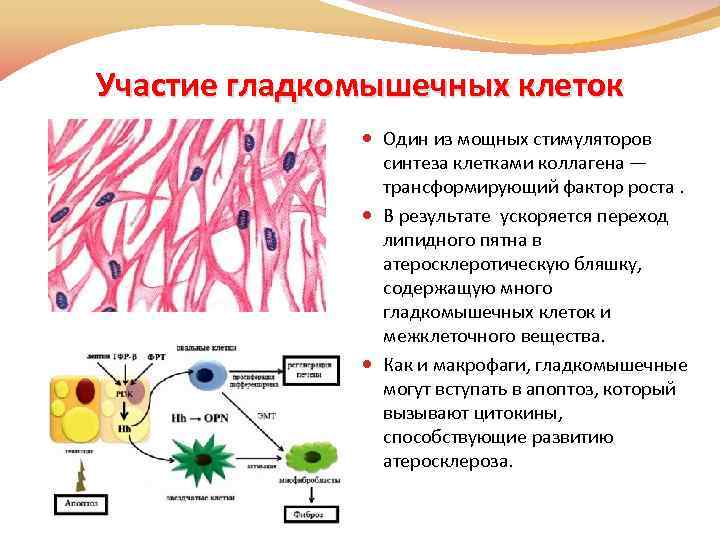
Участие гладкомышечных клеток Один из мощных стимуляторов синтеза клетками коллагена — трансформирующий фактор роста. В результате ускоряется переход липидного пятна в атеросклеротическую бляшку, содержащую много гладкомышечных клеток и межклеточного вещества. Как и макрофаги, гладкомышечные могут вступать в апоптоз, который вызывают цитокины, способствующие развитию атеросклероза.
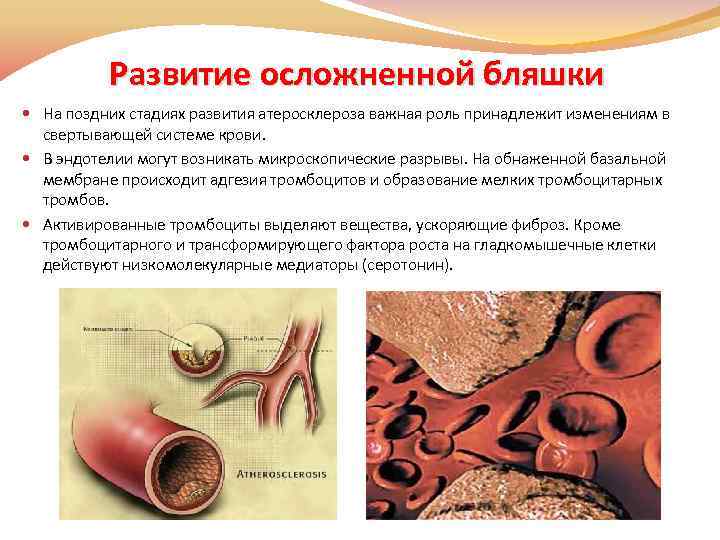
Развитие осложненной бляшки На поздних стадиях развития атеросклероза важная роль принадлежит изменениям в свертывающей системе крови. В эндотелии могут возникать микроскопические разрывы. На обнаженной базальной мембране происходит адгезия тромбоцитов и образование мелких тромбоцитарных тромбов. Активированные тромбоциты выделяют вещества, ускоряющие фиброз. Кроме тромбоцитарного и трансформирующего фактора роста на гладкомышечные клетки действуют низкомолекулярные медиаторы (серотонин).
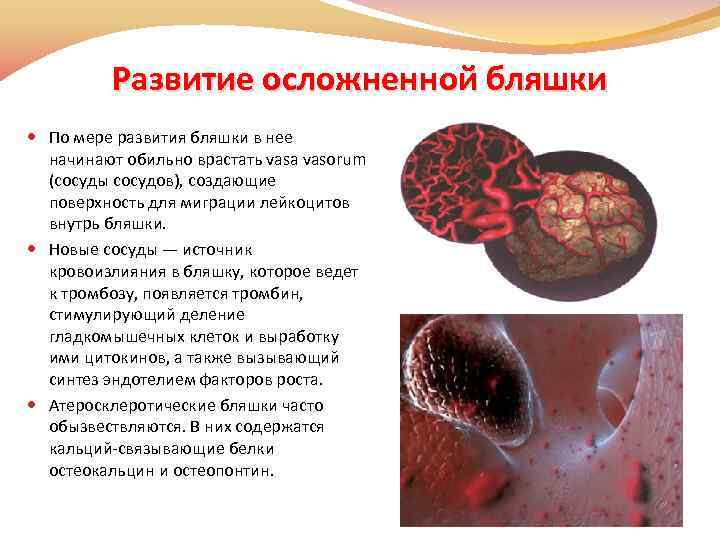
Развитие осложненной бляшки По мере развития бляшки в нее начинают обильно врастать vasa vasorum (сосуды сосудов), создающие поверхность для миграции лейкоцитов внутрь бляшки. Новые сосуды — источник кровоизлияния в бляшку, которое ведет к тромбозу, появляется тромбин, стимулирующий деление гладкомышечных клеток и выработку ими цитокинов, а также вызывающий синтез эндотелием факторов роста. Атеросклеротические бляшки часто обызвествляются. В них содержатся кальций-связывающие белки остеокальцин и остеопонтин.
Гомоцистеин и атеросклероз В последние годы широко обсуждается роль увеличенного содержания гомоцистеина в крови в развитии атеросклероза. Гипергомоцистеинемия рассматривается как независимый фактор риска сердечно-сосудистых заболеваний. Гомоцистеин – промежуточный продукт обмена метионина, циркулирующий в крови в свободной (несвязанной) форме (в форме дисульфидов) и в связанной с альбумином форме (80%).

Гомоцистеин и атеросклероз Метаболизм гомоцистеина возможен только при наличии в организме фолиевой кислоты, витаминов В 6 и В 12. Нормальный уровень гомоцистеина в крови составляет 5 -15 мкмоль/л. Умеренная степень повышения гомоцистеина в плазме крови 15— 30 мкмоль/л, средняя – 30 -100 мкмоль/л, тяжелая – более 100 мкмоль/. Повышение гомоцистеина на 5 мкмоль/л выше нормы увеличивает риск атеросклероза сосудов сердца на 60% у мужчин и на 80%- у женщин.
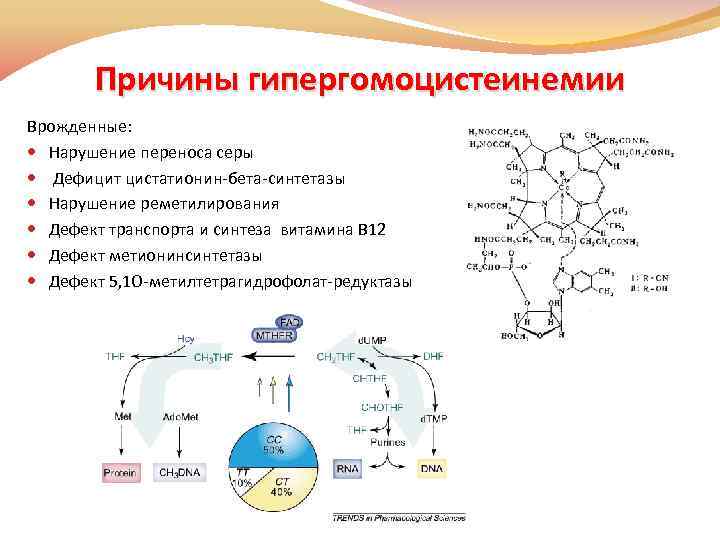
Причины гипергомоцистеинемии Врожденные: Нарушение переноса серы Дефицит цистатионин-бета-синтетазы Нарушение реметилирования Дефект транспорта и синтеза витамина В 12 Дефект метионинсинтетазы Дефект 5, 1 О-метилтетрагидрофолат-редуктазы
Причины гипергомоцистеинемии Приобретенные: Дефицит витаминов В 12, В 6, фолиевой кислоты Почечная недостаточность Гипотиреоз Острый лимфобластный лейкоз Псориаз Курение Рак молочной железы, яичников, поджелудочной железы Прием лекарственных препаратов (метотрексат, фенитоин, карбамазепин)
Атерогенное влияние гомоцистеина Механизм атерогенного влияния гипергомоцистеинемии окончательно не выяснен. Предполагается роль следующих факторов: быстрое окисление гомоцистеина в плазме крови с образованием большого количества радикалов, содержащих активный кислород. Происходят выраженное повреждение эндотелия артерий и модификация (окисление) ЛПНП; стимуляция пролиферации гладкомышечных клеток в сосудистой стенке; подавление продукции эндотелиального вазодилатирующего фактора азота оксида; увеличение синтеза фактора V свертывания крови и инактивация первичного антикоагулянта протеина С; развитие артериальной гипертензии.
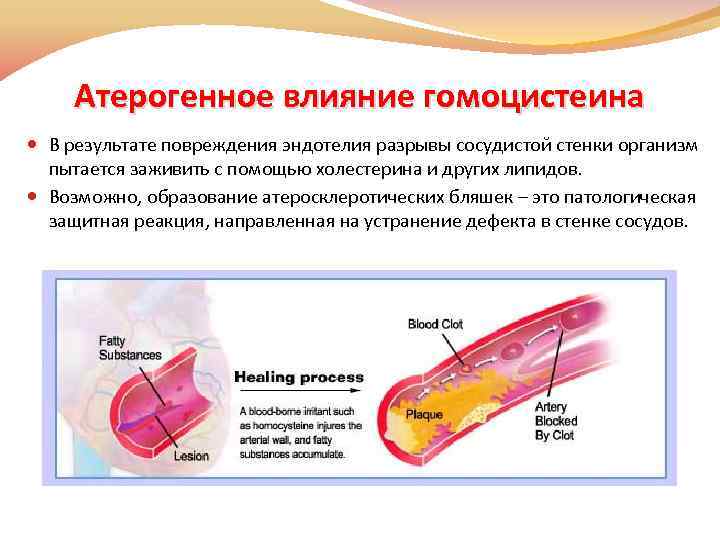
Атерогенное влияние гомоцистеина В результате повреждения эндотелия разрывы сосудистой стенки организм пытается заживить с помощью холестерина и других липидов. Возможно, образование атеросклеротических бляшек – это патологическая защитная реакция, направленная на устранение дефекта в стенке сосудов.
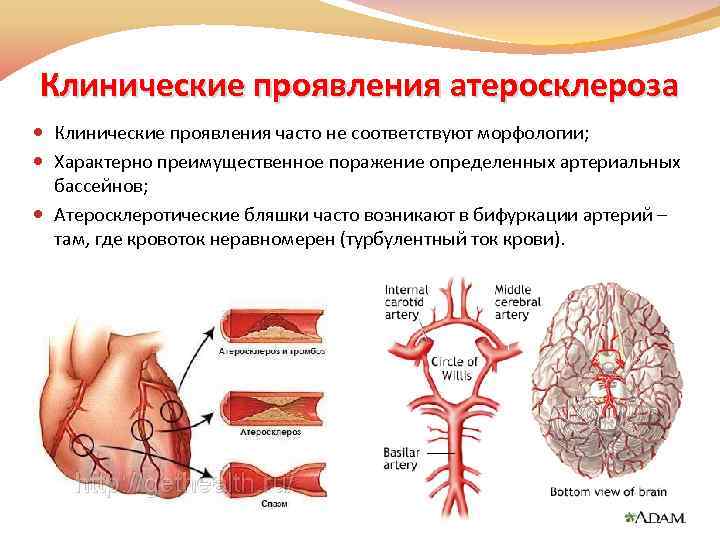
Клинические проявления атеросклероза Клинические проявления часто не соответствуют морфологии; Характерно преимущественное поражение определенных артериальных бассейнов; Атеросклеротические бляшки часто возникают в бифуркации артерий – там, где кровоток неравномерен (турбулентный ток крови).
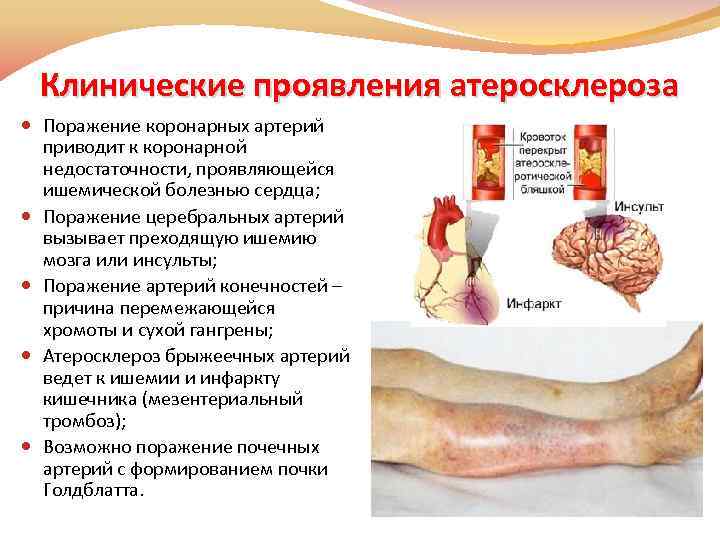
Клинические проявления атеросклероза Поражение коронарных артерий приводит к коронарной недостаточности, проявляющейся ишемической болезнью сердца; Поражение церебральных артерий вызывает преходящую ишемию мозга или инсульты; Поражение артерий конечностей – причина перемежающейся хромоты и сухой гангрены; Атеросклероз брыжеечных артерий ведет к ишемии и инфаркту кишечника (мезентериальный тромбоз); Возможно поражение почечных артерий с формированием почки Голдблатта.
Диагностика Опрос больного, выяснение симптомов; Осмотр больного, пальпация артерий; Определение систолического шума; Определение концентрации холестерина в крови, определение липидного баланса крови; Рентгенологическое исследование органов грудной клетки; УЗИ сердца и органов брюшной полости; Доплерография сосудов конечностей.

Лечение Немедикаментозные методы: Отказ от курения и употребления алкоголя; Антиатеросклеротическая диета (меньше хлеба из муки высших сортов, ни дня без фруктов и овощей, больше оранжевых плодов, больше зелени, больше рыбы, меньше мяса); Активный образ жизни – регулярные дозированные физические нагрузки; Поддержание психологического и физического комфорта; Снижение массы тела. Медикаментозная терапия: Коррекция артериальной гипертензии, сахарного диабета, метаболического синдрома; Однако наиболее значимым является нормализация липидного спектра.

Спасибо за внимание!
Атеросклероз.pptx