АТЕРОСКЛЕРОЗ (Аз) ИБС, инфаркт миокарда(ИМ), СЕРДЕЧНАЯ НЕДОСТАТОЧНОСТЬ(СН) Лекция


АТЕРОСКЛЕРОЗ (Аз) ИБС, инфаркт миокарда(ИМ), СЕРДЕЧНАЯ НЕДОСТАТОЧНОСТЬ(СН) Лекция №14 к.м.н. Якиманской Ю.О.

Хуже сердечной недостаточности — только недостаток сердечности со стороны работников здравоохранения. К. Кушнер

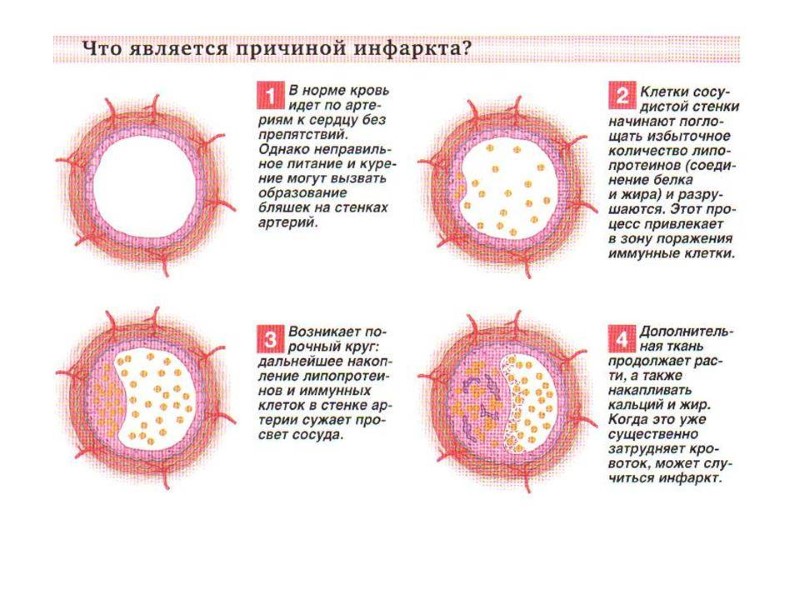
Атеросклероз –поражение артерий, с отложением холестерина и его эфиров на внутренней и средней оболочках артерий крупного и среднего калибра, в виде многочисленных желтоватых бляшек с последующим их склерозированием и кальцинированием («ржавчина жизни»).

ЭТИОЛОГИЯ неправильное питание, нервное напряжение, алкоголь, курение гиподинамия-«сидячий образ жизни» Т.о. - нездоровый образ жизни в условиях современной цивилизации
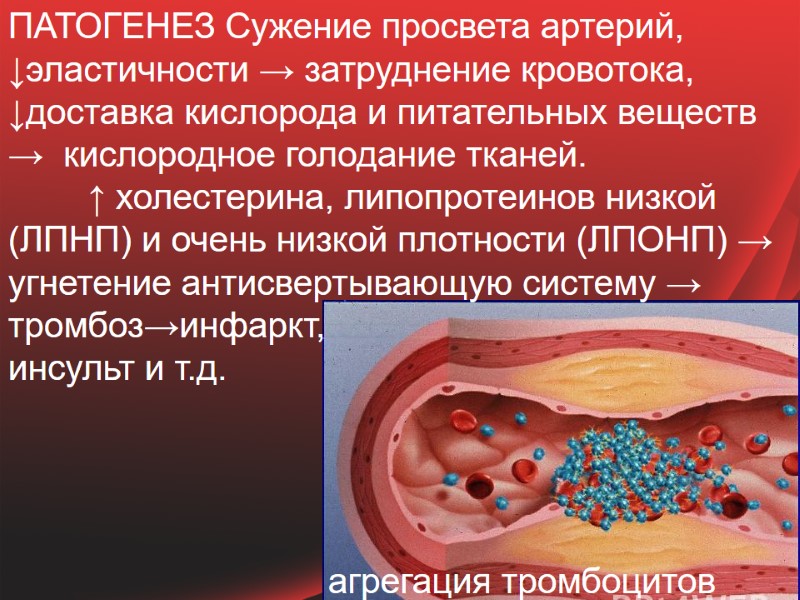
ПАТОГЕНЕЗ Сужение просвета артерий, ↓эластичности → затруднение кровотока, ↓доставка кислорода и питательных веществ → кислородное голодание тканей. ↑ холестерина, липопротеинов низкой (ЛПНП) и очень низкой плотности (ЛПОНП) → угнетение антисвертывающую систему → тромбоз→инфаркт, инсульт и т.д. агрегация тромбоцитов

Факторы ускоряющие Аз: 1) АГ, 2) сахарный диабет, 3) подагра, 4) ожирение, 5) гипотиреоз.

ДОКЛИНИЧЕСКИЙ ПЕРИОД - неясные болевые ощущения со стороны сердца, головные боли, ↓ работоспособности

КЛИНИЧЕСКИЙ ПЕРИОД: Аз аорты - систолический шум по ее ходу. Аз коронарных сосудов - ИБС. Аз сосудов головного мозга - нарушение памяти, головокружение, головная боль, психозы. Аз почечных артерий - стабильная высокая АГ. Аз артерий нижних конечностей- перемежающаяся хромота. Аз брыжеечных артерий - инфаркт кишечника (мезентериальный тромбоз). Провокаторы болей: физическая и эмоциональная нагрузки, холодная погода, прием пищи, положение лежа ночью

ЛАБОРАТОРНОЕ ОБСЛЕДОВАНИЕ: БАК - ↑уровень триглицеридов, общего холестерина, ЛПНП, ЛПОНП, ↓ЛПВП (высокой плотности); белковый обмен (↓ альбумина, ↑ γ-глобулина).

ИНСТРУМЕНТАЛЬНОЕ ОБСЛЕДОВАНИЕ: Rгр (артериография)- наличие атеросклеротических окклюзий. УЗИ сосудов. Доплерография сосудов (конечностей, аорто-подвздошного сегмента, транскраниальный доплер и т.д). Осмотр глазного дна.

ЛЕЧЕНИЕ. Изменение образа жизни: соблюдение диеты (№10), физические упражнения, нормализация массы тела, прекращение курения. МЕДИКАМЕНТОЗНО: 1) Анионообменные смолы (↓ всасыванию холестерина)- холестирамин, колестипол, гемфиброзил; 2) статины (↓ биосинтез холестерина) - мевакор, ловакор, зокор, симвор, липостат, лескол, липобай, липримара

3) Фибраты клофибрат(мисклерон), безафибрат(безалип), ципрофибрат(липанор), фенофибрат (трайкор) 4) Ненасыщенные жирные кислоты (↑ катаболизм и выведение атерогенных липидов): линетол, липостабил, трибуспамин, полиспамин, тиоктовая кислота, омакор, эйконол.

5)Эндотелиотропные препараты (питают эндотелий, снижают уровень холестерина в интиме): перикарбат(пармидин, ангинин), синтетические аналоги простациклина (мизопростол, вазопростан), витамины А, Е (Аевит), С. 6) никотиновая кислота; 7) Антиоксиданты- пробукол.

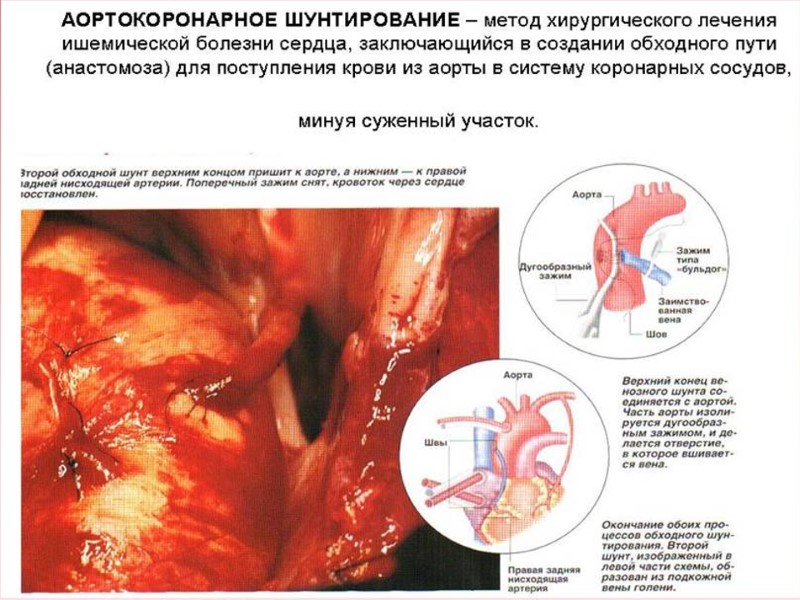
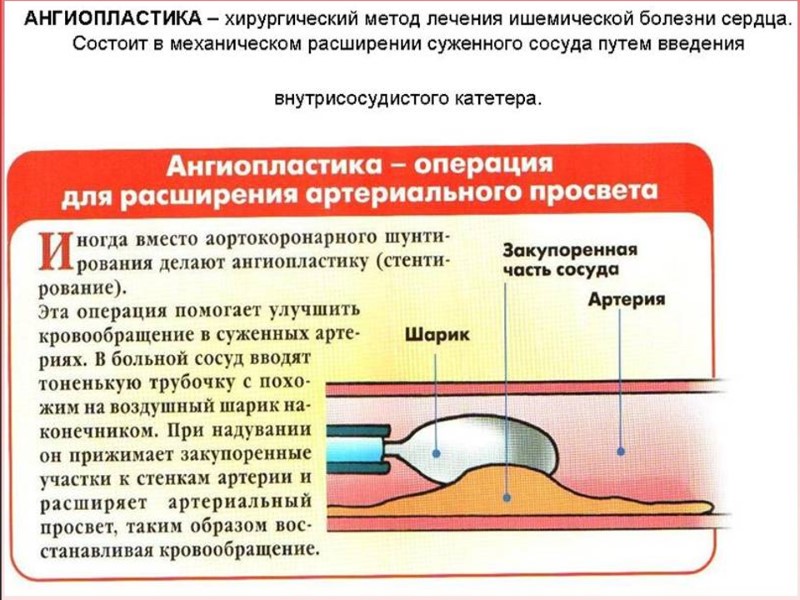
III. При тяжелой гипертриглицеридемии - плазмаферез. IV. Коронаропластика или аортокоронарное шунтирование.

ПРОФИЛАКТИКА. Первичная - ЗОЖ. Вторичная - ежегодное определение липидного профиля.

Ишемическая болезнь сердца - поражение миокарда, обусловленное расстройством коронарного кровообращения, возникающее в результате нарушения равновесия между коронарным кровотоком и метаболическими потребностями сердечной мышцы.

100 лет назад ИБС была неизвестна, сейчас - более 54% всех смертельных случаев в высокоразвитых странах из-за патологий ССС. ЭТИОЛОГИЯ: Аз коронарных артерий, тромбоз, спазм. Идет «омоложение» патологии - пациенты до 30 лет все чаще.

ПРЕДРАСПОЛАГАЮЩИЕ ФАКТОРЫ: 1) гиперлипидемия (↑холестерин (Хн), ЛПНП, ЛПОНП); 2) АГ; 3) курение; 4) гиподинамия; 5) ↑ вес и высококалорийное питание; 6) сахарный диабет (гликозилирование сосудов - присоединение остатков сахаров к органическим молекулам); 7) наследственная предрасположенность; 8) психоэмоциональная лабильность (психоневрозы).

ПАТОГЕНЕЗ. Атеросклеротическая бляшка, тромбоэмболия, спазм коронарных артерий → ↓кр/снабжения миокарада → ишемия →молочная кислота → боль→ некроз (о.-инфаркт, хр.- кардиосклероз)

Классификация ИБС. 1) внезапная смерть (первичная остановка сердца); 2) стенокардия (стенозис-узкий); 3) инфаркт миокарда (ИМ); 4) постинфарктный кардиосклероз.

СТЕНОКАРДИЯ - кратковременная преходящая ишемия миокарда, чаще при физической и эмоциональной нагрузке, в холодную ветреную погоду. Стабильная стенокардия … Прогрессирующая (нестабильная) стенокардия - ↑частоты и длительности приступов при одинаковой степени физической нагрузки. Спонтанная стенокардия возникает покое или в ночные часы (неблагоприятный признак).

КЛИНИКА : 1) боль сжимающая, жгучая - чаще за грудиной с иррадиацией в левую руку, лопатку, шею, челюсть; длительность - 5- 30 мин.; ↓в покое, после нитроглицерина. 2) бради– или тахикардия; 3) ↑ Ад, 4) страх смерти.

Функциональные классы ИБС: I ФК- приступы стенокардии редкие при очень интенсивных нагрузках (латентная стенокардия); II ФК- приступы - при умеренных нагрузках, небольшое ограничение физической активности; III ФК приступы боли возникают при ходьбе по ровной местности на расстояние 100–500 м, при подъеме на один этаж; ограничение обычной физической нагрузки; IV ФК - боли при незначительных физических нагрузках, при ходьбе по ровному месту на расстояние до 100 м.

ОБСЛЕДОВАНИЕ: 1)Аускультация- глухость сердечных тонов. 2)ЭКГ. Во время приступа- депрессия или подъем S-T на 2мм и более, после – возврат к изолинии. 3)Холтеровское мониторирование – ЭКГ-исследование в течение суток и ведение дневника с регистрацией времени и характера производимых действий. 4)Велоэргометрия (ЭКГ при физической нагрузке). 5) УЗИ сердца. Определяют размеры полостей сердца и толщину его стенок. 6)Ангиография коронарных артерий.

Дифференциальный диагноз: 1.Невроз сердца (неврастения с преимущественным поражением сердца) - чаще у молодых женщин и в период климакса. Боли - в области верхушки сердца (не за грудиной); ноющие, колющие, тупые (при стенокардии- жгучие), в покое или после нагрузки (не при нагрузке), много других жалоб (при стенокардии- одна). Обилие жалоб и скудных объективных данных. Остеохондроз ГрОП- ущемление корешков нервов, это вторичная невралгия. Боли ↑ при определенных движениях: повороты головы, смена позы и др., опоясывающего характера, по межреберьям, длительность 1 час и более. Боли более резкие, чем при стенокардии, не снимаются нитроглицерином, но снимаются анальгетиками.

Диафрагмальная грыжа - боль при обильной еде или в положении лежа после еды, сопутствует отрыжка. Высокая язва желудка- боль сразу или вскоре после еды, локальная болезненность в эпигастрии; Rгр (гастрография с барием) подтверждает.

Лечение во время приступа: 1. Нитроглицерин –табл. под язык или 1% спиртовой раствор на кусочке сахара: коронародилятация, ↓периферического сопротивления сосудов большого круга кр/обращения (гемодинамическая разгрузка сердца), ↓потребность миокарда в кислороде, улучшает питание ишемизированного участка. 2. Валидол, валокардин (корвалол)- при легком течении, при непереносимости нитроглицерина.

Лечение в межприступный период: 1. Пролонгированные нитраты: Эринит, Нитросорбит, Сустак-Форте, Сустак-Митте, Нитронг, Тринитролонг. 2. Спазмолитики: папаверин, эуфиллин, но-шпа. 3. Антиагреганты, ангиопротекторы, корректоры микроциркуляции - дипиридамол (курантил). 4. Антагонисты кальция: верапамил (изоптин), нифедипин (аджат, коринфар, инфедипин). 5. Бета-адреноблокаторы: анаприлин (обзидан, индерал, пропранолол), талинолол, атенолол 6. Препараты, ослабляющие адренергическое действие на сердце: амиодарон (кордарон) 7. Антигипоксанты: ГЛИО-6 (глио-сиз). 8. Антикоагулянты: Аспирин (Кардиомагнил, ТрамбоАсс), Гепарин.

Диета- антиатеросклеротическая диета (стол № 10 с). Хирургическое лечение – коронаропластика, аортокоронарное шунтирование

ИНФАРКТ МИОКАРДА (ИМ)– острый некроз сердечной мышцы, в результате резкого прекращения кровообращения в бассейне коронарных артерий или их веточек. Прогрессирующая или спонтанная стенокардия опасны в отношении развития ИМ.

Боль носит раздирающий характер, отличается большей интенсивностью и продолжительностью, чем при стенокардии

Варианты ИМ: 1) ангинозный- боль за грудиной более 20 мин. - двигательное беспокойство, холодный липкий пот, тошнота, рвота; 2) гастралгический- боли в эпигастральной области; 3) астматический- острая левожелудочковая недостаточность; 4) аритмический- острые нарушения ритма; 5) церебральный- недостаточность церебрального кровообращения; 6) атипичный - нетипичная локализация боли; 7) бессимптомный- отсутствие клинических проявлений.

Факторы риска: ↑ вес, гиподинамия, атеросклероз, вредные привычки (курение или употребление алкоголя) наследственность, сахарный диабет.

Периоды заболевания. Острейший- первые 2 ч, осложнения – кардиогенный шок, острая левожелудочковая недостаточность (отек легкого), разрыв сердца, тромбоэмболия, острая аневризма сердца, нарушения сердечного ритма. Острый период- до 10 дней. Подострый - до 4–8 недели, осложнения: синдром Дресслера (плеврит, перикардит, пневмонит), хроническая левожелудочковая недостаточность, тромбоэмболические осложнения. Постинфарктный кардиосклероз -до 2–6 месяца, постепенно нарастает сердечная недостаточность (одышка, отеки), нарушения сердечного ритма.

КЛИНИКА. 1.Внезапное начало- острая, жгучая, раздирающая боль за грудиной, с иррадиацией. 2.Не снимается с помощью расширяющих коронарные артерии лекарственных препаратов. Некупируемый в течение 20 мин приступ стенокардии – подозрение на инфаркт миокарда. 3.Больные возбуждены, испытывают страх смерти, слабость. 4.Кожа бледная, холодный пот, цианоз.

АУСКУЛЬТАЦИЯ. Тоны глухие, нарушения ритма. ЛАБОРАТОРНО. 1. ОАК - повышение уровня лейкоцитов в периферической крови в первые сутки, через 2–3 суток увеличение СОЭ с постепенным снижением количества лейкоцитов. 2. БАК: ↑ уровня ферментов (КФК, ЛДГ, аминотрансфераз – АСТ, АЛТ - коэффициент де Ритиса (отношение АСТ/АЛТ), который при повреждении миокарда увеличивается более 1,33), активация свертывающей системы крови.

ИНСТРУМЕНТАЛЬНОЕ ОБСЛЕДОВАНИЕ 1. ЭКГ -сегмент S-T поднимается (симптом «кошачьей спинки»), исчезает зубец R, появляется патологический зубец Q, и формируется комплекс QS, отрицательный Т. Отрицательный Т и патологический Q могут оставаться в течение последующей жизни. 2. Эхокардиография- снижение сократительной способности миокарда 3. Коронарография (ангиография сосудов сердца).

ЛЕЧЕНИЕ- 1) купирование болевого синдрома наркотическими анальгетиками, фентанилом с дроперидолом, наркоз закисью азота, перидуральная анестезия. 2) при длительности болевого синдрома до 6 ч- тромболитическая и антикоагулянтная терапия (стрептазы, стрептодеказы, тромбовазима, гепарина, непрямых антикоагулянтов). 3) нитраты, β-адреноблокаторы применяются для предотвращения увеличения зоны некроза.

СЕРДЕЧНАЯ НЕДОСТАТОЧНОСТЬ – патологическое состояние, при котором сердечно-сосудистая система неспособна обеспечивать органы и ткани необходимым количеством крови; это завершающая стадия любой кардиологической патологии.

ЭТИОЛОГИЯ: нарушения кровоснабжения миокарда, инфекционно-воспалительные и токсические поражения миокарда, нарушения обмена, перегрузка сердца давлением, перегрузка объемом (клапанной недостаточности), нарушение сердечного ритма.

ПАТОГЕНЕЗ. Механизмы компенсации- длительное поддержание достаточного уровня гемодинамики: 1) возрастание силы сердечных сокращений; 2) увеличение числа сердечных сокращений (рефлекс Бейнбриджа); 3) снижение диастолического давления (в результате расширения артериол и капилляров); 4) повышение потребления кислорода тканями

Повреждением или хронической перегрузкой ЛЖ →левожелудочковая недостаточность → легочная артериальная гипертензия → правожелудочковая недостаточность, гипоперфузия периферических органов и тканей. Хроническая перегрузка ПЖ → изолированная правожелудочковая хроническая СН (например, хроническое легочное сердце).

Клиническая картина бивентрикулярной СН.

КЛИНИКА 1. Одышка (dyspnoe) нарушение вентиляционно-перфузионных соотношений в легких (замедление тока крови через нормально вентилируемые или даже гипервентилируемые альвеолы); отек интерстиция→ нарушение диффузии газов через утолщенную альвеолярно-капиллярную мембрану → раздражение дыхательного центра. 2. Ортопноэ (orthopnoe) — это одышка, возникающая в положении больного лежа с низким изголовьем и исчезающая в вертикальном положении; возникает в результате увеличения венозного притока крови к сердцу, наступающего в горизонтальном положении больного, и переполнения кровью малого круга кровообращения.

3. Сухой кашель в горизонтальном положении больного и после физической нагрузки. Застой крови в легких→ отек слизистой бронхов → раздражение кашлевых рецепторов (“сердечный бронхит”), проходит после эффективного лечения сердечной недостаточности. 4. Сердечная астма- это приступ интенсивной одышки, быстро переходящей в удушье, чаще ночью. Больной садится, но это часто не приносит заметного облегчения. Необходима неотложная терапия. В тяжелых случаях развивается отек легких. 5. Отек легких- быстрое уменьшение сократимости ЛЖ, застой в малом круге кровообращения.

6. Никтурия. Адаптационное перераспределение кровотока- обеспечение кровоснабжения жизненно важных органов (головной мозг, сердце)→ гипоперфузия почек днем→ ночью метаболические потребности периферических органов уменьшаются→ почечный кровоток возрастает, и диурез увеличивается. 7. Отеки ног, спины и поясницы- большой круг кр/обр; по малому– это жидкость в плевральной полости, в самих легких. Крайние степени отеков: для большого круга – анасарка (т.е. подкожный отек всего тела), для малого круга – сердечная астма.

8. Слабость, утомляемость- нарушение перфузии скелетных мышц. 9. Сердцебиение- синусовая тахикардия при активации САС, нарушения сердечного ритма (фибрилляция предсердий, частая экстрасистолия). 10. Чувство тяжести в правом подреберье-отек печени, растяжение глиссоновой капсулы. 11. Диспепсические расстройства- ↓снижение аппетита, тошноту, рвоту, метеоризм вследствие гипоксии ЖКТ.

ОСМОТР 1. Положение ортопноэ. 2. Цианоз- замедление кровотока на периферии→↑экстракция кислорода тканями. 3. Похолодание кожи конечностей- ↓периферического кровотока. 4. Отеки- ↑гидростатического давления крови. 5. Трофические изменения кожи- ее истончение и гиперпигментация. 6. Сердечная кахексия- дистрофические изменения внутренних органов и скелетных мышц, обусловленными критическим снижением их перфузии. 7. ↑ЧДД , инспираторная одышка.

АУСКУЛЬТАЦИЯ в нижних отделах легких-мелкопузырчатые влажные хрипы, крепитация, на фоне ослабленного везикулярного или жесткого дыхания; симметрично с обеих сторон. Пальпация и перкуссия сердца. Верхушечный толчок и левая граница сердца, смещены влево- дилатация ЛЖ. Аускультация сердца- тахикардия , нарушения сердечного ритма.
21428-6azibs_im.ppt
- Количество слайдов: 53

