2547ffe983d3b33e5379b06f86aed241.ppt
- Количество слайдов: 68
 ASTMA PATOGENEZA, ROZPOZNWANIE I LECZENIE Dr n. med. Joanna Mazurek Katedra i Klinika Chorób Wewnętrznych Pneumonologii i Alergologii
ASTMA PATOGENEZA, ROZPOZNWANIE I LECZENIE Dr n. med. Joanna Mazurek Katedra i Klinika Chorób Wewnętrznych Pneumonologii i Alergologii
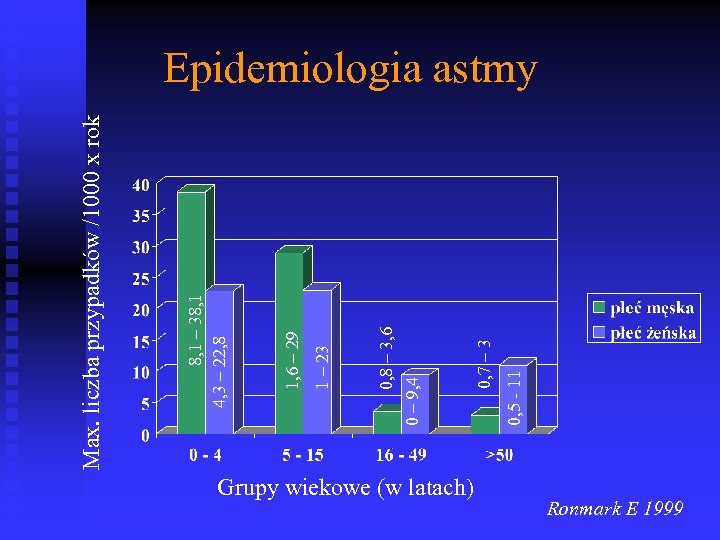 Grupy wiekowe (w latach) 0, 5 - 11 0, 7 – 3 0, 8 – 3, 6 0 – 9, 4 1 – 23 1, 6 – 29 8, 1 – 38, 1 4, 3 – 22, 8 Max. liczba przypadków /1000 x rok Epidemiologia astmy Ronmark E 1999
Grupy wiekowe (w latach) 0, 5 - 11 0, 7 – 3 0, 8 – 3, 6 0 – 9, 4 1 – 23 1, 6 – 29 8, 1 – 38, 1 4, 3 – 22, 8 Max. liczba przypadków /1000 x rok Epidemiologia astmy Ronmark E 1999
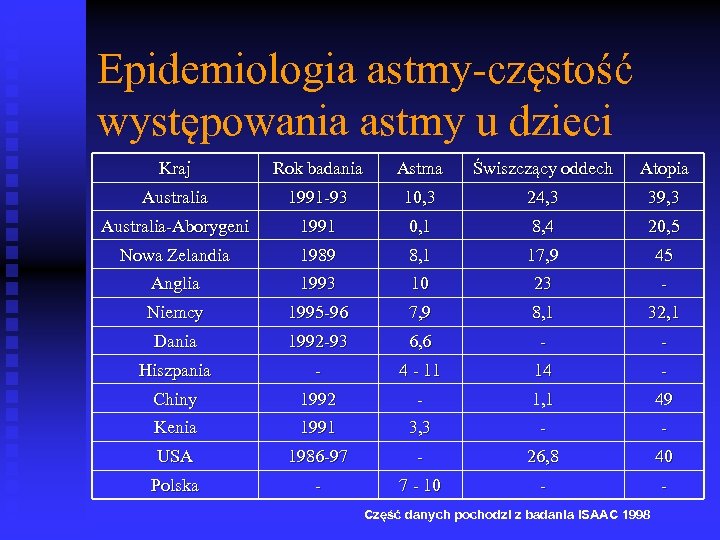 Epidemiologia astmy-częstość występowania astmy u dzieci Kraj Rok badania Astma Świszczący oddech Atopia Australia 1991 -93 10, 3 24, 3 39, 3 Australia-Aborygeni 1991 0, 1 8, 4 20, 5 Nowa Zelandia 1989 8, 1 17, 9 45 Anglia 1993 10 23 - Niemcy 1995 -96 7, 9 8, 1 32, 1 Dania 1992 -93 6, 6 - - Hiszpania - 4 - 11 14 - Chiny 1992 - 1, 1 49 Kenia 1991 3, 3 - - USA 1986 -97 - 26, 8 40 Polska - 7 - 10 - - Część danych pochodzi z badania ISAAC 1998
Epidemiologia astmy-częstość występowania astmy u dzieci Kraj Rok badania Astma Świszczący oddech Atopia Australia 1991 -93 10, 3 24, 3 39, 3 Australia-Aborygeni 1991 0, 1 8, 4 20, 5 Nowa Zelandia 1989 8, 1 17, 9 45 Anglia 1993 10 23 - Niemcy 1995 -96 7, 9 8, 1 32, 1 Dania 1992 -93 6, 6 - - Hiszpania - 4 - 11 14 - Chiny 1992 - 1, 1 49 Kenia 1991 3, 3 - - USA 1986 -97 - 26, 8 40 Polska - 7 - 10 - - Część danych pochodzi z badania ISAAC 1998
 Astma - czynniki osobnicze uwarunkowania genetyczne Dziedziczenie w astmie ma charakter wielogenowy n zespół genów dla cytokin IL-3, IL-4, IL-5 n gen dla łańcucha beta receptora Fc RI, n HLA kl II – HLADRB 1*15 n gen dla TNF n gen dla INF n nadreaktywność oskrzeli n atopia Płeć Rasa Otyłość
Astma - czynniki osobnicze uwarunkowania genetyczne Dziedziczenie w astmie ma charakter wielogenowy n zespół genów dla cytokin IL-3, IL-4, IL-5 n gen dla łańcucha beta receptora Fc RI, n HLA kl II – HLADRB 1*15 n gen dla TNF n gen dla INF n nadreaktywność oskrzeli n atopia Płeć Rasa Otyłość
 Astma –czynniki środowiskowe Czynniki wywołujące (alergeny wziewne sezonowe lub całoroczne, alergeny pokarmowe, udział infekcji wirusowych, dym papierosów, alergeny lub substancje drażniące obecne w środowisku: kleje, farby, rozpuszczalniki itd. ) n Czynniki wyzwalające i/lub nasilające objawy (zimne powietrze, wysiłek, aspiryna, 2 - blokery) n
Astma –czynniki środowiskowe Czynniki wywołujące (alergeny wziewne sezonowe lub całoroczne, alergeny pokarmowe, udział infekcji wirusowych, dym papierosów, alergeny lub substancje drażniące obecne w środowisku: kleje, farby, rozpuszczalniki itd. ) n Czynniki wyzwalające i/lub nasilające objawy (zimne powietrze, wysiłek, aspiryna, 2 - blokery) n
 Czynniki ryzyka wystąpienia astmy n n n n Atopia Dodatni wywiad rodzinny w kierunku astmy (szczególnie matki) Zakażenia RSV Płeć męska Wcześniactwo Czynność płuc (zaburzenia przepływu i nadreaktywność oskrzeli) Ekspozycja na dym tytoniowy AZS Czynniki socjoekonomiczne Zachodni tryb życia Dieta Stosowanie antybiotyków Uczulenie na kurz domowy (do 2 rż) Peat 1995; Nowak 1996; Lemanske 2002
Czynniki ryzyka wystąpienia astmy n n n n Atopia Dodatni wywiad rodzinny w kierunku astmy (szczególnie matki) Zakażenia RSV Płeć męska Wcześniactwo Czynność płuc (zaburzenia przepływu i nadreaktywność oskrzeli) Ekspozycja na dym tytoniowy AZS Czynniki socjoekonomiczne Zachodni tryb życia Dieta Stosowanie antybiotyków Uczulenie na kurz domowy (do 2 rż) Peat 1995; Nowak 1996; Lemanske 2002
 „Asthma is like love”. Gross NJ Am Rev Respir Dis 1980; 121: 2003 -204 Everybody knows what it is but nobody can define it.
„Asthma is like love”. Gross NJ Am Rev Respir Dis 1980; 121: 2003 -204 Everybody knows what it is but nobody can define it.
 Astma-definicja Astma jest przewlekłą chorobą zapalną dróg oddechowych, w której uczestniczy wiele komórek i substancji przez nie uwalnianych. Przewlekłe zapalenie jest przyczyną nadreaktywności oskrzeli prowadzącej do nawracających epizodów świszczącego oddechu, duszności, ściskania w klatce piersiowej i kaszlu, występujących szczególnie w nocy i nad ranem. Epizodom tym zwykle towarzyszy rozlana obturacja oskrzeli o zmiennym nasileniu, często ustępująca samoistnie lub pod wpływem leczenia. Global INitiative for Asthma/ Światowa Inicjatywa Zwalczania Astmy. Raport NHLBI/WHO (2005 r) www. ginasthma. org
Astma-definicja Astma jest przewlekłą chorobą zapalną dróg oddechowych, w której uczestniczy wiele komórek i substancji przez nie uwalnianych. Przewlekłe zapalenie jest przyczyną nadreaktywności oskrzeli prowadzącej do nawracających epizodów świszczącego oddechu, duszności, ściskania w klatce piersiowej i kaszlu, występujących szczególnie w nocy i nad ranem. Epizodom tym zwykle towarzyszy rozlana obturacja oskrzeli o zmiennym nasileniu, często ustępująca samoistnie lub pod wpływem leczenia. Global INitiative for Asthma/ Światowa Inicjatywa Zwalczania Astmy. Raport NHLBI/WHO (2005 r) www. ginasthma. org
 Astma jest chorobą przewlekłą Podłożem jest przewlekły proces zapalny błony śluzowej oskrzeli, który toczy się w okresie bezobjawowym. Wyrazem tego jest: Ø Ø Ø Wzmożona przepuszczalność naczyń Uszkodzenie nabłonka Obecność w błonie śluzowej nacieków komórkowych
Astma jest chorobą przewlekłą Podłożem jest przewlekły proces zapalny błony śluzowej oskrzeli, który toczy się w okresie bezobjawowym. Wyrazem tego jest: Ø Ø Ø Wzmożona przepuszczalność naczyń Uszkodzenie nabłonka Obecność w błonie śluzowej nacieków komórkowych
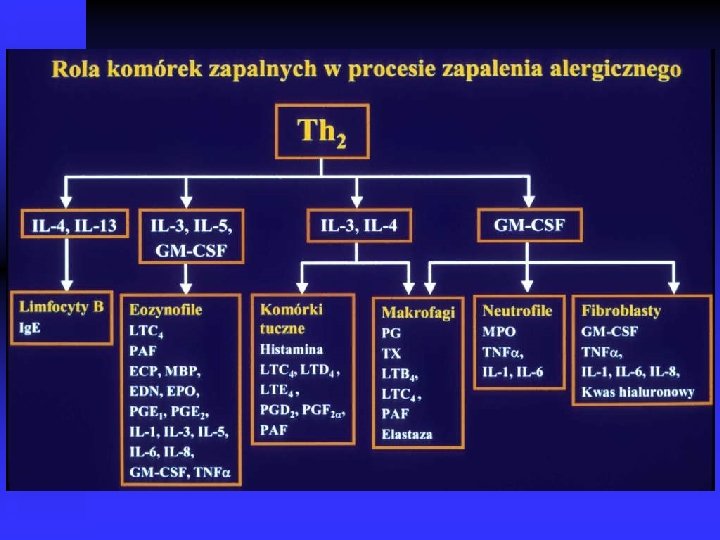
 Zapalenie Ø Ø Przejawem zapalenia jest obecność pobudzonych komórek zapalnych w obrębie zajętej tkanki Rodzaj komórek zapalnych zmienia się wraz z charakterem zapalenia Nasilenie stanu zapalnego zależy od liczby komórek i stopnia ich aktywacji Komórkami zapalnymi w astmie są eozynofile, k. tuczne, limfocyty, neutrofile, makrofagi, fibroblasty
Zapalenie Ø Ø Przejawem zapalenia jest obecność pobudzonych komórek zapalnych w obrębie zajętej tkanki Rodzaj komórek zapalnych zmienia się wraz z charakterem zapalenia Nasilenie stanu zapalnego zależy od liczby komórek i stopnia ich aktywacji Komórkami zapalnymi w astmie są eozynofile, k. tuczne, limfocyty, neutrofile, makrofagi, fibroblasty
 Zapalenie alergiczne Ø Złuszczanie nabłonka oskrzeli Ø Złogi kolagenu pod błoną podstawną nabłonka Ø Obrzęk błony śluzowej Ø Pobudzone mastocyty Ø Nacieki z komórek zapalnych: eozynofilów, neutrofilów, limfocytów
Zapalenie alergiczne Ø Złuszczanie nabłonka oskrzeli Ø Złogi kolagenu pod błoną podstawną nabłonka Ø Obrzęk błony śluzowej Ø Pobudzone mastocyty Ø Nacieki z komórek zapalnych: eozynofilów, neutrofilów, limfocytów
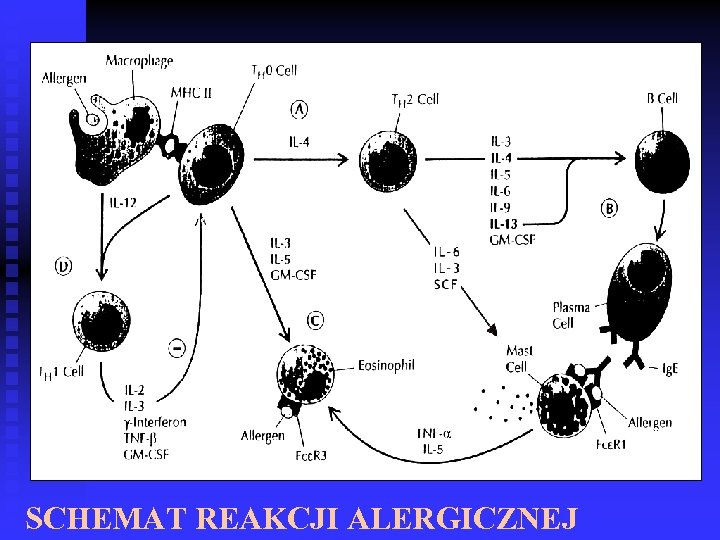 SCHEMAT REAKCJI ALERGICZNEJ
SCHEMAT REAKCJI ALERGICZNEJ
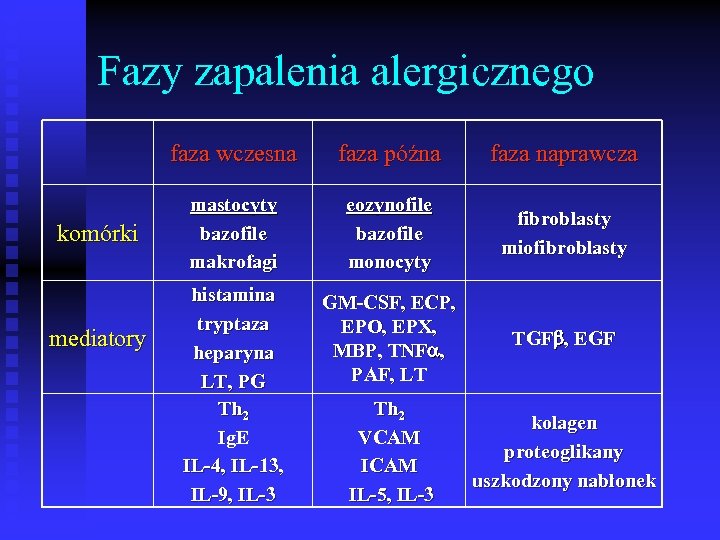 Fazy zapalenia alergicznego faza wczesna komórki mediatory faza późna faza naprawcza mastocyty bazofile makrofagi eozynofile bazofile monocyty fibroblasty miofibroblasty histamina tryptaza heparyna LT, PG Th 2 Ig. E IL-4, IL-13, IL-9, IL-3 GM-CSF, ECP, EPO, EPX, MBP, TNF , PAF, LT TGF , EGF Th 2 VCAM IL-5, IL-3 kolagen proteoglikany uszkodzony nabłonek
Fazy zapalenia alergicznego faza wczesna komórki mediatory faza późna faza naprawcza mastocyty bazofile makrofagi eozynofile bazofile monocyty fibroblasty miofibroblasty histamina tryptaza heparyna LT, PG Th 2 Ig. E IL-4, IL-13, IL-9, IL-3 GM-CSF, ECP, EPO, EPX, MBP, TNF , PAF, LT TGF , EGF Th 2 VCAM IL-5, IL-3 kolagen proteoglikany uszkodzony nabłonek
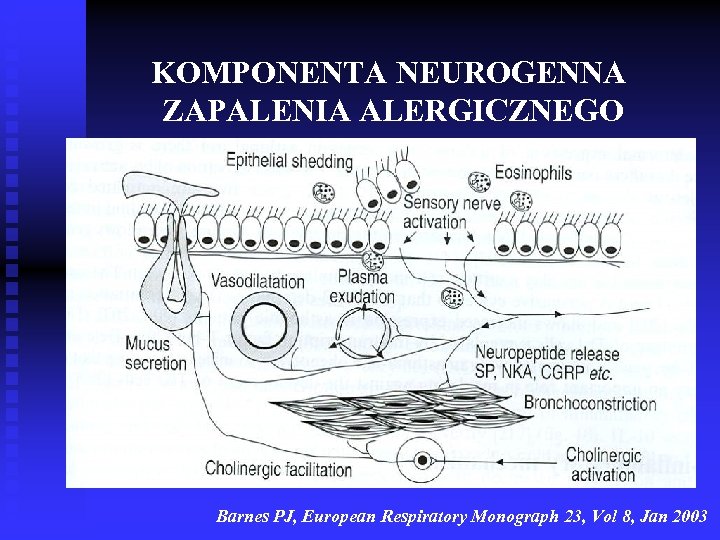 KOMPONENTA NEUROGENNA ZAPALENIA ALERGICZNEGO Barnes PJ, European Respiratory Monograph 23, Vol 8, Jan 2003
KOMPONENTA NEUROGENNA ZAPALENIA ALERGICZNEGO Barnes PJ, European Respiratory Monograph 23, Vol 8, Jan 2003
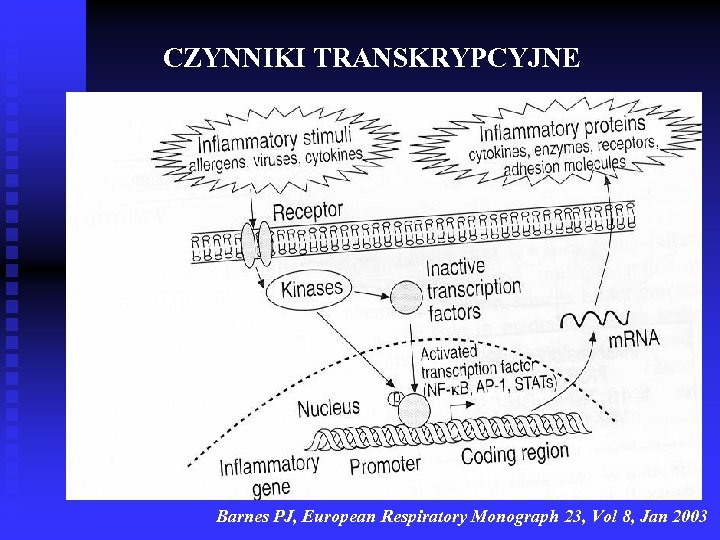 CZYNNIKI TRANSKRYPCYJNE Barnes PJ, European Respiratory Monograph 23, Vol 8, Jan 2003
CZYNNIKI TRANSKRYPCYJNE Barnes PJ, European Respiratory Monograph 23, Vol 8, Jan 2003
 P Howarth Berlin 1999
P Howarth Berlin 1999
 Zmiany strukturalne w drogach oddechowych w przebiegu astmy n n Uszkodzenie nabłonka dróg oddechowych, złuszczanie się nabłonka Niedobór mediatorów hamujących: endopeptydaz, PGE 2 Przerost mięśniówki gładkiej Wzmożona reaktywność na substancje kurczące oskrzela NADREAKTYWNOŚĆ OSKRZELI (reagowanie skurczem oskrzeli na bodźce, które u osób zdrowych nie wywołują wzrostu oporu powietrza w drogach oddechowych)
Zmiany strukturalne w drogach oddechowych w przebiegu astmy n n Uszkodzenie nabłonka dróg oddechowych, złuszczanie się nabłonka Niedobór mediatorów hamujących: endopeptydaz, PGE 2 Przerost mięśniówki gładkiej Wzmożona reaktywność na substancje kurczące oskrzela NADREAKTYWNOŚĆ OSKRZELI (reagowanie skurczem oskrzeli na bodźce, które u osób zdrowych nie wywołują wzrostu oporu powietrza w drogach oddechowych)
 Czynniki nasilające nadreaktywność oskrzeli Ekspozycja na alergen n Ekspozycja na czynniki fizyko-chemicze n Uszkodzenie nabłonka dróg oddechowych u Infekcyjne u Toksyczne n
Czynniki nasilające nadreaktywność oskrzeli Ekspozycja na alergen n Ekspozycja na czynniki fizyko-chemicze n Uszkodzenie nabłonka dróg oddechowych u Infekcyjne u Toksyczne n
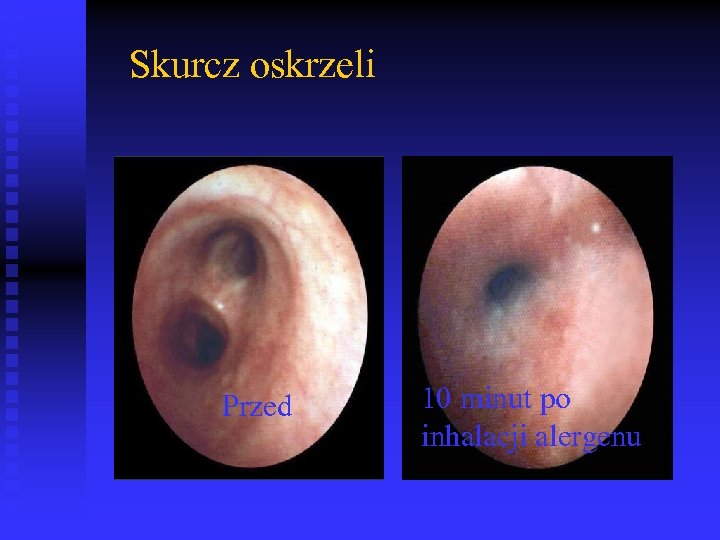 Skurcz oskrzeli Przed 10 minut po inhalacji alergenu P Howarth
Skurcz oskrzeli Przed 10 minut po inhalacji alergenu P Howarth
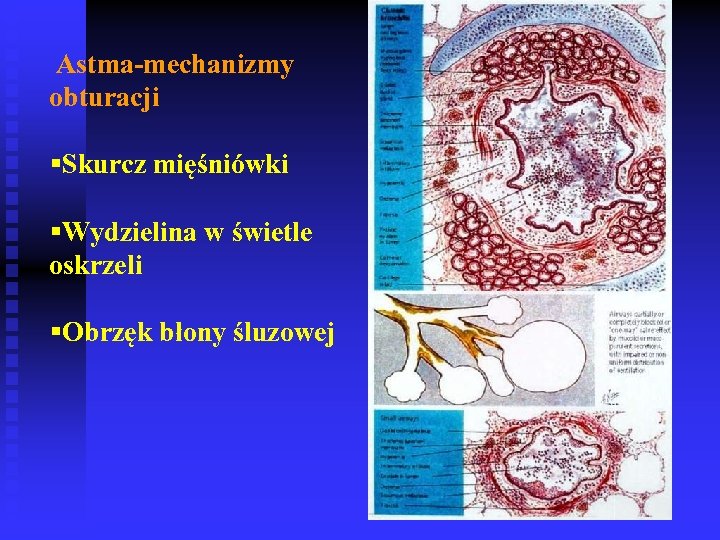 Astma-mechanizmy obturacji §Skurcz mięśniówki §Wydzielina w świetle oskrzeli §Obrzęk błony śluzowej
Astma-mechanizmy obturacji §Skurcz mięśniówki §Wydzielina w świetle oskrzeli §Obrzęk błony śluzowej
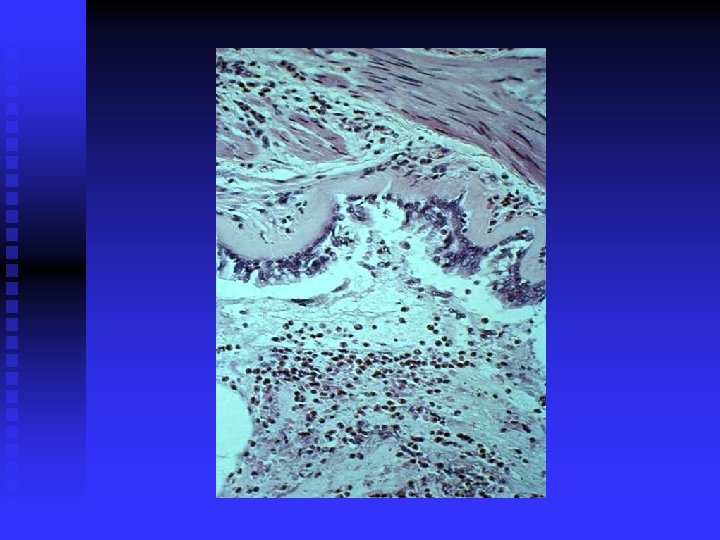
 Złuszczanie nabłonka P Jeffery, in: Asthma, Academic Press 1998
Złuszczanie nabłonka P Jeffery, in: Asthma, Academic Press 1998
 METODY OCENY STANU ZAPALNEGO W ASTMIE n Bronchoskopia Obrzęk i zaczerwienienie błony śluzowej u BAL- płukanie pęcherzykowo-oskrzelowe u Biopsja błony śluzowej oskrzeli u n Plwocina indukowana (po inhalacji n n roztworem 3 -5% Na. Cl) NO Kondensat powietrza wydychanego
METODY OCENY STANU ZAPALNEGO W ASTMIE n Bronchoskopia Obrzęk i zaczerwienienie błony śluzowej u BAL- płukanie pęcherzykowo-oskrzelowe u Biopsja błony śluzowej oskrzeli u n Plwocina indukowana (po inhalacji n n roztworem 3 -5% Na. Cl) NO Kondensat powietrza wydychanego
 Astma -podział alergiczna Ig. E-zależna niealergiczna Ig. E-niezależna
Astma -podział alergiczna Ig. E-zależna niealergiczna Ig. E-niezależna
 Astma – szczególne postacie n n n n Astma poinfekcyjna Astma aspirynowa Astma powysiłkowa Kaszlowy wariant astmy (cough variant asthma, zespół Corrao) Astma nocna Astma psychogenna Astma trudna
Astma – szczególne postacie n n n n Astma poinfekcyjna Astma aspirynowa Astma powysiłkowa Kaszlowy wariant astmy (cough variant asthma, zespół Corrao) Astma nocna Astma psychogenna Astma trudna
 Astma aspirynowa n n n ok. 4 – 28% (śr. 10%) Często ciężki przebieg U większości chorych pierwsze objawy w 3 – 4 dekadzie życia Triada: polipy nosa, nietolerancja NLPZ, astma Tolerowane leki przeciwbólowe: paracetamol, salicylan sodu, salicylan choliny, salicylamid, chlorochina Nadwrażliwość na niektóre konserwanty i barwniki dodawane do żywności
Astma aspirynowa n n n ok. 4 – 28% (śr. 10%) Często ciężki przebieg U większości chorych pierwsze objawy w 3 – 4 dekadzie życia Triada: polipy nosa, nietolerancja NLPZ, astma Tolerowane leki przeciwbólowe: paracetamol, salicylan sodu, salicylan choliny, salicylamid, chlorochina Nadwrażliwość na niektóre konserwanty i barwniki dodawane do żywności
 Astma –rozpoznawanie n Wywiady n Badanie fizykalne n Badania dodatkowe
Astma –rozpoznawanie n Wywiady n Badanie fizykalne n Badania dodatkowe
 Astma –rozpoznawanie n Wywiady u Charakterystyczne objawy: duszność, kaszel u Napadowy charakter objawów u Duszności powysiłkowe, nocne, po ekspozycji na alergen, zimne powietrze, wpływ infekcji u Współistnienie objawów z g. d. o lub GERD u Atopia u Wywiady rodzinne u Reakcja na leczenie u Wstępna ocena stopnia ciężkości astmy
Astma –rozpoznawanie n Wywiady u Charakterystyczne objawy: duszność, kaszel u Napadowy charakter objawów u Duszności powysiłkowe, nocne, po ekspozycji na alergen, zimne powietrze, wpływ infekcji u Współistnienie objawów z g. d. o lub GERD u Atopia u Wywiady rodzinne u Reakcja na leczenie u Wstępna ocena stopnia ciężkości astmy
 Astma –rozpoznawanie n Badanie fizykalne u Bez odchyleń u Świsty i furczenia
Astma –rozpoznawanie n Badanie fizykalne u Bez odchyleń u Świsty i furczenia
 Astma –rozpoznawanie n Badania dodatkowe u Badania czynnościowe układu oddechowego (FEV 1, wskaźnik FEV 1/FVC, PEF, MEF 25 -75, PC 20), próba rozkurczowa u Punktowe testy skórne u Badania laboratoryjne (eozynofilia, całkowite i swoiste Ig. E) u RTG klatki piersiowej
Astma –rozpoznawanie n Badania dodatkowe u Badania czynnościowe układu oddechowego (FEV 1, wskaźnik FEV 1/FVC, PEF, MEF 25 -75, PC 20), próba rozkurczowa u Punktowe testy skórne u Badania laboratoryjne (eozynofilia, całkowite i swoiste Ig. E) u RTG klatki piersiowej
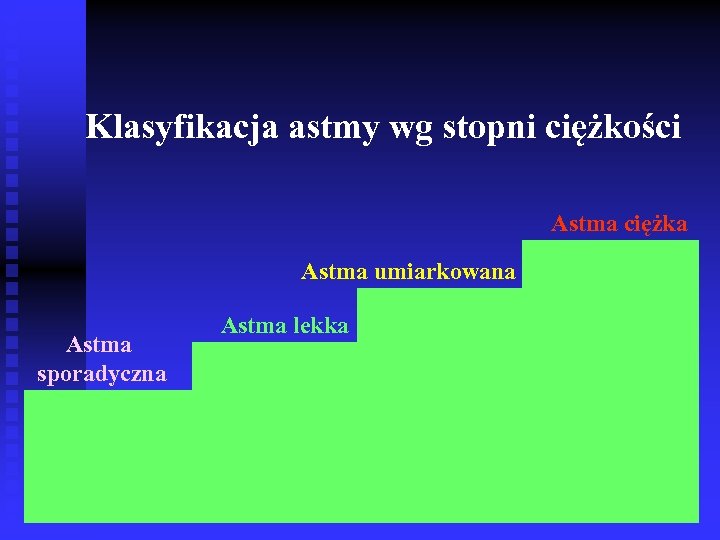 Klasyfikacja astmy wg stopni ciężkości Astma ciężka Astma umiarkowana Astma sporadyczna Astma lekka
Klasyfikacja astmy wg stopni ciężkości Astma ciężka Astma umiarkowana Astma sporadyczna Astma lekka
 Astma lekka Astma sporadyczna Obraz kliniczny Obj. 2 x/tydz Obj. nocne 2/m-c Prawidłowe FEV 1 i(lub) PEF między napadami prawidłowa 80%n; dobowa zmienność PEF<20% Zaostrzenia krótkie o różnym nasileniu n § Obraz kliniczny Obj. >2 x/tydz ale <1 x/dzień Obj. nocne>2 x/m-c Prawidłowe FEV 1 i(lub) PEF między napadami prawidłowa 80%n; dobowa zmienność PEF 20 -30% Zaostrzenia mogą zaburzać aktywność
Astma lekka Astma sporadyczna Obraz kliniczny Obj. 2 x/tydz Obj. nocne 2/m-c Prawidłowe FEV 1 i(lub) PEF między napadami prawidłowa 80%n; dobowa zmienność PEF<20% Zaostrzenia krótkie o różnym nasileniu n § Obraz kliniczny Obj. >2 x/tydz ale <1 x/dzień Obj. nocne>2 x/m-c Prawidłowe FEV 1 i(lub) PEF między napadami prawidłowa 80%n; dobowa zmienność PEF 20 -30% Zaostrzenia mogą zaburzać aktywność
 Astma ciężka Astma umiarkowana Obraz kliniczny Objawy codziennie Obj. nocne>1 x/tydz Konieczność codziennej inhalacji krótko-działającego 2 -mimetku FEV 1 i(lub) PEF 60 -80%n; dobowa zmienność PEF>30% Zaostrzenia zaburzają aktywność 2 x/tydz; mogą utrzymywać się przez kilka dni n § Obraz kliniczny Ciągle utrzymujące się objawy Obj. nocne – często FEV 1 i(lub) PEF 60%n; dobowa zmienność PEF >30% Ograniczenie aktywności fizycznej przez astmę Częste zaostrzenia
Astma ciężka Astma umiarkowana Obraz kliniczny Objawy codziennie Obj. nocne>1 x/tydz Konieczność codziennej inhalacji krótko-działającego 2 -mimetku FEV 1 i(lub) PEF 60 -80%n; dobowa zmienność PEF>30% Zaostrzenia zaburzają aktywność 2 x/tydz; mogą utrzymywać się przez kilka dni n § Obraz kliniczny Ciągle utrzymujące się objawy Obj. nocne – często FEV 1 i(lub) PEF 60%n; dobowa zmienność PEF >30% Ograniczenie aktywności fizycznej przez astmę Częste zaostrzenia
 LECZENIE FARMAKOLOGICZNE ASTMY wg GINA 2005 w świetle zasad EBM
LECZENIE FARMAKOLOGICZNE ASTMY wg GINA 2005 w świetle zasad EBM
 Klasyfikacja metodologicznej wiarygodności danych Kategoria Źródło danych A Badania z randomizacją, liczne dane B C D Badania z randomizacją, nieliczne dane Badania bez randomizacji i badania obserwacyjne Uzgodniona opinia ekspertów
Klasyfikacja metodologicznej wiarygodności danych Kategoria Źródło danych A Badania z randomizacją, liczne dane B C D Badania z randomizacją, nieliczne dane Badania bez randomizacji i badania obserwacyjne Uzgodniona opinia ekspertów
 Leczenie astmy n Leczenie przyczynowe u Eliminacja alergenu u Immunoterapia n Leczenie objawowe u Leki zanoszące objawy u Leki kontrolujące
Leczenie astmy n Leczenie przyczynowe u Eliminacja alergenu u Immunoterapia n Leczenie objawowe u Leki zanoszące objawy u Leki kontrolujące
 Podział leków stosowanych w astmie n n Leki znoszące objawy u Krótkodziałające β 2 -mimetyki u Cholinolityki Leki kontrolujące przebieg astmy u Przeciwzapalne t Glikokortykosteroidy t Kromony t Leki antyleukotrienowe t Metyloksantyny t Przeciwciała anty. Ig. E u Rozkurczające oskrzela t Długodziałające β 2 -mimetyki t Metyloksantyny
Podział leków stosowanych w astmie n n Leki znoszące objawy u Krótkodziałające β 2 -mimetyki u Cholinolityki Leki kontrolujące przebieg astmy u Przeciwzapalne t Glikokortykosteroidy t Kromony t Leki antyleukotrienowe t Metyloksantyny t Przeciwciała anty. Ig. E u Rozkurczające oskrzela t Długodziałające β 2 -mimetyki t Metyloksantyny
 Plan przewlekłego leczenia astmy Leczenie astmy w warunkach ambulatoryjnych
Plan przewlekłego leczenia astmy Leczenie astmy w warunkach ambulatoryjnych
 Cele leczenia astmy – uzyskanie i utrzymanie kontroli choroby u u u u Minimalne objawy przewlekłe, w tym objawy nocne – najlepiej bez objawów Rzadkie zaostrzenia choroby Bez doraźnych interwencji lekarskich Niewielkie lub najlepiej żadne zapotrzebowanie na 2 mimetyki stosowane doraźnie Bez ograniczeń aktywności życiowej PEFR < 20% (niedopuszczenie do powstania nieodwracalnych zmian obturacyjnych) Prawidłowa lub bliska prawidłowej wartość PEF Jak najmniejsze lub nieobecne działania niepożądane stosowanych leków GINA: NHLBI/WHO, 2005
Cele leczenia astmy – uzyskanie i utrzymanie kontroli choroby u u u u Minimalne objawy przewlekłe, w tym objawy nocne – najlepiej bez objawów Rzadkie zaostrzenia choroby Bez doraźnych interwencji lekarskich Niewielkie lub najlepiej żadne zapotrzebowanie na 2 mimetyki stosowane doraźnie Bez ograniczeń aktywności życiowej PEFR < 20% (niedopuszczenie do powstania nieodwracalnych zmian obturacyjnych) Prawidłowa lub bliska prawidłowej wartość PEF Jak najmniejsze lub nieobecne działania niepożądane stosowanych leków GINA: NHLBI/WHO, 2005
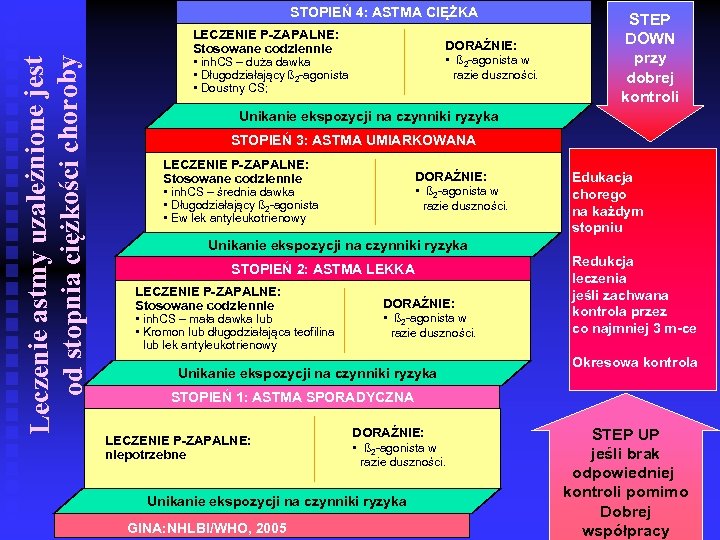 Leczenie astmy uzależnione jest od stopnia ciężkości choroby STOPIEŃ 4: ASTMA CIĘŻKA LECZENIE P-ZAPALNE: Stosowane codziennie • inh. CS – duża dawka • Długodziałający ß 2 -agonista • Doustny CS; DORAŹNIE: • ß 2 -agonista w razie duszności. STEP DOWN przy dobrej kontroli Unikanie ekspozycji na czynniki ryzyka STOPIEŃ 3: ASTMA UMIARKOWANA LECZENIE P-ZAPALNE: Stosowane codziennie • inh. CS – średnia dawka • Długodziałający ß 2 -agonista • Ew lek antyleukotrienowy DORAŹNIE: • ß 2 -agonista w razie duszności. Edukacja chorego na każdym stopniu Unikanie ekspozycji na czynniki ryzyka STOPIEŃ 2: ASTMA LEKKA LECZENIE P-ZAPALNE: Stosowane codziennie • inh. CS – mała dawka lub • Kromon lub długodziałająca teofilina lub lek antyleukotrienowy DORAŹNIE: • ß 2 -agonista w razie duszności. Unikanie ekspozycji na czynniki ryzyka Redukcja leczenia jeśli zachwana kontrola przez co najmniej 3 m-ce Okresowa kontrola STOPIEŃ 1: ASTMA SPORADYCZNA LECZENIE P-ZAPALNE: niepotrzebne DORAŹNIE: • ß 2 -agonista w razie duszności. Unikanie ekspozycji na czynniki ryzyka GINA: NHLBI/WHO, 2005 STEP UP jeśli brak odpowiedniej kontroli pomimo Dobrej współpracy
Leczenie astmy uzależnione jest od stopnia ciężkości choroby STOPIEŃ 4: ASTMA CIĘŻKA LECZENIE P-ZAPALNE: Stosowane codziennie • inh. CS – duża dawka • Długodziałający ß 2 -agonista • Doustny CS; DORAŹNIE: • ß 2 -agonista w razie duszności. STEP DOWN przy dobrej kontroli Unikanie ekspozycji na czynniki ryzyka STOPIEŃ 3: ASTMA UMIARKOWANA LECZENIE P-ZAPALNE: Stosowane codziennie • inh. CS – średnia dawka • Długodziałający ß 2 -agonista • Ew lek antyleukotrienowy DORAŹNIE: • ß 2 -agonista w razie duszności. Edukacja chorego na każdym stopniu Unikanie ekspozycji na czynniki ryzyka STOPIEŃ 2: ASTMA LEKKA LECZENIE P-ZAPALNE: Stosowane codziennie • inh. CS – mała dawka lub • Kromon lub długodziałająca teofilina lub lek antyleukotrienowy DORAŹNIE: • ß 2 -agonista w razie duszności. Unikanie ekspozycji na czynniki ryzyka Redukcja leczenia jeśli zachwana kontrola przez co najmniej 3 m-ce Okresowa kontrola STOPIEŃ 1: ASTMA SPORADYCZNA LECZENIE P-ZAPALNE: niepotrzebne DORAŹNIE: • ß 2 -agonista w razie duszności. Unikanie ekspozycji na czynniki ryzyka GINA: NHLBI/WHO, 2005 STEP UP jeśli brak odpowiedniej kontroli pomimo Dobrej współpracy
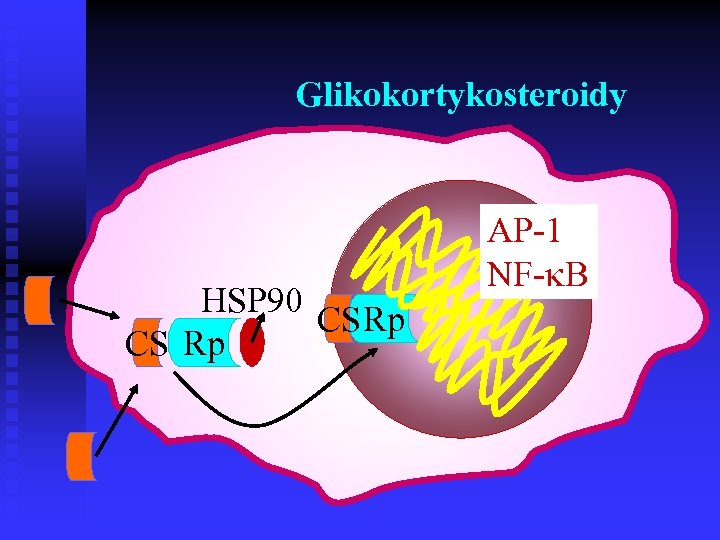 Glikokortykosteroidy HSP 90 CS Rp AP-1 NF- B
Glikokortykosteroidy HSP 90 CS Rp AP-1 NF- B
 Glikokortykosteroidy – w przewlekłym leczeniu astmy n n Systemowe u Dożylne u Doustne (kat B) u Domięśniowe Wziewne (kat A) u Aerozole u Inhalatory proszkowe u Roztwory do nebulizacji
Glikokortykosteroidy – w przewlekłym leczeniu astmy n n Systemowe u Dożylne u Doustne (kat B) u Domięśniowe Wziewne (kat A) u Aerozole u Inhalatory proszkowe u Roztwory do nebulizacji
 Glikokortykosteroidy wziewne (kat A) n n n n Najskuteczniejsze leki p-zapalne stosowane w astmie Powodują poprawę czynności płuc nadreaktywność oskrzeli objawy częstość i ciężkość zaostrzeń Poprawiają jakość życia Wskazane w każdym stopniu ciężkości astmy przewlekłej Suissa S, N Engl J Med. 2000 Barnes PJ, AM J Crrit Care Med Djukanovic R, Am Rev Resp Dis 1992 GINA: NHLBI/WHO, 2005
Glikokortykosteroidy wziewne (kat A) n n n n Najskuteczniejsze leki p-zapalne stosowane w astmie Powodują poprawę czynności płuc nadreaktywność oskrzeli objawy częstość i ciężkość zaostrzeń Poprawiają jakość życia Wskazane w każdym stopniu ciężkości astmy przewlekłej Suissa S, N Engl J Med. 2000 Barnes PJ, AM J Crrit Care Med Djukanovic R, Am Rev Resp Dis 1992 GINA: NHLBI/WHO, 2005
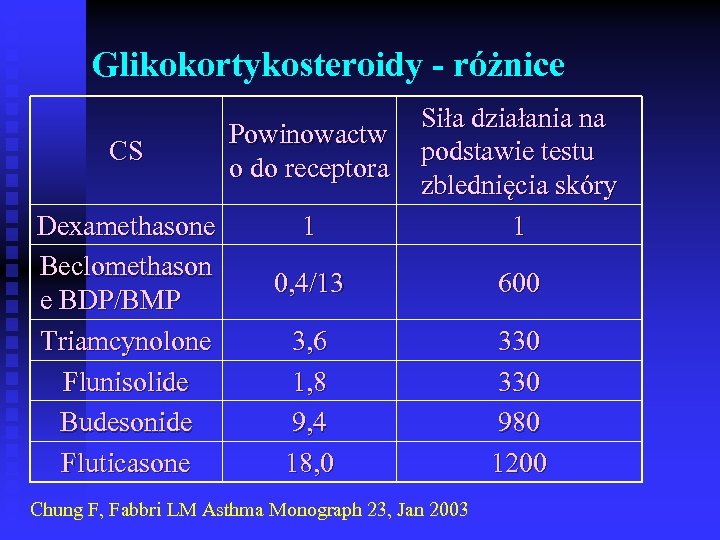 Glikokortykosteroidy - różnice CS Dexamethasone Beclomethason e BDP/BMP Triamcynolone Flunisolide Budesonide Fluticasone 1 Siła działania na podstawie testu zblednięcia skóry 1 0, 4/13 600 3, 6 1, 8 9, 4 18, 0 330 980 1200 Powinowactw o do receptora Chung F, Fabbri LM Asthma Monograph 23, Jan 2003
Glikokortykosteroidy - różnice CS Dexamethasone Beclomethason e BDP/BMP Triamcynolone Flunisolide Budesonide Fluticasone 1 Siła działania na podstawie testu zblednięcia skóry 1 0, 4/13 600 3, 6 1, 8 9, 4 18, 0 330 980 1200 Powinowactw o do receptora Chung F, Fabbri LM Asthma Monograph 23, Jan 2003
 Wybór kortykosteroidu wziewnego zależy od stopnia ciężkości astmy n n Astma epizodyczna (sporadyczna) – niepotrzebny Astma przewlekła lekka mała dawka CSinh np. <400 g budesonidu/dobę Astma przewlekła umiarkowana średnia dawka CSinh np. 400 -800 g budesonidu/dobę Astma przewlekła ciężka duża dawka CSinh np. >800 g budesonidu/dobę GINA: NHLBI/WHO, 2005
Wybór kortykosteroidu wziewnego zależy od stopnia ciężkości astmy n n Astma epizodyczna (sporadyczna) – niepotrzebny Astma przewlekła lekka mała dawka CSinh np. <400 g budesonidu/dobę Astma przewlekła umiarkowana średnia dawka CSinh np. 400 -800 g budesonidu/dobę Astma przewlekła ciężka duża dawka CSinh np. >800 g budesonidu/dobę GINA: NHLBI/WHO, 2005
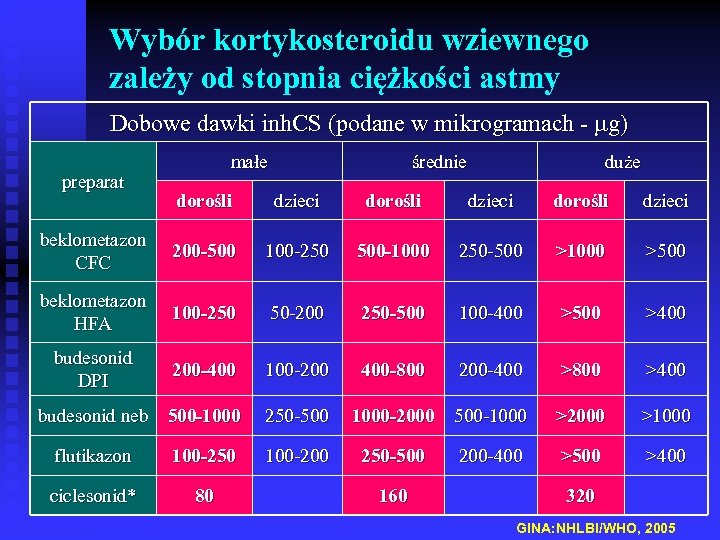 Wybór kortykosteroidu wziewnego zależy od stopnia ciężkości astmy Dobowe dawki inh. CS (podane w mikrogramach - g) preparat małe średnie duże dorośli dzieci beklometazon CFC 200 -500 100 -250 500 -1000 250 -500 >1000 >500 beklometazon HFA 100 -250 50 -200 250 -500 100 -400 >500 >400 budesonid DPI 200 -400 100 -200 400 -800 200 -400 >800 >400 budesonid neb 500 -1000 250 -500 1000 -2000 500 -1000 >2000 >1000 100 -200 250 -500 200 -400 >500 >400 flutikazon 100 -250 ciclesonid* 80 160 320 GINA: NHLBI/WHO, 2005
Wybór kortykosteroidu wziewnego zależy od stopnia ciężkości astmy Dobowe dawki inh. CS (podane w mikrogramach - g) preparat małe średnie duże dorośli dzieci beklometazon CFC 200 -500 100 -250 500 -1000 250 -500 >1000 >500 beklometazon HFA 100 -250 50 -200 250 -500 100 -400 >500 >400 budesonid DPI 200 -400 100 -200 400 -800 200 -400 >800 >400 budesonid neb 500 -1000 250 -500 1000 -2000 500 -1000 >2000 >1000 100 -200 250 -500 200 -400 >500 >400 flutikazon 100 -250 ciclesonid* 80 160 320 GINA: NHLBI/WHO, 2005
 Glikokortykosteroidy - działania niepożądane ¨ n miejscowe u Grzybica jamy ustnej (5 -10% dorosłych i 1% dzieci) u Dysfonia 30% Ogólnoustrojowe u Niedoczynność kory nadnerczy u Utrata masy kostnej u Zahamowanie wzrostu u dzieci u Jaskra u Zaćma u Zmiany skórne u Zaburzenia psychiczne
Glikokortykosteroidy - działania niepożądane ¨ n miejscowe u Grzybica jamy ustnej (5 -10% dorosłych i 1% dzieci) u Dysfonia 30% Ogólnoustrojowe u Niedoczynność kory nadnerczy u Utrata masy kostnej u Zahamowanie wzrostu u dzieci u Jaskra u Zaćma u Zmiany skórne u Zaburzenia psychiczne
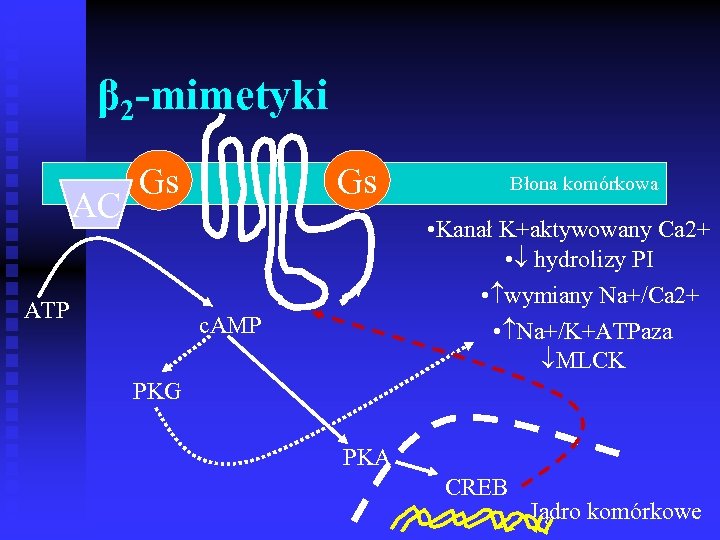 β 2 -mimetyki AC Gs ATP Gs Błona komórkowa • Kanał K+aktywowany Ca 2+ • hydrolizy PI • wymiany Na+/Ca 2+ • Na+/K+ATPaza MLCK c. AMP PKG PKA CREB Jądro komórkowe
β 2 -mimetyki AC Gs ATP Gs Błona komórkowa • Kanał K+aktywowany Ca 2+ • hydrolizy PI • wymiany Na+/Ca 2+ • Na+/K+ATPaza MLCK c. AMP PKG PKA CREB Jądro komórkowe
 β 2 -mimetyki n Krótkodziałające (4 -6 h) salbutamol u fenoterol u terbutalina u n Długodziałające (ok. 12 h) formoterol u salmeterol u bambuterol u • Krótkodziałające – w razie duszności • Długodziałające – zapobieganie dusznościom nocnym i powysiłkowym
β 2 -mimetyki n Krótkodziałające (4 -6 h) salbutamol u fenoterol u terbutalina u n Długodziałające (ok. 12 h) formoterol u salmeterol u bambuterol u • Krótkodziałające – w razie duszności • Długodziałające – zapobieganie dusznościom nocnym i powysiłkowym
 Krótkodziałające β 2 -mimetyki w leczeniu astmy oskrzelowej (2) n n Niekontrolowane stosowanie zwiększających się dawek krótkodziałających β 2 -mimetyków wziewnych może prowadzić do zaburzeń metabolicznych i kardiologicznych Nadużywanie leków z tej grupy może powodować liczby zgonów w wyniku astmy Garret J, Thorax 1995 Wg GINA powinny być zalecane do stosowania tylko w razie duszności Wzrost zapotrzebowania w ciągu doby na ww. leki może świadczyć o utracie kontroli astmy
Krótkodziałające β 2 -mimetyki w leczeniu astmy oskrzelowej (2) n n Niekontrolowane stosowanie zwiększających się dawek krótkodziałających β 2 -mimetyków wziewnych może prowadzić do zaburzeń metabolicznych i kardiologicznych Nadużywanie leków z tej grupy może powodować liczby zgonów w wyniku astmy Garret J, Thorax 1995 Wg GINA powinny być zalecane do stosowania tylko w razie duszności Wzrost zapotrzebowania w ciągu doby na ww. leki może świadczyć o utracie kontroli astmy
 β 2 -mimetyki n Działania poza układem oddechowym u HR u Zaburzenia rytmu serca u Drżenie mięśni szkieletowych u p. O 2 u K+ u WKT i CK-MB frakcji wyrzutowej u frakcji HDL u
β 2 -mimetyki n Działania poza układem oddechowym u HR u Zaburzenia rytmu serca u Drżenie mięśni szkieletowych u p. O 2 u K+ u WKT i CK-MB frakcji wyrzutowej u frakcji HDL u
 Synergizm działania kortykosteroidów i β 2 -mimetyków na poziomie komórkowymi i klinicznym n n Wykazano korzystny wpływ CS na liczbę i funkcję β 2 Rp Mak J, Am J Physiol 1995 Uruchomienie kinaz białkowych przez β 2 -mimetyki, które powodują „priming” Rp dla CS oraz modulowanie wewnątrzjądrowej czynności CS Barnes P, Eur Allergy Clin Immunol 2001 n n dawki CS podczas stosowania długodziałającego β 2 mimetyku Dołączenie długodziałającego β 2 -mimetyku wziewnego w znacznym stopniu poprawia kontrolę astmy niż zwiększenie nawet 2 x dawki inh. CS (kat A) Greening AP 1994; Woolcook A 1996; Pawels RA 1997
Synergizm działania kortykosteroidów i β 2 -mimetyków na poziomie komórkowymi i klinicznym n n Wykazano korzystny wpływ CS na liczbę i funkcję β 2 Rp Mak J, Am J Physiol 1995 Uruchomienie kinaz białkowych przez β 2 -mimetyki, które powodują „priming” Rp dla CS oraz modulowanie wewnątrzjądrowej czynności CS Barnes P, Eur Allergy Clin Immunol 2001 n n dawki CS podczas stosowania długodziałającego β 2 mimetyku Dołączenie długodziałającego β 2 -mimetyku wziewnego w znacznym stopniu poprawia kontrolę astmy niż zwiększenie nawet 2 x dawki inh. CS (kat A) Greening AP 1994; Woolcook A 1996; Pawels RA 1997
 Metyloksantyny n n n n Rozkurcz mięśni gładkich Poprawa klirensu śluzowo-rzęskowego Zmniejszenie obrzęku błony śluzowej Stymulacja ośrodka oddechowego Zwiększenie pracy mięśni oddechowych Mała rozpiętość terapeutyczna dawek (pożądane stężenie w surowicy w trakcie przewlekłego leczenia 515 g/ml) Dość częste działania niepożądane Dołączanie teofiliny do CSinh jest mniej skuteczne niż dołączenie długodziałających β 2 -mimetyków (kat A) Wilson AJ, Cochrane Data Base Syst. Rev, 2000
Metyloksantyny n n n n Rozkurcz mięśni gładkich Poprawa klirensu śluzowo-rzęskowego Zmniejszenie obrzęku błony śluzowej Stymulacja ośrodka oddechowego Zwiększenie pracy mięśni oddechowych Mała rozpiętość terapeutyczna dawek (pożądane stężenie w surowicy w trakcie przewlekłego leczenia 515 g/ml) Dość częste działania niepożądane Dołączanie teofiliny do CSinh jest mniej skuteczne niż dołączenie długodziałających β 2 -mimetyków (kat A) Wilson AJ, Cochrane Data Base Syst. Rev, 2000
 Metyloksantyny n Immunomodulujące działanie teofiliny Poprzez hamowanie PDE IV - c. AMP i c. GMP u Poprzez blokadę receptorów adenozynowych u Poprzez zahamowanie napływu jonów Ca 2+ u Ujawnia się przy stężeniach 5 -10 g/ml w surowicy u Polega prawdopodobnie na hamowaniu proliferacji komórek jednojadrzastych i uwalniania cytokin przez limfocyty T u
Metyloksantyny n Immunomodulujące działanie teofiliny Poprzez hamowanie PDE IV - c. AMP i c. GMP u Poprzez blokadę receptorów adenozynowych u Poprzez zahamowanie napływu jonów Ca 2+ u Ujawnia się przy stężeniach 5 -10 g/ml w surowicy u Polega prawdopodobnie na hamowaniu proliferacji komórek jednojadrzastych i uwalniania cytokin przez limfocyty T u
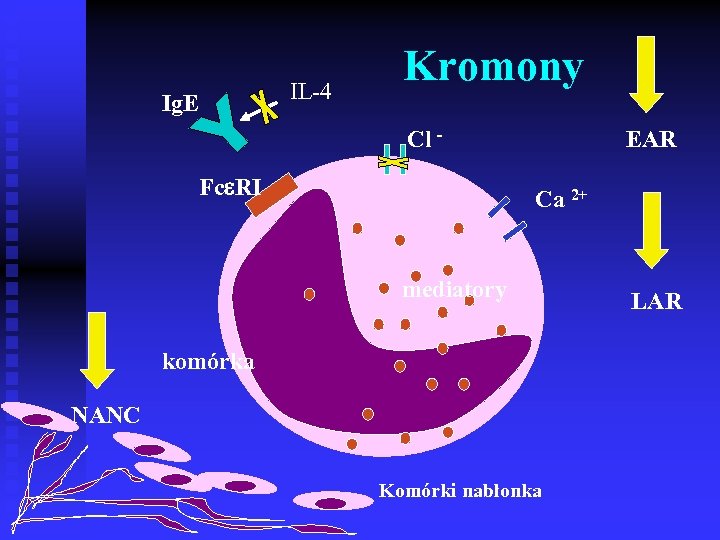 IL-4 Ig. E Kromony EAR Cl Fc RI Ca 2+ mediatory komórka NANC Komórki nabłonka LAR
IL-4 Ig. E Kromony EAR Cl Fc RI Ca 2+ mediatory komórka NANC Komórki nabłonka LAR
 Wskazania do stosowania kromonów n n n n astma oskrzelowa lekka i umiarkowana astma atopowa u osób młodych i dzieci astma prowokowana wysiłkiem, zimnym powietrzem oraz innymi niespecyficznymi czynnikami przewidywany kontakt z potencjalnym alergenem w leczeniu skojarzonym z kortykosteroidami wziewnymi w celu zmniejszenia ich dawek pyłkowica, sezonowy i całoroczny alergiczny nieżyt nosa, alergiczne zapalenie spojówek, niektóre postacie alergii pokarmowej cough variant asthma – zespół Corrao (Wykazano p-kaszlowy efekt NS, zwłaszcza po dodaniu go do leku rozkurczającego oskrzela, natomiast nie ma takiego efektu jeśli dodamy go leczonym inh. CS Cherniack, Chest 1990)
Wskazania do stosowania kromonów n n n n astma oskrzelowa lekka i umiarkowana astma atopowa u osób młodych i dzieci astma prowokowana wysiłkiem, zimnym powietrzem oraz innymi niespecyficznymi czynnikami przewidywany kontakt z potencjalnym alergenem w leczeniu skojarzonym z kortykosteroidami wziewnymi w celu zmniejszenia ich dawek pyłkowica, sezonowy i całoroczny alergiczny nieżyt nosa, alergiczne zapalenie spojówek, niektóre postacie alergii pokarmowej cough variant asthma – zespół Corrao (Wykazano p-kaszlowy efekt NS, zwłaszcza po dodaniu go do leku rozkurczającego oskrzela, natomiast nie ma takiego efektu jeśli dodamy go leczonym inh. CS Cherniack, Chest 1990)
 Znaczenie kromonów w leczeniu astmy n n Mechanizmy działania kromonów nie są wystarczająco poznane, aby przewidzieć, którzy chorzy skorzystają ze stosowania tych leków; w celu określenia ich skuteczności u konkretnego chorego trzeba je stosować przez 4 – 6 tygodni Znalazły zastosowanie jako leki uzupełniające w terapii zapalenia alergicznego u dorosłych GINA 2005 W badaniach klinicznych : obserwowano nasilenia objawów, poprawę czynności płuc, nadreaktywnosci oskrzeli ale mniejszą skuteczność kromonów niż inh. CS (kat B) Szefler SJ, J Allergy Clin Immunol 1998 Znaczenie kromonów w przewlekłym leczeniu astmy u dzieci (zwłaszcza w wieku przedszkolnym) jest niewielkie – metaanaliza 22 badań z grupa kontrolną wykazała, że w przewlekłym leczeniu astmy u dzieci DSCG nie ma znamiennej przewagi nad placebo (kat A) Tasche, Thorax 2000; GINA 2002
Znaczenie kromonów w leczeniu astmy n n Mechanizmy działania kromonów nie są wystarczająco poznane, aby przewidzieć, którzy chorzy skorzystają ze stosowania tych leków; w celu określenia ich skuteczności u konkretnego chorego trzeba je stosować przez 4 – 6 tygodni Znalazły zastosowanie jako leki uzupełniające w terapii zapalenia alergicznego u dorosłych GINA 2005 W badaniach klinicznych : obserwowano nasilenia objawów, poprawę czynności płuc, nadreaktywnosci oskrzeli ale mniejszą skuteczność kromonów niż inh. CS (kat B) Szefler SJ, J Allergy Clin Immunol 1998 Znaczenie kromonów w przewlekłym leczeniu astmy u dzieci (zwłaszcza w wieku przedszkolnym) jest niewielkie – metaanaliza 22 badań z grupa kontrolną wykazała, że w przewlekłym leczeniu astmy u dzieci DSCG nie ma znamiennej przewagi nad placebo (kat A) Tasche, Thorax 2000; GINA 2002
 Cholinolityki n n n Bromek ipratropium (8 h) 20 g/dawkę Bromek tiotropium (24 h) SPIRIVA 18 g/dawkę Blokują nieselektywnie rp muskarynowe M 2 i M 3 znosząc biologiczne działanie ACh Działają addycyjnie z 2 -mimetykami (kat B) – dodanie do 2 -mimetyków przynoszą niewielką poprawę w zakresie czynności płuc i ryzyko hospitalizacji Rodrigo G, Am J Med. 1999 Są alternatywnym leczeniem u chorych, którzy nie tolerują 2 -mimetyków
Cholinolityki n n n Bromek ipratropium (8 h) 20 g/dawkę Bromek tiotropium (24 h) SPIRIVA 18 g/dawkę Blokują nieselektywnie rp muskarynowe M 2 i M 3 znosząc biologiczne działanie ACh Działają addycyjnie z 2 -mimetykami (kat B) – dodanie do 2 -mimetyków przynoszą niewielką poprawę w zakresie czynności płuc i ryzyko hospitalizacji Rodrigo G, Am J Med. 1999 Są alternatywnym leczeniem u chorych, którzy nie tolerują 2 -mimetyków
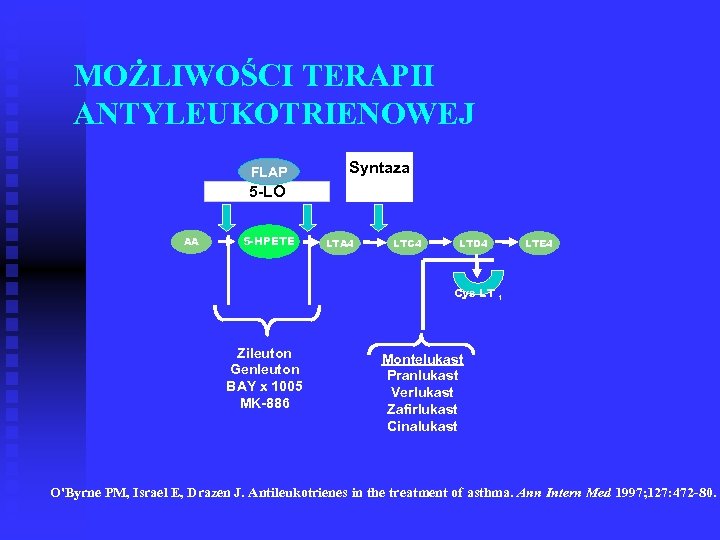 MOŻLIWOŚCI TERAPII ANTYLEUKOTRIENOWEJ FLAP 5 -LO AA 5 -HPETE Syntaza LTC 4 LTA 4 LTC 4 LTD 4 Cys LT Zileuton Genleuton BAY x 1005 MK-886 LTE 4 1 Montelukast Pranlukast Verlukast Zafirlukast Cinalukast O'Byrne PM, Israel E, Drazen J. Antileukotrienes in the treatment of asthma. Ann Intern Med 1997; 127: 472 -80.
MOŻLIWOŚCI TERAPII ANTYLEUKOTRIENOWEJ FLAP 5 -LO AA 5 -HPETE Syntaza LTC 4 LTA 4 LTC 4 LTD 4 Cys LT Zileuton Genleuton BAY x 1005 MK-886 LTE 4 1 Montelukast Pranlukast Verlukast Zafirlukast Cinalukast O'Byrne PM, Israel E, Drazen J. Antileukotrienes in the treatment of asthma. Ann Intern Med 1997; 127: 472 -80.
 Nowe możliwości terapeutyczne n n n Nowe wziewne kortykosteroidy - ciclesonid Antagoniści mediatorów lipidowych: PAF, TXA 2, PGD 2 Analogi PGE 2 Przeciwciała monoklonalne u p-cytokinowe u p-cząsteczkom adhezyjnym u anty-Ig. E (Xolair – omalizumab) Inhibitory proteaz u Inhibitory PDE IV: roflumilast, rolipram, ariflo Antagoniści NANC
Nowe możliwości terapeutyczne n n n Nowe wziewne kortykosteroidy - ciclesonid Antagoniści mediatorów lipidowych: PAF, TXA 2, PGD 2 Analogi PGE 2 Przeciwciała monoklonalne u p-cytokinowe u p-cząsteczkom adhezyjnym u anty-Ig. E (Xolair – omalizumab) Inhibitory proteaz u Inhibitory PDE IV: roflumilast, rolipram, ariflo Antagoniści NANC
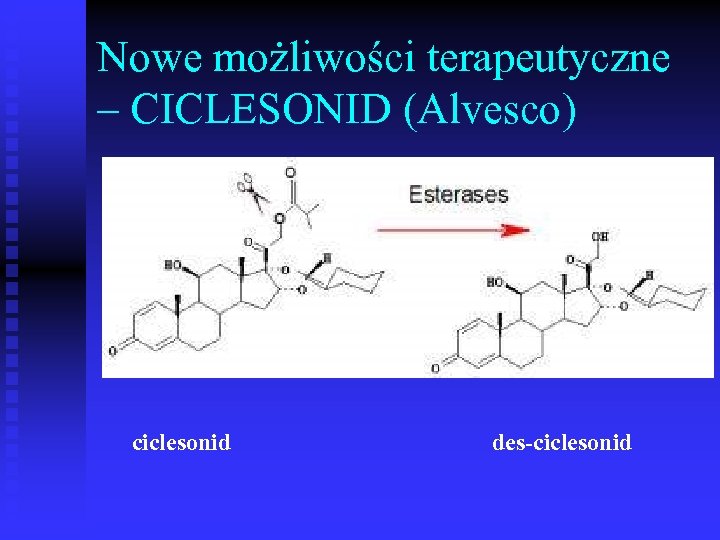 Nowe możliwości terapeutyczne – CICLESONID (Alvesco) ciclesonid des-ciclesonid
Nowe możliwości terapeutyczne – CICLESONID (Alvesco) ciclesonid des-ciclesonid
 Nowe możliwości terapeutyczne CICLESONID niehalogenowany inh. CS n uaktywniany w miejscu zapalenia do bardziej aktywnego metabolitu, przez lokalne esterazy (po czym jego powinowactwo do Rp rośnie 100 x) n bardziej skuteczny n mniej miejscowych działań niepożądanych n Kanniess F et al. Pulm Pharm Ther 2001; 14, 2, 141 -147 Postma DS. et al. Eur Respir J 2001; 17, 6, 1083 -1088
Nowe możliwości terapeutyczne CICLESONID niehalogenowany inh. CS n uaktywniany w miejscu zapalenia do bardziej aktywnego metabolitu, przez lokalne esterazy (po czym jego powinowactwo do Rp rośnie 100 x) n bardziej skuteczny n mniej miejscowych działań niepożądanych n Kanniess F et al. Pulm Pharm Ther 2001; 14, 2, 141 -147 Postma DS. et al. Eur Respir J 2001; 17, 6, 1083 -1088
 Nowe możliwości terapeutyczne anty-Ig. E (Xolair – omalizumab) n n n n Rekombinowane, humanizowane, monoklonalne przeciwciało przeciwko Ig. E Łączy się z wolną Ig. E, nie łączy się z Ig. A i Ig. G Nie łączy się z komórkami Blokuje wiązanie Ig. E do Fc RI Hamuje degranulację komórki po prowokacji alergenowej Powoduje zależne od dawki obniżenie Ig. E Droga podania sc (u chorych na astmę ciężką) kat B Dotychczas stosowane dawki u 5 - 30 g/ kg m. c. / IU/ml Ig. E
Nowe możliwości terapeutyczne anty-Ig. E (Xolair – omalizumab) n n n n Rekombinowane, humanizowane, monoklonalne przeciwciało przeciwko Ig. E Łączy się z wolną Ig. E, nie łączy się z Ig. A i Ig. G Nie łączy się z komórkami Blokuje wiązanie Ig. E do Fc RI Hamuje degranulację komórki po prowokacji alergenowej Powoduje zależne od dawki obniżenie Ig. E Droga podania sc (u chorych na astmę ciężką) kat B Dotychczas stosowane dawki u 5 - 30 g/ kg m. c. / IU/ml Ig. E
 Ocena i monitorowanie ciężkości oraz kontroli przebiegu astmy Występowanie objawów ( kaszel, świszczący oddech, duszność) n Występowanie objawów nocnych n Zużycie krótkodziałających β 2 -mimetyków n Badania czynnościowe układu oddechowego (m. in. PEF, PEFR) n GINA: NHLBI/WHO, 2005
Ocena i monitorowanie ciężkości oraz kontroli przebiegu astmy Występowanie objawów ( kaszel, świszczący oddech, duszność) n Występowanie objawów nocnych n Zużycie krótkodziałających β 2 -mimetyków n Badania czynnościowe układu oddechowego (m. in. PEF, PEFR) n GINA: NHLBI/WHO, 2005
 Podawanie leków w nebulizacji dyszowy ultradźwiekowy Nebulizator Cecha Zasada działania Sprężony gaz Fala akustyczna Wielkość cząsteczek 2, 5 -4 m 3 -3, 5 m Parowanie i ochłodzenie tak nie aerozolu Destabilizacja cząsteczki nie tak leku §Nie zaleca się stosowania nebulizatorów w leczeniu przewlekłym, ze względu na cenę, czas inhalacji oraz nieprecyzyjne odmierzanie dawki (poza urządzeniami wyposażonymi w dozymetr)
Podawanie leków w nebulizacji dyszowy ultradźwiekowy Nebulizator Cecha Zasada działania Sprężony gaz Fala akustyczna Wielkość cząsteczek 2, 5 -4 m 3 -3, 5 m Parowanie i ochłodzenie tak nie aerozolu Destabilizacja cząsteczki nie tak leku §Nie zaleca się stosowania nebulizatorów w leczeniu przewlekłym, ze względu na cenę, czas inhalacji oraz nieprecyzyjne odmierzanie dawki (poza urządzeniami wyposażonymi w dozymetr)
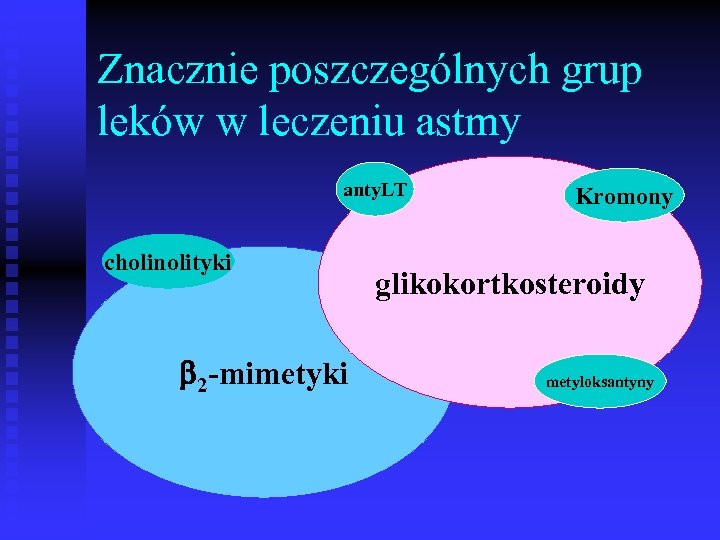 Znacznie poszczególnych grup leków w leczeniu astmy anty. LT cholinolityki 2 -mimetyki Kromony glikokortkosteroidy metyloksantyny
Znacznie poszczególnych grup leków w leczeniu astmy anty. LT cholinolityki 2 -mimetyki Kromony glikokortkosteroidy metyloksantyny


