40d63a57050d9945bddfeb9522a2a908.ppt
- Количество слайдов: 152

AŞILAR Prof. Dr. Emre Alhan

Bağışıklamanın Hedefleri l Uzun vadede hastalığın dünya yüzünden silinmesi l Kısa vadede kişiler veya gruplarda hastalıkların ortaya çıkmasını önlenmesi
Hedef Grupları l Bebekler l Çocuklar l Adölesanlar l Erişkinler
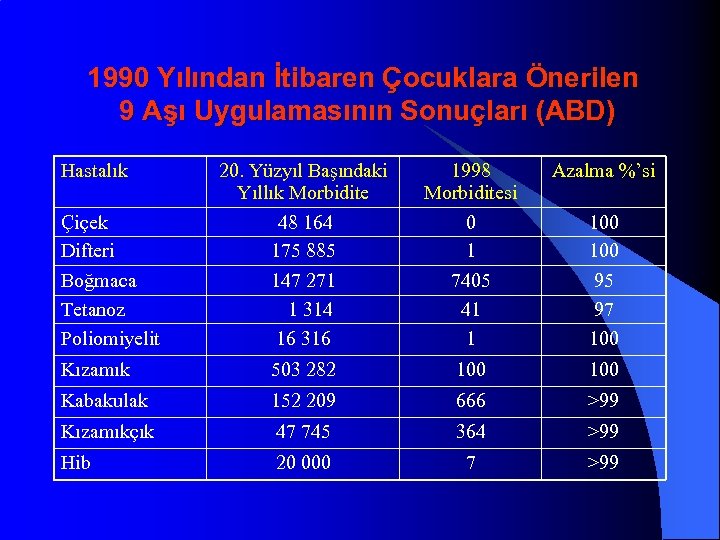
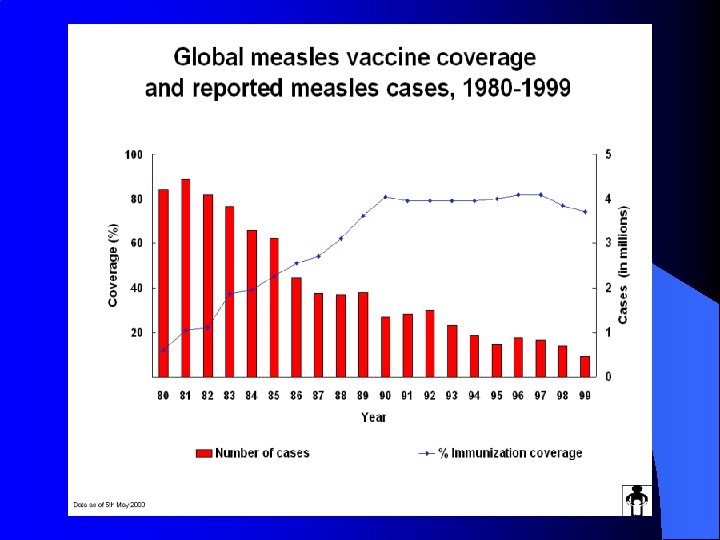
1990 Yılından İtibaren Çocuklara Önerilen 9 Aşı Uygulamasının Sonuçları (ABD) Hastalık 20. Yüzyıl Başındaki Yıllık Morbidite 1998 Morbiditesi Azalma %’si Çiçek Difteri Boğmaca Tetanoz Poliomiyelit 48 164 175 885 147 271 1 314 16 316 0 1 7405 41 1 100 95 97 100 Kızamık 503 282 100 Kabakulak 152 209 666 >99 Kızamıkçık 47 745 364 >99 Hib 20 000 7 >99

Hastaların ve Ebeveynlerin Bilgilendirilmesi 1) Aşı kayıtları - Aşı üreticisi, seri no, uygulama tarihi - Aşıyı yapan sağlık görevlisinin adı, adresi - Aşı Bilgilendirme Broşürü baskı ve verilme tarihi - Uygulama yeri (İM, İV, SC, PO) - Son kullanma tarihi 2) Riskin Bildirilmesi

Aktif Bağışıklama l Aktif Bağışıklama: Bir insanda bir insanda gelecekte doğal olarak karşılabilecek hastalık etkenlerine karşı immünolojik savunmanın geliştirilmesi • Bu immunolojik cevap ile (antitoksin, anti-invazif veya nötralizan aktivite, v. b. ) hümoral ve hücresel immünite oluşturulur

Aktif Bağışıklama l Aktif Bağışıklama: Doğal enfeksiyonu taklit eden, ancak uygulandığı kişi açısından hiç risk getirmeyen ya da çok az riskli olan bir bağışıklık yanıtını oluşturmak üzere, bir mikroorganizmanın tümünün ya da bir bölümünün ya da mikroorganizmanın değiştirilmiş bir ürününün (toksoid, saflaştırılmış ya da gen mühendisliğiyle üretilen bir antijen) uygulanmasıdır.

Pasif Bağışıklama l Pasif Bağışıklama: Hastalık etkenine maruz kalmış kişilere, önceden hazırlanmış insan veya hayvan antikorlarının verilmesi

Bağışıklama l Bağışıklık oluşturan bazı maddeler bir hastalığa karşı yaşam boyu koruma sağlayabilirken bazıları kısmi koruma sağlar; bazı aşıların da düzenli olarak yeniden uygulanmasına gerek vardır.

Aşılar l Canlı aşılar (zayıflatılmış, atenüe) l Ölü aşılar (inaktif)

Bağışıklayıcı Antijenler l Aktif Bağışıklayıcı Antijenler l Süspansiyon Sıvısı - Steril sıvı - Doku kültürü sıvısı (yumurta antijenleri, v. b) • Koruyucu, stabize ediciler ve antibiyotikler - Tiemersol; Neomycin, Streptomycin • Adjuvanlar - Aliminyum tuzu

Aşıların Taşınması ve Depolanması l OPV, Kızamık, Suçiçeği ısı artışına duyarlıdır 0 -4 Cº • Difteri, Tetanoz, Hib; Hepatit A, Hepatit B ve İnfluenza dondurulmamalıdır 2 -8 Cº SOĞUK ZİNCİR

Aşıların Taşınması ve Depolanmasında Alınması Gereken Önlemler l Görevliler • Buzdolabı (termometre, izlem kartları, raflar) • Aşı miadları • Kontaminasyon • Prospektüs bilgilerine dikkat

Aşılama Yerleri l Oral (PO) Subcutan (SC) l İntramuskuler (İM) l l İntradermal (İD) üst uyluk anterolateral, deltoid ön kol volar yüz Farklı enjektörlerle farklı ekstremitelere
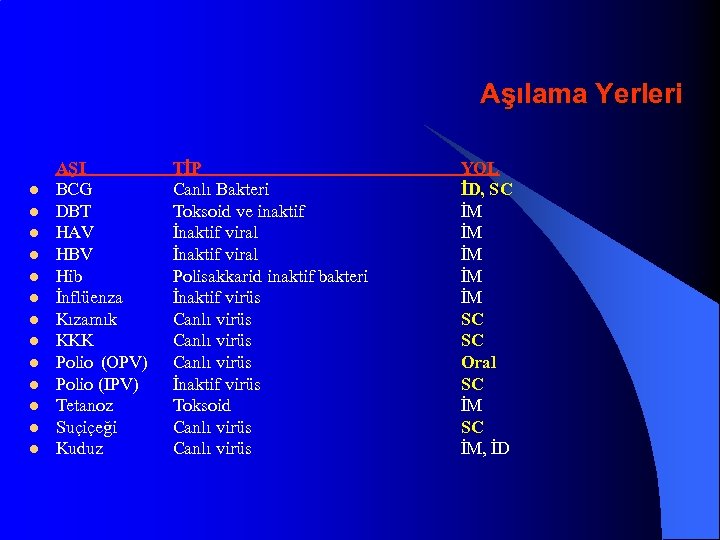
Aşılama Yerleri l l l l AŞI BCG DBT HAV HBV Hib İnflüenza Kızamık KKK Polio (OPV) Polio (IPV) Tetanoz Suçiçeği Kuduz TİP Canlı Bakteri Toksoid ve inaktif İnaktif viral Polisakkarid inaktif bakteri İnaktif virüs Canlı virüs İnaktif virüs Toksoid Canlı virüs YOL İD, SC İM İM İM SC SC Oral SC İM, İD
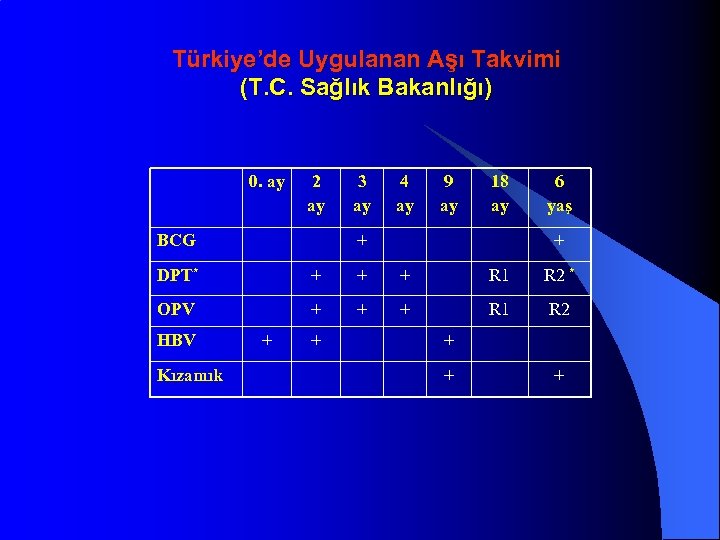
Türkiye’de Uygulanan Aşı Takvimi (T. C. Sağlık Bakanlığı) 0. ay 2 ay BCG 3 ay 4 ay 9 ay 18 ay + 6 yaş + DPT* + + + R 1 R 2 * OPV + + + R 1 R 2 HBV Kızamık + + +
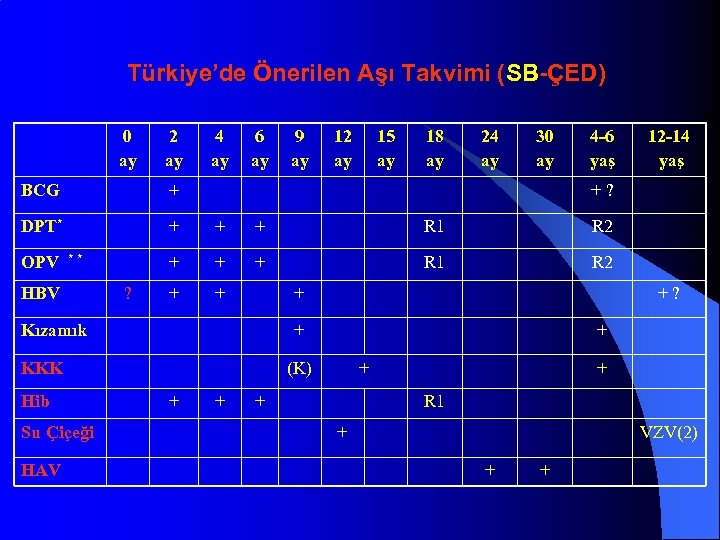
Türkiye’de Önerilen Aşı Takvimi (SB-ÇED) 0 ay 2 ay 4 ay 6 ay 9 ay 12 ay 15 ay 18 ay 24 ay 30 ay 4 -6 yaş BCG + DPT* + + + R 1 R 2 OPV * * + + + R 1 R 2 + + 12 -14 yaş HBV ? + Kızamık + KKK Hib Su Çiçeği HAV +? + (K) + + + R 1 + VZV(2) + +

Aşı Ürünlerinin Birbirinin Yerine Kullanılması ?

Çok sayıda Aşının aynı anda Yapılması ?

Atlanmış Aşı Uygulamaları ?

Kısa süre önce İmmünglobülin uygulanmış Kişiler ?

Aşı Güvenirliliği ve Kontrendikasyonlar ?

Aşı Güvenirliliği ve Kontrendikasyonlar İstenmeyen Olaylar Lokal Reaksiyonlar Sistemik Reaksiyonlar Alerjik – Anafilaktik Reaksiyonlar Yumurta ile İlişkili antijenlere bağlı reaksiyonlar Civa içeren aşılardan sonra bazı kişilerde görülen civa duyarlılığı, Antibiyotiğe bağlı Reaksiyonlar Enfeksiyon etkeni de dahil olmak üzere, aşının diğer bileşenlerine karşı olan reaksiyonlar Kontrendikasyonlar Canlı virüs aşıları immün yetmezliği olanlara ve gebelere yapılmamalıdır

Aşı Kontrendikasyonu ile İlgili Yanlış Düşünceler Sağlıklı bir çocukta hafif ateşli hastalık veya ishal Hastalıkların nekahat dönemi Antimikrobik tedavi alıyor olmak Prematürite Anne veya evde temasta bulunduğu bir kişide gebelik Kısa süre önce bir enfeksiyon hastalığına maruz kalmak Emzirme Özgül olmayan alerji veya akrabalarda alerji öyküsü Neomisin ve streptomisin dışında penisilin veya diğer antibiyotiklere karşı alerji bulunması Ailede konvülziyon öyküsü bulunması Ailede aşıdan sonra istenmeyen olay meydana gelmesi Malnütrisyon

Prematürelerin Aşılanması ?

İmmünsüpresyonda Aşılama ?

Kaçırılmış Fırsatlar ?

Hastane Personeli ? Kızamıkçık Kabakulak Hepatit B İnfluenza Hepatit A Tbc

BCG Aşısı 1906 – 1919’da Calmette ve patojen bovin tipi tüberküloz basilinin virulansını giderdikten sonra canlı bir aşı olarak geliştirmişlerdir. 1921 yılında BCG aşısı olarak uygulanmaya başlanmıştır.

BCG l DSÖ, BCG aşısını çocukluk çağı immünizasyon programının bir parçası olarak önermektedir l Aşı etkinliği % 0 – 80 arasında değişir. l BCG aşısının, TB hastalığının tüm formlarından koruma yüzdesi %50 iken, miliyer TB ve menenjit TB gibi TB’un dissemine formlarından koruma yüzdesi yaklaşık %80’dir. l Aşı, basilin primer enfeksiyondan sonra hematojen yayılımını önler

BCG Aşısı l BCG aşısı sol deltoid adaleye 0. 1 ml intradermal uygulanır. l Aşı uygulanmasına 2 ayda başlanır. l Aşı etkinliği için PPD testi 8 – 12 hafta sonra değerlendirilir. l İlköğretimin 1. sınıfında 1 aşı skarı olan çocuklara 2. yapılır. l Aşı skarı olmayan çocuklara PPD kontrolü ile aşı uygulaması yapılmalıdır. l BCG aşısına bağlı koltuk altı süpüre veya nonsüpüre lenfadenit gelişen hastalarda spesifik tedavi verilmez. doz aşı

Difteri Aşısı l Difteri toksoidinden elde edilen bir aşıdır. l Her doz aşı standard 10 – 20 Lf (flokülasyon) difteri (D) içerir. toksoidi Yedi yaş üzerinde ve erişkin aşılamasında 2 Lf difteri (d) içeren aşı kullanılır. toksini l l 2 ay ile 6 yaş arasındaki çocuklara uygulanır. l Enfeksiyonun şiddeti yaş arttıkça azaldığından 7 yaş erişkin tipi aşı önerilir. l Hastalığı geçirenlerde immünite gelişmediğinden mutlak aşılanmalıdır. l Aşının koruyuculuğu >% 85 – <%100 arasında değişir. üzerine

Boğmaca Aşısı l Tam hücre aşısı (Whole cell) (w. B) kimyasal olarak inaktive edilmiş tüm bakteriyel hücreden elde edilir l Boğmaca aşısının koruyuculuğu % 70 - 90‘dır l Tam hücre aşısından sonra oluşan yan etkiler nedeniyle bugün bakterinin selektif immünojenik proteinlerinin pürifiye edilmesi ile asellüler boğmaca (a. B) aşıları klinik kullanıma sunulmuştur

Tam Hücre Boğmaca Aşısısından Sonra Görülen Yan Etkiler I- Lokal yan etkiler: Eritem, endürasyon, ağrı II- Sistemik reaksiyonlar: a) Hafif ve orta derecedeki sistemik reaksiyonlar: l l l Aşıdan sonra ilk 12 – 24 saatte ortaya çıkan 380 C’nin üzerinde ancak 40. 5 0 C ‘nin altındaki ateş, Uyku hali, Huzursuzluk, Bulantı ve kusma, İştahsızlık

b) Ağır sistemik reaksiyonlar: l l l Persistan ağlama (3 saatin üzerinde) ( ilk 48 saatte ortaya çıkan) Ateş ( >40. 5 0 C) ( ilk 48 saatte ortaya çıkan) Kollaps (hipotonik, hiporesponsif atak) ya da şok benzeri durum ( ilk 48 saatte ortaya çıkan) Konvülsiyon (ilk 3 günde görülen febril, afebril konvülsiyon) Akut ensefalopati ( aşı yapılmasını takiben ilk 7 gün içinde) c) Boğmaca aşısı için mutlak kontrendikasyonlar (w. B+a. B): l l Anaflaktik reaksiyon ( aşının herhangibir komponentine karşı) Aşı sonrası ilk 7 günde ortaya çıkan ensefalopati

Boğmaca Aşısı l Ağır sistemik reaksiyonlar tam hücre aşıları için mutlak kontrendikasyondur. Bu durumlarda asellüler aşılar dikkatli olarak kullanılmalıdır l Boğmaca aşısı için mutlak kontrendikasyon varsa yada nörolojik rahatsızlığı olan ve konvülsiyon geçiren çocuklar için DT aşısı kullanılır

Tetanoz Aşısı l Tetanoz toksoidi tetanospazminin formaldehit ile muamele edilmesi ile oluşur l Standart tetanoz aşısı 10 Lf ünitesi olarak belirlenir. l Aşı standart olarak doz başına 0. 5 ml olarak IM yapılır. l Aşılama 2. ayda başlar. Son dozdan sonra her 10 yılda bir tekrarlanır l Aşının koruyuculuğu %95’dir l Tetanoz enfeksiyonu geçirenler hemen aşılama programına alınmalıdır

Tetanoz Aşısına Karşı Oluşan Reaksiyonlar l Minör ve lokal reaksiyonlar l eritem, l endurasyon, l hassasiyet l Nadir görülenler l jeneralize ürtiker, l anaflaksi, l nörolojik komplikasyonlar, l periferik nöropati

Yaralanmalarda Tetanoz Aşısı ve Tetanoz İmmünglobulin uygulaması: Daha Önceden Yapılmış Tetanoz Aşısı Temiz Küçük Yara Diğer Yaralanmalar Sayı Son dozdan sonra geçen yıl Tetanoz aşısı TIG Tetanoz aşısı 3 <5 - ≥ 3 5 – 10 - - + - ≥ 3 > 10 + - + - + + ≤ 2 ? - - TIG: tetanoz hiperimmunglobulin Diğer yaralanmalar: Kir, dışkı, toprak ve tükrükle kontamine, delinme, kopma tipi yarala, mermi, ezilme, yanma ve donmayla ortaya çıkan yaralar

Poliomiyelit Aşıları l Oral canlı atenüe (zayıflatılmış) polio aşısı (OPV), Polio virus serotip I, III’ü kapsayan trivalan bir aşıdır l Aşının avantajları: – ucuz olması, uygulama kolaylığı, aşı virusunun aynı tuvaleti kullanan kişilere bulaşması ve intestinal enfeksiyonu önlemesi, mukozal bağışıklığı uyarır l Aşının dezavantajları: – ilk aşılamalarda daha yüksek oranda ve 750. 000 dozda bir görülen paralitik hastalık l Aşının yukardaki dezavantajı nedeniyle inaktif polio virus (IPV) aşısı klinik kullanıma sunulmuştur

Poliomiyelit Aşıları l IPV uygulaması: – yetişkinlere, – immünyetmezliği olanlara, – aynı evde immün yetmezlikli bir hastası bulunan kişilere l OPV’de aşılamaya 2. ayda başlanır. l Ardışık şema uygulanacaksa 2. ve 4. aylarda IPV, 12 -18 aylar ve 4 -6 yaşta OPV uygulanır. l Aşının koruyuculuğu % 95’dir.

KIZAMIK-KIZAMIKÇIKKABAKULAK AŞISI

Kızamık - Komplikasyonlar % • İshal 8 • Otitis Media 7 • Pnömoni 6 • Ensefalit 0. 1 • Ölüm 0. 2 • Hospitalizasyon 18 • SSPE 5 -10 / milyon vaka
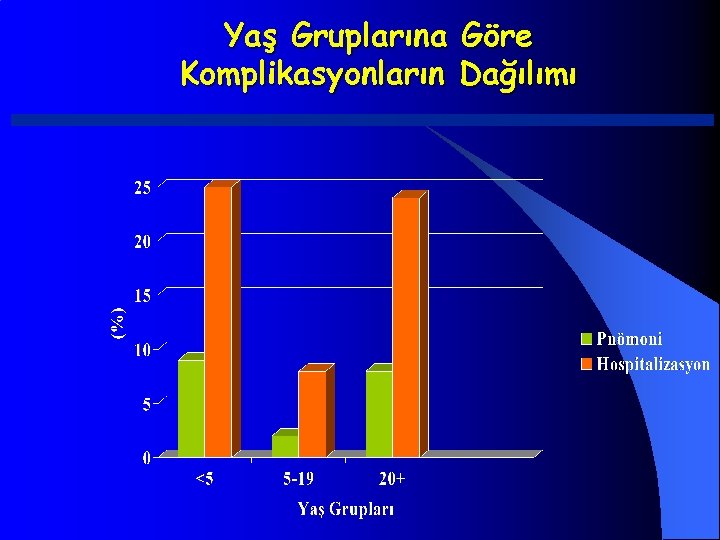
Yaş Gruplarına Göre Komplikasyonların Dağılımı

Kızamık Aşısı İçerik Canlı virüs aşısı Etkinlik %95 (%90 -98) Koruyuculuk Yaşam boyu Aşı şeması 2 doz

Kızamık Aşısına Cevapsızlık Aşılananların %2 -5’i 1. doza cevap vermez (Primer Aşı Yanıtsızlığı) Nedenleri; maternal antikorlar, soğuk zincir, aşı kayıtları, vb. 1. Doza cevap vermeyenlerin büyük bir çoğunluğu 2. doza cevap verir.

Kızamık (MMR) Aşısı Endikasyonları 9. ay (Gelişmekte olan ülkeler) > 12 ay olan tüm çocuklar Duyarlı olan tüm olan adölesanlar ve erişkinler

Kızamık- Kızamıkçık-Kabakulak Aşısı Kızamık aşısı için önerilen en düşük yaş; >12 ay 12. aydan önce yapılmış olan kızamık içeren aşılar 1. doz olarak kabul edilmemelidir 9. ayda aşılanan çocuklar 12. Aydan sonra tekrar aşılanmalıdırlar

2. Doz Kızamık Aşısı Amaç • 1. doza cevapsız olanların immünitesini sağlamak • Bazı kişilerde antikor seviyesini arttırmak (booster)

2. Doz Kızamık Aşısı Önerileri • 1. Doz KKK aşısı: 12 -15 ayda • 2. Doz KKK aşısı: 4 -6 yaş • 2. Doz 1. den > 4 hafta sonra verilebilir

Kızamık için Risk Altında Olan Erişkinler • Orta-Lise öğrencileri • Seyahat edenler • Sağlık Çalışanları
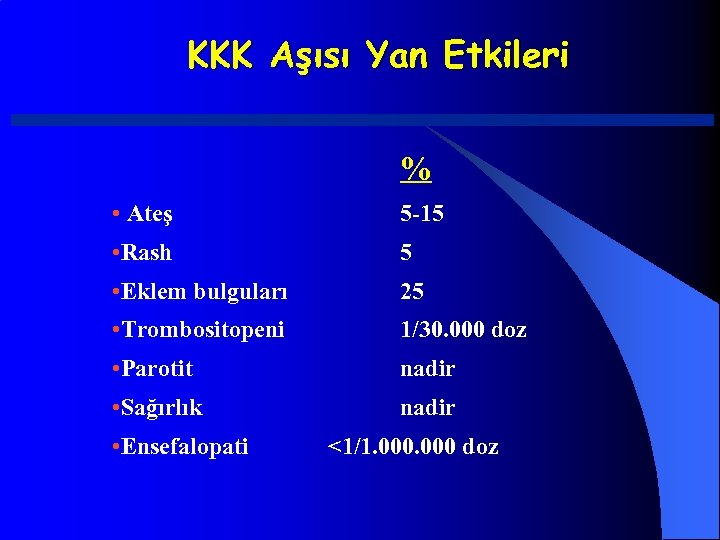
KKK Aşısı Yan Etkileri % • Ateş 5 -15 • Rash 5 • Eklem bulguları 25 • Trombositopeni 1/30. 000 doz • Parotit nadir • Sağırlık nadir • Ensefalopati <1/1. 000 doz

Kontrendikasyonlar Aşı ve aşı komponentlerine ağır allerjik reaksiyon öyküsü Gebelik İmmünosüpresyon Ağır akut hastalık Kan ve kan ürünleri tatbik edilmiş olması

İmmünglobülin veya Kan Ürünü Uygulaması ile KKK aşısı Arasında Geçmesi Önerilen Süre Tetanoz İmmünglobulin 3 ay Hepatit A/B profilaksisi 3 ay Kuduz profilaksisi 4 ay Kızamık profilaksisi 5 -6 ay Kan-eritrosit-plazma 3 -5 -8 ay İmmün eksiklik (İVİG) 8 ay İTP (İVİG) 8 -11 ay

PPD ve MMR aşısı PPD ve KKK’ı simultane yap Eğer KKK yapılmışsa PPD’i 4 hafta geciktir PPD’yi yap; okumaya geldiğinde aşıyı yap

Hepatit B Aşısı E. coli veya bir maya mantarı olan Saccharomyces cerevisiae genine bir plazmid aracılığı ile HBs. Ag'nini kodlayan "S" geni yerleştirilir. Maya hücresinin genetik yapısı içine yerleştirilen ve hücrenin replikasyonu ile üretilen HBs. Ag, iki aşamalı kromatografi yöntemi ile pürifeye edilerek aşı elde edilir. l 5 ile 40 g arasında değişen miktarlarda HBs. Ag içeren farklı ticari preparatlar, istenilen oranlarda serokonversiyon sağlar l

Hepatit B Aşısı l Üç doz aşı uygulandığında, koruyucu oranlarda antikor (anti-HBs >10 m. IU/m. L) oluşumu: sağlıklı yetişkinlerin %90'ında, l sağlıklı bebeklerin, çocukların ve adölesanların >%95 l HBs. Ag'nine karşı oluşan anti-HBs antikorları nötralizan antikorlardır l Primer aşılama 3 doz hepatit B aşısından oluşur l Primer aşılama bebek 18 aylık olana kadar tamamlanmalıdır l

Hepatit B Aşısı Birinci ve ikinci aşı dozları arasında en az bir ay, ikinci ve üçüncü aşı dozları arasında ise en az iki ay süre olmalıdır l Hepatit B aşısı duyarlı çocuk ve erişkinleri HBV enfeksiyonundan korumada %90 -95 oranında etkindir l Kitlesel aşılamada aşı öncesi ve sonrası serolojik testler yapılmaz l Birincil aşılamaya yanıt vermeyenlere 1 -3 dozluk yeni aşı şeması uygulanır l

Rekombinant Hepatit B Aşılaması ile En Sık Karşılan Yan Etkiler: 37. 7 o. C nin üzerinde ateş (%1 -6) l Enfeksiyon yerinde ağrı (%3 -29) l Allerjik reaksiyonlar (çok nadir) l Anafilaksi (1 / 600. 000 oranında) l

Perinatal Bulaşmayı Önlemek Için Önerilen Hepatit B Profilaksi Programı Hbs. Ag pozitif olduğu bilinen anneden doğan bebek Aşı ve HBIG Yaş l l Birinci Aşı Doğumda (12 saat içinde) HBIG Aşı Doğumda (12 saat içinde) İkinci Aşı 1 -2 ay Üçüncü Aşı 6 ay HBs. Ag bakılmamış anneden doğan bebekler Aşı ve HBIG Yaş Birinci Aşı Doğumda (12 saat içinde) l HBIG Anne HBs. Ag pozitif ise en kısa sürede (doğumdan sonra bir hafta içinde) l İkinci Aşı 1 -2 ay l Üçüncü Aşı 6 -18 ay l

Hepatit B Enfeksiyonu İçin Temas Sonrası Profilaksi Temasın tipi İmmünoprofilaksi l Kaza ile cilt veya mukoza yoluyla Aşılama + HBIG l Ev içi temas kronik taşıyıcı Aşılama l Ev içi temas akut vaka ile belirlenmiş Aşılama + HBIG l Kan teması, perinatal Aşılama + HBIG l Cinsel eşte akut enfeksiyon Aşılama + HBIG l Cinsel eş , kronik taşıyıcı Aşılama HBIG: Hepatit B immünglobülin

Haemophilus inluenzae Tip B Menenjiti Sorun mu? Prof. Dr. Emre Alhan Çukurova Üniversitesi

Tüm Dünyada yılda, < 5 yaş 350. 000 – 500. 000 çocuk H. influenza tip b infeksiyonu sonucu ölüyor.

Haemophilus influenzae tip b - ABD’de ve gelişmiş ülkelerde etkili aşının yaygın olarak kullanılmasından önce “prevaccination era”: - < 5 yaş çocuklarda bakteriyel menenjitlerin ve diğer invaziv bakteriyel hastalıkların en önemli nedeni - < 5 yaş çocukların, 1/200’ünde invaziv Hib hastalığı - Olguların 2/3’ü < 18 ay çocuklar

Haemophilus influenzae - Gram negatif kokobasil - Aerobik, fakültatif anerobik

Haemophilus influenzae tip b - Patogenez • Transplasental ve anne sütü kaynaklı antikorlar ilk 6 ay koruyucudur • İnvaziv infeksiyonların pik yaşı: 6 -24 ay • Yaş arttıkça sıklığı azalır, serokonversiyon oranı artar • > 5 yaş çocuklarda nadir
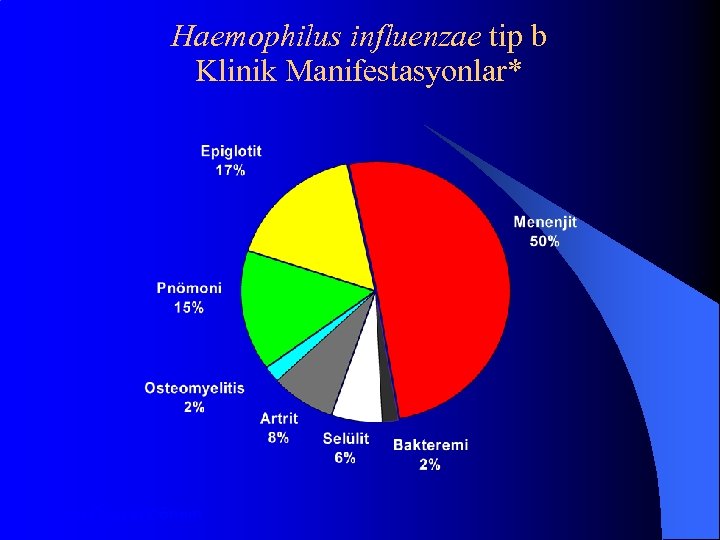
Haemophilus influenzae tip b Klinik Manifestasyonlar* *Aşı Öncesi Dönem

Haemophilus influenzae tip b Menenjiti l Menenjit olgularının yaklaşık %50 -65’inin nedeni l İşitme kaybı veya nörolojik sekel %15 -30 l Etkili antimikrobiyal tedaviye rağmen Vaka fatalite oranı %2 -5
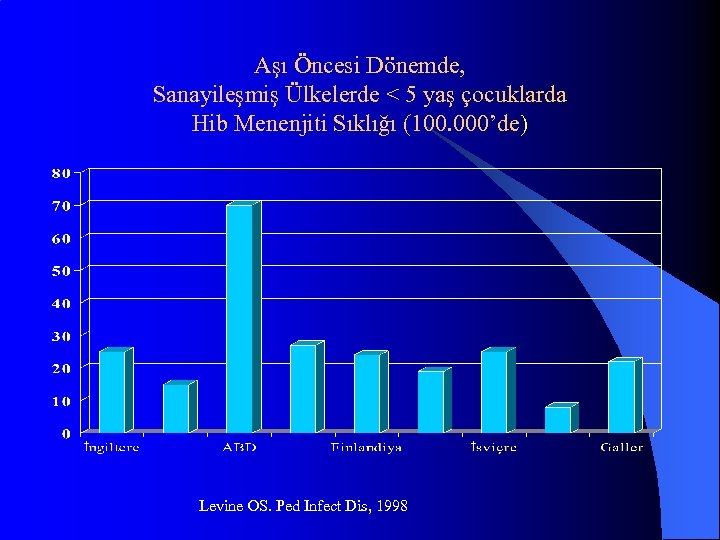
Aşı Öncesi Dönemde, Sanayileşmiş Ülkelerde < 5 yaş çocuklarda Hib Menenjiti Sıklığı (100. 000’de) Levine OS. Ped Infect Dis, 1998
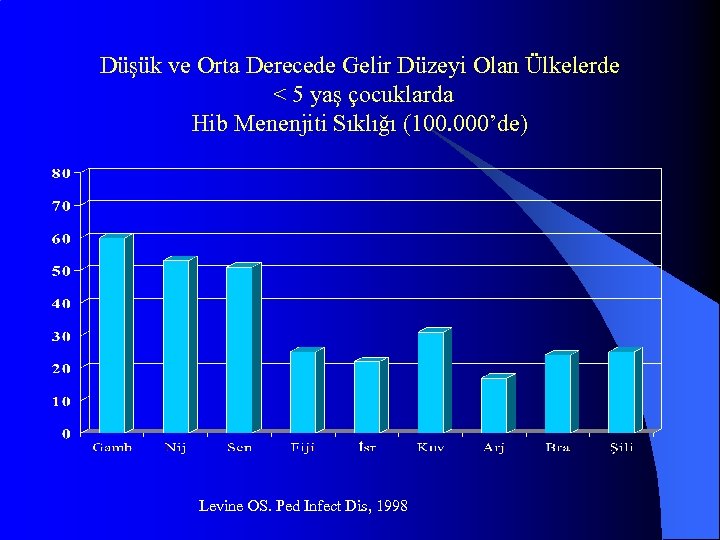
Düşük ve Orta Derecede Gelir Düzeyi Olan Ülkelerde < 5 yaş çocuklarda Hib Menenjiti Sıklığı (100. 000’de) Levine OS. Ped Infect Dis, 1998
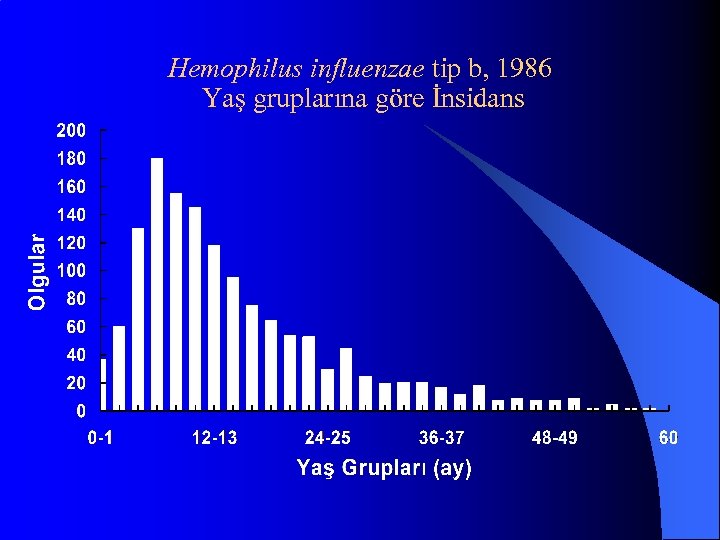
Hemophilus influenzae tip b, 1986 Yaş gruplarına göre İnsidans
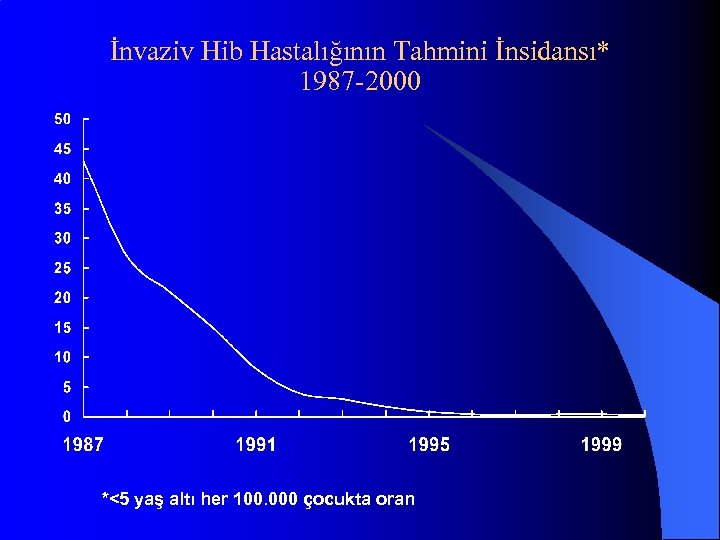
İnvaziv Hib Hastalığının Tahmini İnsidansı* 1987 -2000 *<5 yaş altı her 100. 000 çocukta oran

Haemophilus influenzae tip b – ABD, 1996 -2000 l Aşı öncesi döneme göre insidansda %99 azalma l 1996 -2000 yılları arasında konfirme edilmiş 341 Hib olgusu (ortalama 68 olgu/yıl) l Aşılanmamış veya tam olarak aşılanmamış çocuklar

H. influenzae Polisakkarid Aşı 1985 yılında lisans aldı <18 aylık bebeklerde etkisiz Büyük çocuklarda etkinliği değişken Rapel (booster) yanıtı yok

Polisakkarit Aşılar l Yaşa bağlı immün cevap l 2 yaş altında çocuklarda koruyucu değil l Booster cevap yok l Fonksiyonel aktivitesi daha düşük antikor cevabı

Polisakkarit Konjuge Aşılar l T hücre bağımlı immüniteyi stimüle eder. l Özellikle küçük çocuklarda antikor yapımını arttırır l Tekrarlanan dozlar booster etki gösterir

Konjuge Hib Aşıları PRP-D Hb. OC PRP-T PRP-OMP Pro. HIBIT Hibtiter Act. HIB, Hiberix, Tri. HIBit Pedvax. HIB, COMVAX

H. influenzae Konjuge Aşıları Aşı Protein Taşıyıcı Üretici Firma PRP-D (Pro. HIBIT) Difteri Toksoidi Connaught Lab. Hb. OC (Hib. TITER) Mutant Difteri Proteini Lederle/Praxis PRP-T (Act. HIB/Hiberix) Tetanus Toksoidi Aventis/SKB PRP-OMP (Pedvax. HIB) Meningokok grup B OMP Merck
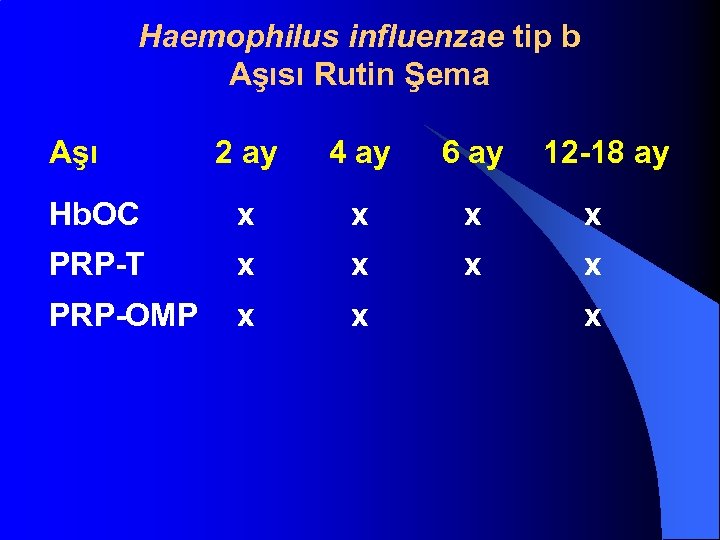
Haemophilus influenzae tip b Aşısı Rutin Şema Aşı 2 ay 4 ay 6 ay 12 -18 ay Hb. OC x x PRP-T x x PRP-OMP x x x

H. influenzae Konjuge Aşıları < 6 haftalık yapılırsa immünolojik tolerans Minimum yaş: 6 hafta Minimum aralık: 4 hafta Birden fazla marka kullanıldıysa primer seri 3 doz

Hib Aşısı Avantajları • DBT polio ile aynı zamanlarda yapılması • Kombine formlara dahil olması • Yan etki hemen yok • Kontrendikasyon yok • Kanıtlanmış yüksek etkinlik • Sickle-cell, lösemi, HIV infeksiyonu, splenektomi

Haemophilus influenzae tip b Aşısı Gecikmiş aşı Şeması l Aşılamaya geç başlayan çocuklarda 3 veya 4 dozluk aşılamaya gerek yoktur l Yapılacak doz sayısı çocuğun yaşına bağlıdır l 15 -59 ay arasındaki tüm çocuklara 1 doz aşılama yeterlidir

Haemophilus influenzae tip b Aşısı < 5 yaş çocuklarda ve Erişkinlerde Aşılama l Genellikle >59 aydan çocuklara önerilmez l Yüksek riskli hastalara önerilir: asplenie, immuneksiklik, HIV enfeksiyonu l Herhangi bir konjuge aşının pediatrik formundan tek doz

Konjuge Hib İçeren Kombine Aşılar l DTa. P – Hib – Tri. HIBit l Hepatitis B – Hib – COMVAX

Konjuge Hib İçeren Kombine Aşılar DTa. P – Hib –IPV - İnfanrix-Hib - Poliacel DTw. P – Hib – IPV - Pentact –Hib DTw. P – Hib - Tetract-Hib

COMVAX l Hepatit B-Hib kombinasyonu l >6 haftadan sonra kullanılır l HBs. Ag (+) anneler için lisans almamıştır

Haemophilus influenzae tip b Aşısı Yan Etkiler l Şişlik, kızarıklık, ve/veya ağrı (%5 -%30) l Sistemik reaksiyonlar nadir l Ciddi yan etki nadir

Haemophilus influenzae tip b Aşısı Kontraindikasyonlar ve Önlemler l Bir önceki dozdan sonra ciddi allerjik reaksiyon l Orta-ağır derecede akut hastalık l Yaş <6 hafta

Hib Aşı Etkinliği • Finlandiya %100 (aşılanan 160. 000 çocukta 0 vaka) • Norveç %98 (3 yaş altı çocuklar) • İngiltere %96 • Şili %91. 7

WHO “Hib konjuge aşılarının kanıtlanmış güvenliği ve etkililiği göz önüne alındığında; Hib aşısı ulusal kapasite ve önceliklere uygun olduğu ölçüde, rutin bebek aşılama programına dahil edilmelidir. Weekly Epidemiol Rec 1998

HEPATİT A AŞISI
Hepatit A Virüsü

Hepatit A - Klinik Enkübasyon Periyodu: ort. ; 50 gün (15 -50 gün) Sessiz enfeksiyon (Asemptomatik , KCFT’de artış olmadan) Anikterik (Semptomatik, sarılık yok) İkterle beraber semptomatik

Hepatit A - Klinik < 6 yaş - %70 asemptomatik, %10 ikterik 6 -14 yaş - %40 -50 ikterik > 14 yaş - > %70 ikterik

Hepatit A - Klinik Seyir Hepatit A enfeksiyonu seyri birkaç hafta sürebilir, sıklıkla 2 aydan fazla uzamaz Ancak bazı hastalarda 6 aya kadar uzayabilir veya rölaps olabilir (%10 -15)

Hepatit A - Komplikasyonlar Kolestatik Hepatit Rölaps Hepatiti Fulminan Hepatit
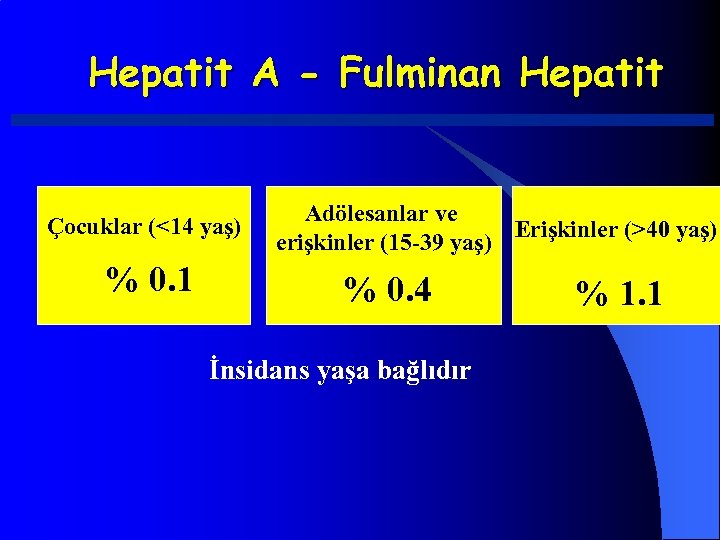
Hepatit A - Fulminan Hepatit Çocuklar (<14 yaş) % 0. 1 Adölesanlar ve Erişkinler (>40 yaş) erişkinler (15 -39 yaş) % 0. 4 İnsidans yaşa bağlıdır % 1. 1

Hepatit A - Komplikasyonlar Çocuklarda Hepatit A enfeksiyonu sırasında gelişen ve spontan iyileşen iki plörezi vakası yayınlanmıştır. (Alhan E, Yıldızdaş D, Yapıcıoğlu H, Aksaray N. Ped Infect Dis J, Dec 1999)
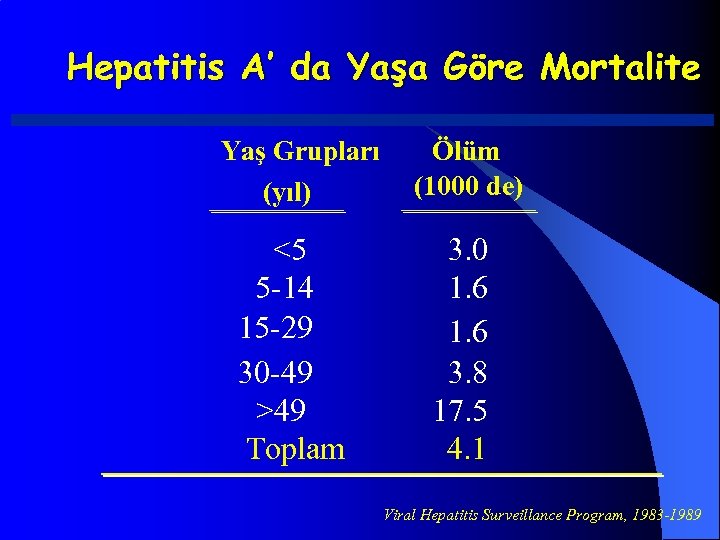
Hepatitis A’ da Yaşa Göre Mortalite Yaş Grupları (yıl) <5 5 -14 15 -29 30 -49 >49 Toplam Ölüm (1000 de) 3. 0 1. 6 3. 8 17. 5 4. 1 Viral Hepatitis Surveillance Program, 1983 -1989

Hepatit A - Bulaşma Yakın Kişisel Temas (ev içi temaslar, seksüel yol, gündüz bakımevleri) Kontamine su ve yiyecekler Kan Yolu (nadir) (İV ilaç kullananımı, transfüzyon)
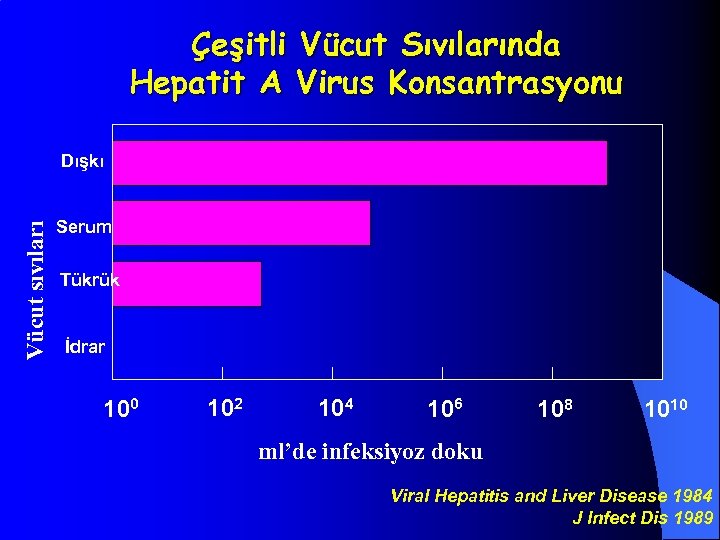
Çeşitli Vücut Sıvılarında Hepatit A Virus Konsantrasyonu Vücut sıvıları Dışkı Serum Tükrük İdrar 100 102 104 106 108 1010 ml’de infeksiyoz doku Viral Hepatitis and Liver Disease 1984 J Infect Dis 1989

Hepatit A - İnfektivite Semptomlar başladıktan sonraki 2 hafta içinde gaitada viral titre pik yapar ve en fazla bulaşıcılık bu dönemdedir Çocuklar erişkinlere göre HAV’ı daha uzun süre (aylarca) çevrelerine saçarlar.

Epidemiyoloji ve HAV Enfeksiyonundan Korunma Bulaşma Fekal oral yol (insan-insan / kontamine su ve gıdalar Çocukların HAV Enfeksiyonunun Yayılmasındaki Rolü Erişkinlerde görülen HAV olgularının %2550’sinde enfeksiyon < 6 yaş çocuklardan kaynaklanır.

Seroprevelans 1) Yaş 5 -14 yaş 2) Coğrafik Dağılım Irk / etnik köken Sosyoekonomik Durum MMWR 1999; 48: 1 -38
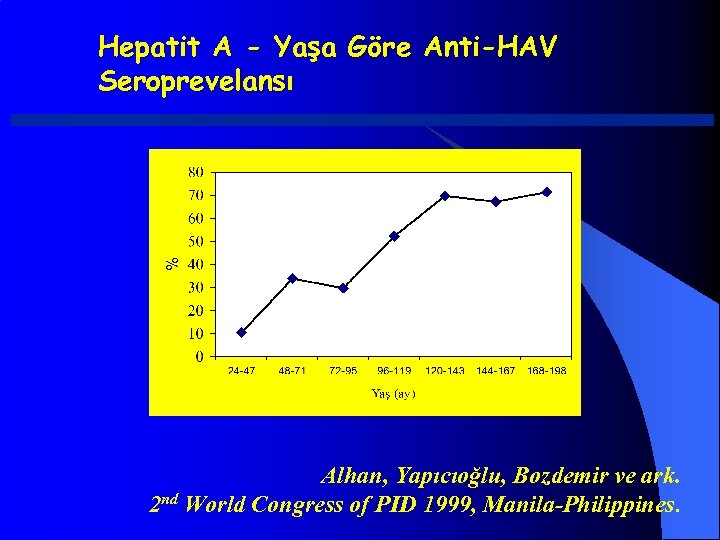
Hepatit A - Yaşa Göre Anti-HAV Seroprevelansı Alhan, Yapıcıoğlu, Bozdemir ve ark. 2 nd World Congress of PID 1999, Manila-Philippines.
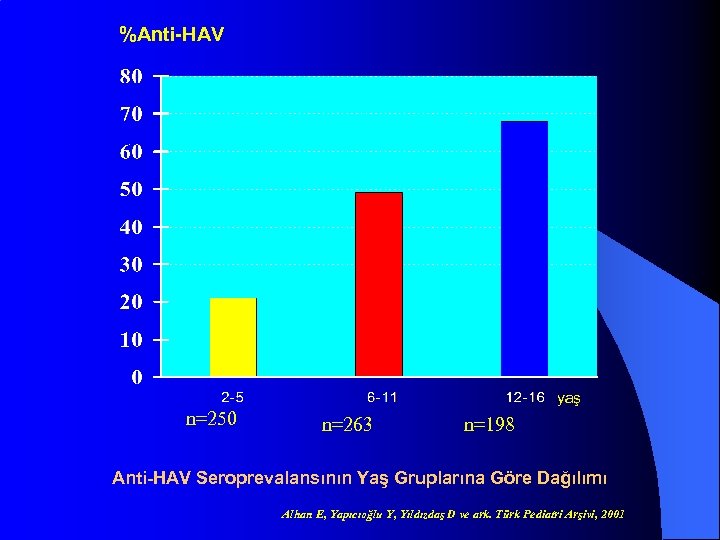
%Anti-HAV yaş n=250 n=263 n=198 Anti-HAV Seroprevalansının Yaş Gruplarına Göre Dağılımı Alhan E, Yapıcıoğlu Y, Yıldızdaş D ve ark. Türk Pediatri Arşivi, 2001
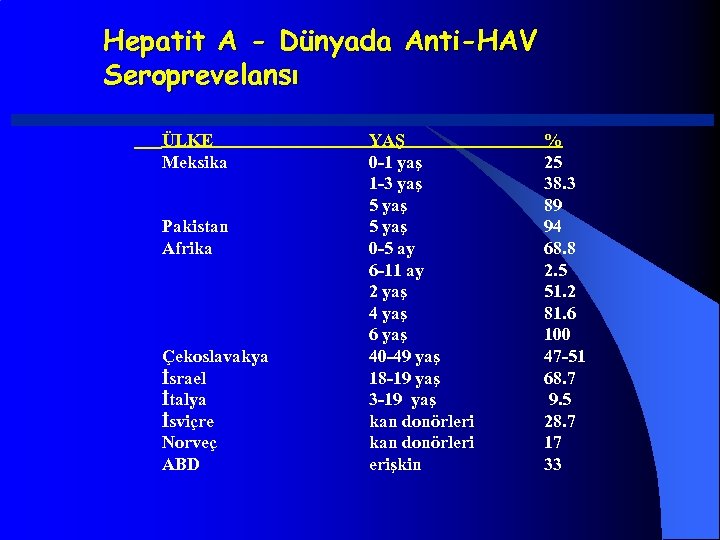
Hepatit A - Dünyada Anti-HAV Seroprevelansı ÜLKE Meksika Pakistan Afrika Çekoslavakya İsrael İtalya İsviçre Norveç ABD YAŞ 0 -1 yaş 1 -3 yaş 5 yaş 0 -5 ay 6 -11 ay 2 yaş 4 yaş 6 yaş 40 -49 yaş 18 -19 yaş 3 -19 yaş kan donörleri erişkin % 25 38. 3 89 94 68. 8 2. 5 51. 2 81. 6 100 47 -51 68. 7 9. 5 28. 7 17 33

Hepatit A - Türkiye’de Anti-HAV Seroprevelansı Akbulut Elazığ Babacan İstanbul Taşyaran Erzurum Aldeniz İstanbul Baki Trabzon Aydoğan İzmir 0 -1 yaş 0 -18 yaş erişkin 0 -5 yaş erişkin 3 -6 yaş 7 -10 yaş 0 -4 yaş 5 -9 yaş 10 -14 yaş erişkin 6 ay-3 yaş 4 -7 yaş 8 -12 yaş 13 -18 yaş 0 -4 yaş 5 -8 yaş 9 -12 yaş 13 -16 yaş 12. 1 72. 5 100 39. 7 75. 6 33. 3 78. 6 15. 2 36. 1 57. 7 95. 1 13. 4 32. 1 63. 4 88. 6 7. 8 38. 5 40 68
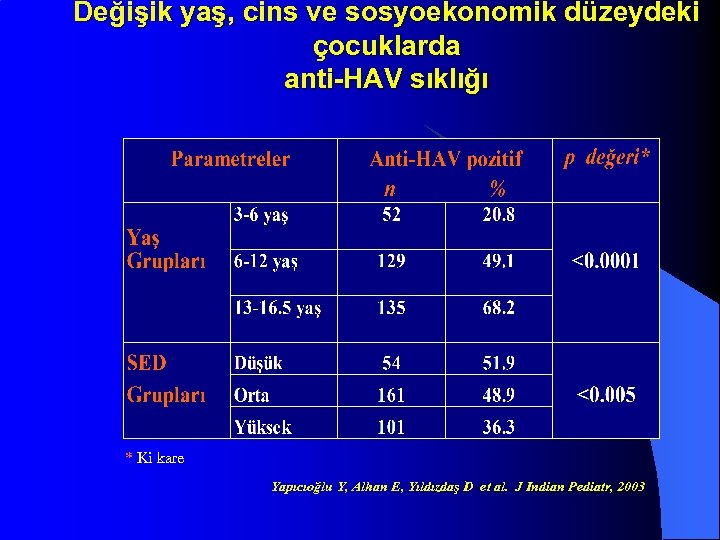
Değişik yaş, cins ve sosyoekonomik düzeydeki çocuklarda anti-HAV sıklığı * Ki kare Yapıcıoğlu Y, Alhan E, Yıldızdaş D et al. J Indian Pediatr, 2003
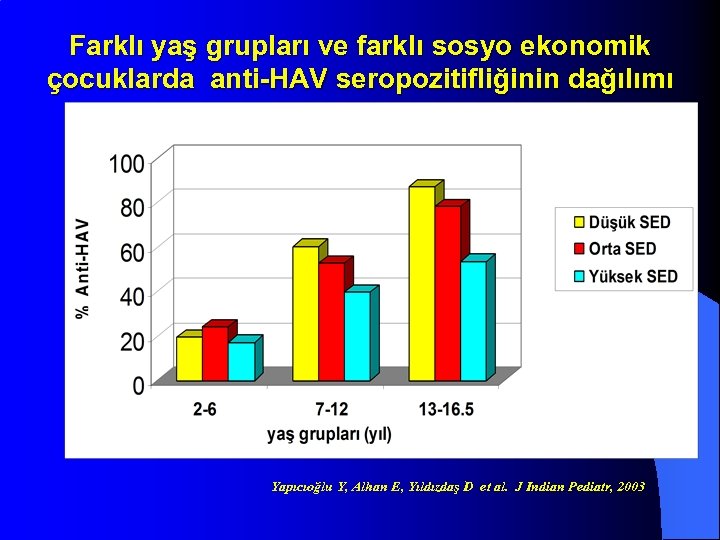
Farklı yaş grupları ve farklı sosyo ekonomik çocuklarda anti-HAV seropozitifliğinin dağılımı Yapıcıoğlu Y, Alhan E, Yıldızdaş D et al. J Indian Pediatr, 2003
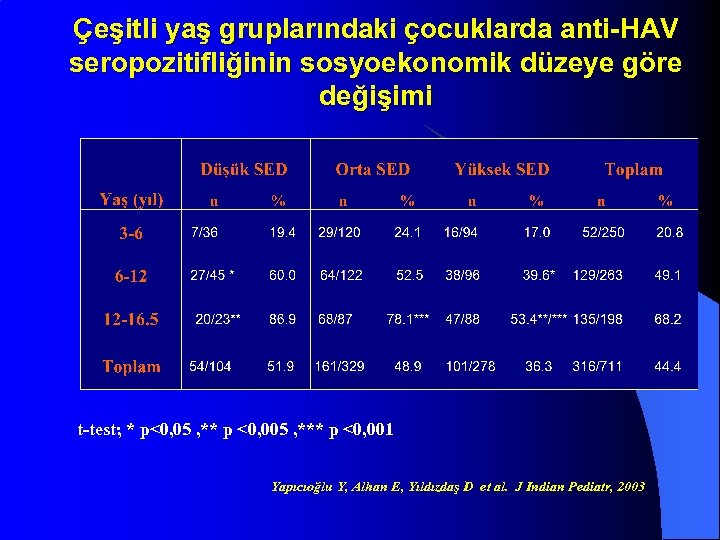
Çeşitli yaş gruplarındaki çocuklarda anti-HAV seropozitifliğinin sosyoekonomik düzeye göre değişimi t-test; * p<0, 05 , ** p <0, 005 , *** p <0, 001 Yapıcıoğlu Y, Alhan E, Yıldızdaş D et al. J Indian Pediatr, 2003

HAV Enfeksiyonunda Global Özellikler Endemik Özellik Yüksek Enfeksiyonun Pik yaşı Erken Çocukluk Geçiş özellikleri Kişiden kişiye Salgınlar seyrek görülür Orta Geç Kişiden kişiye Çocukluk / besin ve su kaynaklı Genç erişkinler salgınlar Düşük Genç erişkinler Kişiden kişiye besin ve su kaynaklı salgınlar Erişkinler Yolcular; salgınlar seyrek görülür Çok düşük
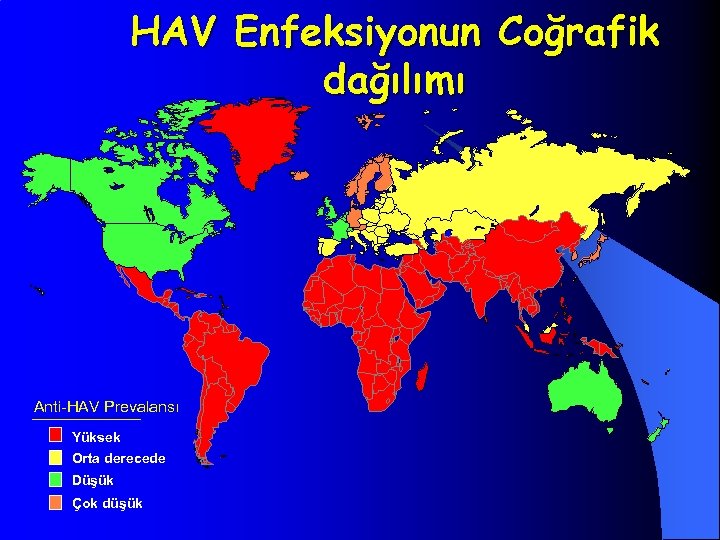
HAV Enfeksiyonun Coğrafik dağılımı Anti-HAV Prevalansı Yüksek Orta derecede Düşük Çok düşük

Hepatit A için Risk Altında Olan Gruplar Seyahat edenler Homoseksüel erkekler İlaç bağımlıları Pıhtılaşma faktör eksikliği olan hastalar Kronik karaciğer hastaları Gıda işçileri Gündüz bakım evleri Sağlık çalışanları Enstitülerde yaşayanlar Okullar Lağım işcileri

Hepatit A - Korunma Hijyen ve sanitasyon koşullarını iyileştirme Aşılama İmmünglobulin profilaksisi

Hepatit A - Aşıları HAVRİX (Smith. Kline Beecham) VAQTA (Merck) AVAXİM (Pasteur-Meriex-Connaught) EPAXAL (Swiss Serum Institute)

Hepatit A Aşılama Stratejilerini Belirleyen Epidemiyolojik Özellikler Salgınlarda görülen vakaların çoğunda hiçbir risk faktörü tanımlanmaması en sık 5 -14 yaş arası çocuklarda görülmesi enfeksiyon yayılmasında çocukların rol alması Enfeksiyon için risk altında olanlar seyahat edenler homoseksüel erkekler enjeksiyon yolu ile ilaç kullananlar

Çocukluk Çağında Hepatit A Aşısı ile Rutin Aşılama Yararları risk döneminden önce aşılama olanağı bulaşıcılığın önlenmesi Çözümlenememiş Sorunlar >2 yaş altındaki çocukların immünitesi kombine aşıların geliştirilmesi koruyuculuğun süresi maliyet-yararlılık

Hastanemizde doğan 122 yenidoğan bebek 63’ü kız (%52), 58’i erkek (%48) anti-HAV Ig G antikorları bakımından en az 24 ay süreyle prospektif olarak izlendi. Annelerde ilk başvuruda ve bebeklerde 0, 3, 6, 9, 12, 15, 18, 21, ve 24. aylarda anti-HAV Ig G çalışıldı. D. Alabaz, E. Alhan, A. Yaman. 4 th Eur Cong Chemo Infect, Paris, 2002
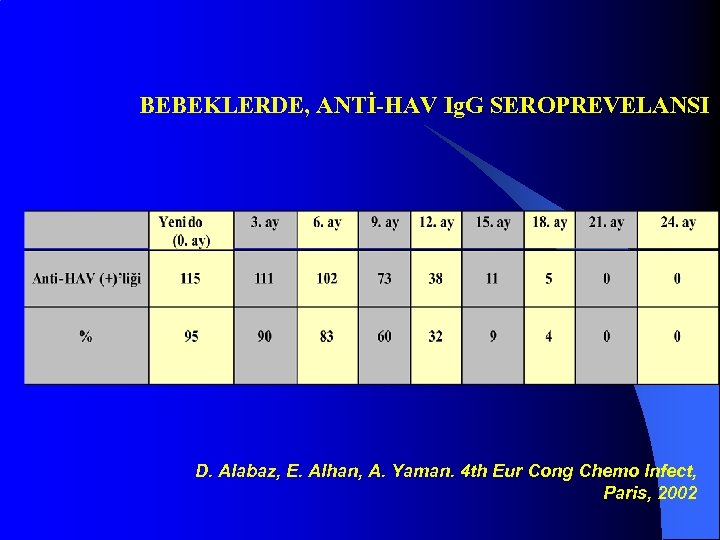
BEBEKLERDE, ANTİ-HAV Ig. G SEROPREVELANSI D. Alabaz, E. Alhan, A. Yaman. 4 th Eur Cong Chemo Infect, Paris, 2002

18. aydan sonra anti-HAV bakıldıktan sonra yapılmasının uygun olacağını ve ülkemizde hepatit A aşısının yapılma zamanının belirlenmesi için değişik bölgelerde yapılacak diğer çalışmalara da gereksinim olduğu kanaatine vardık. D. Alabaz, E. Alhan, A. Yaman. 4 th Eur Cong Chemo Infect, Paris, 2002

Hepatit A Aşısı Önerilenler Enfeksiyon için risk altında olanlar endemik bölgelere seyahat edenler homoseksüel ve biseksüel erkekler ilaç bağımlıları kronik karaciğer hastalığı olanlar Hepatitis A için yüksek seroprevelansı olan ülke/bölgeler çocukluk çağı rutin aşılaması

Prevaccination Test Aşının maliyeti Serolojik testlerin maliyeti Enfeksiyonun prevalansı
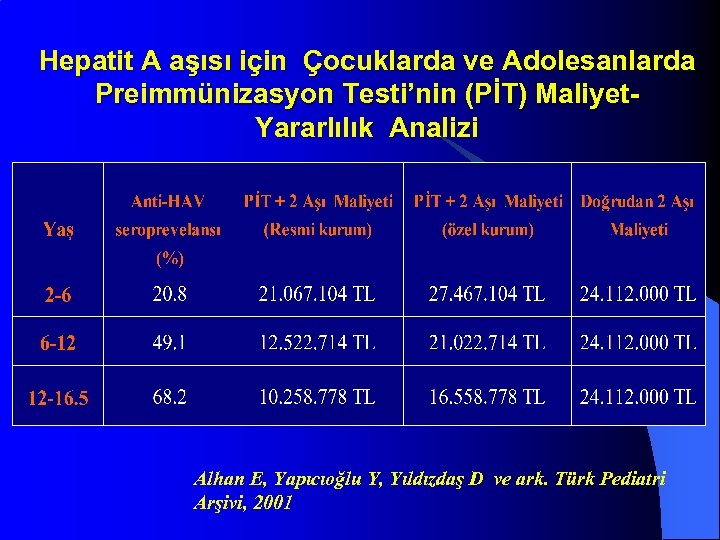
Hepatit A aşısı için Çocuklarda ve Adolesanlarda Preimmünizasyon Testi’nin (PİT) Maliyet. Yararlılık Analizi Alhan E, Yapıcıoğlu Y, Yıldızdaş D ve ark. Türk Pediatri Arşivi, 2001

Postvaccination Testing Aşıya cevap, çok yüksek olduğundan önerilmez

Hepatit A - Aşı Endikasyonları Yüksek ve orta endemisiteli ülkelere seyahat ve çalışma amacıyla gidenler Hepatit A enfeksiyon insidansının yüksek olduğu toplumlarda yaşayan çocuklar Homoseksüeller İş kazası nedeniyle enfekte olma riski olanlar İV ilaç kullananlar Kronik karaciğer hastaları Faktör eksikliği olan hastalar

Hepatit A Aşısı Etkinlik Çalışmaları Aşı Yer/Yaş Grup Aşı Etkinliği N HAVRIX (SKB) 2 doz 360 EL. U. Tayland 1 -16 yaş 38, 157 94% (79%-99%) VAQTA (Merck) 1 doz 25 unit New York 2 -16 yaş 1, 037 100% (85%-100%) JAMA 1994 N Engl J Med 1992

Hepatit A - Aşı Şeması Yaş 2 -18 >18 >15 Aşı Havrix Vaqta Avaxim Doz sayısı Şema 720 EU 2 0 ve 6 -12 ay 25 U 2 0 ve 6 -12 ay 1440 EU 2 0 ve 6 -12 ay 50 U 2 0 ve 6 -12 ay 160 ant. U 2 0 ve 6 -12 ay

Hepatit A - İmmunglobülin İmmün serumglobilin (ISG) hepatit B nin ve HIV virüsünün inaktive edilmesi için etanol presipitasyon prosedürü ile insan plazma havuzundan elde edilmiş bir antikor solüsyonu preperatıdır. HAV ile bulaşmadan önce ve bulaşmadan sonraki 2 hafta içinde verildiğinde hepatit A dan koruyuculuğunun %85 olduğu anlaşılmıştır.

Hepatit A - İmmunglobülin Endikasyonları Hepatit A’lı hastalarla ev içi veya seksüel temas sonrası Salgınlar sırasında hastanelerde ve evde bulunan kişilere Çocuk yuvalarında ve kreşlerde görülen Hepatit A vakalarından sonra Endemik bölgelere yapılacak seyahatlerden önce

Hepatit A - İmmunglobülin Endikasyonları Post-exposure profilaksisi 0, 02 ml/ kg’dır. Pre-exposure profilaksi Seyahat 3 aydan kısa ise 0, 02 ml/kg 3 aydan daha uzun ise 0, 06 ml/kg ISG her 5 ayda bir tekrarlanmalıdır.

İNFLÜENZA AŞISI

İnfluenza - Klinik Grip, influenza virus’lerin neden olduğu, insanlarda solunum yolları enfeksiyonuna yol açan bulaşıcı bir hastalıktır. Semptomlar "flu-benzeri semptomlar" Ateş Baş ağrısı Halsizlik Kuru öksürük Boğaz ağrısı Nazal konjesyon Vücut ağrısı

İnfluenza - Klinik Seyir Olguların çoğunluğu kendiliğinden iyileşir Bazı olgularda pnömoni, bronşit, sinüs / kulak enfeksiyonları ve ölüm gibi ciddi komplikasyonlar gelişebilir. 65 yaşın üzerinde olanlar, altta yatan kronik hastalığı olan her yaştaki insanlar ve çok küçük çocuklar komplikasyonlar için risk altındadırlar. Damlacık yolu ile veya nadiren direk temas yolu ile de bulaşır. Bulaştırıcılık, semptomlar belirmeden bir gün önce başlar ve 3 -7 gün sürer.

Influenza A, B, and C İnfluenza virus, tek zincirli RNA virusudur. Tip A ve B hemen her kış epidemelere yol açar. ABD’de epidemilerin her yıl insanların %10 -20’sinde hastalığa neden olduğu, her yıl grip nedeni ile 114. 000 kişinin hospitalize edildiği ve yılda ortalama 20. 000 ölüme neden olduğu bildirilmiştir. (CDC) İnfluenza tip C hafif ÜSYE bulgularına neden olurken, salgınlara yol açmaz.

İnfluenza Virüs Influenza virus Tip A’nın hücre yüzeyinde taşıdıkları farklı proteinlerden [hemaglutinin (H) ve nöraminidaz (N)] kaynaklanan farklı serotipleri tanımlanmıştır

İnfluenza Virüs • İnsanlarda, influenza A’nın A(H 1 N 1) ve A(H 3 N 2) tipleri gösterilmiştir. • İnfluenza B’nin alt serotipleri yoktur. • Her yıl imal edilen grip aşıları Influenza A(H 1 N 1), A(H 3 N 2), ve influenza B tiplerini içerir. • İnfluenza virusu, H ve N antijenik yapısını değiştirebilir, böylece yeni enfeksiyon ve epidemilere yol açabilir. Tip A en az stabil virus tipidir, tip C ise en stabildir.

Yıllık epidemiler insandan insana bulaşma yolu ile olur. Influenza virüsleri iki farklı yoldan değişebilir - Antijenik Drift - Antijenik Shift

Antijenik Drift Virüsün yapısında zaman içerisimde olan MİNÖR değişikliklerdir. Daha önce geçirilen grip enfeksiyonlarına karşı gelişen antikorlar konağı yeni gelişen virüs tiplerine karşı korumaz ve reenfeksiyonlara neden olur.

Antijenik Shift İnfluenza Tip A’nın antijen yapısında meydana gelen ve yeni H ve N proteinlerinin oluşması ile sonuçlanan majör değişikliklerdir Shift sonucunda yeni influenza A serotipleri meydana gelir Shift sonucu gelişen yeni serotipe karşı ise çoğu kişinin koruyuculuğu hiç yoktur veya çok az vardır Antijenik shift gelişimi nadirdir ve olduğunda salgınlara neden olur

İnfluenza Aşısı İnaktif tam virus aşısı sadece erişkinlere uygulanır Subvirion (split virus) aşısı purifiye yüzey antijeni içerir, daha az reaktojeniktir, 13 yaş altındaki çocuklara veya erişkinlere uygulanabilir Aşı altı aydan büyük çocuklara uygulanabilir

İnfluenza Aşısı Virus antijenlerinde gelişen antijenik değişkenlikler (drift, shift), her yıl yeniden aşı uygulamasını gerektirir A ve B tiplerine karşı etkilidir Yüksek risk gruplarına önerilir İnfluenza aşısı, influenza mevsiminin başlamasından önce uygulanmalıdır Aşılama için en uygun zaman Eylül – Ekim - Kasım aylarıdır.

İnfluenza Aşısı Yumurtaya karşı anafilaksisi olanlara aşı yapılmaz Diğer aşılarla aynı anda farklı enjektörle farklı bölgelere kas içi olarak uygulanabilir Aşının genellikle ilk iki gün içinde gelişen lokal (olguların %10’unde enjeksiyon yerinde ağrı) veya sistemik (ateş, miyalji, halsizlik gibi) yan etkileri olabilir Aşının etkinliği %50 -95 arasında değişir

İnfluenza Aşısı Koruyuculuk genellikle bir yıldan daha azdır Bir influenza salgını sırasında riskli çocukların aşılanması ve aşının etkinliği başlayıncaya kadar geçen sürede (2 hafta kadar) antiviral ilaçlarla kemoprofilaksi verilmesi uygundur İki yaşından küçük bebeklerde ilk 6 -24 saatte ateş yapabilir Aşı inaktif ve nonenfeksiyöz virus içerdiğinden influenzaya yol açmaz

Son 100 Yıldaki Grip Salgınları 1) 1918 -19, “Spanish flu, ” [influenza A(H 1 N 1)] USD’de > 500, 000 , tüm dünyada 20 -50 milyon kişinin ölümüne neden olmuştur. Ölenlerin çoğu sağlıklı genç erişkinlerdi 2) 1957 -58, “Asian flu, ” [influenza A(H 2 N 2)] USD’de > yaklaşık 70. 000 kişinin ölümüne neden olmuştur. Asya gribi ilk defa Şubat 1957’de Çin’de görülmüştür. 3) 1968 -69, “Hong Kong flu, ” [influenza A(H 3 N 2)] USD’de > yaklaşık 34. 000 kişinin ölümüne neden olmuştur. İlk defa 1968’de Hong-Kong’da görülen bu virüs halen dolaşmaktadır

Panendemilere Neden Olmayan Yeni Gelişen Grip Virüsleri 1976, “Swine flu” outbreak, [influenza A(H 1 N 1)] 1997, “Avian flu” outbreak, [influenza A(H 5 N 1)] 1999, [influenza A(H 9 N 2)]
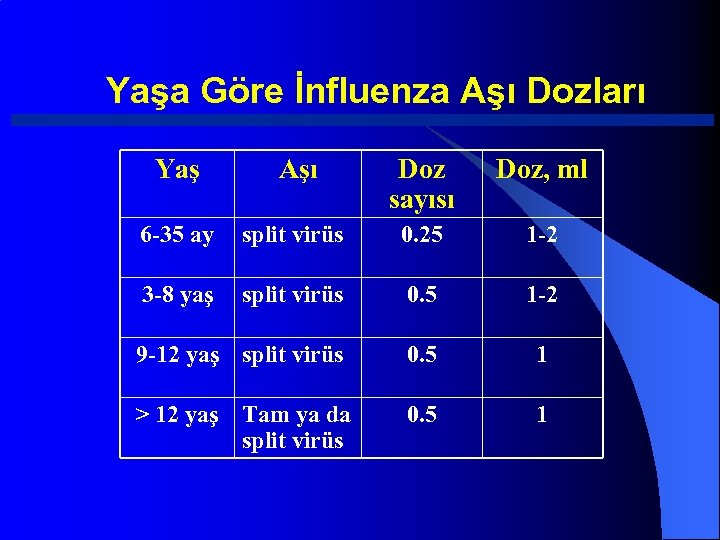
Yaşa Göre İnfluenza Aşı Dozları Yaş Aşı Doz sayısı Doz, ml 6 -35 ay split virüs 0. 25 1 -2 3 -8 yaş split virüs 0. 5 1 -2 9 -12 yaş split virüs 0. 5 1 > 12 yaş Tam ya da split virüs 0. 5 1

Uygulama Aşı kas içine uygulanır 9 yaşın altında ilk kez yapılıyorsa bir ay arayla toplam 2 kez uygulanır Daha önce aşı yapılmışsa veya 9 yaşın üzerinde ise bir kez yapılır 6 -35 ay arasında 0. 25 ml uygulanır. 3 yaşın üzerinde 0. 5 ml uygulanır

İnfluenza Aşısı Önerilen Yüksek Riskli Çocuklar Astım veya kistik fibrozis gibi kronik akciğer hastalığı bulunanlar Hemodinamik açıdan önemli düzeyde kalp hastalığı olanlar İmmünsüprese hastalar* HIV enfeksiyonu Sicle cell anemi ve diğer hemoglobinopatiler Romatoid artrit gibi sürekli aspirin tedavisi alıp ta, Reye Sendromu gelişme riski yüksek olanlar l Kronik böbrek hastalığı Diabetes mellitus’da dahil kronik metabolik hastalıklar * Kemoterapi kesildikten 3 -4 hafta sonra absolü notrofil sayısı 1000/mm 3 üzerine çıktığında
40d63a57050d9945bddfeb9522a2a908.ppt