Асфиксия.ppt
- Количество слайдов: 70
АСФИКСИЯ НОВОРОЖДЕННЫХ Подготовила Дубовская Ж. Г. преподаватель высшей квалификационной категории
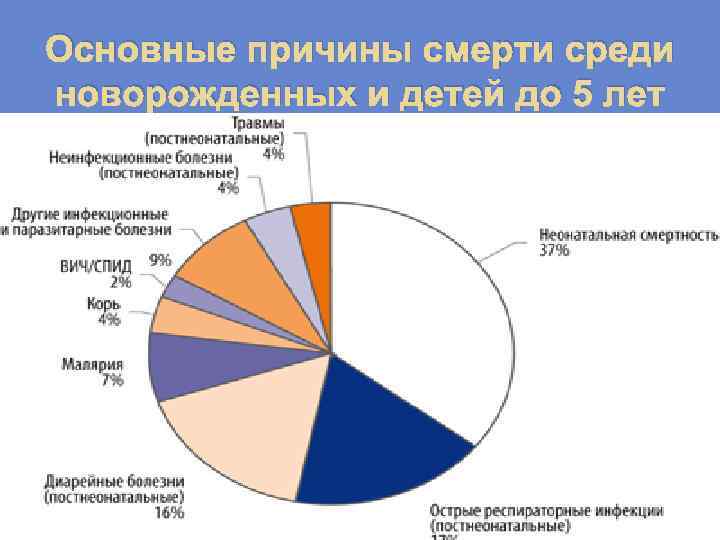
Основные причины смерти среди новорожденных и детей до 5 лет

Внутриутробная гипоксия плода и асфиксия новорожденного. Внутриутробная гипоксия плода и асфиксия новорожденного относятся к самой распространенной перинатальной патологии (2145% в структуре всей перинатальной патологии). Термин перинатальный обозначает период внутриутробного развития с 28 недель беременности, период родов и 7 дней после рождения ребенка (период новорожденности). По данным разных авторов, асфиксия диагностируется у 5 - 9% новорожденных.

Внутриутробная гипоксия плода патологическое состояние, связанное с кислородной недостаточностью во время беременности и в родах. Она обусловлена уменьшением или прекращением поступления в организм кислорода и накоплением в крови недоокисленных продуктов обмена веществ. Гипоксия приводит к расстройствам окислительновосстановительных реакций в организме плода, в результате чего развивается ацидоз, при котором ткани перестают усваивать кислород.

Причины гипоксии плода и асфиксии новорожденного можно разделить на 4 группы: 1 группа – заболевания матери. · Кровопотеря при акушерских кровотечениях (при отслойке плаценты, предлежании плаценты, разрыве матки); заболевания крови (анемия, лейкоз и т. п. ). · Шоковые состояния любого происхождения. · Заболевания сердечно-сосудистой системы (врожденые и приобретеные пороки сердца с нарушением гемодинамики). · Заболевания дыхательной системы с нарушением газообмена (бронхиальная астма, пневмонии). · Любые интоксикации.

2 группа – патология маточноплацентарного и пуповинного кровотока. · Патология пуповины ( узлы пуповины, обвитие пуповины вокруг конечностей, выпадение пуповины, прижатие пуповины в процессе родов при тазовом предлежании). · Кровотечения (при отслойке плаценты, при предлежании плаценты, разрыв сосудов при оболочечном прикреплении пуповины). · Нарушение плацентарного кровообращения в связи с дистрофическими изменения сосудов (при гестозе, при переношенной беременности). · Аномалии родовой деятельности (очень затяжные или быстрые роды, дискоординация родовой деятельности).

3 группа – причины, связанные с плодом . · Генетические болезни новорожденных. · Гемолитическая болезнь новорожденного. · Врождённые пороки сердечно-сосудистой системы. · Внутриутробная инфекция. · Внутричерепная травма плода. 4 группа. · частичная или полная закупорка дыхательных путей (характерна только для асфиксии новорожденных).

Суммируя изложенное, можно выделить пять ведущих механизмов, приводящих к острой асфиксии новорожденных: 1. Прерывание кровотока через пуповину (истинные узлы пуповины, сдавления ее, тугое обвитие пуповины вокруг шеи) 2. Нарушение обмена газов через плаценту (преждевременная полная или неполная отслойка плаценты и др. ) 3. Неадекватная гемоперфузия материнской части плаценты (чрезмерно активные схватки, артериальная гипотензия и гипертензия у матери) 4. Ухудшение оксигенации крови матери (анемия, сердечно-сосудистая и дыхательная недостаточности) 5. Недостаточность дыхательных усилий новорожденного (поражения мозга плода, врожденные пороки развития легких и др. ).

Оценку состояния новорожденного, в том числе и родившегося в состоянии асфиксии, производят по шкале Апгар в первую минуту после рождения ребенка. Шкала Апгар основана на учете состояния новорожденного по 5 важнейшим клиническим признакам: сердечному ритму, дыхательной активности, мышечному тонусу, рефлекторной возбудимости и цвету кожи. Каждый признак оценивается по трехбалльной системе. Идеальная оценка – 10 баллов, норма - 8 -10 баллов.

Различают первичную (при рождении) и вторичную (в первые часы и дни жизни) асфиксию новорожденного. Вторичная асфиксии новорождённого может быть связана с нарушением мозгового кровообращения у новорожденного, пневмопатиями и др.

Асфиксия новорождённого (asphyxia neonatorum) — патологическое состояние новорожденного, обусловленное нарушением дыхания и возникающей вследствие этого кислородной недостаточностью. Асфиксия новорожденного - синдром, характеризующийся отсутствием дыхания или отдельными нерегулярными неэффективными дыхательными движениями, при наличии сердечной деятельности. Современное название асфиксии новорожденных - депрессия новорожденного (термин ВОЗ). Различают среднюю ( умеренную) (6 -4 баллов по шкале Апгар) и тяжелую (3 -1 бала) степени асфиксии.
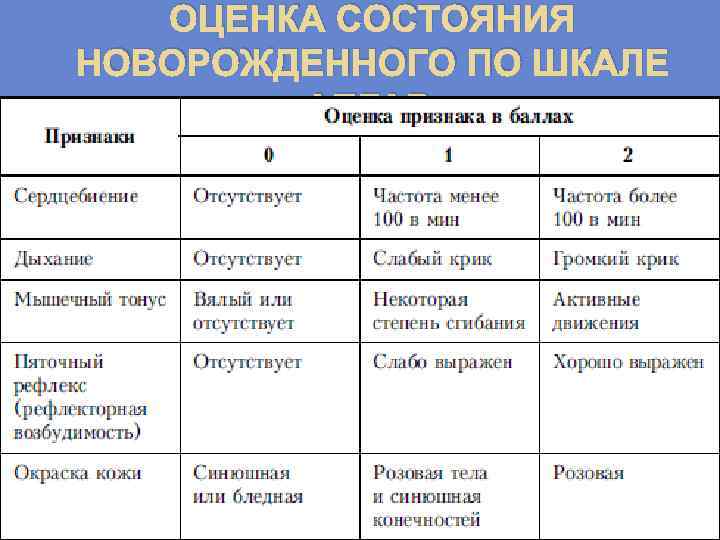
ОЦЕНКА СОСТОЯНИЯ НОВОРОЖДЕННОГО ПО ШКАЛЕ АПГАР.

КЛИНИЧЕСКАЯ КАРТИНА Ведущим симптомом асфиксии новорождённого является нарушение дыхания, приводящее к изменению сердечной деятельности и гемодинамики, нарушению нервномышечной проводимости и рефлексов. Степень тяжести асфиксии новорождённого определяют по шкале Апгар. В клинической практике принято различать три степени тяжести асфиксии: умеренную (оценка по шкале Апгар на первой минуте после рождения 6 – 4 балла) и тяжелую (3— 1 балл). оценка по шкале Апгар на первой минуте после рождения 7 баллов указывает наличие внутриутробной гипоксии. Общая оценка 0 баллов свидетельствует о клинической смерти.

При асфиксии средней степени новорожденный делает первый вдох в течение первой минуты после рождения, но дыхание у него ослабленное (регулярное или нерегулярное), отмечаются акроцианоз (в области лица, кистей рук и стоп) и цианоз носогубного треугольника, некоторое снижение мышечного тонуса, крик слабый, как правило, отмечается брадикардия, но может быть и тахикардия, мышечный тонус и рефлексы снижены, кожа синюшная, иногда преимущественно, пуповина пульсирует.

При тяжелой асфиксии дыхание нерегулярное (отдельные вдохи) либо отсутствует, ребенок не кричит, иногда стонет, сердцебиение замедлено, в ряде случаев сменяется единичными нерегулярными сокращениями сердца, наблюдается мышечная гипотония или атония, рефлексы отсутствуют, кожа бледная в результате спазма периферических сосудов, пуповина не пульсирует; часто развивается надпочечниковая недостаточность.

В течение первых 5— 7 дней жизни сохраняются метаболические расстройства, проявляющиеся накоплением в организме ребенка кислых продуктов обмена, мочевины, гипогликемией, дисбалансом электролитов и истинным дефицитом калия. Вследствие нарушения функции почек и резкого снижения диуреза после 2— 3 -го дня жизни у новорожденных развивается отечный синдром. Диагноз асфиксии и ее тяжесть устанавливают на основании определения в первую минуту после рождения степени нарушения дыхания, изменений частоты сердечных сокращений, мышечного тонуса, рефлексов, цвета кожи

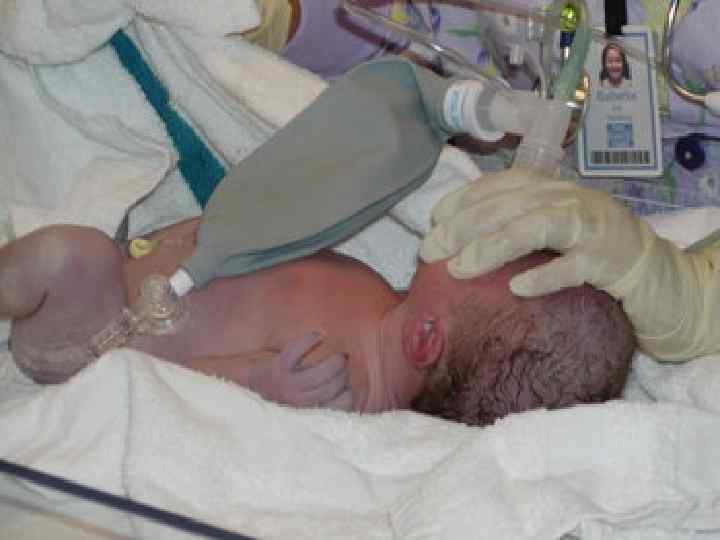
Дети, родившиеся в асфиксии, нуждаются в реанимационной помощи. Эффективность ее в большой мере зависит от того, насколько рано начато лечение. Реанимационные мероприятия проводят в родильном зале под контролем основных параметров жизнедеятельности организма: частоты дыхания и его проводимости в нижние отделы легких, частоты сердцебиения, показателей АД, гематокрита и кислотно-основного состояния.

В момент рождения головки плода и сразу после рождения ребенка: мягким катетером с помощью электроотсоса бережно удаляют содержимое верхних дыхательных путей; немедленно пересекают пуповину и помещают ребенка на реанимационный стол под источник лучистого тепла. Здесь повторно аспирируют содержимое носовых ходов, ротоглотки, а также содержимое желудка.

При умеренной асфиксии ребенку придают дренажное (коленно-локтевое) положение, назначают ингаляцию 60% кислородно-воздушной смеси, в вену пуповины вводят кокарбоксилазу (8 мг/кг) в 10— 15 мл 10% раствора глюкозы. Для нормализации дыхания показана искусственная вентиляция легких (ИВЛ) с помощью маски до восстановления регулярного дыхания и появления розовой окраски кожи (обычно в течение 2— 3 мин), в последующем кислородную терапию продолжают путем ингаляций. Кислород должен подаваться увлажненным и подогретым при любом методе кислородной терапии.

При тяжелой асфиксии: сразу после пересечения пуповины и отсасывания содержимого верхних дыхательных путей и желудка проводится интубация трахеи под контролем прямой ларингоскопии и ИВЛ до восстановления регулярного дыхания (если в течение 15— 20 мин ребенок не сделал ни одного самостоятельного вдоха, реанимационные мероприятия прекращают даже при наличии сердцебиения). Одновременно с ИВЛ в вену пуповины вводят: кокарбоксилазу (8— 10 мг/кг в 10— 15 мл 10% раствора глюкозы), 5% раствор гидрокарбоната натрия (только после создания адекватной вентиляции легких, в среднем 5 мл/кг), 10% раствор глюконата кальция (0, 5— 1 мл/кг), преднизолон (1 мг/кг) или гидрокортизон (5 мг/кг) для восстановления сосудистого тонуса.

В случае появления брадикардии в вену пуповины вводят 0, 1 мл 0, 1% раствора сульфата атропина. При частоте сердечных сокращений менее 50 ударов в 1 мин или при остановке сердца проводят непрямой массаж сердца, в вену пуповины либо внутрисердечно вводят 0, 5— 1 мл 0, 01% (1: 10000) раствора гидрохлорида адреналина.

После восстановления дыхания и сердечной деятельности и стабилизации состояния ребенка его переводят в палату интенсивной терапии отделения новорожденных, где осуществляют мероприятия, направленные на: предотвращение и ликвидацию отека головного мозга, восстановление нарушений гемодинамики и микроциркуляции, нормализацию метаболизма и функции почек. Проводят краниоцеребральную гипотермию — местное охлаждение головки новорожденного и инфузионно-дегидратационную терапию.


Основные принципы лечения асфиксии новорожденных: · восстановление самостоятельного адекватного дыхания и устранение гипоксии: восстановление проходимости дыхательных путей, согревание ребенка, ИВЛ (искусственная вентиляция лёгких) с подачей кислорода; · ликвидация нарушений центральной и периферической гемодинамики; · коррекция метаболический нарушений; · коррекция энергетического баланса.
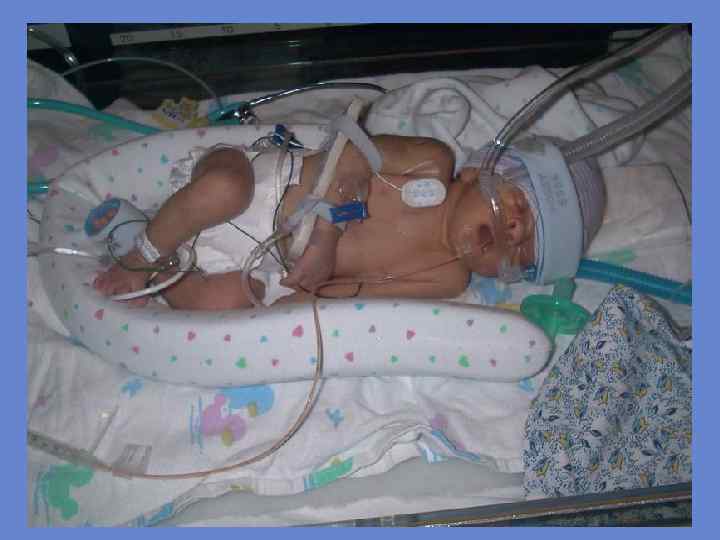
Важное значение имеет уход. Ребенку должен быть обеспечен покой, головке придают возвышенное положение. Детей, перенесших легкую асфиксию, помещают в кислородную палатку; детей, перенесших асфиксию тяжелую, — в кувез. Кислород подается со скоростью 4— 5 л/мин, что создает концентрацию 30 — 40%. При отсутствии необходимого оборудования возможна подача кислорода через маску или носовую канюлю. Показано повторное отсасывание слизи из ВДП и желудка.

Необходимо следить за температурой тела, диурезом, функцией кишечника. Первое кормление при легкой асфиксии назначают через 12— 18 ч после рождения (сцеженным грудным молоком). Родившихся в тяжелой асфиксии начинают кормить через зонд спустя 24 ч после рождения. Сроки прикладывания к груди определяются состоянием ребенка. В связи с возможностью осложнений со стороны ЦНС за детьми, родившимися в асфиксии, после выписки из родильного стационара устанавливают диспансерное наблюдение педиатра и невропатолога.


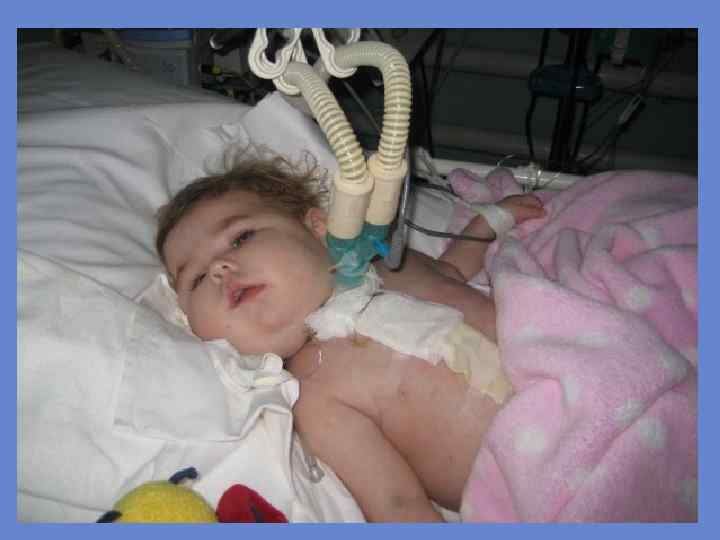
Прогноз зависит от тяжести асфиксии, полноты и своевременности лечебных мероприятий. При первичной асфиксии для определения прогноза состояние новорожденного повторно оценивают по шкале Апгар через 5 мин после рождения. Если оценка возрастает, прогноз для жизни благоприятный. В течение первого года жизни у детей, перенесших асфиксию, могут наблюдаться синдромы: гипо- и гипервозбудимости, гипертензионно-гидроцефальный, судорожный, диэнцефальные нарушения и др.

Профилактика внутриутробной гипоксии плода и асфиксии новорожденного основана на своевременном и эффективном лечении экстрагенитальных заболеваний и осложнений беременности и родов, рациональном ведении родов, предупреждение внутриутробной гипоксии плода, особенно в конце II периода родов, отсасывание слизи из верхних дыхательных путей сразу после рождения ребенка.






















Асфиксия.ppt