Асфиксия новая.ppt
- Количество слайдов: 58
 Асфиксия новорожденного Профессор Г. А. Шишко, 2008
Асфиксия новорожденного Профессор Г. А. Шишко, 2008
 Заболеваемость асфиксией Республика Беларусь 2006 60 на 1000 Centers for Disease Control USA 2003 10 -15 на Manual of neonatal care. Ed. by J. P. Cloherty et al, 5 ed. Philadelphia. -2003 родившихся живыми 1000 родившихся живыми
Заболеваемость асфиксией Республика Беларусь 2006 60 на 1000 Centers for Disease Control USA 2003 10 -15 на Manual of neonatal care. Ed. by J. P. Cloherty et al, 5 ed. Philadelphia. -2003 родившихся живыми 1000 родившихся живыми
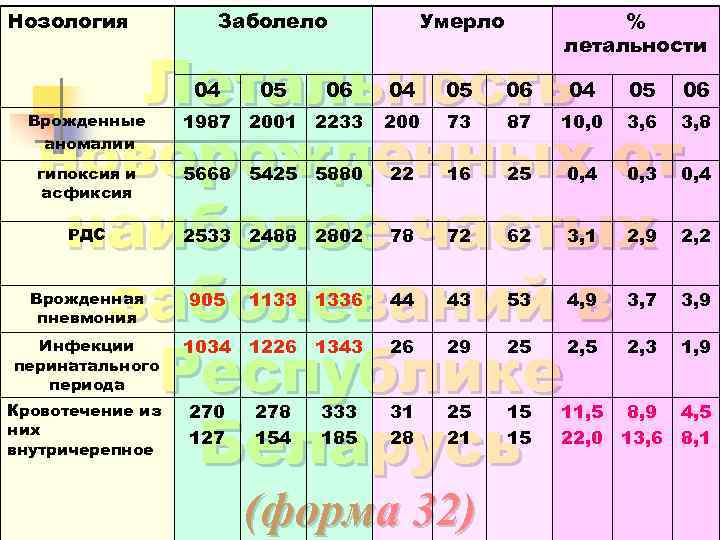 Нозология Заболело Умерло % летальности Летальность новорожденных от наиболее частых заболеваний в Республике Беларусь 04 05 06 Врожденные аномалии 1987 2001 2233 200 73 87 10, 0 3, 6 3, 8 гипоксия и асфиксия 5668 5425 5880 22 16 25 0, 4 0, 3 0, 4 РДС 2533 2488 2802 78 72 62 3, 1 2, 9 2, 2 Врожденная пневмония 905 1133 1336 44 43 53 4, 9 3, 7 3, 9 Инфекции перинатального периода 1034 1226 1343 26 29 25 2, 3 1, 9 Кровотечение из них внутричерепное 270 127 278 154 333 185 31 28 25 21 15 15 11, 5 22, 0 8, 9 13, 6 4, 5 8, 1 (форма 32)
Нозология Заболело Умерло % летальности Летальность новорожденных от наиболее частых заболеваний в Республике Беларусь 04 05 06 Врожденные аномалии 1987 2001 2233 200 73 87 10, 0 3, 6 3, 8 гипоксия и асфиксия 5668 5425 5880 22 16 25 0, 4 0, 3 0, 4 РДС 2533 2488 2802 78 72 62 3, 1 2, 9 2, 2 Врожденная пневмония 905 1133 1336 44 43 53 4, 9 3, 7 3, 9 Инфекции перинатального периода 1034 1226 1343 26 29 25 2, 3 1, 9 Кровотечение из них внутричерепное 270 127 278 154 333 185 31 28 25 21 15 15 11, 5 22, 0 8, 9 13, 6 4, 5 8, 1 (форма 32)
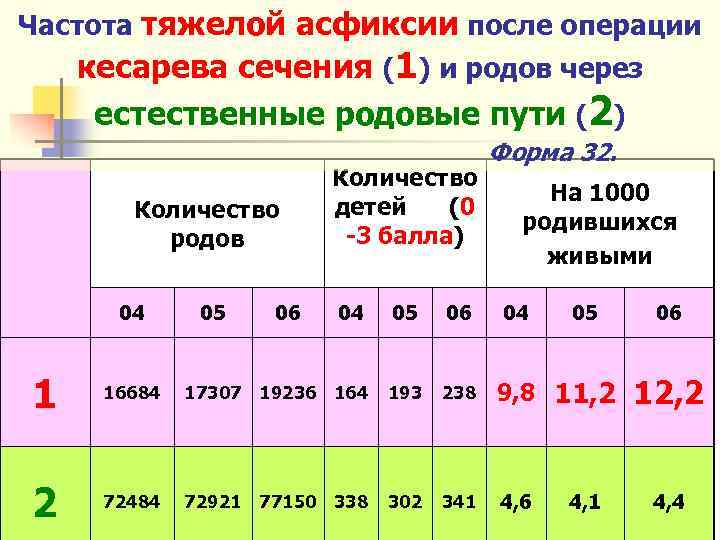 Частота тяжелой асфиксии после операции кесарева сечения (1) и родов через естественные родовые пути (2) Форма 32. Количество родов 04 05 06 Количество детей (0 -3 балла) 04 05 06 На 1000 родившихся живыми 04 05 1 16684 17307 19236 164 193 238 9, 8 11, 2 2 72484 72921 77150 338 302 341 4, 6 4, 1 06 12, 2 4, 4
Частота тяжелой асфиксии после операции кесарева сечения (1) и родов через естественные родовые пути (2) Форма 32. Количество родов 04 05 06 Количество детей (0 -3 балла) 04 05 06 На 1000 родившихся живыми 04 05 1 16684 17307 19236 164 193 238 9, 8 11, 2 2 72484 72921 77150 338 302 341 4, 6 4, 1 06 12, 2 4, 4
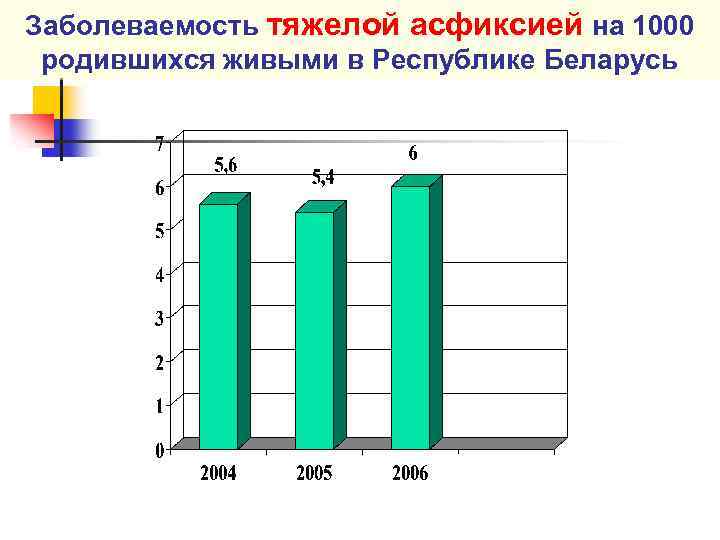 Заболеваемость тяжелой асфиксией на 1000 родившихся живыми в Республике Беларусь
Заболеваемость тяжелой асфиксией на 1000 родившихся живыми в Республике Беларусь
 Критерии диагностики внутриутробной гипоксии р. Н n р. СО 2 n РО 2 n ЧСС плода n n Меконий в амниотической жидкости
Критерии диагностики внутриутробной гипоксии р. Н n р. СО 2 n РО 2 n ЧСС плода n n Меконий в амниотической жидкости
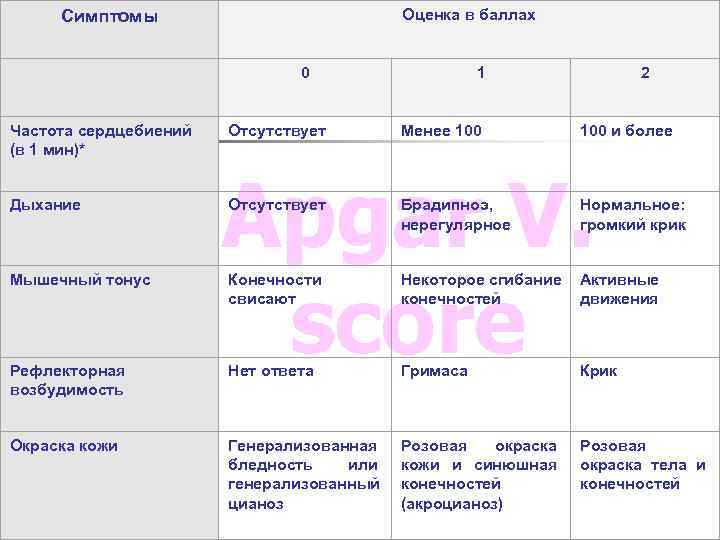 Оценка в баллах Симптомы Частота сердцебиений (в 1 мин)* Дыхание Мышечный тонус Рефлекторная возбудимость Окраска кожи 0 Отсутствует 1 Менее 100 2 100 и более Apgar V. score Отсутствует Брадипноэ, нерегулярное Нормальное: громкий крик Конечности свисают Некоторое сгибание конечностей Активные движения Нет ответа Гримаса Крик Генерализованная бледность или генерализованный цианоз Розовая окраска кожи и синюшная конечностей (акроцианоз) Розовая окраска тела и конечностей
Оценка в баллах Симптомы Частота сердцебиений (в 1 мин)* Дыхание Мышечный тонус Рефлекторная возбудимость Окраска кожи 0 Отсутствует 1 Менее 100 2 100 и более Apgar V. score Отсутствует Брадипноэ, нерегулярное Нормальное: громкий крик Конечности свисают Некоторое сгибание конечностей Активные движения Нет ответа Гримаса Крик Генерализованная бледность или генерализованный цианоз Розовая окраска кожи и синюшная конечностей (акроцианоз) Розовая окраска тела и конечностей
 Классификация асфиксии МКБ Х Тяжелая асфиксия 0 -3 балла по шкале Апгар на 1 минуте n Умеренная асфиксия 4 -7 балла по шкале Апгар на 1 минуте n МКБ Х
Классификация асфиксии МКБ Х Тяжелая асфиксия 0 -3 балла по шкале Апгар на 1 минуте n Умеренная асфиксия 4 -7 балла по шкале Апгар на 1 минуте n МКБ Х
 J. Pediatrics, July 1996, 8(1): 141 -2 Отдел плода и новорожденного, Американская педиатрическая академия Шкала Апгар не должна использоваться как единственное подтверждение того, что неврологические изменения явились следствием гипоксии, случившейся из-за неправильной интранатальной терапии и приведшей к неврологической травме.
J. Pediatrics, July 1996, 8(1): 141 -2 Отдел плода и новорожденного, Американская педиатрическая академия Шкала Апгар не должна использоваться как единственное подтверждение того, что неврологические изменения явились следствием гипоксии, случившейся из-за неправильной интранатальной терапии и приведшей к неврологической травме.
 р. Н пробы крови скальпа плода n n 7, 25 и выше - норма 7, 20 -7, 25 - зона тревоги 7, 10 -7, 20 – активная тактика родоразрешения 7, 10 и менее - немедленное извлечение
р. Н пробы крови скальпа плода n n 7, 25 и выше - норма 7, 20 -7, 25 - зона тревоги 7, 10 -7, 20 – активная тактика родоразрешения 7, 10 и менее - немедленное извлечение
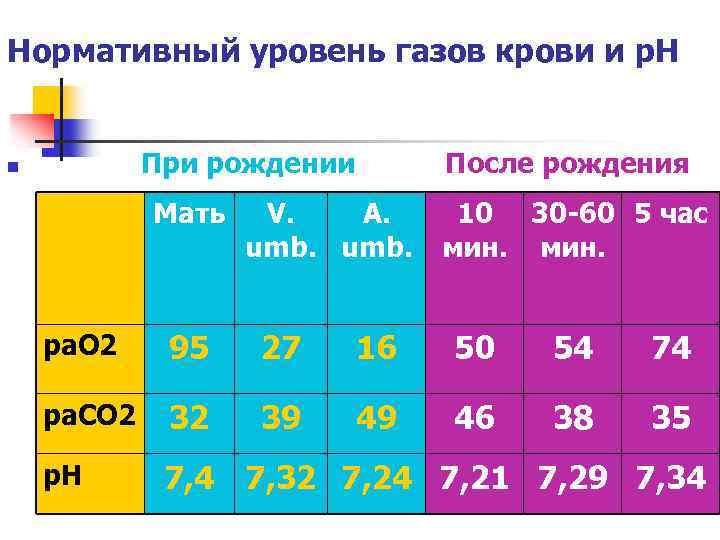 Нормативный уровень газов крови и р. Н n При рождении После рождения Мать 10 30 -60 5 час мин. V. A. umb. ра. О 2 95 27 16 50 54 74 ра. СО 2 32 39 49 46 38 35 р. Н 7, 4 7, 32 7, 24 7, 21 7, 29 7, 34
Нормативный уровень газов крови и р. Н n При рождении После рождения Мать 10 30 -60 5 час мин. V. A. umb. ра. О 2 95 27 16 50 54 74 ра. СО 2 32 39 49 46 38 35 р. Н 7, 4 7, 32 7, 24 7, 21 7, 29 7, 34
 Ургентная клинико - метаболическая оценка Клинико - метаболическая оценка в критических ситуациях должна производится по возможности быстро, начиная от родзала в ходе проведения первичной реанимации. n Меконий в амниотической жидкости и ТБД n Шкала Апгар n р. Н n Ра. СО 2 n Ра. О 2 n АД n лактат, гликемия n креатинин n Оценка оксидативного стресса
Ургентная клинико - метаболическая оценка Клинико - метаболическая оценка в критических ситуациях должна производится по возможности быстро, начиная от родзала в ходе проведения первичной реанимации. n Меконий в амниотической жидкости и ТБД n Шкала Апгар n р. Н n Ра. СО 2 n Ра. О 2 n АД n лактат, гликемия n креатинин n Оценка оксидативного стресса
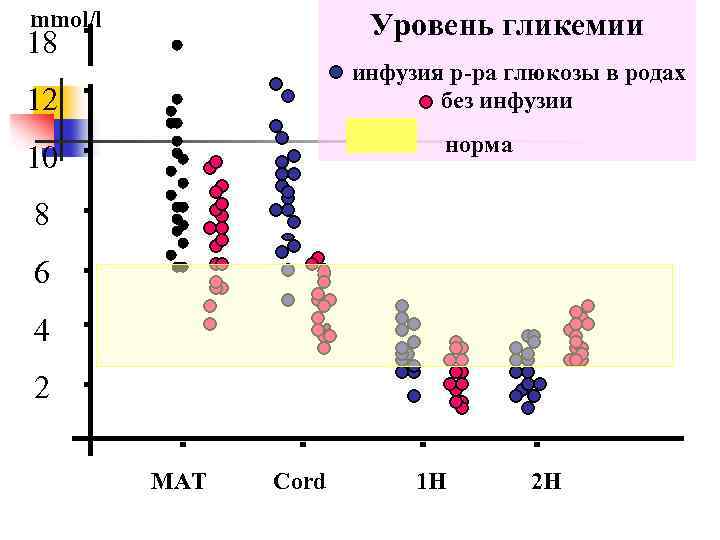 mmol/l Уровень гликемии 18 инфузия р-ра глюкозы в родах без инфузии 12 норма 10 8 6 4 2 МАТ Cord 1 H 2 H
mmol/l Уровень гликемии 18 инфузия р-ра глюкозы в родах без инфузии 12 норма 10 8 6 4 2 МАТ Cord 1 H 2 H
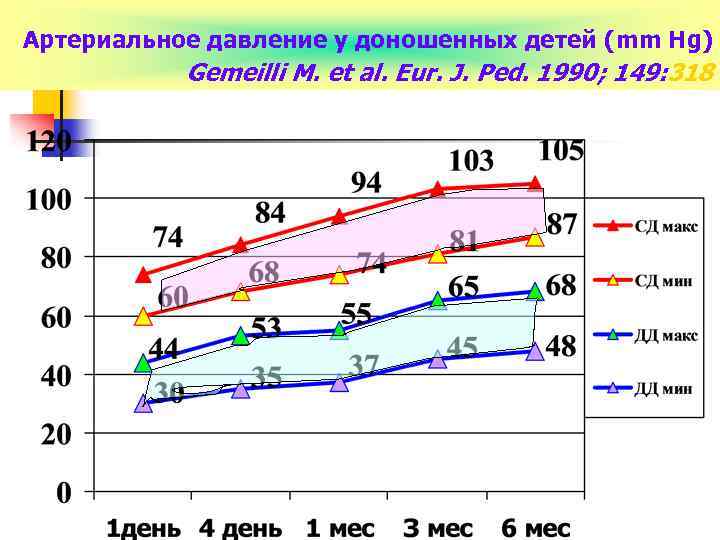 Артериальное давление у доношенных детей (mm Hg) Gemeilli M. et al. Eur. J. Ped. 1990; 149: 318
Артериальное давление у доношенных детей (mm Hg) Gemeilli M. et al. Eur. J. Ped. 1990; 149: 318
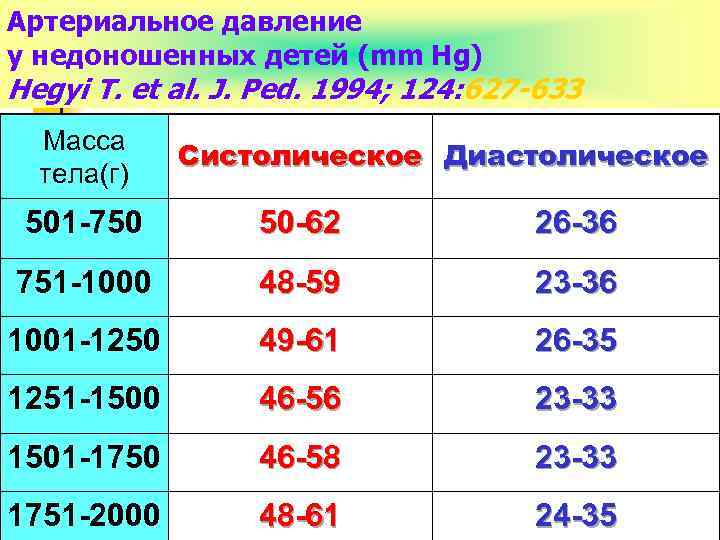 Артериальное давление у недоношенных детей (mm Hg) Hegyi T. et al. J. Ped. 1994; 124: 627 -633 Масса тела(г) Систолическое Диастолическое 501 -750 50 -62 26 -36 751 -1000 48 -59 23 -36 1001 -1250 49 -61 26 -35 1251 -1500 46 -56 23 -33 1501 -1750 46 -58 23 -33 1751 -2000 48 -61 24 -35
Артериальное давление у недоношенных детей (mm Hg) Hegyi T. et al. J. Ped. 1994; 124: 627 -633 Масса тела(г) Систолическое Диастолическое 501 -750 50 -62 26 -36 751 -1000 48 -59 23 -36 1001 -1250 49 -61 26 -35 1251 -1500 46 -56 23 -33 1501 -1750 46 -58 23 -33 1751 -2000 48 -61 24 -35
 Критерии тяжелой асфиксии J. Pediatrics, july 1996, 8(1): 141 -2 Manual of neonatal care. Ed. by J. P. Cloherty, E. C. Eichenwald, A. R. Stark. -5 ed. Philadelphia. -2003. -816 p. Ацидоз- р. Н менее 7, 05 р. Н менее 6, 8 несовместим с жизнью, при выживании необратимые изменения мозга Артериальная гипотензия Мозговая кома
Критерии тяжелой асфиксии J. Pediatrics, july 1996, 8(1): 141 -2 Manual of neonatal care. Ed. by J. P. Cloherty, E. C. Eichenwald, A. R. Stark. -5 ed. Philadelphia. -2003. -816 p. Ацидоз- р. Н менее 7, 05 р. Н менее 6, 8 несовместим с жизнью, при выживании необратимые изменения мозга Артериальная гипотензия Мозговая кома
 2003. Manual of neonatal care Критический период постнатальной адаптации первые несколько вдохов. р. О 2 должно подняться до 50 -70 мм Hg снижение легочной сосудистой резистентности снижение право-левого шунта через ОАП подъем давления в левом предсердии прекращение право-левого шунта через овальное окно
2003. Manual of neonatal care Критический период постнатальной адаптации первые несколько вдохов. р. О 2 должно подняться до 50 -70 мм Hg снижение легочной сосудистой резистентности снижение право-левого шунта через ОАП подъем давления в левом предсердии прекращение право-левого шунта через овальное окно
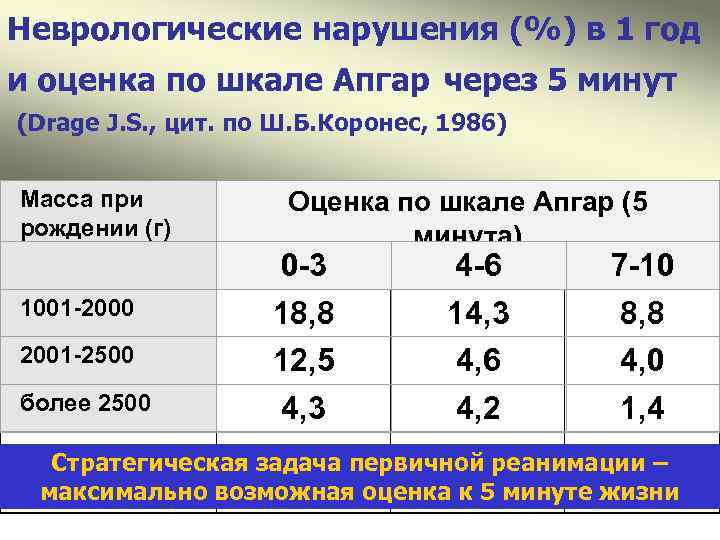 Неврологические нарушения (%) в 1 год и оценка по шкале Апгар через 5 минут (Drage J. S. , цит. по Ш. Б. Коронес, 1986) Масса при рождении (г) 1001 -2000 2001 -2500 более 2500 Оценка по шкале Апгар (5 минута) 0 -3 18, 8 12, 5 4, 3 4 -6 14, 3 4, 6 4, 2 7 -10 8, 8 4, 0 1, 4 Стратегическая задача первичной реанимации – максимально возможная оценка к 5 минуте жизни
Неврологические нарушения (%) в 1 год и оценка по шкале Апгар через 5 минут (Drage J. S. , цит. по Ш. Б. Коронес, 1986) Масса при рождении (г) 1001 -2000 2001 -2500 более 2500 Оценка по шкале Апгар (5 минута) 0 -3 18, 8 12, 5 4, 3 4 -6 14, 3 4, 6 4, 2 7 -10 8, 8 4, 0 1, 4 Стратегическая задача первичной реанимации – максимально возможная оценка к 5 минуте жизни
 Сурфактант и тяжелая асфиксия n n Гипоксия и ацидоз разрушают сурфактант и пневмоциты 2 -го типа. Это касается, как эндогенного так и экзогенного пула сурфактанта. Тяжелая асфиксия ограничивает и снижает эффективность ранней сурфактантной терапии
Сурфактант и тяжелая асфиксия n n Гипоксия и ацидоз разрушают сурфактант и пневмоциты 2 -го типа. Это касается, как эндогенного так и экзогенного пула сурфактанта. Тяжелая асфиксия ограничивает и снижает эффективность ранней сурфактантной терапии
 Сурфактант и инфекция n n Сурфактант разрушается под влиянием внутриутробного и постнатального инфицирования. Сурфактант формирует альвеолярные макрофаги. Инфекция снижает эффективность сурфактантной терапии. Профилактика внутриутробного и постнатального инфицирования, рациональная антибактериальная и иммуномоделирующая терапия – факторы улучшения результатов лечения.
Сурфактант и инфекция n n Сурфактант разрушается под влиянием внутриутробного и постнатального инфицирования. Сурфактант формирует альвеолярные макрофаги. Инфекция снижает эффективность сурфактантной терапии. Профилактика внутриутробного и постнатального инфицирования, рациональная антибактериальная и иммуномоделирующая терапия – факторы улучшения результатов лечения.
 Нашими исследованиями доказана эффективность ранней сурфактантной терапии еще в прошлом веке. G. Shishko, O. Svirskaja, S. Riabenkov Alveofact usage in therapy of respiratory distress syndrom III Alveofact workshop. Abstracts. Visegrad 18 -19 April 1999, p. 16. Г. А. Шишко, Ю. А. Устинович, О. Я. Свирская Влияние терапии экзогенным сурфактаном на течение респираторного дистресс-синдрома у недоношенных новорожденных. 7 съезд педиатров Респ. Беларусь. -Минск, 1999 г. -с. 177 -178. На современном этапе необходимо начать использовать сурфактантную терапию у нодоношенных детей, родившихся в тяжелой асфиксии, а также при аспирации мекония в ходе первичной реанимации в родблоке.
Нашими исследованиями доказана эффективность ранней сурфактантной терапии еще в прошлом веке. G. Shishko, O. Svirskaja, S. Riabenkov Alveofact usage in therapy of respiratory distress syndrom III Alveofact workshop. Abstracts. Visegrad 18 -19 April 1999, p. 16. Г. А. Шишко, Ю. А. Устинович, О. Я. Свирская Влияние терапии экзогенным сурфактаном на течение респираторного дистресс-синдрома у недоношенных новорожденных. 7 съезд педиатров Респ. Беларусь. -Минск, 1999 г. -с. 177 -178. На современном этапе необходимо начать использовать сурфактантную терапию у нодоношенных детей, родившихся в тяжелой асфиксии, а также при аспирации мекония в ходе первичной реанимации в родблоке.
 Учитывая интранатальную гибернацию, первичную оценку по шкале Апгар следует проводить к 20 -30 сек после рождения. Однако если после извлечения у новорожденного отсутствует сердцебиение или резко выражена брадикардия (ЧСС менее 60 в 1 минуту), нет попыток самостоятельного дыхания, реанимационную помощь следует начинать незамедлительно !!! Опыт нашей работы показал, что даже объективно высокая оценка по шкале Апгар на 1 -ой минуте жизни не всегда гарантирует благоприятную клиническую ситуацию Для оптимизации оценки состояния новорожденного и выбора реанимационной тактики необходимо учитывать не только сумму баллов, но и оценку каждого параметра, составляющего шкалу Апгар. Наиболее информативным является определение параметров, составляющих "кардиореспираторный" компонент шкалы: число сердечных сокращений,
Учитывая интранатальную гибернацию, первичную оценку по шкале Апгар следует проводить к 20 -30 сек после рождения. Однако если после извлечения у новорожденного отсутствует сердцебиение или резко выражена брадикардия (ЧСС менее 60 в 1 минуту), нет попыток самостоятельного дыхания, реанимационную помощь следует начинать незамедлительно !!! Опыт нашей работы показал, что даже объективно высокая оценка по шкале Апгар на 1 -ой минуте жизни не всегда гарантирует благоприятную клиническую ситуацию Для оптимизации оценки состояния новорожденного и выбора реанимационной тактики необходимо учитывать не только сумму баллов, но и оценку каждого параметра, составляющего шкалу Апгар. Наиболее информативным является определение параметров, составляющих "кардиореспираторный" компонент шкалы: число сердечных сокращений,



 При оценке: ЧСС- 2 балла, дыхание - 2 балла, цвет кожи - 1 балл - асфиксии нет, оказания кардиореспираторной помощи не требуется. При оценке: ЧСС - 2 балла, дыхание - 1 балл, цвет кожи - 1 балл необходимо после тщательной санации верхних дыхательных путей проводить вспомогательную вентиляцию легких маской воздухом.
При оценке: ЧСС- 2 балла, дыхание - 2 балла, цвет кожи - 1 балл - асфиксии нет, оказания кардиореспираторной помощи не требуется. При оценке: ЧСС - 2 балла, дыхание - 1 балл, цвет кожи - 1 балл необходимо после тщательной санации верхних дыхательных путей проводить вспомогательную вентиляцию легких маской воздухом.
 При оценке: ЧСС - 2 (1) балла, дыхание - 1 балл, цвет кожи – 0 - высока вероятность аспирационного синдрома, особенно при наличии в околоплодных водах или в ротоглотке мекониального содержимого. При подозрении на наличие аспирационного синдрома не следует до санации трахеобронхиального дерева (ТБД) использовать вентиляцию легких маской, т. к. это может усугубить имеющуюся аспирацию. Необходимо провести контрольную санацию трахеобронхиального дерева под прямой ларингоскопией, оценить характер содержимого в катетере. Наличие обильного количества околоплодных вод, крови, мекония в ТБД - ИВЛ. вод
При оценке: ЧСС - 2 (1) балла, дыхание - 1 балл, цвет кожи – 0 - высока вероятность аспирационного синдрома, особенно при наличии в околоплодных водах или в ротоглотке мекониального содержимого. При подозрении на наличие аспирационного синдрома не следует до санации трахеобронхиального дерева (ТБД) использовать вентиляцию легких маской, т. к. это может усугубить имеющуюся аспирацию. Необходимо провести контрольную санацию трахеобронхиального дерева под прямой ларингоскопией, оценить характер содержимого в катетере. Наличие обильного количества околоплодных вод, крови, мекония в ТБД - ИВЛ. вод
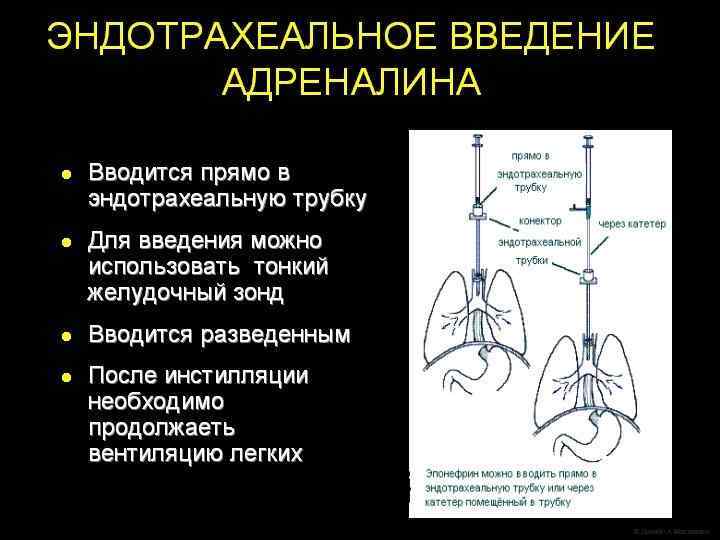
 При оценке: ЧСС - 1 (2) балла, дыхание - 0 баллов, цвет кожи - 0 -необходимы интубация трахеи, санация ТБД, ИВЛ. При ЧСС менее 60 -80 в 1 минуту - закрытый массаж сердца, при отсутствии эффекта в течение 10 -15 сек - эндотрахеальное введение Sol. Adrenalini 0, 01% (десятикратное разведение ампульного Sol. Adrenalini 0, 1% в Sol. Natrii chloridi 0, 9%) 0, 1 -0, 3 мл/кг В особенно тяжелых случаях (рождение ребенка в состоянии клинической смерти) к проведению реанимационных мероприятий, включающих интубацию трахеи, санацию ВДП, эндотрахеальное введение адреналина, закрытый массаж сердца, ИВЛ, следует приступить немедленно после извлечения ребенка. При проведении реанимации необходим постоянный контроль ее эффективности. дыхания. Отсутствие эффекта будет требовать продолжения ИВЛ, срочной катетеризации пупочной вены
При оценке: ЧСС - 1 (2) балла, дыхание - 0 баллов, цвет кожи - 0 -необходимы интубация трахеи, санация ТБД, ИВЛ. При ЧСС менее 60 -80 в 1 минуту - закрытый массаж сердца, при отсутствии эффекта в течение 10 -15 сек - эндотрахеальное введение Sol. Adrenalini 0, 01% (десятикратное разведение ампульного Sol. Adrenalini 0, 1% в Sol. Natrii chloridi 0, 9%) 0, 1 -0, 3 мл/кг В особенно тяжелых случаях (рождение ребенка в состоянии клинической смерти) к проведению реанимационных мероприятий, включающих интубацию трахеи, санацию ВДП, эндотрахеальное введение адреналина, закрытый массаж сердца, ИВЛ, следует приступить немедленно после извлечения ребенка. При проведении реанимации необходим постоянный контроль ее эффективности. дыхания. Отсутствие эффекта будет требовать продолжения ИВЛ, срочной катетеризации пупочной вены
 Препараты для реанимации n n n Аdrenalin IV ET Na. HCO 3 IV Naloxon IV ET Albumin 5% IV Dopmin 5 mkg/kg/min IV Дефибрилляция
Препараты для реанимации n n n Аdrenalin IV ET Na. HCO 3 IV Naloxon IV ET Albumin 5% IV Dopmin 5 mkg/kg/min IV Дефибрилляция
 Препараты для реанимации n n Восполнения объема Sol. Na. Cl-0, 9% 10 мл/кг Цельная кровь 0(I) Rh-отр. - 10 мл/кг International Guidelines for Neonatal Resuscitation 2000, Neo. Fax 2006
Препараты для реанимации n n Восполнения объема Sol. Na. Cl-0, 9% 10 мл/кг Цельная кровь 0(I) Rh-отр. - 10 мл/кг International Guidelines for Neonatal Resuscitation 2000, Neo. Fax 2006
 Препараты для реанимации n n Восполнения объема При остром анемическом синдроме и гиповолемическом шоке (отслойка плаценты, фетофетальная трансфузия, отечная форма ГБН) по возможности быстро компенсировать анемию введением эритроцитарной массы или отмытых эритроцитов. Подбор группы крови и Rh-фактора в зависимости от группы крови и Rh-фактора матери и пациента.
Препараты для реанимации n n Восполнения объема При остром анемическом синдроме и гиповолемическом шоке (отслойка плаценты, фетофетальная трансфузия, отечная форма ГБН) по возможности быстро компенсировать анемию введением эритроцитарной массы или отмытых эритроцитов. Подбор группы крови и Rh-фактора в зависимости от группы крови и Rh-фактора матери и пациента.
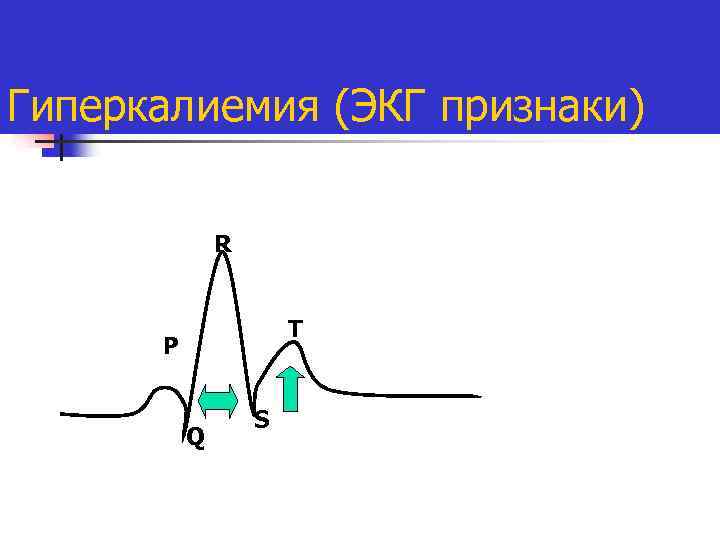
 Гиперкалиемия Одна из причин фармакорезистентной брадикардии. Может быть при уровне К более 6 ммоль/л Ургентная терапия Sol. Calcii gluconici 10% - 0, 5 ml/kg Sol. Glucosa 10% + insulin 1 un/2 g glucosa Sol. Na. HCO 3 -4% 1, 5 -2. 0 ml/kg
Гиперкалиемия Одна из причин фармакорезистентной брадикардии. Может быть при уровне К более 6 ммоль/л Ургентная терапия Sol. Calcii gluconici 10% - 0, 5 ml/kg Sol. Glucosa 10% + insulin 1 un/2 g glucosa Sol. Na. HCO 3 -4% 1, 5 -2. 0 ml/kg

 Гиперкалиемия (ЭКГ признаки) R T P Q S
Гиперкалиемия (ЭКГ признаки) R T P Q S
 Технические ошибки респираторной помощи подача холодного и неувлажненного кислорода; n несоответствующий размер лицевых масок; n неадекватные катетеры для отсасывания из трахеобронхиального дерева (ТБД); n несоответствующий размер интубационной трубки; n обструкция интубационной трубки и ТБД; n неправильное положение интубационной трубки; n неадекватная синхронизация при проведении ИВЛ. n
Технические ошибки респираторной помощи подача холодного и неувлажненного кислорода; n несоответствующий размер лицевых масок; n неадекватные катетеры для отсасывания из трахеобронхиального дерева (ТБД); n несоответствующий размер интубационной трубки; n обструкция интубационной трубки и ТБД; n неправильное положение интубационной трубки; n неадекватная синхронизация при проведении ИВЛ. n
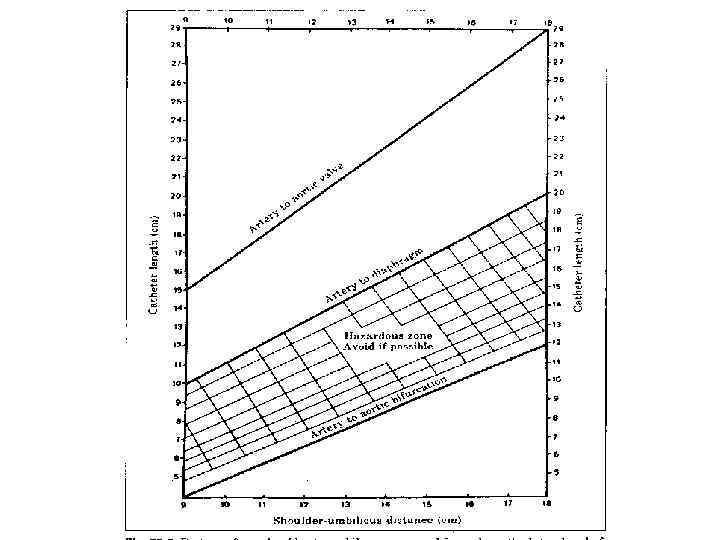
 Показания для катетеризации а. umbilicalis Тяжелая асфиксия и (или) тяжелое состояние в 1 сутки жизни при необходимости: §ИВЛ при Fi. O 2 > 60%; §Необходимость включения в терапию симпатомиметиков. Цель: §отбор крови для исследования КОС; §точное измерение АД
Показания для катетеризации а. umbilicalis Тяжелая асфиксия и (или) тяжелое состояние в 1 сутки жизни при необходимости: §ИВЛ при Fi. O 2 > 60%; §Необходимость включения в терапию симпатомиметиков. Цель: §отбор крови для исследования КОС; §точное измерение АД
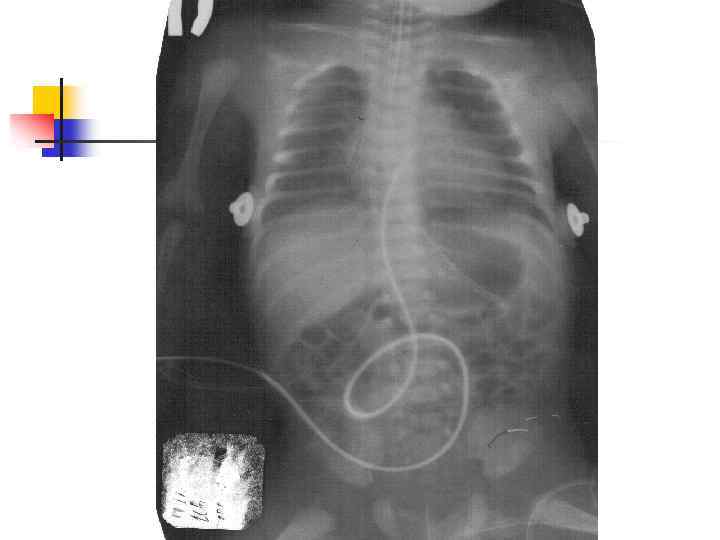
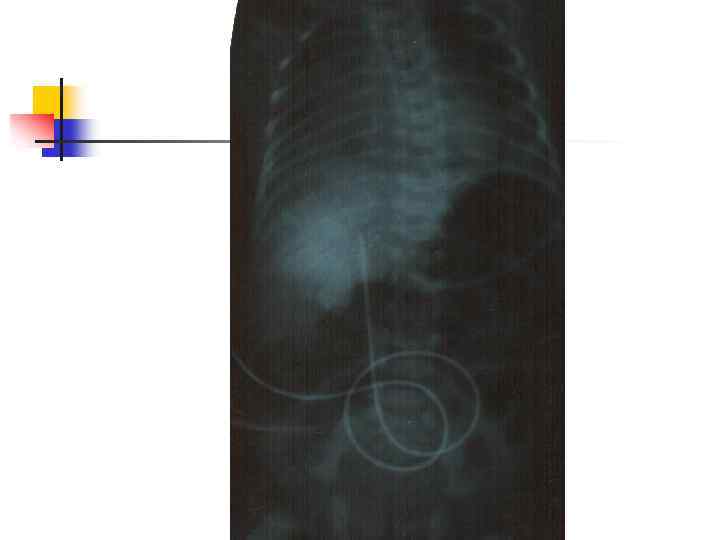
 Осложнения катетеризации пупочной вены 1) Ошибочное введение катетера - артерия, урахус, паравенозное пространство. 2) Нарушение асептики и техники – перфорация стенки вены, травма печени, эмболия, сепсис. . 3) Неправильное положение катетера а) в портальном кровотоке: портальная гипертензия; ишемия кишечника, некроз клеток печени язвеннонекротический энтероколит, желудочно-кишечное кровотечение; б) уровень диафрагмы: усиление СДР, релаксация диафрагмы; в) в сердце: остановка сердца, инфаркт миокарда, нарушения ритма.
Осложнения катетеризации пупочной вены 1) Ошибочное введение катетера - артерия, урахус, паравенозное пространство. 2) Нарушение асептики и техники – перфорация стенки вены, травма печени, эмболия, сепсис. . 3) Неправильное положение катетера а) в портальном кровотоке: портальная гипертензия; ишемия кишечника, некроз клеток печени язвеннонекротический энтероколит, желудочно-кишечное кровотечение; б) уровень диафрагмы: усиление СДР, релаксация диафрагмы; в) в сердце: остановка сердца, инфаркт миокарда, нарушения ритма.
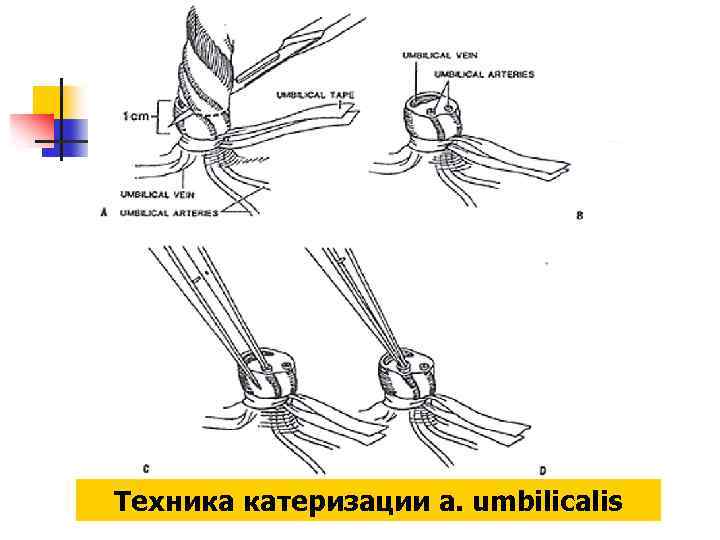 Техника катеризации a. umbilicalis
Техника катеризации a. umbilicalis
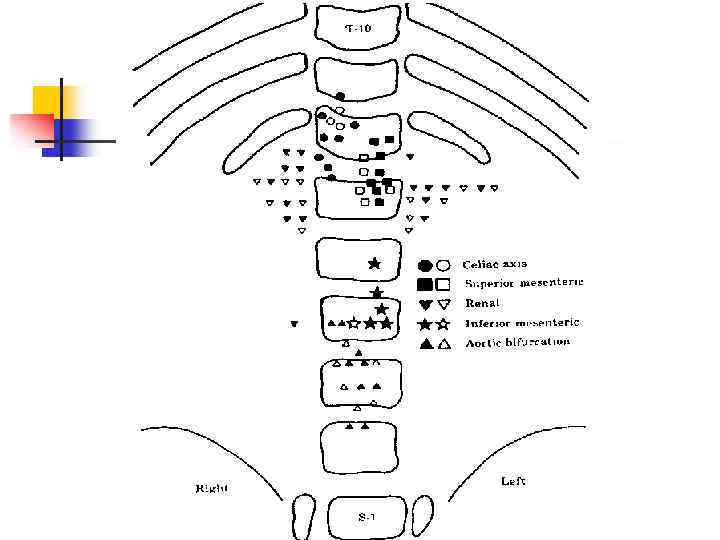
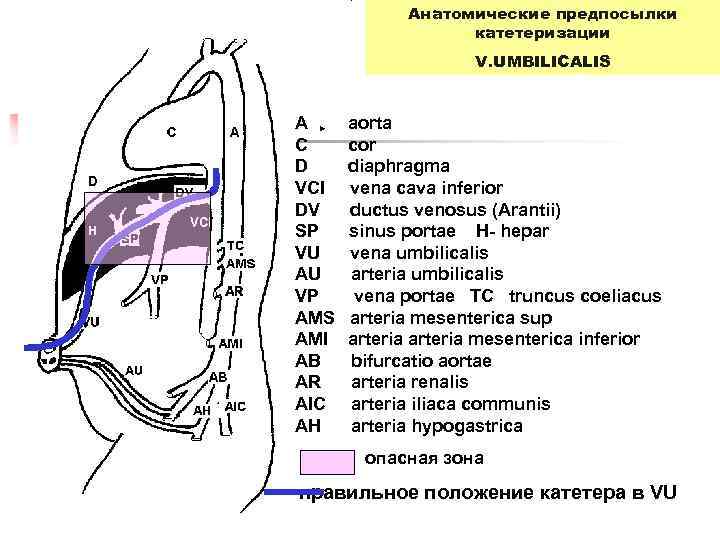 Анатомические предпосылки катетеризации V. UMBILICALIS A aorta C cor D diaphragma VCI vena cava inferior DV ductus venosus (Arantii) SP sinus portae H- hepar VU vena umbilicalis AU arteria umbilicalis VP vena portae TC truncus coeliacus AMS arteria mesenterica sup AMI arteria mesenterica inferior AB bifurcatio aortae AR arteria renalis AIC arteria iliaca communis AH arteria hypogastrica опасная зона правильное положение катетера в VU
Анатомические предпосылки катетеризации V. UMBILICALIS A aorta C cor D diaphragma VCI vena cava inferior DV ductus venosus (Arantii) SP sinus portae H- hepar VU vena umbilicalis AU arteria umbilicalis VP vena portae TC truncus coeliacus AMS arteria mesenterica sup AMI arteria mesenterica inferior AB bifurcatio aortae AR arteria renalis AIC arteria iliaca communis AH arteria hypogastrica опасная зона правильное положение катетера в VU
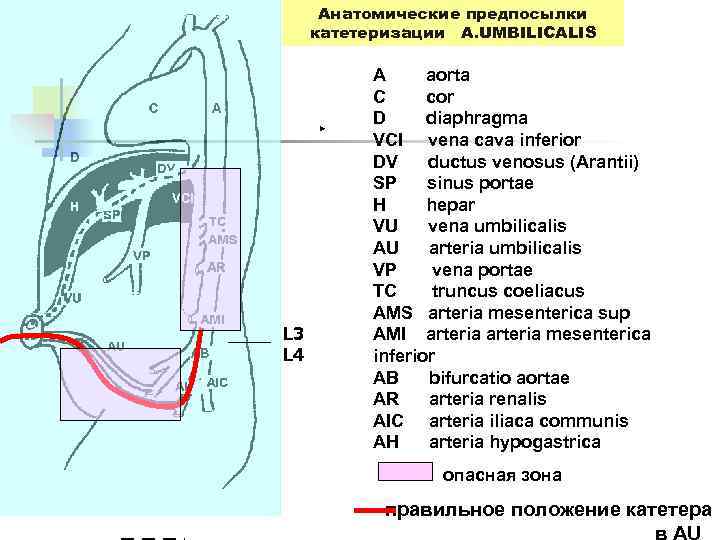 Анатомические предпосылки катетеризации А. UMBILICALIS L 3 L 4 A aorta C cor D diaphragma VCI vena cava inferior DV ductus venosus (Arantii) SP sinus portae H hepar VU vena umbilicalis AU arteria umbilicalis VP vena portae TC truncus coeliacus AMS arteria mesenterica sup AMI arteria mesenterica inferior AB bifurcatio aortae AR arteria renalis AIC arteria iliaca communis AH arteria hypogastrica опасная зона правильное положение катетера
Анатомические предпосылки катетеризации А. UMBILICALIS L 3 L 4 A aorta C cor D diaphragma VCI vena cava inferior DV ductus venosus (Arantii) SP sinus portae H hepar VU vena umbilicalis AU arteria umbilicalis VP vena portae TC truncus coeliacus AMS arteria mesenterica sup AMI arteria mesenterica inferior AB bifurcatio aortae AR arteria renalis AIC arteria iliaca communis AH arteria hypogastrica опасная зона правильное положение катетера


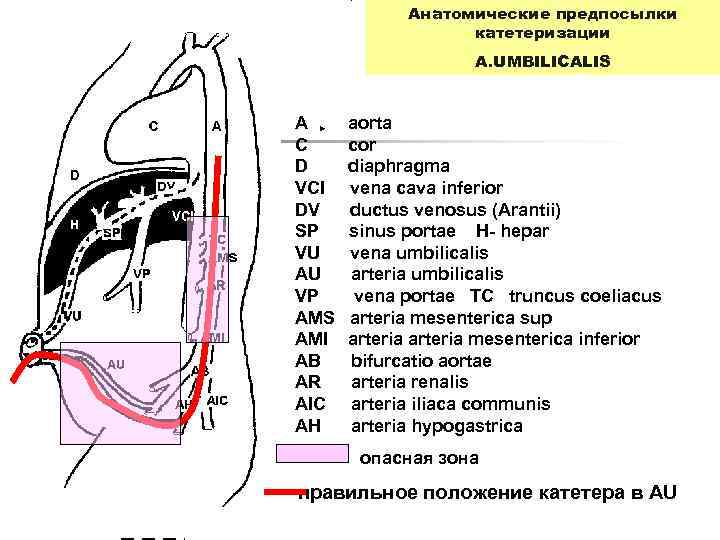 Анатомические предпосылки катетеризации А. UMBILICALIS A aorta C cor D diaphragma VCI vena cava inferior DV ductus venosus (Arantii) SP sinus portae H- hepar VU vena umbilicalis AU arteria umbilicalis VP vena portae TC truncus coeliacus AMS arteria mesenterica sup AMI arteria mesenterica inferior AB bifurcatio aortae AR arteria renalis AIC arteria iliaca communis AH arteria hypogastrica опасная зона правильное положение катетера в АU
Анатомические предпосылки катетеризации А. UMBILICALIS A aorta C cor D diaphragma VCI vena cava inferior DV ductus venosus (Arantii) SP sinus portae H- hepar VU vena umbilicalis AU arteria umbilicalis VP vena portae TC truncus coeliacus AMS arteria mesenterica sup AMI arteria mesenterica inferior AB bifurcatio aortae AR arteria renalis AIC arteria iliaca communis AH arteria hypogastrica опасная зона правильное положение катетера в АU
 Дозировка Dopamine Доза мкг/кг/мин Рецептор Клинический эффект DA 1, DA 2 Увеличение почечного, коронарного мезентериального кровотока 2, 0 – 6, 0 1 - 2 инотропный, хронотропный 6, 0 – 10, 0 1 - 2 рост ОПС 0, 5 – 2, 0
Дозировка Dopamine Доза мкг/кг/мин Рецептор Клинический эффект DA 1, DA 2 Увеличение почечного, коронарного мезентериального кровотока 2, 0 – 6, 0 1 - 2 инотропный, хронотропный 6, 0 – 10, 0 1 - 2 рост ОПС 0, 5 – 2, 0
 Adrenalin n n 0, 01 -0, 03 мг/кг для реанимации 0, 05 -1, 0 мкг/кг/мин. как инотропный препарат рецепторы ОПС ЧСС, УО, МО снижение почечного
Adrenalin n n 0, 01 -0, 03 мг/кг для реанимации 0, 05 -1, 0 мкг/кг/мин. как инотропный препарат рецепторы ОПС ЧСС, УО, МО снижение почечного
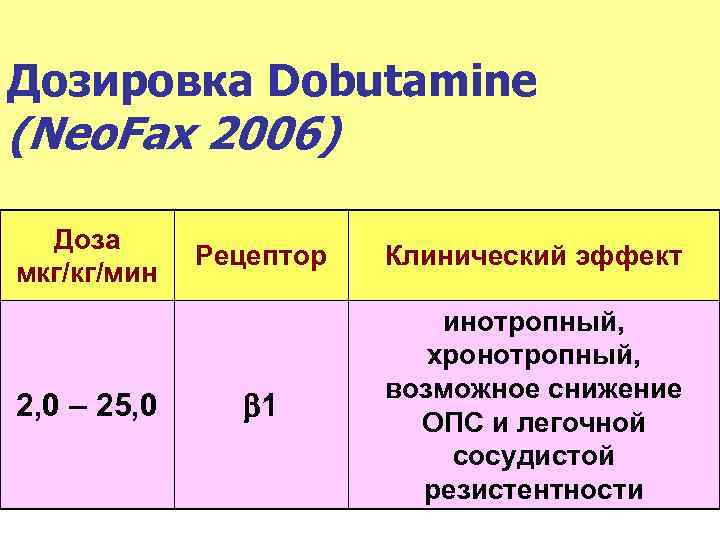 Дозировка Dobutamine (Neo. Fax 2006) Доза мкг/кг/мин 2, 0 – 25, 0 Рецептор 1 Клинический эффект инотропный, хронотропный, возможное снижение ОПС и легочной сосудистой резистентности
Дозировка Dobutamine (Neo. Fax 2006) Доза мкг/кг/мин 2, 0 – 25, 0 Рецептор 1 Клинический эффект инотропный, хронотропный, возможное снижение ОПС и легочной сосудистой резистентности
 Организация первичной реанимации в родблоке
Организация первичной реанимации в родблоке
 Оснащение и оборудование n n n n n · секундомер; · реанимационный стол с обязательным обогревом (лучше радиантные источники тепла) в сочетании с тепловым матрасом; · теплые пеленки; · аппаратура, регулирующая концентрации и поток О 2; · обогреватель и увлажнитель воздушно-кислородной смеси; · электроотсос; · катетеры для отсасывания; · ларингоскоп (с клинками № 0 и № 1); · интубационные трубки (№ 2, 0; 2, 5; 3, 0; 3, 5); · лицевые маски (двух размеров); · воздуховоды; · аппаратура для ИВЛ (Babylog-2; Stephan; мешки «Penlon» ; «Cardiff» ; «Аmbu» ; · набор для катетеризации пупочной вены (пупочные катетеры, ножницы, пинцеты, шелковые лигатуры); · пульсоксиметр; · сфигмоманометр; · термометр; · · шприцы.
Оснащение и оборудование n n n n n · секундомер; · реанимационный стол с обязательным обогревом (лучше радиантные источники тепла) в сочетании с тепловым матрасом; · теплые пеленки; · аппаратура, регулирующая концентрации и поток О 2; · обогреватель и увлажнитель воздушно-кислородной смеси; · электроотсос; · катетеры для отсасывания; · ларингоскоп (с клинками № 0 и № 1); · интубационные трубки (№ 2, 0; 2, 5; 3, 0; 3, 5); · лицевые маски (двух размеров); · воздуховоды; · аппаратура для ИВЛ (Babylog-2; Stephan; мешки «Penlon» ; «Cardiff» ; «Аmbu» ; · набор для катетеризации пупочной вены (пупочные катетеры, ножницы, пинцеты, шелковые лигатуры); · пульсоксиметр; · сфигмоманометр; · термометр; · · шприцы.

 Критерии готовности родблока к оказанию помощи новорожденным детям. n n n n n · 1. Температура воздуха в палате для оказания реанимационной помощи не ниже 250 С (постоянно). В случае преждевременных родов желательна температура 28 0 С. 2. Наличие теплых пеленок для приема ребенка. 3. Место приема ребенка и поверхность стола для первичной реанимации должны быть предварительно согреты. 4. Кювез имеет температуру не ниже 360 С. 5. Воздушно-кислородная смесь должна быть увлажненной и иметь температуру не ниже 340 С. 6. Аппарат для ИВЛ готов к работе. 7. Ларингоскоп и электроотсос исправны 8. Пульсоксиметр и сфигмоманометр исправны и готовы к работе. 9. Набор для катетеризации пупочной вены и набор лекарственных препаратов находятся в укладках, позволяющих их немедленное использование. Является целесообразным назначение лица, отвечающего за постоянную готовность родблока к оказанию реанимационной помощи новорожденному.
Критерии готовности родблока к оказанию помощи новорожденным детям. n n n n n · 1. Температура воздуха в палате для оказания реанимационной помощи не ниже 250 С (постоянно). В случае преждевременных родов желательна температура 28 0 С. 2. Наличие теплых пеленок для приема ребенка. 3. Место приема ребенка и поверхность стола для первичной реанимации должны быть предварительно согреты. 4. Кювез имеет температуру не ниже 360 С. 5. Воздушно-кислородная смесь должна быть увлажненной и иметь температуру не ниже 340 С. 6. Аппарат для ИВЛ готов к работе. 7. Ларингоскоп и электроотсос исправны 8. Пульсоксиметр и сфигмоманометр исправны и готовы к работе. 9. Набор для катетеризации пупочной вены и набор лекарственных препаратов находятся в укладках, позволяющих их немедленное использование. Является целесообразным назначение лица, отвечающего за постоянную готовность родблока к оказанию реанимационной помощи новорожденному.
 Персонал и его функциональные обязанности n n n Для уменьшения фактора внезапности ведущий роды акушер-гинеколог, при возникновении риска рождения ребенка в тяжелом состоянии, должен заранее предупредить об этом неонатальную службу и своевременно (до рождения ребенка) пригласить в родблок соответствующих специалистов. Для максимально быстрого и эффективного проведения первичной реанимации, особенно при тяжелой асфиксии, желательно участие 4 человек (2 врача и 2 медицинские сестры). Персонал должен быть четко осведомлен о своих функциональных обязанностях во время проведения реанимации. Принципиально важно, чтобы каждый врач (неонатолог, анестезиолог, акушер -гинеколог), причастный к работе родблока, владел полным объемом первичной реанимации новорожденных, т. к. рождение ребенка в асфиксии может быть внезапным. Врач № 1 (неонатолог) - делает первичную санацию верхних дыхательных путей при прорезывании головки, повторную санацию после рождения ребенка, оценивает состояние новорожденного по шкале Апгар, вытирает и просушивает ребенка теплой пеленкой. В случае необходимости переносит ребенка на реанимационный столик. Врач № 2 (неонатолог, реаниматолог, анестезиолог) при поступлении ребенка на реанимационный столик проводит еще раз санацию верхних дыхательных путей, в зависимости от ситуации проводит масочную вентиляцию, интубацию трахеи, лаваж трахеобронхиального дерева, ИВЛ. В проведении манипуляций ему помогает специально подготовленная медицинская сестра или анестезистка. Врач № 1 контролирует состояние ребенка и время проведения реанимации, обеспечивает терморегуляцию. Снижение подмышечной температуры до 36, 40 С рассматривается как гипотермия. Гипотермия - потенциально опасное осложнение для новорожденного ребенка, которое может вызвать полиорганную недостаточность. Имеется прямая корреляционная зависимость между частотой гипотермии и показателем летальности. Врач № 1 постоянно отслеживает число сердечных сокращений, по возможности проводит пульсоксиметрию, измеряет АД. При необходимости катетеризирует пупочную вену и вводит соответствующие растворы. Ему помогает специально подготовленная медицинская сестра.
Персонал и его функциональные обязанности n n n Для уменьшения фактора внезапности ведущий роды акушер-гинеколог, при возникновении риска рождения ребенка в тяжелом состоянии, должен заранее предупредить об этом неонатальную службу и своевременно (до рождения ребенка) пригласить в родблок соответствующих специалистов. Для максимально быстрого и эффективного проведения первичной реанимации, особенно при тяжелой асфиксии, желательно участие 4 человек (2 врача и 2 медицинские сестры). Персонал должен быть четко осведомлен о своих функциональных обязанностях во время проведения реанимации. Принципиально важно, чтобы каждый врач (неонатолог, анестезиолог, акушер -гинеколог), причастный к работе родблока, владел полным объемом первичной реанимации новорожденных, т. к. рождение ребенка в асфиксии может быть внезапным. Врач № 1 (неонатолог) - делает первичную санацию верхних дыхательных путей при прорезывании головки, повторную санацию после рождения ребенка, оценивает состояние новорожденного по шкале Апгар, вытирает и просушивает ребенка теплой пеленкой. В случае необходимости переносит ребенка на реанимационный столик. Врач № 2 (неонатолог, реаниматолог, анестезиолог) при поступлении ребенка на реанимационный столик проводит еще раз санацию верхних дыхательных путей, в зависимости от ситуации проводит масочную вентиляцию, интубацию трахеи, лаваж трахеобронхиального дерева, ИВЛ. В проведении манипуляций ему помогает специально подготовленная медицинская сестра или анестезистка. Врач № 1 контролирует состояние ребенка и время проведения реанимации, обеспечивает терморегуляцию. Снижение подмышечной температуры до 36, 40 С рассматривается как гипотермия. Гипотермия - потенциально опасное осложнение для новорожденного ребенка, которое может вызвать полиорганную недостаточность. Имеется прямая корреляционная зависимость между частотой гипотермии и показателем летальности. Врач № 1 постоянно отслеживает число сердечных сокращений, по возможности проводит пульсоксиметрию, измеряет АД. При необходимости катетеризирует пупочную вену и вводит соответствующие растворы. Ему помогает специально подготовленная медицинская сестра.
 Спасибо.
Спасибо.


