периоды детского возраста.ppt
- Количество слайдов: 196
 Архангельский медицинский колледж Комарова С. А.
Архангельский медицинский колледж Комарова С. А.
 Универсальные потребности человека в разные возрастные периоды Возраст – это определенная эпоха или ступень развития. Особенности (специфика) возраста определяются совокупностью внешних и внутренних условий: К внутренним условиям относятся: - особенности физического развития ребенка: * созревание различных морфологических образований * перестройка организма в подростковом возрасте К внешним условиям относятся: - требования предъявляемые к ребенку на данном этапе его жизни - сущность отношений с окружающими - тип знаний и деятельности, которыми он владеет - способы усвоения их знаний
Универсальные потребности человека в разные возрастные периоды Возраст – это определенная эпоха или ступень развития. Особенности (специфика) возраста определяются совокупностью внешних и внутренних условий: К внутренним условиям относятся: - особенности физического развития ребенка: * созревание различных морфологических образований * перестройка организма в подростковом возрасте К внешним условиям относятся: - требования предъявляемые к ребенку на данном этапе его жизни - сущность отношений с окружающими - тип знаний и деятельности, которыми он владеет - способы усвоения их знаний
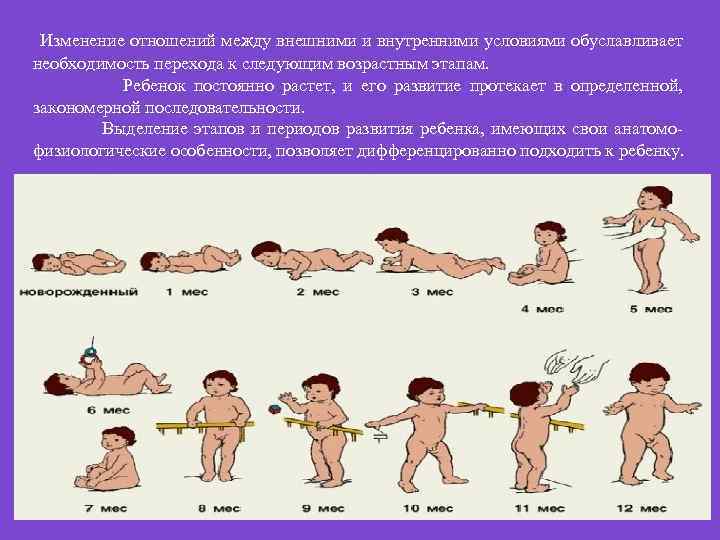 Изменение отношений между внешними и внутренними условиями обуславливает необходимость перехода к следующим возрастным этапам. Ребенок постоянно растет, и его развитие протекает в определенной, закономерной последовательности. Выделение этапов и периодов развития ребенка, имеющих свои анатомо- физиологические особенности, позволяет дифференцированно подходить к ребенку.
Изменение отношений между внешними и внутренними условиями обуславливает необходимость перехода к следующим возрастным этапам. Ребенок постоянно растет, и его развитие протекает в определенной, закономерной последовательности. Выделение этапов и периодов развития ребенка, имеющих свои анатомо- физиологические особенности, позволяет дифференцированно подходить к ребенку.
 Если рассматривать развитие ребенка от момента зачатия, то можно выделить следующие периоды: 1. Антенатальный (внутриутробный) период развития: - фаза бластогенеза (длиться около 15 дней) - фаза эмбрионального развития (длиться 12 – 14 недель) - фаза плода или плацентарного развития (от 3 месяцев до рождения) 2. Интранатальный период (от начала родов до рождения ребенка) 3. Внеутробный период развития: • Неонатальный (период новорожденности) – от рождения до 4 недель - ранний неонатальный период (от рождения до 7 дней) - поздний неонатальный период (от 7 до 28 дней) • Период младенчества (грудной или младший ясельный возраст – от4 недель до 12 месяцев) • Преддошкольный (старший ясельный возраст – от 1 до 3 лет) и дошкольный период (от 3 до 6 -7 лет). • Период школьного, подросткового возраста (младший школьный возраст – от 6 -7 до 12 лет, старший школьный, подростковый).
Если рассматривать развитие ребенка от момента зачатия, то можно выделить следующие периоды: 1. Антенатальный (внутриутробный) период развития: - фаза бластогенеза (длиться около 15 дней) - фаза эмбрионального развития (длиться 12 – 14 недель) - фаза плода или плацентарного развития (от 3 месяцев до рождения) 2. Интранатальный период (от начала родов до рождения ребенка) 3. Внеутробный период развития: • Неонатальный (период новорожденности) – от рождения до 4 недель - ранний неонатальный период (от рождения до 7 дней) - поздний неонатальный период (от 7 до 28 дней) • Период младенчества (грудной или младший ясельный возраст – от4 недель до 12 месяцев) • Преддошкольный (старший ясельный возраст – от 1 до 3 лет) и дошкольный период (от 3 до 6 -7 лет). • Период школьного, подросткового возраста (младший школьный возраст – от 6 -7 до 12 лет, старший школьный, подростковый).
 Возрастные периоды 1. Период внутриутробного развития 1. Период бластогенеза (длиться около 15 дней) а) предимплантации (слияние 2 -х клеток) б) имплантации (внедрение в стенку матки) В этот период клетки обладают полипотентностью (изменчивостью) и высокой регенерацией. При воздействии неблагоприятных факторов клетки гибнут. 2. Период эмбриогенеза (длиться 12 – 14 недель) В этот период происходит закладка основных органов и тканей и одновременно формирование плаценты. Любой неблагоприятный фактор (вирусы, алкоголь и т. д. ) дает отрицательный эффект 3. Фетальный период (с 3 -х месяцев внутриутробного развития до рождения ребенка) а) ранний фетальный (до 28 недель) б) поздний фетальный (с 28 – 40 недель) В этот период наиболее тесная связь «мать – плод» . Любые неблагоприятные условия материнский организм берет на себя, если нет патологии беременности. Все системы плода сформированы, поэтому ответ на повреждающие воздействия специфический. Идет усиленное формирование депо желез в организме.
Возрастные периоды 1. Период внутриутробного развития 1. Период бластогенеза (длиться около 15 дней) а) предимплантации (слияние 2 -х клеток) б) имплантации (внедрение в стенку матки) В этот период клетки обладают полипотентностью (изменчивостью) и высокой регенерацией. При воздействии неблагоприятных факторов клетки гибнут. 2. Период эмбриогенеза (длиться 12 – 14 недель) В этот период происходит закладка основных органов и тканей и одновременно формирование плаценты. Любой неблагоприятный фактор (вирусы, алкоголь и т. д. ) дает отрицательный эффект 3. Фетальный период (с 3 -х месяцев внутриутробного развития до рождения ребенка) а) ранний фетальный (до 28 недель) б) поздний фетальный (с 28 – 40 недель) В этот период наиболее тесная связь «мать – плод» . Любые неблагоприятные условия материнский организм берет на себя, если нет патологии беременности. Все системы плода сформированы, поэтому ответ на повреждающие воздействия специфический. Идет усиленное формирование депо желез в организме.
 Внутриутробный этап развития А) Начальный (концептус) – первые 2 недели 3 -7 часов после эякуляции Морула – 4 -й день 10 дней беременности 2 недели беременности Основные события этого периода – оплодотворение, дробление, имплантация.
Внутриутробный этап развития А) Начальный (концептус) – первые 2 недели 3 -7 часов после эякуляции Морула – 4 -й день 10 дней беременности 2 недели беременности Основные события этого периода – оплодотворение, дробление, имплантация.
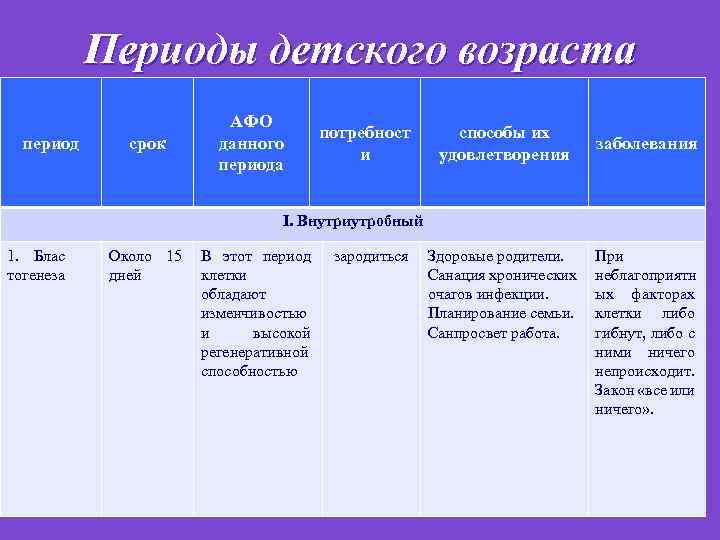 Периоды детского возраста период срок АФО данного периода потребност и способы их удовлетворения заболевания I. Внутриутробный 1. Блас тогенеза Около 15 В этот период дней клетки обладают изменчивостью и высокой регенеративной способностью зародиться Здоровые родители. Санация хронических очагов инфекции. Планирование семьи. Санпросвет работа. При неблагоприятн ых факторах клетки либо гибнут, либо с ними ничего не роисходит. п Закон «все или ничего» .
Периоды детского возраста период срок АФО данного периода потребност и способы их удовлетворения заболевания I. Внутриутробный 1. Блас тогенеза Около 15 В этот период дней клетки обладают изменчивостью и высокой регенеративной способностью зародиться Здоровые родители. Санация хронических очагов инфекции. Планирование семьи. Санпросвет работа. При неблагоприятн ых факторах клетки либо гибнут, либо с ними ничего не роисходит. п Закон «все или ничего» .
 Б) Эмбриональный (зародышевый) – 3 -8 недель 4 недели 7 недель 8 -10 недель Эмбрион - организм, развивающийся в матке из внутреннего слоя бластоцисты через 1 неделю после овуляции до 12 -й недели беременности Основные события этого периода: Этот период отличается высокими темпами дифференцировки тканей. К его окончанию бывают сформированы рудименты всех главных органов и систем. Масса эмбриона в это время составляет 9 г, а длина тела – 5 см.
Б) Эмбриональный (зародышевый) – 3 -8 недель 4 недели 7 недель 8 -10 недель Эмбрион - организм, развивающийся в матке из внутреннего слоя бластоцисты через 1 неделю после овуляции до 12 -й недели беременности Основные события этого периода: Этот период отличается высокими темпами дифференцировки тканей. К его окончанию бывают сформированы рудименты всех главных органов и систем. Масса эмбриона в это время составляет 9 г, а длина тела – 5 см.
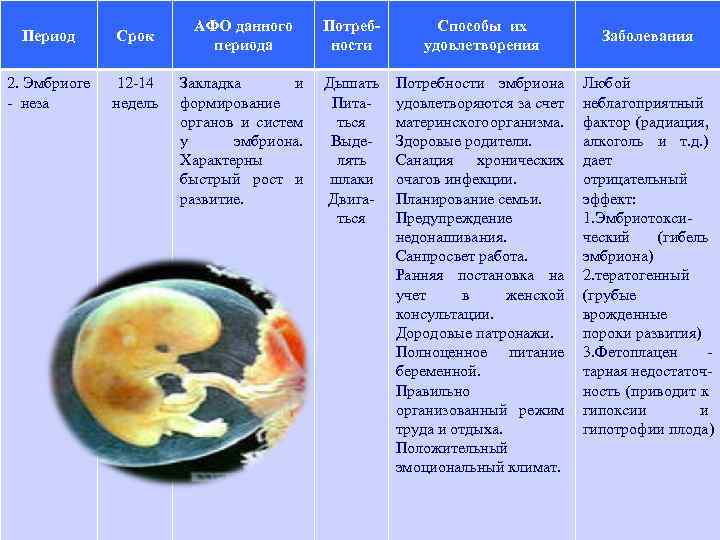 Период Срок 2. Эмбриоге 12 -14 - неза недель АФО данного периода Потребности Способы их удовлетворения Закладка и формирование органов и систем у эмбриона. Характерны быстрый рост и развитие. Дышать Питаться Выделять шлаки Двигаться Потребности эмбриона удовлетворяются за счет материнского рганизма. о Здоровые родители. Санация хронических очагов инфекции. Планирование семьи. Предупреждение недонашивания. Санпросвет работа. Ранняя постановка на учет в женской консультации. Дородовые патронажи. Полноценное питание беременной. Правильно организованный режим труда и отдыха. Положительный эмоциональный климат. Заболевания Любой неблагоприятный фактор (радиация, алкоголь и т. д. ) дает отрицательный эффект: 1. Эмбриотоксический (гибель эмбриона) 2. тератогенный (грубые врожденные пороки развития) 3. Фетоплацен тарная недостаточность (приводит к гипоксии и гипотрофии плода)
Период Срок 2. Эмбриоге 12 -14 - неза недель АФО данного периода Потребности Способы их удовлетворения Закладка и формирование органов и систем у эмбриона. Характерны быстрый рост и развитие. Дышать Питаться Выделять шлаки Двигаться Потребности эмбриона удовлетворяются за счет материнского рганизма. о Здоровые родители. Санация хронических очагов инфекции. Планирование семьи. Предупреждение недонашивания. Санпросвет работа. Ранняя постановка на учет в женской консультации. Дородовые патронажи. Полноценное питание беременной. Правильно организованный режим труда и отдыха. Положительный эмоциональный климат. Заболевания Любой неблагоприятный фактор (радиация, алкоголь и т. д. ) дает отрицательный эффект: 1. Эмбриотоксический (гибель эмбриона) 2. тератогенный (грубые врожденные пороки развития) 3. Фетоплацен тарная недостаточность (приводит к гипоксии и гипотрофии плода)
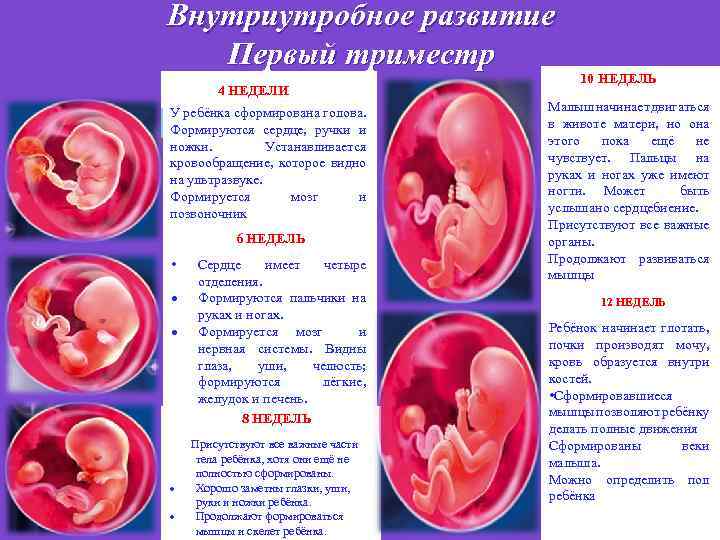 Внутриутробное развитие Первый триместр 4 НЕДЕЛИ У ребёнка сформирована голова. Формируются сердце, ручки и ножки. Устанавливается кровообращение, которое видно на ультразвуке. Формируется мозг и позвоночник 6 НЕДЕЛЬ • Сердце имеет четыре отделения. Формируются пальчики на руках и ногах. Формируется мозг и нервная системы. Видны глаза, уши, челюсть; формируются лёгкие, желудок и печень. 8 НЕДЕЛЬ Присутствуют все важные части тела ребёнка, хотя они ещё не полностью сформированы. Хорошо заметны глазки, уши, руки и ножки ребёнка. Продолжают формироваться мышцы и скелет ребёнка. 10 НЕДЕЛЬ Малыш начинает двигаться в животе матери, но она этого пока ещё не чувствует. Пальцы на руках и ногах уже имеют ногти. Может быть услышано сердцебиение. Присутствуют все важные органы. Продолжают развиваться мышцы 12 НЕДЕЛЬ Ребёнок начинает глотать, почки производят мочу, кровь образуется внутри костей. • Сформировавшиеся мышцы позволяют ребёнку делать полные движения Сформированы веки малыша. Можно определить пол ребёнка
Внутриутробное развитие Первый триместр 4 НЕДЕЛИ У ребёнка сформирована голова. Формируются сердце, ручки и ножки. Устанавливается кровообращение, которое видно на ультразвуке. Формируется мозг и позвоночник 6 НЕДЕЛЬ • Сердце имеет четыре отделения. Формируются пальчики на руках и ногах. Формируется мозг и нервная системы. Видны глаза, уши, челюсть; формируются лёгкие, желудок и печень. 8 НЕДЕЛЬ Присутствуют все важные части тела ребёнка, хотя они ещё не полностью сформированы. Хорошо заметны глазки, уши, руки и ножки ребёнка. Продолжают формироваться мышцы и скелет ребёнка. 10 НЕДЕЛЬ Малыш начинает двигаться в животе матери, но она этого пока ещё не чувствует. Пальцы на руках и ногах уже имеют ногти. Может быть услышано сердцебиение. Присутствуют все важные органы. Продолжают развиваться мышцы 12 НЕДЕЛЬ Ребёнок начинает глотать, почки производят мочу, кровь образуется внутри костей. • Сформировавшиеся мышцы позволяют ребёнку делать полные движения Сформированы веки малыша. Можно определить пол ребёнка
 В) Фетальный (плодный) - до конца беременности 12 -14 недель 18 недель 28 недель плод Плод - развивающийся в матке организм после окончания эмбрионального периода до внеутроброго существования Основные события этого периода. 12 -14 неделя – система кровообращения плода достигает окончательного развития. Отчетливыми становятся признаки пола. Функционирует нормобластический тип кроветворения. 18 неделя –появляется хватательный рефлекс, а затем – дыхательные движения. 28 неделя – устанавливается костномозговое кроветворение вместо печеночного, появляются сосательные движения.
В) Фетальный (плодный) - до конца беременности 12 -14 недель 18 недель 28 недель плод Плод - развивающийся в матке организм после окончания эмбрионального периода до внеутроброго существования Основные события этого периода. 12 -14 неделя – система кровообращения плода достигает окончательного развития. Отчетливыми становятся признаки пола. Функционирует нормобластический тип кроветворения. 18 неделя –появляется хватательный рефлекс, а затем – дыхательные движения. 28 неделя – устанавливается костномозговое кроветворение вместо печеночного, появляются сосательные движения.
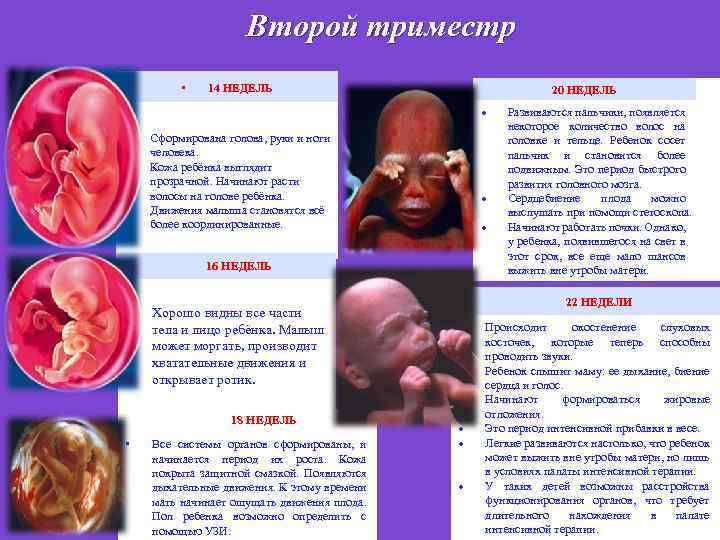 Второй триместр • 14 НЕДЕЛЬ 20 НЕДЕЛЬ • Сформирована голова, руки и ноги человека. Кожа ребёнка выглядит прозрачной. Начинают расти волосы на голове ребёнка. Движения малыша становятся всё более координированные. 16 НЕДЕЛЬ • Хорошо видны все части тела и лицо ребёнка. Малыш может моргать, производит хватательные движения и открывает ротик. 22 НЕДЕЛИ 18 НЕДЕЛЬ • Все системы органов сформированы, и начинается период их роста. Кожа покрыта защитной смазкой. Появляются дыхательные движения. К этому времени мать начинает ощущать движения плода. Пол ребенка возможно определить с помощью УЗИ. Развиваются пальчики, появляется некоторое количество волос на головке и тельце. Ребенок сосет пальчик и становится более подвижным. Это период быстрого развития головного мозга. Сердцебиение плода можно выслушать при помощи стетоскопа. Начинают работать почки. Однако, у ребенка, появившегося на свет в этот срок, все еще мало шансов выжить вне утробы матери. Происходит окостенение слуховых косточек, которые теперь способны проводить звуки. Ребенок слышит маму: ее дыхание, биение сердца и голос. Начинают формироваться жировые отложения. Это период интенсивной прибавки в весе. Легкие развиваются настолько, что ребенок может выжить вне утробы матери, но лишь в условиях палаты интенсивной терапии. У таких детей возможны расстройства функционирования органов, что требует длительного нахождения в палате интенсивной терапии.
Второй триместр • 14 НЕДЕЛЬ 20 НЕДЕЛЬ • Сформирована голова, руки и ноги человека. Кожа ребёнка выглядит прозрачной. Начинают расти волосы на голове ребёнка. Движения малыша становятся всё более координированные. 16 НЕДЕЛЬ • Хорошо видны все части тела и лицо ребёнка. Малыш может моргать, производит хватательные движения и открывает ротик. 22 НЕДЕЛИ 18 НЕДЕЛЬ • Все системы органов сформированы, и начинается период их роста. Кожа покрыта защитной смазкой. Появляются дыхательные движения. К этому времени мать начинает ощущать движения плода. Пол ребенка возможно определить с помощью УЗИ. Развиваются пальчики, появляется некоторое количество волос на головке и тельце. Ребенок сосет пальчик и становится более подвижным. Это период быстрого развития головного мозга. Сердцебиение плода можно выслушать при помощи стетоскопа. Начинают работать почки. Однако, у ребенка, появившегося на свет в этот срок, все еще мало шансов выжить вне утробы матери. Происходит окостенение слуховых косточек, которые теперь способны проводить звуки. Ребенок слышит маму: ее дыхание, биение сердца и голос. Начинают формироваться жировые отложения. Это период интенсивной прибавки в весе. Легкие развиваются настолько, что ребенок может выжить вне утробы матери, но лишь в условиях палаты интенсивной терапии. У таких детей возможны расстройства функционирования органов, что требует длительного нахождения в палате интенсивной терапии.
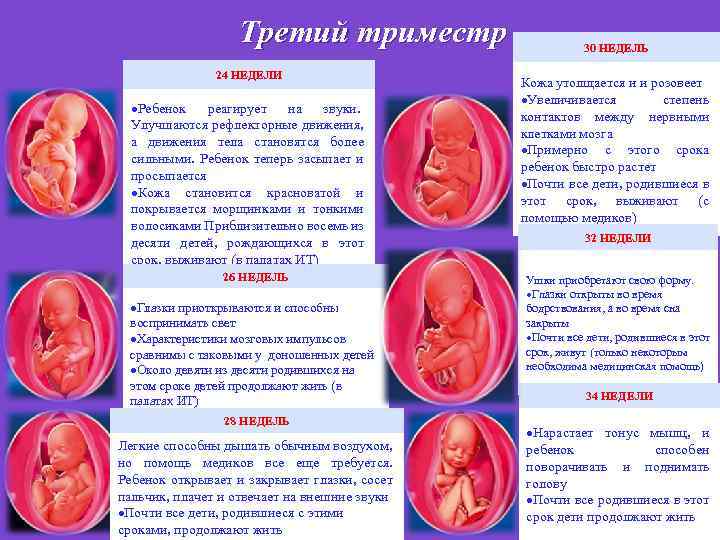 Третий триместр 24 НЕДЕЛИ Ребенок реагирует на звуки. Улучшаются рефлекторные движения, а движения тела становятся более сильными. Ребенок теперь засыпает и просыпается Кожа становится красноватой и покрывается морщинками и тонкими волосиками Приблизительно восемь из десяти детей, рождающихся в этот срок, выживают (в палатах ИТ) 26 НЕДЕЛЬ Глазки приоткрываются и способны воспринимать свет Характеристики мозговых импульсов сравнимы с таковыми у доношенных детей Около девяти из десяти родившихся на этом сроке детей продолжают жить (в палатах ИТ) 28 НЕДЕЛЬ Легкие способны дышать обычным воздухом, но помощь медиков все еще требуется. Ребенок открывает и закрывает глазки, сосет пальчик, плачет и отвечает на внешние звуки Почти все дети, родившиеся с этими сроками, продолжают жить 30 НЕДЕЛЬ Кожа утолщается и и розовеет Увеличивается степень контактов между нервными клетками мозга Примерно с этого срока ребенок быстро растет Почти все дети, родившиеся в этот срок, выживают (с помощью медиков) 32 НЕДЕЛИ Ушки приобретают свою форму. Глазки открыты во время бодрствования, а во время сна закрыты Почти все дети, родившиеся в этот срок, живут (только некоторым необходима медицинская помощь) 34 НЕДЕЛИ Нарастает тонус мышц, и ребенок способен поворачивать и поднимать голову Почти все родившиеся в этот срок дети продолжают жить
Третий триместр 24 НЕДЕЛИ Ребенок реагирует на звуки. Улучшаются рефлекторные движения, а движения тела становятся более сильными. Ребенок теперь засыпает и просыпается Кожа становится красноватой и покрывается морщинками и тонкими волосиками Приблизительно восемь из десяти детей, рождающихся в этот срок, выживают (в палатах ИТ) 26 НЕДЕЛЬ Глазки приоткрываются и способны воспринимать свет Характеристики мозговых импульсов сравнимы с таковыми у доношенных детей Около девяти из десяти родившихся на этом сроке детей продолжают жить (в палатах ИТ) 28 НЕДЕЛЬ Легкие способны дышать обычным воздухом, но помощь медиков все еще требуется. Ребенок открывает и закрывает глазки, сосет пальчик, плачет и отвечает на внешние звуки Почти все дети, родившиеся с этими сроками, продолжают жить 30 НЕДЕЛЬ Кожа утолщается и и розовеет Увеличивается степень контактов между нервными клетками мозга Примерно с этого срока ребенок быстро растет Почти все дети, родившиеся в этот срок, выживают (с помощью медиков) 32 НЕДЕЛИ Ушки приобретают свою форму. Глазки открыты во время бодрствования, а во время сна закрыты Почти все дети, родившиеся в этот срок, живут (только некоторым необходима медицинская помощь) 34 НЕДЕЛИ Нарастает тонус мышц, и ребенок способен поворачивать и поднимать голову Почти все родившиеся в этот срок дети продолжают жить
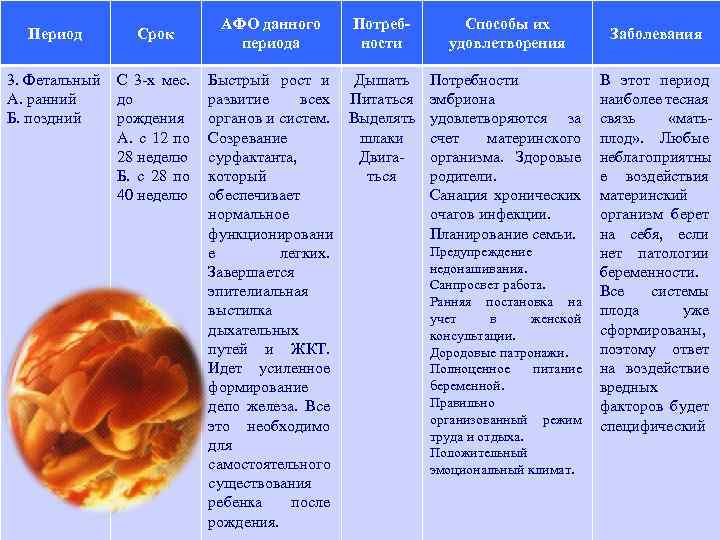 Период Срок 3. Фетальный А. ранний Б. поздний С 3 -х мес. до рождения А. с 12 по 28 неделю Б. с 28 по 40 неделю АФО данного периода Потребности Способы их удовлетворения Быстрый рост и Дышать Потребности развитие всех Питаться эмбриона органов и систем. Выделять удовлетворяются за Созревание шлаки счет материнского сурфактанта, Двигаорганизма. Здоровые который ться родители. обеспечивает Санация хронических нормальное очагов инфекции. функционировани Планирование семьи. Предупреждение е легких. недонашивания. Завершается Санпросвет работа. эпителиальная Ранняя постановка на выстилка учет в женской дыхательных консультации. путей и ЖКТ. Дородовые патронажи. Идет усиленное Полноценное питание беременной. формирование Правильно депо железа. Все организованный режим это необходимо труда и отдыха. для Положительный самостоятельного эмоциональный климат. существования ребенка после рождения. Заболевания В этот период наиболее тесная связь «матьплод» . Любые неблагоприятны е воздействия материнский организм берет на себя, если нет патологии беременности. Все системы плода уже сформированы, поэтому ответ на воздействие вредных факторов будет специфический
Период Срок 3. Фетальный А. ранний Б. поздний С 3 -х мес. до рождения А. с 12 по 28 неделю Б. с 28 по 40 неделю АФО данного периода Потребности Способы их удовлетворения Быстрый рост и Дышать Потребности развитие всех Питаться эмбриона органов и систем. Выделять удовлетворяются за Созревание шлаки счет материнского сурфактанта, Двигаорганизма. Здоровые который ться родители. обеспечивает Санация хронических нормальное очагов инфекции. функционировани Планирование семьи. Предупреждение е легких. недонашивания. Завершается Санпросвет работа. эпителиальная Ранняя постановка на выстилка учет в женской дыхательных консультации. путей и ЖКТ. Дородовые патронажи. Идет усиленное Полноценное питание беременной. формирование Правильно депо железа. Все организованный режим это необходимо труда и отдыха. для Положительный самостоятельного эмоциональный климат. существования ребенка после рождения. Заболевания В этот период наиболее тесная связь «матьплод» . Любые неблагоприятны е воздействия материнский организм берет на себя, если нет патологии беременности. Все системы плода уже сформированы, поэтому ответ на воздействие вредных факторов будет специфический
 Факторы, влияющие на эмбриональное развитие, на здоровье плода А) Генетические (хромосомные, наследственные заболевания): Б) Экзогенные: вредные факторы среды обитания, ионизирующая радиация (более 0, 60, 8 Гй), которая вызывает гибель клеток или мутации генов болезни матери, в том числе ряд вирусных инфекций – краснуха, в меньшей степени грипп, энтеровирусная инфекция, вирусный гепатит, цитомегалия и другие; осложнения беременности; фармакологические препараты – цитостатики, стероиды, салицилаты в больших дозах; некоторые промышленные и сельскохозяйственные ядовитые вещества, хозяйственные яды – пестициды, гербициды; некоторые пищевые продукты – особенно испорченный картофель, зараженный грибком; употребление алкоголя, наркотиков, курение и др.
Факторы, влияющие на эмбриональное развитие, на здоровье плода А) Генетические (хромосомные, наследственные заболевания): Б) Экзогенные: вредные факторы среды обитания, ионизирующая радиация (более 0, 60, 8 Гй), которая вызывает гибель клеток или мутации генов болезни матери, в том числе ряд вирусных инфекций – краснуха, в меньшей степени грипп, энтеровирусная инфекция, вирусный гепатит, цитомегалия и другие; осложнения беременности; фармакологические препараты – цитостатики, стероиды, салицилаты в больших дозах; некоторые промышленные и сельскохозяйственные ядовитые вещества, хозяйственные яды – пестициды, гербициды; некоторые пищевые продукты – особенно испорченный картофель, зараженный грибком; употребление алкоголя, наркотиков, курение и др.
 Дородовые патронажи Первый - на сроке 8 -13 недель Основная цель- выявление всех факторов риска и прогнозирование формирования той или иной патологии у плода и составление плана по коррекции влияния неблагоприятных факторов (соматический и генитальный статус женщины, предыдущий акушерский анамнез, наследственность и состояние здоровья предыдущих детей, профессиональные вредности, образ жизни, вредные привычки) Подготовка к грудному вскармливанию; Профилактика витаминной и минеральной недостаточности.
Дородовые патронажи Первый - на сроке 8 -13 недель Основная цель- выявление всех факторов риска и прогнозирование формирования той или иной патологии у плода и составление плана по коррекции влияния неблагоприятных факторов (соматический и генитальный статус женщины, предыдущий акушерский анамнез, наследственность и состояние здоровья предыдущих детей, профессиональные вредности, образ жизни, вредные привычки) Подготовка к грудному вскармливанию; Профилактика витаминной и минеральной недостаточности.
 Дородовые патронажи • Второй - на сроке 30 -32 недели; • Основная цель -проанализировать влияние всех возможных факторов риска на здоровье будущего ребенка и эффективность мероприятий по их кор – рекции; • Подготовка к грудному вскармливанию (техника кормлений, сцеживаний, профилактика мастита, лактостаза и гипогалактии); • Подготовка квартиры, кроватки, предметов ухода за новорожденным • Рациональное питание, профилактика витамино минеральной недостаточности, изменение образа жизни.
Дородовые патронажи • Второй - на сроке 30 -32 недели; • Основная цель -проанализировать влияние всех возможных факторов риска на здоровье будущего ребенка и эффективность мероприятий по их кор – рекции; • Подготовка к грудному вскармливанию (техника кормлений, сцеживаний, профилактика мастита, лактостаза и гипогалактии); • Подготовка квартиры, кроватки, предметов ухода за новорожденным • Рациональное питание, профилактика витамино минеральной недостаточности, изменение образа жизни.
 Роды физиологический процесс изгнания плодного яйца из матки; переход из внутриутробного существования к внеутробной жизни;
Роды физиологический процесс изгнания плодного яйца из матки; переход из внутриутробного существования к внеутробной жизни;
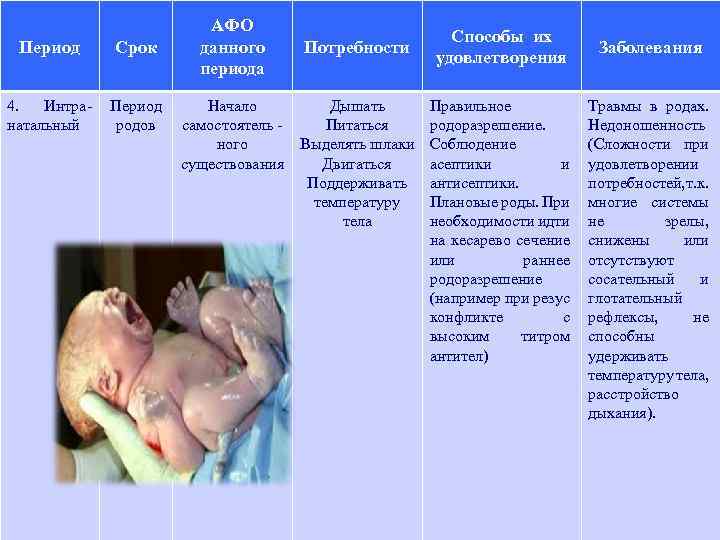 Период Срок 4. Интранатальный Период родов АФО данного периода Начало самостоятель ного существования Потребности Дышать Питаться Выделять шлаки Двигаться Поддерживать температуру тела Способы их удовлетворения Правильное родоразрешение. Соблюдение асептики и антисептики. Плановые роды. При необходимости идти на кесарево сечение или раннее родоразрешение (например при резус конфликте с высоким титром антител) Заболевания Травмы в родах. Недоношенность (Сложности при удовлетворении потребностей, . к. т многие системы не зрелы, снижены или отсутствуют сосательный и глотательный рефлексы, не способны удерживать температуру тела, расстройство дыхания).
Период Срок 4. Интранатальный Период родов АФО данного периода Начало самостоятель ного существования Потребности Дышать Питаться Выделять шлаки Двигаться Поддерживать температуру тела Способы их удовлетворения Правильное родоразрешение. Соблюдение асептики и антисептики. Плановые роды. При необходимости идти на кесарево сечение или раннее родоразрешение (например при резус конфликте с высоким титром антител) Заболевания Травмы в родах. Недоношенность (Сложности при удовлетворении потребностей, . к. т многие системы не зрелы, снижены или отсутствуют сосательный и глотательный рефлексы, не способны удерживать температуру тела, расстройство дыхания).
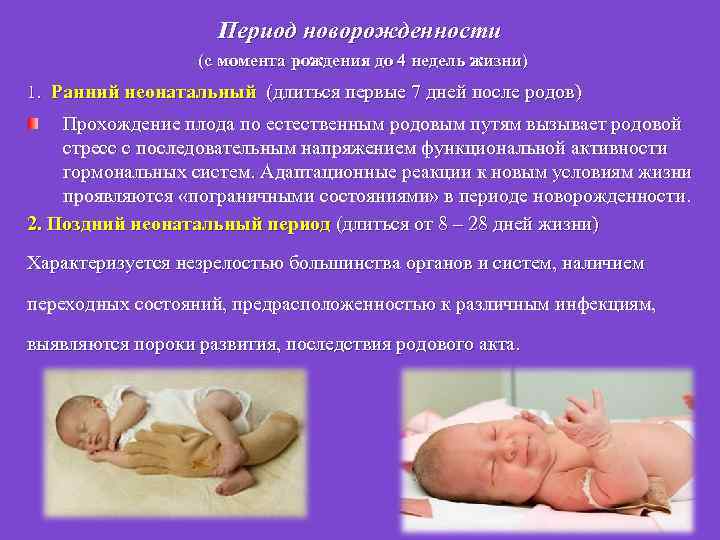 Период новорожденности (с момента рождения до 4 недель жизни) 1. Ранний неонатальный (длиться первые 7 дней после родов) Прохождение плода по естественным родовым путям вызывает родовой стресс с последовательным напряжением функциональной активности гормональных систем. Адаптационные реакции к новым условиям жизни проявляются «пограничными состояниями» в периоде новорожденности. 2. Поздний неонатальный период (длиться от 8 – 28 дней жизни) Характеризуется незрелостью большинства органов и систем, наличием переходных состояний, предрасположенностью к различным инфекциям, выявляются пороки развития, последствия родового акта.
Период новорожденности (с момента рождения до 4 недель жизни) 1. Ранний неонатальный (длиться первые 7 дней после родов) Прохождение плода по естественным родовым путям вызывает родовой стресс с последовательным напряжением функциональной активности гормональных систем. Адаптационные реакции к новым условиям жизни проявляются «пограничными состояниями» в периоде новорожденности. 2. Поздний неонатальный период (длиться от 8 – 28 дней жизни) Характеризуется незрелостью большинства органов и систем, наличием переходных состояний, предрасположенностью к различным инфекциям, выявляются пороки развития, последствия родового акта.
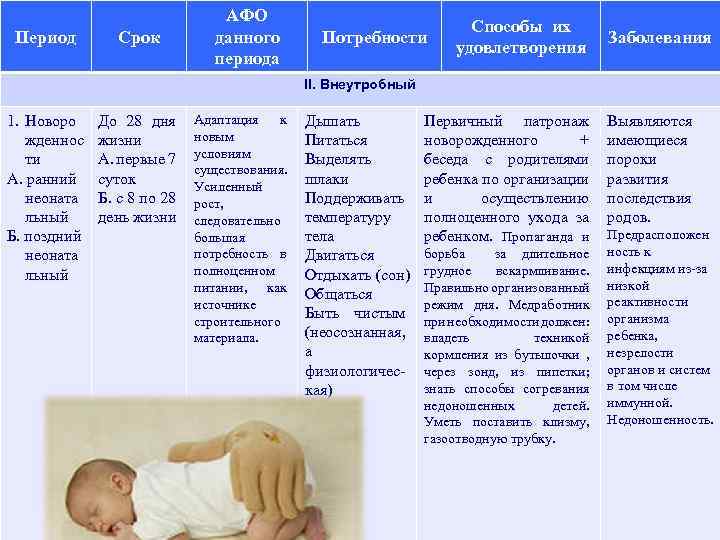 Период Срок АФО данного периода Потребности Способы их удовлетворения Заболевания II. Внеутробный 1. Новоро жденнос ти А. ранний неоната льный Б. поздний неоната льный До 28 дня жизни А. первые 7 суток Б. с 8 по 28 день жизни Адаптация к новым условиям существования. Усиленный рост, следовательно большая потребность в полноценном питании, как источнике строительного материала. Дышать Питаться Выделять шлаки Поддерживать температуру тела Двигаться Отдыхать (сон) Общаться Быть чистым (не сознанная, о а физиологическая) Первичный патронаж новорожденного + беседа с родителями ребенка по организации и осуществлению полноценного ухода за ребенком. Пропаганда и борьба за длительное грудное вскармливание. Правильно организованный режим дня. Медработник при необходимости должен: владеть техникой кормления из бутылочки , через зонд, из пипетки; знать способы согревания недоношенных детей. Уметь поставить клизму, газоотводную трубку. Выявляются имеющиеся пороки развития последствия родов. Предрасположен ность к инфекциям из-за низкой реактивности организма ребенка, незрелости органов и систем в том числе иммунной. Недоношенность.
Период Срок АФО данного периода Потребности Способы их удовлетворения Заболевания II. Внеутробный 1. Новоро жденнос ти А. ранний неоната льный Б. поздний неоната льный До 28 дня жизни А. первые 7 суток Б. с 8 по 28 день жизни Адаптация к новым условиям существования. Усиленный рост, следовательно большая потребность в полноценном питании, как источнике строительного материала. Дышать Питаться Выделять шлаки Поддерживать температуру тела Двигаться Отдыхать (сон) Общаться Быть чистым (не сознанная, о а физиологическая) Первичный патронаж новорожденного + беседа с родителями ребенка по организации и осуществлению полноценного ухода за ребенком. Пропаганда и борьба за длительное грудное вскармливание. Правильно организованный режим дня. Медработник при необходимости должен: владеть техникой кормления из бутылочки , через зонд, из пипетки; знать способы согревания недоношенных детей. Уметь поставить клизму, газоотводную трубку. Выявляются имеющиеся пороки развития последствия родов. Предрасположен ность к инфекциям из-за низкой реактивности организма ребенка, незрелости органов и систем в том числе иммунной. Недоношенность.
 ОСОБЕННОСТИ ПЕРИОДА НОВОРОЖДЕННОСТИ Ранний неонатальный период – длится от перевязки пуповины до 7 суток (168 часов). Это самый ответственный период для адаптации ребенка. В это время появляется легочное дыхание, начинает функционировать малый круг кровообращения. Могут проявляться заболевания новорожденных обусловленые нарушениями внутриутробного развития. В этот период выявляются аномалии развития, фетопатии, наследственные заболевания, гемолитическая болезнь, асфиксии, родовые травмы, аспирации, инфицированность ребенка. В первые сутки жизни возникают гнойно-септические заболевания, бактериальные поражения кишечника и дыхательных путей. В раннем неонатальном периоде должны быть обеспечены асептические условия для защиты ребенка от инфицирования, оптимальный температурный режим.
ОСОБЕННОСТИ ПЕРИОДА НОВОРОЖДЕННОСТИ Ранний неонатальный период – длится от перевязки пуповины до 7 суток (168 часов). Это самый ответственный период для адаптации ребенка. В это время появляется легочное дыхание, начинает функционировать малый круг кровообращения. Могут проявляться заболевания новорожденных обусловленые нарушениями внутриутробного развития. В этот период выявляются аномалии развития, фетопатии, наследственные заболевания, гемолитическая болезнь, асфиксии, родовые травмы, аспирации, инфицированность ребенка. В первые сутки жизни возникают гнойно-септические заболевания, бактериальные поражения кишечника и дыхательных путей. В раннем неонатальном периоде должны быть обеспечены асептические условия для защиты ребенка от инфицирования, оптимальный температурный режим.
 Заболевания (состояния), свойственные периоду новорожденности Асфиксия и ее последствия, родовая акушерская травма (переломы ключицы, кефалогематома и др. ), врожденные пороки развития, гемолитическая болезнь и другие гипербилирубинемии. Гнойно- септические заболевания – омфалит, пиодермии, пузырчатка, флегмона новорожденных, гнойный мастит, сепсис. Пневмопатии. Врожденные деформации опорно-двигательного аппарата: 1) врожденный вывих бедра; 2) врожденная косолапость; 3) кривошея Хромосомные болезни: 1) болезнь Дауна; 2) синдром Шерешевского-Тернера; Генные болезни: 1) фенилкетонурия.
Заболевания (состояния), свойственные периоду новорожденности Асфиксия и ее последствия, родовая акушерская травма (переломы ключицы, кефалогематома и др. ), врожденные пороки развития, гемолитическая болезнь и другие гипербилирубинемии. Гнойно- септические заболевания – омфалит, пиодермии, пузырчатка, флегмона новорожденных, гнойный мастит, сепсис. Пневмопатии. Врожденные деформации опорно-двигательного аппарата: 1) врожденный вывих бедра; 2) врожденная косолапость; 3) кривошея Хромосомные болезни: 1) болезнь Дауна; 2) синдром Шерешевского-Тернера; Генные болезни: 1) фенилкетонурия.
 Поздний неонатальный период (длится от 8 до 28 суток жизни). В этот период новорожденный находится в домашних условиях. Особое внимание обращается на вскармливание ребенка, характер лактации у матери, проводится контроль за весом ребенка. Наиболее важными критериям благополучия ребенка есть динамика массы тела и состояние нервнопсихического развития. В этот период интенсивно развиваются анализаторы, координация движений, появляются условные рефлексы, возникают эмоциональный и тактильный контакт с матерью.
Поздний неонатальный период (длится от 8 до 28 суток жизни). В этот период новорожденный находится в домашних условиях. Особое внимание обращается на вскармливание ребенка, характер лактации у матери, проводится контроль за весом ребенка. Наиболее важными критериям благополучия ребенка есть динамика массы тела и состояние нервнопсихического развития. В этот период интенсивно развиваются анализаторы, координация движений, появляются условные рефлексы, возникают эмоциональный и тактильный контакт с матерью.
 Грудной период (от 29 -го дня жизни до 1 года) 1. Происходит интенсивное физическое, нервно-психическое, моторное, интеллектуальное развитие; – усиленный рост всего тела: ребенок вырастает на 25 см и утраивает свой вес, достигая 10 кг ; 2. Относительная энергетическая потребность детей этого возраста в 3 раза выше, чем у взрослого человека. Происходят процессы дифференцировки тканей, наиболее значимые в нервной системе. 3. Появляются и совершенствуются моторные функции: А) в 1, 5 - 2 мес. ребенок начинает держать голову. Б) в 6 -7 месяцев начинает сидеть. В) в 4 -6 месяцев появляются первые зубы. И к концу году их бывает восемь. Г) к 12 мес. ребенок начинает ходить и говорить; 4. Формируется активный иммунитет; 5. Ребенок питается преимущественно грудным молоком, ввиду относительной функциональной слабости органов пищеварения.
Грудной период (от 29 -го дня жизни до 1 года) 1. Происходит интенсивное физическое, нервно-психическое, моторное, интеллектуальное развитие; – усиленный рост всего тела: ребенок вырастает на 25 см и утраивает свой вес, достигая 10 кг ; 2. Относительная энергетическая потребность детей этого возраста в 3 раза выше, чем у взрослого человека. Происходят процессы дифференцировки тканей, наиболее значимые в нервной системе. 3. Появляются и совершенствуются моторные функции: А) в 1, 5 - 2 мес. ребенок начинает держать голову. Б) в 6 -7 месяцев начинает сидеть. В) в 4 -6 месяцев появляются первые зубы. И к концу году их бывает восемь. Г) к 12 мес. ребенок начинает ходить и говорить; 4. Формируется активный иммунитет; 5. Ребенок питается преимущественно грудным молоком, ввиду относительной функциональной слабости органов пищеварения.
 Основные события периода грудного возраста (продолжение). 6. Интенсивно развивается психика ребенка: А) с первого месяца ребенок фиксирует взгляд на ярких предметах. Б) к концу второго месяца следит за движением предмета. В) после 2 -3 месяцев появляется дифференцированное восприятие предметов. Г) формирование к 6 месяцам речевой функции (произносит отдельные слоги). Д) к концу первого года произносит первые слова.
Основные события периода грудного возраста (продолжение). 6. Интенсивно развивается психика ребенка: А) с первого месяца ребенок фиксирует взгляд на ярких предметах. Б) к концу второго месяца следит за движением предмета. В) после 2 -3 месяцев появляется дифференцированное восприятие предметов. Г) формирование к 6 месяцам речевой функции (произносит отдельные слоги). Д) к концу первого года произносит первые слова.
 период 2. Грудной возраст срок АФО данного периода С 29 дня до Характерны 12 месяцев быстрый рост и нарастание массы. АФО ЖКТ потребности Дышать Питаться Выделять шлаки Поддерживать температуру тела обуславли. Двигаться вают Отдыхать (сон) склонностью к Общаться физиологи. Быть чистым (не ческим осознанная, а запорам. Появление и физиологическая) совершенствование двигательных навыков, формирование сигнальной системы. Появление речи. способы их удовлетворения Первичный патронаж новорожденного + беседа с родителями ребенка по организации и осуществлению полноценного ухода за ребенком. Пропаганда и борьба за длительное грудное вскармливание. Правильно организованный режим дня. Медработник при необходимости должен: владеть техникой кормления из бутылочки , через зонд, из пипетки; знать способы согревания недоношенных детей. Уметь поставить клизму, газоотводную трубку. Обучение матери комплексам массажа, гимнастики и правилам закаливания ребенка 1 -ого года жизни. Постоянное общение с ребенком, что формирует у него положительные эмоции и речь. заболевания Заболевания ЖКТ. Поражения органов дыхания (ОРВИ, бронхиты, пневмонии). Рахит. Анемия. Аномалии конституции, гипотрофии.
период 2. Грудной возраст срок АФО данного периода С 29 дня до Характерны 12 месяцев быстрый рост и нарастание массы. АФО ЖКТ потребности Дышать Питаться Выделять шлаки Поддерживать температуру тела обуславли. Двигаться вают Отдыхать (сон) склонностью к Общаться физиологи. Быть чистым (не ческим осознанная, а запорам. Появление и физиологическая) совершенствование двигательных навыков, формирование сигнальной системы. Появление речи. способы их удовлетворения Первичный патронаж новорожденного + беседа с родителями ребенка по организации и осуществлению полноценного ухода за ребенком. Пропаганда и борьба за длительное грудное вскармливание. Правильно организованный режим дня. Медработник при необходимости должен: владеть техникой кормления из бутылочки , через зонд, из пипетки; знать способы согревания недоношенных детей. Уметь поставить клизму, газоотводную трубку. Обучение матери комплексам массажа, гимнастики и правилам закаливания ребенка 1 -ого года жизни. Постоянное общение с ребенком, что формирует у него положительные эмоции и речь. заболевания Заболевания ЖКТ. Поражения органов дыхания (ОРВИ, бронхиты, пневмонии). Рахит. Анемия. Аномалии конституции, гипотрофии.
 ПЕРИОД ГРУДНОГО ВОЗРАСТА Возникают проблемы рационального питания, введение своевременной коррекции, прикорма. Функциональная незрелость пищеварительной системы приводит к частым кишечным заболеваниям различной этиологии. Проявляются расстройства обмена веществ, у детей возникает рахит, анемия. На фоне анатомофизиологических особенностей органов дыхания у грудных детей часто возникают бронхиолиты и пневмонии. В этот возрастной период используются различные средства и методы закаливания (массаж, гимнастика, водные процедуры). В грудном возрасте проводятся профилактические прививки.
ПЕРИОД ГРУДНОГО ВОЗРАСТА Возникают проблемы рационального питания, введение своевременной коррекции, прикорма. Функциональная незрелость пищеварительной системы приводит к частым кишечным заболеваниям различной этиологии. Проявляются расстройства обмена веществ, у детей возникает рахит, анемия. На фоне анатомофизиологических особенностей органов дыхания у грудных детей часто возникают бронхиолиты и пневмонии. В этот возрастной период используются различные средства и методы закаливания (массаж, гимнастика, водные процедуры). В грудном возрасте проводятся профилактические прививки.
 Период молочных зубов Период длиться от 1 года до 7 лет и включает в себя: а) преддошкольный (старший ясельный возраст) – 1 -3 года. Основные события этого периода. 1. Характеризуется дальнейшим совершенствованием органов и систем, ростом и развитием ребенка, совершенствуется психика, речь, навыки, интенсивное развитие интеллекта, однако, происходит некоторое снижения темпов развития ребенка: – до 4 -х лет ребенок в среднем вырастает по 8 см в год; 2. К 2 годам завершается прорезывание 20 молочных зубов. 3. К концу 3 года дети говорят длинными фразами, рассуждают. 4. Расширяются двигательные возможности – от ходьбы до бега, лазания и прыжков. 5. Начинают проявляться индивидуальные черты характера.
Период молочных зубов Период длиться от 1 года до 7 лет и включает в себя: а) преддошкольный (старший ясельный возраст) – 1 -3 года. Основные события этого периода. 1. Характеризуется дальнейшим совершенствованием органов и систем, ростом и развитием ребенка, совершенствуется психика, речь, навыки, интенсивное развитие интеллекта, однако, происходит некоторое снижения темпов развития ребенка: – до 4 -х лет ребенок в среднем вырастает по 8 см в год; 2. К 2 годам завершается прорезывание 20 молочных зубов. 3. К концу 3 года дети говорят длинными фразами, рассуждают. 4. Расширяются двигательные возможности – от ходьбы до бега, лазания и прыжков. 5. Начинают проявляться индивидуальные черты характера.
 Преддошкольный период высокая двигательная активность; по мере того как ребенок начинает самостоятельно ходить, он ближе соприкасается с окружающим миром, который способствует функциональному развитию коры головного мозга: – быстро совершенствуется речь, поэтому так важно в этом возрасте правильно организовать внешнюю среду и воспитание ребенка.
Преддошкольный период высокая двигательная активность; по мере того как ребенок начинает самостоятельно ходить, он ближе соприкасается с окружающим миром, который способствует функциональному развитию коры головного мозга: – быстро совершенствуется речь, поэтому так важно в этом возрасте правильно организовать внешнюю среду и воспитание ребенка.
 Заболевания, свойственные преддошкольному периоду детства Болезни пищеварительного аппарата. II. ОРЗ, инфекции: корь, ветряная оспа, скарлатина, пневмония, обструктивные бронхиты, круп. III. Отравления лекарствами. IV. Заболевания нервной системы: ДЦП. V. Заболевания опорнодвигательной системы: косолапость, дисплазия, кривошея. VI. Инородные тела в носу, ухе, легких, желудке и кишечнике. I.
Заболевания, свойственные преддошкольному периоду детства Болезни пищеварительного аппарата. II. ОРЗ, инфекции: корь, ветряная оспа, скарлатина, пневмония, обструктивные бронхиты, круп. III. Отравления лекарствами. IV. Заболевания нервной системы: ДЦП. V. Заболевания опорнодвигательной системы: косолапость, дисплазия, кривошея. VI. Инородные тела в носу, ухе, легких, желудке и кишечнике. I.
 б) дошкольный (период посещения детского сада) – 4 – 7 лет Формируются навыки коллективности. Ребенок физически совершенствуется. Замедляются процессы роста. Формируется характер. Ребенок психически легко раним. Дети подвижны, много бегают, стараются вникать в работу, которую выполняют по дому взрослые. По уровню интеллектуального развития ребенок в конце этого периода должен быть готов к поступлению в школу.
б) дошкольный (период посещения детского сада) – 4 – 7 лет Формируются навыки коллективности. Ребенок физически совершенствуется. Замедляются процессы роста. Формируется характер. Ребенок психически легко раним. Дети подвижны, много бегают, стараются вникать в работу, которую выполняют по дому взрослые. По уровню интеллектуального развития ребенок в конце этого периода должен быть готов к поступлению в школу.
 Дошкольный возраст (от 4 до 7 лет) Основные события этого периода. 1. Расширяются контакты ребенка с внешним миром. 2. Происходит первое физиологическое вытяжение в длину. 3. Начинается смена молочных зубов на постоянные. 4. Идет быстрое нарастание объема внимания. 5. В это время дети начинают посещать детский сад. 6. Появляются различия в поведении мальчиков и девочек. 7. Наибольшая активность принадлежит гормонам щитовидной железы и соматотропному гормону. 8. Совершенствуются тонкие координированные движения; 9. Происходит самоидентификация по полу (ребенок начинает осознавать свою половую принадлежность).
Дошкольный возраст (от 4 до 7 лет) Основные события этого периода. 1. Расширяются контакты ребенка с внешним миром. 2. Происходит первое физиологическое вытяжение в длину. 3. Начинается смена молочных зубов на постоянные. 4. Идет быстрое нарастание объема внимания. 5. В это время дети начинают посещать детский сад. 6. Появляются различия в поведении мальчиков и девочек. 7. Наибольшая активность принадлежит гормонам щитовидной железы и соматотропному гормону. 8. Совершенствуются тонкие координированные движения; 9. Происходит самоидентификация по полу (ребенок начинает осознавать свою половую принадлежность).
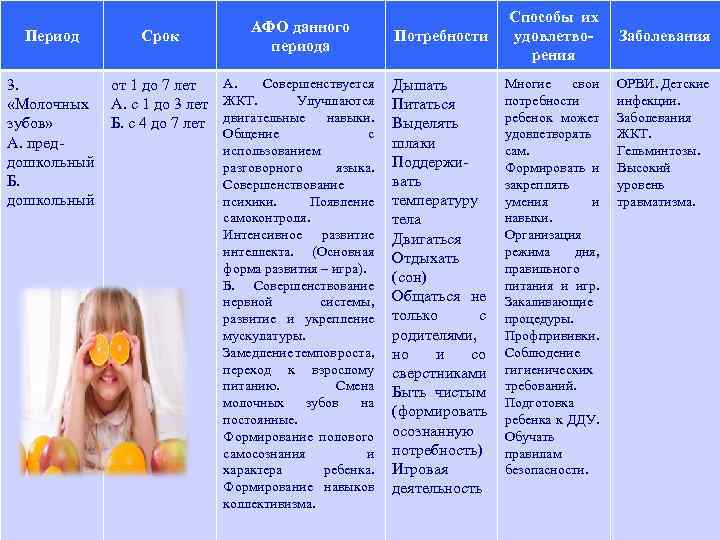 Период 3. «Молочных зубов» А. преддошкольный Б. дошкольный Срок АФО данного периода Потребности А. Совершенствуется Дышать от 1 до 7 лет Улучшаются Питаться А. с 1 до 3 лет ЖКТ. Б. с 4 до 7 лет двигательные навыки. Выделять Общение с шлаки использованием разговорного языка. Поддерживать Совершенствование психики. Появление температуру самоконтроля. тела Интенсивное развитие Двигаться интеллекта. (Основная Отдыхать форма развития – игра). (сон) Б. Совершенствование нервной системы, Общаться не с развитие и укрепление только родителями, мускулатуры. Замедление темпов роста, но и со переход к взрослому сверстниками питанию. Смена Быть чистым молочных зубов на (формировать постоянные. Формирование полового осознанную самосознания и потребность) характера ребенка. Игровая Формирование навыков деятельность коллективизма. Способы их удовлетворения Многие свои потребности ребенок может удовлетворять сам. Формировать и закреплять умения и навыки. Организация режима дня, правильного питания и игр. Закаливающие процедуры. Проф. прививки. Соблюдение гигиенических требований. Подготовка ребенка к ДДУ. Обучать правилам безопасности. Заболевания ОРВИ. Детские инфекции. Заболевания ЖКТ. Гельминтозы. Высокий уровень травматизма.
Период 3. «Молочных зубов» А. преддошкольный Б. дошкольный Срок АФО данного периода Потребности А. Совершенствуется Дышать от 1 до 7 лет Улучшаются Питаться А. с 1 до 3 лет ЖКТ. Б. с 4 до 7 лет двигательные навыки. Выделять Общение с шлаки использованием разговорного языка. Поддерживать Совершенствование психики. Появление температуру самоконтроля. тела Интенсивное развитие Двигаться интеллекта. (Основная Отдыхать форма развития – игра). (сон) Б. Совершенствование нервной системы, Общаться не с развитие и укрепление только родителями, мускулатуры. Замедление темпов роста, но и со переход к взрослому сверстниками питанию. Смена Быть чистым молочных зубов на (формировать постоянные. Формирование полового осознанную самосознания и потребность) характера ребенка. Игровая Формирование навыков деятельность коллективизма. Способы их удовлетворения Многие свои потребности ребенок может удовлетворять сам. Формировать и закреплять умения и навыки. Организация режима дня, правильного питания и игр. Закаливающие процедуры. Проф. прививки. Соблюдение гигиенических требований. Подготовка ребенка к ДДУ. Обучать правилам безопасности. Заболевания ОРВИ. Детские инфекции. Заболевания ЖКТ. Гельминтозы. Высокий уровень травматизма.
 Заболевания, свойственные дошкольному возрасту Сохраняется высокая заболеваемость ОРВИ. Инфекции: ветряная оспа, инфекционный гепатит, скарлатина, краснуха (т. к. увеличивается контакт с окружающей средой и детьми). Травматизм (отсутствие опыта, недостаток контроля со стороны взрослых). Заболевания нервной системы (энурез).
Заболевания, свойственные дошкольному возрасту Сохраняется высокая заболеваемость ОРВИ. Инфекции: ветряная оспа, инфекционный гепатит, скарлатина, краснуха (т. к. увеличивается контакт с окружающей средой и детьми). Травматизм (отсутствие опыта, недостаток контроля со стороны взрослых). Заболевания нервной системы (энурез).
 Период отрочества (младший школьный возраст или препубертатный) Период длиться от 7 до 11 лет. Большинство органов и систем продолжают совершенствоваться и достигают полного функционального развития. Развиваются такие двигательные качества как: быстрота, ловкость, сила, выносливость. Характерно повышение интеллекта, улучшение памяти, развитие мышления. Усложняется поведение и характер ребенка. Появляется способность овладевать довольно сложными трудовыми навыками.
Период отрочества (младший школьный возраст или препубертатный) Период длиться от 7 до 11 лет. Большинство органов и систем продолжают совершенствоваться и достигают полного функционального развития. Развиваются такие двигательные качества как: быстрота, ловкость, сила, выносливость. Характерно повышение интеллекта, улучшение памяти, развитие мышления. Усложняется поведение и характер ребенка. Появляется способность овладевать довольно сложными трудовыми навыками.
 Младший школьный период (7 -11 лет) характеризуется усиленным развитием мускулатуры, но рост идет уже не так быстро, как в предыдущие годы; начинается четкий половой диморфизм; происходит дальнейшая замена молочных зубов на постоянные; ребенок в школе начинает развиваться в коллективе и жить его интересами, формируются поведенческие реакции, необходимые для жизни в обществе.
Младший школьный период (7 -11 лет) характеризуется усиленным развитием мускулатуры, но рост идет уже не так быстро, как в предыдущие годы; начинается четкий половой диморфизм; происходит дальнейшая замена молочных зубов на постоянные; ребенок в школе начинает развиваться в коллективе и жить его интересами, формируются поведенческие реакции, необходимые для жизни в обществе.
 Младший школьный возраст ( 7 -11 лет) Основные события этого периода. Завершена структурная дифференцировка тканей. К 12 годам заканчивается формирование нервной системы. Физиологические параметры дыхательной и сердечно-сосудистой систем приближаются к таковым у взрослых. Возрастают функциональные и адаптационные возможности ребенка. Начинается постепенное развитие репродуктивной сферы.
Младший школьный возраст ( 7 -11 лет) Основные события этого периода. Завершена структурная дифференцировка тканей. К 12 годам заканчивается формирование нервной системы. Физиологические параметры дыхательной и сердечно-сосудистой систем приближаются к таковым у взрослых. Возрастают функциональные и адаптационные возможности ребенка. Начинается постепенное развитие репродуктивной сферы.
 Период Срок 4. Препубертатный (отрочество) С 7 до 11 лет у девочек С 7 до 12 лет у мальчиков АФО данного периода Начало учебной деятельности. Бурное развитие мышления. Формирование тонких координированных движений. Усложняется поведение и характер ребенка. Растет его самосознание. Потребности Дышать Питаться Выделять шлаки Поддерживать температуру тела Двигаться Отдыхать (сон) Общаться не только с родителями, но и со сверстниками Быть чистым (формировать осознанную потребность) Учебная деятельность Потребность в самовыражении В самоуважении и уважении окружающих Способы их удовлетворен ия Благоприятно влияющее на ребенка общество. Привлечение к занятию в кружках, спортивных секциях. Правильно подобранная мебель и соблюдение санитарногигиенических норм. Профилактиче ские осмотры. Заболевания Сутулость. Сколиоз. Близорукость. Кариес. Учащаются случаи бытового и транспортного травматизма. Заболевания носоглотки хр. ( Тонзиллит, аденоиды).
Период Срок 4. Препубертатный (отрочество) С 7 до 11 лет у девочек С 7 до 12 лет у мальчиков АФО данного периода Начало учебной деятельности. Бурное развитие мышления. Формирование тонких координированных движений. Усложняется поведение и характер ребенка. Растет его самосознание. Потребности Дышать Питаться Выделять шлаки Поддерживать температуру тела Двигаться Отдыхать (сон) Общаться не только с родителями, но и со сверстниками Быть чистым (формировать осознанную потребность) Учебная деятельность Потребность в самовыражении В самоуважении и уважении окружающих Способы их удовлетворен ия Благоприятно влияющее на ребенка общество. Привлечение к занятию в кружках, спортивных секциях. Правильно подобранная мебель и соблюдение санитарногигиенических норм. Профилактиче ские осмотры. Заболевания Сутулость. Сколиоз. Близорукость. Кариес. Учащаются случаи бытового и транспортного травматизма. Заболевания носоглотки хр. ( Тонзиллит, аденоиды).
 Заболевания, свойственные младшему школьному возрасту Основными проблемами в состоянии здоровья являются нарушения осанки и зрения, возникновение функциональных нарушений нервной системы (неврозы, невропатии). В силу плохой разобщенности и перегруженности помещений возникают вспышки респираторных инфекций, гриппа, детских инфекций - паротит, краснуха, скарлатина. Часто обнаруживают очаги хронической инфекции (кариес, тонзиллит). Наиболее распространенная патология в этом возрасте — заболевания пищеварительной системы (гастриты, гастродуодениты, дискинезии желчного пузыря и кишечника). Травматизм (выходит на 1 место, 25 -45% составляют травмы черепа).
Заболевания, свойственные младшему школьному возрасту Основными проблемами в состоянии здоровья являются нарушения осанки и зрения, возникновение функциональных нарушений нервной системы (неврозы, невропатии). В силу плохой разобщенности и перегруженности помещений возникают вспышки респираторных инфекций, гриппа, детских инфекций - паротит, краснуха, скарлатина. Часто обнаруживают очаги хронической инфекции (кариес, тонзиллит). Наиболее распространенная патология в этом возрасте — заболевания пищеварительной системы (гастриты, гастродуодениты, дискинезии желчного пузыря и кишечника). Травматизм (выходит на 1 место, 25 -45% составляют травмы черепа).
 Старший школьный (или подростковый) период (12 – 18 лет) • • период второго физиологического вытяжения; у девочек половое созревание начинается приблизительно с 10 - 12 -ти лет, у мальчиков - с 12 -15 лет: – появляются вторичные половые признаки: вырастают волосы на лобке и в подмышечных впадинах ; – у девочек развиваются молочные железы ; – у мальчиков «ломается» голос; Созревает репродуктивная система. Происходит интенсивная половая дифференцировка. Быстро увеличиваются размеры тела. Неодновременный «ростовой скачок» у мальчиков и девочек. Значительно повышается мышечная сила и работоспособность. Физическое и половое развитие происходит быстрее интеллектуального развития. сложный период психологического развития.
Старший школьный (или подростковый) период (12 – 18 лет) • • период второго физиологического вытяжения; у девочек половое созревание начинается приблизительно с 10 - 12 -ти лет, у мальчиков - с 12 -15 лет: – появляются вторичные половые признаки: вырастают волосы на лобке и в подмышечных впадинах ; – у девочек развиваются молочные железы ; – у мальчиков «ломается» голос; Созревает репродуктивная система. Происходит интенсивная половая дифференцировка. Быстро увеличиваются размеры тела. Неодновременный «ростовой скачок» у мальчиков и девочек. Значительно повышается мышечная сила и работоспособность. Физическое и половое развитие происходит быстрее интеллектуального развития. сложный период психологического развития.
 Период Срок 5. Пубертатный С 11 до 15 лет у девочек С 12 до 16 лет у мальчико в АФО данного периода Активизируется деятельность желез внутренней секреции. Изменяется внешний вид. Появляются вторичные половые признаки. Формируется воля. Нравственность. Наблюдается крайность суждения. Потребности Интерес к противополож ному полу. Сексуальные потребности. Иного к себе отношения (как ко взрослому). Профессиональная деятельность. Способы их удовлетворения Большинство потребностей и проблем дети могут решать сами, но они материально зависят от родителей. Создание доверительного отношения в семье и хорошего микроклимата. Санпросвет работа. Беседы о методах контрацепции, о вреде алкоголя, никотина, наркомании. Профилактическ ие осмотры. Заболевания Неврозы. Эндокринопатии Расстройства физического и полового развития, нарушение со стороны ССС. Неустойчивость вегетативных регуляций. Вредные привычки (алкоголь, курение, наркомания, раннее начало половой жизни, беспорядочные половые связи и т. д. )
Период Срок 5. Пубертатный С 11 до 15 лет у девочек С 12 до 16 лет у мальчико в АФО данного периода Активизируется деятельность желез внутренней секреции. Изменяется внешний вид. Появляются вторичные половые признаки. Формируется воля. Нравственность. Наблюдается крайность суждения. Потребности Интерес к противополож ному полу. Сексуальные потребности. Иного к себе отношения (как ко взрослому). Профессиональная деятельность. Способы их удовлетворения Большинство потребностей и проблем дети могут решать сами, но они материально зависят от родителей. Создание доверительного отношения в семье и хорошего микроклимата. Санпросвет работа. Беседы о методах контрацепции, о вреде алкоголя, никотина, наркомании. Профилактическ ие осмотры. Заболевания Неврозы. Эндокринопатии Расстройства физического и полового развития, нарушение со стороны ССС. Неустойчивость вегетативных регуляций. Вредные привычки (алкоголь, курение, наркомания, раннее начало половой жизни, беспорядочные половые связи и т. д. )
 Заболевания, свойственные подростковому периоду Часто встречаются: А) функциональные расстройства сердечно- сосудистой и вегетативной Нервной системы ( «юношеское сердце» , «юношеская гипертония» ), Б) расстройства питания (тучность, дистрофия), В) заболевания ЖКТ (гастрит, язвенная болезнь) Г) дефекты развития полового аппарата (дисменорея, аменорея и др. ), Д) эндокринопатии, Е) обострения инфекционно- алергических заболеваний). Повышение продукции гормонов (андрогенов) ведет к усилению функции сальных желез и образованию угрей.
Заболевания, свойственные подростковому периоду Часто встречаются: А) функциональные расстройства сердечно- сосудистой и вегетативной Нервной системы ( «юношеское сердце» , «юношеская гипертония» ), Б) расстройства питания (тучность, дистрофия), В) заболевания ЖКТ (гастрит, язвенная болезнь) Г) дефекты развития полового аппарата (дисменорея, аменорея и др. ), Д) эндокринопатии, Е) обострения инфекционно- алергических заболеваний). Повышение продукции гормонов (андрогенов) ведет к усилению функции сальных желез и образованию угрей.
 Перинатальный период – период с 28 недели внутриутробного развития до окончания первой недели внеутробной жизни. Продолжительность беременности – (40 недель) 280 - 294 дня с первого дня последней менструации или 10 – 10, 5 акушерских (по 28 дней) месяцев
Перинатальный период – период с 28 недели внутриутробного развития до окончания первой недели внеутробной жизни. Продолжительность беременности – (40 недель) 280 - 294 дня с первого дня последней менструации или 10 – 10, 5 акушерских (по 28 дней) месяцев
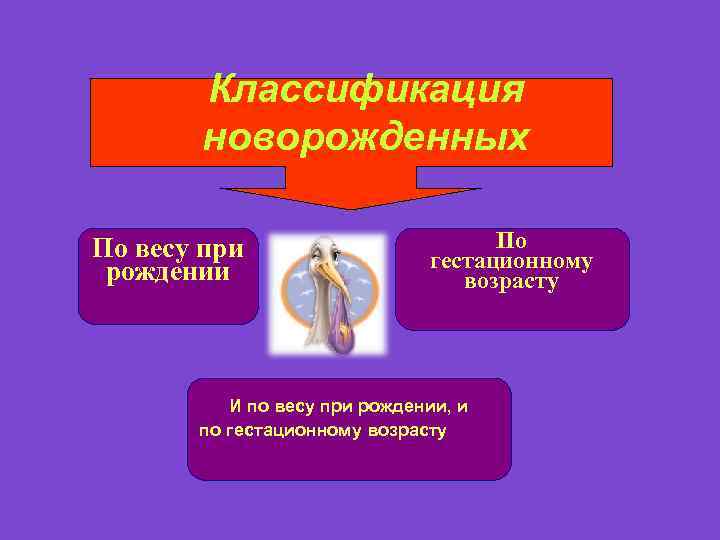 Классификация новорожденных По весу при рождении По гестационному возрасту И по весу при рождении, и по гестационному возрасту
Классификация новорожденных По весу при рождении По гестационному возрасту И по весу при рождении, и по гестационному возрасту
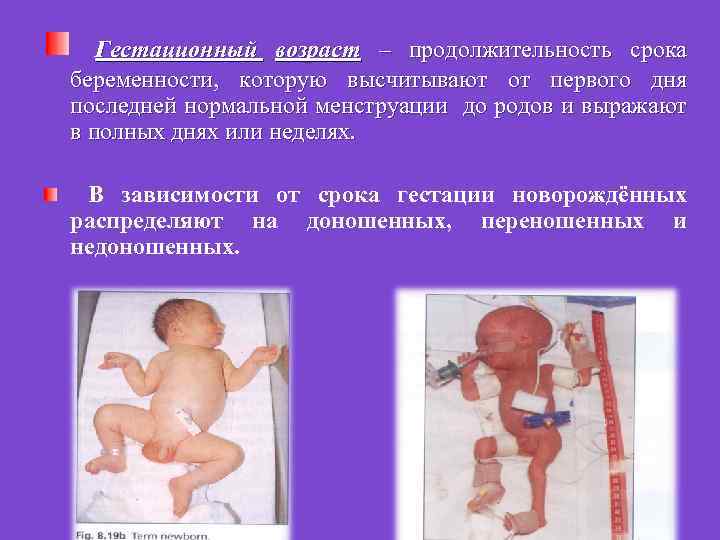 Гестационный возраст – продолжительность срока беременности, которую высчитывают от первого дня последней нормальной менструации до родов и выражают в полных днях или неделях. В зависимости от срока гестации новорождённых распределяют на доношенных, переношенных и недоношенных.
Гестационный возраст – продолжительность срока беременности, которую высчитывают от первого дня последней нормальной менструации до родов и выражают в полных днях или неделях. В зависимости от срока гестации новорождённых распределяют на доношенных, переношенных и недоношенных.
 Понятие доношенности плода: Срок пребывания его в матке с момента зачатия до родов Период внутриутробного развития полных 37 недель. Масса тела превышает 2500 г, а рост 45 см. Средняя масса доношенного мальчика – 3500 – 3600 г, доношенной девочки 3200 – 3300. Средняя длина тела 49 – 52 см.
Понятие доношенности плода: Срок пребывания его в матке с момента зачатия до родов Период внутриутробного развития полных 37 недель. Масса тела превышает 2500 г, а рост 45 см. Средняя масса доношенного мальчика – 3500 – 3600 г, доношенной девочки 3200 – 3300. Средняя длина тела 49 – 52 см.
 Чрезвычайно важны определения живорождения и мертворождения. Живорождением называют полное изгнание или извлечение плода из организма матери вне зависимости от продолжительности беременности, в случае наличия у него хотя бы одного из признаков жизни, независимо от того перерезана пуповина и отделилась ли плацента. Каждый плод такого рождения считают живорожденным.
Чрезвычайно важны определения живорождения и мертворождения. Живорождением называют полное изгнание или извлечение плода из организма матери вне зависимости от продолжительности беременности, в случае наличия у него хотя бы одного из признаков жизни, независимо от того перерезана пуповина и отделилась ли плацента. Каждый плод такого рождения считают живорожденным.
 Признаки живорождения 1. Самостоятельное дыхание; 2. Сердцебиение; 3. Пульсация пуповины; 4. Произвольные движения мускулатуры. Мертворождением называют смерть плода до его полного изгнания или извлечения из организма матери вне зависимости от продолжительности беременности. Смерть определяют по отсутствию дыхания и любых других признаков жизни у плода.
Признаки живорождения 1. Самостоятельное дыхание; 2. Сердцебиение; 3. Пульсация пуповины; 4. Произвольные движения мускулатуры. Мертворождением называют смерть плода до его полного изгнания или извлечения из организма матери вне зависимости от продолжительности беременности. Смерть определяют по отсутствию дыхания и любых других признаков жизни у плода.
 Здоровый новорожденный Это ребенок, родившийся от практически здоровой матери, не имевшей осложнений во время беременности и родов, с оценкой по шкале Апгар 8 - 10 баллов, массой тела от 3 до 4, 5 кг, Массо - ростовым коэффициентом 60 -80, нормально протекающим периодом адаптации, с максимальной убылью первоначальной массы тела 6 -8 %, находящийся на естественном вскармливании, выписанный из роддома на 5 -6 сутки.
Здоровый новорожденный Это ребенок, родившийся от практически здоровой матери, не имевшей осложнений во время беременности и родов, с оценкой по шкале Апгар 8 - 10 баллов, массой тела от 3 до 4, 5 кг, Массо - ростовым коэффициентом 60 -80, нормально протекающим периодом адаптации, с максимальной убылью первоначальной массы тела 6 -8 %, находящийся на естественном вскармливании, выписанный из роддома на 5 -6 сутки.
 Зрелый доношенный ребенок: Для характеристики новорожденных детей существует понятие зрелости. Зрелый доношенный ребенок громко кричит, активно сосет, хорошо содержит тепло. Он делает активные движения, у него выражен мышечный тонус, есть такие физиологические рефлексы, как рефлекс сосания и глотания, ладонноротовой рефлекс Бабкина (при нажимании на ладони ребенок открывает рот), хватания, рефлекс Робинсона (если положить палець в ладонь ребенка, то он крепко схватывает его), рефлекс ползанья или феномен Бауера (ребенок, который лежит на животе, делает попытки ползанья), рефлекс автоматической ходьбы (новорождённый переступает с ноги на ногу, если его держать в вертикальном положении) и др.
Зрелый доношенный ребенок: Для характеристики новорожденных детей существует понятие зрелости. Зрелый доношенный ребенок громко кричит, активно сосет, хорошо содержит тепло. Он делает активные движения, у него выражен мышечный тонус, есть такие физиологические рефлексы, как рефлекс сосания и глотания, ладонноротовой рефлекс Бабкина (при нажимании на ладони ребенок открывает рот), хватания, рефлекс Робинсона (если положить палець в ладонь ребенка, то он крепко схватывает его), рефлекс ползанья или феномен Бауера (ребенок, который лежит на животе, делает попытки ползанья), рефлекс автоматической ходьбы (новорождённый переступает с ноги на ногу, если его держать в вертикальном положении) и др.
 Понятие зрелости плода: Ряд характерных признаков, определяющий его физическое развитие Зрелый плод имеет достаточно развитый подкожно-жировой слой, розовый цвет кожи, плотные хрящи ушных раковин и носа. Кости черепа эластичные, боковые роднички закрыты. Волосы на голове длиной 2 – 3 см. Пупочное кольцо расположено посередине между лобком и мечевидным отростком. Ногти заходят за кончики пальцев.
Понятие зрелости плода: Ряд характерных признаков, определяющий его физическое развитие Зрелый плод имеет достаточно развитый подкожно-жировой слой, розовый цвет кожи, плотные хрящи ушных раковин и носа. Кости черепа эластичные, боковые роднички закрыты. Волосы на голове длиной 2 – 3 см. Пупочное кольцо расположено посередине между лобком и мечевидным отростком. Ногти заходят за кончики пальцев.
 Первичная оценка функционального состояния новорожденного проводится по шкале Вирджинии Апгар (США), предложенной в 1953 году. В России принята двухкратная оценка по шкале Апгар: на 1 и 5 минутах после рождения всех новорожденных независимо от срока беременности и массы тела при рождении.
Первичная оценка функционального состояния новорожденного проводится по шкале Вирджинии Апгар (США), предложенной в 1953 году. В России принята двухкратная оценка по шкале Апгар: на 1 и 5 минутах после рождения всех новорожденных независимо от срока беременности и массы тела при рождении.
 Основными показателями жизнедеятельности являются: üсердцебиение, üдыхание, üмышечный тонус, ü активность рефлекторных ответов, ü цвет кожных покровов, которые оценивают 0, 1, 2 балла. Здоровый новорожденный имеет оценку 8 -10 баллов.
Основными показателями жизнедеятельности являются: üсердцебиение, üдыхание, üмышечный тонус, ü активность рефлекторных ответов, ü цвет кожных покровов, которые оценивают 0, 1, 2 балла. Здоровый новорожденный имеет оценку 8 -10 баллов.
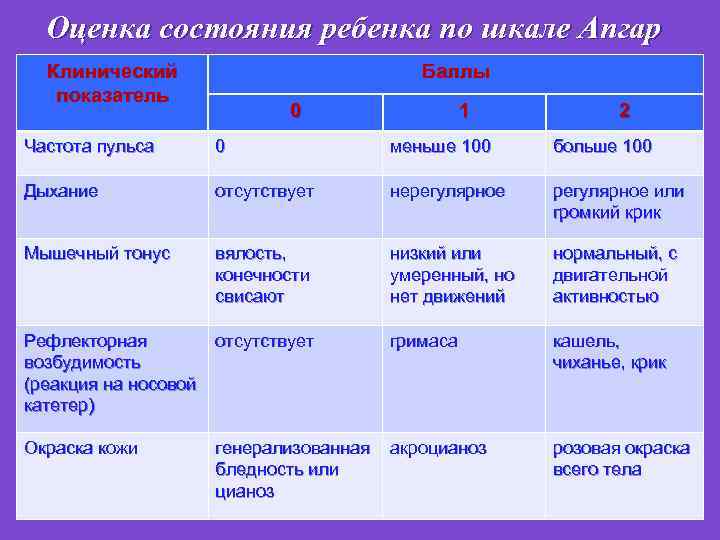 Оценка состояния ребенка по шкале Апгар Клинический показатель Баллы 0 1 2 Частота пульса 0 меньше 100 больше 100 Дыхание отсутствует нерегулярное или громкий крик Мышечный тонус вялость, конечности свисают низкий или умеренный, но нет движений нормальный, с двигательной активностью гримаса кашель, чиханье, крик Рефлекторная отсутствует возбудимость (реакция на носовой катетер) Окраска кожи генерализованная акроцианоз бледность или цианоз розовая окраска всего тела
Оценка состояния ребенка по шкале Апгар Клинический показатель Баллы 0 1 2 Частота пульса 0 меньше 100 больше 100 Дыхание отсутствует нерегулярное или громкий крик Мышечный тонус вялость, конечности свисают низкий или умеренный, но нет движений нормальный, с двигательной активностью гримаса кашель, чиханье, крик Рефлекторная отсутствует возбудимость (реакция на носовой катетер) Окраска кожи генерализованная акроцианоз бледность или цианоз розовая окраска всего тела
 Трактовка результатов шкалы Апгар Здоровый новорожденный: 8 -10 баллов на 1 и 5 минуте Умеренно угнетённый новорожденный : 3 -7 баллов(Нуждающейся в реанимации) Выражено угнетённый новорожденный : 1 -3 баллов (Интенсивная реанимация)
Трактовка результатов шкалы Апгар Здоровый новорожденный: 8 -10 баллов на 1 и 5 минуте Умеренно угнетённый новорожденный : 3 -7 баллов(Нуждающейся в реанимации) Выражено угнетённый новорожденный : 1 -3 баллов (Интенсивная реанимация)
 Особенности доношеного новорожденного: Кожа у новорожденного гладкая, эластичная, немного отёчная гиперемированная и покрыта слоем сырнистой смаски. Тонкий и нежный эпидермальный слой. Соединительная ткань слабо развита , количество мышечных волокон незначительное , но кожа очень васкуляризированная. В ней хорошо развиты сальные железы и плохо потовые. Кожа новорождённого имеет повышенную ранимость и сниженную защитную функцию, поэтому через нее в организм легко попадает любая инфекция. Кожа является органом дыхания и имеет хорошо выраженные выделительные способности. Через кожу ребенок чуствует тепло и холод, прикасание и боль. Подкожная жировая клетчатка откладывается на протяжении последних двух месяцев перед рождением, и как правило, у доношенных детей хорошо развита. Мышечная система не очень хорошо развита, особенно на конечностях. Отмечается незначительный гипертонус мышц. Преобладает тонус сгибателей, что придает ребенку характерную позу.
Особенности доношеного новорожденного: Кожа у новорожденного гладкая, эластичная, немного отёчная гиперемированная и покрыта слоем сырнистой смаски. Тонкий и нежный эпидермальный слой. Соединительная ткань слабо развита , количество мышечных волокон незначительное , но кожа очень васкуляризированная. В ней хорошо развиты сальные железы и плохо потовые. Кожа новорождённого имеет повышенную ранимость и сниженную защитную функцию, поэтому через нее в организм легко попадает любая инфекция. Кожа является органом дыхания и имеет хорошо выраженные выделительные способности. Через кожу ребенок чуствует тепло и холод, прикасание и боль. Подкожная жировая клетчатка откладывается на протяжении последних двух месяцев перед рождением, и как правило, у доношенных детей хорошо развита. Мышечная система не очень хорошо развита, особенно на конечностях. Отмечается незначительный гипертонус мышц. Преобладает тонус сгибателей, что придает ребенку характерную позу.
 Особенности новорожденного: У доношенного новорожденного голова составляет 1/4 часть тела. Большой размер ее связан с большим развитием мозга. Важное значение имеет форма головы и окружность черепа при рождении. На протяжении первых 2 -3 дней жизни у ребенка сохраняется конфигурация черепа, что обусловлено прохождением головки через родовые пути. К вариантам нормы относят: - Долихоцефалический череп (вытянут в переднезаднем направлении), - Брахицефалический (вытянут в поперечном напрявлении), череп в виде башни. Кости черепа немного эластичные, может быть дупликатура в участке сагитального и венечного швов. Теменные кости могут находить на затылочную и лобную кости.
Особенности новорожденного: У доношенного новорожденного голова составляет 1/4 часть тела. Большой размер ее связан с большим развитием мозга. Важное значение имеет форма головы и окружность черепа при рождении. На протяжении первых 2 -3 дней жизни у ребенка сохраняется конфигурация черепа, что обусловлено прохождением головки через родовые пути. К вариантам нормы относят: - Долихоцефалический череп (вытянут в переднезаднем направлении), - Брахицефалический (вытянут в поперечном напрявлении), череп в виде башни. Кости черепа немного эластичные, может быть дупликатура в участке сагитального и венечного швов. Теменные кости могут находить на затылочную и лобную кости.
 Особенности новорожденного: Окружность черепа у доношенных детей 33 -36 см и может превышать окружность грудной клетки на 1 -2 см. Передний (большой) родничек открыт, его размеры не превышают 2, 5 -3 см. Задний (маленький) родничек – не больше 0, 5 см. У доношенного новорожденного хорошо развит жировой слой, кожа розовая, бархатная, покрыта пушистыми волосами (лануго), главным образом на плечевом поясе, хорошо развита ареола молочной железы (1 см и более в диаметре), поперечные складки занимают 2/3 ее поверхности; хрящ ушных раковин плотный, ногти плотные. Пупочное кольцо находится на средине между лоном и мечевидным отростком ; Крик ребенка громкий. Мышечный тонус и физиологические рефлексы новорожденного хорошо выражены. Поза флексорная=Поза «эмбриона» . Функция сосания хорошо выражена.
Особенности новорожденного: Окружность черепа у доношенных детей 33 -36 см и может превышать окружность грудной клетки на 1 -2 см. Передний (большой) родничек открыт, его размеры не превышают 2, 5 -3 см. Задний (маленький) родничек – не больше 0, 5 см. У доношенного новорожденного хорошо развит жировой слой, кожа розовая, бархатная, покрыта пушистыми волосами (лануго), главным образом на плечевом поясе, хорошо развита ареола молочной железы (1 см и более в диаметре), поперечные складки занимают 2/3 ее поверхности; хрящ ушных раковин плотный, ногти плотные. Пупочное кольцо находится на средине между лоном и мечевидным отростком ; Крик ребенка громкий. Мышечный тонус и физиологические рефлексы новорожденного хорошо выражены. Поза флексорная=Поза «эмбриона» . Функция сосания хорошо выражена.
 Характеристика здорового новорожденного ребенка жмурится и беспокоится при ярком свете; поворачивает глаза к свету; вздрагивает при громком звуке (звонок, колокольчик, хлопок); глазные яблоки плывут в сторону громкого звука (звонок, колокольчик, хлопок, металлический стук по стеклу или металлу); торможение преобладает над возбуждением.
Характеристика здорового новорожденного ребенка жмурится и беспокоится при ярком свете; поворачивает глаза к свету; вздрагивает при громком звуке (звонок, колокольчик, хлопок); глазные яблоки плывут в сторону громкого звука (звонок, колокольчик, хлопок, металлический стук по стеклу или металлу); торможение преобладает над возбуждением.
 Характеристика здорового новорожденного ребенка при пробуждении – крик и гримаса неудовольствия; голодный - кричит; взятый матерью и прижатый к груди кричащий ребенок успокаивается; сон спокойный, просыпается голодный и мокрый; переодетый и накормленный быстро засыпает; глаза - легкое сходящееся косоглазие, легкое косоглазие Грефе; безусловные рефлексы - все симметричные.
Характеристика здорового новорожденного ребенка при пробуждении – крик и гримаса неудовольствия; голодный - кричит; взятый матерью и прижатый к груди кричащий ребенок успокаивается; сон спокойный, просыпается голодный и мокрый; переодетый и накормленный быстро засыпает; глаза - легкое сходящееся косоглазие, легкое косоглазие Грефе; безусловные рефлексы - все симметричные.
 К 10 дню: удерживает в поле зрения движущийся предмет (ступенчатое слежение). вздрагивает и моргает при резком звуке. 18 - 20 дней • удерживает в поле зрения • неподвижный предмет (лицо взрослого). плачущий или кричащий ребенок успокаивается при сильном звуке (слуховое сосредоточение).
К 10 дню: удерживает в поле зрения движущийся предмет (ступенчатое слежение). вздрагивает и моргает при резком звуке. 18 - 20 дней • удерживает в поле зрения • неподвижный предмет (лицо взрослого). плачущий или кричащий ребенок успокаивается при сильном звуке (слуховое сосредоточение).
 1 месяц плавное прослеживание движущегося предмета; длительное слуховое сосредоточение (прислушивается к голосу, звуку игрушек); первая улыбка в ответ на разговор взрослого – общение; лежа на животе, пытается поднимать и удерживать голову (до 5 секунд).
1 месяц плавное прослеживание движущегося предмета; длительное слуховое сосредоточение (прислушивается к голосу, звуку игрушек); первая улыбка в ответ на разговор взрослого – общение; лежа на животе, пытается поднимать и удерживать голову (до 5 секунд).
 Дыхательная система Развитие лёгких у плода – Наполненные жидкостю – Синтез сурфактанта: начинается на 24 -28 -ой неделе, наиболее на 35 -ой неделе. Установление дыхания после рождения – открываются альвеолы с помощью механических, химических, термических, чуствительных стимулов Характеристика дыхания новорожденных – – Нормальная ЧД 40 -60 Периоды апное по 5 -15 секунд Апное: отсутствие дыхания больше 15 секунд Патологические изменения: ретракции, гранты, раздувание крильев носа, апное более 15 секунд, патологическая частота дыхания.
Дыхательная система Развитие лёгких у плода – Наполненные жидкостю – Синтез сурфактанта: начинается на 24 -28 -ой неделе, наиболее на 35 -ой неделе. Установление дыхания после рождения – открываются альвеолы с помощью механических, химических, термических, чуствительных стимулов Характеристика дыхания новорожденных – – Нормальная ЧД 40 -60 Периоды апное по 5 -15 секунд Апное: отсутствие дыхания больше 15 секунд Патологические изменения: ретракции, гранты, раздувание крильев носа, апное более 15 секунд, патологическая частота дыхания.
 Ø Грудная клетка бочкообразная; Ø Ребра состоят преимущественно из хряща; Ø В дыхание основное участие принимает диафрагма. Ø Дыхание поверхностное, 40 – 60 дыхательных движений в минуту.
Ø Грудная клетка бочкообразная; Ø Ребра состоят преимущественно из хряща; Ø В дыхание основное участие принимает диафрагма. Ø Дыхание поверхностное, 40 – 60 дыхательных движений в минуту.
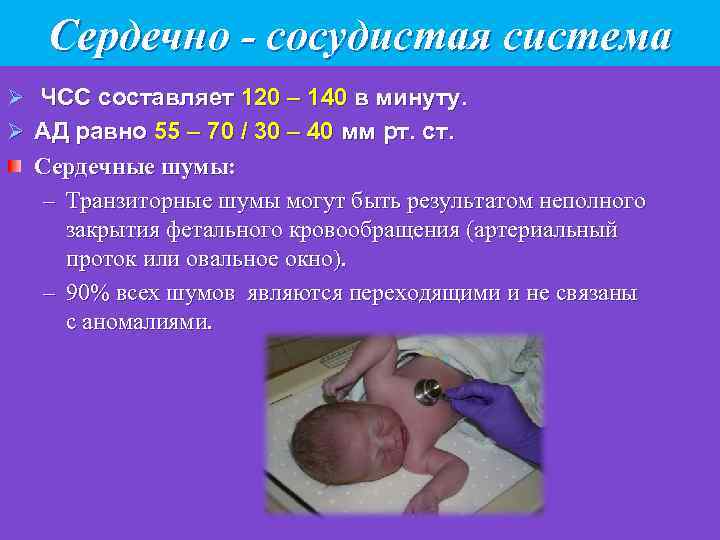 Сердечно - сосудистая система Ø ЧСС составляет 120 – 140 в минуту. Ø АД равно 55 – 70 / 30 – 40 мм рт. ст. Сердечные шумы: – Транзиторные шумы могут быть результатом неполного закрытия фетального кровообращения (артериальный проток или овальное окно). – 90% всех шумов являются переходящими и не связаны с аномалиями.
Сердечно - сосудистая система Ø ЧСС составляет 120 – 140 в минуту. Ø АД равно 55 – 70 / 30 – 40 мм рт. ст. Сердечные шумы: – Транзиторные шумы могут быть результатом неполного закрытия фетального кровообращения (артериальный проток или овальное окно). – 90% всех шумов являются переходящими и не связаны с аномалиями.
 Кровь и кроветворная система Эритроциты 4. 8 -7. 1 х 1012; Hb 140 -280 г/л; Ht 4464 Лейкоциты 18, 0 х 109 при рождении; 23, 0 -25, 0 х 109 на первые сутки жизни с относительной нейтрофилией После первых нескольких дней (5 дней) количество лейкоцитов становится ниже 10, 0 х 109 и характеризируется относительным лимфоцитозом в грудном и раннем детском возрасте. Коагуляция: уменьшается количество витамин Кзависящих факторов свертывания крови. Количество тромбоцитов 150, 000 -350, 000 Эти показатели обеспечивают адекватную оксигенацию внутриутробно и на протяжении первых постнатальных дней перед тем, как лёгкие полностью расправлятся. Оксигенация улучшается на протяжении первых двух недель жизни, поэтому большое количество эритроцитов и гемоглобина в дальнейшем есть ненужным и происходит гемолиз.
Кровь и кроветворная система Эритроциты 4. 8 -7. 1 х 1012; Hb 140 -280 г/л; Ht 4464 Лейкоциты 18, 0 х 109 при рождении; 23, 0 -25, 0 х 109 на первые сутки жизни с относительной нейтрофилией После первых нескольких дней (5 дней) количество лейкоцитов становится ниже 10, 0 х 109 и характеризируется относительным лимфоцитозом в грудном и раннем детском возрасте. Коагуляция: уменьшается количество витамин Кзависящих факторов свертывания крови. Количество тромбоцитов 150, 000 -350, 000 Эти показатели обеспечивают адекватную оксигенацию внутриутробно и на протяжении первых постнатальных дней перед тем, как лёгкие полностью расправлятся. Оксигенация улучшается на протяжении первых двух недель жизни, поэтому большое количество эритроцитов и гемоглобина в дальнейшем есть ненужным и происходит гемолиз.
 Желудочно-кишечный тракт Рефлекс сосания становится координированным на 32 -ой неделе гестации. Небольшое количество слюны до 3 месяцев. Незрелая функция печени может привести к снижению уровня глюкозы и белка в сыворотке крови.
Желудочно-кишечный тракт Рефлекс сосания становится координированным на 32 -ой неделе гестации. Небольшое количество слюны до 3 месяцев. Незрелая функция печени может привести к снижению уровня глюкозы и белка в сыворотке крови.
 Ø При надавливании на животик, из прямой кишки Ø Ø Ø выделяется меконий. Меконий отходит до конца первых суток. Живот при пальпации мягкий. Край печени выступает на 2 см из-под края реберной дуги Кардиальный сфинктер желудка недоразвит, что способствует срыгиванию. Функциональная вместимость желудка при рождении около 10 мл, к концу первого месяца жизни возрастает до 90 – 100 мл. Перистальтика кишечника замедлена, часто отмечается метеоризм.
Ø При надавливании на животик, из прямой кишки Ø Ø Ø выделяется меконий. Меконий отходит до конца первых суток. Живот при пальпации мягкий. Край печени выступает на 2 см из-под края реберной дуги Кардиальный сфинктер желудка недоразвит, что способствует срыгиванию. Функциональная вместимость желудка при рождении около 10 мл, к концу первого месяца жизни возрастает до 90 – 100 мл. Перистальтика кишечника замедлена, часто отмечается метеоризм.
 Печёночная функция Печень вырабатывает вещества, необходимые для свертывания крови. Есть необходимость в запасах железа на протяжении первых нескольких месяцев. Недоношеные и дети с малым весом имеют меньшие запасы железа в печени (доношеные дети запасают железо на протяжение последних 4 -6 месяцев гестации). Физиологическая желтуха – через 24 -48 часов жизни; возникает через повышенное разрушение эритроцитов и незрелость печоночной функции. Это желтая окраска, которая может быть видна на коже ребёнка или на склерах глаз. Желтуха возникает вследстивие чрезмерного количества непрямого билирубина в крови и ткани.
Печёночная функция Печень вырабатывает вещества, необходимые для свертывания крови. Есть необходимость в запасах железа на протяжении первых нескольких месяцев. Недоношеные и дети с малым весом имеют меньшие запасы железа в печени (доношеные дети запасают железо на протяжение последних 4 -6 месяцев гестации). Физиологическая желтуха – через 24 -48 часов жизни; возникает через повышенное разрушение эритроцитов и незрелость печоночной функции. Это желтая окраска, которая может быть видна на коже ребёнка или на склерах глаз. Желтуха возникает вследстивие чрезмерного количества непрямого билирубина в крови и ткани.
 Желтуха
Желтуха
 Особенности доношенного новорожденного: Нервная система у новорожденного как морфологически, так и функционально еще незрелая, но под влиянием внешних условий она постоянно диференцируется и усовершенствуется. Это некоторым образом влияет на рост и развитие ребенка. Головной мозг ребенка по сравнению с мозгом взрослого относительно больше и тяжелее. Вес его составляет 350— 400 г. Кора больших полушарий тонкая, борозды неглубокие, не всегда четко выражены. Серое вещество мозга не достаточно ограничено от белого вещества. Спинной мозг по сравнению с другими отделами центральной нервной системы имеет более зрелое строение и функционально зрелый.
Особенности доношенного новорожденного: Нервная система у новорожденного как морфологически, так и функционально еще незрелая, но под влиянием внешних условий она постоянно диференцируется и усовершенствуется. Это некоторым образом влияет на рост и развитие ребенка. Головной мозг ребенка по сравнению с мозгом взрослого относительно больше и тяжелее. Вес его составляет 350— 400 г. Кора больших полушарий тонкая, борозды неглубокие, не всегда четко выражены. Серое вещество мозга не достаточно ограничено от белого вещества. Спинной мозг по сравнению с другими отделами центральной нервной системы имеет более зрелое строение и функционально зрелый.
 Нервно-мышечная система Нервно-мышечная функция зрелых новорожденных проявляется движениями их конечностей, попытками удержывать голову, издаванием сильного крика, рефлексами новорожденного. У новорожденного иногда возникает судорожное сокращение или тремор конечностей при отсутствии раздражителей, так как нервная система незрелая.
Нервно-мышечная система Нервно-мышечная функция зрелых новорожденных проявляется движениями их конечностей, попытками удержывать голову, издаванием сильного крика, рефлексами новорожденного. У новорожденного иногда возникает судорожное сокращение или тремор конечностей при отсутствии раздражителей, так как нервная система незрелая.
 Состояние ЦНС можно оценить по ФИЗИОЛОГИЧЕКСИМ РЕФЛЕКСАМ Ø Поисковый рефлекс - поглаживание в области рта новорожденного вызывает опускание головы и поворот головки в сторону раздражителя
Состояние ЦНС можно оценить по ФИЗИОЛОГИЧЕКСИМ РЕФЛЕКСАМ Ø Поисковый рефлекс - поглаживание в области рта новорожденного вызывает опускание головы и поворот головки в сторону раздражителя
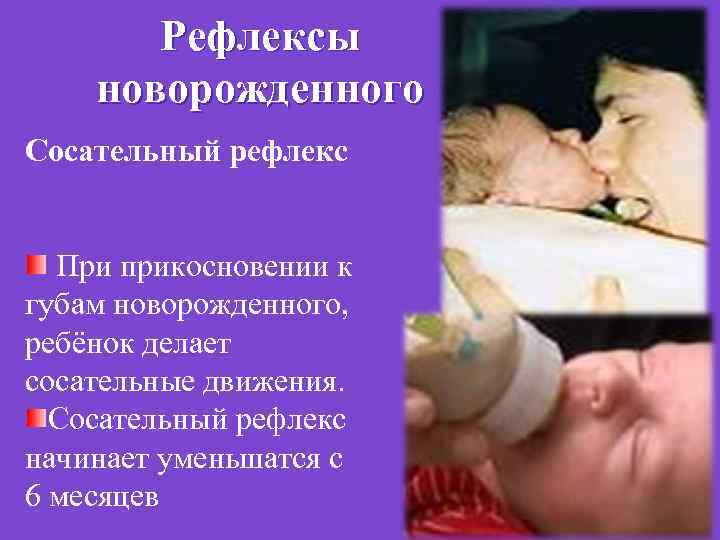 Рефлексы новорожденного Сосательный рефлекс При прикосновении к губам новорожденного, ребёнок делает сосательные движения. Сосательный рефлекс начинает уменьшатся с 6 месяцев
Рефлексы новорожденного Сосательный рефлекс При прикосновении к губам новорожденного, ребёнок делает сосательные движения. Сосательный рефлекс начинает уменьшатся с 6 месяцев
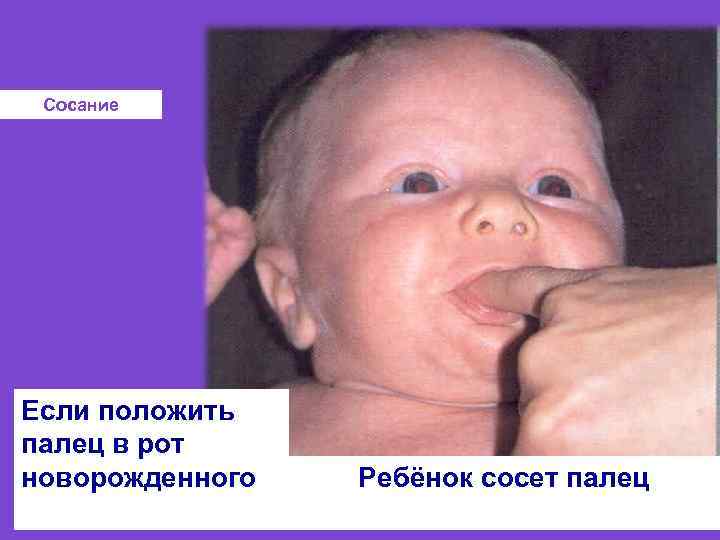 Сосание Если положить палец в рот новорожденного Ребёнок сосет палец
Сосание Если положить палец в рот новорожденного Ребёнок сосет палец
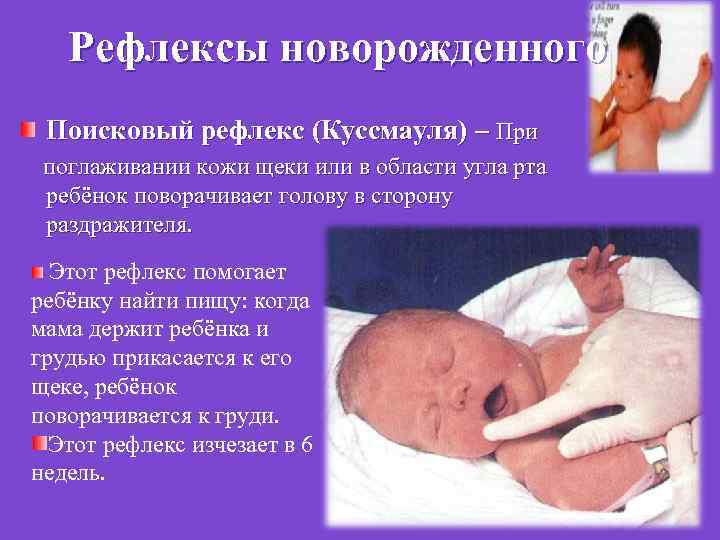 Рефлексы новорожденного Поисковый рефлекс (Куссмауля) – При поглаживании кожи щеки или в области угла рта ребёнок поворачивает голову в сторону раздражителя. Этот рефлекс помогает ребёнку найти пищу: когда мама держит ребёнка и грудью прикасается к его щеке, ребёнок поворачивается к груди. Этот рефлекс изчезает в 6 недель.
Рефлексы новорожденного Поисковый рефлекс (Куссмауля) – При поглаживании кожи щеки или в области угла рта ребёнок поворачивает голову в сторону раздражителя. Этот рефлекс помогает ребёнку найти пищу: когда мама держит ребёнка и грудью прикасается к его щеке, ребёнок поворачивается к груди. Этот рефлекс изчезает в 6 недель.
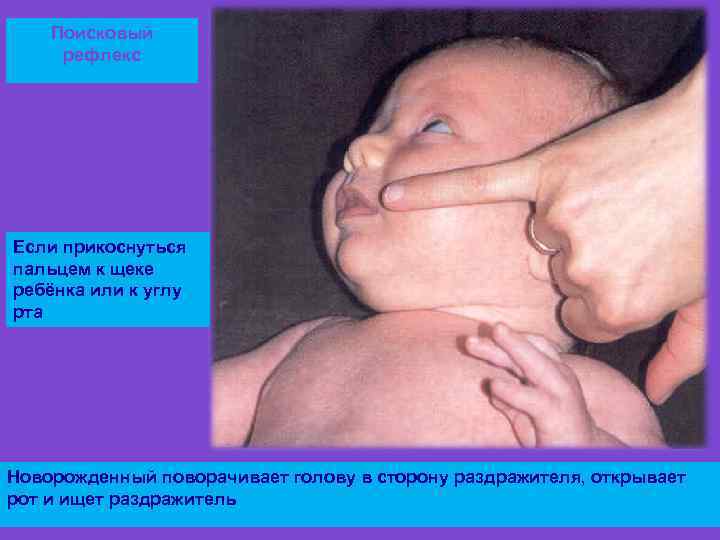 Поисковый рефлекс Если прикоснуться пальцем к щеке ребёнка или к углу рта Новорожденный поворачивает голову в сторону раздражителя, открывает рот и ищет раздражитель
Поисковый рефлекс Если прикоснуться пальцем к щеке ребёнка или к углу рта Новорожденный поворачивает голову в сторону раздражителя, открывает рот и ищет раздражитель
 Рефлексы новорожденного Глотательный рефлекс – когда пища подходит к корню языка, она автоматически заглатывается. Мигательный рефлекс- если ярким светом светить в глаза ребёнку или хлопнуть ладонями возле глаз – ребёнок быстро смыкает веки. Резкое движение в сторону глаз может вызывать мигательный рефлекс. Надбровный рефлекс – постукивание по внутриннему краю надбровной дуги вызывает смыкание век.
Рефлексы новорожденного Глотательный рефлекс – когда пища подходит к корню языка, она автоматически заглатывается. Мигательный рефлекс- если ярким светом светить в глаза ребёнку или хлопнуть ладонями возле глаз – ребёнок быстро смыкает веки. Резкое движение в сторону глаз может вызывать мигательный рефлекс. Надбровный рефлекс – постукивание по внутриннему краю надбровной дуги вызывает смыкание век.
 Рефлекс Моро Удерживая ребенка в горизонтальном положении на руках, резко опустить его вниз на 15 -20 см или ударить двумя руками по поверхности , на которой находится ребёнок, он вначале широко разводит руки в стороны и разгибает пальцы, а затем возвращает руки в прежнее положение.
Рефлекс Моро Удерживая ребенка в горизонтальном положении на руках, резко опустить его вниз на 15 -20 см или ударить двумя руками по поверхности , на которой находится ребёнок, он вначале широко разводит руки в стороны и разгибает пальцы, а затем возвращает руки в прежнее положение.
 Рефлекс Моро Отсутствие или слабое выражение этого рефлекса может указывать на поражение центральной нервной системы. • Исчезает в 4 месяца
Рефлекс Моро Отсутствие или слабое выражение этого рефлекса может указывать на поражение центральной нервной системы. • Исчезает в 4 месяца
 Верхний хватательный рефлекс Робинсона • новорожденный захватывает вложенный ему в ладони палец и плотно удерживает его; иногда при этом ребёнка можно приподнять. Рефлекс исчезает до 3 месяцев
Верхний хватательный рефлекс Робинсона • новорожденный захватывает вложенный ему в ладони палец и плотно удерживает его; иногда при этом ребёнка можно приподнять. Рефлекс исчезает до 3 месяцев
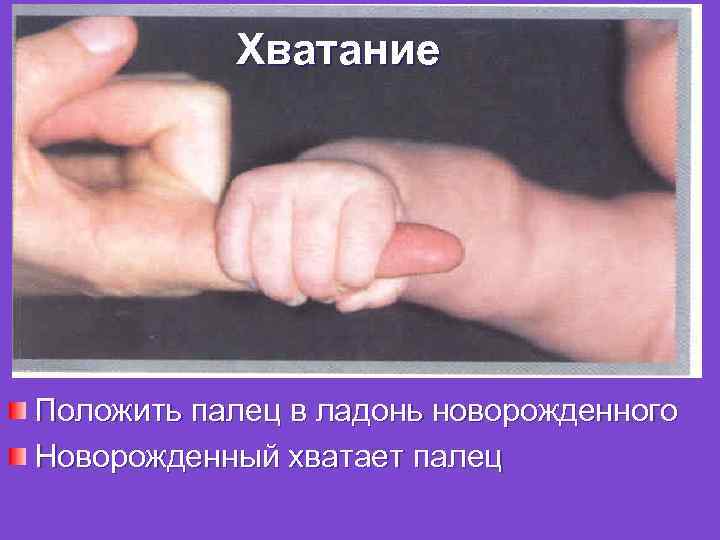 Хватание Положить палец в ладонь новорожденного Новорожденный хватает палец
Хватание Положить палец в ладонь новорожденного Новорожденный хватает палец
 Нижний хватательный рефлекс Веркома При надавливании на подушечку стопы в области ІІ – ІІІ пальцев возникает подошвенное сгибание пальцев. Отсутствие этого рефлекса может указывать на поражение спинного мозга
Нижний хватательный рефлекс Веркома При надавливании на подушечку стопы в области ІІ – ІІІ пальцев возникает подошвенное сгибание пальцев. Отсутствие этого рефлекса может указывать на поражение спинного мозга
 Рефлекс автоматической походки Держа новорожденного в вертикальном положении, слегка прикоснуть его одну стопу к повехности и наклонить тулувище вперед Новорожденный делает шаги вперед двумя ногами
Рефлекс автоматической походки Держа новорожденного в вертикальном положении, слегка прикоснуть его одну стопу к повехности и наклонить тулувище вперед Новорожденный делает шаги вперед двумя ногами
 Ладонно-ротовой рефлекс Бабкина При надавливании большими пальцами на ладони ребенка, малыш открывает рот и наклоняет голову вперед. Отсутствие этого рефлекса или его появление после исчезновения в 3 -4 месяца может обозначать поражение ЦНС
Ладонно-ротовой рефлекс Бабкина При надавливании большими пальцами на ладони ребенка, малыш открывает рот и наклоняет голову вперед. Отсутствие этого рефлекса или его появление после исчезновения в 3 -4 месяца может обозначать поражение ЦНС
 Рефлекс Бабинского z При раздражении подошвы по наружному краю стопы от пятки к пальцам происходит тыльное разгибание большого пальца ноги и веерообразное расхождение остальных пальцев. Отсутствие этого рефлекса может обозначать незрелость ЦНС, поражение спинного мозга или иные проблемы.
Рефлекс Бабинского z При раздражении подошвы по наружному краю стопы от пятки к пальцам происходит тыльное разгибание большого пальца ноги и веерообразное расхождение остальных пальцев. Отсутствие этого рефлекса может обозначать незрелость ЦНС, поражение спинного мозга или иные проблемы.
 Шейный тонический рефлекс Когда ребенок лежит на спине, его голова повернута в одну или другую сторону. Рука и нога на стороне, в которую повернута голова, выпрямляются, а на противоположной стороне конечности сгибаются. Этот рефлекс исчезает между 2 и 3 месяцами жизни.
Шейный тонический рефлекс Когда ребенок лежит на спине, его голова повернута в одну или другую сторону. Рука и нога на стороне, в которую повернута голова, выпрямляются, а на противоположной стороне конечности сгибаются. Этот рефлекс исчезает между 2 и 3 месяцами жизни.
 üК моменту рождения органы мочевыделения сформированы. üУ девочек большие половые губы прикрывают малые üУ мальчиков яички опущены в мошонку. üВ первые три дня может наблюдаться олигоурия
üК моменту рождения органы мочевыделения сформированы. üУ девочек большие половые губы прикрывают малые üУ мальчиков яички опущены в мошонку. üВ первые три дня может наблюдаться олигоурия
 Мочевая система Почечная функция: скорость клубочковой фильтрации низкая, и составляет около ¼ или ½ таковой от взрослых. Почки полностю не функционируют до 2 лет. Моча часто содержит белок в небольшых количествах. Способность разбавлять мочу хорошая, но это осуществляеться на протяжение относительно долгого времени, поэтому новорожденный ребёнок способен накапливать воду внутри.
Мочевая система Почечная функция: скорость клубочковой фильтрации низкая, и составляет около ¼ или ½ таковой от взрослых. Почки полностю не функционируют до 2 лет. Моча часто содержит белок в небольшых количествах. Способность разбавлять мочу хорошая, но это осуществляеться на протяжение относительно долгого времени, поэтому новорожденный ребёнок способен накапливать воду внутри.
 Почки и мочеиспускание Первая моча : мутная, небольшое количество, может содержать кристаллы мочевой кислоты, которые оставляют желто-кирпичные пятна на подгузниках. Кислотность мочи колеблется от 5 до 7; удельный вес 1. 006 -1. 020. Первое мочеиспускание происходит в течении 24 часов. Частота мочеиспусканий от 4 до 6 раз в сутки в первые дни и около 20 -25 раз в сутки в последующие дни периода новорожденности.
Почки и мочеиспускание Первая моча : мутная, небольшое количество, может содержать кристаллы мочевой кислоты, которые оставляют желто-кирпичные пятна на подгузниках. Кислотность мочи колеблется от 5 до 7; удельный вес 1. 006 -1. 020. Первое мочеиспускание происходит в течении 24 часов. Частота мочеиспусканий от 4 до 6 раз в сутки в первые дни и около 20 -25 раз в сутки в последующие дни периода новорожденности.
 Иммунная система Ограниченный специфический и неспецифический иммунитет при рождении Пассивный иммунитет (от материнского Ig. G) в первые 3 месяца жизни ~ он будет понижатся, если ребёнок недоношенный. Грудное вскармливание повышает пассивный иммунитет (Ig. A)
Иммунная система Ограниченный специфический и неспецифический иммунитет при рождении Пассивный иммунитет (от материнского Ig. G) в первые 3 месяца жизни ~ он будет понижатся, если ребёнок недоношенный. Грудное вскармливание повышает пассивный иммунитет (Ig. A)
 Вес тела при рождении: Первое взвешивание новорождённого или плода, зарегистрированное после рождения. Вес должен быть установлен в течении первого часа жизни.
Вес тела при рождении: Первое взвешивание новорождённого или плода, зарегистрированное после рождения. Вес должен быть установлен в течении первого часа жизни.
 Закономерности физического развития детей Масса тела после рождения: • • • сразу после рождения к 3 -му дню жизни происходит физиологическая потеря массы тела 6 -8% от исходной массы тела; масса тела восстанавливается к 7 – 10 дню жизни; в течение первых 6 мес. жизни ребенок прибавляет по 800 г в месяц; масса тела ребенка в 6 мес. в среднем 8200; в течение второго полугодия прибавка в весе составляет 400 г в месяц; масса тела ребенка в 12 мес. в среднем 10500; масса тела ребенка в возрасте 2 -11 лет равна: 10, 5 кг+2 n, где n – возраст ребенка до 11 лет в годах; масса тела ребенка в 5 лет в среднем равна 19 кг.
Закономерности физического развития детей Масса тела после рождения: • • • сразу после рождения к 3 -му дню жизни происходит физиологическая потеря массы тела 6 -8% от исходной массы тела; масса тела восстанавливается к 7 – 10 дню жизни; в течение первых 6 мес. жизни ребенок прибавляет по 800 г в месяц; масса тела ребенка в 6 мес. в среднем 8200; в течение второго полугодия прибавка в весе составляет 400 г в месяц; масса тела ребенка в 12 мес. в среднем 10500; масса тела ребенка в возрасте 2 -11 лет равна: 10, 5 кг+2 n, где n – возраст ребенка до 11 лет в годах; масса тела ребенка в 5 лет в среднем равна 19 кг.
 Закономерности физического развития детей Рост после рождения: к концу первого года жизни рост ребенка увеличивается в 1, 5 раза - длина тела ребенка удваивается к 4 годам, утраивается к 12 годам; - в 4 года рост ребенка равен 100 см, в 8 лет средний рост ребенка 130 см Первый период вытяжения наступает у мальчиков в возрасте 4 -5, 5 лет, у девочек 6 лет Второй период вытяжения у мальчиков в 13, 5 – 15, 5 лет, у девочек с 8, 5 до 10 - 11, 5 лет Рост останавливается в возрасте 17 -18 лет у мальчиков и 16 -17 лет у девочек -
Закономерности физического развития детей Рост после рождения: к концу первого года жизни рост ребенка увеличивается в 1, 5 раза - длина тела ребенка удваивается к 4 годам, утраивается к 12 годам; - в 4 года рост ребенка равен 100 см, в 8 лет средний рост ребенка 130 см Первый период вытяжения наступает у мальчиков в возрасте 4 -5, 5 лет, у девочек 6 лет Второй период вытяжения у мальчиков в 13, 5 – 15, 5 лет, у девочек с 8, 5 до 10 - 11, 5 лет Рост останавливается в возрасте 17 -18 лет у мальчиков и 16 -17 лет у девочек -
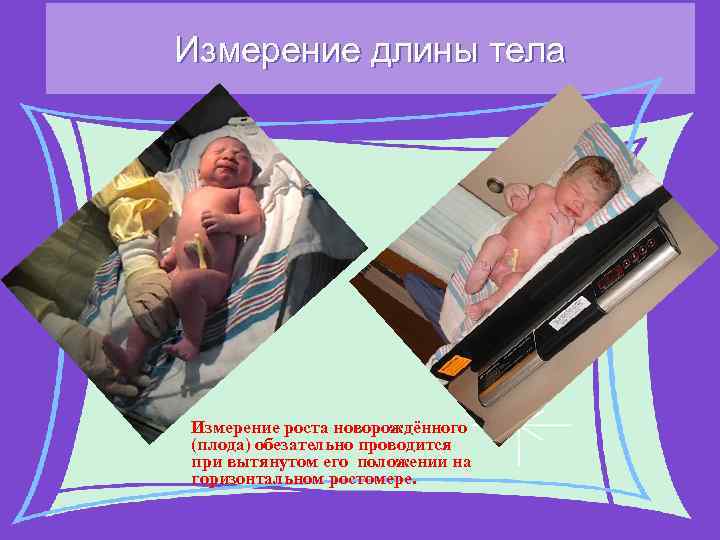 Измерение длины тела Измерение роста новорождённого (плода) обезательно проводится при вытянутом его положении на горизонтальном ростомере.
Измерение длины тела Измерение роста новорождённого (плода) обезательно проводится при вытянутом его положении на горизонтальном ростомере.
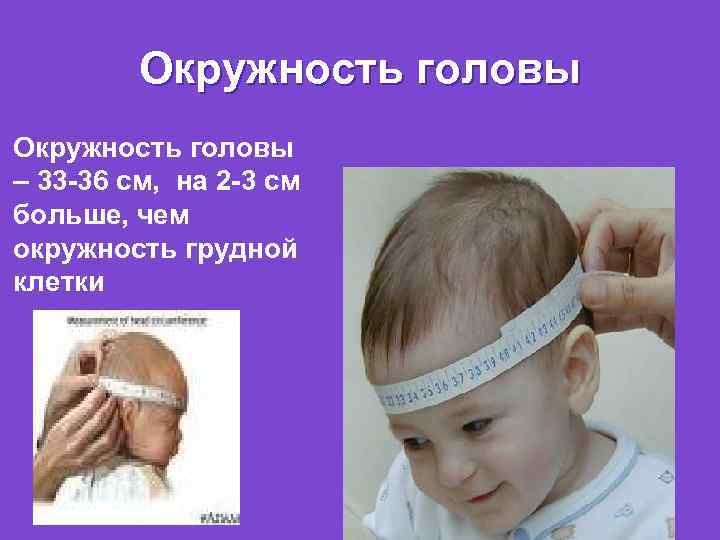 Окружность головы – 33 -36 cм, на 2 -3 cм больше, чем окружность грудной клетки
Окружность головы – 33 -36 cм, на 2 -3 cм больше, чем окружность грудной клетки
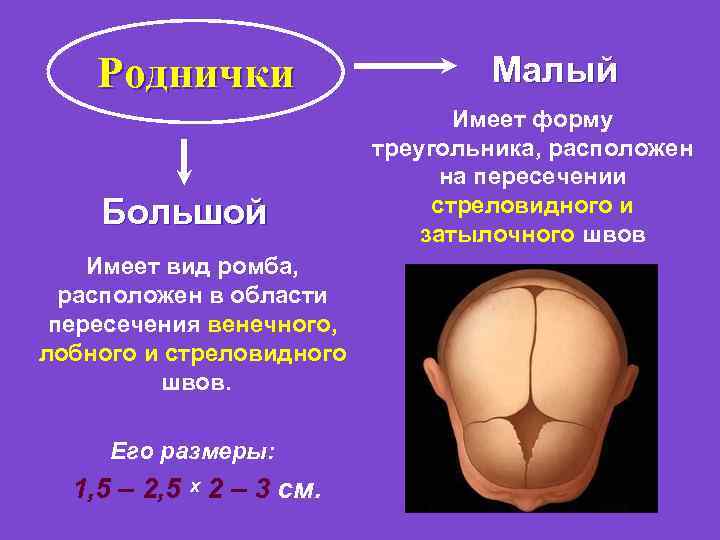 Роднички Большой Имеет вид ромба, расположен в области пересечения венечного, лобного и стреловидного швов. Его размеры: 1, 5 – 2, 5 ˣ 2 – 3 см. Малый Имеет форму треугольника, расположен на пересечении стреловидного и затылочного швов
Роднички Большой Имеет вид ромба, расположен в области пересечения венечного, лобного и стреловидного швов. Его размеры: 1, 5 – 2, 5 ˣ 2 – 3 см. Малый Имеет форму треугольника, расположен на пересечении стреловидного и затылочного швов
 Скрининг — это массовое обследование большой группы населения для выявления больных, страдающих каким-либо серьезным заболеванием, достаточно часто встречающимся в этой группе населения. 99
Скрининг — это массовое обследование большой группы населения для выявления больных, страдающих каким-либо серьезным заболеванием, достаточно часто встречающимся в этой группе населения. 99
 Скрининг новорожденных — массовое обследование новорожденных на тяжелые наследственные заболевания 100
Скрининг новорожденных — массовое обследование новорожденных на тяжелые наследственные заболевания 100
 Приказ МЗи. СР России № 185 от 22 марта 2006 «О массовом обследовании новорожденных детей на наследственные заболевания» Скринируемые заболевания в России: q. Фенилкетонурия q. Врожденный гипотиреоз q. Муковисцидоз q. Адреногенитальный синдром q. Галактоземия 101
Приказ МЗи. СР России № 185 от 22 марта 2006 «О массовом обследовании новорожденных детей на наследственные заболевания» Скринируемые заболевания в России: q. Фенилкетонурия q. Врожденный гипотиреоз q. Муковисцидоз q. Адреногенитальный синдром q. Галактоземия 101
 102 Техника проведения неонатального скрининга
102 Техника проведения неонатального скрининга
 Шаг 1. Взять периферическую кровь из пятки у всех новорожденных: v у доношенных на 4 сутки жизни v у недоношенных на 7 сутки Нанести на специальный тестовый бланк (пропитать равномерно кровью ребенка с обеих сторон кружочки) 103
Шаг 1. Взять периферическую кровь из пятки у всех новорожденных: v у доношенных на 4 сутки жизни v у недоношенных на 7 сутки Нанести на специальный тестовый бланк (пропитать равномерно кровью ребенка с обеих сторон кружочки) 103
 Шаг 2. Тестовый бланк высушить на воздухе, заполнить : ФИО Адрес Дата рождения Вес ребенка при рождении Срочные или нет роды Наличие у ребенка желтухи на момент обследования Здоров ребенок или болен 104
Шаг 2. Тестовый бланк высушить на воздухе, заполнить : ФИО Адрес Дата рождения Вес ребенка при рождении Срочные или нет роды Наличие у ребенка желтухи на момент обследования Здоров ребенок или болен 104
 Шаг 3. Бланк поместить в чистый конверт и отправить в региональный медикогенетический центр 105
Шаг 3. Бланк поместить в чистый конверт и отправить в региональный медикогенетический центр 105
 В выписке из родильного дома неонатолог делает отметку: Неонатальный скрининг взят и ставит дату. 106
В выписке из родильного дома неонатолог делает отметку: Неонатальный скрининг взят и ставит дату. 106
 Шаг 4. Обследовать В МГЦ тестовые бланки с кровью ребенка. 107
Шаг 4. Обследовать В МГЦ тестовые бланки с кровью ребенка. 107
 Положительный результат Сообщить участковому педиатру Направить ребенка на консультацию врача-генетика для повторного и (или) более полного обследования 108
Положительный результат Сообщить участковому педиатру Направить ребенка на консультацию врача-генетика для повторного и (или) более полного обследования 108
 Практические рекомендации 1). Медицинская сестра, фельдшер - лаборант должны объяснять каждой маме, что означает словосочетание «неонатальный скрининг» Знание матери – это здоровье ребенка! 109
Практические рекомендации 1). Медицинская сестра, фельдшер - лаборант должны объяснять каждой маме, что означает словосочетание «неонатальный скрининг» Знание матери – это здоровье ребенка! 109
 Адаптация детей к рождению и условиям внеутробной жизни В родах ребенок испытывает нарастающую гипоксию в момент схваток; большие физические нагрузки «болевой стресс» при прохождении по родовым путям; Радикальное изменение условий жизни после рождения – «экологический – психофизиологический стресс» – температурный стресс; – гравитационный стресс; – сенсорный стресс (масса зрительных тактильных, звуковых, вестибулярных и др. раздражителей; – оксидантный стресс (переход на другой тип дыхания) ; – пищевой стресс (изменение способа получения питательных веществ).
Адаптация детей к рождению и условиям внеутробной жизни В родах ребенок испытывает нарастающую гипоксию в момент схваток; большие физические нагрузки «болевой стресс» при прохождении по родовым путям; Радикальное изменение условий жизни после рождения – «экологический – психофизиологический стресс» – температурный стресс; – гравитационный стресс; – сенсорный стресс (масса зрительных тактильных, звуковых, вестибулярных и др. раздражителей; – оксидантный стресс (переход на другой тип дыхания) ; – пищевой стресс (изменение способа получения питательных веществ).
 Отражают процесс адаптации к новым условиям жизни
Отражают процесс адаптации к новым условиям жизни
 Клинические переходящие состояния новорождённых: Транзиторное изменение кожных покровов (физиологическая эритема, родовая опухоль, токсическая эритема). Транзиторная потеря первичного веса тела. Транзиторное изменение теплового баланса (транзиторная гипотермия и гипертермия). Транзиторная гипербилирубинемия (транзиторная желтуха). Гормональный или половой криз (нагрубание молочных желез, метрорагии и др. ). Транзиторные особенности функции почек и неонатального диуреза (транзиторная олигурия, протеинурия, мочекислый инфаркт и инфарктная моча). Транзиторный дизбактериоз (физиологическая диспепсия).
Клинические переходящие состояния новорождённых: Транзиторное изменение кожных покровов (физиологическая эритема, родовая опухоль, токсическая эритема). Транзиторная потеря первичного веса тела. Транзиторное изменение теплового баланса (транзиторная гипотермия и гипертермия). Транзиторная гипербилирубинемия (транзиторная желтуха). Гормональный или половой криз (нагрубание молочных желез, метрорагии и др. ). Транзиторные особенности функции почек и неонатального диуреза (транзиторная олигурия, протеинурия, мочекислый инфаркт и инфарктная моча). Транзиторный дизбактериоз (физиологическая диспепсия).
 Синдром «только что родившегося ребенка» Первичная ориентировочная реакция в ответ на обилие внешних и внутренних раздражителей. На несколько секунд наступает обездвиживание, затем – глубокий вдох и крик. В течении последующих 5 – 6 минут у ребенка расширены зрачки за счет выброса катехоламинов.
Синдром «только что родившегося ребенка» Первичная ориентировочная реакция в ответ на обилие внешних и внутренних раздражителей. На несколько секунд наступает обездвиживание, затем – глубокий вдох и крик. В течении последующих 5 – 6 минут у ребенка расширены зрачки за счет выброса катехоламинов.
 Транзиторная гипервентиляция (2 – 3 дня жизни) После перехода на самостоятельное дыхание периодически появляются вспышки дыхательных движений с глубоким вдохом и затрудненным выдохом, которые направлены на компенсацию ацидоза при рождении.
Транзиторная гипервентиляция (2 – 3 дня жизни) После перехода на самостоятельное дыхание периодически появляются вспышки дыхательных движений с глубоким вдохом и затрудненным выдохом, которые направлены на компенсацию ацидоза при рождении.
 Транзиторное кровообращение üЛиквидируется плацентарный круг кровообращения üЗакрываются артериальный (боталлов) и венозный (аранциев) протоки üУвеличивается ток крови через легкие
Транзиторное кровообращение üЛиквидируется плацентарный круг кровообращения üЗакрываются артериальный (боталлов) и венозный (аранциев) протоки üУвеличивается ток крови через легкие
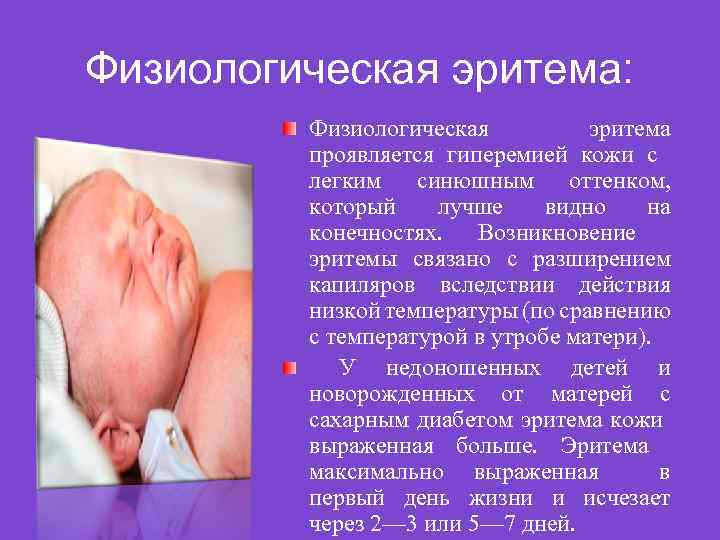 Физиологическая эритема: Физиологическая эритема проявляется гиперемией кожи с легким синюшным оттенком, который лучше видно на конечностях. Возникновение эритемы связано с разширением капиляров вследствии действия низкой температуры (по сравнению с температурой в утробе матери). У недоношенных детей и новорожденных от матерей с сахарным диабетом эритема кожи выраженная больше. Эритема максимально выраженная в первый день жизни и исчезает через 2— 3 или 5— 7 дней.
Физиологическая эритема: Физиологическая эритема проявляется гиперемией кожи с легким синюшным оттенком, который лучше видно на конечностях. Возникновение эритемы связано с разширением капиляров вследствии действия низкой температуры (по сравнению с температурой в утробе матери). У недоношенных детей и новорожденных от матерей с сахарным диабетом эритема кожи выраженная больше. Эритема максимально выраженная в первый день жизни и исчезает через 2— 3 или 5— 7 дней.
 Токсическая эритема: Токсическая эритема встречается у 25— 50 % новорождённых. Имеет вид небольших, плотных серовато-белых папул или пузырей с прозрачной жидкостью, по краях которых розовый венчик. Они появляются на 2— 3 -й день жизни и располагаются группами на конечностях, туловище, волосистой части головы. Токсическую эритему объясняют в большинстве случаев аллергической реакцией на белки молока.
Токсическая эритема: Токсическая эритема встречается у 25— 50 % новорождённых. Имеет вид небольших, плотных серовато-белых папул или пузырей с прозрачной жидкостью, по краях которых розовый венчик. Они появляются на 2— 3 -й день жизни и располагаются группами на конечностях, туловище, волосистой части головы. Токсическую эритему объясняют в большинстве случаев аллергической реакцией на белки молока.
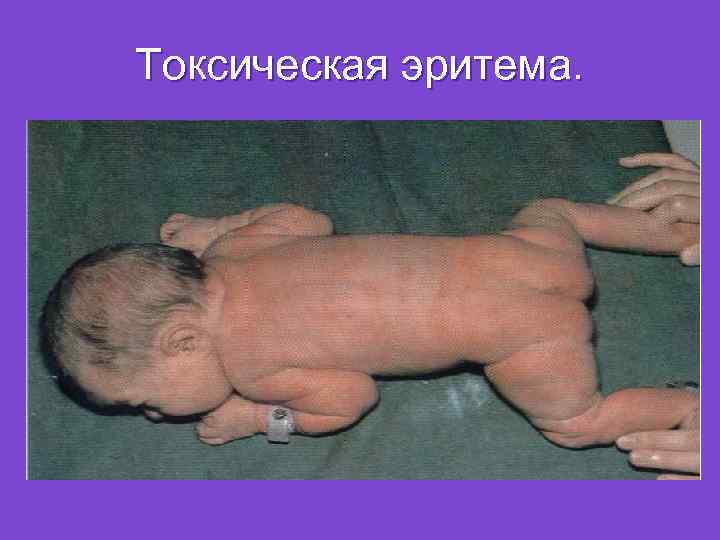 Токсическая эритема.
Токсическая эритема.
 Транзиторная потеря первоначальной массы тела Происходит в течении первых четырех дней жизни и в норме не превышает 6 – 8 %. Обусловлена катаболическим характером обмена веществ в связи с большими затратами энергии на поддержание температурного гомеостаза, на регуляцию деятельности жизненно важных функциональных систем в новых условиях окружающей среды
Транзиторная потеря первоначальной массы тела Происходит в течении первых четырех дней жизни и в норме не превышает 6 – 8 %. Обусловлена катаболическим характером обмена веществ в связи с большими затратами энергии на поддержание температурного гомеостаза, на регуляцию деятельности жизненно важных функциональных систем в новых условиях окружающей среды
 Физиологическая потеря веса тела: Физиологическая потеря веса тела встречается почти у всех новорождённых. В основном она связана с недостаточным поступлением воды в организм и с голоданием ребенка в первые дни жизни. Степень уменьшения веса зависит от условий внутриутробного развития, течения беременности и родов, веса тела и пола ребенка, состояния его здоровья, а также от питания и количества введеной жидкости. Чем раньше ребенка прикладывают к груди, тем меньше снижается и тем быстрее востанавливается его вес. 70— 75 % физиологической потери приходится на воду, которая выводится не только с мочой и испражениями, но и через легкие и кожу. Поэтому при высокой температуре в палатах или при сильном укутывании ребенка значительно увеличивается потеря жидкости. Начальное снижение веса тела происходит в первые 3— 4 дня жизни и составляет в среднем 4— 5 % веса при рождении. Если потеря веса превышает 9 %, то это нужно считать патологией. У здоровых доношенных детей при правильном уходе и кормлении вес тела востанавливается к концу первой — началу второй недели жизни.
Физиологическая потеря веса тела: Физиологическая потеря веса тела встречается почти у всех новорождённых. В основном она связана с недостаточным поступлением воды в организм и с голоданием ребенка в первые дни жизни. Степень уменьшения веса зависит от условий внутриутробного развития, течения беременности и родов, веса тела и пола ребенка, состояния его здоровья, а также от питания и количества введеной жидкости. Чем раньше ребенка прикладывают к груди, тем меньше снижается и тем быстрее востанавливается его вес. 70— 75 % физиологической потери приходится на воду, которая выводится не только с мочой и испражениями, но и через легкие и кожу. Поэтому при высокой температуре в палатах или при сильном укутывании ребенка значительно увеличивается потеря жидкости. Начальное снижение веса тела происходит в первые 3— 4 дня жизни и составляет в среднем 4— 5 % веса при рождении. Если потеря веса превышает 9 %, то это нужно считать патологией. У здоровых доношенных детей при правильном уходе и кормлении вес тела востанавливается к концу первой — началу второй недели жизни.
 Транзиторная лихорадка Возникает обычно на 3 – 4 день жизни в период максимального снижения массы тела. Новорожденный при этом беспокоен, язык и слизистые оболочки суховаты, иногда гиперемированы. Необходимо назначение обильного питья.
Транзиторная лихорадка Возникает обычно на 3 – 4 день жизни в период максимального снижения массы тела. Новорожденный при этом беспокоен, язык и слизистые оболочки суховаты, иногда гиперемированы. Необходимо назначение обильного питья.
 Основные особенности терморегуляции у новорожденных: Более высокая теплоотдача в сравнении с теплопродукцией. Резко ограничена способность увеличивать или уменьшать теплопродукцию при перегревании и переохлаждении. Невозможность давать типичную реакцию лихорадки, как у взрослых (то есть перестраивать тепловой гомеостаз так, что повышенная температура считается теплорегуляционными центрами как нормальная).
Основные особенности терморегуляции у новорожденных: Более высокая теплоотдача в сравнении с теплопродукцией. Резко ограничена способность увеличивать или уменьшать теплопродукцию при перегревании и переохлаждении. Невозможность давать типичную реакцию лихорадки, как у взрослых (то есть перестраивать тепловой гомеостаз так, что повышенная температура считается теплорегуляционными центрами как нормальная).
 Половые кризы: Половые кризы возникают вследствии действия гормонов, которые попадают от матери в организм ребенка в последнии недели внутриутробного развития. При этом независимо от пола ребенка на 5— 7 -й день жизни нагрубают грудные железы до размеров горошины или ореха. При нажатии из них выделяется немного водянистого или молочного цвета жидкости. Выдавливать секрет нельзя!!!! Обычно двухстороннее, наблюдается у мальчиков и девочек на 7 – 14 день жизни и длится 2 – 4 недели. Рекомендуют сухую тёплую повязку. С 2— 3 -й недели железы начинают уменьшаться и к концу месяца нагрубание исчезает. У девочек бывают кровянисто-слизыстые выделения из половой щели, которые вскоре проходят. При этом необходимо поддерживать гигиену. У мальчиков иногда отекает мошонка и половой член. Лечения не требует.
Половые кризы: Половые кризы возникают вследствии действия гормонов, которые попадают от матери в организм ребенка в последнии недели внутриутробного развития. При этом независимо от пола ребенка на 5— 7 -й день жизни нагрубают грудные железы до размеров горошины или ореха. При нажатии из них выделяется немного водянистого или молочного цвета жидкости. Выдавливать секрет нельзя!!!! Обычно двухстороннее, наблюдается у мальчиков и девочек на 7 – 14 день жизни и длится 2 – 4 недели. Рекомендуют сухую тёплую повязку. С 2— 3 -й недели железы начинают уменьшаться и к концу месяца нагрубание исчезает. У девочек бывают кровянисто-слизыстые выделения из половой щели, которые вскоре проходят. При этом необходимо поддерживать гигиену. У мальчиков иногда отекает мошонка и половой член. Лечения не требует.
 Нагрубание грудных желез.
Нагрубание грудных желез.
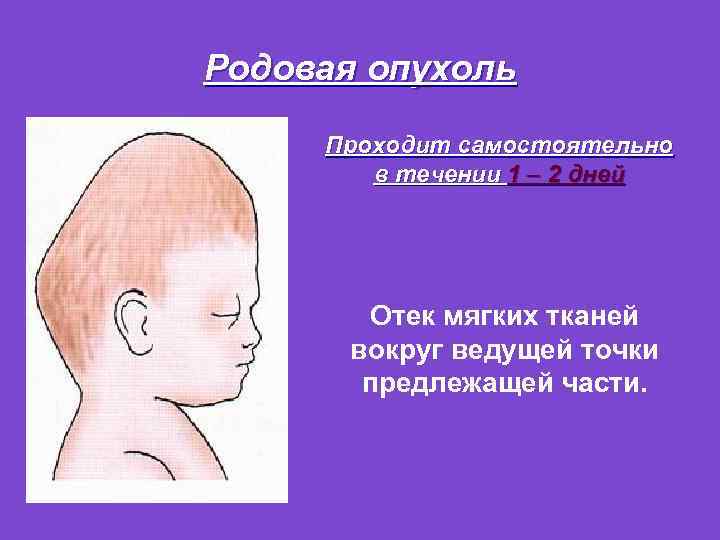 Родовая опухоль Проходит самостоятельно в течении 1 – 2 дней Отек мягких тканей вокруг ведущей точки предлежащей части.
Родовая опухоль Проходит самостоятельно в течении 1 – 2 дней Отек мягких тканей вокруг ведущей точки предлежащей части.
 Родовая опухоль
Родовая опухоль
 Транзиторная гипербилирубинемия Развивается у всех новорожденных в первые дни жизни, обусловлена усиленным распадом эритроцитов в связи с переходом в новые условия газообмена, питания в сочетании с незрелостью ферментных систем печени.
Транзиторная гипербилирубинемия Развивается у всех новорожденных в первые дни жизни, обусловлена усиленным распадом эритроцитов в связи с переходом в новые условия газообмена, питания в сочетании с незрелостью ферментных систем печени.
 Физиологическая желтуха: Физиологическая желтуха новорожденных бывает в 60— 80 % случаев. В большинства детей она появляется на вторые-третьи сутки жизни, реже — на первые или четвертые. Последовательность появления желтухи такая: сначала – на коже лица, потом – на туловище, конечностях, коньюктивах и слизистых оболочках. При этом состояние ребенка не нарушается. Он активный, хорошо сосет грудь. Нет изменений внутренных органов. Цвет мочи и кала не изменяется. Лечения не требует. Если желтуха появляется раньше, чем обычно, быстро усиливается ее интенсивность, ухудшается общее состояние ребенка, необходимо провести обследование, для исключения гемолитической болезни. Затяжное течение желтухи отмечается у недоношенных детей и тех, которые перенесли в родах гипоксемию, асфиксию или внутричерепную родовую травму. В каждом конкретном случаи вопрос о необходимости лечения такой желтухи нужно решать индивидуально.
Физиологическая желтуха: Физиологическая желтуха новорожденных бывает в 60— 80 % случаев. В большинства детей она появляется на вторые-третьи сутки жизни, реже — на первые или четвертые. Последовательность появления желтухи такая: сначала – на коже лица, потом – на туловище, конечностях, коньюктивах и слизистых оболочках. При этом состояние ребенка не нарушается. Он активный, хорошо сосет грудь. Нет изменений внутренных органов. Цвет мочи и кала не изменяется. Лечения не требует. Если желтуха появляется раньше, чем обычно, быстро усиливается ее интенсивность, ухудшается общее состояние ребенка, необходимо провести обследование, для исключения гемолитической болезни. Затяжное течение желтухи отмечается у недоношенных детей и тех, которые перенесли в родах гипоксемию, асфиксию или внутричерепную родовую травму. В каждом конкретном случаи вопрос о необходимости лечения такой желтухи нужно решать индивидуально.
 Транзиторные особенности гемопоэза Высокая активность эритропоэза в первые часы жизни и доминировании синтеза эритроцитов с фетальным гемоглобином, что является ответом на активное разрушение эритроцитов.
Транзиторные особенности гемопоэза Высокая активность эритропоэза в первые часы жизни и доминировании синтеза эритроцитов с фетальным гемоглобином, что является ответом на активное разрушение эритроцитов.
 Причины транзиторных особенностей функции почек: Относительное обезвоживание новорожденного. Катаболическая направленность обмена веществ и повреждение большого количества клеток. Функциональная слабость почек с повышением проницаемости эпителия клубочков и канальцев. Неспособность новорожденных продуцировать гипертоническую по отношению к крови мочу.
Причины транзиторных особенностей функции почек: Относительное обезвоживание новорожденного. Катаболическая направленность обмена веществ и повреждение большого количества клеток. Функциональная слабость почек с повышением проницаемости эпителия клубочков и канальцев. Неспособность новорожденных продуцировать гипертоническую по отношению к крови мочу.
 Физиологическая олигурия: В первые 2— 4 дня после рождения отмечается физиологическая олигурия (мало мочи), обусловленная недостаточным поступлением в организм жидкости. Потом мочеиспускания становятся чаще до 20 — 25 раз в сутки, но каждый раз выделяется 10— 15 мл мочи. Первые порции мочи бесцветные или имеют желтый оттенок. После этого моча становится ярко-желтого цвета, а в дни, когда вес тела самый меньший, — почти коричневого. С 4— 5 -го дня жизни и к концу первого месяца она прозрачная и бесцветная.
Физиологическая олигурия: В первые 2— 4 дня после рождения отмечается физиологическая олигурия (мало мочи), обусловленная недостаточным поступлением в организм жидкости. Потом мочеиспускания становятся чаще до 20 — 25 раз в сутки, но каждый раз выделяется 10— 15 мл мочи. Первые порции мочи бесцветные или имеют желтый оттенок. После этого моча становится ярко-желтого цвета, а в дни, когда вес тела самый меньший, — почти коричневого. С 4— 5 -го дня жизни и к концу первого месяца она прозрачная и бесцветная.
 Мочекислый инфаркт почек: У некоторых новорожденных на 3— 4 -й день жизни с мочой выделяется много солей мочевой кислоты, мочекислого амония и натрия, щавелевокислого кальция. Количество мочи в первые дни жизни ребенка не большое. Вследствии этого мочекислые соли задерживаюся и откладываются в почечных канальцах. С увеличением диуреза эти соли из почек вымываются. При мочекислом инфаркте наблюдается высокий удельный вес мочи, а на пеленках от нее остается красноватый осадок. Общее состояние ребенка не изменяется. Необходимо давать больше жидкости.
Мочекислый инфаркт почек: У некоторых новорожденных на 3— 4 -й день жизни с мочой выделяется много солей мочевой кислоты, мочекислого амония и натрия, щавелевокислого кальция. Количество мочи в первые дни жизни ребенка не большое. Вследствии этого мочекислые соли задерживаюся и откладываются в почечных канальцах. С увеличением диуреза эти соли из почек вымываются. При мочекислом инфаркте наблюдается высокий удельный вес мочи, а на пеленках от нее остается красноватый осадок. Общее состояние ребенка не изменяется. Необходимо давать больше жидкости.
 Транзиторный дисбактериоз и транзиторный катар кишечника: Бывает у всех новорожденных. При неосложненной беременности плод стерильный. Но уже в момент рождения на кожу и слизистые оболочки заселяется флора с родовых путей матери. Далее источником инфицирован является воздух, руки персонала, предметы ухода, материнское молоко. На коже, слизистых оболочках, кишечнике оседают как неопасные бактерии — В. bifidus, молочнокислый стрептококк, так и условно-патогенные стафилококки, кишечная палочка и разные штаммы протея. Во второй половине первой недели и на второй недели жизни с кожи, слизистых оболочек носа, горла, из кала у 60— 70 % новорожденных можно выделить и стафилококки, энтеробактерии. Молоко матери способствует размножению В. bifidus, что приводит к резкому уменьшению патогенной флоры.
Транзиторный дисбактериоз и транзиторный катар кишечника: Бывает у всех новорожденных. При неосложненной беременности плод стерильный. Но уже в момент рождения на кожу и слизистые оболочки заселяется флора с родовых путей матери. Далее источником инфицирован является воздух, руки персонала, предметы ухода, материнское молоко. На коже, слизистых оболочках, кишечнике оседают как неопасные бактерии — В. bifidus, молочнокислый стрептококк, так и условно-патогенные стафилококки, кишечная палочка и разные штаммы протея. Во второй половине первой недели и на второй недели жизни с кожи, слизистых оболочек носа, горла, из кала у 60— 70 % новорожденных можно выделить и стафилококки, энтеробактерии. Молоко матери способствует размножению В. bifidus, что приводит к резкому уменьшению патогенной флоры.
 Недоношенный ребенок üРодившийся при сроке меньше 37 недель беременности. üРодившиеся живыми при сроке гестации от 22 нед. и выжившие в первые 168 часов жизни, с массой тела от 500 г. К нормальным параметрам развития в сроки 28 -37 недель относят детей с массой тела от 1000, 0 до 2500, 0 г, длиной 38 -47 см, окружностью головы 26 -34 см и груди 2433 см. По статистическим данным разных стран недоношенными рождаются от 6 до 13% детей.
Недоношенный ребенок üРодившийся при сроке меньше 37 недель беременности. üРодившиеся живыми при сроке гестации от 22 нед. и выжившие в первые 168 часов жизни, с массой тела от 500 г. К нормальным параметрам развития в сроки 28 -37 недель относят детей с массой тела от 1000, 0 до 2500, 0 г, длиной 38 -47 см, окружностью головы 26 -34 см и груди 2433 см. По статистическим данным разных стран недоношенными рождаются от 6 до 13% детей.
 Зрелость новорожденного: Зрелость недоношенного ребенка зависит от гестационного внутриутробного возраста и веса тела при рождении. Выделяют 4 степени недоношенности или зрелости детей. 70 -80% недоношенных детей имеют массу тела менее 2500 г и длину тела менее 45 см, а 20 -30%- массу и длину, характерную для доношенных новорожденных.
Зрелость новорожденного: Зрелость недоношенного ребенка зависит от гестационного внутриутробного возраста и веса тела при рождении. Выделяют 4 степени недоношенности или зрелости детей. 70 -80% недоношенных детей имеют массу тела менее 2500 г и длину тела менее 45 см, а 20 -30%- массу и длину, характерную для доношенных новорожденных.
 Степени недоношенности: При недоношенности первая степень – І степени срок гестации 37 -35 вес тела ребенка становит 2001— 2500 г, недель II — 1501— 2000 г, вторая степень – III — 1001— 1500 г, 34 -32 недели IV — 1000 г и меньше. третья степень – 31 -29 недели Недоношенных детей III и четвертая степень IV степени называют – 28 -22 недели. глубоконедоношенными. Для выхаживания их необходимы особенные условия.
Степени недоношенности: При недоношенности первая степень – І степени срок гестации 37 -35 вес тела ребенка становит 2001— 2500 г, недель II — 1501— 2000 г, вторая степень – III — 1001— 1500 г, 34 -32 недели IV — 1000 г и меньше. третья степень – 31 -29 недели Недоношенных детей III и четвертая степень IV степени называют – 28 -22 недели. глубоконедоношенными. Для выхаживания их необходимы особенные условия.
 Независимо от гестационного возраста на основании результата первого взвешивания выделяют следующие категории детей: Ребенок с низкой массой тела при рождении - ребенок любого срока гестации, имеющий при рождении массу тела менее 2500 г. Ребенок с очень низкой массой тела при рождении - ребенок любого срока гестации, имеющий при рождении массу тела менее 1500 г. Ребенок с экстремально низкой массой тела при рождении - ребенок любого срока гестации, имеющий при рождении массу тела менее 1000 г.
Независимо от гестационного возраста на основании результата первого взвешивания выделяют следующие категории детей: Ребенок с низкой массой тела при рождении - ребенок любого срока гестации, имеющий при рождении массу тела менее 2500 г. Ребенок с очень низкой массой тела при рождении - ребенок любого срока гестации, имеющий при рождении массу тела менее 1500 г. Ребенок с экстремально низкой массой тела при рождении - ребенок любого срока гестации, имеющий при рождении массу тела менее 1000 г.
 Основные причины преждевременного рождения детей 1. 2. 3. 4. 5. Юный (до 18 лет) и пожилой (старше 30 лет) возраст первородящей матери. Низкий уровень образования родителей, низкий социальный статус и связанные с этим нездоровый образ жизни во время беременности. Профессиональные вредности, вредные привычки, тяжёлый физический труд. Нежеланная беременность. Отягощение акушерского анамнеза: предшествующие аборты и выкидыши, короткие интервалы между родами (менее 2 лет), многоплодие, тазовое предлежание, оперативное вмешательство, осложнения беременности (особенно поздний токсикоз).
Основные причины преждевременного рождения детей 1. 2. 3. 4. 5. Юный (до 18 лет) и пожилой (старше 30 лет) возраст первородящей матери. Низкий уровень образования родителей, низкий социальный статус и связанные с этим нездоровый образ жизни во время беременности. Профессиональные вредности, вредные привычки, тяжёлый физический труд. Нежеланная беременность. Отягощение акушерского анамнеза: предшествующие аборты и выкидыши, короткие интервалы между родами (менее 2 лет), многоплодие, тазовое предлежание, оперативное вмешательство, осложнения беременности (особенно поздний токсикоз).
 8. 9. 10. 11. 12. Тяжелые соматические и инфекционные заболевания матери. Многоплодие. Аномалии развития женской половой системы Травмы беременной (в том числе психические). Заболевания плода: внутриутробные инфекции, генетические заболевания (в том числе хромосомная патология), иммунологическая несовместимость в системе мать—плод (резус-конфликт и групповой конфликт).
8. 9. 10. 11. 12. Тяжелые соматические и инфекционные заболевания матери. Многоплодие. Аномалии развития женской половой системы Травмы беременной (в том числе психические). Заболевания плода: внутриутробные инфекции, генетические заболевания (в том числе хромосомная патология), иммунологическая несовместимость в системе мать—плод (резус-конфликт и групповой конфликт).
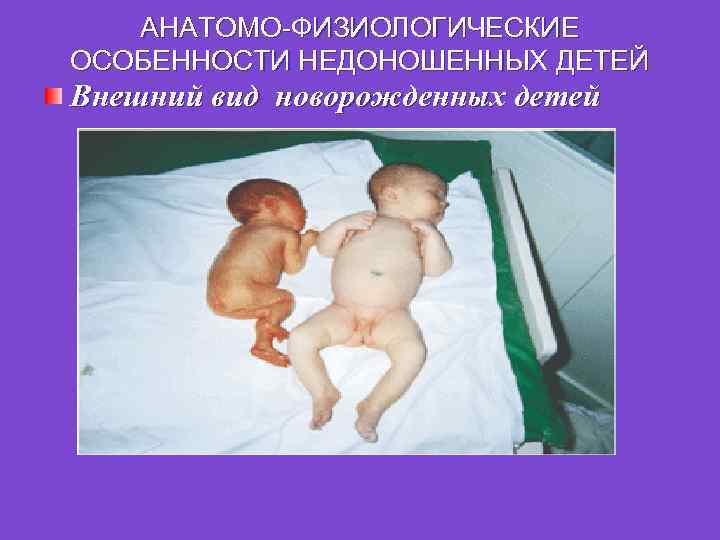 АНАТОМО-ФИЗИОЛОГИЧЕСКИЕ ОСОБЕННОСТИ НЕДОНОШЕННЫХ ДЕТЕЙ Внешний вид новорожденных детей
АНАТОМО-ФИЗИОЛОГИЧЕСКИЕ ОСОБЕННОСТИ НЕДОНОШЕННЫХ ДЕТЕЙ Внешний вид новорожденных детей
 1. 2. 3. 4. 5. Подкожно-жировая клетчатка выражена очень слабо или совсем отсутствует (в зависимости от срока недоношенности), массо – ростовой коэффициент составляет 30 – 50, тогда как у доношенных детей он равен 60 – 80. Кожа очень тонкая, морщинистая, обильно покрыта пушком (lanugo) на лице, спине и конечностях (в норме только на плечевом поясе). Непропорциональное телосложение: короткие ноги и шея, относительно большая голова и составляет 1/3 от длины тела, Преобладание мозгового черепа над лицевым. Кости черепа тонкие, податливые, открыты швы и роднички (после исчезновения родовой конфигурации). Борозды на ступнях редкие, короткие, неглубокие, появляются на 37 неделе беременности, (на 40 -й неделе гестации они многочисленные). На коже большое количество сыровидной смазки.
1. 2. 3. 4. 5. Подкожно-жировая клетчатка выражена очень слабо или совсем отсутствует (в зависимости от срока недоношенности), массо – ростовой коэффициент составляет 30 – 50, тогда как у доношенных детей он равен 60 – 80. Кожа очень тонкая, морщинистая, обильно покрыта пушком (lanugo) на лице, спине и конечностях (в норме только на плечевом поясе). Непропорциональное телосложение: короткие ноги и шея, относительно большая голова и составляет 1/3 от длины тела, Преобладание мозгового черепа над лицевым. Кости черепа тонкие, податливые, открыты швы и роднички (после исчезновения родовой конфигурации). Борозды на ступнях редкие, короткие, неглубокие, появляются на 37 неделе беременности, (на 40 -й неделе гестации они многочисленные). На коже большое количество сыровидной смазки.
 6. Пупок расположен внизу живота, в то время как у доношенных детей он расположен в центре. Пуповинный остаток у таких детей отпадает позже. 7. Ушные раковины очень мягкие, легко подворачиваются внутрь, нередко слипаются (из-за недоразвития хрящевой ткани), плотно прилегают к черепу. 8. Ногти тонкие и не всегда доходят до края ногтевого ложа. 9. Соски и околососковые кружки грудных желёз едва заметны, недоразвиты, менее 3 мм. У девочек малые половые губы не прикрыты большими, половая щель зияет, хорошо виден клитор; у мальчиков яички могут отсутствовать в мошонке (опускаются к 1, 5 – 2 месяцам), мошонка ярко-красного цвета. 10. Экзофтальм (пучеглазие), нередко сочетающийся с увеличением лобных и теменных бугров, наиболее отчетливо проявляется на 2 -3 -м месяце жизни.
6. Пупок расположен внизу живота, в то время как у доношенных детей он расположен в центре. Пуповинный остаток у таких детей отпадает позже. 7. Ушные раковины очень мягкие, легко подворачиваются внутрь, нередко слипаются (из-за недоразвития хрящевой ткани), плотно прилегают к черепу. 8. Ногти тонкие и не всегда доходят до края ногтевого ложа. 9. Соски и околососковые кружки грудных желёз едва заметны, недоразвиты, менее 3 мм. У девочек малые половые губы не прикрыты большими, половая щель зияет, хорошо виден клитор; у мальчиков яички могут отсутствовать в мошонке (опускаются к 1, 5 – 2 месяцам), мошонка ярко-красного цвета. 10. Экзофтальм (пучеглазие), нередко сочетающийся с увеличением лобных и теменных бугров, наиболее отчетливо проявляется на 2 -3 -м месяце жизни.
 11. Мышечная гипотония, снижение двигательной активности, вялость. 12. Слабый крик или отсутствует. 13. Слабо выраженные безусловные рефлексы или полное их отсутствие. Отсутствие кашлевого рефлекса способствует аспирации пищи. 14. Дыхание составляет 36 -82 в 1 мин, , неравномерное по ритму и глубине, может прерываться судорожными вдохами и паузами (апноэ) продолжительностью до 1015 с. У детей, родившихся на сроке менее 35 недель гестации, нарушено образование сурфактанта, который предупреждает спадение альвеол на выдохе. У них часто развивается синдром дыхательных расстройств, который проявляется развитием ателектазов. 15. Пульс лабилен, от 100 -180 в минуту, пульс слабого наполнения, при крике, кормлении, после осмотра он легко учащается.
11. Мышечная гипотония, снижение двигательной активности, вялость. 12. Слабый крик или отсутствует. 13. Слабо выраженные безусловные рефлексы или полное их отсутствие. Отсутствие кашлевого рефлекса способствует аспирации пищи. 14. Дыхание составляет 36 -82 в 1 мин, , неравномерное по ритму и глубине, может прерываться судорожными вдохами и паузами (апноэ) продолжительностью до 1015 с. У детей, родившихся на сроке менее 35 недель гестации, нарушено образование сурфактанта, который предупреждает спадение альвеол на выдохе. У них часто развивается синдром дыхательных расстройств, который проявляется развитием ателектазов. 15. Пульс лабилен, от 100 -180 в минуту, пульс слабого наполнения, при крике, кормлении, после осмотра он легко учащается.
 16. Тонус сосудов снижен, артериальное давление более низкое 55 -70 мм рт. ст. 17. Тонкая сосудистая стенка и ее низкий мышечный тонус могут привести к кровоизлияниям. 18. Повышенная проницаемость сосудистых стенок, предрасположены к гипостазам (скопление крови в нижележащих отделах (синюшный или вишневый цвет кожи нижележащей стопы и кисти в положении ребенка на боку ). 19. Склонность к срыгиванию, рвоте, метеоризму, запорам. 20. Частота мочеиспускания обычно больше, чем у доношенных. 21. Нарушение терморегуляции. 22. Более низкая сопротивляемость организма, частые инфекционные заболевания.
16. Тонус сосудов снижен, артериальное давление более низкое 55 -70 мм рт. ст. 17. Тонкая сосудистая стенка и ее низкий мышечный тонус могут привести к кровоизлияниям. 18. Повышенная проницаемость сосудистых стенок, предрасположены к гипостазам (скопление крови в нижележащих отделах (синюшный или вишневый цвет кожи нижележащей стопы и кисти в положении ребенка на боку ). 19. Склонность к срыгиванию, рвоте, метеоризму, запорам. 20. Частота мочеиспускания обычно больше, чем у доношенных. 21. Нарушение терморегуляции. 22. Более низкая сопротивляемость организма, частые инфекционные заболевания.
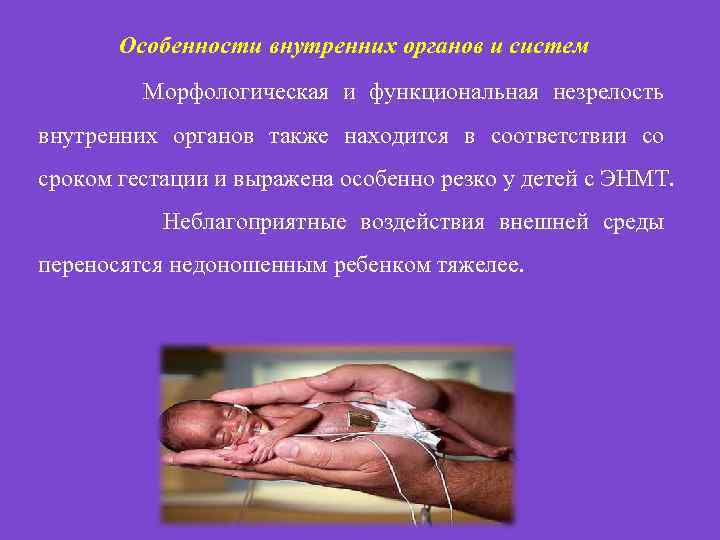 Особенности внутренних органов и систем Морфологическая и функциональная незрелость внутренних органов также находится в соответствии со сроком гестации и выражена особенно резко у детей с ЭНМТ. Неблагоприятные воздействия внешней среды переносятся недоношенным ребенком тяжелее.
Особенности внутренних органов и систем Морфологическая и функциональная незрелость внутренних органов также находится в соответствии со сроком гестации и выражена особенно резко у детей с ЭНМТ. Неблагоприятные воздействия внешней среды переносятся недоношенным ребенком тяжелее.
 Нервная система Закладка структур головного мозга происходит на ранних этапах внутриутробного развития. Поэтому, даже глубоко недоношенный ребенок рождается со сформированными отделами нервной системой, но характерна сглаженность борозд, слабая дифференцировка серого и белого вещества, неполная миелинизация нервных волокон и проводящих путей, не закончен процесс созревание проводящих путей, поэтому нарушается процесс проведения нервных импульсов к различным органам и тканям, что сказывается на их функции. Незрелость коры обусловливает преобладание подкорковой деятельности: движения хаотичны, могут отмечаться вздрагивания, тремор рук, клонус стоп.
Нервная система Закладка структур головного мозга происходит на ранних этапах внутриутробного развития. Поэтому, даже глубоко недоношенный ребенок рождается со сформированными отделами нервной системой, но характерна сглаженность борозд, слабая дифференцировка серого и белого вещества, неполная миелинизация нервных волокон и проводящих путей, не закончен процесс созревание проводящих путей, поэтому нарушается процесс проведения нервных импульсов к различным органам и тканям, что сказывается на их функции. Незрелость коры обусловливает преобладание подкорковой деятельности: движения хаотичны, могут отмечаться вздрагивания, тремор рук, клонус стоп.
 Для нервной системы недоношенных детей характерны слабость, быстрое угасание или отсутствие физиологических рефлексов (у детей с массой при рождении менее 1500 г, включая сосательный и глотательный); мышечная гипотония. В первые месяцы жизни у недоношенных детей могут сохраняться: понижение общего тонуса мышц, вялость, малоподвижность, слабо выраженные безусловные рефлексы или полное их отсутствие. У некоторых детей в возрасте 2 -3 месяцев начинают преобладать процессы возбуждения: нарушение сна (ребенок плохо засыпает, часто просыпается по ночам), повышение общего тонуса мышц, значительная двигательная активность.
Для нервной системы недоношенных детей характерны слабость, быстрое угасание или отсутствие физиологических рефлексов (у детей с массой при рождении менее 1500 г, включая сосательный и глотательный); мышечная гипотония. В первые месяцы жизни у недоношенных детей могут сохраняться: понижение общего тонуса мышц, вялость, малоподвижность, слабо выраженные безусловные рефлексы или полное их отсутствие. У некоторых детей в возрасте 2 -3 месяцев начинают преобладать процессы возбуждения: нарушение сна (ребенок плохо засыпает, часто просыпается по ночам), повышение общего тонуса мышц, значительная двигательная активность.
 У детей с поражением нервной системы могут наблюдаться: непостоянное мелкое подергивание конечностей или подбородка, подергивания глазных яблок, преходящее косоглазие. Во время родов, даже протекающих без осложнения, мозг малыша испытывает значительные нагрузки. Давление на оболочки мозга становится настолько сильным, что могут развиться явления спазма, нарушения кровообращения, кровоизлияния в мозг.
У детей с поражением нервной системы могут наблюдаться: непостоянное мелкое подергивание конечностей или подбородка, подергивания глазных яблок, преходящее косоглазие. Во время родов, даже протекающих без осложнения, мозг малыша испытывает значительные нагрузки. Давление на оболочки мозга становится настолько сильным, что могут развиться явления спазма, нарушения кровообращения, кровоизлияния в мозг.
 Кроме того, у недоношенных детей несовершенны механизмы терморегуляции: они легко отдают тепло, но с трудом его вырабатывают (сниженная теплопродукция и повышенная теплоотдача), у них нет адекватного повышения температуры тела на инфекционный процесс, и они легко перегреваются в инкубаторах. Перегреванию способствует недоразвитие потовых желез. Поэтому, такие дети должны находиться в максимально комфортных температурных условиях, чтобы переохлаждения, так и перегревания. избежать как
Кроме того, у недоношенных детей несовершенны механизмы терморегуляции: они легко отдают тепло, но с трудом его вырабатывают (сниженная теплопродукция и повышенная теплоотдача), у них нет адекватного повышения температуры тела на инфекционный процесс, и они легко перегреваются в инкубаторах. Перегреванию способствует недоразвитие потовых желез. Поэтому, такие дети должны находиться в максимально комфортных температурных условиях, чтобы переохлаждения, так и перегревания. избежать как
 Редко может наблюдаться симптом Финкельштейна (Арлекина): в положении на боку кожа нижней половины тела гиперемирована более резко по сравнению с верхней половиной, граница между ними проходит точно по средней линии. Этот симптом обусловлен незрелостью гипоталамуса, который осуществляет контроль состояния тонуса капилляров кожи. У недоношенных детей чаще встречается судорожный синдром, церебральный паралич. формируется детский
Редко может наблюдаться симптом Финкельштейна (Арлекина): в положении на боку кожа нижней половины тела гиперемирована более резко по сравнению с верхней половиной, граница между ними проходит точно по средней линии. Этот симптом обусловлен незрелостью гипоталамуса, который осуществляет контроль состояния тонуса капилляров кожи. У недоношенных детей чаще встречается судорожный синдром, церебральный паралич. формируется детский
 Учитывая вышеперечисленные особенности нервной системы, недоношенных новорожденных тщательно наблюдают детские неврологи, а в поликлинике этим детям назначают несколько курсов профилактического и лечебного массажа. Но мама и сама может заниматься с недоношенным ребенком гимнастикой и массажем с помощью несложных приемов, которым ее обучит медработник. Это поможет малышу не только правильно развиваться физически, но и установить с мамой психологический контакт, который окажет положительное нервной системы. влияние на формирование
Учитывая вышеперечисленные особенности нервной системы, недоношенных новорожденных тщательно наблюдают детские неврологи, а в поликлинике этим детям назначают несколько курсов профилактического и лечебного массажа. Но мама и сама может заниматься с недоношенным ребенком гимнастикой и массажем с помощью несложных приемов, которым ее обучит медработник. Это поможет малышу не только правильно развиваться физически, но и установить с мамой психологический контакт, который окажет положительное нервной системы. влияние на формирование
 Органы чувств Органы чувств недоношенных способны функционировать уже с первых дней жизни. Наиболее развитым является обоняние. Именно по запаху младенец сразу после появления на свет находит грудь матери и потом узнает своих родителей в первые месяцы жизни. Поэтому рекомендуется, как можно меньше использовать в обслуживании новорожденного ребенка сильно пахнущие препараты (спирт, различные отдушки кремов и масел), чтобы малыш мог сохранять чувствительность к различным запахам и мог распознавать своих родителей.
Органы чувств Органы чувств недоношенных способны функционировать уже с первых дней жизни. Наиболее развитым является обоняние. Именно по запаху младенец сразу после появления на свет находит грудь матери и потом узнает своих родителей в первые месяцы жизни. Поэтому рекомендуется, как можно меньше использовать в обслуживании новорожденного ребенка сильно пахнущие препараты (спирт, различные отдушки кремов и масел), чтобы малыш мог сохранять чувствительность к различным запахам и мог распознавать своих родителей.
 Кожа Кожа у детей 23 -27 недель гестации очень незрелая, не выполняет барьерной функции. Поверхностный (роговой) слой состоит всего из 2 -3 слоев клеток при сроке гестации менее 30 недель, а у детей менее 24 недель его вообще нет. Это делает кожу легко ранимой и более проницаемой для микробов. Большая потеря жидкости посредством испарения (до 1315% при 50% влажности, 120 г/кг/сутки). Мало коллагена и эластичных волокон (склонность к отекам). Кожа «взрослеет» к концу 2 -3 недели жизни (30 -32 недели гестации). Излишнее слущивание рогового слоя, шелушение, сопровождающееся краснотой, обычно говорят о проблемах питания.
Кожа Кожа у детей 23 -27 недель гестации очень незрелая, не выполняет барьерной функции. Поверхностный (роговой) слой состоит всего из 2 -3 слоев клеток при сроке гестации менее 30 недель, а у детей менее 24 недель его вообще нет. Это делает кожу легко ранимой и более проницаемой для микробов. Большая потеря жидкости посредством испарения (до 1315% при 50% влажности, 120 г/кг/сутки). Мало коллагена и эластичных волокон (склонность к отекам). Кожа «взрослеет» к концу 2 -3 недели жизни (30 -32 недели гестации). Излишнее слущивание рогового слоя, шелушение, сопровождающееся краснотой, обычно говорят о проблемах питания.
 Костно-мышечная система Даже у глубоко недоношенных детей к рождению костная система бывает сформирована, но минерализация костей еще не закончена, в связи с чем, им дополнительно назначают кальций. При недостатке в организме витамина D, фосфора и кальция у ребенка развивается рахит. Недоношенные дети входят в группу риска по развитию этого заболевания. У них оно течет особенно остро и быстро прогрессирует. Легко развивается деформация головы, если ребенок лежит на одном и том же боку. Поэтому недоношенным детям необходимо назначить витамин D для профилактики рахита.
Костно-мышечная система Даже у глубоко недоношенных детей к рождению костная система бывает сформирована, но минерализация костей еще не закончена, в связи с чем, им дополнительно назначают кальций. При недостатке в организме витамина D, фосфора и кальция у ребенка развивается рахит. Недоношенные дети входят в группу риска по развитию этого заболевания. У них оно течет особенно остро и быстро прогрессирует. Легко развивается деформация головы, если ребенок лежит на одном и том же боку. Поэтому недоношенным детям необходимо назначить витамин D для профилактики рахита.
 Недоношенные дети могут рождаться с несформированными тазобедренными суставами. Дисплазия (недоразвитие) суставов грозит в дальнейшем подвывихами и лишением возможности самостоятельно передвигаться. Поэтому, необходимо вовремя диагностировать и лечить данную патологию. Для обнаружения дисплазии проводится ультразвуковое исследование суставов, осмотр ортопеда. Мышечная система развита слабо и тесно взаимосвязана с состоянием развития нервной системы. По сравнению с доношенными такие дети выглядят гипотоничными, за исключением детей со сроком гестации 35 -36 недель. Физиологический гипертонус у недоношенных появляется к 1 -2 месяцам жизни.
Недоношенные дети могут рождаться с несформированными тазобедренными суставами. Дисплазия (недоразвитие) суставов грозит в дальнейшем подвывихами и лишением возможности самостоятельно передвигаться. Поэтому, необходимо вовремя диагностировать и лечить данную патологию. Для обнаружения дисплазии проводится ультразвуковое исследование суставов, осмотр ортопеда. Мышечная система развита слабо и тесно взаимосвязана с состоянием развития нервной системы. По сравнению с доношенными такие дети выглядят гипотоничными, за исключением детей со сроком гестации 35 -36 недель. Физиологический гипертонус у недоношенных появляется к 1 -2 месяцам жизни.
 Дыхательная система Система органов дыхания у недоношенного ребенка так же характеризуется незрелостью (предрасполагающий фон для патологии). Верхние дыхательные пути у недоношенных узкие, диафрагма расположена относительно высоко, грудная клетка податлива, ребра расположены перпендикулярно к грудине. У детей с массой при рождении менее 1500 г грудина западает. Частота дыхания подвержена значительным колебаниям и составляет 36 -82 в 1 мин, причем большая частота дыхания наблюдается у детей с меньшей массой тела. Дыхание поверхностное с тенденцией к тахипноэ и апноэ продолжительностью 5 -10 сек. , удлинением отдельных выдохов и вдохов. Если приступ апноэ длится более 16 секунд и сопровождается брадикардией, может развиться асфиксия и внезапная смерть.
Дыхательная система Система органов дыхания у недоношенного ребенка так же характеризуется незрелостью (предрасполагающий фон для патологии). Верхние дыхательные пути у недоношенных узкие, диафрагма расположена относительно высоко, грудная клетка податлива, ребра расположены перпендикулярно к грудине. У детей с массой при рождении менее 1500 г грудина западает. Частота дыхания подвержена значительным колебаниям и составляет 36 -82 в 1 мин, причем большая частота дыхания наблюдается у детей с меньшей массой тела. Дыхание поверхностное с тенденцией к тахипноэ и апноэ продолжительностью 5 -10 сек. , удлинением отдельных выдохов и вдохов. Если приступ апноэ длится более 16 секунд и сопровождается брадикардией, может развиться асфиксия и внезапная смерть.
 У недоношенных во время сна или покоя возможны патологические типы дыхания: Биота (правильные чередования периодов апноэ с периодом дыхательных движений примерно одинаковой глубины), Чейн-Стокса (периодическое дыхание с паузами и постепенным увеличением, а затем снижением амплитуды дыхательных движений). Для глубоко недоношенных характерны судорожные дыхательные движения.
У недоношенных во время сна или покоя возможны патологические типы дыхания: Биота (правильные чередования периодов апноэ с периодом дыхательных движений примерно одинаковой глубины), Чейн-Стокса (периодическое дыхание с паузами и постепенным увеличением, а затем снижением амплитуды дыхательных движений). Для глубоко недоношенных характерны судорожные дыхательные движения.
 У детей, родившихся на сроке менее 35 недель гестации, нарушено образование сурфактанта, который предупреждает спадение альвеол на выдохе. У них часто развивается синдром дыхательных расстройств, который проявляется развитием ателектазов. Ателектазы - участки спавшейся или не до конца расправленной легочной ткани, которые не участвуют в дыхании и могут стать причиной дыхательной недостаточности. Такого ребенка переводят на искусственную вентиляцию легких до тех пор, пока дыхательная система не начнет функционировать сама. На фоне синдрома дыхательных расстройств часто происходит присоединение различных инфекционных заболеваний (пневмония), что, безусловно, ухудшает состояние ребенка.
У детей, родившихся на сроке менее 35 недель гестации, нарушено образование сурфактанта, который предупреждает спадение альвеол на выдохе. У них часто развивается синдром дыхательных расстройств, который проявляется развитием ателектазов. Ателектазы - участки спавшейся или не до конца расправленной легочной ткани, которые не участвуют в дыхании и могут стать причиной дыхательной недостаточности. Такого ребенка переводят на искусственную вентиляцию легких до тех пор, пока дыхательная система не начнет функционировать сама. На фоне синдрома дыхательных расстройств часто происходит присоединение различных инфекционных заболеваний (пневмония), что, безусловно, ухудшает состояние ребенка.
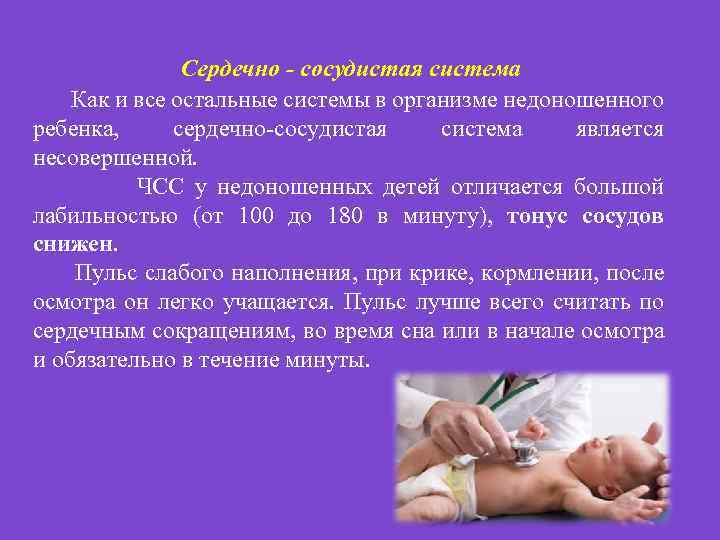 Сердечно - сосудистая система Как и все остальные системы в организме недоношенного ребенка, сердечно-сосудистая система является несовершенной. ЧСС у недоношенных детей отличается большой лабильностью (от 100 до 180 в минуту), тонус сосудов снижен. Пульс слабого наполнения, при крике, кормлении, после осмотра он легко учащается. Пульс лучше всего считать по сердечным сокращениям, во время сна или в начале осмотра и обязательно в течение минуты.
Сердечно - сосудистая система Как и все остальные системы в организме недоношенного ребенка, сердечно-сосудистая система является несовершенной. ЧСС у недоношенных детей отличается большой лабильностью (от 100 до 180 в минуту), тонус сосудов снижен. Пульс слабого наполнения, при крике, кормлении, после осмотра он легко учащается. Пульс лучше всего считать по сердечным сокращениям, во время сна или в начале осмотра и обязательно в течение минуты.
 Артериальное давление у недоношенных детей (по сравнению с доношенными) более низкое. В первые дни систолическое 50— 70 мм рт. ст. , диастолическое 20— 30 мм рт. ст. Среднее давление 55— 65 мм рт. ст. Затем артериальное давление несколько повышается. Аускультативно тоны сердца могут быть относительно приглушены; могут быть шумы (из-за боталлова протока, овального окна). До рождения у плода своя специфическая система кровообращения, но к моменту рождения у доношенных детей все сердечные коммуникации (переходы и соединения между сосудами и сердцем, отверстия внутри сердца) правильно сформированы. Недоношенные дети, в силу того, что они родились раньше времени, могут иметь различные аномалии сердца, которые вызывают изменения сердечных показателей и ухудшают общее состояние ребенка. Для диагностики аномалий развития в настоящее время широко используют эхокардиографию (УЗИ сердца).
Артериальное давление у недоношенных детей (по сравнению с доношенными) более низкое. В первые дни систолическое 50— 70 мм рт. ст. , диастолическое 20— 30 мм рт. ст. Среднее давление 55— 65 мм рт. ст. Затем артериальное давление несколько повышается. Аускультативно тоны сердца могут быть относительно приглушены; могут быть шумы (из-за боталлова протока, овального окна). До рождения у плода своя специфическая система кровообращения, но к моменту рождения у доношенных детей все сердечные коммуникации (переходы и соединения между сосудами и сердцем, отверстия внутри сердца) правильно сформированы. Недоношенные дети, в силу того, что они родились раньше времени, могут иметь различные аномалии сердца, которые вызывают изменения сердечных показателей и ухудшают общее состояние ребенка. Для диагностики аномалий развития в настоящее время широко используют эхокардиографию (УЗИ сердца).
 Повышенная проницаемость сосудистых стенок может привести к нарушению мозгового кровообращения и кровоизлиянию в мозг. Недоношенные дети предрасположены к гипостазам (скопление крови в нижележащих отделах), поэтому в первые недели жизни может наблюдаться синюшный или вишневый цвет кожи нижележащей стопы и кисти в положении ребенка на боку. Любые раздражения вызывают учащение сердечных сокращений, усиление звучности тонов сердца и повышение артериального давления. Поскольку сердечно-сосудистая система чутко реагирует на внешние раздражители, то нужно стараться оградить малыша от них (например, от громких звуков).
Повышенная проницаемость сосудистых стенок может привести к нарушению мозгового кровообращения и кровоизлиянию в мозг. Недоношенные дети предрасположены к гипостазам (скопление крови в нижележащих отделах), поэтому в первые недели жизни может наблюдаться синюшный или вишневый цвет кожи нижележащей стопы и кисти в положении ребенка на боку. Любые раздражения вызывают учащение сердечных сокращений, усиление звучности тонов сердца и повышение артериального давления. Поскольку сердечно-сосудистая система чутко реагирует на внешние раздражители, то нужно стараться оградить малыша от них (например, от громких звуков).
 Пищеварительная система Желудочно-кишечный тракт недоношенных детей характеризуется незрелостью всех отделов, более вертикальным положением желудка и малым его объемом (в 1 -й день жизни 2 мл/кг, 3 -й день – 10, 5 -й – 19, 10 -й – 27 мл/кг). В связи с относительным недоразвитием мышц кардиальной его части недоношенные дети предрасположены к срыгиваниям. В основе срыгивания – аэрофагия, перекорм, повышенная возбудимость ребенка или манипуляции с ним сразу после кормления. Опорожнение желудка от грудного молока наступает через 1, 5 - 2 часа. Слизистая оболочка пищеварительного тракта у недоношенных нежная, тонкая, легко ранимая, богато васкуляризована.
Пищеварительная система Желудочно-кишечный тракт недоношенных детей характеризуется незрелостью всех отделов, более вертикальным положением желудка и малым его объемом (в 1 -й день жизни 2 мл/кг, 3 -й день – 10, 5 -й – 19, 10 -й – 27 мл/кг). В связи с относительным недоразвитием мышц кардиальной его части недоношенные дети предрасположены к срыгиваниям. В основе срыгивания – аэрофагия, перекорм, повышенная возбудимость ребенка или манипуляции с ним сразу после кормления. Опорожнение желудка от грудного молока наступает через 1, 5 - 2 часа. Слизистая оболочка пищеварительного тракта у недоношенных нежная, тонкая, легко ранимая, богато васкуляризована.
 Все ферменты ЖКТ, необходимые для переваривания грудного молока, синтезируются, но в недостаточном количестве и с низкой активностью из-за протеолитическая незрелости активность ферментной желудочного системы сока, (низкая недостаточная выработка панкреатических и кишечных ферментов, а также желчных кислот). Все это затрудняет процессы переваривания и всасывания, способствует развитию метеоризма и дисбактериоза (неправильного соотношения тех или иных микроорганизмов в желудочно-кишечном тракте). У 2/3 недоношенных детей, даже находящихся на естественном вскармливании, имеется дефицит бифидофлоры кишечника в сочетании с носительством условно-патогенной флоры.
Все ферменты ЖКТ, необходимые для переваривания грудного молока, синтезируются, но в недостаточном количестве и с низкой активностью из-за протеолитическая незрелости активность ферментной желудочного системы сока, (низкая недостаточная выработка панкреатических и кишечных ферментов, а также желчных кислот). Все это затрудняет процессы переваривания и всасывания, способствует развитию метеоризма и дисбактериоза (неправильного соотношения тех или иных микроорганизмов в желудочно-кишечном тракте). У 2/3 недоношенных детей, даже находящихся на естественном вскармливании, имеется дефицит бифидофлоры кишечника в сочетании с носительством условно-патогенной флоры.
 Также из-за незрелости нервной системы и передачи нервных импульсов замедляется продвижение пищи по желудочно-кишечному тракту. Вследствие этого, возникают проблемы с поступлением пищи в разные отделы желудка и кишечника и ее выведением. Поэтому недоношенные дети склонны к запорам. Гипотония кишечника и передней брюшной стенки способствует также частому возникновению метеоризма. Характер стула ребенка определяется особенностями вскармливания; как правило, в копрограмме у недоношенных много нейтрального жира.
Также из-за незрелости нервной системы и передачи нервных импульсов замедляется продвижение пищи по желудочно-кишечному тракту. Вследствие этого, возникают проблемы с поступлением пищи в разные отделы желудка и кишечника и ее выведением. Поэтому недоношенные дети склонны к запорам. Гипотония кишечника и передней брюшной стенки способствует также частому возникновению метеоризма. Характер стула ребенка определяется особенностями вскармливания; как правило, в копрограмме у недоношенных много нейтрального жира.
 Несмотря на несовершенство пищеварительной системы, даже у глубоко недоношенных детей в желудочном соке находится сычужный фермент, створаживающий молоко. Поэтому самым лучшим и необходимым питанием для недоношенного ребенка является материнское молоко. Помимо питательной ценности, молоко оказывает неоценимую услугу для защиты организма малыша от факторов агрессии внешней среды.
Несмотря на несовершенство пищеварительной системы, даже у глубоко недоношенных детей в желудочном соке находится сычужный фермент, створаживающий молоко. Поэтому самым лучшим и необходимым питанием для недоношенного ребенка является материнское молоко. Помимо питательной ценности, молоко оказывает неоценимую услугу для защиты организма малыша от факторов агрессии внешней среды.
 Мочевыделительная система В связи с недостаточной зрелостью почечной ткани снижена её функция по поддержанию кислотно-щелочного состояния и электролитного состава. Водно-солевой обмен лабилен, что проявляется как склонностью к возникновению отеков, так и к быстрому обезвоживанию при патологических состояниях или неадекватном уходе. Незрелость почек обусловливает относительно высокие показатели остаточного азота в крови у недоношенных в первые 3 дня жизни (до 34, 4 ммоль/л). В последующие дни этот показатель снижается, у недоношенного ребенка устанавливается относительно стабильный диурез.
Мочевыделительная система В связи с недостаточной зрелостью почечной ткани снижена её функция по поддержанию кислотно-щелочного состояния и электролитного состава. Водно-солевой обмен лабилен, что проявляется как склонностью к возникновению отеков, так и к быстрому обезвоживанию при патологических состояниях или неадекватном уходе. Незрелость почек обусловливает относительно высокие показатели остаточного азота в крови у недоношенных в первые 3 дня жизни (до 34, 4 ммоль/л). В последующие дни этот показатель снижается, у недоношенного ребенка устанавливается относительно стабильный диурез.
 Характерна низкая концентрационная способность почек. Частота мочеиспускания обычно больше, чем у доношенных (относительно большая интенсивность метаболизма и водно-пищевой нагрузки). Для недоношенных мальчиков характерен физиологический фимоз. Наружное кольцо крайней плоти очень узкое и поэтому невозможно полное обнажение головки полового члена. Слизистая полового члена очень нежная и легкоранимая. Это надо учитывать при туалете гениталий.
Характерна низкая концентрационная способность почек. Частота мочеиспускания обычно больше, чем у доношенных (относительно большая интенсивность метаболизма и водно-пищевой нагрузки). Для недоношенных мальчиков характерен физиологический фимоз. Наружное кольцо крайней плоти очень узкое и поэтому невозможно полное обнажение головки полового члена. Слизистая полового члена очень нежная и легкоранимая. Это надо учитывать при туалете гениталий.
 Иммунитет и реактивность Характеризуются незрелостью, лабильностью, пониженной реактивностью. У недоношенных детей плохо вырабатываются антитела к различным возбудителям, и эти антитела быстрее, чем у доношенных, выводятся из кровяного русла. Этим объясняется: предрасположенность недоношенных к острым респираторным заболеваниям, склонность к рецидивам, частым осложнениям. Особенно низкие показатели иммунитета отмечаются у детей с ЭНМТ, у детей с отягощенным анамнезом и у больных с тяжелыми поражениями ЦНС – может отсутствовать температурная реакция при возникновении очагов инфекции, более вялое, стертое течение заболеваний, длительное заживление ран.
Иммунитет и реактивность Характеризуются незрелостью, лабильностью, пониженной реактивностью. У недоношенных детей плохо вырабатываются антитела к различным возбудителям, и эти антитела быстрее, чем у доношенных, выводятся из кровяного русла. Этим объясняется: предрасположенность недоношенных к острым респираторным заболеваниям, склонность к рецидивам, частым осложнениям. Особенно низкие показатели иммунитета отмечаются у детей с ЭНМТ, у детей с отягощенным анамнезом и у больных с тяжелыми поражениями ЦНС – может отсутствовать температурная реакция при возникновении очагов инфекции, более вялое, стертое течение заболеваний, длительное заживление ран.
 Особенности лабораторных показателей В первые дни жизни недоношенным детям в большей степени, чем доношенным, свойственны гипогликемия, гипопротеинемия, гипокальциемия, гипомагниемия, гиперкалиемия, декомпенсированный метаболический ацидоз. Содержание эритроцитов и гемоглобина при рождении практически такое же, как у доношенных, но содержание Hb. F более высокое (до 97, 5%), с чем связан интенсивный гемолиз. Со второго дня жизни показатели красной крови уменьшаются более быстрыми темпами, чем у доношенных, и в возрасте 6 -8 недель появляется типичное для недоношенных отклонение в гемограмме – ранняя анемия недоношенных.
Особенности лабораторных показателей В первые дни жизни недоношенным детям в большей степени, чем доношенным, свойственны гипогликемия, гипопротеинемия, гипокальциемия, гипомагниемия, гиперкалиемия, декомпенсированный метаболический ацидоз. Содержание эритроцитов и гемоглобина при рождении практически такое же, как у доношенных, но содержание Hb. F более высокое (до 97, 5%), с чем связан интенсивный гемолиз. Со второго дня жизни показатели красной крови уменьшаются более быстрыми темпами, чем у доношенных, и в возрасте 6 -8 недель появляется типичное для недоношенных отклонение в гемограмме – ранняя анемия недоношенных.
 Ведущей причиной анемии считают низкую выработку эритропоэтина. Во втором полугодии может развиться повторная анемия – поздняя анемия недоношенных. В основе ее лежит недостаток железа, отложение запасов которого в организме плода происходит в течение последних месяцев внутриутробной жизни, и поэтому недоношенные рождаются с его дефицитом. Основная пища детей этого возраста (молоко) также содержит небольшое количество железа. Эти причины и приводят к развитию железодефицитной анемии.
Ведущей причиной анемии считают низкую выработку эритропоэтина. Во втором полугодии может развиться повторная анемия – поздняя анемия недоношенных. В основе ее лежит недостаток железа, отложение запасов которого в организме плода происходит в течение последних месяцев внутриутробной жизни, и поэтому недоношенные рождаются с его дефицитом. Основная пища детей этого возраста (молоко) также содержит небольшое количество железа. Эти причины и приводят к развитию железодефицитной анемии.
 Особенности формулы крови. Содержание лейкоцитов такое же, как у доношенных детей, однако характерно наличие молодых форм вплоть до промиелоцитов. Первый перекрест нейтрофилов и лимфоцитов происходит тем позже, чем меньше срок гестации (может быть в конце первого месяца жизни, а у доношенных на 4 – 5 день жизни).
Особенности формулы крови. Содержание лейкоцитов такое же, как у доношенных детей, однако характерно наличие молодых форм вплоть до промиелоцитов. Первый перекрест нейтрофилов и лимфоцитов происходит тем позже, чем меньше срок гестации (может быть в конце первого месяца жизни, а у доношенных на 4 – 5 день жизни).
 Физическое развитие Физическое развитие здоровых недоношенных характеризуется более высокими темпами нарастания массы и длины тела в течение первого года жизни. Чем меньше масса и длина тела недоношенного при рождении, тем интенсивнее увеличиваются эти показатели в течение года. Также физическое развитие недоношенных детей зависит и от перенесенных заболеваний, особенностей конституции и индивидуального ухода за ними.
Физическое развитие Физическое развитие здоровых недоношенных характеризуется более высокими темпами нарастания массы и длины тела в течение первого года жизни. Чем меньше масса и длина тела недоношенного при рождении, тем интенсивнее увеличиваются эти показатели в течение года. Также физическое развитие недоношенных детей зависит и от перенесенных заболеваний, особенностей конституции и индивидуального ухода за ними.
 Масса тела нарастает неравномерно. Первый месяц жизни является наиболее сложным периодом адаптации, особенно для глубоко недоношенного ребёнка. Восстановление первоначальной массы тела происходит медленно, поэтому наименьшая прибавка массы приходится на 1 -й месяц. При сроке гестации менее 32 недель масса тела нередко достигает первоначальных значений лишь к концу первого месяца жизни и более интенсивно начинает увеличиваться со 2 -го месяца. Наибольшая прибавка - на 3 -4 месяце. Дети с массой при рождении менее 1500 г удваивают свою первоначальную массу ко 2 -3 -му месяцу, дети, рожденные с массой 1500 -2000 г, удваивают ее к 3 месяцам. К концу первого года жизни масса тела увеличивается в 4– 10 раз (чем меньше срок гестации, тем больше увеличение массы).
Масса тела нарастает неравномерно. Первый месяц жизни является наиболее сложным периодом адаптации, особенно для глубоко недоношенного ребёнка. Восстановление первоначальной массы тела происходит медленно, поэтому наименьшая прибавка массы приходится на 1 -й месяц. При сроке гестации менее 32 недель масса тела нередко достигает первоначальных значений лишь к концу первого месяца жизни и более интенсивно начинает увеличиваться со 2 -го месяца. Наибольшая прибавка - на 3 -4 месяце. Дети с массой при рождении менее 1500 г удваивают свою первоначальную массу ко 2 -3 -му месяцу, дети, рожденные с массой 1500 -2000 г, удваивают ее к 3 месяцам. К концу первого года жизни масса тела увеличивается в 4– 10 раз (чем меньше срок гестации, тем больше увеличение массы).
 Длина тела недоношенного к концу первого года жизни составляет 65 -75 см, т. е. увеличивается на 30 -35 см (ежемесячно в 1 квартале - на 3 -5 см, во 2 квартале – на 2, 5 -3 см, в 3 -4 квартале – на 1 -1, 5 см), в то время как у доношенного длина тела увеличивается на 25 см. Окружность головы ежемесячно увеличивается в первом полугодии на 1 -4 см, во втором 0, 5 -1, 0 см. Окружность головы за первый год увеличивается у недоношенных на 15 -19 см и в 1 год составляет 44, 5 -46, 5 см.
Длина тела недоношенного к концу первого года жизни составляет 65 -75 см, т. е. увеличивается на 30 -35 см (ежемесячно в 1 квартале - на 3 -5 см, во 2 квартале – на 2, 5 -3 см, в 3 -4 квартале – на 1 -1, 5 см), в то время как у доношенного длина тела увеличивается на 25 см. Окружность головы ежемесячно увеличивается в первом полугодии на 1 -4 см, во втором 0, 5 -1, 0 см. Окружность головы за первый год увеличивается у недоношенных на 15 -19 см и в 1 год составляет 44, 5 -46, 5 см.
 Несмотря на высокие темпы развития, в первые 2 -3 года жизни недоношенные дети отстают от сверстников, родившихся доношенными. Выравнивание происходит после третьего года жизни, нередко в 5 -6 лет. В дальнейшем у детей, рождённых преждевременно, часто наблюдают астению, но возможны и показатели физического развития, свойственные доношенным сверстникам.
Несмотря на высокие темпы развития, в первые 2 -3 года жизни недоношенные дети отстают от сверстников, родившихся доношенными. Выравнивание происходит после третьего года жизни, нередко в 5 -6 лет. В дальнейшем у детей, рождённых преждевременно, часто наблюдают астению, но возможны и показатели физического развития, свойственные доношенным сверстникам.
 Психомоторное развитие у недоношенных с массой при рождении до 2000 г отстает по сравнению с доношенными и примерно соответствует не календарному, а гестационному возрасту. В психомоторном развитии здоровые недоношенные сравниваются со своими доношенными сверстниками значительно раньше, чем в физическом. Дети с массой тела при рождении менее 2000 г начинают фиксировать взгляд, удерживать голову, переворачиваться, самостоятельно вставать и ходить, произносить первые слова на 1 -3 месяца позже доношенных. Недоношенные дети «догоняют» доношенных сверстников по психомоторному развитию на втором году жизни, а при сроке гестации 3537 недель - к концу первого года.
Психомоторное развитие у недоношенных с массой при рождении до 2000 г отстает по сравнению с доношенными и примерно соответствует не календарному, а гестационному возрасту. В психомоторном развитии здоровые недоношенные сравниваются со своими доношенными сверстниками значительно раньше, чем в физическом. Дети с массой тела при рождении менее 2000 г начинают фиксировать взгляд, удерживать голову, переворачиваться, самостоятельно вставать и ходить, произносить первые слова на 1 -3 месяца позже доношенных. Недоношенные дети «догоняют» доношенных сверстников по психомоторному развитию на втором году жизни, а при сроке гестации 3537 недель - к концу первого года.
 Следует иметь в виду, что длительно болеющие, а также те недоношенные дети, которые в силу разных обстоятельств лишены индивидуального ухода, отстают в психомоторном развитии в большей степени. Основные психомоторные навыки у большинства недоношенных детей появляются в более поздние сроки, чем у доношенных.
Следует иметь в виду, что длительно болеющие, а также те недоношенные дети, которые в силу разных обстоятельств лишены индивидуального ухода, отстают в психомоторном развитии в большей степени. Основные психомоторные навыки у большинства недоношенных детей появляются в более поздние сроки, чем у доношенных.
 Особенности физиологических состояний Отчетливо выражена физиологическая эритема, может держаться до 2 -3 недель. 2. Физиологическая потеря массы у недоношенных составляет 4 -12% (допускается до 14 -15% при массе тела при рождении менее 1000 г), медленное восстановление массы тела (в среднем 15 г/кг/сутки), зависит от степени недоношенности и тем быстрее происходит, чем меньше массы тела при рождении. 1.
Особенности физиологических состояний Отчетливо выражена физиологическая эритема, может держаться до 2 -3 недель. 2. Физиологическая потеря массы у недоношенных составляет 4 -12% (допускается до 14 -15% при массе тела при рождении менее 1000 г), медленное восстановление массы тела (в среднем 15 г/кг/сутки), зависит от степени недоношенности и тем быстрее происходит, чем меньше массы тела при рождении. 1.
 3. Половые железы у недоношенных детей менее активны, чем у доношенных, у них реже проявляется половой криз в первые дни жизни. У детей со сроком гестации до 35 -36 недель отсутствует физиологическое нагрубание грудных желез. 4. У недоношенных детей физиологическая желтуха более интенсивна и длительность ее значительно больше по сравнению с доношенными (до 1 месяца и более).
3. Половые железы у недоношенных детей менее активны, чем у доношенных, у них реже проявляется половой криз в первые дни жизни. У детей со сроком гестации до 35 -36 недель отсутствует физиологическое нагрубание грудных желез. 4. У недоношенных детей физиологическая желтуха более интенсивна и длительность ее значительно больше по сравнению с доношенными (до 1 месяца и более).
 Изучение анатомо – физиологических особенностей недоношенных детей дает возможность правильно организовать их выхаживание!
Изучение анатомо – физиологических особенностей недоношенных детей дает возможность правильно организовать их выхаживание!
 В отличие от детей, родившихся в срок, недоношенный ребенок еще очень незрелый. Попадая в стационар, недоношенные дети часто оторваны от родителей, подвержены большому количеству лечебных процедур, сильным внешним раздражителям (болевые процедуры, электроды, иглы, катетеры, зонды, яркий свет, шум в палате, повязки и пластыри, которые покрывают зачастую значительную поверхность кожи). Вследствие воздействия этих факторов существует высокий риск повреждения кожи, обезвоживания, нарушения терморегуляции и инфекционного поражения. Находясь в инкубаторах и открытых реанимационных системах, недоношенные дети большую часть времени остаются неподвижными, не могут дать знать, что они испытывают дискомфорт, холод, боль. Поэтому медицинский персонал должен предпринимать исключительные меры для оптимального соблюдения лечебно-охранительного режима.
В отличие от детей, родившихся в срок, недоношенный ребенок еще очень незрелый. Попадая в стационар, недоношенные дети часто оторваны от родителей, подвержены большому количеству лечебных процедур, сильным внешним раздражителям (болевые процедуры, электроды, иглы, катетеры, зонды, яркий свет, шум в палате, повязки и пластыри, которые покрывают зачастую значительную поверхность кожи). Вследствие воздействия этих факторов существует высокий риск повреждения кожи, обезвоживания, нарушения терморегуляции и инфекционного поражения. Находясь в инкубаторах и открытых реанимационных системах, недоношенные дети большую часть времени остаются неподвижными, не могут дать знать, что они испытывают дискомфорт, холод, боль. Поэтому медицинский персонал должен предпринимать исключительные меры для оптимального соблюдения лечебно-охранительного режима.
 ОСОБЕННОСТИ УХОДА И ОРГАНИЗАЦИЯ ВЫХАЖИВАНИЯ Оптимальный температурный режим; Оптимальная влажность; Адекватная оксигенация; Адекватная освещенность; Шумоизоляция; Правильное положение ребенка в инкубаторе; Уход за кожей.
ОСОБЕННОСТИ УХОДА И ОРГАНИЗАЦИЯ ВЫХАЖИВАНИЯ Оптимальный температурный режим; Оптимальная влажность; Адекватная оксигенация; Адекватная освещенность; Шумоизоляция; Правильное положение ребенка в инкубаторе; Уход за кожей.
 ВЫХАЖИВАНИЕ НЕДОНОШЕННЫХ
ВЫХАЖИВАНИЕ НЕДОНОШЕННЫХ
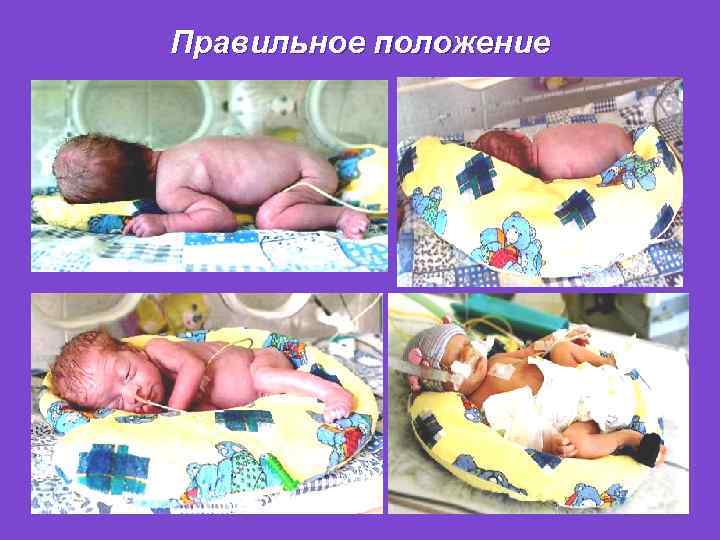 Правильное положение
Правильное положение
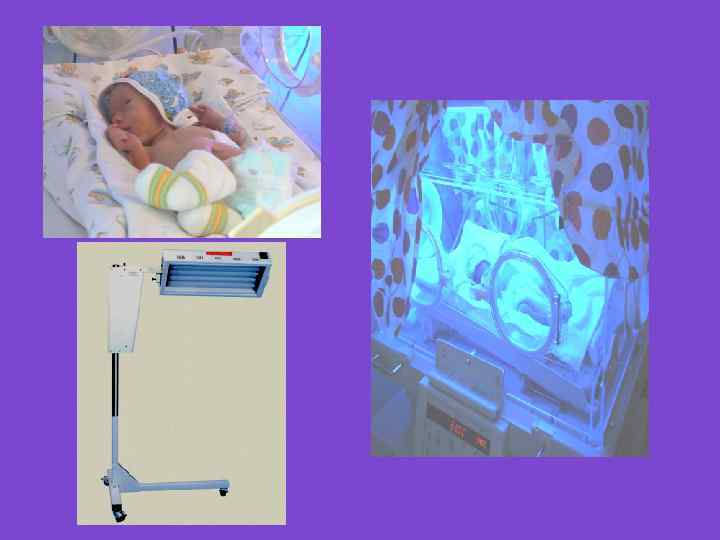
 Различные степени гипотермии у новорожденных детей
Различные степени гипотермии у новорожденных детей
 Метод «кенгуру»
Метод «кенгуру»
 Система обогрева новорожденных на водяном матрасике
Система обогрева новорожденных на водяном матрасике
 Питание недоношенных детей: Питание недоношенных детей зависит от возраста, веса тела при рождении, степени зрелости, общего состояния. Первое кормление здоровых недоношенных детей назначают через 612 часов, детям с проявлениями синдрома дыхательных растройств (СДР)<асфиксии, родовой травмы — через 24 часа после рождения. В период голодания во внутрь через зонд или внутривенно назначают 10 % раствор глюкозы из расчета 30 -50 мл/кг веса тела.
Питание недоношенных детей: Питание недоношенных детей зависит от возраста, веса тела при рождении, степени зрелости, общего состояния. Первое кормление здоровых недоношенных детей назначают через 612 часов, детям с проявлениями синдрома дыхательных растройств (СДР)<асфиксии, родовой травмы — через 24 часа после рождения. В период голодания во внутрь через зонд или внутривенно назначают 10 % раствор глюкозы из расчета 30 -50 мл/кг веса тела.
 Питание недоношенных детей: Техника питания обозначается наличием сосательного и глотательного рефлексов и общим состоянием ребенка. Наиболее слабых детей нужно кормить через постоянный полиэтиленовый зонд фабричного производства с округлым гладким концом или через резиновые катетеры № 9 и № 10. Полиэтиленовый зонд вводят через носовые ходы, резиновый— только через рот. При введении зонда в желудок, фиксируют его над верхней губой и на лице лейкопластирем оставляют на 48— 72 часа, вытягивают, кипятят и в случаи необходимости вставляют опять. Молоко вводят в желудок каплями, после введения всего количества зонд промывают 1— 2 мл 10 % раствора глюкозы. Этот метод кормления используют на первой - второй недели жизни к появлению сосательного рефлекса, после комбинируют одноразовое введение зонда с кормлением с бутылочки, постепенно переходят на кормлениие с бутылочки, а после грудью.
Питание недоношенных детей: Техника питания обозначается наличием сосательного и глотательного рефлексов и общим состоянием ребенка. Наиболее слабых детей нужно кормить через постоянный полиэтиленовый зонд фабричного производства с округлым гладким концом или через резиновые катетеры № 9 и № 10. Полиэтиленовый зонд вводят через носовые ходы, резиновый— только через рот. При введении зонда в желудок, фиксируют его над верхней губой и на лице лейкопластирем оставляют на 48— 72 часа, вытягивают, кипятят и в случаи необходимости вставляют опять. Молоко вводят в желудок каплями, после введения всего количества зонд промывают 1— 2 мл 10 % раствора глюкозы. Этот метод кормления используют на первой - второй недели жизни к появлению сосательного рефлекса, после комбинируют одноразовое введение зонда с кормлением с бутылочки, постепенно переходят на кормлениие с бутылочки, а после грудью.
 Кормление недоношенных детей: Детей с хорошо выраженым сосательным и глотательным рефлексами, вес тела которых меньше, чем 1700 г, кормить нужно с бутылочки. Если ребенок активно сосет, не срыгивает и не устает при кормлении его можна прикладывать к груди 1— 2 раза в сутки с постепенным переходом на кормление грудью.
Кормление недоношенных детей: Детей с хорошо выраженым сосательным и глотательным рефлексами, вес тела которых меньше, чем 1700 г, кормить нужно с бутылочки. Если ребенок активно сосет, не срыгивает и не устает при кормлении его можна прикладывать к груди 1— 2 раза в сутки с постепенным переходом на кормление грудью.
 Кормление недоношенных детей: Здоровых недоношенных детей, вес тела которых больше 1700 г, нужно как можно раньше прикладывать к груди матери. Кормление грудным молоком проводится при обезательном контрольном взвешивании. Если ребенок высасывает недостаточное количество грудного молока, то нужно докармливать грудным молоком с бутылочки. Наиболее рационально кормить недоношенного ребенка через 3 часа, сначала 8 раз в сутки (без ночного перерыва), а позже 7 раз в сутки (с 6 -часовым ночным переривом). Суточное количество молока лучше всего определять за таким методом: в первые сутки кормление детей, которые имеют вес меньше, чем 1500 г, должны получать 25 -40 мл молока; дети, вес которых больше 1500 г — 50 -80 мл. В последующие дни суточное количество молока детям, вес которых меньше, чем 1500 г, увеличивают каждый день на 15— 30 мл, а детям с весом тела больше, чем 1500 г — на 40 -60 мл. На 10 -14 -й день жизни количество молока, необходимое ребенку в сутки, должно становить 1/5 веса его тела.
Кормление недоношенных детей: Здоровых недоношенных детей, вес тела которых больше 1700 г, нужно как можно раньше прикладывать к груди матери. Кормление грудным молоком проводится при обезательном контрольном взвешивании. Если ребенок высасывает недостаточное количество грудного молока, то нужно докармливать грудным молоком с бутылочки. Наиболее рационально кормить недоношенного ребенка через 3 часа, сначала 8 раз в сутки (без ночного перерыва), а позже 7 раз в сутки (с 6 -часовым ночным переривом). Суточное количество молока лучше всего определять за таким методом: в первые сутки кормление детей, которые имеют вес меньше, чем 1500 г, должны получать 25 -40 мл молока; дети, вес которых больше 1500 г — 50 -80 мл. В последующие дни суточное количество молока детям, вес которых меньше, чем 1500 г, увеличивают каждый день на 15— 30 мл, а детям с весом тела больше, чем 1500 г — на 40 -60 мл. На 10 -14 -й день жизни количество молока, необходимое ребенку в сутки, должно становить 1/5 веса его тела.
 Вскармливание недоношенных детей: Женское молоко является идеальной пищей для недоношенного ребенка, но оно не может заменить потребность в белке, а иногда и в жире детей, что родились весом тела, меньше 2000 г. В этих случаях проводят коррекцию питания смесями. Если нет грудного молока, недоношенным детям можно давать адаптированные смеси ( пре-“Нан”, “Нутрилон”, «Детолакт» ).
Вскармливание недоношенных детей: Женское молоко является идеальной пищей для недоношенного ребенка, но оно не может заменить потребность в белке, а иногда и в жире детей, что родились весом тела, меньше 2000 г. В этих случаях проводят коррекцию питания смесями. Если нет грудного молока, недоношенным детям можно давать адаптированные смеси ( пре-“Нан”, “Нутрилон”, «Детолакт» ).
 Переношенный ребенок Родившиеся после 294 дней или 42 недель гестации. У детей наблюдают клинические признаки трофических нарушений: снижение тургора кожи, истончение подкожножирового слоя, десквамация, сухость и шелушение кожи, отсутствие смазки, плотные кости черепа, нередко с закрытыми швами. Частота рождения таких детей от 8 до 12%.
Переношенный ребенок Родившиеся после 294 дней или 42 недель гестации. У детей наблюдают клинические признаки трофических нарушений: снижение тургора кожи, истончение подкожножирового слоя, десквамация, сухость и шелушение кожи, отсутствие смазки, плотные кости черепа, нередко с закрытыми швами. Частота рождения таких детей от 8 до 12%.
 Переношенный новорожденный ребенок полное отсутствие сыровидной смазки; кожные покровы с участками шелушения; кожа на руках в виде «рук прачки» (сморщенная); ногти далеко выступают за кончики пальцев; швы и роднички на голове новорожденного уменьшены в размерах, а некоторые полностью заращены; кости черепа плотные; околоплодные воды окрашены меконием; плодные оболочки уплотнены и пропитаны меконием;
Переношенный новорожденный ребенок полное отсутствие сыровидной смазки; кожные покровы с участками шелушения; кожа на руках в виде «рук прачки» (сморщенная); ногти далеко выступают за кончики пальцев; швы и роднички на голове новорожденного уменьшены в размерах, а некоторые полностью заращены; кости черепа плотные; околоплодные воды окрашены меконием; плодные оболочки уплотнены и пропитаны меконием;
 Спасибо за внимание! 196
Спасибо за внимание! 196


